Возможные причины
Цвет мочи меняется, как только в организме запускается воспалительный процесс. Вид урины во многом зависит от концентрации выводимых организмом веществ, таких как соли или пигменты. В норме причинами изменения цвета выводимой жидкости могут стать разные факторы.
Это зависит от:
- количества растворенных в моче веществ;
- физической активности малыша;
- его состояния в данный момент;
- питьевого режима.
Мутная моча у ребенка 2 года жизни, а также младше или старше, бывает сразу после сна. Обычно врачи советуют не обращать внимание на это или понаблюдать за ребенком в течение дня. Если кроме изменения цвета, у ребенка болит живот или имеются другие симптомы, возможно, он заболел.
Взрослые должны обращать внимание на цвет мочи малыша, чтобы своевременно заметить и устранить возникшие проблемы. Для этого достаточно 1 раз в день собирать мочу и сливать ее в специальный контейнер для оценивания цвета.
Мутная моча у ребенка может иметь разные оттенки цвета
Мутность и изменение цвета мочи у детей, которым 2 года или больше, может сигнализировать о:
- заболевании, развивающемся во внутренних органах;
- реакции на принимаемые лекарства;
- влиянии внешней среды.
Среди факторов, оказывающих влияние на окраску выводимой жидкости, можно выделить:
- продукты, которыми питается ребенок;
- лекарства, принимаемые им;
- количество употребляемой питьевой воды.
Мочевая жидкость может изменить оттенок в результате влияния таких факторов, как:
- нарушения обменных процессов в организме;
- показатель того, что ребенок растет: чем он старше, тем темнее будет моча;
- части суток. Цвет урины утром более насыщенный.
К причинам изменениям цвета мочи относятся:
- темный цвет урины во время утреннего туалета. Однако если в течение дня оттенок жидкости приходит в норму, не нужно беспокоиться;
- употребление продуктов с высоким красящим эффектом. К ним относятся свекла, тыква, морковь;
- недостаток жидкости, поступающей в организм. Это может вызвать обезвоживание и интоксикацию организма, ведь вредные вещества выводятся не в полном объеме;
- слишком высокая внешняя температура воздуха;
- прием отдельных видов лекарств, способных окрашивать мочу при выделении из организма;
- употребление комплексов витаминов, в состав которых входят витамины В, С.
На цвет мочи оказывают влияние и некоторые болезни, которые имеются в организме ребенка:
- инфекции мочеполовой системы. При этом возможно появление в выделяемой жидкости частичек крови. Это говорит о начавшемся воспалении мочевого пузыря и почек.
Изменения в питании
Идеальным показателем для новорожденного является бесцветная моча, не имеющая никакого запаха. В первые 2-7 дней жизни урина может быть мутной. У детей на естественном вскармливании бесцветность сохраняется до 6 месяцев, то есть до момента введения прикорма. В этот период тон урины может изменяться от пшеничного оттенка до янтарного цвета (как у взрослых). На этот показатель оказывает действие питание.
Факт! В первые сутки жизни моча у грудничка может иметь кирпичный цвет. Такое явление является следствием выделения уратов на фоне потребления молозива.
Организм младенца крайне уязвим, и все его органы могут остро реагировать на потребляемые матерью лекарственные составы. Многие активные компоненты проникают в грудное молоко – об этом должна помнить мама и обсуждать возможность приема какого-либо лекарственного средства с доктором.
Моча у крохи может изменить цвет при потреблении натуральных напитков (сок, морс, компот, отвар) из следующих растений:
- свекла;
- ежевика;
- черная смородина;
- ревень;
- морковь.
Перечисленные продукты выступают в роли красителей, но не следует волноваться, они не приносят организму ребенка никакого вреда.
Моча может приобретать более темный оттенок на фоне обезвоживания организма – состояние является крайне опасным. Недостаток жидкости в организме чаще диагностируют в летнее время, потому родители должны контролировать водный режим ребенка. Обезвоживание организма происходит, когда повышается температура.
Если помутнение урины проявилось у ребенка единоразово и состояние не сопровождается другими проявлениями, скорее всего это естественная физиологическая реакция организма. При повторном проявлении этого симптома следует обратиться в медучреждение.
Диагностика
Для определения причин отклонения от нормы цвета мочи у детей доктор назначает спектр анализов и исследований:
Моча по Нечипоренко. Норма и особенности проведения
| Исследование | Описание |
| Общий анализ | Он выполняется для определения химического состава мочи. Это позволит быстрее выявить заболевания почек, эндокринной системы и наличие опухолевых образований. Стоимость – около 200 руб. |
| Исследование мочи по методу Нечипоренко | Выявляет скрытые инфекции мочевыводящей системы и почек. Цена составляет примерно 290 руб. |
| Проведение проб по Зимницкому | Применяется при подозрении на такие болезни, как диабет, пиелонефрит, почечную недостаточность. Стоимость – 300 руб. и более |
| Метод Сулковича | Метод позволяет распознать заболевания эндокринной системы. Цена начинается от 150 руб. |
| Диагностика урины по Каковскому-Аддису и Амбурже | Метод используется для определения вероятности воспалительных процессов. Его цена – от 700 руб. |
| Бактериальный посев | Он выявляет наличие у человека вредоносных бактерий и микробов. Цена начинается от 800 руб. |
При обследовании стоит знать, что:
- у грудных детей, которых кормят грудным молоком или питательной смесью, урина чаще всего светлая и прозрачная;
- когда ребенок подрастает и начинает питаться самостоятельно, мочевая жидкость становится более желтой;
- если ребенку нужно сходить в туалет ночью, то цвет будет еще более концентрированным.
Каждый способ диагностики отличается своим способом сбора мочи. Часто это делается при помощи небольших мочеприемников. Это удобно как для мальчиков, так и для девочек.
Самым главным является общий анализ, который дает полную информацию о следующем:
- текстуре и цвете;
- плотности и весе;
- кислотности и уровне гемоглобина;
- наличие кетоновых тел и уролобилиногена;
- содержание глюкозы, нитратов, билирубина и белка.
Кроме того, осадок урины исследуется на предмет наличия:
- опухолевых клеток;
- грибков и паразитов;
- вредных бактерий;
- белых и красных кровяных телец;
- цилиндров.
В зависимости от соотношения содержащихся неорганических веществ, дополнительно назначаются другие анализы, а также УЗИ мочеполовой системы и биохимическое исследование крови.
Правила сбора мочи
Основные правила сбора мочи у маленьких детей заключаются в следующем:
- Сообщение лечащему врачу, какие лекарства принимал больной для назначения нужных анализов.
- Приобретение специального контейнера в аптеке.
- Сбор материала после пробуждения ребенка утром.
- Протирание половых органов салфеткой перед мочеиспусканием, чтобы они были чистыми. Брать нужно среднюю мочу.
Для хорошего анализа понадобится около 30 мл жидкости, которую отправляют в лабораторию не позже прошествии 2-х ч. с момента сбора.
Появление осадка в моче
Как только у ребенка появляется моча с осадком или хлопьями, можно предположить, что появились соединения белка.
В соответствии с нормой допустимым является лишь небольшое количество этого вещества. Чрезмерная его концентрация говорит о том, что присутствует нарушение работы почек и в целом мочеполовой системы.
Бывает, что наличие белка свидетельствует о чрезмерной нагрузке на организм, к примеру такой нагрузкой может стать переохлаждение, стрессовые ситуации, депрессивное состояние и чрезмерные физические нагрузки.
Если в моче ребенка присутствует осадок, в первую очередь необходимо вспомнипть о том, какие новые продукты были введены в рацион питания. Если в целом ребенок ведет себя нормально и аппетит не нарушен, то есть вероятность того, что в скором времени анализы придут в норму.
В других случаях, когда существенно меняется поведение ребенка, следует обратиться к соответствующему специалисту.
Когда необходимо обратиться к врачу
Однако некоторые проявления считаются отклонениями от нормы:
- наличие хлопьев и помутнения урины, которое не проходит некоторое время. Это может стать признаком воспаления внутри мочевой системы или почек. Если моча находится в емкости для анализов слишком долго, она мутнеет из-за выпадения в осадок минеральных солей. Такая реакция говорит о хорошем здоровье малыша;
- наличие в жидкости большого количества эритроцитов и лейкоцитов. Такое бывает при отравлении печени. Она не успевает перерабатывать эти вещества ввиду высокой нагрузки;
- когда температура остается нормальной, но при этом меняется цвет мочи и ощущается боль в области живота, возможно, есть проблемы с выводящими системами;
- при повышенной температуре и мутности урины можно заподозрить обезвоживание организма. Чтобы нормализовать состояние малыша, ему дают много пить обычной воды;
- мутность выводимой жидкости, сопровождаемая резким запахом, может быть при некоторых заболеваниях, таких как диабет или инфекция мочевыводящих путей;
- темный цвет мочи бывает при гепатите.
Детские врачи советуют родителям проводить подобную процедуру раз в полгода, даже если симптомов заболевания нет.
Нормы цвета детской урины
Как любая жидкость, урина имеет множество характеристик. Цвет и прозрачность зависит от обмена веществ, подвижности, климатических условий и количества выпитой жидкости. Норма поступающей жидкости при весе 3-10 кг является 100 мл на 1 кг массы тела, а при весе 11-20 кг составляет 50 мл на 1 кг массы тела ребенка в сутки. Вывод: чем меньше малыш пьет и двигается, тем насыщеннее будет цвет его мочи.
Также очень важно знать, что он ел накануне. Если в рационе присутствовала свёкла, тогда моча приобретает красноватый оттенок, морковь – оранжевый, а ревень придаст зеленоватый цвет. Употребление в пищу искусственных красителей (конфеты, леденцы, мармелад, газированные напитки и т.п.) придаст моче ярко-желтый оттенок. Именно поэтому педиатр всегда уточняет, что ел ваш ребенок в течение ближайшего времени.
В идеале жидкость должна быть прозрачной, светло-пшеничного цвета, без запаха, хлопьев и осадка. И даже если урина ребенка помутнела, то это не значит, что он не здоров. Она становится такой при контакте с воздухом в течение определенного времени.
Методы лечения
Если причиной патологии стало развитие воспалительного процесса, назначаются антибактериальные и противовоспалительные препараты. При отравлении и интоксикации следует много пить и принимать витаминные комплексы, восполняющие недостаток полезных веществ в организме.
Мутная моча у ребенка 2 года жизни и старше требует выполнения следующих действий:
- необходимо давать ребенку больше жидкости;
- нужно отказаться от кормления продуктами с красящими элементами;
- следует исключить слишком жирную и соленую еду;
- нужно отменить или заменить лекарства после консультации с педиатром.
Лекарственные препараты
Заболевания мочевой системы лечит детский нефролог. Для терапии используется не только медикаментозная терапия, но и физиотерапия, в некоторых случаях – хирургическое вмешательство.
Для лечения используются препараты, хорошо зарекомендовавшие себя в медицинской практике. Они эффективны для уничтожения болезнетворных микробов, воспалительных процессов и нормализации обменных процессов в организме. Какие препараты нужны в конкретной ситуации, решает врач. Он же выбирает дозировку лекарств и график их приема.
Если у ребенка выявлены патологические изменения, схема лечения включает в себя:
- мочегонные и снижающие давление препараты – при болезнях почек;
- гепатопротекторы – при травмах или инфекциях области печени;
Гепатопротекторы — Лекарства для печени - антибиотики, спазмолитики и анальгетики – при мочекаменной болезни.
Дозировка зависит от сложности симптомов и возраста ребенка. Стоимость лечения зависит от длительности курса и вида назначенных лекарств.
Народные методы
Мутная моча у ребенка 2 года жизни и старше иногда может быть вылечена народными средствами.
Например:
| Рецепт | Описание |
| Настой противовоспалительный | Помогает при таких болезнях, как цистит и пиелонефрит. В состав входят:
Готовится следующим образом: 1. Растения берутся в равных частях. 2. 1 ст. л. сухого сырья заливается 400 мл крутого кипятка. 3. По прошествии 2-х ч, настой процеживается и его можно принимать. Прием осуществляется 4 раза в день за полчаса до еды. Курс приема – не менее 7-ми дней |
| Мочегонный состав | Для такого отвара: 1. Берется 1 ст. л. толокнянки. Сырье заливают 200 г воды и проваривают в течение 20 мин на слабом огне. 2. Емкость оставляют на полчаса для настаивания. 3. Процеженный напиток разбавляют 1 ст. воды (предварительно прокипяченной). Состав принимают по 50 мл 3 раза в сутки, через 30-40 минут после еды. Длительность курса – неделя |
| Общеукрепляющий состав | Для такого настоя нужно: 1. Взять 2 ст. л. кукурузных рыльцев и залить кипятком (300 мл). 2. Отправить настаиваться на 2 ч. Процеженное лекарство принимают 3 раза в день до еды по 1 ст. л. Курс приема – 2 недели |
Также для лечения легких воспалительных инфекций мочеполовой системы можно принимать морс из клюквы или брусники. Для нормализации достаточно пить по 1 ст. л. несколько раз в сутки в течение 3-х дней.
Диета
Иногда для восстановления нормальной работы мочеполовой сферы и нормального цвета мочи рекомендуется специальная диета. При ней увеличивается количество продуктов с повышенной мочегонной способностью. При этом запрещается есть жаренные и жирные блюда: они задерживают в организме жидкость.
В ежедневном меню должно быть много:
- свежих фруктов и овощей;
- круп;
- качественных кисломолочных продуктов;
- рыбы;
- соков и морсов, сделанных своими руками;
- яиц;
- зеленого чая.
Есть нужно не менее 5 раз понемногу. Также следует как можно больше пить чистой воды.
Прочие методы
Кроме медикаментозного лечения и использования народных способов, иногда применяется оперативное вмешательство. Это происходит, когда другие способы оказываются неэффективными. Для нормализации цвета и устранения симптомов мутности мочи применяется и физиотерапия.
Самыми эффективными в этом случае будут следующие методы:
- электрофорез. Проводится при воспалительных инфекциях, сопровождающихся болевыми приступами. Ток, проталкивает лекарство к больной зоне, снижая ее проявление;
- лазерная терапия. Луч света легко проникает к проблемному месту и снижает боль, восстанавливая поврежденные ткани;
- магнитная терапия. Мобилизует защитные свойства организма, оказывая общеукрепляющее воздействие;
- грязелечение. Эффективно при цистите и хроническом пиелонефрите. Перед использованием состав прогревают до комфортной теплой температуры. Тепло стимулирует кровоток и тем самым нормализует работу больной области.
Запрещено использовать любые методы физиотерапии при любых опухолях и диагностированном поликистозе. Они провоцируют рост больных клеток и могут стать причиной быстрого развития болезни.
Клинический (общий) анализ мочи
Моча — биологическая жидкость, вырабатываемая почками и выводимая из организма по мочевым путям.
Ориентировочные нормы объема и частоты мочеиспускания в зависимости от возраста
| Возраст | Объем одной порции мочи, мл | Число мочеиспусканий | Суточный объем мочи, мл |
| 1 день | — | 4–5 | до 60 |
| До 6 месяцев | 10–30 | 20–25 | 300–500 |
| 6 месяцев — 1 год | 15–60 | 15–16 | 350–750 |
| 3–5 лет | 90 | 10 | 1000 |
| 7–8 лет | 150 | 7–6 | 1200 |
| 10–12 лет | 250 | 5–6 | 1500 |
Клинический анализ мочи — стандартно-обязательное исследование не только при болезнях (подозрении на болезни) почек и мочевыводящих путей, но и при любом клиническом обследовании вообще.
Правила сбора мочи для исследования
- Посуда должна быть чистой, сухой, с плоским дном, не содержать остатков моющих средств, стеклянной или пластиковой, специально предназначенной для сбора мочи.
- Тщательная гигиеническая обработка наружных половых органов.
- Берется первая утренняя моча, вся порция.
- Моча должна быть доставлена в лабораторию в течение 1,5 ч после сбора.
Физические свойства мочи
Цвет
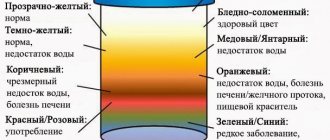
Моча содержит пигменты, окрашивающие ее в желтый цвет различной степени насыщенности. Чем мочи меньше, тем она насыщеннее, тем интенсивнее желтая окраска. При болезнях, сопровождающихся обильным мочеиспусканием (например диабете), моча становится почти бесцветной (бледно-бледно-желтой).
Изменять цвет мочи могут три обстоятельства:
1) болезни; 2) некоторые продукты питания; 3) некоторые лекарства.
При желтухе моча приобретает насыщенный темно-желтый цвет. Попадание в мочу крови (травмы, камни в мочевыводящих путях, гломерулонефрит и др.) придает ей красный оттенок, насыщенность которого определяется объемом попавшей крови. Употребление в больших количествах моркови окрашивает мочу в оранжевый цвет, свеклы — в красный, ревеня — в зеленоватый. Метиленовый синий (синька), заглатываемый ребенком при обработке полости рта, придает моче синий цвет, антибиотик рифампицин — красный.
Прозрачность
В норме моча прозрачная, но при стоянии (отстаивании) она мутнеет в связи с выпадением в осадок солей. Мутность свежевыделенной мочи может быть связана с наличием в ней белка, лейкоцитов, эритроцитов, слизи, жира, увеличенного количества солей. Чем больше всего перечисленного, тем интенсивнее мутность.
Запах
Характерный запах мочи усиливается при ее контакте с воздухом. Болезней, специфически изменяющих запах мочи, очень мало. Классическая такая болезнь — сахарный диабет, при котором запах мочи приобретает фруктовый оттенок. На запах мочи могут влиять некоторые продукты питания (чеснок, хрен и др.) и некоторые лекарства.
Плотность
Говоря о плотности мочи, как правило, подразумевают ее относительную плотность. Плотность мочи непостоянна и в течение суток все время колеблется. Плотность определяется количеством разнообразных веществ, растворенных в моче. Почки в процессе фильтрации крови образуют так называемую первичную мочу. Значительная часть первичной мочи подвергается обратному всасыванию и возвращается в кровоток. Почки таким образом образуют более концентрированную вторичную мочу. В этом состоит концентрационная функция почек, нарушение которой (например, при несахарном диабете, некоторых вариантах хронического нефрита и др.) приводит к снижению относительной плотности мочи. Появление в моче белка, сахара, лейкоцитов, эритроцитов и т. п. увеличивает плотность мочи. Концентрационная функция почек, а следовательно, и среднее значение относительной плотности мочи зависит от возраста.
| Возраст | 1 день | До 6 месяцев | 6 месяцев — 1 год | 3–5 лет | 7–8 лет | 10–12 лет |
| Относительная плотность мочи | 1,008–1,018 | 1,002–1,004 | 1,006–1,010 | 1,010–1,020 | 1,008–1,022 | 1,011–1,025 |
Относительную плотность мочи определяют с помощью особого прибора — урометра. Урометр опускается в специальный узкий цилиндр, куда предварительно наливают 50 мл мочи. Таким образом, для определения плотности мочи надо, чтобы в лабораторию ее доставили не меньше 50 мл. В детской практике это получается далеко не всегда, поэтому в бланке клинического анализа крови нередко можно увидеть такую запись: Плотность — м/м (варианты мал. м., м. м. м/мочи и т. д.), что переводится как «мало мочи». Тем не менее можно определить плотность и в небольшом количестве мочи. Для этого имеющееся количество разводят в определенное число раз дистиллированной водой, чтобы получилось 50 мл, проводят измерение в урометре и две последние цифры полученного показателя умножают на степень разведения.
Диапазон нормы: 1,002–1,040.
Химическое исследование мочи
Реакция
Предварительно напоминаем, что такое рН.рН представляет собой соотношение ионов водорода (Н+) и гидроксид-ионов (ОН-). Если количество Н+ равно количеству ОН-, раствор называют нейтральным. Если Н+ > ОН-, раствор называют кислым, если Н+ < ОН- — щелочным.
В норме моча имеет слабокислую реакцию. Любой длительный сдвиг рН является нежелательным фактором, способным привести к образованию камней в почках мочевыводящих путях. Камни бывают разными. Уратные и мочекислые камни образуются при сдвиге реакции мочи в кислую сторону, фосфатные камни — при сдвиге в щелочную.
Сдвиг реакции мочи в кислую сторону возможен при:
- избыточном употреблении белка;
- лихорадке;
- длительной физической нагрузке;
- голодании;
- диабете.
Сдвиг реакции мочи в щелочную сторону возможен при:
- вегетарианской диете;
- потере организмом соляной кислоты (при рвоте);
- хронической инфекции мочевыводящих путей.
Диапазон нормы:
pH = 5,0–7,0.
Средняя величина — 6,25.
Белок
В норме белок в моче отсутствует. Т. е. теоретически он там есть, но количество его настолько мало, что для обнаружения требуются особые методики, не имеющие никакой практической целесообразности. Исследование начинают с проведения качественных проб,т. е. пытаются ответить на простой вопрос: есть белок в моче или нет? Для этого мочу смешивают с определенным реактивом: если происходит реакция — белок есть, нет реакции — значит, и белка нет. Если белка нет, на этом исследование заканчивают, если же есть, тогда отвечают на следующий вопрос: сколько в моче белка? Для этого проводят количественные пробы — определяют количество белка в моче в граммах на литр. Большинство используемых количественных проб определяют белок тогда, когда его концентрация превышает 0,03 г/л. Если же количество белка меньше, чем 0,033 г/л, нередко употребляют выражение «обнаружены следы белка» или «едва заметные следы белка». Протеинурия, а именно так называется состояние, при котором в моче обнаруживается белок, может быть патологической (связанной с болезнями почек) и функциональной (не связанной с болезнями почек).
Функциональная протеинурия может возникать при:
- физических нагрузках;
- эмоциональном стрессе;
- избытке белковой пищи;
- повышении температуры тела.
К самым частым причинам патологической протеинурии относятся:
- гломерулонефрит и пиелонефрит;
- нефропатия беременных;
- гипертоническая болезнь и недостаточность кровообращения;
- туберкулез почек и др.
Глюкоза
В моче глюкоза отсутствует, но может кратковременно появляться при активном поглощении сахара или когда проводится лечение глюкозой (введение внутривенно). Уровень глюкозы в крови в норме составляет 3,3–5,5 ммоль/л. Есть такое понятие «сахарный порог» — критический уровень повышения глюкозы в крови, после которого она появляется в моче. Для большинства здоровых людей вне зависимости от возраста сахарный порог составляет 8,8–9,9 ммоль/л. Отсюда важный вывод о том, что глюкозурия (обнаружение глюкозы в моче), как правило, имеет место тогда, когда уровень ее в крови выше 10 ммоль/л. Чаще всего это имеет место при сахарном диабете. Воспалительные процессы в почечной ткани (нефриты) могут приводить к снижению сахарного порога. В этом случае глюкоза может обнаруживаться в моче даже при нормальном ее уровне в крови. В подавляющем большинстве случаев (как в медицинских учреждениях, так и в домашних условиях) для выявления глюкозурии используют тест-системы в виде полосок, на которые наносятся несколько капель мочи. Изменение цвета сопоставляется с оценочной шкалой, и на этом основании дается заключение не только о наличии глюкозы в моче, но и о ее количестве.
Кетоновые тела (ацетон)
К кетоновым телам относятся три компонента мочи — ацетон, ацетоуксусная кислота и бетаоксимасляная кислота. В норме кетоновые тела в моче не обнаруживаются. Их появление свидетельствует о нарушениях в обмене жиров и углеводов. Подобные нарушения возникают у детей многократно чаще, чем у взрослых. Дело в том, что организм человека получает энергию главным образом из глюкозы. Глюкоза накапливается в организме, прежде всего в печени, в виде особого вещества — гликогена. У взрослых запасы гликогена огромные, у детей — незначительные. При физической нагрузке, эмоциональном стрессе, высокой температуре тела, т. е. при любом явлении, требующем от организма ребенка выраженных энергозатрат, может возникнуть ситуация, когда запасы гликогена закончатся. Как следствие — организм начинает получать энергию из запасов жира. Интенсивное расщепление жира сопровождается образованием кетоновых тел, которые выводятся с мочой (кетонурия).
Помимо перечисленных состояний кетонурия может иметь место при:
- сахарном диабете;
- безуглеводной диете;
- длительном голодании;
- многократной рвоте.
Наиболее распространенный метод определения кетонурии аналогичен тому, что используется для выявления глюкозурии — тест-полоски + моча, изменение цвета, сопоставление с оценочной шкалой, вывод о наличии или отсутствии кетоновых тел.
Желчные пигменты
Желчные пигменты (билирубин, уробилин, желчные кислоты и др.) в моче отсутствуют. Их появление свидетельствует о повышении уровня билирубина в крови, при этом прежде всего важно повышение связанного билирубина, которое имеет место при гепатитах и механической желтухе. Повышение в крови уровня свободного билирубина не приводит к появлению в моче желчных пигментов, поскольку свободный билирубин соединен с альбумином, а следовательно, не проходит через почечный фильтр.
Микроскопия мочевого осадка
После того как моча постоит минимум 1–2 часа, в ней образуется осадок. Осадок собирают специальной пипеткой (именно поэтому посуда для сбора мочи должна иметь плоское дно). Полученную жидкость центрифугируют, а затем рассматривают под микроскопом осадок из центрифужной пробирки. В мочевом осадке можно увидеть форменные элементы крови, кристаллы солей, клетки эпителия, слизь и многое другое. Изображение, которое видит в микроскопе врач-лаборант, представляет собой круг, внутри которого присутствуют рассматриваемые объекты. Доступная осмотру круглая картинка получила название поле зрения — это, собственно, то, что видно в данный момент времени в данном препарате. Итак, врач заглянул в микроскоп и увидел 5 лейкоцитов. В бланке анализа это будет выглядеть так: лейкоциты — 5 в поле зрения (чаще так: 5 п/зр или п/з, п. зр., пз, пзр). В микроскоп, как правило, приходится заглядывать несколько раз. Посмотрел врач, увидел 5 лейкоцитов, чуть сдвинул препарат — 3 лейкоцита, еще сдвинул — 2. Таким образом, в конечном анализе будет не одна цифра, а диапазон. Например, лейкоциты: 2–5 в поле зрения. Количество элементов, видимых в поле зрения, может быть очень большим, большим настолько, что их просто невозможно посчитать. Теперь, когда мы понимаем значение выражения «поле зрения», становится понятно словосочетание «эритроциты на все поле зрения» или «лейкоциты на ½ поля зрения». Иногда встречаются выражения «лейкоциты группами 20–30», «скопления эритроцитов 10–15». Поясним: когда форменные элементы сконцентрированы в несколько слоев, то это называют группой, а когда расположены рядом и поддаются подсчету — это скопление. Возможна и противоположная ситуация: рассматриваемых объектов не много, а очень мало. В этом поле зрения есть, а в другом нет. Или вообще на весь препарат две штуки обнаружилось. Отсюда записи: «изредка», «местами», «эритроциты единичные в препарате» или «эритроциты 1–2 не в каждом поле зрения».
Эритроциты
Внешний вид попавшего в мочу эритроцита во многом зависит от рН мочи. В слабокислой и слабощелочной среде эритроциты сохраняют свой внешний вид довольно долго, ну разве что слегка набухают, а вот в кислой среде они теряют гемоглобин. Этот процесс получил название выщелачивание. Эритроциты, расставшиеся с гемоглобином, называютсявыщелоченными. Выщелоченные эритроциты имеют вид бесцветных колец. В норме эритроцитов в моче совсем немного. Единичные неизмененные эритроциты могут обнаруживаться при повреждении слизистых оболочек мочевыводящих путей кристаллами солей или когда имеются расчесы из-за зуда в области половых органов. Обнаружение в моче эритроцитов — гематурия — признак кровотечения в мочевой системе; чаще всего это имеет место при уретритах, циститах, нефритах, мочекаменной болезни, травмах и опухолях почек. Если эритроцитов так много, что это приводит к изменению цвета мочи, такое состояние называют макрогематурией. Если же цвет мочи обычный, а эритроциты выявляются лишь при микроскопии, такое состояние называют микрогематурией.
Диапазон нормы:
единичные в препарате — 0–2 не в каждом поле зрения.
Лейкоциты
Лейкоциты присутствуют в моче всегда, но их численность невелика. Воспалительные процессы в мочевой системе резко увеличивают количество лейкоцитов. Поэтому подсчет лейкоцитов в мочевом осадке является одним из наиболее эффективных способов диагностики мочевых инфекций. Динамика количества лейкоцитов позволяет оценить эффективность проводимого лечения. Увеличение уровня лейкоцитов в моче получило название пиурия.
Диапазон нормы:
мальчики — 5–7 в поле зрения; девочки — 7–10 в поле зрения.
Цилиндры
При некоторых болезнях почек в почечных канальцах может накапливаться белок, лейкоциты, эритроциты, капельки жира, эпителиальные клетки. Подобные скопления образуют как бы слепок канальца — образование цилиндрической формы. Эти образования называют цилиндрами. Соответственно, увеличенное количество цилиндров в моче называется цилиндрурией.Внешний вид (форма, окраска, размеры) цилиндра зависит от того, из какого преимущественно материала он образовался, поэтому в анализе не просто указывается количество обнаруженных цилиндров, но и их разновидность. Гиалиновые цилиндры образованы главным образом из белка, лейкоцитарные цилиндры — из лейкоцитов,зернистые — из клеток эпителия почек, кровяные — из эритроцитов. Цилиндрурия может быть отражением значительной нагрузки на почки при любом общем заболевании, а также свидетельствовать о воспалительном процессе в почечной ткани.
Диапазон нормы:
единичные в препарате.
Клетки эпителия
Внутренняя поверхность мочеиспускательного канала, мочевого пузыря, мочеточников, почек выстлана особыми эпителиальными клетками. Воспалительные процессы в мочевыводящих путях приводят к тому, что клетки эпителия в значительных количествах обнаруживаются в мочевом осадке. Врач-лаборант имеет возможность отличить, например, эпителий почек от эпителия мочевого пузыря, поэтому разновидность обнаруженных эпителиальных клеток указывается в результатах анализа. Это дает информацию о том, в какой части мочевой системы имеет место воспалительный процесс. Помимо эпителиальных клеток мочевой системы в осадке мочи могут быть и клетки так называемого плоского эпителия. Плоский эпителий — это эпителий слизистой оболочки влагалища и наружных половых органов.
Диапазон нормы:
единичные в препарате.
Соли
В осадке мочи могут обнаруживаться кристаллы солей. Разновидности солей определяются реакцией мочи и не имеют никакого особого диагностического значения. В кислой моче обнаруживаются кристаллы мочевой кислоты и ураты. Ураты — это соли мочекислого калия, натрия, кальция и магния. В щелочной моче образуются фосфаты. Соли оксалаты появляются и в кислой, и в щелочной моче. Их возникновение часто связано с приемом пищи, содержащей щавелевую кислоту (яблок, винограда, цитрусовых, помидоров, щавеля, свеклы и др.).
(Данная публикация представляет собой адаптированный к формату статьи фрагмент из книги Е. О. Комаровского «Справочник здравомыслящих родителей. Часть первая»)
автор Комаровский Е.О. опубликовано 23/12/2014 15:51 обновлено 24/11/2016 — Болезни и лечение
Возможные осложнения
Если болезнь запустить, может возникнуть:
- почечная недостаточность;
- отравление. Ее признаками кроме изменения цвета мочи является сильная рвота и резкая боль в животе;
- цирроз или гепатит;
- мочекаменное заболевание;
- опухоль в районе поджелудочной железы;
- очень темный цвет мочи может быть первым признаком наличия камней в почках, желчном и мочевом пузыре, поражение печени токсинами и гемолитической анемии.
Мутная моча часто является признаком заболевания у малыша. Если не обращать внимания на цвет мочи, можно упустить время и тогда болезнь перейдет в хроническую стадию.
Если у ребенка 2 года жизни, а также старше или младше моча приобрела мутный и темный оттенок, такие симптомы игнорировать не стоит. Иногда такой признак говорит о начале серьезного заболевания. Родители должны обратиться к врачу, чтобы провести обследование, и в случае необходимости начать лечение.
Советы родителям
Если Вы обнаружили осадок в моче у ребенка или изменение её цвета – это не всегда является поводом для беспокойства. В первую очередь оцените:
- Как давно ребёнок опорожнил мочевой пузырь?
- Были ли у него погрешности в питании?
- Как хранилась урина и при какой температуре?
- Были ли у крохи какие-то стрессы, тяжёлые физические нагрузки?
- Сколько жидкости малыш выпивает за сутки?
- Есть ли у него какие-либо другие проявления заболеваний, и нарушилось ли общее его состояние?
Только проанализировав всё это, можно принимать решение о дальнейшем своём поведении.
Из чего состоит осадок
Мутность мочи можно объяснить присутствием в ней таких клеточных элементов, как лейкоциты, эритроциты, бактерии, клетки эпителия, уратные, фосфатные или оксалатные соли, белок. Эти мельчайшие частицы могут оседать или плавать в моче в виде нитей, небольших крупинок и взвесей. Иногда их можно заметить в виде белых хлопьев в моче у младенца.
Ураты появляются в организме в процессе переработки мяса, фосфаты – в процессе усвоения грудного молока и молочных продуктов, а оксалаты образовываются после того, как ребенок употреблял фрукты и овощи, богатые на витамин C. Ураты, фосфаты и оксалаты, как правило, формируют опенку или плотное облако на поверхности урины. Кристаллы этих солей могут скапливаться в почках в виде песчаных крупинок, в особо сложных случаях – образовывать мочевые камешки различных размеров. Их количество может увеличиваться не только из-за несбалансированного питания.
Оксалатурия проявляется в таких нарушениях, как гиповитаминоз (недостаточное количество витамина B6), дефицит магния, болезнь Крона, сахарный диабет, хронический пиелонефрит, нарушение обмена веществ. При фосфатурии с уриной выделяются очень много фосфатных солей, а также кальций и магний. Такое часто встречается при повышении кислотности желудочного сока, что, в свою очередь, приводит к нарушениям минерального обмена. При уратурии (избыточное выделение мочевой кислоты) осадок в урине становится кирпично-красного цвета.
Дополнительная информация. Если родители увидели, что в горше ребенка появился осадок или налет по истечении определенного времени, но моча прозрачная, и кроху ничего не беспокоит, ничего очень страшного в этой ситуации нет. С мочой могут выводиться соли, которые начинают откладываться на самом дне горшка, если его плохо моют. Туалет малыша следует ежедневно мыть с мылом и дезинфицировать специальными средствами.
Осадок под микроскопом
Случаи, когда мутность мочи – это норма
Коль вдруг вы увидели помутнение своей мочи и появление в ней белого осадка либо хлопьев или она стала белая – не паникуйте раньше времени. Вполне возможно, что это и совсем не симптом какого-нибудь заболевания. В норме моча любого здорового человека может дать осадок при длительном ее хранении. Минеральные вещества, которые есть в моче со временем и от понижения температуры кристаллизируются и выпадают в осадок. Урина от этого становится мутная, белая, с примесью хлопьев. Вот почему для анализов следует брать только утреннюю порцию мочи,собранную не позже двух часов перед сдачей.
Также помутнение, хлопья и белая моча возможны в результате обезвоживания организма. Зачастую это бывает летом, после интенсивных физических нагрузок, посещений саун и бань. Особого лечения эти изменения не требуют – нужно просто пить достаточное количество жидкости (не менее 2-х литров в день). Прекрасно для этого подходят разные травяные чаи, негазированная минеральная вода, морсы и тому подобное.
Не следует забывать и о правильном, рациональном питании. Очень часто мутная урина белого цвета с белого оттенка хлопьями появляется после употребления соленой, острой пищи либо же преобладания в рационе мясных блюд. Все это сильно давит на почки, чем вызывает их сбой и изменения мочи.
Здесь не лишним будет и упомянуть о чрезмерном употреблении спиртного, токсических веществ и наркотиков. Данные вещества разрушают структурную единицу почки — нерон, вследствие чего она хуже функционирует.
Белая моча у ребенка: разбираемся в причинах патологии
Изменение цвета мочи может рассказать родителям о многом. Однако не следует забывать, что на ее оттенок влияют также еда, напитки, лекарственные препараты.
Прежде чем обратится за помощью к узкому специалисту, вспомните, не принимал ли ребенок что-нибудь не совсем привычное для своего рациона.
Следует также отметить, что сдавать детям с рождения до трех лет нужно минимум один раз в три месяца.
Если вы собираетесь вакцинировать малыша, то необходимо знать, что анализ крови и мочи, являются обязательной процедурой, перед прививкой.
Появление, так называемой «белой» мочи, может сигнализировать о наступлении достаточно серьезных заболеваний. В том случае, если моча на протяжении 3-х дней не меняет оттенок, следует срочно сдать дополнительные анализы.
Появление белой мочи может быть вызвано:
- Сахарным диабетом
- Почечной недостаточностью
- Применением большого количества воды
- Употреблением мочегонных продуктов питания, например, арбуз, виноград.
- Применением лекарственных мочегонных препаратов
Если вы до сих пор не определились: стоит идти к врачу или нет, то помните, если на протяжении недели, объем мочи уменьшился и она стала практически прозрачной – немедленно идите на прием к специалисту.
Не занимайтесь самолечением. Особенно это касается совсем маленьких деток. Самостоятельный прием лекарственных препаратов строго запрещен.
Следует отметить, что исключением являются новорожденные детки. В первые месяцы жизни моча у них имеет бледный цвет. Это легко объяснить тем, что новорожденный употребляет грудное молоко или . Только при введении прикорма, моча ребенка будет менять оттенки.
Итак, белая моча, в редких случаях может считаться нормой. Однако, если цвет держит свою прозрачность на протяжении одной недели, следует немедленно обратиться за помощью к педиатру, который обязательно назначит клинический анализ мочи и крови.
Как распознать
После сбора мочи настораживает изменение цвета или наличие осадка. В норме у детей моча светлого оттенка, а у новорожденных ее цвет прозрачный. Она без запаха и однородной консистенции. На цвет этой жидкости влияют продукты питания, медикаменты, заболевания и иные факторы. Изменения цвета и консистенции может быть временным явлением, не требующим лечения. Иногда это симптом патологии.
Патологию можно заметить при мочеиспускании или в виде образования осадка. После сбора анализа, когда контейнер постоит, на дне можно обнаружить вкрапление. Оно белого, желтого или другого цвета.
Белые хлопья свидетельствуют о наличии заболеваний почек и мочевыводящей системы. Чаще всего они указывают на воспалительный процесс, в результате которого слизь и эпителиальные клетки оказываются в осадке. Моча может иметь темный оттенок.
Предварительная диагностика заболевания по цвету мочи
Не дожидаясь диагностики в лаборатории, можно на глаз определить протекающее заболевание в организме. Лабораторные анализы только подтвердят сложившуюся ситуацию:
- Темно-красный тон – развивается гломерулонефрит, возникает повреждение внутренних стенок мочевого пузыря.
- Осадок песчаного характера – формирование мочекаменной болезни.
- Желто-зеленый тон – гепатит.
- Темно-желтая урина – ожоги, обезвоживание, гидронефроз.
- Осадок белесого тона, кровяные выделения или присутствие гноя – пиелонефрит.
Выявление ненормального оттенка, как у новорожденного, так и у малыша постарше не говорит о патологии. Необходимо обратить внимание на общее состояние крохи. Если появляется температура и другие симптомы воспаления, то консультация педиатра крайне необходима. Но если ребенок не выявляет признаков недомогания, то нет причин для беспокойства.
Профилактические меры
Если причины потери цвета у мочи малыша физиологические и связаны с избыточной гидратацией, то ему нужно просто немного меньше пить воды или употреблять сочных фруктов. Все придет в норму уже в течение пары дней.
Профилактические меры для предотвращения обесцвечивания урины, если оно связано с патологиями, соответствуют мерам по предупреждению этих заболеваний:
- Для снижения риска развития диабета у младенцев кормящим матерям рекомендуется употреблять в пищу как можно меньше сахара, а грудничкам, находящимся на искусственном вскармливании, рекомендуется выбирать несладкие молочные смеси;
- С целью исключения возникновения инфекционных заболеваний мочевыводящих путей и почек нужно следить за температурным режимом, не позволяя детям переохлаждаться;
- Поощрять подвижность ребенка, делать с ним физические упражнения, в том числе вовремя принимать ванны. Благоприятно влияет на здоровье грудничка массаж;
Физические упражнения с грудничком
- Необходимо держать малыша всегда чистым и сухим;
- Подмывать интимные места крохи лучше водой, промокая чистой хлопчатобумажной тканью. У девочек подмывание должно производиться спереди назад, чтобы предотвратить попадание микроорганизмов из анальной области в генитальную.
Важно! Необходимо избегать применения влажных салфеток. Это увеличивает вероятность развития мочевой инфекции.
Изменение цвета мочи в большинстве случаев является безобидным следствием употребления некоторых продуктов или лекарств, а ее обесцвечивание – приема больших количеств жидкости. Однако иногда это может указывать на развитие заболеваний, поэтому важно вовремя обращаться к врачу при наличии тревожных симптомов.
Дополнительные исследования
Педиатр назначит необходимые анализы для точного определения заболевания и отправит за дополнительной консультацией к нефрологу, урологу или иному специалисту.
Анализы, которые могут назначить:
- общий анализ мочи;
- общий анализ мочи;
- анализ по Ничипоренко;
- методика Зимницкого;
- УЗИ почек, мочевого пузыря, печени.
Доктор Комаровский отмечает, что заболевания часто имеют вялотекущий характер. В этом случае ребенка могут не беспокоить: температура, боли и рези, но наблюдается мутный цвет урины или иные симптомы. Они должны насторожить родителей, которые не могут искать причину самостоятельно, когда речь идет о ребенке. Своевременность обращения к врачу поможет выявить проблему на начальном этапе, а значит, лечение будет более эффективным.