Некачественная еда, чрезмерное употребление алкоголя приводит к образованию песка и камней в почках. Специалисты утверждают, при соблюдении элементарных профилактических мер можно избежать мочекаменной болезни. Если же в вашей жизни появились камни, не ждите пока болезнь усугубится, обратитесь к урологу, который назначит диагностику и эффективную терапию. В этой статье мы расскажем о том, что делать при камнях в почках. Разберем виды камней, их размеры, причины образования, а также узнаем в каком случае необходимо незамедлительно обращаться в больницу.
Виды почечных камней
Показатель минералогической классификации камней в почках считается международным стандартом в урологии. Для оказания правильной медицинской помощи, а главное назначение эффективного лечения урологу нужно знать не только причину образования кораллов, но еще их форму и размер. Существует четыре основных минералогических вида мочевых камней:
- Неорганическое соединение кальциевых солей, вследствие чего образуются оксалаты и фосфаты. Данные образования являются распространёнными и диагностируются у более, чем 70% пациентов;
- Инфекционное образование, появляются вследствие, перенесенных заболеваний мочеиспускательной системы, диагностируется у 20% пациентов;
- Уратное образование или мочекислый камень, диагностируется у 10% пациентов;
- Ксантиновое или цистиновое образование, диагностируется крайне редко, всего лишь у 5% пациентов, вызывается вследствие наследственных патологий или нарушения аминокислотных процессов в организме.
Для информации! Практически у 50% пациентов, страдающих камнями, встречаются смешанные виды.
Почечные образования бывают:
- множественный и одиночный;
- двусторонний и односторонний;
- плоский, округлый, с шипами и гранью;
размер может быть от 3 мм до размера самой почки (коралловидный камень, формирующий клише чашечно-лоханочной системы).
mama.tomsk.ru
Тенториум это не БАД, это продукты живые продукты питания, содержат различные продукты пчеловодства: мед, прополис, пыльца, маточное молочко, воск и т.д. Программа, ктр рассчитана на избавление от камней никуда камни не гонит. Камни растворяются, если принимать правильно, то никаких экстренных ситуаций не будет.
Karma писал(а): Как минимум потому, что продукция Тенториум — это не лекарство, а БАД. И ее применение может помочь не допустить появления камней, ну там снять воспаление желчного пузыря, улучшить его сокращения, изменить состав желчи. А уж если камни есть — поздно пить Боржоми, когда почки отвалились . Небольшие камни могут выходить самостоятельно, но гнать их специально поганой метлой я бы не стала, хто их знает, может они не такие уж небольшие. А экстренная операция по удалению желчного пузыря с связи с нарушением оттока желчи- ну крайне неприятная штука.
Ага, я вот сейчас мандаринку трескаю — тоже вроде живой продукт питания, аднако не растворяет ничего (и слава Богу ) Не думаю, чтобы мед от нее чем глобально отличался. А вообще грустно становится когда в общем то неплохой продукции начинают приписывать непонятно зачем всякие чудодейственные свойства, только доверие теряется и к продукту, и к продавцу
Sue писал(а): ой вообще не приятная. а потом в 27 ты не могешь одеть купальник.
А чё так печально? Шрамы, конечно, в основном мужчин украшают, но если у девушки фигура хорошая, шрамы, по моему, в двадцать пятую очередь замечают. А диета после холецистэтомии только способствует сохранению форм. На крайний случай можно ведь рубец и убрать, пользы в организьме от него все равно нет.
марфа Важный человек/ Авторитет форума Сообщения: 36161 Зарегистрирован: 27 фев 2008, 18:32 Откуда: Томск, Каштак
Не все так плохо, камни можно убрать эндоскопически, и хоть круглый год ходить в купальнике. А тенториум в плане растворения камней — это, конечно, ерунда.
Печально, но о существовании у него желчного пузыря человек, как правило, узнает, когда у него возникает боль в правом подреберье или в верхней части живота. Боль может отдавать в спину, правую руку, ключицу. Это означает, что, во-первых, в желчном пузыре образовались камни, а, во-вторых, они пришли в движение, вызвав воспаление пузыря — холецистит. Ситуация, которая требует немедленного обращения к врачу.
Дело в том, что, пустившись в самостоятельное плавание, камни могут полностью перекрыть отток желчи и вызвать воспаление желчного пузыря — холецистит, воспаление поджелудочной железы — панкреатит или механическую желтуху.
«Камни в желчном пузыре образуются по двум причинам: из-за нарушения баланса компонентов желчи и из-за ее застоя, — рассказывает заведующий абдоминальным отделением Института хирургии им. Вишневского РАМН доктор медицинских наук Вячеслав Егоров. — Спровоцировать возникновение желчно-каменной болезни может малоподвижный образ жизни, при котором, как правило, обменные процессы в организме замедляются.
Но основную группу риска составляют те, кто питается нерегулярно, а также любители жирной пищи с повышенным содержанием холестерина. У этих людей каждое застолье сопровождается изменением состава желчи, а вероятность образования камней в таких случаях увеличивается многократно.
В зависимости от компонентов желчные камни могут быть холестериновыми, пигментными, если они образованы из красящего вещества желчи — билирубина, и известковыми, если в них преобладают соли кальция. Чаще всего встречаются смешанные камни размером от 0,1 мм до 3–5 см.
Установить диагноз «желчно-каменная болезнь» на глазок сложно даже опытному врачу. Для этого потребуются дополнительные исследования — УЗИ органов брюшной полости, в наиболее сложных случаях могут потребоваться рентгенологические исследования с введением контрастного вещества в желчные протоки. В настоящее время существует исследование, которое позволяет врачу увидеть камни воочию, — холедохоскопия. Эти процедуры позволяют врачу оценить размер камней, их расположение, спрогнозировать дальнейшее развитие болезни и назначить лечение.
Врачи неумолимы: от желчных камней может избавить только хирург! Однако, если симптомов заболевания нет и камни в желчном пузыре «молчат», их можно оставить в покое. Самый главный врачебный наказ пациентам с желчно-каменной болезнью — соблюдение правильного режима питания и строгой диеты. Под строгим запретом находится острая, жирная, жареная и копченая пища.
Иногда небольшие холестериновые камни пытаются растворить с помощью лекарственных средств — хенодеоксихолевой кислотой и урсофальком. Лечение это длительное — курс продолжается не менее года, дорогое и, к сожалению, не всегда приводит к желаемым результатам. Кстати, при желчно-каменной болезни категорически противопоказаны желчегонные фитопрепараты. Они могут способствовать миграции камней, а это чревато самыми грозными осложнениями.
Небольшие единичные камни можно попытаться разрушить ударной волной. В ходе этой процедуры камни дробятся на мелкие кусочки (размером до 1–2 мм), которые самостоятельно выходят из организма. Эта процедура безболезненна, хорошо переносится больными и может проводиться амбулаторно.
Чпсто пациенты с желчно-каменной болезнью попадают на операции по экстренным показаниям, когда удаление желчного пузыря — холецистэктомия — жизненно необходимо.
Золотым стандартом при желчнокаменной болезни является лапароскопическая операция, при которой желчный пузырь удаляется через небольшие проколы передней брюшной стенки. Больного обычно выписывают через день-два после операции, и он быстро возвращается к привычному ритму жизни.
Многих волнует вопрос: возможна ли полноценная жизнь без желчного пузыря?
Врачи утверждают, что да. Предназначение желчного пузыря — хранить желчь до момента потребления пищи. Жизненно необходим он был лишь первобытным людям, которые садились за стол не каждый день. Современному человеку нет нужды питаться про запас.
Встройте «Правду.Ру» в свой информационный поток, если хотите получать оперативные комментарии и новости:
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Химический состав почечных образований
Абсолютно все образования в почечной системе имеют разный химический и неоднородный состав. Если врач уролог называет образование урат, фосфат или оксалат, он имеет в виду преобладающие химические компоненты нароста. В современной медицине существует такое понятие, что образование кораллов происходит из-за изменений или нарушений соотношений между солью и коллоидами мочи. По химическому составу камни делят на:
- урат — образуется вследствие соли мочевой кислоты;
- оксалат — образуется вследствие повышенного уровня щавельной кислоты в организме;
- фосфат — образуется вследствие апатита или фосфата кальция;
- карбонта — образуется вследствие соли кальциевой и кислоты угольной;
- струвит — образуется вследствие амония фосфата.
Для информации! Абсолютно все конкременты размером от 5 до 10 мм могут выходить безболезненно и самостоятельно с мочой. При наличии болевых ощущений и резей внизу живота и пояснице врачи урологи выписывают мочегонные средства и спазмолитики.
Стоит отметить, урологи различают еще и камни органического происхождения. К ним относят:
- аминокислотное образование или ксантиновое и цистиновое;
- холестериновое образование, небольшие черные камни, как правило, легко крошатся, в период диагностирования их не всегда могут обнаружить;
- белковое образование, небольшой сгусток фибрина, в котором содержится соль и бактерии, при диагностировании их легко обнаружить.
Как происходит выход конкрементов
Процесс прохождения камней через билиарную систему не всегда сопровождается болью. Если конкременты небольшого размера, они способны вместе с желчью выйти незаметно, и это обнаружится только при ультразвуковом обследовании.
Большие камни могут приносить значительный дискомфорт. Они травмируют слизистую оболочку желчных путей, а иногда полностью перекрывают их просвет, приводя к развитию следующих симптомов:
- резкая приступообразная боль в правом подреберье, которая усиливается при употреблении жирных продуктов или при нажатии в этой области;
- обесцвечивание каловых масс;
- потемнение мочи;
- появление желтого оттенка кожи, слизистых оболочек и склер глаз;
- диспепсические расстройства (тошнота, ощущение горечи во рту);
- повышение температуры тела (при развитии воспалительных осложнений).
Длительность процесса выхода конкрементов также бывает разной. Камень из желчного пузыря может выйти как за 10 минут, так и за несколько дней.
Размеры камней
Почечные образования могут достигать абсолютно разных размеров. Это может быть один большой камень в почке, но в урологической практике достаточно часто встречаются и множественные конкрементные образования. Их размеры могут быть разными, от 1 мм до 8 мм. Например, камень в почке 4 мм может находиться и никак не проявлять себя, т.е. человек не ощущает дискомфорта и болевых приступов. А бывают такие наросты, способные за короткий промежуток времени обрасти и заполнить всю чашечку и лоханку, а в размерах они могут достигать до 20 мм. При наличии небольших образований, например, пяти миллиметров выведение можно выполнить самостоятельно при помощи лекарственных препаратов.
Убираем камни с помощью ультразвука
Если кристалл не выходит самостоятельно, или когда существует вероятность травмировать мочеполовую систему, врачи прибегают к ультразвуковому разбиванию камней. Многие боятся процедуры, а зря. В ней нет ничего сложного и болезненного. Волны проходят через тело и, натыкаясь на плотный предмет (камень), дробят его. Весь процесс занимает не больше часа. При этом пациент находится в операционной, он лежит на специальной водной подушке. В современных клиниках больного помещают в резервуар с жидкостью. Так быстрее идёт процесс дробления, и волны проходят лучше. Для тех, у кого низкий медики предлагают ввести обезболивающий препарат. Удаляя камни в почках ультразвуком, можно быть уверенными в эффективности метода. Кристаллы распадаются на мелкие части и превращаются в песок, который выходит при мочеиспускании.
Используемые источники:
- https://m.baby.ru/community/view/73449/forum/post/348191624/
- https://opochk.ru/idet-kamen-iz-pochek-chto-delat-i-kak-oblegchit-bol/
- https://myhube.ru/signs-of-a-stone-moving-in-the-kidney-renal-stone-disease-occurs-frequently/
- https://fleynaro.ru/delat-esli-tronulsya-kamen-poc/
- https://lecheniepochki.ru/kamni-v-pochkax/kamni-v-pochkax-chto-delat.html
- https://xn—-itbjbjcjri0ff.xn--p1ai/chto-delat-kogda-kamen-v-pochke-shevelitsya/
Как вывести камни?
Люди, страдающие почечными заболеваниями, достаточно часто задаются вопросом, как вывести камень из почки? Урологи утверждают, не все камни можно выводить самостоятельно. Например, камень в почке 6 мм можно устранить при помощи специальных лекарственных препаратов. Камень 6 мм способен вызвать следующие симптомы у больного:
- рези и боли в животе и при мочеиспускании;
- появление красных телец в крови и моче;
- повысить температуру;
- воспалить слизистую.
Если каменное образование имеет неоднородную и слишком плотную химическую структуру, а размеры камня в почке 8 — 20 мм, то такие образования следует убирать хирургическим путем. Дробление камней размеров до 20 мм выполняют без разреза кожного покрова и почки непосредственно. Специальный инструмент вводится через мочеиспускательные каналы и при помощи лазерных и ультразвуковых волн дробят кораллы. Если же каменные образования достигают более 20 мм, операция проводится открытым методом. Данная операция достаточно трав матичная и имеет большое количество осложнений, т.к. в процессе вмешательства выполняют надрез кожного покрова и почки, для того чтобы достать кораллы. Специалисты не рекомендуют заниматься самолечением, если вы почувствовали дискомфорт и боль, обратитесь к врачу за получением консультации и прохождения полной диагностики.
Основные симптомы
Симптомы камней в почках можно разделить на следующие категории:
- Камень в почке 5 мм что делать
- Спастические состояния;
- Мочевой синдром;
- Дисметаболические расстройства.
Спастические состояния при мочекаменной болезни приводят к нарушению отхождения мочи. Частые позывы на мочеиспускание, боли в пояснице и напряжение брюшной стенки – симптомы нередко возникают на фоне сокращения мелких артериальных сосудов.
Локализация болевых ощущений при МКБ
При физической нагрузке движение камня способно спровоцировать не только спазм мочеиспускательных путей, но и боль в пояснице.
Раздражение почечной ткани и мочеточников обуславливает стойкое сужение мочеточника.
На любой вид механического воздействия мочеиспускательный канал отвечает рефлекторным сокращением гладкой мускулатуры. Стойкие спазмы могут привести к выраженной обструкции и застою мочи в почках. В такой ситуации развивается почечная колика.
Выход камней из почек — симптомы почечной колики проявляются острой болью в пояснице. Ее длительность – от нескольких часов до суток. При патологии человек принимает вынужденную позу, так как боится, что небрежное движение вызовет сильную боль.
Особенностью болевого синдрома при болезнях почек в отличие от межпозвонковой грыжи является то, что он локализуется с одной стороны (справа или слева).
Высока вероятность иррадиации болевых ощущений в промежность и паховую область (если конкремент находится в нижней трети мочеточника).
- Как удалить мочевой камень в унитазе
Мочевой синдром возникает у 50% пациентов с почечнокаменной болезнью. При нем в моче появляется кровь, небольшое количество лейкоцитов и белок. Если конкремент повреждает слизистую оболочку мочеточников или лоханки, формируется тотальная макрогематурия. При ней в урине прослеживается обильное количество эритроцитов.
Макрогематурия
Если мочекаменная болезнь сочетается с воспалением, то в лабораторных анализах урины появляются лейкоциты (лейкоцитурия). Данный симптом не является патогномичным для камнеобразования, но при крупных и обильных конкрементах он часто встречается у людей.
Профилактика образования кораллов
Для избежания ухудшения заболевания специалисты предлагают простые рекомендации, способные облегчить состояние и помочь выйти конкрементам безболезненно:
- старайтесь выпивать ежедневно 2 литра очищенной воды, жидкость поможет очистить почки от песка и солей;
- употребляйте больше мочегонных продуктов, например, арбуз или чаи;
- проводите больше времени на свежем воздухе, совершайте пешие прогулки;
- избегайте переохлаждения поясничного отдела, особенно в холодное время года спина должна быть закрыта;
- всегда предохраняйтесь при половом акте, это поможет избежать передачи мочеполовых инфекций, если же акт был без дополнительной защиты, необходимо сразу же сходить в туалет, это поможет избежать попадания инфекции в почки;
- соблюдайте диету, исключите морепродукты, соленое, копчёное, алкоголь, курение, все продукты, в которых завышен уровень щавельной кислоты;
- употребляйте мочегонные травяные отвары из зверобоя и кукурузного рыльца;
- употребляйте больше клюквенных морсов.
Могут ли почки болеть
Из-за разных болезней и отклонений почки действительно болят. Ощущения при заболевании почек могут напоминать те, которые испытывает человек, страдающий остеохондрозом, радикулитом. Дискомфорт в спине распространяется на нижнюю половину, чувствуется в районе почек, отдает к бедру, паховой области.
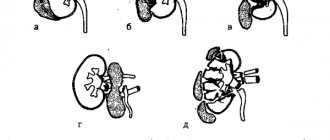
Аномальная подвижность почки, при которой она опускается, называется нефроптоз. В скачках артериального давления при нефроптозе винят стрессы, тупую тянущую боль часто списывают на остеохондроз, а повторяющиеся воспаления – на простуды.
Поясница может болеть из-за почек с одной или обеих сторон. В большинстве случаев причиной болезненности становится воспаление – пиело-, гломерулонефрит, смещение конкрементов при нарушении солевого обмена.
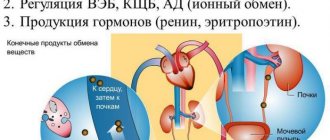
Причины образования камней в почках
Основной причиной мочекаменной болезни являются различные нарушения обменных процессов в организме: изменение химического состава крови, водно-солевой дисбаланс. Результатом их становится засорение почечных лоханок и мочеточника кристаллами солей, из которых постепенно и формируются камни.
Можно выделить несколько факторов, провоцирующих камнеобразование:
- постоянное употребление воды с повышенным содержанием солей;
- злоупотребление кислого, соленого, острого, жареного;
- регулярное обезвоживание организма;
- особенности климатических условий;
- малоподвижный образ жизни;
- инфекции почек и мочеполовой системы;
- генетический фактор;
- дисбаланс витаминов в организме;
- злоупотребление алкоголем;
- злоупотребление диуретиками (мочегонными средствами);
- бесконтрольный прием медицинских препаратов;
- травмы.
Химический состав камней определяется специфическими причинами. Кальциевые образуются вследствие избытка кальция в крови и моче, уратные – из-за повышенной кислотности мочи. Избыточное поступление щавелевой кислоты может стать причиной образования “залежей” с аммониевым, магниевым или фосфатным составом.
Причины заболевания
Наиболее распространенными причинами развития болезни являются:
- воспалительный процесс желчного пузыря;
- содержание в составе желчи повышенного количества холестерина, желчного пигмента и кальция служит превращению желчи в водонерастворимый билирубин;
- генетический фактор – это одна из причин образования камней. У ребенка есть вероятность развития желчнокаменной болезни, если один из родителей перенес ее;
- лечение такими препаратами, как октреотид, циклоспорин, клофибрат;
- долгие промежутки между приёмами пищи и голодание предвещают образование камней;
- болезнь Крона, цирроз печени и синдром Кароли могут послужить образованию камней в желчном пузыре;
- при удалении нижней части кишки образуются конкременты в желчи;
- употребление алкоголя в больших количествах побуждает к образованию застоя желчи, вследствие чего происходит кристаллизация билирубина, и появляются камни.
Одной из основных причин появления ЖКБ выступает приём большого количества жирной пищи с холестерином. Из-за нарушенного процесса питания развивается ожирение, которое является вторичным фактором риска развития болезни. Помимо этого, некорректная работа внутренних органов, сбой функции печени могут отрицательно повлиять на желчь и в дальнейшем привести к образованию камней.
Камни появляются, в том случае, когда стенки желчного пузыря сокращаются плохо. Причинами плохого сокращения пузыря могут быть такие проблемы как метеоризм, дискинезия. Операции, перенесенные на желчном пузыре, также могут повлиять на его правильную работу. Еще одной причиной может быть беременность, в процессе которой желчный пузырь получает нагрузку и происходит нарушение его функционирования. Кисты, опухоли, спайки, отёки стенок пузыря, врождённые дефекты – это все может послужить фактором, способствующим камнеобразованию.
Инфекции, проходящие в пузырь с лимфотоком или кровотоком, могут быть одной из причин ЖКБ. Воспаление желчного пузыря и его каналов вызывает любая инфекция, которая попадает в него. В дальнейшем это приводит к холангиту и холециститу, а в последующем к развитию желчнокаменной болезни. В медицине образование камней делится на два типа:
- первичный – образование камней происходит медленно и без каких-либо признаков длительное время;
- вторичный – причиной появления камней является застой в желчном пузыре.
В составе желчи имеются различные компоненты и, следовательно, образующиеся камни имеют отличительный состав. Камни по классификации подразделяются на следующие виды:
- холестериновые камни круглой формы в диаметре 16-18 мм;
- известковые камни, содержащие большое количество извести;
- смешанные камни — имеют слоистую структуру, а иногда имеют оболочку холестерина и пигментированный центр, размерами от 0,1 до 5 см;
- пигментные камни — появляются из-за увеличения водорастворимого билирубина. В их составе присутствуют вещества из солей кальция и билирубина. Помимо этого есть вероятность, что в пузыре могут появиться билирубиновые камни маленьких размеров, которые размещаются в протоках и мешке.
Что можно сделать?
Точная схема лечения камней в почках подбирается врачом индивидуально с учетом особенностей течения заболевания, возраста и общего состояния здоровья пациента.
Меры, которые можно принять самостоятельно, не опасаясь побочного эффекта, определяются предыдущими пунктами:
- принять меры для очистки питьевой воды от солей и вредных примесей;
- употребление минеральной воды и ее количества согласовать с врачом;
- минимизировать употребление жареного, острого, соленого, кислого;
- выпивать рекомендуемое врачом количество жидкости;
- перед поездкой, предполагающей резкую перемену климата, проконсультироваться с врачом;
- больше ходить, плавать;
- своевременно проводить лечение всех инфекционных заболеваний;
- принимать витаминные комплексы только по предписанию врача;
- отказаться от приема алкогольсодержащих напитков, в том числе пива и тоников;
- принимать диуретики только по назначению врача;
- не заниматься самолечением даже “безобидными” медицинскими препаратами, БАДами, свободно продающимися в аптечной сети;
- контролировать физические нагрузки, спортивные тренировки проводить только под руководством опытного тренера и с врачебного разрешения.
Снизить риск обострения и как минимум замедлить процесс камнеобразования поможет соблюдение простых правил ЗОЖ. Это не сможет вывести камни из почек, но поможет уменьшить некоторые симптомы заболевания.
Устранение боли
Когда боль в поясничном отделе позвоночника распространяется в ноги, то для устранения такого синдрома нужна квалифицированная помощь медиков. Для этого разработаны комплексы мероприятий. В основном, это лечебные процедуры и специальные медикаменты. Естественно, перед лечением проводится тщательное обследование, позволяющее выявить причину патологии. Затем будет назначена симптоматическая терапия, которая остановит развитие болезни.
Выбор схемы лечения зависит от различных факторов:
- Степени тяжести.
- Основной патологии.
- Наличие воспалений и острых болей.
- Пол и возраст.
- Период беременности или лактации.
Терапия будет преследовать следующие цели:
- Выявление и устранение причины болезни.
- Снятие малейшего дискомфорта.
- Полное восстановление подвижности.
- Устранение боли и остановка воспалительного процесса.
Если обнаружено заболевание внутренних органов, то терапия подбирается строго индивидуально.
Первая помощь
Самолечение не приветствуется, но иногда возникают ситуации, при которых необходимо устранить острую боль, хотя бы на короткое время. Самым эффективным способом считается поза эмбриона.
Если боль отдаётся в одну ногу, то нужно лечь на противоположный бок и подтянуть к животу больную ногу. Когда болевой синдром распространяется в две ноги, то лечь нужно на спину, подтянув к животу обе ноги. На живот не переворачиваться.
Медикаменты
В лечение включается несколько групп препаратов:
Анальгетики. При острой боли не обойтись без Парацетамола, Седалгина и Найза. Эти обезболивающие препараты очень сильные, но их воздействие кратковременное.
Хондропротекторы. Эти средства восстанавливают ткань хрящей. Наиболее популярны:
- Таблетки Хондроксид.
- Капсулы Терафлекс Адванс.
- Гель или мазь Хондроксид.
- Мазь Хондроитин АКОС.
Противовоспалительные препараты. Обычно используют Диклофенак, Кетотифен. Они считаются наиболее эффективными средствами. Нестероидные лекарственные препараты отлично снимают отёки и воспаление. Боль также быстро уходит.
Кортикостероиды. В состав лекарств входят гормональные вещества. В основном. применяют Преднизон и Дипроспан.
Миорекасанты. Снимают мышечные спазмы и устраняют боль, расслабляя мышцы.
Лекарства назначает только врач, самостоятельное лечение должно быть исключено. Необходимо строго придерживаться дозировки и следовать инструкции, приложенной к препарату.
Физиотерапия
Если поясничная боль отдаёт в ноги, то часто применяется комплекс физиопроцедур. Они способствуют более быстрому устранению боли, значительно улучшают кровоток и восстанавливают метаболизм.
Если противопоказания отсутствуют, то рекомендуют:
- Электрофорез.
- Грязевые ванны.
- Иглоукалывание.
- Дарсонвализацию.
- Аппликации и лечебные компрессы.
- Мануальную терапию.
Все процедуры проводятся курсами, которые повторяются через 3 недели.
Хирургическое лечение
Если медикаменты и физиопроцедуры не помогли, прибегают к хирургическому вмешательству.
Показаниями к такому методу являются:
- Паралич.
- Парезы конечностей.
- Осложнения, влияющие на функционирование внутренних органов.
- Нестерпимые боли, которые не убираются анальгетиками.
Но сначала применяются традиционные методы, так как при операции существует риск осложнений с негативными последствиями.
Народные средства
Кроме консервативного лечения нередко применяют альтернативные методы.
Существуют эффективные рецепты народные медицины:
- Настойка из перца. В 300 г водки всыпать 100 г чёрного перца. Смесь настаивается в стеклянной ёмкости две недели. Поясница натирается настойкой 2 раза в 7 дней.
- Настойка из зверобоя. Измельчить столовую ложку растения. Добавить в кипяток и настоять 10 минут. Настойка пьётся ежедневно по одной ложке в течение месяца.
- Конский каштан. Топлёный жир смешивают с растёртым каштаном и добавляют камфорное масло. Все ингредиенты в одинаковых пропорциях. На кусочек хлеба нанести полученную мазь и приложить к пояснице.
- Мазь из смальца и хмеля. Измельчить хмелевые шишки (100 г) и перемешать со свиным салом (150 г). Через неделю мазь можно наносить на больное место поясницы.
- Солевая ванна. В тёплую воду добавляют морскую соль (200 г), лимонный сок (50 г) и несколько капель лавандового масла. Ванна принимается 20 минут.
Хотя рецепты проверены временем и достаточно эффективны, всё-таки предварительно следует проконсультироваться у врача.
Видео: «Советы специалиста по устранению болей в поясничном отделе позвоночника»
ЛФК и массаж
Болевой синдром в пояснице с отдачей в ноги можно устранить с помощью специальных упражнений. Они восстанавливают метаболизм на болезненном участке.
Грамотно составленный комплекс позволит:
- Обеспечить нормальное кровоснабжение.
- Наладить полноценное питание проблемного участка.
- Увеличить упругость мышц, которые поддерживают позвоночник.
ЛФК подбирается только лечащим врачом, так как неправильное выполнение движений могут усугубить состояние, вплоть до операции.
Но во время выполнения упражнений необходимо соблюдать определённые правила:
- Первые тренировки проводятся под наблюдением врача.
- Лечебная гимнастика категорически запрещена при обострении заболевания.
- Нельзя изменять рекомендованный комплекс.
- При возникновении боли тренировка сразу прекращается.
- Упражнения выполняются плавно и медленно.
- Между подходами всегда делается перерыв в 30 секунд.
- Полезно повисеть на турнике.
Физические упражнения желательно дополнять массажем. Применяют различные виды: классический, вакуумный, точечный, медовый, баночный.
Но при некоторых заболеваниях массаж запрещён:
- При наличии активного туберкулёза.
- При онкологии.
- Если имеются сердечные патологии.
- При заболеваниях лимфатических заболеваниях.
- При наличии варикоза.
Сочетание лечебных упражнений и массажных сеансов обязательно используется в комплексной терапии.
Камни в почках – какие симптомы?
Процесс образования солевых отложений в почке может протекать в течение длительного времени без внешних проявлений либо сопровождаться симптомами, сходными с признаками других заболеваний. Поэтому резкий приступ и диагноз “камень” часто является для пациента полнейшей неожиданностью.
Медики настоятельно рекомендуют пройти обследование при следующих явлениях:
- частое мочеиспускание небольшими порциями;
- боли в спине, отдающие в низ живота, а у мужчин – в область половых органов;
- прерывающаяся струя мочи;
- дискомфорт, жжение при мочеиспускании;
- моча мутная или с кровью;
- тошнота или рвота.
Приступы ноющих болей в области поясницы может спровоцировать физическая нагрузка, длительная ходьба, неудобное положение во время продолжительной поездки.
Движение камня может сопровождаться:
- головокружениями;
- падением или повышением АД;
- вздутием живота;
- задержкой стула;
- повышением температуры.
Прекращение болей или исчезновение симптомов не является поводом для переноса посещения поликлиники на “потом”. Запоздалое обращение к врачу существенно ухудшает прогноз заболевания.
Занятия спортом при болезни
При обнаружении ЖКБ следует ограничить себя в физической нагрузке. Здесь подразумевается и исключение бытовых физических нагрузок. Физическая активность во время течения заболевания может поспособствовать:
- быстрому образованию билирубина (это опасно для людей, имеющих застой желчи);
- движению камней (если имеются камни, то физические нагрузки сдвинут их с места);
- вероятности осложнения ЖКБ;
- осложнениям после операции.
По показаниям врача разрешаются каждодневные 30-60 минутные прогулки, гимнастика без нагрузки на область живота и резких движений, плавание без ныряния. Данные нагрузки считаются профилактикой появления камней в желчном пузыре, а также способствуют восстановлению после операции. Профессиональный спорт, включающий сильные нагрузки, больным ЖКБ запрещен.
Что нельзя делать при камнях в почках?
Главное – нельзя приниматься за самостоятельное лечение.
Удалить камни из почек можно только путем оперативного вмешательства в условиях клиники.
При камнях в почках следует ограничить, а в период обострения отказаться от употребления:
- листовых овощей и зелени;
- крепких мясных, рыбных и грибных бульонов;
- бобовых;
- шоколада, арахисового масла, кондитерских изделий и фруктового варенья;
- крепкого чая и кофе;
- газированных напитков;
- молочных продуктов;
- перца, хрена и горчицы;
- кислых ягод и фруктов.
В лечебный комплекс при камнях в почках могут входить средства народной медицины, но возможность их применения следует обсудить с лечащим врачом.
Мочекаменная болезнь – патология, характеризующаяся отложением в почках твердых органических образований.
Конкременты в виде песка и камней в почечных лоханках нередко являются результатом безответственного отношения к своему здоровью.
Врачи считают, что в большинстве ситуаций их можно предотвратить, выполняя несложную профилактику.
Но что делать, если камни в почках уже сформировались? Ждать, пока они «рассосутся» сами или выйдут естественным путем – не лучший выход. Пущенный на самотек уролитиаз может привести к опасным последствиям, вплоть до недостаточности почечной функции.
Профилактика обострения желчнокаменной болезни
После курса лечения в стационаре назначают восстановительную терапию. В нее входят различные препараты, улучшающие работу печени, например, Эссенциале и другие гепатопротекторы. Важно предотвратить возможный приступ в будущем. Малоподвижный образ жизни, ожирение, диабет – факторы риска.
Как можно дольше следует придерживаться строгой диеты, рекомендован стол №5. От полуфабрикатов, продуктов быстрого приготовления необходимо отказаться. Пища должна быть свежей и сбалансированной в сторону увеличения доли белка и уменьшения жиров. Сладкое допускается только натурального происхождения: мед, сухофрукты, ягоды. Огромное содействие выздоровлению оказывают занятия физкультурой и отказ от курения, а также уход от стрессов (например, смена рода деятельности).
Причины и механизм появления почечных камней
Чтобы понимать, что делать с камнями в почках, нужно разобраться с механизмом их формирования.
Основной причиной МКБ считается нарушение водно-минерального обмена, когда в моче наблюдается избыточная концентрация солей.
Почему это происходит – то ли организм слишком активно производит соли, и они не успевают своевременно выводиться через почки, то ли проблема связана с плохим мочеотведением, – без обследования конкретного больного сказать трудно.
Склонность к камнеобразованию вполне может оказаться у человека от природы. Это бывает при неправильном развитии почек во внутриутробном периоде, при семейной предрасположенности к патологиям мочевых путей, врожденных заболеваниях обмена веществ.
- неправильное питание («перебор» с белками, солью, кальцием);
- недостаточный объем потребляемой жидкости;
- излишнее содержание минералов в питьевой воде (так называемая «жесткая» вода);
- малоподвижная жизнь и вредные привычки;
- хронические воспалительные процессы в организме.
Конечно, все это способствует камнеобразованию не само по себе, а на фоне патологических состояний, связанных с инфекциями мочеполовых органов, эндокринными заболеваниями, физиологическими процессами (например, беременностью у женщин).
Урограмма почек больных с различными видами и локализацией камней
Когда из-за таких нарушений начинаются проблемы с оттоком мочи, в почечных лоханках создаются предпосылки для отложения конкрементов. Минеральные соли в застоявшейся моче оседают, выпадают кристаллами и образуют камешки разных форм и размеров.
Избыток мочевой, щавелевой, фосфорной, угольной кислот, синтезирующихся в организме и попадающих в него извне, приводит к формированию конкрементов из их солей (чаще – кальциевых). Именно от того, какой состав имеют образовавшиеся камни, зависит тактика их лечения.
Диагностика
Прежде чем выяснять, как лечить камни в почках у женщин или мужчин, необходимо правильно поставить диагноз. В этом нам помогут современные методы диагностики:
- ультразвуковое исследование больного органа;
- лабораторное исследование мочи и крови;
- урография (обзорная и/или экскреторная).
В качестве дополнительного обследования назначают:
- компьютерную томографию мультиспирального типа — этот метод позволяет определить размеры и тип;
- нефросцинтиграфия — выясняется уровень функциональных нарушений в работе почек;
- определение чувствительности к антибиотикам — выясняется уровень развития воспалительного процесса.
Естественно, проводится осмотр и опрос пациента — нужно выяснить возможные причины, которые спровоцировали нарушение обмена веществ до образования камней в почках. Подобное диагностирование является базовым — на основании полученных результатов можно сделать вывод и назначать лечение.
Растворение почечных камней
О растворении камней в почках ходит множество мифов:
- Считается, что можно провести «чистку» почек от камней, если пить воду литрами и принимать мочегонные.
- Уратные камни поддаются растворению кислотами, то есть нужно как можно больше потреблять кислых напитков (лимонного, клюквенного сока) и препаратов (аспирина, аспаркама).
- Бороться с оксалатными камнями нужно «ощелачиванием» мочи.
Применение этих способов растворения не имеет под собой никаких медицинских обоснований.
Обильно питье, действительно, помогает промывать почки и служит профилактикой нефролитиаза, снижая концентрацию солей в моче.
Но если камни уже образовались, растворить их таким образом невозможно.
Кислое питье вообще может навредить: вызвать проблемы с желудком и еще сильнее стимулировать камнеобразование, а «ощелачивание» годится только для уратных конкрементов.
Отличить эти камни от других видов может только врач: уровень мочевины в анализах будет повышен, pH мочи смещен в кислую сторону, при ультразвуковом исследовании конкремент визуализируется, а при рентгеновском – нет.
Убедившись, что уролитиаз мочекислого происхождения, можно попробовать химическое воздействие на почки.
Задача – сделать реакцию мочи слабокислой или щелочной, снизить уровень мочевины в организме, для чего применяют препараты, нарушающие ее синтез: Блемарин, Аллопуринол.
При камнях смешанного состава литолитическая терапия уже не столь эффективна, а то, что при помощи аптечных и народных препаратов можно растворить любые конкременты, специалисты подвергают большому сомнению.
Чтобы лекарства подействовали, применять их нужно длительно – от 2-х месяцев до полугода, сочетая с диетой и достаточным питьем.
Важная информация
Если у вас существуют подозрения на воспаление почек, вы должны пройти соответствующее обследование. Вы уже знаете, как определить, болят почки или спина. Однако воспалительные процессы способны менять структуру внутреннего органа. Так, мембраны сосудистых сплетений почки могут поражаться, а сама ткань – деформироваться. При пиелонефрите, напротив, орган часто увеличивается в размерах. Разумеется, пациент не сможет на ощупь определить состояние внутреннего органа. Необходимую и точную информацию даст ультразвуковое исследование. Помните о том, что в 80 процентах случаев заболевания почек протекают без ярко выраженных болевых симптомов.
Выведение камня из почки
Если камень нерастворим, вывести его из почки естественным путем (без операции) можно только после процедуры дробления.
Многие больные совершают большую ошибку, пытаясь самостоятельно лечить МКБ, устраивая всевозможные чистки и промывания.
При наличии камней в почках любые мочегонные средства нужно применять с большой осторожностью, а лучше и вовсе не делать этого без прямой рекомендации врача – есть опасность сдвинуть образование в мочеточник. Чем это грозит?
- При движении камня по мочевым протокам происходит их травмирование, возникает боль и кровотечение.
- Просвет мочеточника перекрывается, в результате чего пассаж мочи затруднен.
- Нарушение уродинамики приводит к почечной колике – длительному приступу острой боли, который может потребовать медицинского вмешательства.
- Застрявший в мочеточнике конкремент можно удалить только хирургическим путем.
Если камень «пошел», неважно, растворимый он или нет – времени на консервативное лечение уже не остается. В этой ситуации важно иметь четкое представление о размерах камня.
Дробление почечных камней ударными волнами
Если вы не были у доктора и не делали УЗИ, лучше не рисковать и при появлении признаков почечной колики сразу отправляться в стационар. Если вы уверены, что камешки имеют небольшой диаметр (2- 5 мм), можно попытаться перетерпеть боль и вывести их с мочой:
- Выпейте комбинированный спазмолитик (типа Спазмалгона), чтобы облегчить боль и снять спазм мочеточника.
- Полчаса полежите в горячей ванне.
- Лягте в кровать с приподнятой спиной, положите теплую грелку на больную почку.
- Все это время постоянно пейте воду или чай с лимоном.
Тепло и спазмолитик способствуют расширению протоков, а большое количество жидкости помогает проталкивать камень наружу. Если в лоханках очень мелкие камешки, похожие на песок, подобным образом их можно принудительно вымывать из почек, добавив к процедуре физическую нагрузку, способствующую продвижению конкрементов (прыжки, бег, подвижные игры) и мочегонные препараты (Фитолизин, народные средства) с обильным питьем. Но, выгоняя подобным образом камни, нужно быть готовым к появлению почечной колики.
В этой статье читайте об особенностях протекания мочекаменной болезни у женщин. Как и почему образуются конкременты.
Сбои в работе мочевыделительной системы
Сбои в работе мочевыделительной системы при мочекаменной болезни проявляются по-разному (что зависит от свойств камня и степени выраженности уролитиаза). При любом типе камней формируются следующие симптомы:
- Склероз паренхимы почек;
- Повреждение микроциркуляции в канальцах и клубочках;
- Воспаление и сужение мочевыводящих путей.
Сбои в работе почек могут проявляться следующими состояниями:
- Болевой синдром в пояснице (симптом Пастернацкого положительный);
- Дизурия – расстройства мочеиспускания;
- Гематурия – кровь в моче;
- Песок в урине и мочевом пузыре.
Размер камней значительно влияет на характер мочеиспускания. Крупные конкременты закупоривают мочеиспускательный канал и приводят к расширению мочеточника. Песок не характеризуется определенными симптомами. Мелкие камни формируют зуд и жжение при мочевыделении.
Воспалительные болезни (гломерулонефрит, пиелонефрит) приводят не только к образованию инфильтратов. При них в кровь выделяются вазоактивные вещества, сужающие просвет сосудов.
Вследствие этого при гломерулонефрите наблюдается повышение артериального давления.
- Если камень в почке 4 мм что делать
При нахождении камня в нижней части мочеточника формируются малопродуктивные позывы на мочевыделение. При них нередко о. При постукивании по спине в области расположения почек увеличивается интенсивность болевой колики в пояснице (если есть камень в мочеточнике).
Механическое повреждение почечной ткани приводит к сужению мочеточника и выделению психоактивных веществ, способствующих спазмированию почечных канальцев и клубочков.
Вышеописанные виды сбоев встречаются у большинства людей с мочекаменной болезнью.
Народные средства избавления от камней в почках
Лечение народными методами при проблемах с почками очень распространено.
Врачи-урологи довольно часто сами назначают пациентам травяные сборы, а также домашние процедуры как вспомогательные меры при консервативной терапии нефролитиаза.
Специалисты по народной медицине утверждают, что многие природные лекарства помогают избавиться от почечных камней, не зря же практически все аптечные препараты для лечения почек изготовлены на основе трав. Конечно, то, что природные ингредиенты могут полностью растворить и вывести конкременты – это преувеличение.
Однако мочегонные, противовоспалительные, антисептические, спазмолитические свойства некоторых растений вполне могут пригодиться в терапии МКБ. Кроме того, многие настои и отвары способны влиять на кислотно-щелочной баланс мочи, способствуя размягчению солевых образований.
Приведем несколько популярных народных рецептов:
- 4 раза в день выпивать по стакану компота, сваренного из ягод кизила и дикой груши.
- Приготовить настой из петрушки и принимать в течение дня: по чайной ложке измельченного корня и листьев залить стаканом кипящей воды и настоять 3 часа.
- Отвар ягод шиповника пить как чай на протяжении 3-х месяцев, потом сделать перерыв.
- Взять корни созревшего подсолнечника, мелко нарезать. Стакан измельченного корня проварить в 3-х литрах воды около 5 минут, остудить. Полученное лекарства выпить за 3 дня.
В случае, когда ни отвары, ни аптечные препараты уже не способны помочь, делать операцию не обязательно. Можно попробовать раздробить камни.
Медикаментозное лечение
Расскажем обо всех медикаментах, которые помогут купировать боль в пояснице и убрать онемение в ногах. Все лекарства должен назначить врач, потому что это может серьёзно навредить организму.
Анальгетики
Это универсальные обезболивающие препараты, которые помогут справиться с любой болью. При небольшом курсе лечения анальгетики практически безвредны для больного. Минус в том, что они снимают только умеренную боль.
- Баралгин М – от 310 р.;
Баралгин М — хороший анальгетик и спазмолитик - Аспирин – от 18 р.;
- Парацетамол – от 19 р.
При сильном болевом шоке врачи назначают наркотические анальгетики. Их продают строго по рецепту. Их можно применять с другими обезболивающими средствами. Это такие лекарства, как Трамадол, Викодин, Морфин, Фентанил, Промедол.
Нестероидные противовоспалительные препараты (НПВП)
Эти средства часто назначают врачи при боли из-за множества заболеваний позвоночника и суставов. НПВП имеют много противопоказаний и побочных явлений. Тем не менее, при коротком курсе терапии они приносят больше пользы, чем вреда.
Внимание! Распространённый побочный эффект от приёма НПВС – боль в желудке. Поэтому вместе с обезболивающими таблетками принимайте Омепразол или другие лекарства, защищающие слизистую оболочку ЖКТ.
Удвоение дозы нестероидных средств не усиливает обезболивающее действие. Список эффективных НПВП:
- Диклофенак (аналоги: Доларен, Вольтарен, Наклофен и Дикловит) – от 25 р.;
- Найз (аналоги: Нимика, Нимесулид и Нимесил) – от 219 р.;
- Артрозан (аналоги: Мовалис и Артрозан). НПВП нового поколения, хорошо переносится больными. Стоит от 215 р.;
Артрозан — эффективный НПВП при ноющей боли в пояснице - Аркоксиа. Обладает высоким обезболивающим действием. Стоит от 415 р.;
- Кетонал (аналоги: Артрозилен, Дексалгин, Фламакс и Быструмкапс). Активное вещество кетопрофен помогает унять умеренную боль, а также жар. Стоит от 105 р.;
- Ибупрофен. Аналогичное действующее вещество, которое входит в этот НПВП, уменьшает боль, ломоту в суставах, жаре. Стоит от 35 р.;
Ибупрофен — относительно безопасный препарат при небольшом курсе лечения - Лорноксикам. Эффективный анальгетик, который даже уменьшает проявления ревматизма. Нельзя применять людям с больным желудком. Стоит от 210 р.;
- Кеторолак (аналоги: Кетанов и Кеторол). Ещё один сильнодействующий НПВП. Снимает сильные боли. Принимать с осторожностью при болезнях ЖКТ. Цена – от 50 р.;
- Пироксикам. Помогает при средней боли. Цена от 45 р.;
- Дилакса (Целекоксиб). Это нестероидное средство нового поколения. Не вредит желудку, снимает даже хронические боли. Стоит от 250 р.
Миорелаксанты
Это важный компонент консервативной терапии. Миорелаксанты помогают расслабить мышцы поясницы, а также значительно увеличивают действие НПВП. Поэтому чаще всего их назначают в комплексе, а иногда добавляют витамины группы B.
Миорелаксанты должен назначить лечащий врач, поскольку бесконтрольное применение может вызвать серьёзные побочные действия.
- Мидокалм – от 405 р.;
- Сирдалуд – от 265 р.;
Сирдалуд — недорогой и эффективный миорелаксант - Тизанидин – от 175 р.;
- Тизалуд – от 180 р.;
- Баклосан – от 315 р.
Гормональные стероидные средства
Кортикостероиды содержат человеческий гормон под названием кортизол, который вырабатывают надпочечники. Благодаря этому гормону препараты эффективно снимают сильные боли и воспаления, даже если НПВС оказались бессильны.
Стероидные препараты должен назначить врач, потому что они могут вызвать сильные побочные эффекты.
- Кеналог – от 370 р.;
Кеналог — сильное гормональное средство, которое должен назначить только квалифицированный специалист - Метилпреднизолон – от 220 р.;
- Кортизон – от 920 р.;
- Дексаметазон – от 60 р.;
- Дипроспан – от 230 р.
При сильной боли и спазмах назначают новокаиновые блокады, в состав которых входят вышеуказанные гормональные препараты.
Свечи
По-другому их называют ректальные суппозитории. Их вводят в задний проход (лучше на ночь). Обеспечивают такое же обезболивание, как таблетки. Свечи обладают меньшим количеством побочных действий, не вредят ЖКТ.
- Дикловит – от 165 р.;
Свечи Дикловит хорошо помогают при боли в пояснице - Кетопрофен – от 155 р.;
- Артрозилен – от 200 р.;
- Вольтарен – от 315 р.
Витамины группы B
Полезные свойства этих препаратов:
- Улучшение нервной проводимости, восстановление повреждённых нервных окончаний.
- Нормализация обмена вещества.
- Уменьшение болевых ощущений.
Их часто назначают одновременно с НПВС и миорелаксантами.
- Мильгамма – от 315 р.;
- Нейробион – от 300 р.;
- Комбилипен – от 185 р.;
Комбилипен — хороший аналог Мильгаммы - Тригамма – от 195 р.
Гомеопатия
Содержат растительные вещества. Активизируют собственные силы организма в борьбе с заболеванием.
- Цель Т – от 465 р.;
- Траумель С – от 156 р.;
- Диску композитум – от 1389 р.
Комбинированные препараты
В составе комплексных средств содержится несколько активных веществ.
- Катадолон Форте. Позволяет заменить НПВС и миорелаксант. Относительно безопасен для пациентов. Стоит от 950 р.;
Катадолон Форте — помог многим пациентам с сильными болями в пояснице - Нейродикловит. НПВС и витамин группы B. Цена от 325 р.;
- Паноксен. Содержит диклофенак и парацетамол. Стоит от 165 р.
Препараты от онемения ног
- Амлодипин (аналоги: Корвадил, Нормодипин, Норваск, Кардилопин). Эффективно расширяют сосуды и артерии.
- Нифедипин (аналоги: Кордафлекс, Кордафен, Коринфар). Действует очень быстро.
- Вазонит (аналоги: Пентоксифиллин, Трентал, Тренпентал). Нормализует кровообращение, помогает насытить ткани кислородом, разжижает кровь.
Мази
Хорошее дополнение к таблеткам и уколам. Помогает ещё быстрее избавиться от болей и воспаления. Можно применять 3 раза в день на протяжении 1-2 недель.
Согревающие мази:
- Финалгон – от 380 р.;
- Никофлекс – от 365 р.;
- Капсикам – от 375 р.;
- Апизартрон – от 330 р.;
- Скипидарная мазь – от 56 р.
Обезболивающие мази:
- Кетопрофен – от 110 р.;
Кетопрофен — эффективная недорогая мазь - Найз – от 280 р.;
- Быструмгель – от 265 р.;
- Амелотекс – от 195 р.;
- Фастум гель – от 276 р.;
- Випросал В – от 380 р.
Пластыри
Ещё более удобная и эффективная форма местных средств. Их просто надо поместить на болезненную область и ждать лечебного действия. Они почти не имеют побочных действий и противопоказаний.
- Версатис. Содержит лидокаин, снимает небольшую боль и воспаление. Действует 12 часов, курс лечения 5 суток. Стоит от 905 р.
- Вольтарен. В составе диклофенак натрия. Уменьшает умеренную боль и воспаление. Действует 24 часа. Плохо держится на коже. Стоит от 265 р.
Дробление камней
Почечные камни, которые не могут самостоятельно выйти, раньше можно было удалить только с помощью операции. Сегодняшняя медицина позволяет обойтись без хирургии, предлагая несколько методов дробления камней:
- Чрескожная литотрипсия – процедура, проводящаяся через введенный в почечную лоханку эндоскоп с ультразвуковым наконечником. Позволяет разбить большое образование на более мелкие фрагменты и потом вывести их с мочой.
- Лазерное дробление помогает испарить камни, находящиеся и в почках, и в мочеточниках. Лазерный эндоскоп вводится в мочевые органы через уретру, где воздействует на конкременты световыми пучками на основе гольмия.
- Дистанционная липотрипсия – разрушение крупных камней ударно-волновым методом. Этот способ является более травматичным, но все же более предпочтительным, чем операция.
Как правило, эти процедуры не бесплатные и относятся к дорогостоящим видам лечения. Чтобы не доводить до крайней необходимости их применения, нужно сосредоточиться на правильном питании и активной профилактике МКБ.
Литотрипсия — стоит ли пробовать этот метод лечения?
В последнее время врачи пользуются лазерным способом удаления кристаллов. Литотрипсия камней почек проводится под общим щадящим наркозом. Уже к вечеру человек может идти домой. Суть метода заключается в том, что камни не дробят, а плавят. Делают это с помощью специального прибора, который вводят в мочеполовые каналы. Врач может наблюдать за происходящим на специальном экране. Плюсом метода является то, что удаляются даже мелкие кристаллы. А остатки крупных сразу вымывают при помощи жидкости.
Для операции применяют гольмиевый лазер. Он мягко и аккуратно расплавляет камни, превращая их в песок. Этот метод считается более эффективным, нежели Разная стоимость процедуры, которая предусматривает Цена варьируется от 16 до 60 тысяч рублей в зависимости от размера и структуры самого кристалла. Посоветовать и назначить её может только врач.
Правильное питание при камнях в почках
Как известно, рацион питания является одним из основных факторов, вызывающих рост камней в почках.
Больным нефролитиазом нужно придерживаться диеты, направленной на устранение провоцирующих камнеобразование веществ.
Цель лечебной диеты – снизить чрезмерный уровень кислот в организме, добиться pH мочи, необходимого для размягчения камней, обеспечить хорошую уродинамику.
Общие рекомендации по питанию при МКБ таковы:
- пить 8 – 10 стаканов воды в сутки, один из них – на ночь;
- избегать тяжелой жирной пищи;
- минимизировать потребление соли;
- отказаться от алкоголя;
- при избыточном весе привести массу тела к норме при помощи физической активности и правильного рациона;
- принимать отвары мочегонных трав.
Для каждого вида конкрементов существует свой список запрещенных продуктов:
- При уратных камнях важно снизить содержание мочевой кислоты в крови, для этого нужно соблюдать пуриноисключающую диету. Отказаться от субпродуктов, жирного мяса, рыбы, крепких бульонов, копченостей и консервов, бобовых, молочного. Рекомендуются кислые напитки: клюквенный или брусничный морс, лимонный сок.
- Оксалатные камни образуются из щавелевой кислоты, поэтому продукты, ее содержащие, нужно вычеркнуть из меню. Это картофель, шпинат, ревень, салат, апельсины, пасленовые.
- Фосфатные конкременты растут в условиях щелочной реакции мочи. При этом виде МКБ питаться нужно по-другому: овощи и фрукты снизить, молочное – убрать, мясо и рыбу, напротив, добавить. При фосфатах много жидкости пить нежелательно.
- Если в состав камней входят преимущественно кальциевые соли, сыры, творог, йогурты и прочие молочные и кисломолочные продукты нужно исключить.
Пульсация в области печени
- 1 Симптомы, которые указывают на болезнь печени
- 2 Причины пульсирующей боли в области печени
- 3 Диагностика нарушений
- 4 Терапия и восстановление
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
Неприятные и пульсирующие боли в области печени являются признаком увеличения самого органа и натяжения его стенок, поскольку болевые рецепторы расположены в тканях капсулы, а не внутри органа. Чем больше увеличивается печень, тем интенсивнее становится пульсация и боль. Помимо этого, печень пульсирует из-за возможной причины внешнего давления желчного пузыря, из-за воспаления аппендикса или наличия межреберной невралгии.
Импульсы, которые человек может ощущать из области расположения печени, иногда сигнализируют о развитии патологии в органе.
Симптомы, которые указывают на болезнь печени
Печень расположена справа под диафрагмой и участвует в 500 видах деятельности. Поэтому когда возникает «проблема», наша железа может отреагировать пульсацией. Встречаются болезни, которые тщательно маскируются на раннем этапе, поэтому пульсация, чувство «шевеления», спазмы в области печени помогут вовремя распознать нарушения. Почему возникает чувство, будто что-то шевелится или дергается? Выделяют два случая:
- Эхинококкоз — размножение и паразитирование ленточного червя (эхинококка), вызывает ощущение, что в печени что-то шевелится.
- Нарушение перистальтики кишечника. Когда раздувается кишечник, каждый находящийся рядом орган начинает «шевелиться». Печень в том числе. Кишечник может раздуваться от повышенного газообразования, вследствие принятия нездоровой пищи.
Кроме вышеперечисленных симптомов, можно добавить еще несколько, при которых понадобится медицинское вмешательство:
- Спазмы в правом боку. Симптом, указывающий на несколько проблем, важно правильно определить характер боли. Резкие приступы боли, чередующиеся с затиханием — симптом желчной колики, когда канал желчи закупорен камнем, разрыв кисты, абсцесс, приступ панкреатита, аномалия или аппендицит. Острая боль признак дискинезии желчевыводящих путей, и типичный признак желчнокаменной болезни и печеночной колики. Ноющая боль типична для аномалии железы или болезни, которая бессимптомно развивалась длительное время. Пульсирующая боль — пульсация самой печени, которая при синхронной работе с сердцем указывает на проблемы с сердечным клапаном.
- Гипертермия, одновременно с болью под ребрами.
- Частая рвота с примесями желчи.
- Кожа и глаза приобретают желтизну.
- Проявляются «сосудистые звездочки» по всему телу.
Вернуться к оглавлению
Причины пульсирующей боли в области печени
Пульсирующая боль в печени, чаще всего, возникает из-за воспаления, растяжек или гепатита.
Внешне печень покрыта защитной оболочкой, которая имеет интересную структуру в виде защитной соединительной ткани. В этой ткани находятся болевые рецепторы. Рецепторы реагируют пульсирующей болью в таких случаях:
- длительные застойные процессы в нашей железе;
- рост органа, что провоцирует
- растяжение капсульной ткани;
- воспалительный процесс желчного пузыря или хронический холецистит;
- симптомы, которые относятся к кардиальному циррозу и гепатиту.
Синхронная (передаточная) пульсация — пульсирование органа одновременно с работой сердца, предупреждает о нарушении работы клапанов сердца, а именно аортального и трехстворчатого.
Отметим, чтобы заметить пульсирующий орган, его не нужно пальпировать (ощупывать). Пульсирующие спазмы в правом подреберье часто указывают на редкую болезнь — аневризма печеночной артерии. Долго думать о причинах пульсирующей боли не стоит и лучше не откладывать прием у терапевта в долгий ящик.
Вернуться к оглавлению
Диагностика нарушений
Лечение печени проходит в стационаре, но перед этим пациенту назначат сдать ряд анализов, чтобы установить правильный диагноз:
- биохимический анализ крови;
- анализ желчи;
- пройти ультразвуковое исследование брюшной полости;
- иногда дуоденальное зондирование.
Вернуться к оглавлению
Терапия и восстановление
Несмотря на то, что печень уязвима для болезней, она легко восстанавливается. Если болезнь еще не приняла хроническую форму, необходимо позаботиться о здоровом образе жизни:
- придерживаться нормального Восстановление побаливающей печени потребует здорового рациона питания, физической активности, исключения вредных привычек.
рациона питания (не изводить организм голодом);
- исключить потребление алкогольных напитков;
- избегать жирную, острую пищу;
- чаще двигаться;
- нормально высыпаться;
- оградить себя от стрессов.
- низкое потребление жиров и холестерина, повысить количество употребления белка и углеводов;
- чаще кушать молочные продукты;
- ввести в рацион легкие супы с крупами;
- вареное мясо и рыба обеспечат теми самыми белками, которые необходимы печени;
- больше овощей и фруктов;
- избегать кондитерских изделий, острых и соленых блюд, консервы, кофе.
Если избежать более серьезного заболевания не удалось, то врач применит медикаментозную терапию, которая, при своей эффективности, все же оставит негативный след. Ведь не все составляющие лекарств «щадят» нашу железу. Чтобы ликвидировать болевые ощущения в районе печени, пропишут некоторые обезболивающие средства. Чтобы обеспечить эффективность медикаментозного лечения, больной должен соблюдать строгую диету, которая уменьшит чувство тяжести и «шевеление» в правом боку. Основами такой диеты являются:
Профилактические мероприятия
Методы профилактики боли в спине в районе почек, вызванной болезнями позвоночника и мочевыводящих путей, схожи.
В их число входит:
- активный образ жизни, регулярные физические упражнения;
- отказ от пагубных привычек (курение, употребление спиртного);
- избегание переохлаждений, сквозняков;
- контроль собственного веса;
- употребление достаточного количества чистой воды (от 2 л в сутки);
- своевременное лечение патологий почек и позвоночника;
- сбалансированный рацион питания.
Причины случаев дискомфорта в пояснице разнообразны: от травмы мочевыводящих путей до остеохондроза или беременности. Чтобы найти первопричину неприятных ощущений, нужно пройти диагностику у врача, а затем исполнять все его предписания.
(1
оценок, среднее:
5,00
из 5)
При неправильном определении причины боли и лечении другого органа состояние почек ухудшится. Они дополнительно будут перерабатывать не нужные им препараты, и работать с повышенной нагрузкой. Болят почки или спина, как определить. Ведь боль от позвоночника возникает в поясничной области спины в 15 раз чаще.
Свернуть
Значительная часть токсинов выводится из организма с мочой через почки. При неправильном питании и образе жизни орган получает дополнительные нагрузки. Как понять, что болят почки, чтобы вовремя принять меры и не допустить перехода в хроническую стадию или рак. Всегда ли заболевание сопровождается резкими болями.
Резкие боли при воспалении почек
Почки могут воспалиться при переохлаждении и подавать сигналы. Большинство заболеваний протекает без явных симптомов. Их можно определить появлением отеков и изменением цвета мочи. Возникновение боли говорит о запущенности болезни и переходе ее в острую фазу.
В числе наиболее часто встречающихся болезней почек:
- пиелонефрит;
- гломерулонефрит;
- гидронефроз;
- нефроптоз;
- мочекаменная болезнь;
- почечная недостаточность.
Самые острые боли вызывает мочекаменная болезнь в момент, когда камень перекрывает протоки. Сильнее ее только родовые схватки. У мужчин с пониженным болевым порогом они приводят к шоку и потере сознания.
При мочекаменной болезни боли могут становиться невыносимыми
Нефроптоз – опущение одной или обеих почек, и гидронефроз – расширение лоханки, сигнализируют об отклонениях сначала слабыми, ноющими, периодически затухающими болями.
Пиелонефрит и гломерулонефрит возникает в следствие заражения организма вирусами, как вторичный признак поражения. Боли постепенно усиливаются и переходят в сильные.
Почечная недостаточность – результат запущенного заболевания, полученного при вирусном заражении, простуде и передаче по наследству. Болевой синдром усиливается по мере прогрессирования разрушения узелковых тканей.
Как узнать, что болят почки, а не другие органы. Точно ответить на этот вопрос сможет только врач. Поскольку боль в области поясницы может возникать при других патологиях:
- гастрит антрального отдела;
- язва двенадцатиперстной кишки;
- воспаление поджелудочной железы;
- непроходимость тонкого кишечника;
- воспаление аппендикса;
- заболевания мочеполовой системы.
В поясницу могут отдавать боли другой этиологии
При заболеваниях расположенных в области малого таза органов, боль может отдавать в область поясницы. Для определения очага заболевания необходимо учитывать другие симптомы и признаки. На долю перечисленных заболеваний, дискомфорт в поясничной области возникает в 4% случаев.
Как отличить боль в пояснице от боли в почках. Защемление нерва позвонками и заболевание мышц спины может отдавать сбоку, не только в центре.
- Боль резкая, пронзительная и стреляющая.
- Ноющая и тянущая боль при повороте тела резко усиливается, носит спазматический характер.
- При изменении положения тела интенсивность падает или наоборот, прострел не дает разогнуться.
- В расслабленном положении лежа постепенно боль уходит.
Локализованные боли, вызванные ушибами дисков, корпуса позвонка и образованием грыжи, могут отдаваться в нижние конечности – ноги, тянуть. Основной очаг явно ощущается по центру поясницы. Радикулит и постоянное нахождение в напряженной позе, ведущее к ухудшению осанки, локализует боль выше поясницы, на уровне нижних ребер.
Боль усиливается при движении и чувствуется ниже линии талии, в районе копчика, если ее причина в заболевании позвоночника:
- радикулит;
- грыжа;
- остеопороз;
- сколиоз;
- следствие сильных нагрузок, особенно поднятие тяжестей.
Часто боли в спине связано с защемлением нервов или повреждением связок
При отдыхе в вертикальном положении и во время ночного сна боль проходит, но движения скованные и попытка встать, провоцирует возвращение дискомфорта.
Переохлаждение может стать причиной воспаления в разных органах. Как понять, что болят почки, а не спина. Только по локализации, характеру боли и дополнительным признакам. Почки очень чувствительны к холоду, могут воспалиться при простуде и переохлаждении, особенно ступней ног и нижней части спины.
Прежде всего следует определиться, где болят почки. Они расположены в районе нижних ребер, выше линии талии — поясницы. Причем правая несколько ниже левой. Ноющая или резкая определяется заболеванием. Для почечной боли характерны следующие признаки:
- сильная боль в верхней области поясницы;
- не утихает при изменении позы, повороте и расслаблении лежа;
- появляется не сразу, сначала возникает периодически слабая;
- анальгетики не убирают ее.
Быстро убедиться, что причина боли кроется в заболевании почек можно. Сначала надо повернутся в стороны, если ничего не изменилось, обратной стороной ладони легонько стукнуть по пояснице. Почечная боль волнами отдает внутрь.
Как понять, что болят почки, симптомы и признаки патологии и воспалений. При заболевании органов имеются дополнительные симптомы, которые помогут определиться с причиной боли:
- отеки;
- изменение цвета мочи;
- появление белкового осадка;
- песок;
- кровь в моче;
- уменьшение объема выделяемой мочи;
- усталость;
- повышение давления;
- температура.
Изменение цвета мочи сигнализирует о проблемах с почками
При запущенном заболевании очищение крови от токсинов ухудшается, может появиться сыпь или акме. Если проблемы вызваны мочеполовой системой, то характер боли может изменяться при наклонах, приседаниях и подтягивании ног к животу – сжимании и освобождении мочевого пузыря и мочетоков. или возникать там.
При плохом оттоке мочи, заболевании мочеполовой системы, лишняя урина скапливается в лоханках, вызывая их растяжение. Боли при гидронефрозе появляются постепенно, носят ноющий характер, со временем усиливаются. Первопричиной являются заболевания предстательной железы, воспаление мочевого пузыря и простатит.
При бактериальном заражении, воспалении возникает пиелонефрит. В начальной стадии болевых симптомов не имеет. Затем по мере развития воспаления и при осложнении, вызванном интоксикацией крови в связи с приемом лекарственных препаратов для лечения первичной болезни, наступает рецидив. Появляется боль в почках, температура. Воспаление может перейти на мочетоки, вызвать цистит с болями в нижней части живота.
Могут появляться боли в животе и повышаться температура
Отеки могут появляться, без каких либо других внешних симптомов заболевания почек. Утром под глазами вздутые мешки, обрюзгшее лицо, распухшие пальцы рук. Во второй половине дня лишняя вода скапливается в нижней части тела и заметна больше всего на ногах. Если опухшие конечности в районе косточки надавить пальцем и отпустить, остается впадина, выравнивающаяся очень медленно. за сутки выделяется меньше обычного. Особенно сильно отекает тело после обильного ужина с соленьями, селедкой, острыми приправами и алкоголем. Они усиливают чувство жажды, задерживают жидкость в тканях. Работая с повышенной нагрузкой, почки не справляются с удалением из организма воды.
Боли в пояснице могут возникать при нефроптозе – опущении одного или обеих почек. Хроническая форма часто имеет наследственный характер. Острая форма возникает, в большинстве случает при больших нагрузках, поднятии тяжести. Ослабление удерживающих мышц может быть следствием рахита, малоподвижного образа жизни или перенесенного заболевания. От радикулита и защемления нерва отличается меньшей остротой, не проходит при изменении положения тела.