Показания к проведению исследований
Несмотря на отменное здоровье в молодости, рано или поздно каждая женщина сталкивается с необходимостью диагностики мочевого пузыря. Причиной этому могут стать как возрастные изменения в организме, так и ряд неприятных симптомов. Диагностика мочевого пузыря и почек имеет ряд показаний, среди которых можно отметить следующие:
- боли внизу живота, что носят периодический либо постоянный характер;
- частые позывы к мочеиспусканию, постоянное чувство переполненности мочевого пузыря;
- видны примеси крови или гноя в моче;
- моча носит резкий запах и изменила свой цвет;
- маленькие порции мочи;
- боль при мочеиспускании.
На фоне вышеперечисленных симптомов у человека может повышаться температура тела, снизиться работоспособность, учащаться сердцебиение, а также появиться обильное потоотделение. При наличии патологических изменений в процессе мочеиспускания, необходимо как можно быстрей отправиться на консультацию к урологу. Вполне вероятно, что имеет место воспалительный процесс или другие патологические изменения в органах выделительной системы.
Диагностика урогенитальных инфекций
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники &laqu.
Житель микрорайона «Савеловский», «Беговой», «Аэропорт», «Хорошевский»
В этом месяце жителям районов «Савеловский», «Беговой», «Аэропорт», «Хорошевский».
Под термином «урогенитальные инфекции» подразумеваются все воспалительные заболевания, передающиеся при незащищенном половом акте любого типа с зараженным партнером (ИППП), и значительная часть инфекций, «дремлющих» до своего часа в организме человека. Также в эту группу принято включать хламидиоз и сифилис, несмотря на то, что данные болезни способны передаваться и бытовым способом, – через нестерильный шприц, при переливании крови, при родах, при пользовании общими предметами обихода.
Источником заражения являются вирусы, бактерии, грибки и простейшие организмы. Их принято делить на:
- абсолютно патогенные (возбудители сифилиса, гонореи, хламидиоза, трихомониаза, генитального герпеса, генитального микоплазмоза и т.д.);
- условно-патогенные (кишечная палочка, энтерококк, стрептококки, стафилококки, клебсиелла и мн. др.), то есть, имеющиеся и у здоровых людей, и становящиеся причиной воспаления при определенных условиях.
Ведущие симптомы
Патология мочевого пузыря может иметь разное происхождение, однако многие болезни обладают схожими симптомами.
Особого внимания заслуживает появление следующих тревожных признаков:
- боль внизу живота и паховой области;
- дизурические явления: затрудненное мочеиспускание, учащенные позывы на опорожнение мочевого пузыря, недержание мочи, слабая или прерывистая струя мочи;
- увеличение или уменьшение суточного объема выделяемой мочи;
- зуд, жжение или боль при мочеиспускании;
- появление в моче примесей гноя или крови, осадка, хлопьев, песка;
- повышение температуры тела.
СИМПТОМЫ ИНФЕКЦИЙ МОЧЕВЫВОДЯЩИХ ПУТЕЙ
У новорожденных при инфекции мочевыводящих путей симптомы заболевания неспецифичны:
рвота, раздражительность, повышение температуры, плохой аппетит, малая прибавка массы тела. При появлении у малыша хотя бы одного из перечисленных симптомов следует незамедлительно проконсультироваться у педиатра.
Клиническая картина инфекции мочевыводящих путей у детей дошкольной возрастной группы
– это чаще всего дизурические расстройства (болезненность и рези при мочеиспускании, частое выделение мочи малыми порциями), раздражительность, апатия, иногда лихорадка. Ребенок может жаловаться на слабость, озноб, боли в животе, в боковых его отделах.
Дети школьного возраста:
- У девочек школьного возраста при инфекции мочевыводящих путей симптомы заболевания в большинстве случаев сводятся к дизурическим расстройствам.
- У мальчиков младше 10 лет нередко повышается температура тела, а у мальчиков 10–14 лет преобладают расстройства мочеиспускания.
Симптоматика ИМВП у взрослых – это учащение и нарушение мочеиспускания, лихорадка, слабость, озноб, боли над лобком, нередко иррадиирующие в боковые отделы живота и в поясницу.
Женщины часто жалуются на выделения из влагалища, мужчины – на выделения из мочеиспускательного канала.
Клиническая картина пиелонефрита характеризуется ярко выраженной симптоматикой: высокая температура тела, боли в животе и в поясничной области, слабость и утомляемость, дизурические расстройства.
Рекомендуем прочитать:
Лабораторные методы исследования мочевого пузыря
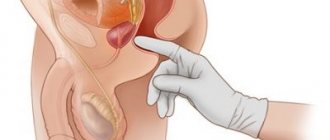
Изначально, доктор проведет детальный опрос пациентки, чтобы понять, в каком состоянии находятся ее почки и непосредственно мочевой пузырь. Проводится сбор симптомов, а также информация о хронических заболеваниях, что присутствуют в организме. Далее проводится пальпация мочевого пузыря и назначаются лабораторные и инструментальное обследование. Среди лабораторных исследований назначают анализ мочи, который будет исследоваться по нескольким методикам:
- анализ по Нечипоренко — заключается в однократном сборе мочи и изучении точного числа цилиндров, лейкоцитов и эритроцитов в 1 мл;
- анализ по Зимницкому — подразумевает сбор биоматериала 8 раз в день;
- бактериологический анализ — заключается в определении возбудителя того или иного заболевания путем поиска инфекционных агентов.
Анализ мочи самый рутинный метод диагностики, тем не менее он является обязательным, так как позволяет определить воспалительные процессы в мочевом пузыре, а также предположить изменение функциональности почек. Перед тем, как проверить мочевой пузырь у женщин лабораторным методом, не рекомендовано употреблять медпрепараты, а также пользоваться антисептическими средствами, это может исказить результаты. Точные сведения о состоянии пациента можно получить спустя час после сбора биоматериала. С каждым следующем часом в моче начинают размножаться бактерии и микроорганизмы, что влияют на точность диагностики.
С помощью микроскопа сотрудник лаборатории изучает состав биоматериала и сопоставляет с нормой содержание лейкоцитов, эритроцитов и других компонентов. На основе полученных сведений, врач может косвенно оценить состояние больного. Как правило, анализа мочи недостаточно для постановки диагноза, необходимы дополнительные методики диагностики. Состав мочи не отображает видимые изменения органа, а также наличие в нем камней, и опухолевых новообразований.
Как правильно собрать мочу?
От правильного сбора биологического материала зависит результат исследования, а, следовательно, и назначенное лечение. При сборе урины следует придерживаться следующих правил:
- Сбор мочи проводится после подмывания, чтобы исключить попадания грязи в урину.
- Подмываться следует спереди назад.
- Рекомендуется собирать утреннюю порцию урины, но первую ее часть необходимо выпустить, а далее собрать в контейнер то, что осталось.
- Если у женщины критические дни, то перед сбором анализов во влагалище необходим ввести тампон, также это необходимо, если есть гинекологические инфекции.
Принципы лечения
Схема терапии будет зависеть от причины заболевания.
Консервативное лечение показано при воспалительных процессах в мочевом пузыре, при некоторых формах мочекаменной болезни и нейрогенной дисфункции.
При некоторых заболеваниях мочевого пузыря показано медикаментозное лечение
Для устранения проблемы используются следующие препараты:
- Антибактериальные и противогрибковые средства (при воспалительных заболеваниях мочевого пузыря с учетом выявленного возбудителя болезни).
- Анальгетики и противовоспалительные средства – для устранения боли и снижения температуры тела.
- Спазмолитики – для снятия мышечного спазма, улучшения оттока мочи и облегчения выведения камней.
- Литолитическая терапия – назначение препаратов, растворяющих камни мочевого пузыря.
- Диуретики – средства, усиливающие выделение мочи.
- Растительные сборы для усиления диуреза, устранения интоксикации и стимуляции иммунитета.
Если камни мочевого пузыря не выходят самостоятельно, показана инструментальная литотрипсия: ударно-волновая или лазерная. В ходе процедуры конкременты измельчаются, после чего выходят через мочеиспускательный канал в виде мелкого песка. Выбор конкретной методики будет зависеть от размеров и локализации камня, а также от сопутствующей патологии.
Хирургическое лечение показано при таких состояниях:
- камни мочевого пузыря большого размера или при отсутствии эффекта от консервативной терапии;
- доброкачественные и злокачественные опухоли;
- аномалии развития мочевого пузыря, препятствующие нормальному оттоку мочи;
- гнойные осложнения цистита.
Объем хирургического вмешательства определяется исходя из формы заболевания и тяжести состояния пациента. Удаление камней и опухолей позволяет радикальным образом избавиться от болезни и избежать развития серьезных осложнений.
Профилактика заболеваний мочевого пузыря включает в себя своевременное лечение любой патологии мочевыводящих путей и предупреждение распространения инфекции из уретры. Регулярные визиты к урологу позволят вовремя выявить проблему и принять необходимые меры по ее устранению.
- Как проверить мочевой пузырь
- Какие анализы покажут камни в почках
- Почему сдают утреннюю мочу
Распространенные болезни
Болезни женских мочеполовых органов чаще всего проявляются уже на определенной стадии развития. Если рассматривать мочевыделительную систему, то наиболее распространенными ее заболеваниями являются:
- пиелонефрит. Воспалительное заболевание, которое протекает в почках, чаще всего сосредоточено в почечных лоханках. Может протекать как на одной почке, так и на обеих. В большинстве случаев имеет бактериальную этиологию;
- уретрит. Заболевание обусловлено воспалением уретры (мочеиспускательного канала), вызвано вирусным поражением или влиянием патогенных бактерий. Течение заболевания может проходить в острой стадии или в хронической;
- мочекаменная болезнь. Характеризуется большим скоплением белка и солей в структуре мочи, в результате чего формируются конкременты в мочевом пузыре или в других мочеточниках;
- цистит. Воспаление тканей мочевого пузыря. Поражаться может слизистая оболочка, в результате чего нарушается функционирование органа.
(Картинка кликабельна, нажмите для увеличения)
К распространенным заболеваниям женской половой системы можно отнести:
- вагинит. Воспалительный процесс, протекающий в слизистой оболочке стен влагалища. Имеет бактериальную этиологию;
- хламидиоз. Заболевание, как правило, передается половым путем, характеризуется наличием в микрофлоре влагалища патогенных бактерий хламидий;
- молочница (кандидоз). Грибковая патология, которая вызвана распространением дрожжевых грибов. Может поражать слизистые влагалища, кожные покровы;
- миома матки. Доброкачественное образование гормональной этиологии, которое может возникать внутри матки или в ее наружных стенках;
- киста яичника. Доброкачественное образование, располагающееся на теле яичника, может трансформироваться в злокачественное;
- эрозия шейки матки. Обусловлена повреждением эпителия, либо стенки маточной шейки;
- эндометриоз. Характеризуется разрастанием внутреннего слизистого слоя матки. В некоторых случаях может распространяться во влагалище или брюшную полость.
Любое заболевание мочеполовой системы женщин требует лечения. В некоторых случаях необходимо хирургическое вмешательство.
Слабый сфинктер и недержание мочи
В случаях, когда мышцы в сфинктере в мочевом пузыре расслаблены, моча вытекает бесконтрольно, такое состояние называется недержанием. Эта болезнь может развиваться у мужчин и женщин по разным причинам, но прежде всего это происходит из-за слабости жома вследствие перенесенного инсульта, выявленного сахарного диабета, частых запоров и сердечной недостаточности. Также слабость сфинктера мочевого пузыря бывает при приеме некоторых медикаментов. Патология выявляется и у мужчин, хотя гораздо реже, чем у женщин.
Ещё по теме: Как проводят рентген мочевого пузыря?
Недержание мочи бывает нескольких типов:
- ургентное недержание, вызванное гиперактивностью в уретральном канале. При сильном позыве выделяется урина;
- стрессовое недержание, возникающее чаще всего после оперативного вмешательства. Выделение урины происходит при смехе, кашле или чихании на фоне слабых мышц тазового дна;
- функциональное недержание на фоне острых психических заболеваний;
- смешанное недержание, когда несколько видов сочетаются;
- недержание переполнения, когда мочевой пузырь наполнен максимально и нет возможно удержать такой объем внутри.
Функциональное значение системы
Мочеполовая система (мочеполовой аппарат) – это комплекс органов, выполняющих репродуктивную и мочевыделительную функции. Анатомически все составляющие тесно взаимосвязаны. Мочевая и половая системы выполняют различные функции, но при этом дополняют друг друга. При нарушении работы одной из них, страдает и вторая. Основными функциями мочевыделительной системы являются:
- Выведение из организма вредных веществ, образовавшихся в процессе жизнедеятельности. Основная часть продуктов поступает из пищеварительной системы и выделяется в составе урины.
- Обеспечение сбалансированности кислотно-щелочного баланса организма.
- Сохранение водно-солевого обмена в правильном состоянии.
- Поддержание функционально значимых процессов на уровне, необходимом для жизнедеятельности.
При проблемах с почками, вещества, оказывающие токсическое воздействие перестают выводиться из организма в необходимом объеме. В результате происходит накопление вредных продуктов, что отрицательно влияет на жизнедеятельность человека. Половая система обеспечивает репродукцию, то есть размножение. Благодаря правильному функционированию органов, мужчина и женщина могут зачать ребенка.
Половые железы обеспечивают продукцию гормонов, необходимых для выполнения репродуктивной деятельности и функционирования организма в целом. Нарушение процесса выработки оказывает негативное воздействие на работу других систем (нервной, пищеварительной, психической). Половые железы выполняют смешанные функции (внешне- и внутрисекреторную). Как главную и основную задачу выделяют продукцию гормонов, необходимых для деторождения. У мужчин половые железы вырабатывают тестостерон, у женщин – эстрадиол.
Гормоны влияют на такие процессы жизнедеятельности как: метаболизм; формирование и развитие мочеполовой системы; рост и созревание организма; формирование вторичных половых признаков; функционирование нервной системы; половое поведение. Продуцируемые вещества попадают в кровь человека и в ее составе транспортируются к органам. После распространения по организму гормоны влияют на работу многих систем и важны для выполнения жизненно необходимых функций.
Физиология мочевого пузыря
Мочеиспускание является сложным физиологическим актом, который предполагает процесс одновременного расслабления наружного и внутреннего сфинктера с синхронным сокращением мускулатуры мочевого пузыря. Активное участие в мочеиспускании принимают мышцы промежности и брюшного пресса.
Мочевик обладает очень эластичными стенками. В случае нормальной работы рецепторов сигнал о позыве к опорожнению поступает в мозг, когда объем мочи достигает 160-170 мл.
Анатомические особенности строения мочевого пузыря человека позволяют вместить объем мочи не более 1000 мл (исходя из средних показателей). Из-за ослабленной мускулатуры органа процесс вывода и накопления мочи становится хаотичным и неконтролируемым.
Согласно данным медицинской статистики, подобные проблемы чаще всего наблюдаются у пожилых женщин и детей младшего возраста. Когда мышечные стенки мочевого пузыря утрачивают тонус, головной мозг перестает получать нейронные сигналы, сообщающие о том, что он является наполненным. Подобные нарушения коммуникации чреваты атонией (недержанием) и провоцируют процесс бесконтрольного выделения урины.
Чем опасны урогенитальные инфекции
Как следует из самого названия, данные инфекции затрагивают мочеполовую систему человека, то есть, воспалительный процесс первоначально сосредоточен в органах и структурах урогенитального тракта, хотя в дальнейшем, при отсутствии лечения, может затронуть и другие отделы.
О том, для кого опаснее мочеполовые инфекции, – для женщин или для мужчин – ведется немало споров. Так, женщины более подвержены заражению урогенитальными инфекциями из-за особенностей женской физиологии. В то время как у мужчин некоторые опасные ИППП протекают без всяческих признаков, что значительно отсрочивает выявление и лечение болезни.
«Победителей» в данном споре нет и быть не может. Инфекционные заболевания мочеполовой сферы способны привести к хроническим воспалительным процессам; стать причиной эректильной дисфункции, простатита и бесплодия у мужчин, невозможности забеременеть (женское бесплодие) или выносить плод у женщин; вызвать поражения нервной и иммунной системы, почек, печени, спинного и головного мозга; привести к образованию злокачественных опухолей.
Инструментальные способы диагностики
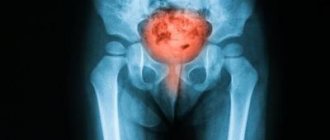
Диагностика мочевого пузыря может проводиться и инструментальными способами, одним из таких методов есть ренгеноскопия. Обследование заключается во введении специального контрастного вещества в уретру женщины. Сразу после введения средства делают рентгенологический снимок мочевого пузыря. На снимке четко видно, как распространяется контрастное вещество, и имеются ли преграды в мочеточниках. Также обследуя мочевой пузырь этим способом, можно диагностировать дивертикулы, опухолевые новообразования в просвете пузыря, инородные тела, камни, свищевые ходы и другие патологии органа.
Эндоскопическое исследование мочевого пузыря тоже используется достаточно часто. Для обследования женщин применяется метод цистоскопии. Оценка мочевого проводиться с помощью специального инструмента эндоскопа — длинной трубке с мини камерой на конце. Изображение транслируется на компьютерный монитор, за которым наблюдает врач. Эндоскоп выводят в просвет уретры и протягивают в полость мочевого пузыря. Этот вариант диагностики дает врачу обширную картину состояния пациента, он может оценить целостность внутренних структур, а также обнаружить новообразования и проблемные участки.
Требуется отметить, что цистоскопия может перерастать в хирургическую манипуляцию, к примеру, по удалению полипов. Сама по себе процедура не является болезненной, единственными последствиями после нее могут быть цистит или уретрит, которые легко устраняются медикаментозными препаратами в амбулаторном режиме. Процедуру проводят под местным обезболиванием. За сутки до проведения процедуры требуется отказаться от газообразующих продуктов, а также сделать очистительную клизму.
КТ и МРТ – самые современные и высокоточные способы диагностики, единственным их недостатком является дороговизна обследования, позволить себе которую может не каждый пациент. Осмотр мочевого пузыря проводится путем сканирования органа рентгеновскими лучами. Доктор получает возможность оценить послойную структуру органа и увидеть трехмерное его изображение на компьютере. Пациент лежит неподвижно, а врач наблюдает за процедурой из соседней комнаты. В целом, процедура длится двадцать минут и является абсолютно безболезненной.
Иногда, для точности проведения процедуры используют контраст, что выпивается пациентом два раза — первый вечером накануне обследования, а второй непосредственно перед исследованием почек и мочевого пузыря. Это позволяет сделать текстуры тканей более видимыми для оборудования.
На основе полученных сведений, доктор может безошибочно поставить диагноз уже после первой процедуры. Перед тем, как проверить пузырь этим способом, проводят детальное изучение состояния пациента, существует вероятность, что контрастное вещество вызовет аллергическую реакцию у человека.
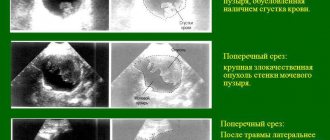
Получить сведения о почках и мочевом пузыре, можно с помощью ультразвукового обследования. Это самый доступный и быстрый метод получения результатов состояния внутренних органов. Проводится процедура путем сканирования органов человека ультразвуковыми лучами определенной частоты. Полученное изображение отмечается на экране, как и в случае с КТ и МРТ. Отличие в том, что невозможно получить трехмерное изображение в процессе обследования, доступна только прямая проекция, но это тоже дает определенный объем информации о структуре органа.
УЗИ
ТРУЗИ
Задаваясь вопросом насчет того, как проверить мочевой пузырь и почки, следует обратить внимание на неинвазивный, высокоинформативный, быстрый и безболезненный способ – ультразвуковую диагностику.
Сегодня это является основным методом скрининга. Если раньше аппараты УЗИ были лишь в крупных центрах, то на данный момент они имеются даже в небольших медицинских учреждениях маленьких населенных пунктов.
Основные преимущества метода:
- быстрота проведения и расшифровки;
- безболезненность и безвредность;
- низкая цена;
- высокая диагностическая ценность;
- возможность сразу визуализировать все органы мочеполовой системы.
Обследование можно проводит двумя методами:
- Классический – через стенку живота, является простым и поэтому чаще используется;
- Трансректальный (введение датчика в прямую кишку). Данный способ доступа несколько сложнее и не совсем приятен, но зато можно более четко визуализировать те зоны мочевика и почек, которые плохо видны при обычном УЗИ. ТРУЗИ – является более показательным с диагностической точки зрения.
Показания к УЗИ
Способ доступа выбирает лечащий доктор, основываясь на клинических проявлениях или для уточнения диагноза.
Причинами направления пациента на обследование могут быть:
- боли внизу живота, в пояснице или опоясывающего характера;
- различные проблемы с мочеиспусканием;
- наличие в крови слизи, взвесей, песка, крови и других аномальных частиц;
- бактерии, эпителиоциты или лейкоцитоз в ОАМ;
- подозрении на наличие новообразований.
Важно. УЗИ может показать наличие опухоли в обследуемом органе, но данный метод не может оценить злокачественность патологии.
Подготовка
Для получения достоверных данных важно правильно подготовиться к исследованию. Основное условие – мочевой пузырь должен быть полностью наполнен мочой.
Для этого рекомендуют за час-полтора до анализа выпить литр воды. Проще говоря, исследование проводят при желании помочиться. Это необходимо для того, чтобы стенки органа находились в максимально растянутом состоянии.
Также желательно избежать усиленного газообразования, потому что раздутый пищевод может помешать визуализации. Для этого за сутки (во время приема пищи) следует выпить препарат «Эспумизан», в упаковке есть инструкция, где указаны оптимальные дозы для каждого конкретного случая.
Домашнее лечение
Помимо приема лекарственных средств, людям, которые страдают подобной проблемой, стоит ограничить употребление алкогольных напитков, крепкого чая и кофе. Также стоит из рациона исключить все копчености, соленья, жирную и жареную пищу. Подобная еда провоцирует раздражение слизистой оболочки мочевого пузыря, вызывая позыв к опорожнению.
При такой проблеме рекомендуется пить как можно больше жидкости (лучше простой воды) для усиления работы почек. Все дело в том, что концентрированная моча способствует образованию камней и песка в органе, что потом приводит к воспалительным процессам в мочевом пузыре.
Цистит может быть и осложнением туберкулеза
Инфекционный цистит, вызванный трихомонадами, хламидиями, микоплазмами, гонококками, палочками Коха, называется специфическим. А неспецифическим циститом называется заболевание, вызванное условно-патогенными бактериями, постоянно-обитающими в организме.
Нечастые разновидности цистита – это те, которые вызываются пурпурой, актиномикозом и шистосомозом.
Путь, которым патогенные микроорганизмы попадают в мочевой пузырь, может быть разным. В зависимости от него цистит делится на нисходящий, восходящий, лимфогенный и гематогенный. Восходящий вариант заражения (из уретры) у пациентов мужского пола встречается довольно редко. Цистит у мужчин чаще всего бывает нисходящим (в случае почечной инфекции), а также гематогенным и лимфогенным.
Существуют также и циститы неинфекционной природы. Они могут быть вызваны:
- операциями или диагностическими процедурами на мочевом пузыре;
- лучевым воздействием на организм, например, при лучевой терапии предстательной железы;
- травмами мочевого пузыря инородными телами, например, камнями;
- химическими веществами, выводящимися с мочой и вызывающими раздражение слизистой оболочки пузыря.
Также циститы делятся на первичные и вторичные. В первом случае болезнь начинается сама по себе, непосредственно в мочевом пузыре. Во втором – цистит вызывается какими-то другими патологическими процессами в организме.
Вторичные циститы, в свою очередь, делятся на циститы внутрипузырного и внепузырного происхождения. Например, камни в мочевом пузыре и новообразования данного органа являются внутрипузырными причинами, а заболевания других органов (аденома предстательной железы, пиелонефрит) – внепузырными.
Если областью воспаления является мочепузырный треугольник, то такой цистит носит название тригонита. Также в зависимости от локации воспаления выделяют шеечный и диффузный цистит. При шеечном цистите наблюдается лишь воспаление на шейке мочевого пузыря. Диффузная форма болезни проявляется в воспалении всей стенки органа.
В зависимости от того, насколько сильно поражена стенка пузыря, выделяют следующие формы цистита:
- катаральная,
- геморрагическая,
- кистозная,
- язвенная,
- флегмонозная,
- гангренозная.
Самой легкой формой, затрагивающей лишь поверхностные слои стенок, является катаральная. При гангренозной же форме патологический процесс приводит к некротизации стенок. Для определения степени болезни применяется цистоскопия с последующей биопсией.
Факторы, способствующие появлению цистита у мужчин:
- переохлаждение организма;
- снижение иммунитета;
- стрессы;
- осознанная задержка мочи, редкое опорожнение мочевого пузыря;
- заболевания почек, простаты;
- несоблюдение правил личной гигиены;
- заболевания, сопровождающиеся возникновением очагов инфекции (тонзиллит, гайморит, фурункулез, заболевания зубов и т.д.);
- травмы позвоночника;
- сахарный диабет;
- злоупотребление алкоголем.
Осложнениями цистита могут являться парацистит (воспаление тканей, окружающих мочевой пузырь), пиелонефрит, склероз стенок мочевого пузыря, перфорация стенок пузыря, воспаление почек (в результате пузырно-мочеточникового рефлюкса).
Профилактика
Для достижения наилучших результатов в деле укрепления мочевого пузыря стоит внести ряд корректив в привычный образ жизни. Прежде всего, необходимо придерживаться диеты, рекомендованной лечащим врачом даже после улучшения состояния мочеполовой системы. Нужно отказаться от пагубных пристрастий и употребления газированных напитков, крепкого чая и кофе.
Важно пройти полноценное диагностическое обследование на предмет наличия воспалительных процессов, затрагивающих ткани мочевого пузыря. Настоятельно не рекомендуется подвергать собственный организм переохлаждению, а также избегать стрессовых ситуаций и тяжелых физических нагрузок.
Медики уверяют, что предотвратить появление подобных проблем со здоровьем вполне реально. Пожилым людям стоит утеплять ноги и поясницу, избегать переохлаждения. Также стоит бороться с запорами, так как проблемы с дефекацией часто приводят к ослаблению мышц мочевого пузыря.
Другие профилактические меры:
- Отказ от поднятия тяжестей
- Соблюдение правил личной гигиены промежности
- Контроль за весом
Половые органы женщин
Анатомия мочеполовой системы представлена комплексом половых (детородных) органов, которые подразделены на внутренние и наружные. Главное функциональное значение заключается в репродукции (размножении). Мужские и женские детородные органы существенно различаются. У представительниц слабого пола мочеполовой аппарат, а конкретно его часть, отвечающая за репродукцию, представлена в виде наружных органов (половые губы и клитор) и внутренних (матка, яичники, фаллопиевы трубы, влагалище).
Правила проведения
Проводят обследование почек и непосредственно мочевого пузыря только при его наполненности. Пациенту требуется перед процедурой выпить два литра жидкости. Это должна быть обычная или минеральная вода, только не газированная. Пациент ложится на кушетку, а врач водит специальным датчиком по его животе, для людей с избыточной массой тела рекомендовано ректальное обследование. Датчик вводится через прямую кишку. Процедура полностью безболезненна и занимает не больше получаса. Результаты процедуры человек получает в тот же день или они оглашаются врачом в процессе процедуры. Такая оперативность делает УЗИ самым популярным способом диагностики.
На сегодняшний день, существует огромное количество методов исследований, которые дают возможность оценить состояние человека в несколько мгновений. Это очень обнадеживает, ведь как известно, правильно поставленный диагноз — половина успешного лечения. Несмотря на это, множество пациентов все же медлят с обращением к доктору, терпят дискомфорт и болезненные симптомы, списывая все на усталость и простуду. Такое отношение к организму недопустимо, чем раньше вы обратитесь, тем скорее избавитесь от болезни, что вас съедает изнутри. Бояться или стыдиться не стоит, нет ничего постыдного в том, что вы хотите быть здоровыми, кроме того, есть множество исследований, что не доставляют ни психологический, ни физиологический дискомфорт пациенту.
Половые органы мужчин
Мужские органы мочеполовой системы (гениталии) также, как и женские подразделены на внутренние и наружные. Каждый сегмент необходим для выполнения репродуктивной деятельности. Наружные гениталии представлены в виде полового члена (пениса) и мошонки (полость в которой расположены яички). В состав внутренних органов входят:
- Яички – парные половые железы, продуцируемые половые клетки (сперматозоиды) и стероидные гормоны. Их формирование и опущение в мошонку происходит уже во время эмбрионального роста. Способность перемещаться сохраняется в течение всей жизни, что позволяет защитить мочеполовой аппарат от воздействия внешних факторов.
- Семявыводящий проток – парный мужской репродуктивный орган. Представлен в виде трубы, длина которой примерно 50 см. Семявыводящий канал продолжает придаточный проток яичка. В простате происходит соединение с протоками семенных пузырьков и образуется семяизвергательный канал.
- Семенные пузырьки – парные железы в виде мешочков овальной формы. Их функциональное значение основано на выработке белкового секрета, который является составляющей частью семенной жидкости.
- Придаток яичка – длинный узкий проток (6-8 м), необходимый для проведения сперматозоидов. В канале осуществляется дозревание, накопление и дальнейшая транспортировка половых клеток.
- Предстательная железа (простата) – экзокринная железа, находящаяся ниже мочевого пузыря. Функции органа: продуцирование секрета простаты, входящего в сперму; ограничение выхода из мочевого пузыря при эрекции; контроль выработки гормонов. Продуцируемое железой вещество разжижает семенную жидкость и придает активность половым клеткам.
- Железы Купера – парный орган, расположенный в глубине мочеполовой диафрагмы. При эрекции железы вырабатывают прозрачный слизистый секрет, облегчающий проникновение пениса во влагалище и движение семенной жидкости.
Мужская половая система – сложный комплекс органов, тесно взаимодействующий друг с другом. Правильное выполнение функций возможно только при сбалансированной работе всей системы полностью. Зачастую патологические нарушения одного из органов провоцируют заболевания других, а в осложненных случаях приводит к утрате способности к репродукции.
Особенности мужской мочеполовой системы
Мочевой пузырь у мужчин сообщается с узким и длинным мочеиспускательным каналом, который проходит через половой член. Мочевик соседствует со многими органами репродуктивной и выделительной системы:
- мочеточниками;
- семенными пузырьками;
- простатой;
- прямой кишкой;
- семявыносящими протоками;
- мочеиспускательным каналом.
Травмы и инфекционное воспаление любых из них чреваты поражением мочевика. Несвоевременное лечение болезней ведет к осложнениям – половому бессилию, бесплодию.
Общие симптомы болезней мочевого пузыря у мужчин
В 80% случаев патологии мочевика у мужчин вторичны, то есть возникают как осложнение при поражении органов репродуктивной, пищеварительной, нервной или иммунной системы. Клинические проявления зависят от причины нарушения функций пузыря. Но многие симптомы неспецифичны, поэтому при их появлении обращаются за помощью к врачу.
Признаки заболевания мочевого пузыря:
- боль в надлобковой области;
- прерывистая струя;
- недержание мочи;
- гематурия;
- затрудненное мочеиспускание;
- изменение цвета и прозрачности мочи;
- дискомфорт в паху;
- выделение мочи маленькими порциями.
Повреждение стенок органа ведет к нарушению тонуса детрузора, из-за чего у 90% мужчин возникают расстройства мочеиспускания.
Если болезнь провоцируется вредной микрофлорой – бактериями, грибками, вирусами – присоединяются симптомы интоксикации. Мужчины жалуются на мышечную слабость, снижение аппетита, тошноту, повышенную температуру.
Причины и симптомы заболевания
К причинам возникновения цистита у женщин относятся:
- переохлаждения;
- гинекологические заболевания;
- урологические заболевания, в том числе заболевания мочевого пузыря.
Симптомы цистита сильно выражены, вследствие чего распознать заболевание довольно просто. Однако окончательный диагноз ставит врач-гинеколог или уролог на основе определенных анализов, после чего подбирается лечение.
Симптомы цистита:
- боли в области мочевика;
- боли на протяжении всего процесса мочеиспускания или только в конце;
- ощущение неполного опорожнения мочевика сразу после мочеиспускания, постоянно хочется в туалет;
- кровотечение при мочеиспускании при сильных формах воспаления;
- поднятие температуры.
Кровотечение при данной патологии опасно, так как может привести к тампонаде мочевика: кровь может закупорить мочеиспускательный канал, что приведет к застою урины, растяжению мочевика. Также при проникновении бактерий может начаться заражение крови. Инфекция может перейти на почки.
Важно вовремя начать лечение, чтобы исключить переход заболевания в хроническую форму.
Для правильной постановки диагноза и для определения характера воспаления необходимо сдать определенные анализы.
Переходноклеточный рак мочевого пузыря – яркий тому пример: новообразование формируется из эпителия, выстилающего внутреннюю стенку органа. Заболевание на начальной стадии протекает бессимптомно, что делает его опасным, так как часто опухоль диагностируют поздно, когда она достигает крупных размеров.
Рак мочевого пузыря – онкологическая патология, для которой свойственно появление злокачественного новообразования на внутренней части или в стенках этого органа. Опухоль нарушает функционирование мочевого пузыря и способна со временем давать метастазы.
Классификация переходноклеточного рака мочевого пузыря бывает двух видов: первый характеризует локализацию злокачественных новообразований, а второй указывает на степень их зрелости.
По локализации рак мочевого пузыря может быть:
- поверхностным;
- инвазивным;
- метастатическим;
- нулевым.
Злокачественные новообразования лидируют в рейтинге «убийц» человечества, они могут появляться в разных органах и тканях. Наибольший риск к образованию опухоли имеют структуры, которые быстро делятся, то есть, эпителиальные клетки разных видов.
Переходноклеточный рак мочевого пузыря – яркий тому пример: новообразование формируется из эпителия, выстилающего внутреннюю стенку органа. Заболевание на начальной стадии протекает бессимптомно, что делает его опасным, так как часто опухоль диагностируют поздно, когда она достигает крупных размеров.
Рак мочевого пузыря – онкологическая патология, для которой свойственно появление злокачественного новообразования на внутренней части или в стенках этого органа. Опухоль нарушает функционирование мочевого пузыря и способна со временем давать метастазы.
Слово «переходноклеточный» объясняет механизм появления опухоли. Она развивается в зоне эпителиально-мезенхимального перехода.
Классификация переходноклеточного рака мочевого пузыря бывает двух видов: первый характеризует локализацию злокачественных новообразований, а второй указывает на степень их зрелости.
Симптомы сопутствующих болезней у мужчин
Симптомы цистита и простатита похожи:
- частое мочеиспускание;
- ночные позывы;
- боли и рези;
- слизь и кровь в моче.
Такая же симптоматика проявляется и при воспалении предстательной железы. Без анализа мочи и секрета простаты невозможно определить по симптомам какое заболевание у мужчины: цистит, простатит или оба сразу. Иногда даже результаты анализов не дают точный ответ.
Но у простатита есть особенность: он развивается на фоне застойных явлений, например, при сидячей работе. Циститу это не характерно. Но болезненное мочеиспускание характеризует уже цистит, а не простатит.
У мужчин цистит может возникать в здоровом организме (первичный) или на фоне других воспалительных процессов (вторичный):
- Первичный развивается в мочевом пузыре без всяких сопутствующих заболеваний.
- Вторичный развивается на фоне уже существующих заболеваний. Он является их осложнением. Именно вторичный характерен для мужчин после 45 лет. Чаще всего проявляется при простатите или росте аденома простаты.
Чем лечить?
Заболевания мочеполовой системы женщины чаще всего связаны с воспалительными процессами. Поэтому для угнетения возбудителей следует принимать антибактериальный препарат. Однако, назначить антибиотик может только врач на основании анализов и выявления возбудителя.
Курс антибиотиков следует пропить полностью, иначе недолеченные заболевания могут принять хронический характер.
Кроме того, наряду с антибактериальными таблетками врач может прописать иммуностимулирующие средства.
Лечение новообразований (миомы, кисты) может ограничиться приемом гормональных препаратов, а может привести к операции.
В дополнении к медикаментозному лечению можно с согласия врача прибегнуть к народной медицине. Для этого применяются растительные сборы и ягоды в качестве отваров (ромашки, черники, порея, семян укропа, корней стальника). Кроме отваров трав при воспалении мочевыводящих путей используют отвар калины с медом.
Терапия цистита
Лечение мужского цистита включает в себя соблюдение диетического питания и постельного режима, прием медикаментов. Можно избавиться от боли в мочевом пузыре у мужчин с помощью народных средств. Предварительно потребуется консультация уролога.
В процессе терапии цистита пациенту назначают антибиотики, фитопрепараты и противовоспалительные средства. Если сильные боли в мочевом, а воспалительный процесс протекает в острой форме, мужчинам рекомендуют следующие антибиотики:
- Нолицин — препарат антибактериального воздействия, который относится к фармакологической группе фторхинолонов. Действующим компонентом этого средства является норфлоксацин. Препарат принимается 2 раза в день в течение 6 дней, если у мужчины острая боль. При хронической патологии лечение длится 6 недель.
- Палин — антибиотик группы хинолинов. Его назначают против грамположительных и грамотрицательных микробов, провоцирующих патологические процессы мочевыделительной системы.
- Монурал — современный антибиотик, который воздействует на все патогенные микробы. С его помощью можно быстро избавиться от цистита.
- Нитроксолин — эффективен против грибков и различных микробов. Его назначают, чтобы устранить боль при цистите и прочих заболеваниях мочевого пузыря у мужчин.
Кроме вышеперечисленных антибиотиков, можно принимать Фурагин, Рулид, Невиграмон. Список препаратов и их дозировка назначается каждому пациенту индивидуально.
Как лечить мочеполовые инфекции у женщин
Лечение мочеполовой системы осуществляется при помощи антибиотиков. Определяется их необходимость и тип препарата лечащим врачом. Нарушение его рекомендаций и системы приёма препаратов, вместо ожидаемого выздоровления, может стать причиной осложнений и бесплодия в итоге.
Дополнительно к антибактериальным средствам заболевания мочеполовой системы устраняются с помощью противовоспалительных препаратов, иммуномодуляторов и других вспомогательных средств.
Например, гарднерелла требует приёма лекарства, восстанавливающего микрофлору влагалища.
К какому врачу нужно обращаться
Заболевания мочевого пузыря у мужчин лечит уролог. При жалобах на дизурические расстройства врач обязательно осматривает гениталии, прощупывает предстательную железу. При необходимости мужчину направляют на дообследование к:
- эндокринологу;
- проктологу;
- инфекционисту;
- андрологу.
Если во время ультразвукового обследования в мочевике обнаруживаются добро- или злокачественные образования, нужна консультация онколога. При иммунодефицитных состояниях потребуется посетить иммунолога.
Как проверить мочевой пузырь
Комплекс диагностических мероприятий зависит от характера симптомов, их выраженности и сопутствующих осложнений. Для выявления патологий мочевой системы обязательно назначаются УЗИ или цистоскопия, сдача анализов мочи.
Обследования при дисфункции мочевика у мужчин:
- бакпосев уретрального мазка;
- ПЦР-диагностика;
- клинический анализ мочи;
- УЗИ предстательной железы и мочевика.
В сомнительных ситуациях – при новообразованиях, инородных телах в органе – назначается мультиспиральная цистоуретрография.
ФАКТОРЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ ИМВП:
- врожденные аномалии развития мочеполовой системы;
- функциональные расстройства (пузырно-мочеточниковый рефлюкс, недержание мочи и пр.);
- сопутствующие заболевания и патологические состояния (мочекаменная болезнь, сахарный диабет, почечная недостаточность, нефроптоз, рассеянный склероз, киста почки, иммунодефицит, поражения спинного мозга и пр.);
- половая жизнь, гинекологические операции;
- беременность;
- преклонный возраст;
- инородные тела в мочевыводящих путях (дренаж, катетер, стент и пр.).
Люди преклонного возраста – это отдельная группа риска. Инфицированию мочеполовых путей у них способствуют несостоятельность эпителия, ослабление общего и местного иммунитета, снижение секреции слизи клетками слизистых оболочек, расстройства микроциркуляции.
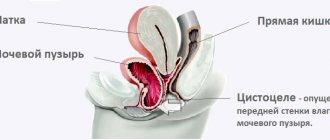
Инфекции мочевыводящих путей у женщин развиваются в 30 раз чаще, чем у мужчин. Это происходит в силу некоторых особенностей строения и функционирования женского организма. Широкая и короткая уретра расположена в непосредственной близости с влагалищем, что делает ее доступной для патогенных микроорганизмов в случае воспаления вульвы или влагалища. Высок риск развития инфекции мочевыводящих путей у женщин с цистоцеле, сахарным диабетом, гормональными и неврологическими расстройствами. В группу риска по развитию ИМВП попадают все женщины во время беременности, женщины, рано начавшие половую жизнь и сделавшие несколько абортов. Несоблюдение личной гигиены также является фактором, способствующим развитию воспаления мочевыводящих путей.
С возрастом у женщин частота ИМВП возрастает. Заболевание диагностируется у 1% девочек школьного возраста, у 20% женщин в возрасте 25–30 лет. Своего пика заболеваемость достигает у женщин старше 60 лет.
В подавляющем большинстве случаев инфекции мочевыводящих путей у женщин рецидивируют. Если симптомы ИМВП появляются вновь в течение месяца после выздоровления, это говорит о недостаточности проведенной терапии. Если инфекция возвращается по прошествии месяца после лечения, но не позднее полугода, считается, что произошло повторное инфицирование.