Синдром раздраженного мочевого пузыря (СРМП) – заболевание, характеризующееся неконтролируемым сокращением мышечной ткани органа, которое вызывает повышенное мочеиспускание.
Синдрому подвержен любой человек, будь это ребенок, взрослая женщина или мужчина.
Вконтакте
Но в основном заболеванию склонны женщины, т.к. их мочеиспускательная система имеет более свободные пути для патогенов и микробов.
Медики утверждают, что заболевание чаще носит психосоматический характер, нежели чем воспалительный характер мочеполовой системы. Объясняется это заявление тем, что при частых позывах развивается невроз.
Симптомы болезни
В первую очередь синдром раздраженного мочевого пузыря проявляется недержанием мочи и увеличением количества актов опорожнения органа. Дополняется болевыми ощущениями, хроническим воспалением оболочки мочевого пузыря и психоневрологическими проблемами. К симптомам которые невозможно игнорировать относят:
- никтурию – обильное выделение урины в ночное время суток;
- ощущение переполненности мочевого пузыря;
- спастические боли, сопровождающие процесс опорожнения;
- непроизвольное отделение мочи при резких движениях или чихании.
Главной задачей является выявление сопутствующих патологий и органических поражений мочевого пузыря, также оценивается состояние микрофлоры. Для этого используются общеклинические и инструментальные методы обследования, среди которых:
- анализ мочи и крови;
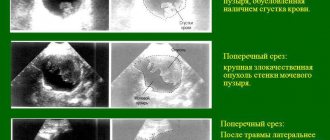
- УЗИ органов брюшной полости;
- осмотр гинеколога и забор биологического материала на бактериологическое и цитологическое исследование;
- цистоскопия – диагностическая методика визуализации органа;
- рентген;
- урофлоуметрия;
- цистометрия – уродинамическое исследование накопительной функции мочевого пузыря и состояния детрузора.
В связи с расплывчатой симптоматичной картиной, диагностика представляет определенные сложности и опирается на клинические проявления, характер и локализацию болей. Важно исключение из анамнеза патологий со схожими симптомами, к которым относят: мочекаменную болезнь, наличие новообразований, воспалительные процессы и анатомические особенности строения органов мочевыводящей системы.
В норме у здорового человека мочеиспускание происходит 4-6 раз в день. В некоторых случаях допускается учащение до 7-8 раз (но последнее случается редко). Мочевой пузырь может хранить до 250 мл жидкости 4-5 часов. Таким образом, у человека предостаточно времени для того, чтобы выбрать подходящий момент, когда можно будет сходить в туалет.
Важно! Синдром раздраженного мочевого пузыря (СРМП) чаще всего не заболевание, а всего лишь признак, который может указывать на самые разные патологии.
Следует отличать СРМП от полиурии. В первом случае человек чаще ощущает позывы к мочеиспусканию, но суточный объем мочи остается в норме (1-1,5 литра). Во второй ситуации почки выделяют до 2-3 литров урины в день и более.
Причины и лечение у данной патологии могут быть совершенно разными. Чаще этиологическим фактором становятся психические, неврологические, раковые, инфекционные заболевания, патологии костно-мышечной системы. Симптомы и лечение в каждом случае могут отличаться.
Причины патологии
В зависимости от причин синдром раздраженного мочевого пузыря может быть первичным или вторичным:
- Вторичный. Патология вызвана другими болезнями.
- Первичный. Синдром развивается как самостоятельное заболевание вследствие изменений в мышечной стенке мочевого пузыря.
Вторичный СРМП
Заболеваний, которые могут привести к синдрому раздраженного мочевого пузыря у женщин или мужчин, очень много. Поэтому их для удобства делят на 3 группы: психические, нейрогенные и прочие.
Психические причины – стрессы, психосоматические патологии, депрессивные состояния, неврозы. Они приводят к нарушениям работы вегетативной нервной системы, которая участвует в регулировании мочевыделения.
К нейрогенным причинам относятся болезнь Паркинсона и болезнь Альцгеймера, воспаление головного мозга (менингит, энцефалит), невропатия, возникающая вследствие сахарного диабета, рассеянный склероз, раковые опухоли. Также к нарушению функции мочевого пузыря приводят различные отравления: алкогольные, наркотические, пищевые.
Данная патология может стать последствием развития опухолей, ожирения, растяжения мышц (при тренировках), хирургических вмешательств. Также синдром возникает при цистите мочевого пузыря, мочекаменной болезни, простатите и других воспалительных или инфекционных патологиях мочевыводящей системы.
Первичный СРМП
Развивается с возрастом или при хронической задержке мочи. При этих процессах нарушается кровоснабжение мышечной стенки мочевого пузыря, из-за чего развивается ее ишемия, и, как следствие, соединительнотканная дистрофия. Все это приводит к уменьшению количества нервных окончаний постсинаптической холинергической нервной системы.
В качестве компенсаторного механизма появляется повышенная чувствительность мышечных клеток к ацетилхолину (химическому способу нервной стимуляции). Кроме того, уменьшается межклеточное пространство, из-за чего мембраны миоцитов находятся в тесном контакте. Это состояние и является причиной СРМП.
В такой ситуации растяжение мочевого пузыря при накоплении мочи, раздражение его стенок приводит к сокращению отдельных мышечных волокон. Это сокращение стимулирует соседние миоциты. В результате запускается каскадная реакция, из-за которой вся мышечная стенка сжимается, что и приводит к мочеиспусканию.
Симптомы СРМП
Синдром раздраженного мочевого пузыря – это комплекс определенных симптомов. Характерные признаки:
- желание сходить в туалет возникает по 10-15 раз в сутки;
- суточное количество выделяемой мочи остается в норме;
- мочеиспускание может происходить неконтролируемо;
- позывы имеют спонтанный характер, возникают резко;
- они очень сильные, так что человек терпеть не может;
- позывы мешают спать, заставляют вставать ночью.
Все эти симптомы недвусмысленно указывают на СРМП, но не позволяют определить основное заболевание (синдром им не является).
| Диагноз | Симптомы |
| Психические или неврологические нарушения | Панические атаки, опоясывающие давящие головные боли, депрессия, раздражительность, сильная усталость, нарушения ВСД |
| Болезнь Паркинсона | Наблюдается мелкая дрожь, ригидность мышц, человек не способен совершать точные движения, долго находится в одной позе. |
| Болезнь Альцгеймера | Нарушение кратковременной и долговременной памяти, речи, сознания, ориентации. Человек часто не понимает, что делает. |
| Менингит | Головная боль, спазмы мышц шеи, повышение температуры, светобоязнь. |
| Энцефалит | Гипертермия, боль в голове, светобоязнь, тошнота, эпилептические приступы. |
| Рассеянный склероз | Неконтролируемые или сильные позывы к мочеиспусканию спонтанного характера. Неполное опорожнение пузыря, половые дисфункции. |
| Алкогольная интоксикация | Головные боли, головокружение, тошнота. |
| Наркотическая интоксикация | Спутанность сознания, сухость слизистых и кожи. |
| Рак мочевого пузыря | Кровь в моче. Недержание сменяется задержкой мочи. Боль при частом мочеиспускании. |
| Цистит | Сильные и частые позывы. Ощущение, что мочевой пузырь опорожняется не полностью. Боль при мочеиспускании, которая отдает в прямую кишку. При анализе мочи обнаруживаются эритроциты, белок. |
| Простатит | Общее и местное повышение температуры тела, боль при дефекации и мочеиспускании, нарушения прочеса мочеотделения. |
| Гиперактивность мочевого пузыря | Кроме частого мочеиспускания, других проявлений нет. Позыв возникает при пальпации низа живота, при наклонах назад (из положения стоя). |
Болезнь может сопровождаться депрессией, так как из-за частого мочеиспускания сильно ухудшается качество жизни. У человека возникают проблемы на работе, в семье, во взаимоотношениях с другими людьми. Пациенты из-за ночных позывов обычно плохо высыпаются.
Методы лечения
Обычно проводится симптоматическая терапия синдрома раздраженного мочевого пузыря и лечение основного заболевания.
Раздраженный мочевой пузырь лечится в основном медикаментозно, также рекомендуется гимнастика и физиотерапевтические процедуры. Народные способы лечения использовать не рекомендуется, так как их клиническая эффективность не доказана.
Является основным методом лечения. Используются медикаменты, которые устраняют неконтролируемое сокращение мышечной стенки мочевого пузыря. В частности, к данной группе относятся антихолинергические средства (М-холинблокаторы), α-адреноблокаторы, β-адреноблокаторы.
Из этого списка препаратов для лечения в первую очередь используют антихолинергические лекарства. Для устранения психических нарушений применяют успокоительные средства и антидепрессанты.
Упражнение Кегеля
Это комплекс тренировок для укрепления мышц малого таза:
- Напрягают интимные мышцы так, будто блокируют мочеиспускание. Держат в напряжении 3 секунды, потом расслабляют их.
- Сжимают и разжимают мышцы тазового дна. Напряжение увеличивают постепенно. Каждый раз мышцы задерживают на 3 секунды на пике нагрузки.
- Такое же упражнение, но сжимание и разжимание производится быстро, без задержек.
- Напряжение нижней части брюшного пресса.
Каждое упражнение нужно повторить 10 раз. Весь комплекс необходимо выполнять 5 раз в день.
Следует соблюдать ряд простых правил:
- Нужно увеличить в рационе количество овощей, фруктов.
- Желательно чаще есть овсяную и гречневую кашу.
- Нельзя употреблять шоколад, кофе, алкоголь.
- За несколько часов перед сном нельзя пить.
- Нужно исключить из рациона продукты, которые обладают мочегонным эффектом (шиповник, арбуз, соки).
Также используют другие методы лечения:
- Электростимуляция. Применяется, когда пациент не может сам выполнять упражнения Кегеля.
- Налаживание режима мочеиспускания. В туалет ходят строго 1 раз в 2 часа. Это нужно для приучения организма к определенному режиму.
- Операция. Применяется при опухолях мочевого пузыря, необходимости изменения его объема. Также возможна полная замена органа.
При вторичном синдроме раздраженного пузыря то, как лечить пациента, зависит от основного заболевания. Решение о виде терапии и используемых препаратах принимает врач. Наиболее распространены следующие методы лечения:
- Психические нарушения. Могут использоваться антидепрессанты, нейролептики, снотворные, успокоительные препараты.
- Болезнь Паркинсона. В первую очередь используют медикаментозное лечение с применением холиноблокаторов и дофаминергических средств. В тяжелых случаях рекомендованы хирургические операции. К современным методам лечения относится генная терапия.
- Болезнь Альцгеймера. Используются ингибиторы холинэстеразы. Широко используются психосоциальные тренировки с психотерапевтом, которые помогают больному адаптироваться. В настоящее время болезнь является неизлечимой.
- Менингит. Особое внимание уделяется терапии антибиотиками, так как заболевание часто вызывается бактериями. Применяются противовоспалительные препараты. Используются диуретики для снижения отечности.
- Энцефалит. Используют глюкокортикоиды для блокировки механизма развития заболевания. Для снижения отечности применяют диуретики. Для устранения причины патологии и уничтожения вируса больному дают гамма-глобулины, иммуноглобулины.
- Рассеянный склероз. При обострениях используют кортикостероиды. Также назначают цитостатики. Для замедления развития заболевания больному вводят интерфероны-бета-1а.
- Алкогольная интоксикация. В первую очередь проводится дезинтоксикационная терапия. Выведение из организма продуктов распада этанола позволяет снять головную боль, головокружение и другие симптомы отравления.
- Наркотическая интоксикация. Спектр используемых препаратов сильно отличается в зависимости от того, какие наркотики употреблял пациент.
- Рак мочевого пузыря. В зависимости от вида опухоли и стадии заболевания используют хирургическое вмешательство, химиотерапию и лучевую терапию. При крупных опухолях, которые могут разрастись в окружающие ткани, рекомендовано удаление мочевого пузыря.
- Цистит. В первую очередь нужно исключить из рациона острые и соленые продукты, также используют мочегонные отвары трав. Для устранения спазма мочевого пузыря применяют спазмолитические препараты.
- Простатит. Применяют антибиотики и противовоспалительные средства. Для устранения стресса и боли назначают антидепрессанты. Для нормализации мочеиспускания выписывают альфа-1-адреноблокаторы.
- Гиперактивность мочевого пузыря. Наибольшую популярность и эффективность имеет троспия хлорид. Дополнительно могут назначаться холинергические средства.
Какими симптомами выражен хронический цистит и как его лечить?
Очень часто в поликлиниках страны обнаруживается хронический цистит у мужчин и женщин. Это заболевание неинфекционной или инфекционной природы, симптомы, лечение и отзывы о котором стоит знать, чтобы побороть недуг раз и навсегда.
Хроническая форма болезни чаще всего возникает из-за неправильного или несвоевременного лечения острой патологии. В стенках мочевого пузыря и мочеточниках постепенно развивается воспалительный процесс, вызывающий массу неприятных симптомов. Они могут то затухать, то нарастать с новой силой, чередуя состояние ухудшения с периодами улучшения.
Многие годы безуспешно боретесь с ЦИСТИТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить цистит принимая каждый день…
Читать далее »
Как классифицируют цистит?
Хроническая форма патологии имеет код по мкб 10. Также в зависимости от клинической картины выделяют следующие типы цистита:
- Интерстициальный нефрит (синдром мочевого пузыря) – вялотекущий инфекционный процесс с минимальными симптомами.
- Персистирующий – заболевание с волнообразным характером, когда период ремиссии сменяется резким рецидивом.
- Латентный – практически не появляется и особо не подрывает здоровье.
После визуального осмотра у врача и комплексного обследования может быть выявлен следующий вид цистита:
- некротический (гибнут ткани органа);
- язвенный (на поврежденных слизистых формируются углубления);
- полипозный (образуются сосочки на толстой или тонкой ножке, провоцируемые вирусом папилломы);
- гранулярный (высыпания гранулярного характера на слизистых оболочках);
- шеечный (воспаляется шейка мочевого пузыря);
- инфильтративный (аллергическая природа болезни, когда на слизистой скапливаются эозинофилы и лейкоциты);
- буллезный (наличие гноя и сильной отечности слизистых тканей);
- кистозный (формируются кисты разного размера, внутри заполненные жидкостью);
- катаральный (слизистые оболочки набухают, отекают и краснеют).
Только определив тип заболевания, врач может назначить правильное лечение, подобрать хорошие антибиотики и противовоспалительные таблетки.
С самого начала происходит повреждение стенок мочевого пузыря. В ответ иммунная система вырабатывает клетки, которые провоцируют воспалительные реакции. Раздражаются чувствительные нервные окончания, в результате чего появляются специфические симптомы болезни – зуд, жжение, боли. Повышается проницаемость сосудистых стенок.
В итоге плазма крови выходит в ткани, и формирует отечность и застойные процессы в межклеточном пространстве. Чувствительные нервные окончания сдавливаются за счет отека, и усиливаются симптомы болезни.
Причины появления хронического цистита у женщин
Чаще всего урологическая проблема возникает у представительниц слабой половины человечества. На слизистую оболочку уретры попадают кандиды, уреаплазма, хламидии, кишечная палочка или другие возбудители. Они начинают активно размножаться и проникают в мочеточники и пузырь.
Хронический или острый цистит у женщин возникает также из-за:
- Цервицита шейки матки.
- Кольпита или кандидоза.
- Уретрита.
- Запоров.
- Мочекаменной болезни.
- Пиелонефрита.
- Заболеваний, передающихся половым путем.
У дам зрелого возраста сложная патология зачастую развивается из-за гормонального сбоя, то есть в результате недостаточной продукции эстрогенов. Болезнь провоцирует любое ослабление иммунных сил, например, из-за переохлаждения, нехватки витаминов и минералов. Свою роль также играют возрастные изменения, нарушения в эндокринной системе и сахарный диабет.
Болезнетворные бактерии попадают в мочеполовую систему из-за несоблюдения элементарных правил личной гигиены, ношения узкого и неудобного нижнего белья. Они поражают мочевой пузырь, матку, влагалище, прямую кишку. Немаловажный предопределяющий фактор при появлении хронического цистита – это незащищенный секс и частые смены половых партнеров. Последствия этого порой бывают самые плачевные.
Причины хронического цистита у мужчин
Чаще всего такой урологической патологией страдают люди пожилого возраста. Ее вызывают серьезные внутренние патологии, например, простатит, аденома, раковые опухоли органов малого таза, формирование больших конкрементов в почках.
Чаще всего у мужчин с воспалением простаты происходит неполное опорожнение мочи, и в мочеиспускательных каналах начинается инфекционный процесс. Бактериальная флора может поразить и соседние органы, поэтому необходимо вовремя проводить терапию.
Симптомы у мужчин и женщин
К общим проявлениям, как хронического, так и острого воспаления мочевой системы, относят:
- частые позывы к мочеиспусканию (более 10 раз в день);
- жжение, дискомфорт и рези при отхождении урины;
- прерывистый напор мочи, отхождение ее небольшими порциями;
- тянущие и болезненные ощущения внизу живота и пояснице;
- кровянистые или слизистые выделения в моче, иногда с неприятным запахом;
- гипертермия (до 37-38 градусов).
Часто рецидивирующий цистит характеризуется также общей слабостью, повышенной утомляемостью. Может подключаться и психосоматика – нервозность, повышенная возбудимость, снижение работоспособности или, наоборот, апатия и усталость. Такие признаки должны стать поводом немедленного обращения к врачу, как и отсутствие аппетита, мышечные и суставные боли, мигрени.
У мужчин цистит проявляется практически одинаково как у пожилых, так и у молодых. Из-за нарушения оттока мочи и застарелой инфекции начинаются проблемы с потенцией. Оно ослабляется или вовсе отсутствует в период, когда идет обострение.
Диагностика
Опытный врач, заподозрив хроническое воспаление в мочеполовой системе, назначит ряд лабораторных и клинических исследований:
- Мазок из уретры и влагалища.
- Бакпосев и общий анализ мочи.
- УЗИ органов малого таза.
- Общий и развернутый анализ крови.
- Ультрасонография.
- Цистоскопия.
Последнее исследование осуществляется с помощью цистоскопа. Он выводит на монитор состояние мочевого пузыря и уретры. С его помощью определяют степень поражения тканей.
В первую очередь при обнаружении половой инфекции проводится ПЦР-диагностика, чтобы более точно определить, какой возбудитель вызвал заболеваний и подобрать против него самые эффективные препараты.
Если история болезни такова, что ее провокатором стали вирусы, то подбирается иная, не антибактериальная, а противовирусная терапия. Клинические рекомендации зависят от типа возбудителя, характера протекания инфекции и наличия определенных симптомов.
Комплексная терапия застарелого цистита
Лечение урологической патологии необходимо проводить на любой стадии. Его подбирает только опытный врач на основании тщательно проведенной диагностики. Восстановить слизистую мочевого пузыря при цистите самостоятельно и в домашних условиях практически невозможно, а бесконтрольный прием антибиотиков только усугубляет ситуацию, как и непроверенные народные методы.
Чтобы вылечить навсегда застарелый цистит, используют следующие медикаменты:
- антибиотики (до 2х недель);
- нитрофураны (до нескольких месяцев);
- противовирусные средства;
- иммуномодуляторы (Вобэнзим);
- противомикробные препараты.
Хорошо зарекомендовала себя физиотерапия, правильная диета. В стандарты лечения входят витаминно-минеральные добавки. В серьезных ситуациях, например, при наличии некроза, полипов, больших кист, потребуется оперативное вмешательство, чтобы вылечить болезнь и предотвратить ее рецидивы.
Кетоконазол, Флуконазол и другие противомикозные препараты назначают, если хронический цистит вызван патогенными грибковыми спорами. Если анализы показали, что в организме «бушует» трихомониаз, назначаются противопротозойные медикаменты с мощными антимикробными свойствами.
Антигистаминные капли и сиропы также входят в комплексное лечение, если патологический процесс провоцирует высыпания на теле. Стандартная схема дополняется и мочегонными препаратами, чтобы быстрее вывести из мочевых путей всю опасную микрофлору. Затяжная патология порой требует повторного лечения и профилактики несколько раз в год.
Для лечения цистита наши читатели успешно используют метод Галины Савиной
Это дешевое пахучие средство избавит от цистита навсегда! Продается в каждой аптеке, называется…
При наличии температуры показаны жаропонижающие препараты. В условиях стационара для избавления от интоксикации внутривенно вводят солевые растворы. Кровоснабжение тканей и их заживление ускоряют препараты-венотоники. Они нормализуют работу сосудов в малом тазу.
Для мужчин, страдающих и циститом, и простатитом или ДГПЖ (доброкачественной гиперплазией предстательной железы), важно использовать свечи, гели и таблетки, убирающие симптомы воспаления простаты, например, комплекс Витапрост. Для женщин в период менопаузы, чтобы предотвратить рецидив хронической болезни, показаны таблетки с эстрогенами. Отзывы врачей и пациентов о них самые положительные.
Какие антибиотики применяются?
В большинстве ситуаций хронический цистит лечится с помощью антибактериальных лекарственных средств. Они подбираются под конкретного возбудителя:
- Палин.
- Амоксиклав.
- Рулид.
- Номицин.
- Эритромицин.
- Нитроксолин.
- Фурамаг.
- Левомицетин.
- Монурал.
- Офлоксацин.
- Норбактин.
- Ципрофлоксацин.
Данные препараты быстро убирают патогенную микрофлору в мочеполовых органах, но они противопоказаны, если цистит развился у ребенка. Схема лечения для беременных женщин также подбирается индивидуально. Параллельно с применением антибиотиков назначаются препараты с бифидобактериями, защищающими ЖКТ от дисбактериоза. Для стойкого терапевтического эффекта антибактериальные средства меняют каждые 5-7 дней.
Для нормализации работы почек и оттока мочи стандартную схему дополняют Фурагином, Цистоном, Канефроном, Монуралом. Хороший противовоспалительный и диуретический эффект имеет современный препарат Уроваксон. Чтобы избавиться от болей и снять воспаление желчного пузыря, используют препараты с анальгезирующим и противоотечным действием.
Дополнительные способы лечения
Хронический цистит опасен своими последствиями. В качестве добавочных способов его лечения опытные урологи предлагают:
- озокеритотерапию;
- физиотерапию;
- микроклизмы;
- грязевые аппликации;
- парафинотерапию;
- иглорефлексотерапию;
- ионофорез;
- морские ванны;
- лечебную гимнастику;
- сероводородные или хлоридные ванны.
Быстрый терапевтический результат имеют физиопроцедуры, которые позволяют лечебным компонентам быстрее проникать в очаги инфекции. Это может быть УВЧ или электрофорез, которые улучшают микроциркуляцию крови в органах брюшины и ускоряют регенерацию тканей. Функцию мочеполовой системы помогает вернуть специальная гимнастика. Она тонизирует весь организм и укрепляет иммунитет.
Особая диета при затяжном цистите
При постановке диагноза «хроническое воспаление мочевого пузыря» важно правильно питаться и включать в рацион следующие продукты:
- Оливковое масло.
- Нежирную рыбу и мясо.
- Натуральный мед или прополис.
- Мумие.
- Цельнозерновые крупы.
- Бруснику и клюкву.
- Кисломолочные продукты.
- Несладкие фрукты и свежие овощи.
- Травы с мочегонным действием.
Особая диета помогает улучшить пищеварение и снять воспаление, нормализовать отхождение желчи и мочи, выводить токсичные соединения. Врачи рекомендуют всем больным циститом придерживаться питьевого режима, а также исключить из меню соленья, маринады, специи, копчености, кофе.
Видео: цистит.
Фитотерапия против воспаления мочевого пузыря
Если ничего не помогает против цистита, стоит попробовать рецепты, веками используемые народными целителями. Целебные травы помогают избавиться от инфекции и нормализовать мочеиспускание. Это:
- фенхель;
- полевой хвощ;
- брусника;
- чистотел;
- зверобой;
- василек.
Их них готовят отвары и настойки. У кого нет времени, выбирают готовые фитосборы – Канефрон, Фитолизин. Такие способы лечения противопоказаны, если есть почечная недостаточность, беременность, цистит у детей младше 10 лет. В таких ситуациях урология предусматривает индивидуальные терапевтические схемы, разрабатываемые совместно с гинекологом и педиатром.
Синдром раздраженного мочевого пузыря у женщин – симптомы
Главным признаком заболевания является нарушение частоты и самого акта мочеиспускания. Женщины жалуются на постоянное желание опорожнить пузырь. Количество позывов за день может достигать 8 раз в дневное время и больше 2 раз ночью.
Однако только по учащению мочеиспусканий нельзя выставить диагноз раздраженный мочевой пузырь, симптомы развития которого могут быть следующими:
- внезапное желание помочиться даже при пустом мочевом пузыре;
- развитие недержания мочи, выделение небольшими порциями при смехе, чихании;
- уменьшение порции мочи, выделяемой за одно посещение туалета.
Чтобы выставить диагноз, врачами проводится комплексная диагностика мочевого пузыря. Все начинается со сбора анамнеза. Врач выясняет информацию относительно количества мочеиспусканий в сутки, объема одной порции мочи. Для этого пациентке требуется внимательно понаблюдать за собой 3-4 дня.
После этого, чтобы выявить раздраженный мочевой пузырь у женщин проводится лабораторное и аппаратное обследование, которое включает в себя:
- общий анализ крови;
- общий анализ мочи;
- УЗИ органов малого таза;
- определение остаточной мочи;
- уродинамическое исследование.
Организм вырабатывает за сутки около 2 литров мочи, этот объем расходуется у человека в результате 8 или менее мочеиспусканий. Если ходить в туалет приходится чаще 10 раз в день, значит, имеет место синдром раздраженного мочевого пузыря. У заболевшего возникает настолько стойкое желание немедленного мочеиспускания, что при отсутствии рядом туалета он не в силах удержать мочу.
Непроизвольное мочеиспускание может начаться при звуке капающей воды
Косвенным симптомом может стать образ жизни человека: он старается реже выходить из дома или бывать только в тех местах, где есть возможность быстро посетить туалетную кабинку. Вот еще симптомы заболевания:
- Невозможность удержать мочу по дороге в туалет.
- Если мочеиспускание началось, его нельзя остановить.
- При наполненном мочевом пузыре нельзя начать мочеиспускание.
- При попытках смеяться происходит непроизвольное мочеиспускание.
- Моча выделяется при звуке капающей из крана воды или шуме дождя.
- Небольшое количество выделяемой мочи.
- Ощущение неполноценного опорожнения мочевого пузыря.
Клиническая картина синдрома раздраженного мочевого пузыря позволяет дифференцировать его от инфекционного цистита, сопровождающегося режущими болями при мочеиспускании.
Симптомы раздраженного мочевого пузыря у женщин:
- Внезапно возникающее учащенное чувство необходимости мочеиспускания;
- Учащения позывов к мочеиспусканию более восьми раз за день и более двух ночью;
- Императивные позывы к мочеиспусканию – возникают при ненаполненном мочевом пузыре;
- Недержание мочи и др.
Данные симптомы могут присутствовать как все, так и только несколько. Но не только данные симптомы создают клиническую картину заболевания. При синдроме раздраженного мочевого пузыря у пациентов очень часто наблюдаются нарушения режима сна, высокая частота депрессий. Нередко к гирерреактивному мочевому пузырю присоединяются воспалительные заболевания органов мочеполовой системы. В любом случае возникает необходимость консультации в специалиста с последующей диагностикой и лечением состояния.
Синдром раздраженного мочевого пузыря у женщин угнетает их, они стесняются своего заболевания, не рассказывают близким, отстраняются. В случае обращения к специалисту возможны варианты полного излечения или достижения контроля над заболеванием, что в любом случае является хорошим исходом для пациента.
Здоровая мочевыделительная система работает незаметно: 4-8 раз в сутки поступают в мозг сигналы о потребности опорожнения мочевого пузыря. Там накапливается до 250 мл мочи, но он может удерживать эту жидкость в течение 2-5 часов.
Этого времени достаточно, чтобы найти подходящий момент и «справить нужду». Совсем иначе обстоит дело при синдроме раздраженного мочевого пузыря (СРМП).
- Потребность опорожнения возникает гораздо чаще (10-15 раз);
- Приступы возникают внезапно и с большой силой, так, что терпеть невозможно;
- Моча может выделяться непроизвольно, процесс не поддается контролю;
- Неожиданные приступы нарушают ночной сон;
- Днем возможность внезапных приступов держит в постоянном напряжении, возникает стресс, снижается работоспособность.
Качество жизни резко ухудшается. Хотя органы мочевыводящей системы могут быть абсолютно здоровыми и нормально функционировать. Почки фильтруют обычный суточный объем мочи (2л), мочеточники имеют хорошую проходимость, сам мочевой пузырь не воспален и не забит камнями.
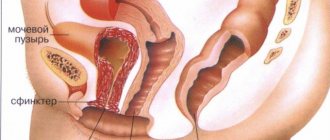
Откуда тогда эти внезапные и болезненные приступы мочеиспускания? Они связаны с гиперактивностью мышц, окружающих стенки мочевого пузыря. Этот мышечный слой называется детрузор, в нормальном состоянии по сигналу ЦНС он сокращается и сжимает мочевой пузырь. Сфинктер, удерживающий мочу, наоборот, расслабляется – наступает акт мочеиспускания.
При синдроме раздражённого МП рецепторы сфинктера и детрузора действуют самопроизвольно, не подчиняясь сигналам головного мозга. Раздражение рецепторов не связано с накоплением мочи — при частом опорожнении выделяются совсем маленькие её порции.
проблема, определяющая синдром раздраженного мочевого пузыря, в том, что процесс мочеиспускания выходит из-под контроля центральной нервной системы.
Причины отклонений
Причин разбалансированной работы мочевыводящих органов может быть несколько.
Первое.
Системные, инфекционные заболевания, изменения в организме, которые сопровождаются частым и болезненным мочеиспусканием:
- Инфекции мочеполовых органов, мочекаменная болезнь;
- Простатит;
- Опухоли: доброкачественные и онкологические;
- Изменения в органах малого таза, связанные с перенапряжением мышц (спорт, поднятие тяжестей), операциями, прогрессирующее ожирение;
- Пожилой возраст: растяжение связок и мышечных волокон органов малого таза, гормональные изменения становятся причиной недержания мочи.
Второе.
Нейрогенные причины — патологии центральной и вегетативной нервной системы:
- Болезни Паркинсона и Альцгеймера, рассеянный склероз;
- Воспаления головного и спинного мозга (менингит, энцефалит);
- Действие алкоголя, наркотиков, сильных лекарственных препаратов;
- Осложнение сахарного диабета – диабетическая нейропатия.
Третье.
Синдром раздраженного мочевого пузыря как психосоматическое заболевание.
Как самостоятельное заболевание, не связанное с другими патологиями, СРМП имеет психосоматическую природу. Причина подобных заболеваний — психические расстройства, длительные стрессы, депрессии, психотравмирующие ситуации.
Они формируют невроз – патологию вегетативной нервной системы (ВНС), которая управляет работой внутренних органов. Их функции нарушаются, возникает соматическое (телесное) заболевание, в основе которого лежит психическое расстройство.
Функциональные расстройства внутренних органов, имеющие психическую причину, называются органными неврозами. Для признаков СРМП как органного невроза характерны:
- Хронический, непреходящий характер приступов;
- Цистолгия (комплекс причин, характерных для цистита) – чувство боли в области мочевыделительных органов, резкие позывы к мочеиспусканию, ощущение неполного опорожнения МП, маленькое количество выделяемой мочи;
- Нервная возбудимость, депрессии, бессонница и т.д.
- Наличие сопутствующего невроза другого внутреннего органа (синдром раздраженного кишечника)
Признаки синдрома раздраженного мочевого пузыря у женщин встречаются в разы чаще, особенно при наступлении менопаузы.
Попытки вылечиться самостоятельно безуспешны. Невозможно избавиться от болезни, причины которой неизвестны. Самый практичный выход — записаться на прием к урологу и установить диагноз своего заболевания.
Диагностика СРМП
Диагностировать синдром раздраженного мочевого пузыря непросто. Пациенту предстоит целый ряд исследований.
Анамнез – опрос.
В ходе которого устанавливается возможность основных заболеваний системного и нейрогенного характера, которые могут провоцировать частое мочеиспускание. Кроме того, придется подробно ответить:
- При каких обстоятельствах возникают чаще всего приступы;
- Какую жидкость и в каком количестве употребляет пациент;
- Сопоставим ли объем выпитой жидкости с количеством выводимой мочи.
Визуальный осмотр.
Чтобы исключить патологии половой сферы женщины осматриваются гинекологом, а мужчинам назначается обследование предстательной железы.
Проводятся: общий анализ крови и мочи.
Для исключения инфекционных заболеваний; цитологическое исследование мочи (есть ли раковые клетки); биохимические анализы на наличие половых инфекций.
Урофлоуметрия и цитометрия.
Функциональное состояние детрузора проверяют методами урофлоуметрии (скорость и объем мочеиспускания) и цитометрии (измерение давления потока мочи с помощью катетера).
Узи органов малого таза.
Определяет наличие или отсутствие опухолей. Для уточнения диагноза иногда применяется компьютерная томография.
Только после исключения инфекций и воспалений (особенно цистита), мочекаменной болезни и опухолей уролог делает предположение о синдроме раздражённого мочевого пузыря.
При неврозах внутренних органов обязательными являются консультации у психотерапевта. Только он поможет преодолеть психические расстройства, вызвавшие дисфункцию органа.
- В первую очередь для лечения СРМП применяются препараты, блокирующие непроизвольное сокращение мышц детрузора: М-холинблокаторы, альфа1-адреноблокаторы;
- Успешно лечит этот невроз токсин ботулизма. 20-30 уколов ботокса в стенку мочевого пузыря вызывают понижение мышечного тонуса на срок до года. За это время тренировками и специальными упражнениями можно восстановить нормальный ритм мочеиспускания;
- Прием успокоительных средств необходим для снятия негативного влияния стрессов.
Гимнастика Кегеля
Эффективный комплекс из 4-х упражнений укрепляет мускулатуру малого таза.
- Напряжение мышц мочевого пузыря — имитация остановки мочеиспускания. Состояние напряжения задерживают, медленно считая до трех, затем мышцы расслабляются;
- Поэтапное напряжение мышц тазового дна: сначала легкое, затем посильнее, наконец, максимальное. На каждом этапе происходит фиксация и задержка положения. Затем производится такое же поэтапное расслабление;
- Быстрые и сильные движения по напряжению и расслаблению мышц малого таза;
- Имитация попыток потужиться.
Методы лечения
Дополнительные признаки заболевания
Признаки представленного синдрома очень похожи на симптомы цистита в острой и хронической форме, в особенности, если речь идет об инфекционной природе.
В связи с этим очень важно диагностировать указанные заболевания на начальном этапе, потому что именно это позволит не допустить распространение инфекционного поражения и серьезнейших поражений во внутренних органах.
Косвенным проявлением вполне может оказаться образ жизни человека, в результате чего он старается реже выходить из квартиры или находиться исключительно в таких помещениях или локациях, где получится беспрепятственно посещать туалетную комнату.
На представленном этапе заболевания человека мучают такие проявления, как неспособность удержания мочи, например, по дороге к туалету.
Синдрому раздраженного мочевого пузыря характерны следующие симптомы недуга:
- начало самостоятельного мочеиспускания при смехе;
- выделение мочи при отзвуках падающей капли воды из крана или при капели, шуме дождя;
- ощущение болезненности в области раздраженного органа, провоцирующее психологические проблемы.
Учитывая все это, специалисты обращают внимание на то, что в случае синдрома раздраженного мочевого пузыря и симптомов лечение необходимо начинать как можно раньше. Именно это позволит избежать развития осложнений и критических последствий.
Диагностика: обследование и анализы
Обращение пациента к специалисту подразумевает сбор жалоб, анамнеза жизни и болезни и дает врачу возможность определиться с необходимостью назначений и каких именно дополнительных методов исследования. Потребность в лабораторных и инструментальных анализах связана не только с критериями постановки диагноза, но и для исключения заболеваний, которые вызывают клиническую картину раздраженного мочевого пузыря у женщин и являются угрожающими жизни.
С лабораторных методов исследований проводят общий клинический анализ крови и мочи, биохимическое исследование (креатинин, мочевина, мочевая кислота и др.), анализ мочи по Зимницкому, Нечипоренко, проба Реберга и др.
Инструментальные методы диагностики, необходимость в которых возникает при синдроме гиперреактивного мочевого пузыря:
- Ультразвуковое исследование органов брюшной полости, забрюшинного пространства и малого таза;
- Магниторезонансная томография;
- Компьютерная томография;
- Электромиография и др.
Точный план диагностических мероприятий можно составить во время консультации со специалистом Юсуповской больницы, записаться на которую можно по телефону, или онлайн.
При обращении к доктору необходимо предоставить медицинскую карту с перечнем возможных заболеваний в анамнезе. На основании записей специалистов на данном этапе можно предположить причину возникновения синдрома раздраженного мочевого пузыря. Также врач просит подробно описать симптомы: частоту походов в туалет, приблизительный объем выделяемой мочи, ощущения при мочеиспускании. Потребуется сдать следующие биохимические анализы:
- Общий анализ крови и мочи.
- Анализ мочи для цитологического исследования на предмет обнаружения раковых клеток.
- Исследование на наличие заболеваний, передающихся половым путем.
Чтобы определить состояние мочевого пузыря, проводится уродинамическое исследование методом урофлоуметрии или цистометрии с использованием катетера небольшого диаметра.
УЗИ применяется при диагностике синдрома раздраженного мочевого пузыря
При необходимости потребуется провести ультразвуковое обследование состояния мочеполовой системы. Перед процедурой пациент опорожняет свой мочевой пузырь, а при УЗИ выясняется, сколько мочи осталось и является ли такое количество нормой. Метод сонографии также позволяет обнаружить доброкачественные или злокачественные опухоли, которые могут стать причиной синдрома раздраженного мочевого пузыря.
Проведение компьютерной томографии может потребоваться для уточнения диагноза. При наличии заболеваний желез внутренней секреции потребуется консультация эндокринолога. Если врач заподозрил, что в основе этиологии недуга есть нарушения работы нервной системы, лечить заболевание необходимо с участием невропатолога.
Для определения причин возникновения синдрома раздраженного мочевого пузыря применяют КТ
Особенности мужской мочеполовой системы
Мочевой пузырь у мужчин сообщается с узким и длинным мочеиспускательным каналом, который проходит через половой член. Мочевик соседствует со многими органами репродуктивной и выделительной системы:
- мочеточниками;
- семенными пузырьками;
- простатой;
- прямой кишкой;
- семявыносящими протоками;
- мочеиспускательным каналом.
Травмы и инфекционное воспаление любых из них чреваты поражением мочевика. Несвоевременное лечение болезней ведет к осложнениям – половому бессилию, бесплодию.
Несколько способов лечения
Если синдром раздраженного мочевого пузыря является самостоятельным заболеванием, значит, причина его возникновения носит нейрогенный характер. Лечение базируется на тренировке мочевого пузыря: пациент должен ходить в туалет не чаще одного раза за два часа. При этом он заводит дневник, где фиксирует показатели, по которым врач оценивает результативность данной методики.
Препараты при недержании мочи у пожилых женщин
Важной составляющей терапии заболевания служит выполнение определенного комплекса упражнений для укрепления мышц таза. Такие упражнения используются уже более ста лет для лечения недержания мочи, а впервые их систематизировал и дал им научное обоснование Арнольд Кегель в 1948 году. Положительный результат наступает уже через несколько недель регулярных занятий.
Лечение синдрома раздраженного мочевого пузыря проводится с помощью физиотерапевтической процедуры — электромагнитной стимуляции мочевого пузыря. Также пациенту рекомендуется употреблять в пищу продукты с большим содержанием грубой клетчатки (отруби, злаковые). Диета сможет устранить симптоматические проявления синдрома раздраженного кишечника, сопутствующего основному заболеванию.
При лечении синдрома раздраженного мочевого пузыря необходимо вести записи в дневнике
Терапию фармакологическими препаратами используют у больных с ургентным недержанием мочи, которое возникает из-за слабости мочевого пузыря. Лечение начинают с применения трициклических антидепрессантов и легких седативных препаратов: синдром раздраженного мочевого пузыря подвергает заболевших постоянному стрессу.
Существует три вида препаратов, применение которых успешно излечивает заболевание:
- М-холинолитики и (или) альфа1-адреноблокаторы, понижающие стимуляцию мышечной оболочки мочевого пузыря (детрузора). Используются в качестве первой линии лечения синдрома и являются средствами с высокой степенью эффективности и безопасности.
- Токсин ботулина (ботокс). Внутрипузырные инъекции ботокса (25-30 штук) нормализуют тонус мышцы, замедляя выход ацетилхолина из нервного окончания. Длительность действия препарата составляет около 12 месяцев, затем процедуру придется повторить.
- Один из аналогов вазопрессина. Лекарство снижает образование мочи и сдвигает цикл мочеиспускания на ночной период.
В настоящее время проводятся исследования по использованию эстрогенов для терапии женщин старшего возраста с синдромом раздраженного мочевого пузыря.
Лечение народными средствами помогает снизить проявление симптомов при синдроме раздраженного мочевого пузыря
Можно лечить синдром народными средствами с помощью следующих настоев:
- 2 ст. л. ортосифона тычиночного залить 0,5 л кипятка и настаивать 3 часа. Выпить настой в течение дня.
- 3 ст. л. зверобоя и 3 ст. л. медвежьих ушек залить 1 стаканом кипящей воды, настаивать 5-6 часов. Принимать по 50 мл 3 раза в день после еды.
- 2 ст. л. девясила и 1 ст. л. чабреца залить 1 литром кипятка и настаивать 3 часа. Выпить небольшими порциями в течение дня.
Медикаменты
Врачи назначают лекарственные средства, воздействующие на нервную систему. Доза и вид препарата определяются специалистом индивидуально в соответствии со степенью развития заболевания.
Из часто используемых лекарств, можно отметить:
- M-холиноблокаторы (Детрол, Детрузитол, Дриптан);
- успокоительные средства (Ново-пассит, Афобазол, Тенотен);
- трициклические антидепрессанты (Имипрамин).
При инфекционной природе заболевания назначаются антибактериальные, противогрибковые или противовирусные препараты (в соответствии с природой возбудителя инфекции).
Если есть необходимость, в терапевтическую схему включают спазмолитические и антигистаминные средства.
У женщин климактерического возраста лечение может при необходимости дополняться гормональными препаратами. Они подбираются для пациенток исключительно врачом гинекологом.
Что нужно знать о профилактике
Отличной профилактикой синдрома раздраженного мочевого пузыря является регулярный ежегодный медицинский осмотр. Вовремя излеченные патологии не станут источником других, часто более неприятных заболеваний.
Если появились первые симптомы, необходимо пересмотреть свой рацион питания и полностью исключить из него:
- Продукты, содержащие кофеин.
- Цитрусовые.
- Алкоголь.
Они негативно воздействуют на состояние слизистой стенки мочевого пузыря, повышают его чувствительность, приводят к частым сокращениям.
Стрессовые ситуации, неврозы, депрессии не излечатся сами по себе, а могут стать причиной возникновения серьезных физиологических расстройств в организме. Они провоцируют нарушения сна, раздражение, повышенную нервную возбудимость, тревожность. Такое состояние неминуемо приведет к синдрому раздраженного мочевого пузыря, поэтому требуется срочная консультация невропатолога.
Причины
Возникновение синдрома может быть связано как с физиологическими проявлениями, так и с факторами неврогенного характера:
- Наследственность. Предрасположенность к данной патологии часто передается от родителей детям.
- Возраст. Старение приводит к изменению гормонального фона и сниженной выработке биологически активных стероидов. По этой причине меняется структура сосудистых стенок, связок и мышц.
- Врожденные патологии развития.
- Аденома предстательной железы у мужчин. Возникновение узлов в простате чревато сдавливанием мочеиспускательного канала. Стенки мочевого пузыря становятся менее эластичными, кровоток ухудшается, и появляются учащенные позывы к мочеиспусканию.
- Мочеполовые инфекции, мочекаменная болезнь.
- Остеохондроз.
- Инсульты. На их фоне происходят повреждения мозга.
- Черепно-мозговые травмы.
- Нарушения анатомического характера. Они возникают в результате интенсивных спортивных тренировок или профессиональной деятельности, которая подразумевает поднятие тяжестей. В группу риска попадают люди с избыточным весом и перенесшие хирургические операции на органах малого таза.
- Нарушение функционирования нервной системы. Частое мочеиспускание возникает из-за воспалительного процесса в спинном мозге, новообразований доброкачественного и злокачественного характера, неправильной работы желез внутренней секреции (на фоне сахарного диабета).
- Употребление медикаментозных препаратов, которые увеличивают диурез.
- Злоупотребление кофеинсодержащими напитками.
Важно! Недуг может диагностироваться у пациентов, в анамнезе которых нет ни одной из перечисленных причин. Проводились исследования таких больных в попытке найти у них схожие симптомы. Было установлено, что большинство страдало инверсиями сна, нервными расстройствами, синдромом раздраженного кишечника.
Как облегчить функционирование?
Два небольшие почки – это сильнейшая защита от микробов, токсинов, инфекции. Именно они выводят вредные вещества, перегоняя по несколько раз в сутки всю кровь. Это очень серьезная нагрузка. Поэтому крайне важно облегчить функционирование данных органов. Кроме того, понимая, что полезно для почек человека, можно даже помочь им очищать кровь от вредных примесей.
Ежедневно организм сталкивается с угрозой инфицирования. Чтобы защитить себя от развития патологии, следует внимательно относиться к своему здоровью. Для этого рекомендуется начать с простых правил:
- Физическая нагрузка. Благоприятный эффект принесет не только диетическое питание (ниже будет рассмотрено, что полезно для почек есть, пить). Упражнения, выполняемые ежедневно, защитят от нарушения кровообращения и застоя. А, как известно, такие явления приводят к накоплению в поясничной области жира, чем значительно ухудшают функционирование не только почек, но и многих систем. Полезные нагрузки усилят кровоток. Тем самым активизируют выведение из организма токсинов.
- Защита от инфекции и воспаления. Всегда одевайтесь по погоде. Не забывайте утеплять поясницу. Запрещено сидеть на холодных поверхностях. К сожалению, очень часто такие советы игнорируются. В результате возникают почечные заболевания в хронической форме. На начальных стадиях симптоматика, как правило, остается незамеченной. Небольшие ноющие боли в поясничном отделе, легкая ломота, невысокая температура – это признаки, на которые мало кто обращает внимание. Однако игнорирование патологического процесса способно привести к обострению.
Почки являются достаточно уязвимыми органами. Их работу может нарушить питьевая (плохая) вода, неправильная пища, лекарство. Инфекция, поступившая в любую часть организма, кровотоком опять же будет принесена в данные органы. Именно поэтому так важно понять, что полезно для почек, а что – противопоказано.
Кроме вышеназванных рекомендаций особое место занимает диета. К выбору пищи следует подходить очень внимательно. Ведь некоторые продукты способны выгонять песок, растворять камни, эффективно очищать организм.