Полип мочевого пузыря – это появление доброкачественных образований на слизистой поверхности органа. Полипозу чаще подвержены мужчины, в предпенсионном возрасте. Характеризуется бессимптомным течением, развивается продолжительный период времени. Болезнь приводит к осложнениям, нарост склонен к перерождению в злокачественную ткань. Код по МКБ-10 C67 – опухоль мочевого пузыря.
Узел состоит из тела, ножки или широкого основания, которое питает образование питательными веществами.
Виды бородавок
Бородавки – это доброкачественные опухолевидные разрастания кожи. Причина — вирус папилломы человека. Имеют вид узелка на коже. Основное лечение — удаление. Встречаются у 90% населения Земли.
Есть и невирусные бородавки, например, старческие бородавки, или кератомы.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Одна из последних отечественных разработок для лечения остроконечных кондилом на половых органах — Вартоцид — читать более подробно
Причины бородавок
Причина бородавок – вирус папилломы человека. Читать более подробно про ВПЧ
Вирус проникает в кожу через микроповреждения – царапины, потертости. Встраивается в хромосомы клеток эпидермиса и клетки становятся уродливыми – растет бородавка. Такая пролиферация клеток является доброкачественной.
И лишь один вид бородавок – старческие кератомы – не имеют вирусной причины.
Виды бородавок
Современная медицинская классификация различает следующие виды бородавок:
- плоские бородавки (или юношеские),
- обыкновенные, или вульгарные бородавки и их разновидность — подошвенные бородавки (или шипицы),
- нитевидные бородавки (или акрохорды),
- остроконечные кондиломы (или генитальные бородавки),
- старческие бородавки, или возрастные (или себорейный кератоз).
Бородавки плоские (юношеские)
Более подробно о плоских бородавках рассказано здесь.
- плоский вид,
- телесного или светло-коричневого цвета,
- на 1-2 мм возвышающиеся над поверхностью кожи,
- расположены на лице или тыльной стороне кистей рук,
- появляются у детей и подростков, в области раздражения кожи, порезов, царапин.
Обыкновенные бородавки (вульгарные)
Подробная статья про вульгарные бородавки — перейти
- Этот вид бородавок чаще появляется также у молодых людей.
- Другое название — простые бородавки.
- Представляют собой округлые возвышения на коже, до 5 мм высотой, поначалу телесного, а затем сероватого или бурого цвета, постепенно разрастающиеся.
- Рядом с большой «материнской» может появляться маленькая «дочерняя» бородавка.
Другая разновидность бородавки обыкновенной (фото ниже) – подошвенная. Еще ее называют «шипица». Располагаются такие разновидности на подошве стопы или на ладони. И представляют собой как будто выросший на коже шип, плотный, немного болезненный, порой мешающий ходить, так как наступать этим местом человеку больно.
Читать подробную статью о шипицах.
Нитевидные бородавки (папилломы, или акрохорды)
Более подробно про этот вид: ссылка.
Эти виды располагаются:
- на лице,
- на шее,
- в подмышечных областях,
- под молочными железами у женщин.
Представляют собой округлые возвышения над кожей, на тоненькой ножке (см. на фото).
Возникают у людей старше 40 лет, но чаще всего — у пожилых. Следует отличать от контагиозного моллюска.
Остроконечные кондиломы (генитальные бородавки)
Очень подробная статья про аногенитальные бородавки (кондиломы) — здесь.
Этот вид бородавок характеризуется своим расположением (в интимных местах). Причина — вирус папилломы человека 6, 11, 13, 16, 18 типов. Остроконечные кондиломы имеют вид разрастающейся цветной капусты. Цвет – темно-телесный, ближе к коричневому.
Располагаются такие кондиломы в паховой области и в интимных местах — в области ануса, больших половых губ, в области полового члена. Само расположение говорит о том, что основной путь передачи – половой. И еще одно место, где могут располагаться остроконечные кондиломы – это полость рта.
Старческие (возрастные) бородавки
Более подробно про этот вид бородавок читайте здесь.
Это последняя разновидность бородавок в классификации. Они не имеют к истинным бородавкам никакого отношения. Причина появления таких бородавок – не вирус, а себорейные кератозные разрастания на коже у стариков.
Представляет собой сначала старческие пятна, затем небольшой вырост на коже (на голове, на шее, на теле) сероватого, коричневого или черного цвета, покрытый себорейными чешуйками (перхотью). После снятия чешуек обнажаются сосочковые выросты на коже. Иногда возрастные бородавки буквально сливаются на теле человека в один конгломерат. Следует отличать себорейную кератому от диспластического невуса Кларка (подробнее прочесть про диспластический невус) и от меланомы.
Итак, как мы видим, современная классификация различает пять видов бородавок . Первые четыре из них – истинные (вызываются ВПЧ). Пятый вид (старческие) – появляются не в результате вирусного заражения, а в результате разрастания кожи при себорее у стариков.
В МКБ 10 (международная классификация болезней 10-го пересмотра) бородавки относятся к вирусным поражениям кожи:
B07 Вирусные бородавки
В другие разделы МКБ 10 перенесены следующие разновидности бородавок:
- аногенитальные (венерические) бородавки (по старому – остроконечные кондиломы) — в раздел А63.0 (болезни, передающиеся половым путем)
- папиллома мочевого пузыря – в раздел D30.3 (доброкачественные образования мочевых органов)
- папиллома шейки матки – в раздел D26.0 (доброкачественные образования матки)
- папиллома гортани – в раздел D14.1 (доброкачественные образования органов дыхания)
Записаться на платный прием к дерматологу в Москве на завтра
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Основные принципы и методы лечения бородавок и папиллом:
- удаление лазером (подробная статья про удаление лазером),
- радиоволновое удаление на аппарате Сургитрон (подробнее про этот метод),
- криодеструкция — прижигание жидким азотом и его аналогами (вартнер крио и т.д.) — подробнее читать про криодеструкцию,
- обработка чистотелом и суперчистотелом (читаем здесь),
- обработка прижигающими препаратами (солковагин, солкодерм, веррукацид, колломак, дуофилм, ляписный карандаш),
- укрепление иммунитета — прием иммуномодуляторов (полиоксидоний, ронколейкин и т.д.) и естественные способы (подробная статья про методы укрепления иммунитета — ссылка),
- прием противовирусных препаратов (эпиген, изопринозин, панавир и др.)
- Вартоцид — местный иммунный препарат для лечения остроконечных кондилом на половых органах
- Как мягко удалить шипицу у ребенка?
- Какова главная причина бородавок? Лягушки?
А теперь — полезное видео по теме материала:
Рекомендую также прочесть вот эти материалы:
Лекарственные травы для лечения почек и мочевого пузыря
10 Август, 2020 Vrach
Фитотерапия – уникальный метод народной медицины, позволяющий добиться огромных успехов на пути к выздоровлению, не применяя аптечные лекарственные препараты. Травы для почек обладают массой полезных свойств: противовоспалительным, антибактериальным, мочегонным, камнерастворяющим. Однако, как и все лекарственные средства, растения имеют показания и противопоказания.
Преимущества и свойства лечебных трав
Как правило, фитотерапевтические методы применяются для лечения отдельных групп пациентов, которым противопоказаны сильнодействующие препараты: малолетние дети, пожилые люди и беременные женщины. Для них приём лекарств с сильнодействующими веществами, является неоправданным, так как они могут нанести ослабленному организму непоправимый вред. В природе существует множество целебных растений, выполняющих те же функции, что и медикаменты, но при этом они не имеют побочных проявлений и обладают щадящим действием.
Средства народной медицины показаны для борьбы с почечными недугами различных типов:
- иммунно-воспалительными – гломерулонефриты;
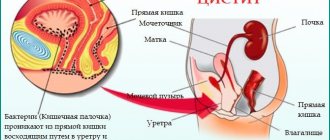
- инфекционно-воспалительными – цистит, пиелонефрит и уретрит;
- нефролитиаз – мочекаменная болезнь.
Чтобы правильно выбрать сбор трав, важно учитывать тип и характер течения заболевания, а также особенности организма пациента. Средство, которое помогло одному человеку – может навредить здоровью другого, даже если у них диагностирована одинаковая патология. Целебные растения, помогающие при нарушениях работы почек, и мочевыделительной системы в целом, делятся на 3 вида:
- Противоотёчные или мочегонные – улучшают отток урины и выводят лишнюю жидкость из организма, благодаря чему устраняются отёки и предотвращается их повторное образование. Подобными свойствами обладают берёзовые почки, шиповник, хвощ и спорыш.
- Противовоспалительные – обладают бактерицидным действием, за счёт чего лекарственное средство угнетает воспалительный процесс и борется с причиной его образования. Наиболее эффективными являются листья брусники, девясил, толокнянка, зверобой и кукурузные рыльца, но их рекомендуется применять не по отдельности, а в виде сборов из 2-4 растений.
- Очищающие – способствуют выведению из почек песка и камней естественным путём. Такие травы крайне важно подбирать в соответствии с типом сформировавшихся конкрементов. При МКБ обычно назначают лапчатку гусиную, таволгу, дурнишник и корень лопуха.
Помимо терапевтического эффекта все лекарственные травы оказывают общеукрепляющее воздействие на организм. Они содержат большое количество витаминов и микроэлементов. Таким образом, приём травяных лекарств помогает повысить иммунитет, что в свою очередь способствует восстановлению повреждённых тканей и улучшает работу органов мочевыводящей системы.
Противопоказания
Несмотря на то, что фитотерапия является щадящим методом лечения почечных заболеваний, она имеет ряд противопоказаний и ограничений:
- Беременность. Большинство трав способны выводить кальций из организма будущей мамы, что может привести к неправильному формированию скелета плода.
- Задержка урины. При наличии воспалительных процессов, которые стали причиной нарушения выделительной функции, применение растений с мочегонным эффектом может вызвать сильные боли в мочеточнике и привести к его разрыву.
- Аллергии. При индивидуальной непереносимости одного или нескольких компонентов сбора запрещено продолжать лечение.
- Почечная и сердечная недостаточность. Некоторые народные средства запрещено принимать пациентам с хроническими патологиями, так как существует высокий риск возникновения обострений или осложнений.
- Запущенная стадия МКБ. При длительном течении недуга в лоханке образуются очень крупные конкременты, которые нужно устранять исключительно хирургическим методом. Принимая целебные отвары можно спровоцировать движение камней, которые закупорят мочевыводящие каналы.
Лекарственные сборы для мочевого пузыря
Растительные сборы можно приготовить самостоятельно или купить уже готовые в аптеке. Длительность приема, как и состав сбора, подбирается индивидуально. Курс лечения может длиться от двух недель до двух месяцев, затем, после непродолжительного перерыва, лечение повторяется.
Наиболее эффективные травы для мочевого пузыря — это тысячелистник, подорожник, толокнянка, а также листья березы. Поэтому в борьбе с воспалением мочевого пузыря применяются такие сборы:
- Подорожник, толокнянка, березовые почки, спорыш трава. Горсть сбора залить литром чистой воды, настоять не менее двенадцати часов. Затем прогреть десять минут. Четырехкратный прием после приема пищи по сто миллилитров.
- Кукурузные рыльца, календула, семена льна, листья березы, корень солодки, толокнянка. Горсть сбора залить литром воды, настоять не менее двенадцати часов, прогреть. Трехкратный прием по пятьдесят миллилитров после приема пищи.
- Тысячелистник, березовые почки, толокнянка. Столовую ложку сбора залить 200 мл кипятка. Принимать три раза на протяжении дня после приема пищи.
Перед применением какого-либо отвара необходима консультация лечащего врача. Опытный специалист оценит преимущества конкретного сбора, перед другими, объяснит, как правильно приготовить и принимать лекарственный отвар. Важно помнить, что каждое растение имеет свои показания и противопоказания, поэтому самолечение может не только оказаться бесполезным, но и нанести вред организму, усугубив течение заболевания.
Лекарственные сборы при почечнокаменной болезни
На сегодняшний день известно несколько десятков рецептов приготовления натуральных лекарств в домашних условиях, причём некоторым из них более 100 лет. Необходимые травы можно приобрести в аптеке, но иногда их нужно собрать самостоятельно, например, если требуются свежие плоды шиповника или другого растения. Преимущественно для борьбы с нарушениями мочевыделительной системы готовят отвары и настойки, которые пьют до или после приёма пищи, но в некоторых случаях более эффективными оказываются компрессы и сидячие ванны.
На ранних стадиях МКБ следует принимать следующие настойки:
- Уратные конкременты эффективно растворяет чай из берёзовых почек, плодов шиповника, семян льна, петрушки и листьев земляники. Поместить в банку объёмом 0,5 л по 1 ч.л. каждого ингредиента, залить кипятком и настаивать 6-7 ч, предварительно закрыв крышкой. Пить настой в течение 1-3 месяцев 3 раза в день по 150 мл, можно с добавлением мёда.
- Устранить фосфатные отложения поможет сбор из бессмертника, листьев брусники, пустырника, донника и измельчённого сухого корня марены. Смешать травы в равных частях, залить кипятком в соотношении 0,5 л воды на 2 ст.л. смеси, закрыть крышкой и оставить на ночь. Снадобье принимать по 50-60 мл до 7 раз в день.
- При оксалатах рекомендуется принимать настой из смешанных в равном соотношении листьев мяты, васильков, толокнянки и грушанки. Смесь поместить в термос, заполнить его кипятком и настаивать 7-8 ч. Пить лекарство 3 раза в день по 80 мл.
Противовоспалительные травы
Излечить воспалительные заболевания помогут однокомпонентные травяные отвары:
- Напиток из кукурузных рылец угнетает воспаление, понижает давление и устраняет отёки. Поместить в ёмкость 15 г сушёной измельчённой травы, залить стаканом кипятка и варить 10 минут на водяной бане. Затем отвар процедить и пить каждые 3 ч по 50 мл.
- При пиелонефрите самым эффективным является чай из тысячелистника. Для его приготовления требуется 1 ч.л. растения и 250 мл кипятка. Чай следует настаивать полчаса, потом процедить и пить маленькими глотками в течение дня.
- Полевой хвощ – мочегонная трава с противовоспалительным действием. Для отвара необходимо всего 15 г сухого хвоща и 0,5 л холодной воды. Снадобье довести до кипения и варить на малом огне 7 минут. Пить 3 раза в день по 150 мл.
Травяные ванны и компрессы
Чтобы избавиться от боли в области поражённой почки или в пояснице, рекомендуется накладывать компрессы и принимать травяные ванны. Хорошим терапевтическим эффектом обладает компресс из 100 мл растительного масла, тысячелистника, алтеи и ромашки. Все ингредиенты нужно смешать в эмалированной ёмкости и проварить на медленном огне 5 минут. Затем смочить в масляной смеси небольшой кусок ткани, приложить его к больному месту, обмотаться пищевой плёнкой и укутаться одеялом либо махровым полотенцем. Спустя час можно снять повязку и аккуратно устранить остатки масла с кожи.
Если заболевание почек сопровождается циститом, не редко назначают тёплые ванны с целебными отварами. К числу наиболее действенных рецептов относится травяной сбор, состоящий из эвкалипта, шалфея, берёзовых листьев, смородины, ромашки и хвоща. Ингредиенты смешивают в равных количествах, и заливают кипятком в соотношении 1 л на 3 ст.л. травяной смеси. Готовый процеженный отвар наливают в ванну с горячей водой, и располагаются в ней в положении сидя на 15 минут.
Используя целебные травы для лечения почек и мочевого пузыря совместно с медикаментозной терапией, можно значительно ускорить процесс выздоровления и избавиться от проявляющихся симптомов. Кроме того, фитотерапию можно применять в целях профилактики заболеваний мочевыделительной системы и повышения защитных функций организма.
Папиллома мочевого пузыря: как происходит лечение наростов
Среди всех случаев проявления папилломавируса довольно редко встречается папиллома мочевого пузыря, лечение которой, тем не менее, требует серьезного подхода. Данное образование изначально имеет доброкачественный тип, но является потенциально опасным. Высока вероятность трансформации его клеток в злокачественные, что редко можно диагностировать на ранних стадиях из-за длительного бессимптомного течения болезни.
Что представляет собой папиллома в мочевом пузыре?
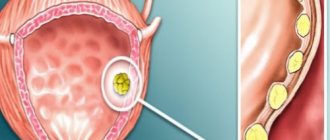
Новообразование в этом органе располагается чаще всего на внутренней его поверхности и напоминает бородавку на тонкой ножке бело-розового оттенка. Его структура ворсистая, состоит из мелких скоплений ткани, консистенция мягкая. Со временем она становится более короткой, ниточки утолщаются, образование приобретает вид однородного большого нароста с ороговевшей поверхностью.
Для такой папилломы характерно врастание в более глубокие слои стенок органа и в мышечную ткань, а при преобразовании в злокачественный тип начинается распространение метастаз.
В простонародье их называют полипами, но врачи не воспринимают такого названия. Оно занесено в международный классификатор болезней и имеет код по МКБ 10 D30.3.
Причины появления папиллом мочевого пузыря
На сегодняшний день известно, что такие наросты возникают в результате высокой активности ВПЧ в организме человека. Данный вирус не излечивается никогда, а его носитель на протяжении всей жизни может и не подозревать о том, что заражен, так как проявления вируса возникают только при воздействии некоторых негативных факторов и снижении иммунитета. Почему в мочевом пузыре появляются новообразования, специалисты не могут сказать до сих пор.
Некоторые светила науки склоняются к постравматической этиологии, другие подозревают, что виной заболевания становится работа на химическом производстве, где человек длительно контактировал с некоторыми видами лакокрасочной продукции, в особенности анилинового типа. Не исключается и вредное влияние канцерогенов, которыми сейчас наполнены продукты питания на полках магазинов. Также есть мнение, что заядлые курильщики рискуют заполучить такой “подарок”. Аутоимунные заболевания, нарушения функциональности почек, застои мочи – все это тоже повышает вероятность развития новообразований.
Болезнь встречается у мужчин и женщин. Однако, по статистике у женщин она диагностируется реже. Возрастная группа риска – люди от 40 до 60 лет.
Симптомы папиллом в мочевом пузыре
У женщин симптомы данного недуга проявляются также как и у мужчин:
боли в области паха или пояснице;
следы крови или красноватые прожилки в моче;
дискомфорт или болевые ощущения, резь при мочеиспускании;
орган опорожняется не полностью, призывы к мочеиспусканию беспокоят очень часто;
опорожнение осуществляется при немалых усилиях.
При обнаружении примеси крови в урине следует незамедлительно обратиться к врачу. Это свидетельствует об опасном состоянии, когда нарост врастает в глубокие слои стенок органа или отрывается.
Диагностика проявлений папилломавируса в мочевом пузыре
Обнаружить опухоль можно несколькими способами в зависимости от их размещения и объемов:
если наросты уже приобрели крупные размеры, специалист может их выявить методом пальпации, но только при локализации на внешней стенке органа;
если же новообразования крепятся внутри, их можно обнаружить лишь на ультразвуковом исследовании или с помощью компьютерной томографии. Это подходит в случаях, когда их размер превышает 1 см;
на начальных стадиях, когда скопление тканей еще не достигло 1 см, диагноз можно поставить после цистоскопии, во время которой проводится осмотр пузыря (когда он наполнен) специальными оптическими приборами. Во время этой процедуры также врач может сделать биопсию, если обнаружит патологическое разрастание тканей. Затем микропрепарат папилломы мочевого пузыря будет исследован для определения типа клеток: доброкачественного или злокачественного.
Кроме того, проводится ряд лабораторных анализов:
общий анализ мочи и крови;
исследование по Нечипоренко;
биохимический анализ крови;
у мужчин определяется специальный антиген простаты;
исследуется наличие микробных и передающихся половым путем болезней и т.д.
Полный комплекс мероприятий назначает лечащий врач.
Современные методы лечения наростов
если нарост еще не успел затронуть мышечную ткань, то его извлекают самым безопасным образом – с помощью электрорезекции;
когда ткани нароста проникли в мышцу, требуется более глубокое хирургическое проникновение. При этом приходится удалять некоторую часть органа. А если поражен большой объем, то иногда и весь мочевой пузырь. В этом случае осуществляется дальнейшая пластика для создания резервуара из части кишки;
наиболее щадящим является лучевое лечение, позволяющее оставить без изменений орган. Однако оно не оказывает нужного эффекта во многих случаях, а в процессе терапии часто возникают очень сильные воспалительные процессы;
самая опасная и разрушительная – радикальная цистэктомия. У женщин кроме мочевого пузыря удаляют уретру, матку и переднюю область влагалища, а мужчины остаются без мочеиспускательного канала и простаты.
На ранних стадиях можно извлечь нарост щадящим способом, а запущенные случаи требуют радикального подхода. Поэтому очень важно обращать внимание на малейшие нарушения функциональности организма и своевременно обращаться к специалисту.
Полип уретры: что это такое и чем опасен уретральный полип
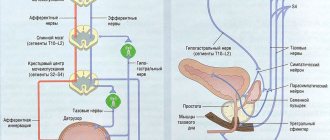
Полип уретры является областью изучения онкологии, урологии и хирургии. Появление полипозных очагов нередко является вторичным патологическим процессом.
Новообразования нередко образуются уже на поражённой ткани уретрального канала. Локализация наростов также может быть различной.
Чтобы оценить степень онкологических рисков следует обратиться к врачу для проведения дифференциальной диагностики.
Что такое полип уретры?
Полип уретры — доброкачественное новообразование, вызванное хаотичным делением клеток слизистой по причине множественных предрасполагающих факторов. Заболевание возникает у мужчин и женщин. Морфологически полипы имеют мягкую структуру с ровными плотными очертаниями.
Типичная локализация у мужчин — вход в простату и семенной бугорок из уретрального просвета. Гистологически такие полипозные фрагменты наполнены фиброзной тканью. У женщин такой нарост склонен к быстрой генерализации. Спустя несколько лет полипы охватывают всю полость уретры, напоминая множественный полипоз.
Опасность растущего полипозного очага заключается в:
- заслоне мочеиспускательного канала,
- возникновении различных урологических патологий, вплоть до задержки мочи, опасной для жизни.
Клиническая картина нередко напоминает воспаление органов урогенитальной системы, течение венерических заболеваний.
Код полипа уретры по МКБ-10 — D 30.4. В эту же категорию относят полип наружного отверстия уретрального канала. Классификация болезней помогает определить принадлежность патологии к мочеполовым и почечным болезням.
Классификация и виды
Учитывая преимущественную доброкачественность полипозных очагов, принято классифицировать новообразования на:
- эпителиальные (иначе, уретральные);
- парауретральные (иначе, неэпителиальные).
В первом случае новообразования берут начало изнутри слизистых оболочек и желёз мочеиспускательного канала. Во втором случае новообразования исходят из мышечных и соединительнотканных структур.
- Эпителиальными опухолями считаются: уретральные карункулы, кондиломы, папилломы, полипозные новообразования.
- Неэпителиальные очаги характеризуются: фибромиомами, нейрофибромами, фибромами, ангиомами.
Папилломы
Уретральные папилломы представляют собой сосочковидные новообразования (единичные или множественные).
Среди них выделяют:
- плоскоклеточные,
- многослойные эпителиальные папилломы,
- переходно-клеточные новообразования.
Папилломы имеют широкое основание с длинной ножкой (размеры едва достигают 1 см). Поверхность гладкая, мягкой консистенции. Папилломы имеют круглую форму, а оттенок варьирует от серо-розового до бордового. Папилломы напоминают множество бородавок, представленные конгломератами и скученными скоплениями. Папилломы локализуются ближе к наружной части отверстия мочеиспускательного канала.
Кондиломы
Кондиломы — разрастания слизистой в виде конуса или сосочка, локализующиеся преимущественно по кольцу к наружному отверстию уретрального канала.
По гистологическому строению выделяют капиллярные кондиломы или бородавки. Бородавчатые новообразования имеют желтоватый или белый оттенок, широкое основание, чрезмерно плотную консистенцию.
Капиллярные имеют мягкую структуру, такие полипозные кондиломы имеют багровый цвет.
Полипы
Полип по сути мягкое васкуляризированное опухолевидное новообразование, чаще на ножке. Поверхность тела полипа выстлана плоским эпителием. Сам полип по внешнему виду напоминает каплю ярко-красного оттенка, нередко с очагами явного эрозивного поражения.
Карункулы
Карункулы относятся к разновидности полипов, имеют небольшую форму красного оттенка и мягкой структуры, плотности. Поверхность такого полипозного очага бороздчатая. Обилие васкуляризации и кровоснабжения повышает риски регулярной травматизации, кровоточивости. Карункулы обычно вырастают ближе к наружному отверстию уретрального просвета.
Основные виды неэпителиальных наростов
Все неэпителиальные опухоли обычно имеют смешанное морфологическое строение, встречаются достаточно редко в клинической практике. К таким относят фибромы, фибромиомы, миомы. Такие патологии встречаются у женщин в полости влагалища и уретры. Размеры патологических новообразований крупные, от небольшой вишни до среднего куриного яйца.
Ангиомы — уретральные опухоли, наполненные обильным сосудистым компонентом. Обычная локализация — выход из уретрального канала. Ангиомы чаще других полипозных и опухолевидных очагов склонны к кровоточивости.
https://www.youtube.com/watch?v=_aYmF88mos8
Учитывая плотное закрепление полипа в слизистых структурах, новообразование часто кровоточит, повреждается. Агрессивная среда и мочевая кислота внутри мочеиспускательного канала также является раздражающим фактором.
Обратите внимание! На ранних стадиях развития уретральные полипы редко дают характерную симптоматику, однако, по мере его роста признаки патологии нарастают, сопровождаясь:
- дискомфортом,
- нарушением мочеиспускания,
- болями,
- появлением крови в урине.
Размеры и локализация
Размеры и локализация полипов многообразны, что определяется полом пациента. У мужчин в мочеиспускательном канале образуются небольшие полипы на ножке, не более 0,5 мм. Опухоли на широком основании нередко локализуются у выхода к предстательной железе.
По мере врастания опухоли внутрь слизистых оболочек, в патологический процесс вовлекается железистая ткань, повышая риски озлокачествления новообразований. При локализации по ходу просвета уретры или у самого выходного отверстия мочеиспускательного канала пациенты отмечают рези и болезненные мочеиспускания, появление примесей крови в урине.
У женщин полипы обычно локализуются у входа во влагалищную полость, нередко распространяясь на цервикальный канал. Полипы уретры у женщин отличаются размерами, от 0,5 мм до 10 см. При образовании наростов у женщин клинические проявления всегда поздние, что обусловлено особенностями анатомии.
Признаки полипозного поражения могут проявиться при сопутствующем воспалении мочевого пузыря и мочеточников, при венерических заболеваниях, мочекаменной болезни.
Появление нетипичных выделений из уретрального канала — всегда необходимость обращения к врачу.
Подробнее об особенностях проявления уретральных полипов у мужчин и женщин, а также о методах лечения патологии мы расскажем в следующих публикациях.
Причиной бесплодия у многих женщин являются полипы в яичниках. Новообразования считаются доброкачественными, но риски их озлокачествления высоки, поэтому так важно своевременно обратиться за медицинской помощью. Как лечить полипы шейки матки без удаления подробнее здесь. Важно чтобы лечением новообразований занимался профильный специалист.
Предрасполагающие факторы
Клиницисты не выделяют какой-то одной причины, которая прямо влияет на формирование полипозных структур в уретральном канале. Однако, основным фактором является воспалительный процесс инфекционного характера.
Среди таких заболеваний особенно выделяют:
- гонорея;
- гнойный уретрит;
- поражение хламидиями, уреаплазмами, микоплазмами;
- генитальная герпетическая инфекция;
- трихомониаз;
- ВИЧ-инфекция;
- сифилис;
- бактериальный или вирусный простатит;
- цистит или осложнённая мочекаменная болезнь.
Предпосылками к воспалительному процессу является несоблюдение интимной гигиены, отсутствие половой дисциплины и частая смена партнёров. Ослабленный иммунитет — немаловажный аспект частых обострений хронических инфекционных заболеваний бактериального, грибкового или вирусного генеза.
Появление нетипичных выделений из уретрального канала — всегда необходимость обращения к врачу.
Полипы — результат хаотичного компенсаторного деления клеток слизистых в ответ на серьёзный воспалительный процесс и повреждение поверхностного эпителиального слоя.
Косвенными факторами являются:
- нарушения эндокринной функции;
- почечная недостаточность;
- хронические инфекции мочеполовой системы (с редкими обострениями);
- осложнения после лечебно-диагностических манипуляций;
- роды и беременность у женщин;
- травмы.
В группу риска входят пациенты старше 45 лет, принимающие гормональные препараты, с отягощенным клиническим анамнезом.
Полипозные очаги уретрального канала практически не встречаются у детей раннего возраста.
В чём опасность полипа уретры?
К сожалению, самая главная опасность заключается в отсутствии выраженной клинической симптоматики на ранних этапах формирования патологических очагов. Малые размеры наростов или неэпителиальных опухолей могут малигнизироваться и трансформироваться в злокачественный процесс.
Учитывая преимущественную доброкачественность патологического процесса, риски озлокачествления сохраняются, но повышаются при наследственной предрасположенности, наличия других онкологических очагов.
Другими опасностями являются:
- Развитие хронического цистита, уретрита — при новообразовании в уретре мочевой пузырь или мочеточники становятся более уязвимыми для инфекционной среды;
- Гематурический синдром — появление крови в урине в любом объёме и длительное течение симптома нередко приводит к развитию железодефицитной анемии, риску закупорке мочевого канала сгустком крови;
- Пиелонефрит или нефриты — патогенные среды могут проходить по восходящему каналу к почечным структурам, способствуя развитию острого воспаления;
- Инфравезикальные обструктивные изменения — осложнение формируется на фоне роста полипа, который попросту закупоривает мочевыводящий проток, нарушает отведение мочи.
На что указывает боль в мочеиспускательном канале и гнойные выделения, узнайте из этого видео:
Уретральные полипы – патологические новообразования, преимущественно, доброкачественного течения, однако онкологи всегда оставляют риски возможного ракового перерождения клеток. При появлении первых симптомов важно вовремя реагировать, обращаться к врачу и вместе составлять адекватную лечебную тактику.
О причинах возникновения полипа эндометрия в матке у нерожавшей девушки читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Источник: https://polipunet.ru/lokalizacija/mochevoj-puzyr/polip-uretry
Полип уретры
Полип уретры – доброкачественное новообразование мочеиспускательного канала. Код по МКБ10 – N34.2. Женщины страдают полипами уретры приблизительно в 1,5 чаще мужчин. Это объясняется анатомическими особенностями слизистой оболочки уретры. Врачи Юсуповской больницы диагностируют заболевание с помощью современных методов исследования.
Урологи индивидуально подходят к выбору метода операции удаления полипов в мочевом канале. До операции проводят антибактериальную терапию антибиотиками последнего поколения. Сложные случаи полипов уретры обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Медицинский персонал внимательно относится ко всем пожеланиям пациентов.
Причины образования полипов уретры
Точная причина образования полипов мочеиспускательного канала не установлена. Урологи считают, что причиной полипов в мочеиспускательном канале могут быть следующие факторы:
- Инфекционно-воспалительные заболевания мочеполовой системы (хламидиоз, уретрит, микоплазмоз, вирус папилломы человека);
- Гормональная дисфункция;
- Механические травмы мочеиспускательного канала;
- Нарушение кровоснабжения стенок мочеиспускательного канала.
Полипы уретры часто возникают у женщин, пребывающих в пременопаузе и во время климакса.
Полип уретры по мкб 10 – Онлайн медицина
С таким заболеванием мочевыделительной системы, как полип уретры может столкнуться любой человек. Проблема характерна, как для женщин, так и для мужчин.
Однако женский пол чаще сталкивается с этим заболеванием в виду особенностей анатомии строения (см. картинки) мочеиспускательного канальца.
У мужчин уретра имеет более продолговатую форму, по размеру превышающую длину этого элемента мочевыделительной системы у женщин.
Статистика говорит, что на диагноз полип уретры приходится не более 5% из всех зафиксированных опухолевых патологий.
Симптомы полипа уретры
На ранних стадиях заболевание себя никак не проявляет. По мере роста полипа уретры появляются следующие симптомы:
- Затруднённое мочеиспускание;
- Разбрызгивание мочи;
- Жжение, зуд и дискомфорт в мочеиспускательном канале при мочеиспускании и вне него;
- Ощущение наличия в уретре инородного тела.
Кровоточащий полип уретры (код по МКБ 10 – N34.2) проявляется появлением в моче примеси крови (уретроррагией). У женщин может возникать боль во время полового акта. На поздних стадиях болезни опухолевидное образование может полностью перекрыть просвет мочеиспускательного канала и вызвать острую задержку мочи.
По структурному типу
По гистологическим признакам и структурным единицам полипы классифицируются на:
- Железистые или аденоматозные. Основу структуры патологического разрастания составляют клетки желёз желудочной полости.Обычно полип носит доброкачественный характер и лишь в 5% всех клинических случаев происходит его малигнизация в карциному. Несмотря на это, для клиницистов эти цифры высокие, поэтому оправданы все основания для хирургической операции.
- Гиперпластические. Часто встречающийся тип, который менее всего склонен к трансформации в онкологическую опухоль.Слизистая постоянно подвергается гиперпластическим процессам. Если объём полипа незначительный, то особенных поводов для беспокойства в отношении раковых преобразований обычно не возникает. Симптомы и дискомфорт у пациентов начинают проявляться по мере роста, перекрута ножки, кровоточивости.
- Гиперплазиогенный тип. Полипозная структура состоит из регенерации железистых клеток желудка, из-за нарушения их регенеративных процессов.
Отдельно выделяют ювенильный тип желудка. Заболевание возникает, преимущественно, в детском возрасте. Локализуется в антральном отделе желудка и в кишечнике. Структура тела наростов обычно наполнена кистозным компонентом. Размер варьирует от 5 до 20 мм.
Все опухоли могут быть на ножке и без неё. Классический нарост имеет ножку, основание и тело. Такие новообразования менее всего предрасположены к онкологии, растут в полость желудка. Плоские без ножки постепенно врастают вглубь структур слизистого эпителия, наиболее всего склонны к раковым трансформациям.
Методы диагностики полипа мочеиспускательного канала
Для выявления новообразования в мочеиспускательном канале урологи Юсуповской больницы применяют полный спектр лабораторно-инструментальных исследований:
- Урологический осмотр;
- Цистоуретроскопию;
- Посев мочи;
- Микроскопию мазка из уретры;
- ПЦР-диагностику.
Чем раньше пациент обращается за медицинской помощью к урологам Юсуповской больницы, тем выше шанс быстро вылечить заболевание, избежав развития возможных осложнений и рецидивов.
Лечение полипа уретры
Единственным результативным способом лечения полипа мочеиспускательного канала является оперативное вмешательство. Урологи Юсуповской больницы проводят удаление полипа уретры с помощью следующих современных методов:
- Электрокоагуляции (иссечения образования при помощи высокотемпературного воздействия электрического тока);
- Криодеструкции (разрушения полипа сверхнизкой температурой);
- Радиоволновой хирургии (удаления разросшихся тканей радиоволновым излучением);
- Трансуретральная резекция.
Клиновидная резекция полипа уретры выполняется при расположении полипа у наружного отверстия мочеиспускательного канала. К инновационным методам лечения полипов мочеиспускательного канала относится удаление полипов уретры лазером или радионожом «Сургитроном». Этот метод обеспечивает минимальную травматизацию и повреждение мягких тканей, безболезненность и отсутствие кровопотери, быстроту воздействия и минимальный восстановительный период.
Профилактика полипов мочеиспускательного канала заключается в применении барьерных методов контрацепции для защиты от заболеваний, передающихся половым путём, своевременном обращении за медицинской помощью, ежегодных профилактических осмотрах врача-уролога. При наличии первых признаков полипа мочеиспускательного канала обращайтесь в Юсуповскую больницу. Звоните по телефону. Контакт центр работает ежедневно без выходных 24 часа в сутки. Вас запишут на приём к урологу в удобное вам время.
Новообразование неопределенного или неизвестного характера мочевых органов (D41)
Исключено: почечных лоханок (D41.1)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней
10-го пересмотра (
МКБ-10
) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10
внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ
— без других указаний.
НКДР
— не классифицированный(ая)(ое) в других рубриках.
†
— код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
*
— факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Острый цистит в классификации МКБ 10
Не редко, при получении больничного заключения (особенно проходя диагностику в частных клиниках) в графе диагноз, можно увидеть не совсем понятный набор из цифр и букв. Данный шифр есть не что иное как – Международная классификация болезней десятого пересмотра или сокращенно код по мкб 10. Острый цистит, как и любое другое заболевание имеет свой конкретный неповторимый код, который понятен любому профессиональному медику.
Международная классификация
МКБ – это международная система (медицинский стандарт) предназначенная для обозначения различных болезней и их форм, бала основана в 1855 году на Парижском Международном статистическом конгрессе. На протяжении всего своего существования система постоянно улучшалась и дорабатывалась.
Это документ специального пользования, который содержит всю информация о заболевании: название, причины, количество летальных случаев, факторы приведшие к смертности и так далее. Такая стандартизация принята во всех странах, она содержит все известные медицине заболевания, каждое из которых отнесено к конкретному классу и имеет свой уникальный код.
В связи с постоянным развитием мировой медицины, с введением новых способов диагностирования и лечения, а также с появлением новых болезней, требуется периодическое дополнение в существующие стандарты. Такое дополнение проводится с периодичностью раз в десять лет, одним из последних было введение латинских букв от A до Z.
Острый цистит в системе МКБ
Острый цистит – это болезненное воспаление слизистой мочевого пузыря, сопровождаемое частым мочеиспусканием. По стандарту мкб 10, имеет следующий вид – N30.0, где N30 это общая группа всех форм, а цифра после запятой указывает на тот или иной вид.
Вот как наглядно выглядит данная классификация:
- Мочеполовые болезни N00-N99
- Заболевания мочевой системы N30-N39
- Цистит N30
- Острый цистит N30.0
Теперь при виде диагноза со странным шифром Вам будет понятно, что это всего лишь медицинское дублирование того или иного заболевания. Как правило такой код прописывают не для пациента, а по большей части для специалистов, занимающихся его лечением.
Рекомендуем ознакомиться с другими полезными публикациями:
- Хронический цистит в классификации МКБ-10.
- Инфекции мочевыводящих путей в реестре МКБ.
Причины, симптомы и методы лечения полипа уретры (МКБ-10 – D30.4)
Любой полип уретры, являющийся доброкачественным образованием, нужно лечить. Согласно медицинской статистике, активно развиваться они начинают под воздействием внешних и внутренних факторов. Всего за 6 месяцев специфические наросты захватывают мочевой и желчный пузырь, ЖКТ, органы дыхания.
Предотвратить стремительное распространение доброкачественных образований помогает своевременная врачебная помощь. До момента постановки даже предварительного диагноза стоит воздержаться от лечения народными средствами.
Основные причины и факторы риска образования полипов
Недуг носит строго женский характер. Причины кроются в специфике образования опухолей эпителиального типа в теле представительниц прекрасного пола. Реже виновником является анатомическое строение уретры. Во время диагностических мероприятий врач начинает осмотр с наружного отверстия уретры и мочеиспускательного канала. Встречающийся у 4-5% пациенток с жалобами на боли в области мочеиспускательного канала недуг является неопасным.
С анатомической точки зрения появление полипов на уретре у женщин говорит об активном процессе роста фиброзной ткани. Характеризуется она красным или коричневым цветом. Средний размер новообразования колеблется от 0,2 мм до 1,5 см. Медики всегда проводят несколько тестов, чтобы полип не спутать с папилломой. Во втором случае речь идет о появлении рыхлой поверхности. Внешним видом она похожа на цветную капусту.
Несмотря на проведенные исследования заболевания, врачи не могут с большой долей вероятности сделать заключение о факторах риска. Называют воздействие негативных условий среды и плохого питание. Наиболее вероятным виновником доктора считают сбой в работе гормональной системы. Сопровождается он плохо заметными симптомами, поэтому к врачу пациентки не спешат.
Нередко причины образования полипов в уретре стоит искать в перенесенной беременности. Длительный прием сильнодействующих препаратов способен стать причиной появления недуга. Гораздо реже полипоз провоцирует плохо вылеченная инфекция или поздно замеченный воспалительный процесс:
- нарушение правильного кровоснабжения стенок уретры;
- уретрит хронический;
- хламидийная инфекция;
- папилломоновирусная инфекция.
Наросты в желчном пузыре
По данным исследований, проводимых МОЗ, заболеванием полипами в желчном пузыре подвержено порядка 6% населения.
В отличие от ранее рассмотренных образований в мочевом пузыре, наиболее свойственных мужчинам, данный вид наростов характерен для женской половины человечества. По статистике до 80% случаев приходится на женщин, старше 35лет.
Впервые такие образования были обнаружены и описаны немецким врачом Р. Вихровым в 1857г. В этот же период появилось и первое предположение о причинах появления недуга. Основной акцент делался на возникновение проблем при жировом обмене в организме. До настоящего времени это является одной из основных причин, которая обуславливает возникновение новообразований.
Международной классификацией, данному типу заболеваний, присвоены коды с К80 по К87, а также D37.6.
Виды и причины возникновения
Классификация новообразований перекликается с ранее рассмотренными полипами. Она состоит из 2 больших групп – истинных и ложных образований. Представители первой группы характеризуются ростом ткани эпителия, вторые – представляют собой «холестериновые бляшки», отложения на слизистой желчного. Также, к лжеполипам относят образования, вызванные воспалительными процессами в организме.
Классификация полипов
Ложные полипы
Холестериновый тип Псевдополип, образованный отложениями холестеринового типа на стенках органа. Наиболее характерен и чаще всего встречается у мужчин.
Воспалительный тип Лжеполип, вызванный чрезмерным разрастанием эпителия, спровоцированного воспалительными процессами, протекающими в организме.
Редко перерастают в злокачественную опухоль.
Истинные полипы
Аденоматозный тип Происходит из эпителия (его желез), расположенного на оболочке желчного.
Папиллома Новообразование, на ранних стадиях, доброкачественного типа. Характеризуется наличием множества «сосочков», с помощью которых и происходит распространение по поверхности органа.
Чаще других становятся причиной раковых заболеваний.
Медицинские работники выделяют следующие причины развития полипов в желчном:
| Причина | Описание |
| Генетическая предрасположенность, наследственность | Выявлены закономерности возникновения наростов от фактора наследственности. В частности, эта закономерность характерна для «истинных полипов». Даже если среди дальних родственников были случаи формирования опухолевидных новообразований (вне зависимости, какой орган пострадал), риск автоматически увеличивается. Также, наследственность играет немаловажную роль в склонности к заболеваниям, течение которых может вызвать развитие полипов. |
| Заболевания, вызывающие воспалительные процессы в желчном | Образование наростов (как правило, лжеполипов) вызванное воспалительными процессами связано с «застоем» желчной секреции. Характеризуется болевыми ощущениями, особенно после приема пищи, богатой животными жирами. В следствии «застоя» стенки желчного становятся толще, происходит их деформация. На этом фоне возникает опасность образования полипов. В «группу риска» относятся, в частности, такие заболевания, как холециститы, имеющие как хроническую, так и острую форму. |
| Сбой обмена веществ | Одна из основных причин при возникновении наростов холестеринового типа. Нарушение в обмене веществ приводит к повышению уровня холестерина как в крови человека, так и в желчи. Его излишек «откладывается», в том числе, и на стенках желчного. Со временем, такие отложения увеличиваются в размерах и «окаменевают» (благодаря наличию солей кальция). Опасность таких отложений заключается в том, что они практически не беспокоят носителя, который, соответственно, не спешит к врачу. Это приводит к тому, что негативные симптомы возникают, когда объемы нароста достигают приличных размеров. |
| Нарушение движения желчи и сбой в работе желчевыводящих протоков | Охарактеризовать данную причину можно как атипичное выделение желчи в двенадцатиперстную кишку. Что приводит к дисбалансу пищеварительной системы, вызванной невозможность нормально расщеплять жиры. Кроме того, фиксируется застой самой желчи в пузыре, провоцируя возникновение новообразований. |
На практике развитию заболевания предшествует не одна, а несколько причин.
Симптоматика
Проявление тех или иных симптомов зависит не только от типа нароста, но и от места его расположения. Самым «неприятным» расположением называют шейку пузыря либо желчные протоки. В связи с препятствованием току жидкости в кишечник. Что приводит к появлению у пациента «механической желтухи».
При других локациях, симптомы будут не столь «яркими».
Основными проявлениями полипа служат:
| Симптом | Описание |
| Болевые ощущения | Приступы боли вызваны «раздуванием» пузыря излишне накопившейся желчью либо излишне частым его сокращением, что определено попыткой организма «вытолкнуть» накопившуюся жидкость. Боль фиксируется с правой стороны, под ребрами. Определяется как «тупая боль». Как правило, носит эпизодический характер, на подобии схваток. Возникает после употребления алкоголя, пищи с высоким содержанием жиров, стресса. |
| Желтуха | Повышение удельного веса билирубина (пигмент желчи) в крови пациента приводит к пожелтению, как кожного покрова человека, так и глазных склер. Это обусловлено тем, что избыток желчи, не попадая в достаточном количестве в пищеварительную систему, заполнив полностью объем пузыря, «ищет выход», попадая в кровь. Кроме изменения пигментации, показателями «механической желтухи» являются: — тошнота; — рвота; — зуд кожного покрова; — сухость, стянутость кожи; -болевые ощущения в суставах/мышцах; — потемнения мочи; — повышение температуры. |
| Колики в области печени | Приступы, характеризующиеся внезапными, резкими болями с правой стороны, под ребрами. Возникает в связи с нарушениями оттока желчи. Более характерна «камням» в желчном пузыре, однако встречается и при полипах, когда нарост имеет достаточно длинную «ножку». Болевой шок возникает внезапно, достаточно силен. Больному тяжело находиться на одном месте, он пытается двигаться, чтобы унять боль. Возможны учащение сердцебиения и повышение давления, кожный покров покрывается испариной. При этом, смена положения тела, при данном виде болевого приступа, облегчения не приносит. |
| Горечь во рту, тошнота, рвота | Характерный для полипов симптом, при этом может быть, как ярко выражен, так и иметь «смазанные» проявления. Данные проявления вызваны, опять-таки, застоем секреции желчного. Сбой в поступлении желчи в пищеварительную систему приводит к невозможности расщепления и усвоения жиров организмом. При этом пациент начинает терять вес. Горечь, в свою очередь, вызвана попаданием желчи в желудок. |
Кроме названых могут встречаться следующие симптомы, свидетельствующие о наросте:
- темная моча;
- бледность/влажность кожного покрова;
- повышенная температура;
- вздутие живота.
Диагностика
Для выявления наростов в медицинской практике применяют как лабораторные методы, так и инструментальные (УЗИ, эндоскопия). При этом данные медицинских анализов являются косвенными признаками диагностирования полипов. И основанием для направления, например, на ультразвуковое обследование.
При рассмотрении результатов анализов обращают внимание на:
Кровь
Повышены следующие показатели:
- билирубина (более 17 мкрмоль/литр);
- фосфатазы щелочной (более 120 ед/литр);
- холестерина (5,6млмоль/литр и выше)
Мочу
- наличие билирубина;
- содержания такого компонента как уробилиноген менее 5мг/литр.
Кал
Отсутствие или пониженное содержание пигмента желчи – стеркобилина (придает фекалиям их характерный цвет).
Отрицательные анализы, на фоне болевых симптомов, характерных для таких новообразований, являются основанием для проведения медицинских обследований. Именно их результат станет основой для выбора дальнейшего лечения – хирургического либо медикаментозного.
Для выявления полипов и их исследования применяют:
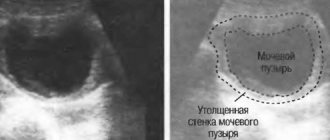
Ультразвуковая диагностика В процессе исследования желчный на мониторе аппарата выглядит как затемненный, однотонный овал с тонкими светлыми стенками. В случае наличия наростов – они выделяются светлыми образованиями, неоднородной цветовой гаммы. Располагаются от стенок органа в его внутреннюю часть. В зависимости от типа новообразования можно определить ее составляющие (например, ножку, шляпку). Особенностью полипов, облегчающую их диагностику, является статичность – при изменении положения тела пациента объект не смещается, а остается неподвижен (в отличие от «камней»).
Ультрасонография При данном методе исследования, пациенту вводят ультразвуковой зонд через ротовое отверстие в область двенадцатиперстной кишки. С помощью высокочастотных волн проводится наблюдение за состоянием желчного пузыря. Данный метод эффективен при обнаружении даже самых мелких наростов. Из недостатков стоит отметить саму процедуру «глотания» датчика, которая не доставит приятных ощущений пациенту.
Томография Является дополнительным методом диагностирования. При помощи томографии выявляют расположение и структуру наростов (даже самых маленьких). Высокая детализация изображения помогает рассмотреть имеющиеся повреждения и дополнительные аномальные изменения как в пузыре, так и желчных путях. Данный тип исследования помогает разобраться в причинах возникновения заболевания. Данный метод прост и эффективен, единственным недостатком является стоимость.
Хирургическое вмешательство
Хирургические процедуры назначаются врачом в случаях, когда высока вероятность перерастания доброкачественного образования в злокачественную.
Из основных показаний можно выделить:
- объем полипа превышает 10мм;
- наблюдается динамический рост образования;
- нарост развивается в «тандеме» с другими заболеваниями, носящими хронический характер (например, с холециститом);
- новообразование не единично, имеют место множественные наросты;
- наследственная предрасположенность к онкозаболеваниям;
- вместе с полипом в желчном присутствуют отложения камней.
В процессе хирургического вмешательства вместе с наростом удаляют и сам желчный пузырь. В зависимости от размеров нароста операция проводится или методом «прокалывания» брюшной полости с последующим вводом хирургических инструментов (90% случаев). Либо с помощью полноценного разреза – если нарост достигает размеров более 1,5см.
Медикаментозное лечение
Лечение образований медпрепаратами имеет низкую эффективность. Как правило, оно применяется для устранения заболеваний, которые вызвали рост опухоли (например, устранение отложений холестерина). Или же устранения болевых ощущений, которыми сопровождается недуг (обезболивающие, желчегонный препараты).
Клинические проявления патологии
Заболевание, имеющее уникальный код МКБ-10, проявляет себя в зависимости от степени поражения органов и силы иммунной системы. Среди всех симптомов 1 место занимает дискомфорт или боль во время мочеиспускания. Ошибочно дамы начинают лечить себя от проблем с почками, однако истинная причина недомогания скрыта в ином месте. Если в течение первых 5-6 суток профессионального лечения пациентка не получит, то на фоне ослабления организма развиваются следующие симптомы:
- жжение;
- зуд;
- повышение температуры тела;
- общая слабость;
- проблемы с мочеиспусканием;
- прочее.
При назначении анализов лечащий врач обратит повышенное внимание на присутствие кровяных сгустков в моче. В случае обнаружения таковых можно говорить о том, что новообразованиями поврежден мочеточник. Полипы по своей структуре очень хрупки. Если в силу каких-либо причин в мочеточнике они травмируются, то небольшие кровотечения немедленно себя проявляют.
Переход недуга в хроническую форму характеризуются 2 распространенными симптомами. Чаще всего струя при мочеиспускании практически не контролируется. Образовавшиеся наросты делают ее неестественной. Больше всего проблем испытывают женщины, у которых размер полипа очень большой.
Самые эффективные методы лечения
Вне зависимости от общей симптоматики лечением недуга занимается уролог. В отличие от многих заболеваний, где ранняя диагностика помогает сформировать терапевтический курс, полипы на ранних стадиях крайне редко видны. Современное оборудование не способно их верно определить внутри человека. Говорить о постановке предварительного диагноза можно в момент, когда образование достигает определенного размера или провоцирует внешние симптомы.
Перед лечением уролог просит пациента сдать анализ крови и мочи, пройти уретроскопию. Для последующего лечения проведение визуального осмотра лучше всего. Врач имеет возможность подтвердить или опровергнуть ранее сделанное предположение.
Что такое полип мочевого пузыря?
При некоторых обстоятельствах слизистые мочеполового отдела могут видоизменяться и разрастаться. За счет такого явления образуются новообразования доброкачественного характера, именуемое полипами. Наросты, локализующиеся на слизистых мочевого пузыря, и вызывают полипоз органа. Полип представлен разрастанием поверхностной ткани слизистой, образующей отдельные наросты, которые крепятся к основанию при помощи ножки (см. на фото). Некоторые полипы могут быть и без ножки. В зависимости от причин и характера течения болезни варьируется количественный показатель полипов. Это могут быть единичные разрастания ткани или множественный полип. Основная опасность недуга заключается в возможности злокачественного перерождения клеток. А также, при значительном разрастании полипов могут возникнуть изменения анатомического строения органа и сопутствующие проблемы в виде нарушения мочеотделительной функции.
Врачи раскрывают карты: полипы в мочевом пузыре. Как лечатся полипы в мочевом пузыре у мужчин?
При некоторых обстоятельствах слизистые мочеполового отдела могут видоизменяться и разрастаться. За счет такого явления образуются новообразования доброкачественного характера, именуемое полипами. Наросты, локализующиеся на слизистых мочевого пузыря, и вызывают полипоз органа.
Полип представлен разрастанием поверхностной ткани слизистой, образующей отдельные наросты, которые крепятся к основанию при помощи ножки (см. на фото). Некоторые полипы могут быть и без ножки. В зависимости от причин и характера течения болезни варьируется количественный показатель полипов.
Это могут быть единичные разрастания ткани или множественный полип. Основная опасность недуга заключается в возможности злокачественного перерождения клеток.
А также, при значительном разрастании полипов могут возникнуть изменения анатомического строения органа и сопутствующие проблемы в виде нарушения мочеотделительной функции.
Описание
Полип мочевого пузыря — опухоль, возникающая на поверхности мочевого пузыря.
Методики обнаружения новообразований в мочевом пузыре
В ВЦ «Рос-Вет» проводят ряд исследований, которые позволяют с большой вероятностью обнаружить признаки новообразований в мочевике, в том числе переходно-клеточную карциному у собак. Заболевание не имеет ярко-выраженных симптомов, поэтому применяют стандартный алгоритм диагностики:
- бакисследование мочи и общий клинический анализ. Исключают цистит, хотя и при новообразованиях может быть инфекционный процесс, вызывающий воспаление;
- если пальпацией прощупывается явное новообразование, либо появились характерные признаки, назначают рентген, чтобы исключить конкременты в мочевом пузыре. На обзорном снимке видны только камни, но не опухоль;
- используют контрастную рентгенографию, цистоскопию, УЗИ;
- цитологическое исследование осадка позволяет выявить клетки опухоли.
С помощью уретроцистоскопии можно визуализировать новообразование, получить ее полное изображение на экран и дать оценку и прогноз по заболеванию.
Ветеринарный врач-нефролог может понять, насколько опухоль разрослась, какие структуры вокруг вовлечения в патологический процесс и есть ли признаки местастазирования в другие органы и ткани.
На основании заключения можно дать приблизительный прогноз. Так при диагностировании рака мочевого пузыря считается, что животное проживет:
- до 4 мес., если опухоль распространилась за пределы мочевика;
- до 2 до 3.5 мес., если поражены лимфоузлы и отдаленные органы.
Максимум, на что может рассчитывать владелец животного, 8-9 месяцев, в случае, когда новообразование небольшое, оно не вышло за пределы мочевика и нет метастазов в лимфоузлах.
Причины возникновения
К развитию полипов в области мочевого пузыря приводит совокупность причин или один из перечисленных факторов:
- отягощенная наследственность,
- внутриутробные патологии,
- нарушение метаболизма,
- вредные привычки (алкоголизм, курение),
- хронические заболевания мочеполового отдела,
- хронические эндокринологические расстройства,
- длительное отсутствие личной гигиены,
- застойные процессы в органе,
- отсутствие нормальной двигательной активности (в результате болезни),
- серьезные погрешности в питании, неверные гастрономические привычки,
- травмы, стрессовые снижения иммунитета.
При выявлении рассматриваемого заболевания не всегда удается определить точную причину, ее возникновения.
Профилактика
Предотвратить развитие полипа можно.
https://www.youtube.com/watch?v=57mZ-u62zeQ
Для этого необходимо постоянно придерживаться следующих правил:
- Использовать презерватив при половом акте.
- Применять средства для укрепления иммунитета.
- Вести правильный образ жизни.
- В случае возникновения тревожных симптомов посещать кабинет гинеколога или уролога.
- Своевременно устранять патологии в работе органов малого таза.
- В случае гормональных нарушений правильно купировать их.
Советуем Вам также прочесть данную статью: «Лечение кандидозного уретрита у женщин».
Симптомы полипа уретры
На ранних стадиях заболевание себя никак не проявляет. По мере роста полипа уретры появляются следующие симптомы:
- Затруднённое мочеиспускание;
- Разбрызгивание мочи;
- Жжение, зуд и дискомфорт в мочеиспускательном канале при мочеиспускании и вне него;
- Ощущение наличия в уретре инородного тела.
Кровоточащий полип уретры (код по МКБ 10 – N34.2) проявляется появлением в моче примеси крови (уретроррагией). У женщин может возникать боль во время полового акта. На поздних стадиях болезни опухолевидное образование может полностью перекрыть просвет мочеиспускательного канала и вызвать острую задержку мочи.
Симптомы и признаки болезни
Полипы в мочевом пузыре – это патология, которая далеко не всегда дает о себе знать яркими клиническими проявлениями. Зачастую диагноз выявляется при общем или направленном на другие недуги обследовании.
Но при некоторых обстоятельствах особые признаки болезни все же можно обнаружить. Поводом для обращения к врачу должны стать следующие симптомы:
- болевые ощущения в нижней части живота,
- застойные явления,
- затрудненность мочеиспускания,
- жжение в области гениталий и боль в мочевом пузыре после опорожнения,
- у мужчин снижение эрективной функции,
- у женщин снижение или полное отсутствие сексуального влечения,
- вялость, апатия, раздражительность.
Важно! При воспалительном процессе может наблюдаться гипертермия тела со значениями до 38 градусов.
Все перечисленные симптомы могут указывать на ряд других заболеваний, не связанных с полипозом мочевого пузыря. Для уточнения диагноза необходимо обратиться к специалисту.
Переходно-клеточный рак
Новообразования (опухоли) мочевого пузыря встречаются у собак и кошек редко, но более 70% из них – переходно-клеточный рак. Нечастое выявление опухолей объясняется возрастом животных, после 11 лет у них находят массу видимых, клинически явно проявляющихся патологий, тогда как рак дает о себе знать уже на последних стадиях развития.
Чаще новообразование локализуется на шейке мочевого пузыря, постепенно перекрывая просвет и нарушая ток мочи. У самцов в патологический процесс вовлекается уретра и простата.
Явный симптом – затруднение оттока мочи, частые «пустые» позывы, капли мочи с кровью нередко ошибочно принимаются за МКБ.
Неправильное лечение не приносит результатов, хотя само новообразование труднодоступна, оперативное вмешательство провести трудно, а учитывая возрастные риски – невозможно.
Причины формирования мутаций клеток переходного эпителия, выстилающего мочевой пузырь изнутри, доподлинно не известны. На первое место по предположениям выходят:
- длительное воздействие мочи на слизистую мочевика;
- потребление, вдыхание вредных веществ (канцерогены).
За последние годы по наблюдениям ветеринарных врачей участились случаи развития новообразований в мочевом пузыре у собак, в связи с обработкой газонов фенокси-гербицидами.
Клинические симптомы на начальной стадии образования опухолей не проявляются, собаки и кошки ведут себя обычно. Нередко первые проявления опухолей схожи с МКБ, уретритом, что заставляет владельцев животных усиленно лечить несуществующие патологии, тем самым давая возможность раковым клеткам захватывать «новые территории».
Поводом для тотального обследования должны стать симптомы: гематурия, частое мочеиспускание, гидронефроз, плохое отхождение мочи. При метастазировании появляются признаки поражения лимфоузлов, костной ткани (гипертрофическая остеопатия), проявляющейся хромотой.
Диагностика проблемы
Уровень современной диагностической медицины позволяет без всякого труда определить это заболевание.
Источник: https://alkomir.net/vrachi-raskryvayut-karty-polipy-v-mochevom-puzyre-kak-lechatsya-polipy-v-mochevom-puzyre-u-muzhchin/
Причины возникновения
К развитию полипов в области мочевого пузыря приводит совокупность причин или один из перечисленных факторов:
- отягощенная наследственность,
- внутриутробные патологии,
- нарушение метаболизма,
- вредные привычки (алкоголизм, курение),
- хронические заболевания мочеполового отдела,
- хронические эндокринологические расстройства,
- длительное отсутствие личной гигиены,
- застойные процессы в органе,
- отсутствие нормальной двигательной активности (в результате болезни),
- серьезные погрешности в питании, неверные гастрономические привычки,
- травмы, стрессовые снижения иммунитета.
При выявлении рассматриваемого заболевания не всегда удается определить точную причину, ее возникновения.
Причины
К врожденным стриктурам мочеточника урология относит рубцовые изменения стенки протока из-за имеющихся наследственных аномалий, а также его сдавления при пересечении с кровеносными сосудами (например, добавочным почечным сосудом). Причинами приобретенной стриктуры являются повреждения мочеточника в результате операций и различных инструментальных процедур (стентирования мочеточника, уретероскопии и тд ), травм, пролежней от камней, мочевых инфекций (туберкулеза, гонореи) и воспаления окружающих тканей (периутерита), радиационного поражения. При туберкулезе множественные рубцовые стриктуры мочеточника формируются на участках подвергшихся инфильтрации и изъязвлениям. Пострадиационные стриктуры мочеточника наблюдаются, как правило, в его тазовом отделе и могут быть связаны с проведением лучевой терапии при раке простаты, прямой кишки и женских половых органов. Стриктуры мочеточника после урологических оперативных вмешательств (уретеролитотомии, реконструкции лоханочно-мочеточникового сегмента) могут наблюдаться в любом отделе мочеточника.
Симптомы и признаки болезни
Полипы в мочевом пузыре – это патология, которая далеко не всегда дает о себе знать яркими клиническими проявлениями. Зачастую диагноз выявляется при общем или направленном на другие недуги обследовании.
Но при некоторых обстоятельствах особые признаки болезни все же можно обнаружить. Поводом для обращения к врачу должны стать следующие симптомы:
- болевые ощущения в нижней части живота,
- застойные явления,
- затрудненность мочеиспускания,
- жжение в области гениталий и боль в мочевом пузыре после опорожнения,
- у мужчин снижение эрективной функции,
- у женщин снижение или полное отсутствие сексуального влечения,
- вялость, апатия, раздражительность.
Важно! При воспалительном процессе может наблюдаться гипертермия тела со значениями до 38 градусов.
Все перечисленные симптомы могут указывать на ряд других заболеваний, не связанных с полипозом мочевого пузыря. Для уточнения диагноза необходимо обратиться к специалисту.
Диагностика проблемы
Уровень современной диагностической медицины позволяет без всякого труда определить это заболевание.
Для выявления полипов применяют ряд исследований и тестов:
- УЗИ мочеполового отдела,
- цистоскопия, цистография,
- общий и развернутый анализ мочи,
- биопсия,
- МРТ.
Также, для постановки диагноза в каждом конкретном случае могут быть предприняты другие диагностические мероприятия для уточнения или исключения определенных патологий.
Диагностика
Диагноз стриктуры мочеточника устанавливают по результатам УЗИ почек, УЗДГ сосудов, рентгеноконтрастного обследования, КТ почек и МРТ. Проведение трехмерной УЗ-ангиографии с диуретической нагрузкой позволяет одновременно увидеть расширенный отдел мочеточника выше стриктуры и оценить сосуды почек. Рентгенконтрастная урография (экскреторная, инфузионная, ретроградная) дает возможность визуализировать ткани почек и мочевыводящие пути, определить сужение мочеточников, протяженность стриктур, оценить снижение выделительной способности почек. В сложных случаях применяют КТ или МРТ, дополнительно выявляющие заболевания смежных органов и тканей, оказывающих влияние на почки и мочеточники.
Лечение
К сожалению, медикаментозного лечения для этой проблемы не существует. При помощи препаратов можно лишь снять боль и откорректировать прочие сопутствующие состояния: купировать воспалительный процесс, укрепить иммунную систему, повысить сопротивляемость организма.
Чтобы снять спазм и устранить боль применяют «Но-Шпу», «Анальгин», «Папаверин» или другие спазмолитики и обезболивающие препараты. При обнаружении инфекционного поражения в заданной области, может быть, назначена антибактериальная или противогрибковая терапия.
Основой лечения полипов мочевого пузыря является хирургия. Для удаления полипов может быть выбран способ резекции или цистоскопии. В ряде клиник практикуется лазерное удаление полипов. Во всех случаях операция проводится под общим наркозом. Восстановительный период после лечения при соблюдении рекомендаций и соответствующей терапии, проходит быстро и без последствий.
Народные методы
Важно понимать, что для полного устранения полипов в мочевом пузыре рецепты народной медицины не подходят. Средства домашнего приготовления помогут лишь поддержать организм во время и после основного лечения и предупредить развитие осложнений. Некоторые травяные настои эффективны для профилактики разрастания полипов. По поводу применения любых средств домашней медицины стоит проконсультироваться с врачом.
Настой чистотела
Лекарственное растение – чистотел славится способностью останавливать опухолевые процессы и блокировать разрастание тканей. При полипах мочевого пузыря можно применять настой. Для приготовления нужно две чайные ложки сухой взвеси чистотела залить 200 граммами кипяченой очищенной воды. Емкость накрывают крышкой и оставляют настаиваться в течение 2,5 часов. Готовый настой нужно процедить и принимать по 1/2 стакана между приемами пищи утром и вечером. Пить настой рекомендуется подогретым до комфортной температуры.
Настой зверобоя
Зверобой – лекарственная трава, которая эффективна для повышения иммунитета и снятия воспалительного процесса. Настой готовится из 500 мл кипятка и 30 грамм сухой взвеси зверобоя. Настаиваться средство должно 2-3 часа. Затем настой процеживают и пьют мелкими глотками в течение дня.
Чай из ромашки
Чай, приготовленный из сухой взвеси ромашки лекарственной, поможет укрепить иммунитет и снизить воспалительный процесс. Для приготовления напитка можно взять специальные пакетики с сушеной травой или россыпь. Чай готовится из одной чайной ложки травы на 200 мл кипятка. Настаивать травяной напиток надо в течение 20 минут. При необходимости средство стоит процедить и подсластить 1 ч. л. натурального меда (если нет аллергии).
Полипы в мочевом пузыре могут длительное время не доставлять никаких хлопот пациенту. Однако не стоит относиться к патологии легкомысленно. Любое доброкачественное новообразование увеличивает риск злокачественного перерождения. Поэтому своевременная диагностика и лечение – основополагающие моменты, которые помогут исключить риски развития опасных осложнений.
Народные средства
От индивидуальной переносимости организмом пациента различные настои трав зависит возможность применения тех или иных гомеопатических компонентов.
На основании изложенного, перед началом приема указанных средств необходимо проконсультироваться с лечащим врачом.
Если противопоказания отсутствуют, рассмотрим рецепты, предлагаемые своим читателям «Вестником Здорового Образа Жизни».
Рецепт 8. Тюбаж
(ЗОЖ 2007 год, №16, стр. 14)
При полипах эффективен также тюбаж (процедура, стимулирующая отток желчи из пузыря). Рекомендованы тюбажи с:
- 25% сернокислой магнезией,
- сорбитом,
- пижмой,
- ксилитом,
- пустырником.
Для приготовления:
- 1ст.л. одного из указанных препаратов заливают кипятком (1ст.).
- Теплый настой принимают маленькими глоточками.
- После чего необходимо лечь, положив грелку на правый бок.
Лежать на протяжении 2 часов.
Процедура выполняется не чаще 1 процедуры в 7 дней.
Рецепт 9. Сок чистотела
(ЗОЖ 2010 год, №3, стр. 10)
Отжатый сок чистотела разбавить водкой, в пропорции 2:1 (на 2 части сока – 1 водки).
Прием по схеме (разбавлять в 100мл воды):
- 1-я неделя – 8 капель;
- 2-я неделя – 0,5ч.л.;
- 3-я неделя – 2/3ч.л.;
- 4-я неделя – 1ч.л.
Принимать 3 раза в день за полчаса до еды.
После перерыва (28 дней) курс повторяется.
Рецепт 10. Отвар чистотела
(ЗОЖ 2010 год, №1, стр. 18-19)
- 1ст.л. сухого чистотела.
- 1ст. воды.
- Залить траву кипятком. Настоять в термосе 2 часа.
Принимать по 1-2 ст. л. На протяжении 30 дней.
При необходимости, через 10 дней повторить.
Рецепт 11. Промывания чистотелом
(ЗОЖ 2010 год, №1, стр. 18-19)
Применение промываний клизмами состоит из 3 этапов.
1На первом этапе применяется раствор, приготовленный из теплой воды (2л) и сока чистотела (1ч.л.). Сами клизмы ставятся перед сном. Продолжительность данного этапа – 15 процедур. После чего 15-дневный перерыв и переход на следующий этап.
2Второй этап характеризуется увеличением содержания чистотела в растворе. На те же 2л воды, сока добавляется уже 1ст.л. Частота и периодичность аналогична – 1раз в день, 15 дней. Перерыв после второго этапа так же составит 15 суток.
3На 3 этапе дозировка снова увеличивается в 2 раза и составляет уже 2ст.л на 2л подогретой воды. Делаются на ночь еще 15 процедур.
Если нет возможности применять сок растения, то допускается приготовление настоя из сухой травы, по технологии из рецепта №10. При этом, дозировка по этапам составит 1ст.л., 3ст.л. и 4ст.л соответственно.
Рецепт 12. Настойка трав
(ЗОЖ 2010 год, №1, стр. 18-19)
- Сухие листья чистотела.
- Цветы ромашки.
- Смешать травы в равных долях.
- 1 ст.л. полученной смеси залить 1ст. кипятка, дать настояться 7-8 часов.
Продолжительность и частота приема аналогична рецепту №10.
Рецепт 13. Травяной сбор
(ЗОЖ 2012 год, №10, стр. 22)
- зверобой;
- календула;
- бессмертник;
- корень аира;
- ромашка;
- рыльца кукурузы.
1ст.л. сбора заливается кипятком (1ст.), настаивается. Принимать во внутрь за полчаса до еды по 100мл, периодичность 3 раза в сутки.
Курс – 60 дней.
Кроме сбора, данные травы можно принимать и по отдельности, готовя настой по тому же принципу.
Рецепт 14. Корень лопуха
(ЗОЖ 2005 год, №10, с. 22)
(ЗОЖ 2010 год, №1, стр. 18-19)
- Несколько кореньев лопуха + 2л. воды.
- Корневища вымыть, нарезать.
- Добавить воду, закипятить.
- На медленном огне продолжать кипячение 10мин.
- Пить вместо воды в течение дня.
[/wpsm_list]
Продолжительность приема – 60 дней.
Если после процедуры появилась горечь – прекратить дальнейшее применение данного лечения.