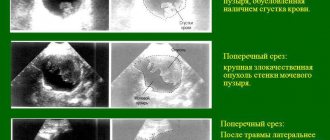
Внутреннего уретрального отверстия
[см. примечание 5 в блоке C00-D48]
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней
10-го пересмотра (
МКБ-10
) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10
внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ
— без других указаний.
НКДР
— не классифицированный(ая)(ое) в других рубриках.
†
— код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
*
— факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
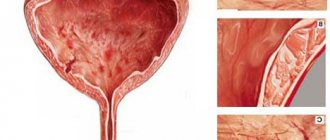
Мочевой пузырь — это орган мочевыделительной системы, который расположен в малом тазу. Рак мочевого пузыря имеет код по МКБ-10 – С67.
По статистическим данным раком мочевого пузыря заболевают примерно 55% населения в мире. Опухоль встречается в большинстве случаев у мужчин, возрастная категория которых составляет 60-75 лет.
Причины
Этиология.
Возникновение рака мочевого пузыря связано с курением табака, а также с действием некоторых химических и биологических канцерогенов. Промышленные канцерогены, используемые в резиновом, лакокрасочном, бумажном и химическом производстве, причастны к возникновению рака мочевого пузыря. Бильгарциоз мочевого пузыря довольно часто приводит к возникновению плоскоклеточного рака. Прочие этиологические агенты — циклофосфамид, фенацетин, почечные камни и хроническая инфекция.
Морфология (
опухоли мочевого пузыря чаще всего переходноклеточного происхождения) . сосочковый. переходноклеточный. плоскоклеточный. аденокарцинома.
Классификация
. TNM .. Первичный очаг: Ta — неинвазивная папиллома, Tis — рак in situ, T1 — с прорастанием в подслизистую соединительную ткань, T2 — с прорастанием в мышечную оболочку: T2a — внутренний слой, T2b — наружный слой, T3 — Опухоль прорастает околопузырные ткани: Т3а — определяется только микроскопически; Т3b — определяется макроскопически; T4 — с прорастанием смежных органов: T4a — предстательной железы, уретры, влагалища, T4b — стенки таза и живота.. Лимфатические узлы: N1 — единичный до 2 см, N2 — единичные от 2 до 5 см или поражение более 5 узлов, N3 — более 5 см.. Отдалённые метастазы: М1 — наличие отдалённых метастазов.
Группировка по стадиям
. Стадия 0а: TaN0M0 . Стадия 0is: TisN0M0 . Стадия I: T1N0M0 . Стадия II: T2N0M0 . Стадия III: T3-4aN0M0 . Стадия IV .. T0-4bN0M0 .. T0-4N1-3M0 .. T0-4N0-3M1.
Клиническая картина
. Гематурия. Дизурия (поллакиурия, императивные позывы) . При присоединении инфекции возникает пиурия. Болевой синдром встречается не всегда.
Диагностика
. Физикальное исследование с обязательным пальцевым ректальным исследованием и бимануальным исследованием органов таза. ОАМ. Экскреторная урография: дефекты наполнения при больших размерах опухолей, признаки поражения верхних мочевых путей. Уретроцистоскопия — ведущий метод исследования при подозрении на рак, абсолютно необходима для оценки состояния слизистой оболочки уретры и мочевого пузыря. Для определения объёма поражения и гистологического типа проводят эндоскопическую биопсию опухоли. Осматривают слизистую оболочку. При наличии карциномы in situ слизистая оболочка внешне не изменена, либо диффузно гиперемирована, либо напоминает булыжную мостовую (буллёзное изменение слизистой оболочки) . Цитологическое исследование мочи информативно как при опухолевых поражениях тяжёлой степени, так и при карциноме in situ . УЗИ: внутрипузырные образоваия и состояние верхних мочевых путей. КТ и МРТ наиболее информативны для определения распространённости процесса. Рентгенография органов грудной клетки, костей скелета выполняют для выявления метастазов. Поражения костей при высокозлокачественных формах рака они могут быть первыми признаками заболевания.
Классификация по системе TNM
Данная классификация (Европейская ассоциация урологов, 2009 год) использует числовое обозначение различных категорий для обозначения распространения опухоли, а также наличия или отсутствия локальных и отдалённых метастазов.
T — от лат. tumor ‘опухоль’. Описывает и классифицирует основной очаг опухоли.
Та — неинвазивная папиллярная карцинома
Tis — карцинома in situ
(плоская опухоль)
Т1 — опухоль распространяется на субэпителиальную соединительную ткань
Т2 — опухолевая инвазия мышечного слоя
Т2а — опухолевая инвазия поверхностного мышечного слоя (внутренняя половина)
Т2b — опухолевая инвазия глубокого мышечного слоя (наружная половина)
Т3 — опухоль распространяется на паравезикальную клетчатку
Т3а — микроскопически
Т3b — макроскопически (экстравезикальный конгломерат)
Т4 — опухолевая инвазия любого из перечисленных органов: предстательная железа, матка, влагалище, стенка таза, брюшная стенка
Т4а — распространение опухоли на предстательную железу или матку, или влагалище
T4b — опухолевая инвазия стенки таза или брюшной стенки
N — от лат. nodulus ‘узел’. Описывает и характеризует наличие регионарных метастазов, то есть метастазов в регионарные лимфатические узлы.
Nx — регионарные лимфатические узлы не могут быть оценены
N0 — нет метастазов в регионарных лимфатических узлах
N1 — метастаз в одном регионарном лимфатическом узле (внутренние подвздошные, обтураторные, наружные подвздошные, пресакральные)
N2 — множественные метастазы в регионарных лимфатических узлах (внутренние подвздошные, обтураторные, наружные подвздошные, пресакральные)
N3 — метастазы в общих подвздошных лимфатических узлах
M — от лат. metastasis ‘метастаз’. Характеристика наличия отдалённых метастазов, то есть метастазов в отдалённые лимфоузлы, другие органы, ткани (исключая прорастание опухоли).
Мx — отдалённые метастазы не могут быть оценены
М0 — нет отдалённых метастазов
М1 — отдалённые метастазы
P, G
Для некоторых органов или систем применяются дополнительные параметры (P или G, в зависимости от системы органов), характеризующие степень дифференцировки её клеток.
Лечение
Лечение зависит
от стадии заболевания, не выработано однозначных стандартов лечения рака мочевого пузыря. . При карциноме in situ происходит злокачественная трансформация клеток слизистой оболочки.. Возможно применение местной химиотерапии.. В случае распространённого поражения (уретра, протоки простаты) и прогрессирования симптоматики показана ранняя цистэктомия с одномоментной пластикой мочевого пузыря или пересадкой мочеточников в кишечник. . Трансуретральная резекция: применяют при поверхностном росте опухоли без поражения мышечной оболочки органа. При этом достаточно часты рецидивы.. Внутрипузырная химиотерапия снижает частоту рецидивов поверхностных опухолей мочевого пузыря. Эффективны доксорубицин, эпирубицин и митомицин С. Препарат разводят в 50 мл физиологического р — ра и вводят в мочевой пузырь на 1-2 ч. При степени дифференциации G1 достаточно однократной инстилляции непосредственно после трансуретральной резекции. При опухолях G1-G2 стадии проводят 4-8 — недельный курс инстилляций.. Местная иммунотерапия при помощи БЦЖ снижает частоту рецидивов.. Дистанционная лучевая терапия не даёт длительной ремиссии (рецидивы в течение 5 лет в 50% случаев). Интерстициальную лучевую терапию применяют редко.. Цистэктомию применяют при лечении больных с диффузными поверхностными поражениями, если трансуретральная резекция и внутрипузырная химиотерапия не дают результата. . Инвазивный рак мочевого пузыря.. Интенсивное местное лечение цитостатиками назначают пациентам для ликвидации быстропрогрессирующей опухоли без метастазирования.. Лучевая терапия. При некоторых опухолях оказалось эффективным облучение в суммарной дозе 60-70 Гр на зону мочевого пузыря.. Радикальная цистэктомия — метод выбора в терапии глубоко инфильтрирующих опухолей. Включает удаление мочевого пузыря и простаты у мужчин; удаление мочевого пузыря, уретры, передней стенки влагалища и матки у женщин. После радикальной цистэктомии, мочу отводят по одному из способов: подвздошный резервуар, кишечная стома для самостоятельных катетеризаций, реконструкция мочевого пузыря или уретеросигмостомия. При ворсинчатых опухолях, локализованных опухолях «in situ» лечение чаще начинают с трансуретральной резекции, адъювантной иммунотерапии (БЦЖ), внутрипузырной химиотерапии. При рецидиве таких опухолей, необходимо решить вопрос о выполнении цистэктомии.
Послеоперационное наблюдение
. После трансуретральной резекции первая контрольная цистоскопия через 3 мес, затем в зависимости от степени дифференцировки опухоли, но не менее 1 р/год в течение 5 лет при степени TaG1 и в течение 10 лет в остальных случаях. После реконструктивных операций — УЗИ почек и мочевого резервуара, биохимический анализ крови: первый год через каждые 3 месяца, второй-третий год через каждые 6 мес, с 4 года — ежегодно.
Прогноз зависит
от стадии процесса и характера проведённого лечения. После радикальной операции 5 — летняя выживаемость доходит до 50%
МКБ-10 . C67 Злокачественное новообразование мочевого пузыря. D09 Преинвазивный рак мочевого пузыря
Нередко при распространенном раке можно определить опухоль у женщин при бимануальной пальпации через влагалище и переднюю брюшную стенку, у мужчин — через прямую кишку. В анализах мочи при раке мочевого пузыря отмечается повышение количества эритроцитов, в анализах крови — снижение уровня гемоглобина, указывающее на продолжающееся кровотечение. Одним из способов диагностики рака мочевого пузыря является цитологическое исследование мочи, которое обычно проводится несколько раз. Выявление в моче атипичных клеток является патогномоничным для новообразования мочевого пузыря. В последние годы появился еще один лабораторный метод диагностики, так называемый ВТА (bladder tumor antigen) тест. С помощью специальной тест-полоски проводится исследование мочи на наличие специфического антигена опухоли мочевого пузыря. Данная методика обычно применяется как метод скрининг-диагностики. Большое значение в диагностике рака мочевого пузыря имеет ультразвуковая диагностика. Трансабдоминальное исследование позволяет выявлять опухоли более 0,5 см с вероятностью 82%. Наиболее часто визуализируются образования, расположенные на боковых стенках. При локализации опухоли в шейке мочевого пузыря информативным может быть применение трансректального исследования. Новообразования небольших размеров лучше диагностировать с помощью трансуретрального сканирования, проводимого специальным датчиком, введенным по уретре в полость мочевого пузыря. Недостатком этого исследования является его инвазивность. Необходимо помнить, что УЗИ больного с подозрением на опухоль мочевого пузыря должно обязательно включать исследование почек и верхних мочевых путей с целью выявления дилатации чашечно-лоханочной системы как признака сдавления опухолью устья мочеточника. Опухоли больших размеров выявляются посредством экскреторной урографии или ретроградной цистографии. Повысить информативность исследования помогает осадочная цистография по Кнайзе-Шоберу. Спиральная и мультиспиральная компьютерная томография с контрастированием имеет большое значение в диагностике рака мочевого пузыря. С помощью этих методик можно установить размер и локализацию образования, отношение его к устьям мочеточников, прорастание в соседние органы, а также состояние почек и верхних мочевых путей. Однако данный метод может применяться в том случае, если больной в состоянии накопить полный мочевой пузырь и удерживать мочу в течение времени исследования. Другим недостатком КТ является недостаточная информативность в выявлении глубины прорастания опухоли в мышечный слой в связи с малой возможностью визуализации слоев стенки мочевого пузыря. Магнитно-резонансная томография также применяется в диагностике новообразований мочевого пузыря. В отличие от КТ, с намного большей точностью можно оценить инвазию опухоли в мышечный слой мочевого пузыря или соседние органы. Несмотря на информативность высокотехнологичных методов, основным и окончательным способом диагностики рака мочевого пузыря является цистоскопия с биопсией. Визуализация опухоли, заключение морфолога о злокачественной природе, строении и степени дифференцировки новообразования мочевого пузыря являются ведущими в выборе метода лечения. Повысить информативность цистоскопии может флюоресцентная цистоскопия. Особенность данной методики в том, что после обработки слизистой оболочки мочевого пузыря раствором 5-аминолевулиновой кислоты при цистоскопии с использованием светового потока синефиолетовой части спектра опухолевая ткань начинает флюоресцировать. Это связано с повышенным накоплением клетками новообразования флюоресцирующего агента. Применение этой методики позволяет выявлять образования небольших размеров, которые зачастую нельзя обнаружить никаким другим методом.
Онкологические поражения внутренних органов в последнее время испытывают тенденцию к омоложению. Нередко их диагностируют в довольно молодом возрасте. Очень часто пациенты, не достигшие 50 лет, слышат страшный диагноз – болезнь рак мочевого пузыря. Согласно данным, представленным медицинской статистикой, этот опасный онкологический процесс, поражающий мочеполовую систему людей, за последнее десятилетие стал диагностироваться в 4 раза чаще.
В мочевыделительной системе развитие процесса озлокачествления происходит значительно чаще, чем в остальных структурных элементах организма. Связано это с её непосредственным функционированием. Так, опухоль мочевого пузыря находится на 11 месте среди всех злокачественных новообразований человеческого организма. У специалистов есть этому простое объяснение – через этот орган проходит едкая моча, содержащая большое количество канцерогенов, выводимых почками.
Рак мочевого пузыря
Патологический механизм их воздействия на слизистую главного мочевыделительного органа заключается в следующем:
- агрессивная жидкость, содержащая большое количество канцерогенов, после того, как поступит в мочевой пузырь, задерживается в нём на достаточно длительное время, от 20 минут до нескольких часов, в зависимости от частоты возникновения у человека позывов к мочеиспусканию;
- моча, обладающая ярко выраженными едкими свойствами, оказывает на слизистую разъедающее воздействие, что провоцирует в её клеточных структурах развитие процесса мутации, выражающегося в ускоренном их росте;
- следствием усиленного деления эпителиальных клеток становится развитие на стенках мочевого пузыря папилломы, которая первоначально носит доброкачественный характер;
- дальнейшее длительное воздействие агрессивной жидкости приводит к усилению деления клеток и приобретению этим процессом ярко выраженной атипии.
Озлокачествление эпителиального слоя основного органа мочевыделительной системы протекает очень быстро, и на тот момент, когда происходит обращение пациента к врачу, 90 % новообразований, выявленных в мочевом пузыре, носят злокачественный характер. Эта тенденция к быстрому мутированию делает заболевание очень опасным, но в связи с тем, что оно имеет достаточно выраженную симптоматику, патологический процесс можно выявить на ранних стадиях и своевременно предпринять экстренные меры по его купированию.
Важно!
Раковая опухоль, развивающаяся в мочевом пузыре, имеет повышенную склонность к инвазии (прорастанию в соседние органы) и отдалённому метастазированию, поэтому требует своевременного и адекватного лечения. В противном случае патологический процесс может достаточно быстро привести к летальному исходу.
Диагностика РМП
Важнейший фактор успешного излечения подобных болезней — ранняя диагностика. Чем раньше опухоль будет обнаружена, тем меньше риск осложнений. РМП способен рецидивировать в 50% случаев поэтому важна не только диагностика, но и полное удаление очагов раковых клеток. Диагноз ставится на основании сбора анамнеза, физикального обследования, итогах лабораторной и приборной диагностики.
Диагностика РМП включает:
- Анализ жалоб пациента и последующее физикальное обследование. Во время осмотра больного врач проводит пальпацию мочевого пузыря, возможных зон метастазирования.
- Лабораторные анализы крови и мочи. Общие и биохимические исследования крови не дают нужной информации для установления диагноза РМП. Специфичным методом является определение белка UBS — антигена РМП. При положительном результате количество белка увеличено в 15 раз. Однако возможны ложноположительные результаты при воспалительных заболеваниях мочевыводящей системы. Среди других анализов мочи используется микроисследование осадка мочи на наличие патологических клеток. В Этом случае более информативно исследование смывов со стенок пораженного органа. Цистоскопия не всегда дает возможность определить безошибочное заключение и используется при наличии противопоказаний к цистоскопии или как скрининг-тест для определения РМП на ранней стадии;
- Инструментальные исследования. Наиболее информативный способ обнаружения РМП — цистоскопия. Этот инвазивный, но высокоинформативный метод позволяет установить размер, локализацию, форму и характер роста патологического очага. Цистоскопия предоставляет возможность взятия биопсии – куска ткани для дифференциальной диагностики рака и предракового состояния. При правильном проведении биопсии МП процедура не опасна для здоровья пациента и не влияет на темпы развития новообразования.
Классификация
В мкб 10, самой последней международной классификации болезней десятого пересмотра, выделяют несколько разновидностей раковых новообразований мочевого пузыря. В первую очередь их разграничивают по гистологическому признаку. Все виды онкоопухоли, отличительным признаком которых является тканевое строение, выявляются только после исследования под микроскопом , взятого во время проведения диагностических мероприятий.
Исходя из клеточного строения, которое имеет основного органа мочевыделительной системы, опухоль в мочевом пузыре подразделяется ведущими онкологами на следующие гистологические разновидности:
- () тип опухолевой структуры. Самый частый вид злокачественного новообразования, поражающего мочеполовую систему человека. Выявление его происходит в 90% случаев. Особенностью такого типа опухоли является её папиллярный рост, и отсутствие тенденции к прорастанию в глубокие слои мышечной ткани или другие внутренние органы.
- . Возникает обычно на фоне цистита, имеющего хроническое течение. Процесс атипии в этом случае поражает плоские клетки поверхностного эпителиального слоя основного моче выделительного органа. Отмечается склонность злокачественных структур к прорастанию и метастазированию.
- . Встречается редко и имеет достаточно неблагоприятные прогнозы. Локализуется опухолевая структура этого в мышечном слое мочевыводящего органа, склонна к быстрому росту и прорастанию метастаз в соседние органы на самых ранних этапах развития.
- . Образуется из соединительной ткани мочевыводящего органа из-за длительного воздействия на него канцерогенных веществ, содержащихся в моче. Характеризуется высокой злокачественностью, склонностью к раннему метастазированию и частым рецидивам.
- Карциносаркома. Самый редкий (0,11% среди всех онкологий мочевого пузыря) тип злокачественной опухоли, характеризующийся явной гетерогенностью, то есть разнородностью клеточного строения, структуры. В таком новообразовании всегда одновременно присутствуют саркоматоидный и уротелиальный компоненты. Заболевание имеет очень высокую агрессивность и неблагоприятный прогноз для жизни.
Кроме так называемого подразделения рака мочевого пузыря по гистологическому признаку, ведущие онкологи учитывают и степень прорастания онкоопухоли в стенку мочевыделительного органа. по этому признаку предусматривает его подразделение на й (новообразование дислоцируется исключительно в верхнем слое мочевого пузыря и обычно имеет тонкую ножку) и (онкоопухоль практически полностью прорастает стенку мочевого пузыря и начинает разрушать его мышечный слой).
Стадии рака мочевого пузыря
Помимо выявления гистологического строения рака мочевого пузыря, места его локализации и степени поражения процессом разрушения мочевыводящего органа специалистам для правильного назначения лечения необходимо знать, на какой стадии развития находится злокачественный процесс. , так же, как и других органов и систем человеческого организма, в своём развитии проходит несколько этапов. Каждый из них имеет непосредственную зависимость со степенью прорастания опухолью стенок мочевого пузыря и наличием в лимфоузлах и близлежащих или отдалённых внутренних органах метастазов.
Ведущими онкологами выделяются 4 этапа развития болезни:
- Опухолевый процесс на 1 стадии затрагивает только верхний, слизистый слой мочевыделительного органа. Прорастание аномальных структур в его стенку на этом этапе не происходит. Также для этой стадии не характерны раньше всего появляющиеся метастазы в регионарных лимфоузлах.
- 2 стадия рака мочевого пузыря характеризуется прорастанием вплоть до мышечного слоя. От того, насколько он подвергся поражению, зависит благоприятность прогнозов болезни. В том случае, когда онкологический процесс распространяется только на её внутренний слой (подстадия 2А), шансы на жизнь у человека повышаются, так как опасность прорастания аномальных клеток в регионарные лимфоузлы минимальна. Прорастание злокачественного новообразования во внешние слои мышечной ткани обозначается специалистами символом 2В, наличие которого в истории болезни пациента свидетельствует о необходимости применения более серьёзной терапии.
- 3 стадия рака мочевого пузыря свидетельствует о прорастании опухоли в мягкие ткани, находящиеся в непосредственной близости от мочевого пузыря. Также поражению вторичными злокачественными очагами подвергаются брюшина, стенки малого таза, и , . Раковое новообразование на этой стадии имеет обычно ярко выраженную симптоматику и представляет серьёзную угрозу жизни пациента.
- На 4 стадии рака мочевого образование значительно увеличивается в размерах и прорастает не только в близлежащие органы малого таза, но и в , и . Этот этап в течении патологического состояния считается самым тяжёлым, так как на данной стадии невозможно проведение радикального хирургического вмешательства, а период жизни сокращается до нескольких месяцев или даже недель.
Для уточнения диагноза применяются следующие мероприятия:
- Общий анализ мочи. С его помощью специалист подтверждает присутствие в ней скрытой крови, а также может обнаружить присутствие инфекционных агентов. Такое исследование назначают первым. Оно помогает минимизировать причины, спровоцировавшие внутреннее кровотечение.
- Цитологический тест на рак мочевого пузыря. Для данного анализа применяют центрифугу, через которую прогоняют мочу, а затем исследуют под микроскопом полученный остаток. Если специалист-гистолог обнаруживает в нём (атипичные клетки), он с большой долей вероятности предполагает наличие в мочеполовой системе человека злокачественного процесса.
- УЗИ почек и мочевого пузыря даёт врачу-диагносту возможность обнаружить наличие онкоопухоли. Помимо этого при помощи данного диагностического исследования выявляются патологические состояния мочевыделительной системы со сходной симптоматикой.
- КТ и МРТ. Данные виды диагностики позволяют получить более чёткую картину патологических изменений, чем ультразвуковое исследование.
После того, как результаты диагностики подтвердили предполагаемый диагноз, ведущим онкологом будет подобрано соответствующее конкретной ситуации .
Важно!
Только благодаря своевременным и правильно проведённым диагностическим исследованиям у врачей появляется возможность назначить адекватную терапию, способствующую продлению жизни человека и облегчению сопутствующей заболеванию тяжёлой симптоматики.
Прогноз и выживаемость при РМП:
| Стадия | Описание | Лечение | Прогноз | Процент выживаемости |
| 1 | В этой стадии раковые опухоли находятся в поверхностных слоях. | Уменьшить или полностью удалить раковые опухоли с помощью процедуры под названием трансуретральная резекция (ТУР МП). Использование химиотерапии или иммунотерапии. | Быстрое восстановление. | Более 91 % |
| 2 | Клетки рака входят в мышечную стенку мочевого пузыря. | Трансуретральная резекция мочевого пузыря вместе с химиотерапией (реже лучевой терапией). | Быстрое восстановление. | Более 73 % |
| 3 | Раковые клетки распространились на ближайшие органы. | Часто удаляют МП, используют химиотерапию. | После операции рак может вернуться. | 50 % могут прожить более 5 лет. |
| 4 | Метастазы в регионарные и отдаленные лимфоузлы, опухоль неоперабельна. | Удаление рака хирургическим путем невозможно. Используют непроверенные клинические испытания. | Восстановление невозможно. Выход: помочь больному справляться с проявлениями болезни. | Меньше 7 %. |
Лечение рака мочевого пузыря
В настоящее время в терапии этой разновидности злокачественного процесса применяют те же самые методики, что и в целом для устранения аномальных клеточных структур. Но они имеют более узкую специализацию, что позволяет более эффективно воздействовать на онкоопухоли с такой локализацией.
Лечение рака мочевого пузыря проводится посредством совокупного воздействия следующих терапевтических мероприятий:
- . В этом случае удаление рака мочевого пузыря может проводиться, как после вскрытия брюшной полости, так и без него. В последнем случае введение хирургических инструментов выполняется катетер, вставленный в отверстие уретры. По медицинским показаниям может применяться и радикальная операция. При раке мочевого пузыря она назначается в том случае, когда онкоопухоль имеет очень большие размеры и для её удаления необходимо полностью вырезать моче накопитель. Но этот тип оперативного вмешательства имеет существенный минус – он повышает риск возникновения почечных заболеваний.
- . Её используют на всех стадиях развития недуга для уничтожения аномальных клеточных структур. Также противоопухолевое медикаментозное лечение применяется в качестве профилактической меры, позволяющей избежать рецидивов заболевания.
- . Наилучший эффект достигается, когда эта терапевтическая методика применяется вместе с химией. Но по медицинским показаниям её могут назначать и отдельно.
- (вакцина БЦЖ, вводимая для профилактики рецидива онкоопухоли внутрь повреждённого органа). Применяется как дополнительный метод, повышающий иммунитет человека. БЦЖ при раке мочевого пузыря включают в протокол лечения в том случае, когда существуют высокие риски развития рецидива болезни.
В том случае, когда оперативное вмешательство невозможно по медицинским показаниям или онкобольной отказывается от проведения операции, ведущими пациента онкологами рекомендуются такие методы лечения, как ионизирующее, радиационное, излучение и химия. Они могут применяться, как изолировано друг от друга, так и совместно.
Важно!
Любая терапевтическая методика будет действенной только в тех случаях, когда патологическое состояние выявлено на начальных стадиях. При раннем обращении к врачу и адекватном выполнении всех назначенных им лечебных мероприятий раковую опухоль, локализовавшуюся в мочевыделительном органе, удается победить и добиться наступления длительной ремиссии. В случае развития обширного метастазирования или при отказе пациента от радикального хирургического вмешательства его шансы на дальнейшую жизнь становятся минимальными.
Питание и народное лечение, как вспомогательная терапия
Для того, чтобы усилить терапевтическое действие традиционной медицины, специалисты рекомендуют дополнительно применять фитолечение. Для него применяют травяные сборы, помогающие разрушить аномальные клеточные структуры и оказывающие восстанавливающее действие. Вспомогательное включает прием отваров и настоев из таких лекарственных растений, которые одновременно обладают противоопухолевыми и мочегонными свойствами (лист березы или брусники, спорыш, толокнянка).
Немаловажное значение при раке мочевого пузыря играет и коррекция питания. Правильный пищевой рацион усиливает действие проводимых медикаментозных мероприятий и способствует скорейшему выздоровлению. Диету для онкобольных с раковой опухолью в мочевом пузыре подбирает специалист с учётом того, чтобы в ежедневное меню пациента входили все необходимые микроэлементы и витамины. Основой при этом заболевании должны стать свежие овощи и фрукты, содержащие большое количество растительной клетчатки.
Метастазы и рецидив при раке мочевого пузыря
Поздняя диагностика рака мочевого пузыря увеличивает риски метастазирования онкоопухоли в другие органы. К сожалению, выявляются примерно у половины онкобольных с распространившейся в мышечный слой мочевого пузыря опухолевой структурой. От их появления не застрахованы даже те пациенты, которым проведена радикальная цистэктомия. Чаще всего прорастанию аномальных клеток подвергаются не только регионарные лимфатические узлы, но и печень, лёгкие и костные структуры. Наличие в организме человека метастазов всегда провоцирует рецидив рака мочевого пузыря.
Помимо этого рецидивированию болезни способствуют и следующие факторы:
- недостаточность терапевтических мероприятий при устранении первичной карциномы;
- высокая степень злокачественности раковой структуры;
- большие размеры новообразования;
- позднее ее выявление.
В случае развития рецидива самым важным показателем становится время развития вторичной опухоли. Чем раньше появилось дочернее новообразование, тем более высокую степень агрессивности оно имеет. Самым опасным считается наступление рецидива болезни в первые полгода после проведённой терапии.
Осложнения и последствия лечения
Если развитие этой разновидности болезни игнорируется пациентом, она в кратчайшие сроки, как и любая другая онкология, переходит в запущенную стадию, что чревато возникновением некоторых осложнений. Обычно на поздних стадиях, помимо появления обширных метастазов в близлежащих и отдалённых органах, у людей отмечаются выраженные проблемы с мочеиспусканием, общее ухудшение самочувствия из-за интоксикации организма продуктами распада опухоли, почечная недостаточность и летальный исход. Такие последствия рак мочевого пузыря имеет в случае отсутствия адекватного лечения, но специалисты отмечают и возникновение некоторых осложнений после проведения радикального лечения.
Самыми частыми из них бывают:
- Макрогематурия (наличие в моче кровянистых включений).
- Импотенция. Может возникать достаточно часто, несмотря на сохранение при радикальной цистэктомии нервных окончаний пещеристых тел.
- Почечная недостаточность и обструкция мочевых путей.
Эти осложнения нарушают качество жизни человека, но от них можно достаточно эффективно избавиться благодаря инновационным методам терапии, поэтому ни в коем случае из опасения их возникновения не следует отказываться от предложенного специалистом протокола лечения. Только своевременно предпринятое и адекватно проведённое терапевтическое воздействие может сохранить жизнь человека.
Симптомы
Один из первых признаков рака мочевого пузыря — гематурия (появление крови в моче), хотя она может быть вызвана и другими причинами. Свертывание крови в полости мочевого пузыря может привести к развитию острой задержки мочи.
Другим распространенным симптомом заболевания является частое болезненное мочеиспускание. Возможно также появление боли над лоном. Сдавление устьев мочеточников опухолью приводит к нарушению оттока мочи из почек, вследствие чего могут развиться пиелонефрит или хроническая почечная недостаточность.
Известен случай недельного приапизма, который, как потом выяснилось, был симптомом заболевания[3].
Сколько живут пациенты?
На продолжительность жизни при раке мочевого пузыря непосредственное влияние оказывают степень злокачественности опухоли и стадия её развития.
Чем они меньше, тем благоприятнее исход лечения:
- на начальном этапе развития патологического состояния пятилетняя выживаемость отмечается у 90% пациентов, а десятилетняя и больше у 80%;
- на второй стадии до 5 лет доживает половина онкобольных, а 10-летний рубеж преодолевают 35% пациентов;
- третья стадия даёт шансы прожить 5 и более лет 30% пациентов;
- последний этап болезни по прогнозам практически безнадёжен. Сведения о десятилетней выживаемости на этой стадии болезни отсутствуют, а до 5 лет дотягивает всего 10% онкобольных.
Из этих статистических данных следует, что рак мочевого пузыря прогноз имеет более благоприятный только в том случае, когда его выявление и последующее адекватное лечение были своевременными.
Профилактика рака мочевого пузыря
Наилучший способ, помогающий не допустить развития рака мочевого пузыря, это предупреждение агрессивного воздействия на организм канцерогенов.
Учитывая все возможные факторы риска развития онкологии мочевого пузыря, во избежание возникновения болезни, необходимо:
- лечить любые урологические заболевания своевременно, то есть обращаться за медикаментозной помощью при появлении самых первых признаков недуга;
- усилить питьевой режим, так как жидкость разжижает содержащиеся в моче канцерогены и способствует их быстрому выведению из организма;
- регулярно проходить профилактические осмотры, а в случае появления тревожной симптоматики немедленно обратиться к врачу за консультацией;
- начинать своевременное лечение любых патологических изменений в мочеполовой системе и по возможности проходить эндоскопический контроль;
- при первых позывах к мочеиспусканию посещать туалет, а не передерживать агрессивную жидкость в мочевом пузыре;6. адекватно относиться к соблюдению техники безопасности при работе на вредных производствах;
- отказаться от такой пагубной привычки, как курение.
Только правильно проводимая профилактика рака мочевого пузыря может не допустить развития опасной для жизни болезни даже у тех людей, которые находятся в группе риска. Внимательное отношение к своему здоровью способствует избеганию возникновения не только злокачественных процессов, но и любых других патологических изменений в организме.
Профилактика
К профилактическим мерам рака мочевого пузыря относятся:
- Отказ от вредных привычек (алкоголь и особенно курение).
- Повышение иммунитета с помощью занятий спортом и закаливания организма.
- При наличии заболеваний мочеполовой системы, требуется полное излечение, что б болезни мочевого пузыря или воспалительные процессы не переходили в хроническую стадию.
- Прекратить употребление хлорированной воды из-под крана, пить только кипяченную либо очищенную фильтром воду.
- При возникновении любых симптомов связанных с урологическими заболеваниями незамедлительно обратится к врачу для сдачи анализа мочи, крови и прохождения УЗИ для исключения ракового недуга.
Информативное видео
Рак мочевого пузыря — чаще всего переходноклеточный. Симптомы включают гематурию; позже задержка мочи может сопровождаться болью. Диагноз подтверждают методами визуализации или цистоскопией и биопсией. Выделяют оперативное лечение, разрушение ткани опухоли, внутрипузырные инстилляции или химиотерапию.
Значительно реже встречаются другие гистологические типы рака мочевого пузыря, имеющие эпителиальное (аденокарцинома, плоскоклеточный рак мочевого пузыря, смешанные опухоли, карциносаркома, меланома) и неэпителиальное (феохромоцитома, лимфома, хориокарцинома, мезенхимальные опухоли) происхождение.
Мочевой пузырь может также поражаться вследствие прямого прорастания злокачественных новообразований из соседних органов (простата, шейка матки, прямая кишка) или отдалённого метастазирования (меланома, лимфома, злокачественные опухоли желудка, молочной железы, почек, лёгких).
Общие сведения
Рак мочевого пузыря составляет 3 % рака всех локализаций. В группу риска попадают люди, организм которых подвергается воздействию ароматических аминов, а также страдающие хроническим циститом.
Более половины случаев рака мочевого пузыря среди мужчин связаны с курением (у женщин — около трети)[1]. Исследователи утверждают, что есть прямая связь между курением и риском, в то время как прекращение курения понижает риск[2].
Самой распространённой формой рака мочевого пузыря является переходноклеточный рак
(развивающийся из переходного эпителия мочевых путей), более редко встречаются плоскоклеточный рак и аденокарцинома (опухоль, происходящая и построенная из железистого эпителия). Болезнь может проявляться в виде папиллярных разрастаний (нелинейные пристеночные включения) с малигнизацией или солидной, изъязвлённой, инвазирующей опухоли. Различают рак мочевого пузыря
in situ
, поверхностный рак (Т1-2) и рак, инвазирующий мышечный слой и окружающие ткани (ТЗ-4).
Основной очаг папиллярной формы рака мочевого пузыря нередко даёт множественные метастазы. Поверхностный же рак мочевого пузыря образует метастазы значительно реже. В ходе прогрессирования заболевания поражаются тазовые (N1-2), забрюшинные лимфатические узлы (N3-4), а также происходит метастазирование в лёгкие, печень, кости.
Что вызывает рак мочевого пузыря?
В США ежегодно фиксируют более 60 000 новых случаев рака мочевого пузыря и приблизительно 12 700 смертельных исходов. Рак мочевого пузыря — четвертый по распространенности у мужчин и менее распространенный у женщин; отношение мужчин к женщинам составляет 3:1. Рак мочевого пузыря чаще диагностируют у белых, чем среди афроамериканцев, и заболеваемость его увеличивается с возрастом. У более 40 % пациентов опухоль рецидивируют в том же или другом отделе, особенно если опухоль большая, плохо дифференцированная или множественная. С прогрессией может быть связана экспрессия гена р53 в клетках опухоли.
Курение — самый распространенный фактор риска, он вызывает более 50 % новых случаев. Риск также увеличивается при чрезмерном употреблении фенацетина (злоупотребление анальгетиками), длительном использовании циклофосфамида, хроническом раздражении (в частности, при шистосомозе, конкрементах), контакте с углеводородами, метаболитами триптофана или индустриальными химическими веществами, особенно ароматическими аминами (анилиновые краски, например нафтиламин, используемый в промышленной окраске) и химическими веществами, используемыми в резиновой, электрической, кабельной, красильной и текстильной промышленности.
Диагностика рака мочевого пузыря
Рак мочевого пузыря подозревают клинически. Экскреторную урографию и цистоскопию с биопсией из патологических областей обычно выполняют сразу, потому что эти тесты необходимы, даже если цитологическое исследование мочи, которое может обнаружить злокачественные клетки, отрицательно. Роль мочевых антигенов и генетических маркеров окончательно не установлена.
Для явно поверхностных опухолей (70-80 % всех опухолей) цистоскопия с биопсией достаточна для определения стадии. Для других опухолей выполняют компьютерную томографию (КТ) органов малого таза и брюшной полости и рентгенография грудной клетки для определения распространенности опухоли и выявления метастазов.
Бимануальное исследование с использованием анестезии и магнитно-резонансной томографии (МРТ) может быть полезным. Используют стандартную систему определения стадийности TNM.
Диагностика
Для выявления онкопроцесса требуется развернутое обследование, включающее лабораторные и инструментальные методы исследования.
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- бактериологический посев мочи;
- цитологическое исследование для выявления атипичных клеток;
- тест на простатический специфический антиген;
- коагулограмма (анализ свертываемости крови).
- цистоскопия;
- УЗИ;
- трансректальное сканирование;
- биопсия;
- эндолюминальная эхография;
- экскреторная урография;
- тазовая венография и лимфография.
Лечение рака мочевого пузыря
Ранний поверхностный рак мочевого пузыря, включая начальную инвазию мускулатуры, может быть полностью удален трансуретральной резекцией или разрушением (фульгурацией) ткани. Повторные инстилляции в мочевой пузырь химиотерапевтических препаратов, например доксорубицина, митомицина или тиотепа (редко используется), могут уменьшить риск рецидива. Инстилляция вакцины БЦЖ (Bacillus Calmette Gurin) после трансуретральной резекции вообще более эффективна, чем инстилляции химиотерапевтических препаратов для рака in situ и других высокодифференцированных, поверхностных, переходноклеточныхвариантов. Даже когда опухоль не может быть полностью удалена, некоторые пациенты могут получить эффект от инстилляции. Внутрипузырная терапия БЦЖ с интерфероном может быть эффективна у некоторых пациентов, у которых возникли рецидивы после одной только БЦЖ-терапии.
Опухоли, которые проникают глубоко в стенки или за их пределы, обычно требуют радикальной цистэктомии (удаление органа и смежных структур) с сопутствующим отведением мочи; резекция возможна у менее чем 5 % пациентов. Все чаще выполняют цистэктомию после исходной химиотерапии у больных с местно распространенным заболеванием.
Отведение мочи традиционно включает отведение в изолированную петлю подвздошной кишки, выведенную на переднюю брюшную стенку, и сбор мочи в наружном мочеприемнике. Альтернативы, например ортотопический новый мочевой пузырь или кожная диверсия, очень распространены и приемлемы для многих — если не для большинства — пациентов. В обоих случаях внутренний резервуар построен из кишки. При формировании ортотопического нового мочевого пузыря резервуар связан с уретрой. Пациенты освобождают резервуар, расслабляя мышцы тазового дна и увеличивая брюшное давление так, чтобы моча проходила через уретру почти естественно. Большинство пациентов обеспечивает контроль мочеиспускания в течение дня, но некоторое недержание может быть ночью. При отведении мочи в подкожный резервуар («сухая» стома) пациенты освобождают его самокатетеризацией в течение дня по мере необходимости.
Если оперативное лечение противопоказано или пациент возражает, лучевая монотерапия или в комбинации с химиотерапией может обеспечить 5 летнюю выживаемость порядка 20-40 %. Радиационная терапия может вызвать лучевой цистит или проктит или стеноз шейки. Пациенты должны обследоваться каждые 36 мес для выявления прогрессии или рецидива.
Прогноз и профилактика
При диагнозе рак мочевого пузыря прогноз после любого лечения (за исключением операции по удалению органа) сводится к большому риску появления рецидивов. Если болезнь вернется, рекомендуется больше не рисковать, а удалять орган. Принятая за эталон 5-летняя выживаемость при опухолях 1-2 стадии гарантирована в 88-94% случаев. Точно сказать, сколько живут с раком мочевого пузыря, можно только по отношению к конкретному пациенту, и то лишь примерно, поскольку возможности организма нельзя предсказать. По статистике гибель пациентов с опухолью 1-2 стадии чаще связана с осложнениями после операций – колитами, нарушениями оттока мочи, чем с рецидивами. При раке 3-4 стадии выживаемость гораздо меньше, зависит от злокачественности процесса и срока начала лечения.
При диагнозе рак мочевого пузыря у мужчин выживаемость зависит не только от проведенной терапии, но и от дальнейшего наблюдения за пациентом. Пациенты должны регулярно появляться у онколога согласно графику: в первые 2 года через каждые 3 месяца, на 3 год – через каждые 4 месяца, спустя 4-5 лет после лечения – через каждые 6 месяцев, а после прошедших 5 лет достаточно посещать онколога раз в год. Согласно практике, врачи утверждают, что около 80% пациентов перестают появляться в клинике после того, как прошло 4 года от пройденного курса лечения. Такое поведение нельзя назвать ответственным, поскольку рецидивы способны возникнуть и позже.
Подводя итоги, можно отметить, что опухоль мочевого пузыря будет менее опасной для пациента в случае ранней диагностики.
Чем позже выявлен рак, тем меньше шансов на успешный исход. Даже после успешного лечения велик риск рецидивов, поэтому пациенту желательно посещать врача с определенной регулярностью, чтобы не пропустить тревожные сигналы и вовремя предпринять меры.