Переезд склада в Европу. Реализуем препараты от гепатита С в России по закупочной цене — ликвидация склада Перейти на сайт
Цистит — знакомое заболевание, в особенности для многих женщин. При данной болезни наблюдаются частые мочеиспускания, боли и рези, которые доставляют много страданий. Некоторые считают, что к циститу можно относиться как к легкому недомоганию, которое можно вылечить за несколько дней. Однако это вовсе не так, если заболевание вовремя не вылечить, оно переходит в хроническую стадию или при незначительных провоцирующих фактах снова беспокоит больного.
Боли в почках могут проявиться на фоне цистита
Помимо этого, болезнь достаточно коварный недуг, после которого нередко могут болеть почки и развиться многие осложнения. Поэтому необходимо помнить, что основная цель при лечении цистита не только убрать симптомы болезни, а и выявить причину и полностью ее убрать.
Особенности течения патологии
Цистит — это недуг, для которого характерно развитие острого воспалительного процесса. К основным провоцирующим факторам относят:
- проникновение в организм инфекционных агентов;
- длительный прием лекарственных препаратов;
- аллергическую реакцию;
- беспорядочные половые связи;
- болезни кишечника.
В большинстве случаев развитие цистита обусловлено проникновением в мочевыделительную систему инфекционных агентов. Патогенная микрофлора способна попасть в мочеиспускательный канал через анальное отверстие или влагалище. Обусловлено это неправильной гигиеной, переохлаждением и снижением иммунитета.
Прием лекарственных препаратов, в частности, цитостатиков (используются для борьбы со злокачественными новообразованиями), приводит к развитию воспалительных процессов в мочевом пузыре. Локализуясь в организме, они вызывают раздражение слизистых оболочек, что сопровождается развитием цистита.
Аллергическая реакция на гигиенические средства способна вызвать воспаление. Данная причина цистита в большей степени характерна для женщин. Обусловлено это анатомическими особенностями расположения мочевого пузыря.
Синтетическое белье вызывает раздражение и является благоприятной средой для размножения патогенной микрофлоры. Увеличивает вероятность развития цистита и частая смена половых партнеров. Незащищенные контакты повышают риск заражения патогенными микроорганизмами, в частности, инфекционными агентами.
Болезни кишечника и запоры активируют действие бактерий и вирусов. Патогенная микрофлора свободно проникает в мочевыводящие системы через неправильную гигиену.
К второстепенным факторам относят заболевания почек. Нефрологические патологии повышают вероятность распространения патогенной микрофлоры и проникновение ее в мочевыводящие пути. Еще одним фактором выступают нарушения гормонального фона. Процесс сопровождается полной заменой микрофлоры как кишечника, так и слизистых оболочек влагалища и уретры.
Симптомы
На первой стадии, цистит никак себя не проявляет, протекает бессимптомно. Дальше, начинаются частые позывы к мочеиспусканию, сопровождаемые неприятными ощущениями. По мере развития болезни, снижается способность пациента самостоятельно контролировать работу мочевого пузыря, возникает энурез. Мочеиспускание становится болезненным, плохо переносящееся пациентом.
По ощущениям и отзывам людей, по уретре движется острый нож, который царапает стенки сосудов, плюс ко всему почки болят.
https://www.youtube.com/watch?v=LFZexKxkVVg
У людей старшего возраста наблюдается задержка мочеиспускания, что приводит к застойным процессам в мочевом пузыре. Самочувствие сопровождается тошнотой, рвотой, повышенной температурой с ознобом. Главным симптомом наличия острой формы цистита является наличие крови в моче. При наличии кровянистых выделений, необходимо незамедлительно обратиться к доктору, т. к. болезнь приобретает опасную стадию при которой могут начать болеть почки.
Как распознать наличие болезни
Клинические проявления цистита одинаковы, вне зависимости от половой принадлежности и возрастной категории человека. Единственным отличием выступает интенсивность симптоматики, которая напрямую зависит от причины развития патологии и особенностей организма человека. К основным клиническим проявлениям относят:
- зуд и жжение во время мочеиспускания. Указывают на проникновение аллергических или инфекционных агентов в организм;
- боль различной интенсивности. Локализуется как внизу живота, так и в области почек (в нижней части спины справа);
- гематурия (наличие кровянистых прожилок в моче). Встречается как у мужчин, так и у женщин. Указывает на вирусное поражение слизистой оболочки органа.
Для определения первопричины развития патологического процесса, специалисты рекомендуют пройти полный комплекс обследований. Лабораторные и инструментальные методы позволяют выявить стадию болезни и поставить правильный диагноз. На основании результатов специалист назначает лечебную терапию.
Как облегчить боли при цистите, не вызывая его осложнений?
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Ежедневно тысячи пользователей набирают в интернет-поисковиках один и тот же запрос: «Как облегчить боль при цистите?» Воспаление мочевого пузыря традиционно считается болезнью прекрасного пола. И это вполне закономерно: как показывает медицинская практика, наиболее тяжелые болевые симптомы наблюдаются именно у женщин. Что делать, если начались боли? Чем помочь себе или близкому при приступе острого цистита?
Иррадиирующие и локальные боли
Далеко не у всех людей наблюдаются боли при цистите. Некоторые во время воспаления мочевого пузыря испытывают лишь легкий дискомфорт. Однако такое состояние встречается у очень немногих женщин. То, что представительницы слабого пола значительно хуже мужчин чувствуют себя при цистите – вполне закономерно, и дело здесь не в дискриминации по половому признаку, а в строении внутренних органов женщин. Мужской мочеиспускательный канал значительно уже.
У женщин инфекция попадает в мочевой пузырь по широкому каналу быстрее. Внутренние органы в женском организме расположены ближе к источнику воспаления, потому инфекция довольно быстро переходит на почки.
Развитие цистита еще не означает, что боль будет наблюдаться только в области мочевого пузыря. Болевые симптомы способны носить локальный характер или могут иррадиировать на другие участки тела – именно поэтому во время цистита часто болит спина.
Иррадиирующие симптомы наблюдают обычно в нижней части спины. Боль носит тянущий, режущий или острый характер. Но все же не она является основным признаком цистита, а сложность в мочеиспускании. Последние симптомы присутствуют у мужчин и женщин. Во время мочеиспускания человек ощущает резь, жгучую боль, чувствует, что мочевой пузырь заполнен, но при этом не может быстро освободиться от мочи.
Ряд признаков цистита схож с простудными заболеваниями. Во время него начинаются головные боли и озноб, указывающие, что происходит общая интоксикация организма. У женщин и мужчин во время приступа может повышаться температура. При цистите бывают головокружение, тошнота, рвота. Именно поэтому на первых порах его чаще всего принимают за пищевое отравление.
Необходимость постельного режима
Чтобы уменьшить болевые, дискомфортные ощущения, в первую очередь необходимо занять правильное положение. Приступ боли надо переносить лежа. Даже в летний период следует укрыться одеялом. Тепло способно снять боль, и для достижения данной цели потребуется грелка, которую кладут на живот. В дни, когда человека мучают боли в области мочевого пузыря, необходимо позаботиться об одежде. Шерстяные юбки, брюки, колготы утепляют область таза и служат еще одним препятствием боли.
Об открытых в области живота и бедер вещах при цистите придется забыть, если нет желания, чтобы приступы воспаления мочевого пузыря возвращались. Подобное правило касается и обуви, особенно это актуально в холодное время года, когда из-за переохлаждений у людей быстро развивается недуг.
Одним из наиболее употребляемых препаратов при цистите являются антибиотики. Но самостоятельно их ни в коем случае применять нельзя. С одной стороны, они облегчают состояние, а с другой – после ликвидированного с их помощью приступа боли медицинские специалисты не смогут быстро определить факторы, вызвавшие воспаление мочевого пузыря. Чтобы остановить боль, лучше всего принять анальгетики, обладающие минимумом противопоказаний. Довольно быстро решит такой вопрос «Анальгин». Есть смысл принимать не только обезболивающие препараты, но и снимающие спазмы, например «Папаверин». «Атропин» и «Но-шпа» тоже оперативно ликвидируют боль.
Диета, режим и бытовые мелочи
Диета также способна осуществить обезболивание. Чтобы не повторялось воспаление мочевого пузыря, придется исключить из рациона питания острое, жирное, копченое, соленое. Вопрос, как поступить с питьем во время приступа, обычно волнует женщин, ведь принято считать: большое количество воды ухудшает состояние. Боль при мочеиспускании быстрее пройдет, если ежедневно, помимо привычного объема напитков, выпивать один стакан минеральной негазированной щелочной воды.
Недопустимы во время приступа у женщин и мужчин физические нагрузки. Теплая ванна поможет представителям обоих полов снять болевые ощущения. Но необходимо соблюдать несколько правил. Ванну принимают в положении сидя, процедура не должна длиться более 15 мин. В воду можно добавить натуральные обезболивающие, релаксирующие средства: настойки боярышника или валерианы.
Если во время приступа начинает появляться отечность ног, мочегонные средства помогут снять не только ее, но и болевые симптомы. Среди них особое место занимает петрушка, содержащая антибиотические, мочегонные вещества и воздействующая как обезболивающее. Растение заваривают кипятком, настаивают не менее часа и пьют три раза в день до еды.
От рациона питания напрямую зависит процесс обмена веществ в организме. Чтобы мочеиспускание стало менее болезненным, потребуется клюквенный морс. Если каждые 20 мин. выпивать полстакана воды или морса, мочеиспускание постепенно придет в норму. Когда привычную твердую пищу заменяют жидкими супами, кашами, состояние человека начинает ощутимо улучшаться.
Почему развивается болевой синдром
Болит ли почка при цистите, и чем обусловлен этот процесс? Нередко развитие воспаления сопровождается появлением болевого синдрома. Мочевой пузырь человека является основной частью мочевыделительной системы. Почки — это парный орган, главной задачей которого является переработка мочи и ее выведение из организма. Являясь основой мочевыделительной системы, при развитии цистита, в них часто возникают боли различной интенсивности.
Моча из почек посредством мочеточников отправляется в мочевой пузырь. Там происходит ее накопление и дальнейшее выведение. Внутренняя среда органа является абсолютно стерильной. Болят почки при цистите при изменении нормальной микрофлоры мочевого пузыря и распространении болезнетворных бактерий по всей мочевыделительной системе. Этот процесс вызывает развитие интенсивного воспаления, что и считается основным источником развития цистита.
Так могут ли болеть почки при цистите? Мочевой пузырь и почки тесно взаимосвязаны друг с другом, при возникновении отклонений в одном из органов, страдает и другой. Появление воспаления охватывает всю мочевыделительную систему, ухудшая общее состояние человека.
Современная терапия
Тип воздействия определяется доктором после тщательного обследования, выяснения основных симптомов, например, болят ли почки при цистите. В ходе терапии применяются жаропонижающие, обезболивающие, кровоостанавливающие средства. Для постановки точного диагноза, пациент должен пройти следующие процедуры:
- УЗИ органов малого таза, на выявление опухолевых новообразований;
- инфекционный бакпосев;
- сдать мочу на общий анализ;
- при необходимости сделать цистоскопию, по нему точно определяется состояние мочевого пузыря изнутри.
Быстрое и безболезненное лечение возможно, если своевременно началась терапия и медицинские препараты были подобраны правильно. Чем быстрее пациент обратится к врачу за помощью, если при цистите почки болят, тем скорее начнется терапия. Эффективность терапии зависит от того, как скоро будут уничтожены патогенные микроорганизмы-возбудители, вызывающие острую форму болезни.
Раньше врач, назначая антибиотики, так или иначе рисковал здоровьем пациента! Антибактериальные препараты имели много противопоказаний, часто приводя к ухудшению состояния почечной системы. Современная медицина предлагает новейшие средства противобактериального действия, имеющие минимум противопоказаний, более того не влияющих на другие органы и полезные бактерии (пробиотики).
На момент приступа острой формы болезни, больному рекомендуется постельный режим с приемом большого количества жидкости. Правильный режим питания, исключающий жирную и острую пищу. Параллельно принимаются медицинские препараты подавляющие рост патогенных бактерий и восстанавливающие иммунитет. Приблизительный список средств включает:
- современный антибиотик;
- противовоспалительный препарат;
- средство улучшающее кровоснабжение в мочевом пузыре;
- витаминно-минеральный комплекс, способствующий восстановлению иммунной системы.
Лечебная тактика
Лечить развитие цистита необходимо согласно утвержденному алгоритму. Стандартная лечебная тактика включает в себя:
- лекарственную терапию, направленную на борьбу с инфекционными агентами;
- устранение интенсивного воспалительного процесса;
- купирование болевого синдрома;
- повышение сопротивляемости организма;
- соблюдение диетического питания и питьевого режима.
Для борьбы с инфекционными и бактериальными агентами, используют противомикробные и антибактериальные препараты (Нолицин, Канефрон, Палин, Монурал). Длительность терапии определяется лечащим врачом. При исчезновении основных симптомов заболевания, бросать курс лечения запрещено.
Для ликвидации интенсивного воспалительного процесса используют нестероидные противовоспалительные лекарства (Нимесил, Ибупрофен). Препараты устраняют воспаление, восстанавливают функции пораженного органа и микроциркуляцию крови.
Основную роль в борьбе с заболеванием играют обезболивающие препараты. Они позволяют уменьшить боль различной интенсивности и помогают восстановить функциональное назначение органа. К основным препаратам данной категории относят (Но-шпу, Папаверин и Дротаверин).
По мере угасания основных клинических проявлений, лечебная тактика направляется на восстановление организма. С этой целью проводится стимуляция иммунитета. В ее основе лежит нормализация питания, активности и общего психоэмоционального состояния. Особое внимание уделяется диетическому питанию, ежедневный рацион наполняется овощами, фруктами, нежирными сортами мяса и рыбы. Рекомендуется исключить всю продукцию на основе ГМО. Кормить пациента необходимо 5–6 раз в сутки, небольшими порциями. Вместе с питанием восстанавливается и питьевой режим. Для скорейшего выведения патогенной микрофлоры из организма, целесообразно употреблять не менее 1,5 литра жидкости.
Огромную роль в процессе восстановления играет активность человека и стрессовые ситуации. Если сильно болят почки, пациенту требуется постельный режим. По мере облегчения состояния, активность повышается. Рекомендуется чаще выходить на прогулки и заниматься спортом.
Заключительным этапом терапии выступает ликвидация всех стрессовых ситуаций. Нервное перенапряжение угнетает работу многих органов и систем организма. Правильное настроение и снижение восприимчивости — залог крепкого здоровья.
Как купировать боль в домашних условиях
Эффективными лекарствами для устранения неприятных ощущений являются анальгетики. Они дают быстрый результат и избавляют от любых типов болей, в том числе отдающих в позвоночник, паховых и поясничных. К распространенным препаратам, позволяющим снять боль, относят таблетки:
- Но-Шпа.
- Папаверин.
- Найз.
- Спазмалгон.
Чтобы обезболить место воспаления, можно принимать суспензии и свечи, но они пользуются гораздо меньшей популярностью. Быстро снизить уровень боли помогут суппозитории:
- Гексикон,
- Бетадин,
- Индометацин.
Важно! Обезболивающее купирует приступ боли, но не устраняет его причину. Чрезмерное увлечение анальгетиками приведет к тому, что осложнение зайдет слишком далеко, вызвав серьезные изменения в работе организма!
Как справиться с болевым синдромом
При цистите могут болеть почки, и часто этот процесс невыносимый. Человек нуждается в оказании экстренной помощи. Для ликвидации интенсивного болевого синдрома целесообразно применять обезболивающие препараты комплексного воздействия:
- Баралгин;
- Анальгин;
- Триган-Д;
- Пенталгин.
Баралгин устраняет спазм, блокирует болевые рецепторы и снижает интенсивность боли. Анальгин действует аналогичным образом, облегчение наступает спустя 15 минут после принятия таблетки. Триган-Д относится к группе сильнодействующих препаратов, что позволяет справляться с острой болью. Пенталгин — это комбинированное средство, характеризующееся противовоспалительным, жаропонижающим и обезболивающим действием. Используется в том случае, если интенсивно болит почка при цистите и при этом фиксируется стойкое повышение температуры тела.
Для быстрой ликвидации боли применяют спазмолитики:
- Но-шпа;
- Дротаверин;
- Цистенал.
Их действие направлено на нормализацию функциональной деятельности органа, устранение боли, спазма и восстановление кровообращения. Облегчение наступает спустя 15–30 минут после приема. При развитии острой боли, присущей почечной колике, целесообразно сделать укол Новокаина или Лидокаина. Блокада нервных рецепторов позволит облегчить общее состояние больного.
Что делать и как лечить заболевание определяет специалист. При развитии интенсивного болевого синдрома стандартные методы купирования неэффективны. В данном случае врач принимает решение о постановке новокаиновой или лидокаиновой блокады.
Справиться с заболеванием в домашних условиях, без консультации врача, невозможно. Цистит способен принимать различную интенсивность, при отсутствии грамотного лечения состояние усугубляется. Своевременная терапия в условиях стационара — залог скорейшего выздоровления.
mpsdoc.com
После цистита болят почки, низ живота и поясница
Почему после цистита болят почки? Для цистита характерно распространение боли не только на область мочевого пузыря, но и на близлежащие органы. Поэтому, если вы сомневаетесь в ответе: болят ли почки при цистите, то можно смело давать положительный ответ. Так как в большинстве случаев болеть циститом свойственно женщинам, то они чаще испытывают на себе проявление дискомфортных ощущений. Помимо области мочевого пузыря часто начинают появляться боли в нижней зоне живота, спине и пояснице. С чем это может быть связано и как помочь всему организму?
Признаки поражения почек
Как, известно, основным признаком цистита является появление невыносимых болей при мочеиспускании. Нередко болезнь начинает распространять свое разрушающее воздействие на лежащие рядом органы. При этом представительницы прекрасного пола часто говорят о появлении дискомфорта в области живота и в спине. Такие боли обычно чувствуются и в пояснице, а значит, патология перешла на почки.
Поражение почек циститом выражается появлением болей, опоясывающих низ живота. Обычно такие симптомы развиваются после того, как заболевание переходит в прогрессирующую форму. Иногда может возникать дискомфорт не только на пояснице, но и на спине.
Чаще всего такая боль характеризуется следующим образом:
- сильная;
- острая;
- невыносимая;
- ноющая.
Если первые боли, опоясывающие низ живота, носят еще умеренный характер и женщина не сразу идет к врачу, то последующие становятся гораздо болезненнее. После таких приступов посещение врача может обернуться вынужденным стационарным лечением.
Невыносимый характер болей после поражения почек циститом может сменяться резкими скачками температуры тела и появлением таким сопутствующих признаков, как:
- отсутствие аппетита;
- появление озноба;
- ощущение тошноты.
Появление тошноты может сигнализировать об интоксикации отдельных органов и всего тела. Именно такое обстоятельство может свидетельствовать о том, что структура почек подверглась патологическому воздействию болезни. Обычно после цистита у представительниц прекрасного пола начинается воспалительный процесс в почечных лоханках, а значит, начинает развиваться пиелонефрит.
Если появившаяся после цистита боль опоясывает низ живота, тогда можно смело говорить о «мигрировании» патологии на соседние органы. Именно почки первыми принимают на себя воздействие указанной инфекции.
Помимо цистита, боль в почках может возникать после следующих обстоятельств:
- образование камней;
- неловкое падение;
- переохлаждение.
Когда сильная боль охватывает низ живота, а организм уже поражен циститом, придя к врачу, следует сообщить ему о своем состоянии, не скрывая всех имеющихся подробностей.
При возникновении сильных болей в области живота, характерных для поражения почек после прогрессирования в организме цистита, больному следует оказать первую помощь, пока не приехали врачи.
Для этого следует выполнить следующие действия:
- Положить больного на кровать, обеспечив ему полный покой.
- На низ брюшной полости рекомендуется положить что-то теплое, но сухое.
- Низ живота следует освободить от сдавливающей одежды, расстегнув при этом пуговицы. Такая мера позволит предотвратить сжатие внутренних органов.
- Если опоясывающая низ брюшной полости боль не утихает, больному можно дать Парацетамол или Но-шпу.
- Пострадавшего не стоит кормить пищей, вредной для его пищеварительной системы.
Сюда относятся:
- все виды газировки;
- алкоголь;
- жаренное;
- кислое;
- соленое;
- острое;
- пряное.
Данные мероприятия помогут на время заглушить сильные болевые ощущения в брюшной полости и немного облегчить состояние пациента.
Дождавшись прибытия кареты скорой помощи, рекомендуется следовать всем рекомендациям врачей и соблюдать их предписания. Только так можно избавить организм от патологии и вернуться к нормальному течению жизни.
Рекомендуем прочитать:
oprostate.com
Почему возникает боль в почках при цистите
Мочевой пузырь является частью мочеполовой системы. Она представляет собой группу органов, соединенных между собой физически и функционально. К мочеполовой системе относятся: мочевой пузырь, мочеиспускательный канал, две почки и пара мочеточников.
Почки выполняют функцию мочеобразования. Моча попадает в мочевой пузырь из почек через мочеточники. В мочевом пузыре она накапливается, затем выводится из организма через мочеиспускательный канал.
У здорового человека внутренняя среда мочевого пузыря стерильна. При попадании внутрь органа инфекции возникает воспаление его слизистой оболочки. Такую патологию называют циститом. Болят ли почки при цистите?
В подавляющем большинстве случаев цистит вызывают энтеробактерии и стафилококки. При благоприятных условиях они быстро размножаются и беспрепятственно проникают в соседние органы и ткани. Воспалительный процесс распространяется сначала на мочеточники, а потом на почки.
Если у человека, страдающего от цистита, стали болеть почки, это может быть признаком проникновения в них возбудителей инфекции.
При воспалении почек боли носят нарастающий характер. Они локализуются преимущественно в области поясницы, но могут отдавать в пах, в верхнюю часть живота или в бедро. Почечные боли усиливаются при кашле.
При заболевании почек болевой синдром сильнее выражен ночью, особенно если больной спит на спине или на здоровом боку.
В случае возникновения гнойного процесса в почках боль может ощущаться с обеих сторон.
Причины
Главным возбудителем инфекции выступает патогенная кишечная палочка стафилококковой группы. Попав в мочевой пузырь, бактериальные микроорганизмы вызывают раздражение, воспаление слизистых тканей. Далее, поднимаются по мочеточникам достигая почек и надпочечников. Из-за этого при цистите болят почки. Факторы, способствующие возникновению болезни:
- Переохлаждение органов малого таза.
- Пониженная иммунная система.
- Отсутствие личной гигиены.
- Хирургические операции на мочевом пузыре.
- Неправильное питание и наличие вредных привычек.
- Систематические стрессовые ситуации или наличие депрессии.
- Травмы органов малого таза.
- Незащищенный секс.
- Климакс или гинекологические заболевания.
- Манипуляции по прерыванию беременности.
Почему же болят почки при цистите? В любом случае это сигнализирует, что инфекция уже поднялась намного выше изначального очага инфекции – уретры. Причины таковы:
- незавершенное лечение. Бросив лечение на незавершенном этапе, возникает вероятность появления осложнений;
- вовремя не начато лечение и упущено драгоценное время. Это коварное заболевание, способное развиться буквально в течение суток, поэтому при появлении первых симптомов необходимо тут же начинать лечение;
- неверно назначенное лечение. Это бывает в случаях, когда неправильно определена этиология заболевания.
Если же болят почки после цистита и уже после курса лечения, то велика вероятность развития пиелонефрита – инфекционного поражения с болями в поясничном отделе, неприятным мочеиспускательным процессом, повышенной температурой. Как следствие — развивается почечная недостаточность. Лечение протекает в стационарном режиме под пристальным наблюдением врача-уролога.
Причины поражения почек
Реакция иммунной системы здорового человека не позволяет патогенным микроорганизмам интенсивно размножаться. Поэтому преодолеть мочеточники и вызвать воспаление почек возбудителям инфекции удается не часто. Размножение и проникновение вредоносных бактерий в соседние органы происходит успешнее при наличии благоприятных факторов. К ним относятся:
- Пониженный иммунитет. Защитные силы организма ослабевают при физическом переутомлении, стрессе, на фоне хронического заболевания, недоедания или нерационального питания. Сниженный иммунитет наблюдается у детей и у людей преклонного возраста. У них при цистите почки могут болеть чаще.
- Беременность. Во второй половине беременности растущая матка сдавливает мочевой пузырь, нарушая кровообращение в его стенках. На последних месяцах матка давит и на мочеточники. В передавленных органах возникают застойные явления, благодаря которым создаются благоприятные условия для размножения бактерий. Снижение иммунитета при беременности способствует распространению инфекции по мочевыводящим путям.
- Неполный курс лечения. После наступления облегчения некоторые больные самовольно прекращают принимать препараты. Проведенной терапии недостаточно для уничтожения всех возбудителей инфекции. Выжившие особи приобретают устойчивость к лекарственным препаратам, размножаются и создают новые очаги воспаления. В таком случае болят почки после цистита.
- Хронический цистит. При вяло текущем заболевании в организме постоянно присутствует колония патогенных микроорганизмов. При переохлаждении, стрессе или под воздействием других факторов возбудители инфекции поднимаются по мочевыводящим каналам к почкам, вызывая в них воспаление.
- Недостаточное опорожнение мочевого пузыря. При воспалении слизистой оболочки мочевого пузыря может уменьшаться просвет его шейки. Сужение мочевыводящих путей не позволяет органу полностью опорожняться. В переполненном мочой мочевом пузыре создается избыточное давление, которое выталкивает мочу вместе с болезнетворными бактериями вверх.
- Закупорка мочевого пузыря. Перекрыть выход из мочевого пузыря может сгусток крови. Кровь появляется в моче вследствие ранения воспаленной оболочки стенки органа. Не имея возможности выйти наружу, моча поднимается вверх, перенося возбудителей инфекции.
Диагностика
Несмотря на распространенность недуга, не стоит его игнорировать и заниматься самолечением. При появлении первых симптомов следует как немедленно посетить уролога. Это нужно для выяснения причины заболевания и назначения верного лечения и продолжительности курса. А уж тем более, если отдает в почки, то это уже сигнал развития опасных осложнений.
Итак, в первую очередь назначаются анализы, которые смогут дать полную картину состояния здоровья, стадии развития болезни и причину ее возникновения. Затем следует подбор необходимых медикаментов. Препараты имеют широкий ряд воздействия: антибиотики, противовоспалительные, противовирусные и мочегонные препараты, иммуностимулирующие, комплексные витамины и т. д.
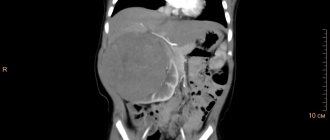
Также почечная боль после воспаления мочевика может сигнализировать о нарушении работы органа. Анализы, конечно, покажут отклонения, но, будет необходима дополнительная диагностика в виде УЗИ и КТ. Это позволит выявить причину болевых ощущений. Это может быть наличие песка или конкремента (т.н. камня).
У детей же при цистите почки, как правило, не болят, но ни в коем случае нельзя это исключать. Детский цистит отнюдь не редкое заболевание по одной простой причине, что детский иммунитет еще не сформирован и неустойчив. При первых симптомах необходимо обратиться в клинику для диагностики в виде сдачи анализов, а затем назначения препаратов.
Перед тем как начать эффективное лечение и предупредить развитие инфекции, важно установить причину воспаления, возбудителя и оценить общее состояние. Одного сбора анамнеза недостаточно, чтобы понять, как далеко зашла болезнь, поэтому необходимо сдать анализы и пройти обследование.
Врач проводит пальпацию и проверяет наличие синдрома Пастернацкого. Он характеризуется болями в области поясницы, когда происходят сотрясения тела, при изменении положения или же при поколачивании по этой зоне ребром ладони.
Чтобы констатировать воспалительный процесс, сдают общий анализ крови, по которому определяют показатели лейкоцитов и скорость оседания эритроцитов. При цистите, как и при пиелонефрите, эти значения будут завышены.
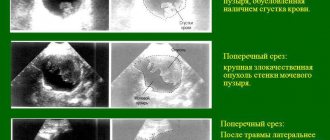
Для визуализации патологического очага и оценки нанесенного вреда органам малого таза проводят ультразвуковое обследование. При серьезных поражениях может понадобиться цистоскопия, в редких случаях при подозрении на опухоль делают биопсию.
С помощью бактериального посева определяют тип инфекции, а также берут урогенитальный мазок для проверки на венерические заболевания. Создают специальные условия для размножения тех или иных бактерий и определяют видовую принадлежность возбудителя, его чувствительность к препаратам.
Другие причины появления болей
Болевой синдром при цистите возникает вследствие раздражения нервных окончаний. Из-за воспалительного процесса они становятся очень чувствительными.
Локализация и интенсивность болей при цистите зависят от болевого порога больного, характера и степени поражения тканей мочевого пузыря. Очень часто воспаление слизистой оболочки органа сопровождается «блуждающими» болями.
При цистите боль может ощущаться в пояснично-крестцовом отделе спины, в области почек и копчика. Иррадирующая боль имеет тянущий характер, жгучий, колющий или режущий. Она не зависит от положения тела и физической активности больного. Резкое усиление болевого синдрома происходит во время мочеиспускания.
Вызвать боли во время цистита могут камни в почках или их прохождение по мочевыводящим путям. Наличие камней в почках вызывает прогрессирующую боль в пояснице. Со временем она становится изматывающей. Физические нагрузки и смена положения тела усиливают болезненные ощущения. Они могут спровоцировать почечную колику. При прохождении камня по мочевыводящим путям возникает сильная резкая боль.
Болезнь цистит
Причиной возникновения является инфицирование мочевыводящих путей. Бактерии являются распространенной, но не единственной причиной.
Цистит может развиться после травм, оперативных вмешательств, а также из-за нарушений работы иммунной системы.
Под воздействием этиологических причин слизистая оболочка воспаляется, становится отечной и чувствительной к компонентам мочи, что вызывает болезненные ощущения и жжение.
Характерной локализацией боли при цистите является область над лобковым сочленением, либо же по ходу уретры (по той причине, что цистит часто осложняется уретритом).
Одновременно с расстройствами мочеиспускания повышается температура тела, снижается работоспособность, появляется недомогание и ломота в теле.
Кроме перечисленных проявлений, цистит вызывает изменение цвета и запаха мочи. Это обусловлено наличием примесей гноя, бактерий или крови.
Моча становится мутной, красноватой и имеет зловонный запах. Интенсивность этих изменений напрямую зависит от тяжести поражения.
Как снять боль
При возникновении болей в почках следует обратиться к врачу. Ему нужно подробно описать характер боли в почках. Доктор выяснит причины возникновения болевого синдрома и назначит лечение.
До прихода врача больного нужно уложить в постель, укрыть его одеялом и обеспечить обильным питьем. Из-за болезненного мочеиспускания многие больные циститом стараются сократить количество выпиваемой жидкости. Однако недостаток воды может вызвать обострение заболевания. Жидкость смывает болезнетворные микроорганизмы со стенок мочевыводящих путей.
В день необходимо выпивать более 2 л воды, если нет противопоказаний. Нужно отдавать предпочтение чаю, разбавленным ягодным и фруктовым сокам, отвару шиповника и компотам из сухофруктов. Клюквенный и брусничный соки содержат большое количество бензойной кислоты, подавляющей размножение болезнетворных бактерий. Нельзя употреблять минеральные воды, имеющие натриевый состав.
Для снятия боли можно принять Но-шпу или Папаверин, а также Парацетамол.
При болях в почках категорически нельзя принимать горячие ванны. Тепло может усилить воспаление, вызвать распространение болезнетворных микроорганизмов на соседние органы и ткани. Во время болезни следует исключить из рациона острые, соленые, кислые, копченые и жареные блюда. Нужно отказаться от спиртного и газированных напитков.
uropraktik.ru
Как лечить
Первая помощь
Первая помощь при распространении инфекции из мочевого пузыря на почки заключается в следующих мероприятиях:
- Обеспечение покоя. Пациента укладывают в постель, убирая из комнаты источники яркого света и громкого звука.
- Согревающие процедуры. На область поясницы накладывают холщовый мешок, заполненный прогретым песком или солью.
- Снятие болевого синдрома. Облегчить состояние пациента помогают теплые отвары листьев брусники или толокнянки. 1 ст. л. сырья кипятят в 200 мл воды 15 минут, принимают по 0,5 ст. При сильных болях пациенту дают Парацетамол и Но-шпу.
Медикаменты
Схема медикаментозного лечения включает:
- Антибиотики (Палин, Нолицин, Монурал). Применение препаратов направлено на уничтожение возбудителей инфекции.
- Уросептики (Канефрон, Цистон). Нормализуют работу почек, устраняют признаки воспаления, препятствуют возникновению камней.
- Диуретики (Фуросемид). Устраняют отеки, восстанавливают мочеиспускание при хроническом течении заболевания.
Схема медикаментозного лечения включает прием уросептика Канефрон.
Фитотерапия
Медикаментозную терапию при воспалении почек сочетают с применением следующих растительных средств:
- Березовый сок. Его пьют по 1 стакану утром натощак. Сок восстанавливает водно-солевой баланс, препятствует обострению бактериальных инфекций. Не рекомендуется употреблять это средство при мочекаменной болезни.
- Настой василька раскидистого. Щепотку травы заливают 200 мл воды, кипятят на медленном огне 3 минуты, оставляют на полчаса. Готовый настой процеживают и принимают по 0,5 ст. 3 раза в день.
- Чай каркаде. 1 ст. л сушеных лепестков гибискуса заливают 1 стаканом холодной воды, настаивают час. Готовый напиток употребляют вместо чая при каждом приеме пищи.
- Почечный сбор. Листья березы, кукурузные рыльца и толокнянку смешивают в равных пропорциях, 1 ст. л заваривают в 200 мл кипятка, употребляют вместо чая.
Рацион питания
Диета направлена на снижение кислотности мочи, снятие болевого синдрома, выведение токсинов. В сутки рекомендуется выпивать не менее 2 л чистой воды. Обязательно потребление мочегонных овощей и фруктов: огурцов, арбузов, кабачков. Количество соли снижают до 5 г. При тяжелом течении заболевания ее исключают из рациона.
Под запретом находятся:
- мясные и рыбные бульоны;
- бобовые;
- копченые и маринованные продукты;
- газированные напитки;
- алкоголь;
- острые и жареные блюда;
- грибы.
В период выздоровления в рацион включают нежирное мясо и рыбу. Питаются маленькими порциями 4-5 раз в день. Пищу отваривают, тушат или готовят на пару.
Цистит и его особенности
Воспаление, затрагивающее мочевой пузырь, именуют циститом. Болезнь сопровождается неприятными симптомами. Более того, при отсутствии лечения во многих случаях после цистита возникает боль в почках. Развивается заболевание посредством попадания микроорганизмов в полость мочевого пузыря, обычно они проникают в орган по мочеиспускательному каналу. Способствуют появлению недуга и различные факторы, основные из них это:
- Слабый иммунитет.
- Несоблюдение личной гигиены.
- Различного рода переохлаждения.
- Манипуляции в мочевом пузыре.
- Травмы органа.
- Незащищенный секс.
- Хронические стрессы и значительные переутомления.
- Неправильное питание.
На начальной стадии заболевание себя практически не проявляет, возможны частые позывы к мочеиспусканию. Но когда цистит начинает прогрессировать, признаки становятся явными и приносят неудобства и страдания больному. Появляется боль при мочеиспускании, после возникает жжение и рези, изменяется цвет мочи, появляется неприятный запах. При острой форме значительно ухудшается самочувствие, повышается температура, может наблюдаться тошнота и рвоты, кровянистые выделения в моче.
Если не заниматься лечением, то воспаление может затронуть почки, поэтому очень важно подобрать правильный курс и не дать недугу распространиться.
Профилактика цистита
Для того чтобы избежать неприятных ощущений, связанных с воспалением мочевого пузыря, следует придерживаться простых профилактических правил. Вот их перечень:
- своевременно лечить гинекологические заболевания и регулярно посещать специалиста,
- носить удобное белье и теплую одежду в период холодов,
- пить каждый день достаточное количество чистой воды,
- не сдерживать позывы к мочеиспусканию длительное время,
- тщательно следить за гигиеной половых органов,
- правильно питаться и следить за иммунитетом.
Несмотря на то, что боли во время цистита возникают у 90% женщин, столкнувшихся с данной проблемой, в ряде случаев неприятные ощущения указывают на развитие серьезных осложнений. Поэтому крайне важно осуществлять терапию заболевания под наблюдением специалиста. Не стоит заниматься самолечением, лучше уйти на больничный и потратить свободное время на укрепление иммунитета.
Организация лечения заболевания
Лечение цистита проводят с учетом, есть ли боль в почках или нет. Как правило, инфекция, затрагивающая только мочевой пузырь, острая и дополняется определенными симптомами. Ее лечение проводят при помощи антибактериальных средств, представленных в виде таблеток, свечей и пр. В некоторых случаях используют обезболивающие, улучшающие кровообращения, жаропонижающие и препараты, укрепляющие защитные силы организма.
Если же при цисте или после него болят почки, по большей части этому способствует хроническая форма заболевания, в данном случае проводят параллельное лечение.
В данное время современная фармакология предлагает немалый спектр антибиотиков нового поколения, которые не наносят вред здоровью, а именно работают в пораженной зоне. Они хорошо справляются с заболеваниями почек и помогают убрать все симптомы цистита. Помимо этого, нужно не забывать, что больному рекомендуется щадящий режим, состоящий из правильного питания, соблюдение питьевого режима, уменьшения физических нагрузок.
Группа риска
Заболеть пиелонефритом можно остро на фоне полного здоровья. Также возникнуть он может как осложнение основного заболевания. Появление тревожных симптомов требует своевременной диагностики и немедленного лечения. В группу риска по заболеваемости пиелонефритом входят:
- Страдающие хроническими циститами.
- Лица с врожденной анатомической патологией мочеполовых путей.
- Мужчины с аденомой простаты, хроническим простатитом или уретритом.
- Беременные женщины.
- Лица только что начавшие половую жизнь.
- Пациенты с сахарным диабетом, мочекаменной болезнью, полипами, кистами почек, подагрой, снижением иммунитета, мочевым рефлюксом.
- Маленькие дети.
Почему могут болеть почки при цистите
Мочевой пузырь — важная составляющая мочевой системы. Она состоит из почек, пары мочеточников, мочевого пузыря и канала, по которому отходит моча. Почки характеризуются как парный орган и выполняют много функций, включая и выработку мочи, образующуюся из мочевины, продукта метаболизма белков.
Моча из почек по мочеточникам опускается в мочевой пузырь, в котором она накапливается и выводится наружу. Как правило, внутренняя среда данного органа стерильна, но при попадании какой-либо инфекции или вируса происходит воспаление, которое и является источником цистита. Таким образом, мочевой пузырь имеет непосредственное отношение к почкам. Если его воспаление полностью не излечено или недуг запущен, этот процесс может затрагивать все органы мочевыделительной системы, особенно почки. Поэтому во время цистита и после него могут болеть почки.
Предрасполагающие факторы
Цистит и пиелонефрит возникает чаще всего после переохлаждения. Другими факторами являются
- стрессы;
- чрезмерные физические нагрузки;
- частые простуды;
- гиповитаминозы;
- нарушения кровотока в органах малого таза;
- появление новообразований, нарушающих структуру и функциональность почек;
- задержка мочеиспускания;
- длительная антибактериальная терапия.
К заболеванию приводит несоблюдение или игнорирование правил личной гигиены. У женщин инфекция может распространяться из-за нарушений микрофлоры влагалища. Кроме того, фактором риска могут стать изменения гормонального фона при беременности или нарушениях в работе эндокринной системы.
Чаще всего инфекциям мочеполовых путей подвержены женщины в силу особенностей строения их мочевыделительной системы: коротких мочевыводящих протоков и близкого расположения анального отверстия и влагалища. У мужчины цистит развивается как осложнение простатита или воспаления уретры.
Кто входит в группу риска, развития патологий в почках после данного недуга
- Следует отметить, что в большинстве случаев боль в почках после вышесказанной патологии развивается у пациентов с ослабленным иммунитетом. Слабая иммунная система не всегда может одолеть недуг, таким образом, давая ему распространяться по всему организму. А если возникают провоцирующие факторы, то явление воспалительного характера из мочевого пузыря легко перемещается в почки.
- Отдельно можно выделить и период вынашивания ребенка. Плод имеет свойство расти и пережимать мочеточники, нарушая при этом процесс мочевыделения. Это часто провоцирует цистит, который затрагивает почки и служит источником развития пиелонефрита при беременности.
- Могут диагностировать болевые ощущения в почках после вышеупомянутого заболевания и у пожилого населения, а также детей. Потому как у малышей и у людей преклонного возраста защита организма часто бывает ослабленная.
- В силу анатомических особенностей организма, заболевания почек после инфицирования мочевого пузыря намного чаще могут проявляться у представительниц слабого пола.
- Конечно же, не долеченный цистит или его хроническая форма также приводит к различным патологиям почек.
Клиническая картина
Цистит проявляется резями при мочеиспускании, в период обострения болезненность ощущается также в состоянии покоя. Дискомфорт распространяется не только на область промежности – боль может отдавать в поясницу.
Характер боли, как правило, острый, режущий, бывает также ноющим. К этому симптому добавляется озноб, лихорадка, потеря аппетита. Воспаление приводит к интоксикации организма, а отравление проявляется тошнотой, позывами к рвоте и обезвоживанием.
Одновременно наблюдаются следующие симптомы:
- боль при движениях;
- частые позывы к мочеиспусканию, но маленькими порциями;
- жжение в промежности.
При обращении к врачу необходимо как можно точнее описать свое состояние, указать, где болит. Конечно, диагноз ставят по результатам полного обследования, но любая информация важна. Необходимо сразу оказать пациенту медицинскую помощь и остановить распространение инфекции. Важно также уточнить: боль возникла на фоне цистита или после механического воздействия.
Пиелонефрит, как последствие цистита
Боль в почках — это немаловажная проблема, которая может привести к развитию многих болезней, а также стать причиной тяжелых осложнений. В данном случае откладывать лечение никак нельзя.
Если после цистита присутствует боль в почках, это может свидетельствовать о прогрессировании такого недуга, как пиелонефрит. Страдает от пиелонефрита большая часть всех больных урологическими заболеваниями. Помимо этого, недуг затрагивает как взрослых, так и ребенка, и даже может диагностироваться у грудничков. При данной болезни происходит воспаление почек, бактерии попадают в лоханку или саму почку и обосновываются на ткани органа, вызывая воспаление.
Патология появляется при плохом отхождении мочи, связанного с воспалением. В мочевом пузыре происходит давление, оно способствует его переполнению и попаданию зараженной урины в почки. Чаще всего недуг затрагивает только одну из них. Если поражаются обе почки, то такое состояние крайне опасно и больной нуждается неотлагательной госпитализации. Заболевание имеет на острое и хроническое течение болезни. Признаки пиелонефрита — это сильная боль в пояснице, высокая температура, отечность, дискомфорт ощущения при опорожнении, резкий запах мочи, слабость, повышенная потливость.
Важная информация
Мочевая система состоит пары мочеточников и почек, мочевого пузыря и уретры. Почки отвечают за выработку мочи из мочевины, которая в свою очередь была получена путем распада белковых соединений. Мочевая жидкость спускается по мочеточнику в мочевой пузырь, где накапливается до определенного уровня, после чего выходит наружу через уретру.
Весь этот путь мочевая жидкость, проходит по стерильным каналам. Когда внутрь попадает кишечная палочка, начинается воспалительная реакция, распространяющееся по всей мочеполовой системе. В случае, если патогенные микробы не были вылечены в мочевом пузыре, то постепенно они затрагивают почки, от чего последние начинают болеть.
Если при пиелонефрите наблюдается высокая температура, озноб и сильная тупая боль в пояснице, нужно немедленно вызвать скорую помощь или обратиться к врачу. Самостоятельно данное заболевание уже не вылечить! В подобном случае, излечение возможно только после госпитализации пациента.
Почки и цистит – тесно взаимосвязаны, нельзя пренебрегать последствиями несвоевременного лечения. Не стоит затягивать к визиту доктору!
Терапия пиелонефрита
Для успешно лечения первостепенным фактором является ранняя диагностика, она помогает правильно установить болезнь и предупредить перерастание недуга в хроническую стадию. Основными методами диагностики являются: посев мочи на бактерии, ультразвуковое исследование органа в некоторых случаях рентгенография. Медикаментозная терапия в основном включает курс антибиотиков и противовоспалительных средств, для снятия боли назначают спазмолитики. На основании анализов их приписывают в индивидуальном порядке, под тщательным присмотром врачей.
При хронической форме лечебный процесс длится достаточно долго, курс антибиотиков проводят около 7-8 недель, также показаны препараты, укрепляющие иммунитет, отдых в санаториях, как дополнительное средство – фитотерапия. Помимо этого, пациентам рекомендуют регулярно отмечаться у специалиста и при малейших проявлениях обращаться за помощью. При данной болезни, кроме медикаментозного лечения, полагается соблюдать постельный режим и специальную диету. Иногда болезнь чревата тяжелыми осложнениями: это почечная недостаточность, отек почек, абсцесс. Изредка также пиелонефрит может стать причиной гнойных накоплений, при которых показано хирургическое вмешательство.
Методы лечения
Лечение пиелонефрита однозначно должно проводиться антибиотиками. Правильным методом диагностики является посев мочи для бактериоскопии и определения чувствительности к антибактериальным лекарственным средствам. Но в таком случае теряется драгоценное время, поскольку анализ делается достаточно долго.
Для избегания подобного назначаются антибиотики широкого спектра действия и нитрофурановые преапраты: «Цефтриаксон», «Цефазолин», «Пефлоксоцин», «Гатифлоксоцин», «Нирофурантоин», «Фуразидин».
Торговые названия подбираются по критерию наличия в аптеках и материальной доступности. Дозировки используются высокие, специально прописанные инструкциями для такого вида заболевания. Курс составляет не менее 14 дней, что соответствует длительности острого периода.
Повторный анализ мочи должен проводиться 2 – 3 раза за весь период лечения, которое продолжается без изменений только в случае положительной динамики в анализах (уменьшение СОЭ, лейкоцитоза крови, лейкоцитов, белка мочи).
Обязательным является назначение мочегонных препаратов в виде народных средств – почечных чаев с дополнительным противовоспалительным эффектом. В их состав входят медвежьи ушки, березовые почки, ромашка, календула, шиповник, полевой хвощ, толокнянка.
Во время лечения больной соблюдает режим дня и диету. Необходимо избегать холода, сквозняка, использовать сухое тепло на поясничную область. Следует исключить из пищи жирное, жаренное, острое, специи.
Из противовоспалительных таблеток выбираются препараты «Нимесулид», «Ибупрофен», «Мелоксикам» под разными торговыми названиями. Спазмолитики снимают спазм с воспаленных тканей, облегчают отток мочи, предотвращая ее застой.
Обязательна витаминотерапия любыми доступными безрецептурными средствами.
Лекарства принимаются по схеме, назначенным курсом. Таблетки и чаи не отменяются самостоятельно даже при клиническом улучшении вплоть до полного выздоровления, подтвержденного анализами крови, мочи, ультразвуковым исследованием.
Лечить пиелонефрит надо обязательно, чтобы уменьшить риск возникновения гломерулонефрита, вторичного сморщивания почки и формирования хронической почечной недостаточности.
Первая помощь, если присутствует резкая боль в почках после цистита
Когда отмечается боль в почках после цистита, до приезда скорой помощи можно немного облегчить положение и принять кое-какие меры:
- Уложить нездорового человека в постель и обеспечить покой.
- Чтобы частично снять болевые ощущения на область органа можно положить сухое тепло.
- Не употреблять ничего острого, соленного, кислого, жареного, спиртных и газированных напитков.
- Приготовить теплый отвар толокнянки или листьев брусники, это поможет на время убрать боль и улучить самочувствие.
- При сильных болях можно принять но-шпу, параллельно с парацетамолом.
Необходимо помнить, самостоятельно нельзя принимать никакие антибиотики или другие средства, медикаментозное лечение должен назначать только специалист!
Лечение
Если у пациента с циститом уже проводилось лечение антибактериальными средствами, то врач пересматривает и назначает более эффективные препараты.
Антибиотики применяются не в виде таблеток или пероральных растворов, а в виде инъекций. Таким образом, в крови будет достигаться концентрация вещества, которая в неизмененном виде будет выделяться в почки.
Обязательным моментом является создание минимальной нагрузки на почки. Для этого, уменьшают количество допустимой жидкости за сутки, а также отменяют мочегонные препараты, которые используются для лечения цистита.
Изменяется и диета при появлении пиелонефрита. Основывается на полном исключении соли, так как затрудняет процесс фильтрации мочи.
Курс лечения при пиелонефрите составляет минимум 7 дней. После этого сдают мочу для контрольного бактериологического посева.
Если бактерии по-прежнему остались в моче, то лечение продолжают, либо же назначают новые антибиотики.
Предупреждение цистита и болезней почек
Чтобы избежать вышесказанного состояния и предотвратить заболевания, полагается соблюдать определенные профилактические меры:
- Придерживаться правил личной гигиены.
- Вовремя лечить инфекционные патологии.
- Употреблять достаточное количество жидкости, для нормального вывода мочи.
- При первых позывах освобождать мочевой пузырь.
- При беременности регулярно сдавать анализы мочи.
- Мужчинам следить за здоровьем мочеполовой системы.
- Правильно и сбалансировано питаться, вести здоровый образ жизни.
- Отказаться от вредных привычек.
Если после цистита болят почки, то раздумывать не стоит. Пришло время, когда необходимо искать хорошего доктора, который поможет избавиться от цистита и не даст развиться недугам, затрагивающим почки.
О причинах появления болей в почках вы сможете узнать из данного видео:
urogenital.ru
Манифестация заболевания
Осложнения при цистите развиваются из-за распространения инфекции. Существует несколько путей проникновения болезнетворных микробов в почки:
- восходящий;
- лимфогенный;
- гематогенный;
- нисходящий.
Восходящий или уретеральный путь — самый частый способ передвижения болезнетворных микроорганизмов. Возбудители проникают в почки из мочевого пузыря при обратном токе мочи через мочеточник. Это явление называют пузырно-мочеточниковым рефлюксом.
Не реже причиной болей в почке при цистите становится пиелонефрит. Он возникает при перемещении бактерий лимфатическим путем. В этом случае микроорганизмы распространяются по организму через лимфу по сосудам, капиллярам и протокам.
Нисходящая инфекция становится причиной пиелонефрита и боли в почках при цистите довольно редко. Приникают возбудители через дыхательные пути, очаги в носоглотке или ротовой полости. Кровь разносит патогенные микроорганизмы по всему организму, и при ослаблении сил иммунитета под удар попадают органы мочевыделительной системы.
Причины и лечение мужского цистита
Цистит — воспаление слизистой оболочки мочевого пузыря. Заболевание в большей степени характерно для женщин и встречается только у 0,5% представителей сильной половины человечества. Патология может носить инфекционный или неинфекционный характер. Симптомы воспалительного процесса у представителей обоих полов схожи.
В детском и юношеском возрасте заболевание, как правило, возникает по причине недостаточного соблюдения правил личной гигиены. После 40 лет мужской цистит чаще всего связывают с простатитом, уретритом, аденомой предстательной железы. На фоне этих патологий цистит носит характер вторичного осложнения. Острый цистит как основное заболевание у мужчин встречается редко. Обычно расстройство функции мочевого пузыря происходит после переохлаждения.
Причины развития цистита у мужчин
Цистит может иметь первичную и вторичную формы. Предпосылками для его развития могут служить различные урологические патологии, вызывающие застой мочи и инфравезикальную обструкцию. Зачастую препятствие нормальному мочеиспусканию создают инородные тела, камни, дивертикулы, опухоли. Развитие цистита также может быть вызвано стриктурой уретры и аденомой простаты.
В юношеском возрасте патология чаще всего проявляется на фоне фимоза и нейрогенной дисфункции.
Инфекционный цистит — наиболее распространенная форма заболевания, как у женщин, так и мужчин. Возбудителями инфекции чаще всего являются кишечная палочка, синегнойная палочка, стафилококк, протей, гонококк, хламидии, трихомонады, патогенные грибки.
При уретрите, простатите, туберкулезе почек, хроническом пиелонефрите и прочих патологиях инфекция попадает в мочевой пузырь из пораженных органов с током крови. Заражение извне для мужчин маловероятно по причине того, что их мочеиспускательный канал достаточно тонкий и протяженный, а это затрудняет продвижение по нему микроорганизмам. Следует отметить, что попадание инфекции в мочевой пузырь не всегда приводит к развитию цистита, так как способность к самоочищению у этого органа высока. Для развития болезни необходимы дополнительные факторы, снижающие сопротивляемость мочевого пузыря инфекции. Среди таких факторов могут быть:
- Переохлаждение.
- Острый или хронический стресс.
- Застой мочи в пузыре.
- Болезни, снижающие иммунитет.
При сниженной способности мочевого пузыря к самоочищению, вызванной одним или несколькими из этих факторов, происходит внедрение инфекционного агента в слизистую оболочку, что приводит к воспалительному процессу.
Цистит неинфекционного характера встречается гораздо реже. Его причиной может быть:
- Воздействие химических веществ, содержащихся в некоторых лекарственных препаратах, вывод которых из организма осуществляется через почки. Попадание их на слизистую оболочку мочевого пузыря вызывает ее раздражение, вследствие чего начинается воспалительный процесс.
- Поражение инородным телом, чаще всего мочевым камнем.
- Ожог слизистой оболочки, который может возникнуть при промывании мочевого пузыря раствором недопустимо высокой температуры.
Симптоматика цистита у мужчин
Симптомы развития острого цистита у мужчин и женщин сходны. Основной из них — частые позывы к мочеиспусканию. Желания опорожнить мочевой пузырь происходят каждые 15-20 минут. Однако моча при опорожнении выделяется малыми дозами, всего по 10 — 15 мл. Мочеиспускание сопровождается болями. Описываемые пациентами боли носят характер жжения или рези в уретре. Для опорожнения мочевого пузыря приходится прилагать усилия. В периодах между мочеиспусканием мужчин беспокоят боли в области паха и в половом члене.
Очень часто мужской острый цистит сопровождается признаками общей интоксикации. Наблюдается высокая температура тела, интенсивное потоотделение, озноб, слабость, головная боль и прочие симптомы, характерные для интоксикации.
При развитии гангренозной, геморрагической формы цистита у мужчин наблюдается изменение цвета и запаха мочи. Она становится мутной с содержанием крови или слизи, приобретает специфический неприятный запах. Выделяемый при опорожнении объем мочи сокращается до 400 мл в день.
Проявления хронического цистита у мужчин имеют более сдержанные признаки. Болезненные ощущения незначительны, частота позывов к мочеиспусканию не так высока, примеси в моче могут содержать слизи, но кровь отсутствует. Как любое хроническое заболевание, цистит протекает волнообразно: периоды ремиссии сменяются приступами обострений.
Диагностика цистита у мужчин
Воспаление слизистой оболочки мочевого пузыря у мужчин требует лечения. Зачастую мужчины предпочитают переждать острый период, избегая врачебного вмешательства. Примерно за неделю симптомы заболевания стихают, но клинически оно присутствует в организме и переходит в хроническую фазу.
Цистит в хронической форме может длительное время протекать скрыто и не быть выявленным. Боли носят весьма умеренный характер, периоды ремиссии успокаивают больного, и в результате он затягивает с лечением. Цистит опасен осложнениями, в частности воспалением почек. Пиелонефрит возникает при попадании инфекции из пораженного мочевого пузыря в почки. Это очень опасное воспаление, приводящее к дальнейшим патологиям мочевыводящей системы.
Поэтому при появлении даже умеренных симптомов цистита необходимо обратиться к врачу-урологу.
На основании жалоб и сведений, предоставленных пациентом, врач может заподозрить развитие цистита. На патологию указывает также боль, возникающая при пальпации надлобковой области.
После постановки предварительного диагноза пациент направляется на сдачу общего анализа мочи с целью определения количества в ней лейкоцитов и возможного присутствия эритроцитов.
Ультразвуковое исследование при цистите не проводят, так как оно требует наполненного мочевого пузыря, а сдерживать мочеиспускание при данном заболевании физически невозможно.
Перед тем как лечить цистит, необходимо досконально изучить причины, вызвавшие заболевание. Для подтверждения диагноза хронический цистит и выбора методик лечения нужно более обширное обследование. При этом проводятся:
- Анализ мочи по методу Нечипоренко.
- Посев мочи на микробы возбудителя с целью определения их чувствительности к антибиотикам.
- Урофлоуметрия — исследование процесса прохождения мочи по уретре и его скорости.
- Цистоскопия — внутренний осмотр мочевого пузыря при помощи эндоскопа.
Успешность лечения цистита напрямую зависит от поставленного диагноза и определения причины его развития. Так как у мужчин цистит, как правило, является вторичным заболеванием, то для полного излечения необходимо устранить патологию, его вызвавшую.
Лечение цистита у мужчин
На первой стадии лечения перед врачом стоит задача снятия болевого приступа. Следующие этапы включают в себя этиотропное и патогенетическое лечение, направленные соответственно на устранение причины заболевания и нормализацию функции мочевого пузыря.
Больным с острой формой цистита показан постельный режим. Из рациона питания необходимо исключить копчености, пряности, соленые и острые блюда. Рекомендована молочно-растительная диета и обильное питье для ускорения вывода из мочевого пузыря токсинов. Из напитков предпочтение следует отдать сокам, киселям и клюквенному морсу.
Так как возбудителем цистита у мужчин чаще всего являются микроорганизмы, то курс лечения предусматривает прием антибактериальных препаратов. При бактериологическом анализе мочи определяется, какой именно носитель инфекции вызывает воспаление. На сегодняшний день фармацевтика располагает большим выбором антибактериальных препаратов широкого спектра действия. Для лечения цистита чаще всего используют препараты, активные против большинства видов микроорганизмов. При своевременном обращении за врачебной помощью лечение производится в короткие сроки. Если болезнь имеет запущенные формы, то тогда цикл приема лекарств повторяется. Соответственно, увеличивается и срок лечения.
Устранение болевого синдрома производят с помощью анальгетиков и спазмолитиков. Для лечения цистита используют также фитопрепараты и поливитаминные комплексы.
Для скорейшего очищения мочевого пузыря прописывают мочегонные средства: медвежьи ушки, полевой хвощ, толокнянку, брусничный лист, спорыш.
Лечение хронического цистита требует более длительного срока и приема препаратов фторхинолонового ряда, таких как Норфлоксацин. Курс лечения имеет продолжительность до 10 дней, прием лекарства осуществляется 2 раза в сутки по 400 мг.
Помимо самого цистита необходимо лечить и основную патологию — простатит или уретрит.
Если при диагностике выявлен цистит с выделением крови, то больной нуждается в госпитализации. Помимо вышеописанных препаратов ему прописывают кровоостанавливающие средства, например препарат Дицинон. Если кровопотери имеют выраженную форму, назначают инфузионную терапию, а при критических потерях проводят реанимационные мероприятия. Для ликвидации источника используют специальное оборудование.
Гомеопатические препараты и народные средства
Гомеопатические препараты для лечения цистита используются довольно часто. Они снижают болезненные симптомы и ускоряют выздоровление. Их назначают в комплексе. Разработка этих комплексов для каждого пациента производится индивидуально. Хорошо зарекомендовали себя такие средства, как Меркуриус, Кантарис, Солюбилис, Сепия, Игнатия, Силицея, Каписицум, Берберис. Лечение гомеопатическими средствами противопоказано при явных симптомах общей интоксикации: повышенной температуре тела, ознобе, боли в области почек.
Народная медицина тоже располагает достаточно большим арсеналом средств лечения и профилактики цистита. Причем в данном случае сочетание медикаментозных препаратов с лечением травами приветствуется. Травяные настои повышают иммунитет организма, уменьшают болезненные ощущения, снимают воспаление, обладают мочегонными свойствами, оказывают помощь в борьбе с инфекцией.
Некоторые рецепты для лечения мужского цистита.
- Настой эхинацеи. 1 ч. л. эхинацеи залить 1 стаканом кипятка. Настаивать 3 часа. Принимать по половине стакана утром и вечером.
- Настой льняного семени. 1ст. л. на стакан холодной воды. Прокипятить 5 минут. Принимать по 1 стакану 3 раза в день перед едой.
- Настой из смеси листьев шалфея, череды и черной смородины. Соотношение компонентов 1х2х2. 2 ст. л. залить кипятком (1,5 л). Настаивать в термосе 1 — 2 часа. Процедить. Выпивать 3 раза в день по половине стакана.
- Водочный настой осиновых почек. Соотношение компонентов 10х1. Настаивать 10 дней. Принимать по 25 -30 капель 3 раза в день.
- Настой пшена. Промытое пшено залить водой в соотношении 1х3. Настаивать одну ночь, процедить. Принимать 3 раза в день по половине стакана.
- 1 ст. л. брусничных листьев залить стаканом воды. Кипятить 15 минут. Дать остыть, процедить. Дневная норма приема — 1 стакан.
- 1 ст. л. толокнянки залить стаканом воды. Добавить немного пищевой соды. Кипятить 5 минут. Дать остыть, процедить. Принимать по 1 стакану в день.
- 1 стакан овса залить 2 стаканами воды. Кипятить на водяной бане до уменьшения объема жидкости вдвое. Добавить 1 ст. л. меда. Принимать по половине стакана перед едой.
- Тыквенные семечки. Съедать по стакану в день.
- Разбавленный клюквенный сок с медом.
https://www.youtube.com/watch?v=Gof9Kfcqp_o
Лечение средствами народной медицины необходимо согласовывать с врачом. Особенно это касается рецептов, содержащих алкоголь.
Перечисленные симптомы указывают на развитие именно цистита. Их появление обусловлено нарушением работы слизистой оболочки, которая выстилает мочевой пузырь. Она воспаляется и попросту перестает функционировать нормально.
Чтобы поставить точный диагноз, нужен забор мочи для анализа (микроскопический или бактериологический), ультразвуковое обследование органов мочевыделительной системы. Порой назначают цистографию.
Лечат данный недуг с помощью физиотерапии, антибактериальных средств и фитопрепаратов. Согласно установленной симптоматике назначают седативные или обезболивающие средства, которые облегчают состояние больного.
Вообще в урологической практике отмечается, что среди мужчин цистит встречается крайне редко. Нетипичность недуга для представителей сильного пола объяснима особенностями уретры. У мужчин мочеиспускательный канал узкий, длинный, изогнутый. Он задерживает инфекцию и не позволяет ей войти в мочевой пузырь.
Развитие цистита может быть обусловлено инфравезикальной обструкцией, то есть чрезмерным сдавливанием подпузырных мочевых путей (примерно на уровне шейки мочевого пузыря или уретры). Это препятствует возможности свободного оттока мочи.
Признаки острого цистита у мужчин
В числе основополагающих проявлений острого мужского цистита — учащенные мочеиспускания, которые проходят болезненно и затрудненно. У больного возникают императивные позывы, терминальная гематурия. Его моча мутнеет. Сопутствуют перечисленным симптомам озноб и лихорадка, снижение трудоспособности.
В процессе мочеиспускания возникают болевые ощущения, особенно когда недуг в конечной или начальной стадии. Все это сопровождается сильным жжением и резью в уретре. Также ощущаются боли в паху, мошонке, над лобком и в самом половом органе. Объем каждой разовой порции снижается до количества десяти-двадцати миллилитров. Иногда развивается недержание мочи.
Также типичными симптомами становятся пиурия, лейкоцитурия, гематурия (макро- или микроскопическая). В тяжелых случаях развивается сильная интоксикация, поднимается температура тела и появляется олигурия. Моча не только мутнеет, но и содержит примеси фибрина, крови, пласты слизистой оболочки, которая была отторгнута. Кроме того, от мочи исходит запах гнили.
Признаки хронического цистита
Что касается хронического проявления мужского цистита, то ему присущи более скудные признаки. Течение недуга волнообразное, нестабильное, прерывистое. Мочеиспускание при хроническом цистите, как правило, не слишком частое и не особо болезненное. Лейкоцитурия и протеинурия сохраняется, как и микрогематурия и примесь слизи в моче. Однако такая форма недуга чревата парациститом, пиелонефритом, а также склерозом стенок мочевого пузыря, которому сопутствует резкое уменьшение его емкости.
Чтобы диагностировать такое заболевание, следует пройти обследование мочи, причем как бактериологическое, так и микроскопическое. Затем необходимо ультразвуковое исследование мочевого пузыря, цистография и цистоскопия. Лечение данного недуга не обходится без противомикробной терапии, фито- и физиотерапии, а также специального симптоматического лечения. Цистит, как и прочие заболевания, лучше выявить на начальных стадиях, чем потом подолгу его лечить, если запустить.
Болит почка
- 1 Характеристики болей и их причины 1.1 Острая боль
- 1.2 Тянущая боль
- 1.3 Ноющая боль
- 1.4 Нарушения функционирования других органов
- 4.1 Базовые положения
- 8.1 Диета при болезнях органа
Почки — это важнейший орган нашего организма. Болят почки по разным причинам, но они всегда приводят к серьезным заболеваниям. Если болит внутренний орган, то нужно срочно обратиться в больницу. Только врач сможет правильно поставить диагноз. Самолечение в домашних условиях усугубляет ситуацию и приводит к непоправимым последствиям. Не нужно усложнять работу доктору.
Боли в почках могут возникать по разным причинам, а устранять неприятный симптом необходимо быстро и эффективно.
Характеристики болей и их причины
Болезни почек можно диагностировать по характеру боли.
Дискомфорт в почках может быть выражен тем, что их тянет, внутренний орган горит или стреляет. Почечная боль бывает с одной или обеих сторон. Приступы обоих органов появляются редко, если случаются, то в случаи, если сижу на холодном, и придатки замерзли. Они отдают выше и болят почки. Любое проявление болей свидетельствует о нарушениях работы внутреннего органа. Если больной чувствует хоть какой-то дискомфорт в области органа, он должен сразу прийти в больницу. Это свидетельствует о развитии заболевания. Выделяют такие виды боли в органе:
- острая;
- тянущая;
- ноющая.
Вернуться к оглавлению
Острая боль
Ответить на вопрос «Почему болят почки у человека?» можно только определив, какая это боль. Острая боль в почках бывает симптомом воспалительного заболевания. В таком случае нужно немедленно обращаться к врачу. При острых болях нарушается сознание, появляется головокружение, тошнота. Если сильно болит, то возможны значительные разрывы. При сильных болях в почках пациенту необходима первая помощь.
Тянущая боль в почках может возникать из-за воспаления или перенапряжения. Вернуться к оглавлению
Тянущая боль
Такая боль сигнализирует о нарушении работы внутреннего органа. Тянуть может при наклонах или даже лежа на кровати. Это говорит о начальной стадии заболевания или перенапряжении мышц. Народная медицина советует согревающие компрессы, но делать этого не стоит, так как в случае воспаления ситуация только ухудшится. Иногда они резко тянут на погоду.
Вернуться к оглавлению
Ноющая боль
Ноющая боль возникает на начальных стадиях не только воспалительных заболеваний, но и таких как доброкачественные и злокачественные образования, туберкулез органа. Как правило, доброкачественные образования, при небольших размерах не вызывают значительного дискомфорта. Злокачественные, в свою очередь, провоцируют сильную боль в области почек. Вызвать боль способно большое количество выпитой воды, а также неприятное ощущение усиливается к вечеру. Иногда болит после еды. Ноют почки нередко на погоду. Когда орган схватывает, то боль не проходит сама.
Вернуться к оглавлению
Нарушения функционирования других органов
Люди нередко путают боль органа с нарушением в работе других органов. Симптомы бывают спутанными. Иногда заболевание печени или желчного пузыря может отдавать в почки. Для установления точного диагноза понадобится дополнительное обследование. Иногда побаливает спина, а человек приписывает боль фильтрующим внутренним органам. Мочевой пузырь нередко отдает в почки. Если поднять спереди большой груз, то могут болеть мышцы и отдавать в почки. Кишечник может заболеть и отдавать во внутренний орган.
При изменении физических свойств (цвет, прозрачность) мочи следует немедленно обращаться к врачу.
Вернуться к оглавлению
Симптомы болей в почках
Схватывают органы очень сильно. Иногда человек готов кататься по полу. Ни одно заболевание почек не проходит бессимптомно. По ним можно определить, какое именно заболевание появилось в организме. Болезни почек зачастую сопровождаются такими симптомами:
- отек рук и ног;
- проблемы с мочеиспусканием;
- проблемы со зрением;
- несварение желудка;
- накожные высыпания.
Выделение почечных гормонов может вызывать побочную боль в молочных железах у женщин. Вернуться к оглавлению
Отчего может болеть грудь и почки?
Зачастую менструация не проходит у женщин безболезненно. Нередко женщины думают, что болят придатки, но выявляется что болит почка. Но почему при болезнях почек болит грудь? Все дело в том, что менструация связана с этими органами. Надпочечники выделяют гормоны. При нарушении их работы, в кровь попадает слишком большое или маленькое количество гормонов. Это вызывает боль в груди, а также ее набухание. В таком случае следует сходить к урологу и гинекологу.
Вернуться к оглавлению
Первая помощь в домашних условиях
Болезнь схватила очень сильно? Случается так, что резкие боли в почках встречают человека неожиданно и он не представляет, что ему делать. В такие моменты, он совершает ряд действий, которые усугубляют ситуацию. Чтобы этого не произошло, каждый человек должен точно знать, что можно, а чего нельзя делать в подобной ситуации. Больную почку можно полечить, но вылечить полностью и без последствий самостоятельно невозможно.
Вернуться к оглавлению
Базовые положения
Сильная боль в почках напоминает схватки. При первой же схватке необходимо вызвать доктора. Человеку в это время требуется покой. Лежать нужно на той стороне, которая болит (при условии, что болит одна почка, а не обе). Для уменьшения боли необходимо приложить тепло к пояснице или просто хорошо ее укутать. Это облегчит страдания. Когда приступ прекратится, не стоит расслабляться. Болезненные ощущения вернутся очень быстро. Если органы просто побаливают, то не стоит откладывать визит к доктору.
Вернуться к оглавлению
Обезболивание
Большинство докторов не рекомендует принимать препараты для устранения симптоматики, чтобы легче было поставить правильный диагноз. К тому же большинство подобных средств пагубно влияют на орган. Если терпеть нет сил, то можно выпить обезболивающие, а лучше противовоспалительное средство. Лечение должен назначить квалифицированный специалист. Подлечить орган придется.
Вернуться к оглавлению
Принятие ванн
От боли в почках помогает теплая ванна. Сделать себе теплую (не горячую) ванну — это лучшее обезболивание для человека, у которого больные органы. Это полностью не поможет избавиться от боли, но позволяет быстро снять болевой шок. Если нет возможности принять ванну, можно попарить ноги. Это эффективно может помочь при больных органах.
Вернуться к оглавлению
К каким докторам обращаться?
Прежде всего, со своими жалобами нужно обратиться к терапевту. Он сможет определить тяжесть заболевания и выдать направление к урологу. Заболели почки, значит необходимо к урологу, который лечит почки. В отдельных случаях есть смысл обратиться к гинекологу. Если женщина чувствует, что боль отдает ниже или болит грудь. В обязанности этих докторов входит назначение диагностики, определение диагноза, а также назначение терапии. Кроме того, обязательно завести контакты с нефрологом и онкологом.
Не стоит заниматься самолечением.
Вернуться к оглавлению
Диагностика
При болях в почках назначается следующая диагностика:
- общий и биохимический анализ крови;
- общий анализ мочи;
- биопсия почек;
- УЗИ.
С помощью этих исследований определяют тяжесть заболевания, какие нарушения в организме оно вызвало, внешний вид почек. Диагностические процедуры помогут определить почему болят почки, поставить правильный диагноз и назначить адекватное лечение. Также можно исключить слабость почек. Видимые признаки не всегда показывают всю картину.
Вернуться к оглавлению
Что делать и чем лечить почки?
Доктору необходимо прежде всего устранить болезненные ощущения, а также устранить причину заболевания. Для этого назначаются обезболивающие, антибиотики, противовирусные, иммунностимулирующие средства. Если больны обе почки, то терапия не отличается от случая, когда больная только одна. Хирургическое вмешательство требуется только при наличии каких-либо новообразований (неважно доброкачественных или злокачественных).
Вернуться к оглавлению
Общие рекомендации и диета
Один раз подлечиться мало, чтобы всегда чувствовать себя хорошо. Появление проблем с почками не останется в дальнейшем незамеченным. В дальнейшем человеку придется всю жизнь следовать определенным правилам и рекомендациям. Стоит их перечислить:
- Выпивать по 2−2,5 литра в день. Если уменьшить количество жидкости, то орган может выводить все шлаки из организма, а если выпивать больше, то орган может не справляться с выведением лишней жидкости. Это повлечет за собой появление отеков.
- Необходимо принимать настойки (на спирту или воде). Они улучшат обменные процессы в организме и поддержат работу органа.
- Принимать горячую ванну (при отсутствии онкологии и сердечно-сосудистых заболеваний). Это ускоряет кровообращение, а также расслабляет внутренние органы.
- Постоянные визиты к специалистам. При малейшем недомогании, человек обязан сообщать об этом врачу. Это избавляет от рецидива или перехода болезни в новую стадию.
- Пить алкоголь с больными органами запрещается.
Для удачного проведения лечения пациент должен придерживаться диеты и всех рекомендаций доктора.
Вернуться к оглавлению