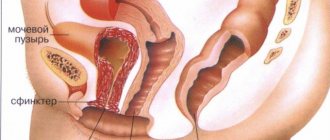
Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном — с 16-й недели.
Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Размер плода по неделям беременности
За девять месяцев беременности ваш ребенок проходит путь, на который человечеству потребовались миллионы лет. Его рост в материнской утробе — ускоренная версия эволюции человека, и наблюдать за тем, как растет кроха, очень интересно. Сегодня, когда появились такие методы обследования, как ультразвуковая диагностика, многие моменты внутриутробной жизни малыша, ранее скрытые от глаз других, стали очевидными, а потому появилась возможно узнать, как меняются размеры плода на протяжении всего срока гестации.
Как растет ребенок?
Рост малыша начинается уже через 12 часов после зачатия. Первые 12 часов формируется первая клетка его организма, которая даст начало всему остальному. Она называется зиготой. В ее формировании принимают участие материнская и отцовская половые клетки (яйцеклетка и сперматозоид). Они сливаются, обмениваются генетической информацией, отдают по 23 хромосомы, и уже через 12 часов, вы только представьте, внутри у женщины поселяется совершенно новый организм.
Уже на этом этапе клетка содержит всю информацию о будущем человеке — известно, какого пола родится малыш, какие у него будут глаза и уши, будет ли он высоким или низким, толстым или худым. Клетка содержит информацию о том, какие заболевания он унаследовал от предков, где у него будут расположены родинки, будет ли у него талант к музыке, спорту, науке, каким будет его психотип.
И первые дни после зачатия зигота усиленно дробится, не увеличиваясь в размерах. То есть количество клеток внутри одной клетки увеличивается, а общий размер клетки — нет. Приблизительно через неделю после зачатия малыш становится бластоцистой и прикрепляется к стенке матки, где ему и предстоит провести ближайшие девять месяцев.
Нужно отметить, что в первом триместре все эмбрионы растут приблизительно с одинаковой скоростью.
В этот период все силы крошечного организма брошены не на рост как таковой, а на формирование внутренних органов. Идут процессы эмбриогенеза — закладываются сердце, кишечник, позвоночник, головной мозг, мозжечок, почки, желудок, половые органы и так далее. С 10 недель малыш из эмбриона превращается именно в плод и является таковым до самых родов.
После окончания эмбриогенеза дети растут по-разному. У каждого имеется своя генетическая программа — одним суждено быть высокими, а другим — небольшими, одни будут пухленькими, а другие — худыми, влияет раса, этническая принадлежность, родительские гены и частично — пол ребенка. А потому размеры малыша в первом триместре — наиболее информативны для того, чтобы устанавливать по ним точный срок беременности.
Со второго триместра рост и прибавка веса становится главной задачей для ребенка в утробе матери. И темпы роста уже указывают на то, насколько благополучно чувствует себя кроха — хватает ли ему кислорода, питательных веществ, все ли у него хорошо.
Нормы по УЗИ — это фетометрия. Фетометрические показатели довольно условны, и в каждом конкретном случае они могут отличаться от среднестатистических, а потому всех детей под одну норму подогнать не представляется возможным. Все размеры, о которых мы будет говорить ниже — лишь усредненные, свойственные детям, согласно статистике.
Лечение гипоплазии
Пока плод находится в утробе матери, то никакого лечения не требуется. После рождения врач обязан оценить состояние новорожденного. Если вторая почка работает нормально и анализы в норме, то терапия не показана. Если жизнь ребенка под угрозой, тогда специалисты принимают срочные меры.
Гипоплазия почки плода не является приговором. Ребенок будет нормально расти и развиваться. При правильном образе жизни, исключающем чрезмерные нагрузки на одну почку, в будущем также проблем может не быть. Главное, не переохлаждаться и не допускать пиелонефритов.
Кроме того, наиболее точный результат УЗИ получают уже после родов. Многие диагнозы отсеиваются.
Какими бывают размерные показатели?
Первый размер, который врачи начинают определять, по данным ультразвуковой диагностики – это средний внутренний диаметр плодного яйца (СВД). После 8 недель у докторов появляется реальная возможность измерить и самого ребенка (эмбриона), но до этого срока единственным информативным показателем темпов его роста является именно расстояние между внутренними стенка плодной оболочки. Одновременно с этим фиксируют и размер желточного мешка.
Следующий размер — копчико-теменной (КТР). Как следует из названия, это расстояние от нижней точки копчика до верхней точки темени. Именно этот размер считается самым важным для установления точного срока гестации. По клиническим рекомендациям Минздрава допустимой считается погрешность всего в 3-4 дня.
С 13 недели беременности начинает измеряться бипариетальный размер головы (БПР). Это расстояние между внутренними точками теменных костей черепа в плоскости. И почти одновременно с этим начинает определяться и лобно-затылочный размер (ЛЗР) — расстояние от лобной кости до центра затылочной.
Костно-суставная система
Обследование костно-суставной системы плода имеет большое значение для более глубокого анализа развития плода. Визуализация мелких частей тела (верхних и нижних конечностей) удается с 12 недель, однако дифференциация трубчатых костей (плечевая, локтевая, лучевая, бедренная, большая и малая берцовая) возможна только с 14 недель, а с 24 недель возможно более глубокое исследование всей костно-суставной системы с ее центрами окостенения.
Следует отметить, что иногда бывает очень трудно дифференцировать трубчатые кости, имеющие схожую эхографическую картину (бедренная и плечевая кости, кости предплечья и голени, состоящие из двух длинных костей
). Для этого нужно детальное сканирование длины костей с определением их дистального и проксимального концов, пока не получится четкое изображение суставов. Довольно легко дифференцируются мелкие кости — кости кистей и стоп.
Существует определенная взаимосвязь между длиной бедренной кости и других трубчатых костей и гестационным возрастом плода. Некоторые авторы утверждают, что определение возраста плода по длине бедренной кости на 20% точнее, чем определение по БПР головки, что может быть использовано для диагностики гидроцефалии и микроцефалии. Но так как не всегда удается дифференцировать эти кости (особенно трудно они дифференцируются при малом количестве вод
), то БПР головки является основным и стабильным показателем для определения срока беременности.
Определение гестационного срока по длине трубчатых костей
Сегодня расскажу об одном пороке развития, который может проявить себя, а значит, может быть заподозрен уже на скрининге 1 триместра.
Prune Belly
— синдром включающий в себя целый ряд аномалий развития, среди которых выделяют три основные:
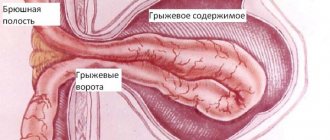
- слабость, недоразвитие передней брюшной стенки
- двусторонний крипторхизм
- аномалии мочеполового тракта
В поисках информации об этом синдроме, каких только вариаций переводов и произношений мне не попалось! И на итальянский манер Прунэ Бэлли, и с французским акцентом Прюно Белли, создавая у меня впечатление, что это имя и фамилия некоего учёного. А также синдром «подрезанного живота» и синдром «сливового живота», с-м Фрелиха (Frölich) и с-м Обринского. Prune — это английское слово, которое переводится как слива, хотя в данном контексте имелось в виду другое значение — чернослив, ввиду характерного морщинистого вида передней брюшной стенки, belly переводится как живот.
В русскоязычной литературе термин «черносливный живот» не используется, поэтому в дальнейшем буду использовать его английский вариант, думаю, так будет правильнее. Впервые этот вид дефекта брюшной стенки описал Frölich в 1839г., а термин Prune Belly предложил Osler в 1901г.
Несмотря на то, что именно характерный вид животика ребёнка является отличительной чертой этой аномалии, по которому, обычно, и ставится диагноз новорожденному, лежащие в его основе аномалии мочеполового тракта являются самым важным фактором, определяющим общую выживаемость. Различают широкий спектр тяжести проявлений внутри синдрома. Некоторые дети, с тяжёлыми респираторными и почечными нарушениями погибают в неонатальном периоде, в то время как у других изменения умеренные и поддаются коррекции. Выраженная дисплазия почек, маловодие и, как следствие, гипоплазия лёгких в 20% случаев приводит к антенатальной гибели плода и в 30% к прогрессирующей почечной недостаточности в первые два года жизни ребёнка. Ассоциированные с Prune Belly аномалии мочеполового тракта включают в себя
- гидронефроз
- извилистые расширенные мочеточники
- различной степени дисплазия почек
- увеличенный мочевой пузырь
Кроме того, могут быть вовлечены и другие системы: сердечно-сосудистая, опорно-двигательная, респираторная, желудочно-кишечный тракт.
В 95% случаев встречается у мальчиков, но похожие изменения, включающие отсутствие мышц передней брюшной стенки в сочетании с аномалиями мочеполовой системы, описаны и у девочек.
В качестве иллюстрации, предлагаю историю, найденную мною в свободном доступе на одном из форумов:
«Девочки, кому интересно у меня родился такой ребенок с синдромом Пруне Белли. Начну свой рассказ с того, что ни я, ни мой муж ничем не болеем, беременность протекала хорошо, краску я не нюхала, не пью, не курю, причина данной ситуации так и не найдена, ни у нас, ни в Америке. Да нас конечно огорчила такая ситуация, и если бы мне на сроке 12 недель сообщили об этом, я наверное бы прервала беременность, сейчас же у меня прекрасный ребенок, у которого периодически портятся анализы мочи, это сильно сказывается на почках, ему в будущем требуется операция на брюшную стенку, по поводу крипторхизма, а также по поводу порока сердца, у него плоскостопие, раньше было косолапие, но с 2х недельного возраста мы его гипсовали по методу Пансети, ножки исправились, он ведет себя как обычный ребенок, также лезут зубы садится, встает, ходит, гулит, ну в общем прекрасный малыш, правда делает это все с опозданием на 3-4 месяца. Знаю ребенка с таким же диагнозом как у нас, ему сделали в Англии операцию собрал порядка 4х миллионов рублей и все у него вроде хорошо, тьфу,тьфу,тьфу.
1. У нас малыш на сроке примерно 18 недель начал писить (это мы думали что мочевой уменьшился от того, что он начал писить, но не тут то было, на брюшине образовалась дырочка от сильного давления поэтому мочевой пузырь пришел в норму) мы радовались безмерно прыгали и бегал… недолго.2. На 20 неделе обнаружили проблемы с почками (двухсторонний гидронефроз), но тут же сказал, и что это лечится мол не переживайте3. На 24 неделе обнаружили косолапие (сказали что все нормально исправят, мальчикам даже мол оно идет)4. На 28 неделе крипторхизм…Набор всех этих показателей и есть Синдром Пруне Белли, но никто из узистов этого не сказал. Так вот, находила информацию в интернете, что кому-то на 12 неделях уже сказали, что у ребенка синдром Пруне Белли, узист увидел тонкую стенку живота у ребенка, у нас никто не видел
.»
Существует три основные эмбриологические теории возникновения этого синдрома:
Обструкция выходных отделов мочевого пузыря
Эта теория, предложенная ещё в 1903 году, была позднее обоснована путём воссоздания фенотипических изменений, характерных для Prune Belly, при обструкции мочеиспускательного канала плоду овцы на сроке 43-45 дней гестации. Согласно этой теории, все остальные изменения вторичны. Отсутствие оттока мочи из мочевого пузыря, приводит к значительному его увеличению, растяжению передней брюшной стенки, нарушению её кровоснабжения и атрофии, а также нарушает процесс опущения яичек в мошонку и приводит к формированию гидронефроза и расширению мочеточников. Однако у людей, обструкция мочеиспускательного канала при этом синдроме встречается в 10-20% случаев. Часть учёных считает, что обструкция может быть проходящей, другие утверждают, что обструкция встречается в самых тяжёлых формах Prune Belly. Согласно эмбриологии плода человека, такие изменения должны проявиться на сроке 13-15 недель, так как к этому времени начинает закрываться урахус и значительно увеличивается продукция мочи плодом. Не смотря на то, что эта теория достаточно убедительна, она не способна объяснить все изменения, ассоциированные с Prune Belly.
Теория мезодермальной задержки развития
Предполагается, что нарушения мочевыделительного тракта, могут быть объяснены аномальным развитием мезонефроса между 6-й и 10-й неделями. Изменения в развитии Вольфова протока приводят к гипоплазии простаты, замедлению развития простатической части уретры и клапан-подобной обструкции. Однако и эта теория не может включить в себя все аномалии, встречающиеся при данном синдроме.
Теория желточного мешка
Существует гипотеза о том, что при Prune Belly избыточный объём желточного мешка может приводить к аномалиям развития передней брюшной стенки, вследствие вовлечения большей части аллантоиса в формирование мочевого тракта.
Как же заподозрить синдром Prune Belly во время УЗИ?
Первое, что бросается в глаза – это мегацистис, т.е. значительное увеличение размеров мочевого пузыря, а также тонкая, растянутая и выпячивающаяся передняя брюшная стенка. В 10 -14 недель беременности диагноз мегацистис ставится при продольном размере мочевого пузыря, превышающем условный норматив 7 мм
. При размерах 8-12мм, в большинстве случаев происходит самостоятельная нормализация, но требуется динамическое наблюдение раз в 2 недели. Это, по-видимому, происходит из-за того, что формирование гладкомышечной мускулатуры и иннервации мочевого пузыря не заканчивается к 13-й неделе гестации и продолжается в последующие дни, что дает основание для саморазрешения проблемы в последующие недели внутриутробного развития плода. Увеличение размеров мочевого пузыря, расширение мочеточников и пиелоэктазия могут встречаться при синдроме мегацистис-мегауретер и при заднем уретральном клапане, но при этих состояниях количество околоплодных вод обычно остаётся нормальным, и нет такого истончения и выбухания передней брюшной стенки. Прогрессирование мегацистиса и маловодие – прогностически неблагоприятные признаки, говорящие об обструкции выходных отделов мочевого пузыря.
Однозначно поставить диагноз синдром Prune Belly в 11-13 недель не представляется возможным, он может быть лишь заподозрен, а основным диагнозом будет Мегацистис
, который, как я уже говорил, может быть при различных состояниях.
Что же делать?
Это Ваш ребёнок и выбор, как всегда, приходится делать именно Вам. Но иногда, очень важно, чтобы кто-то снял, принял на себя это бремя ответственности, бремя выбора, который вы должны сделать со своей, да и не только своей жизнью. Очень важно почувствовать, что только лучшее из решений будет принято здесь и сейчас. Вот рекомендации, опубликованные в статье «Пренатальное консультирование детским урологом и тактика принятия решений при диагностике синдрома «мегацистис» в первом триместре гестации» https://www.lvrach.ru/2015/01/15436142/ : «Учитывая, что «мегацистис» в 25–40% сочетается с хромосомной патологией, существенную роль для принятия решения о пролонгировании или прерывании беременности играют результаты генетических исследований. Большинство авторов сходятся во мнении, что клапаны задней уретры, а также prune-belle синдром не являются генетически наследуемой патологией, однако это не исключает возможность хромосомных поломок. A. W. Liao констатирует в 25% случаев наличие трисомии по 13-й и 18-й хромосоме при увеличении размеров мочевого пузыря от 7 до 15 мм у плодов 10–14 недель гестации.
Проведенный анализ диагностических мероприятий и исходов течения беременностей позволил разработать диагностический алгоритм, который предполагает обязательное кариотипирование плодного материала при наличии размеров пузыря в пределах 7–15 мм. При подтверждении нарушения кариотипа целесообразно прерывание беременности, в противном случае — динамическое наблюдение до появления убедительных маркеров прогноза диагностируемого состояния.
Значительное исходное увеличение пузыря ≥ 20–30 мм однозначно свидетельствует о выраженной обструкции нижних мочевых путей и не требует динамического наблюдения, целесообразно прерывание беременности.
Наличие расширения верхних мочевых путей не всегда дополняет синдром «мегацистис» в ранние сроки гестации (11–13 недель) и наиболее отчетливо определяется во втором и третьем триместрах гестации. Однако во всех случаях его наличие является фактором, отягощающим прогноз.
Таким образом, подводя итоги анализа литературных данных и результатов собственных наблюдений, очевидны несколько выводов:
- Комплекс мероприятий, входящих в ранний пренатальный скрининг 11–14 недель гестации (молекулярно-генетические и ультразвуковые маркеры ВПР и ХА), не позволяет определить вероятность наличия у плода ВПР мочевыделительной системы. Выделение группы риска плодов, угрожаемых по наличию врожденный патологии МВС, происходит на основании диагностики увеличенного продольного размера мочевого пузыря ≥ 7 мм, что трактуют как синдром мегацистис плода, и требует проведения тщательных диагностических мероприятий, позволяющих прогнозировать исход.
- Синдром «мегацистис плода» рассматривается как проявление выраженных нарушений уродинамики нижних мочевых путей анатомического или функционального генеза, лежащих в основе развития обструктивных нарушений верхних мочевых путей и диспластичного развития почечной паренхимы, включая ее кистозную дисплазию, что предопределяет декомпенсацию почечных функций и неблагоприятный исход.
- Комплекс диагностических процедур, уточняющих прогноз при выделении группы плодов с синдромом мегацистис, включает проведение кариотипирования плодного материала (ворсин хориона) при отсутствии расширения верхних мочевых путей и размерах пузыря ≤ 20 мм и прерывание беременности в случаях выявленной хромосомной патологии.
- Наличие увеличения мочевого пузыря ≥ 20 мм изолированно или при наличии расширений верхних мочевых путей является показанием для прерывания беременности.
- Пролонгирование беременности рекомендовано во всех случаях умеренного расширения пузыря в пределах 7–15 мм при отсутствии расширения верхних мочевых путей, положительной динамики наблюдения в течения 2–3 недель, восстановления размеров мочевого пузыря.
- Проведение диагностических мероприятий и выбор тактических решений должны проводиться при участии детского уролога, включая анте- и постнатальный этап динамического наблюдения и необходимого лечения.»
У некоторых женщин во время беременности могут появиться неприятные симптомы, свидетельствующие о том, что матка начала давить на мочевой пузырь. При этом пациентка очень часто посещает туалет и ощущает боль внизу живота. Рассмотрим, почему это происходит.
Свернуть
Патологии мочевого пузыря у плода: что можно определить на скрининговом УЗИ
Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном — с 16-й недели.
патологии мочевого пузыря у плода
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?fit=450%2C300&ssl=1?v=1572898551″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?fit=825%2C550&ssl=1?v=1572898551″ class=»alignnone size-large wp-image-9236″ src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda-825×550.jpg?resize=790%2C527″ alt=»патологии мочевого пузыря у плода» width=»790″ height=»527″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?w=825&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?w=450&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?w=768&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?w=900&ssl=1 900w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Профилактика
В медицинской практике не встречаются профилактические меры по предотвращению синдрома увеличенного мочевого пузыря у зародыша. Врачи советуют женщинам, планирующих зачать ребёнка, полноценно подготовиться: сдать все анализы, обследоваться у всех узких специалистов, пропить комплекс витаминов. При обнаружении любого заболевания обязательно начать лечение.
Беременным женщинам рекомендуют выполнять и соблюдать все предписания доктора, дабы избежать серьезных осложнений.
У мальчиков во время УЗИ диагностики можно наблюдать такое явление, как струя турбулентности в амниотическую жидкость. За счёт переполненного мочевого пузыря у плода легко принимают его за гидронефроз, кисту яичника, мультикистоз, мегацистис. Повторное обследование даёт точное описание органа.
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз — скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс — забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Причины возникновения патологии
Некоторые исследователи утверждают, что при обнаружении увеличенного мочевого пузыря у плода в первом триместре беременности, определить истинную причину его возникновения не удастся. Ученые выделяют две основные этиологические причины развития мегацистиса у плода:
- Нарушения уродинамики из-за обструкции уретры (фибростеноз, стриктуры, у зародышей мужского пола выражается клапанами задней уретры, а у женского — атрезией).
- Функциональная недостаточность оттока мочи (проявляется синдромами «мегацистис-мегауретер-микроколон» и Рrune-Belly).
На ранних терминах беременности диагноз увеличенного пузыря можно установить только по некоторым эхографическим признакам, потому что в этот период еще отсутствуют специфические показатели, с помощью которых можно дифференцировать внутриутробные пороки развития.
Диагноз «мегацистис-мегауретер-микроколон» чаще диагностируют у эмбрионов женского пола (4:1), а обструкции уретры и синдром Рrune-Belly — у мужского.
Обструкция детрузора (мышечной оболочки выгоняющей мочу) мочевика обусловлена блокированием или полным отсутствием сократительной функции, для которой характерны дегенеративные процессы, разреженная гладкая мускулатура, пролиферация фиброзной соединительной ткани и гиалиновых отложений.
Диагностирование симптома «замочной скважины», свойственного для клапанной обструкции уретры, и расширение просвета кишечника чаще происходит во второй половине беременности. Эти признаки указывают на развитие синдрома «мегацистис-мегауретер-микроколон».
Для плода с синдромом Рrune-Belly свойственна истонченная передняя стенка брюшины. Большинство исследователей предполагают, что, хотя, синдром Рrune-Belly и клапанная обструкция задней уретры не являются генетически обусловленными аномалиями, дальнейшее развитие хромосомных сбоев не исключается.
Мочевой пузырь плода
Камни почек плода — очень редкая патология. У взрослого человека на сканограммах они определяются как гиперэхогенньге образования овальной формы, дающие акустическую тень, если их толщина превышает 5 мм. У плода, в связи с небольшими размерами камей, акустическую течь за ними никогда не наблюдают. На сканограммах у плода они определяются как овальной формы гиперэхогенные образования, длина которых обычно составляет 3-5 мм, толщина — 2 -3 мм.
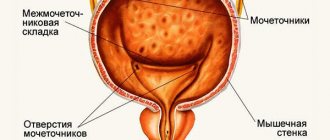
Мочевой пузырь плода на сканограммах начинают выявлять в 12-13 нед гестации. На поперечных сканограммах он определяется как круглое, а на продольных — как эхонегативное образование овальной формы с четкими ровными контурами, полностью лишенное внутренних эхоструктур.
Величина мочевого пузыря подвержена значительным индивидуальным колебаниям и зависит от степени его наполнения. Опорожнение мочевого пузыря происходит полностью или фракционно, т.е. по частям. В некоторых случаях в околоплодных водах в месте расположения половых органов можно наблюдать появление турбулентного потока, возникновение которого обусловлено опорожнением мочевого пузыря.
Аномалии мочевого пузыря и уретры встречают редко. В антенатальном периоде в основном наблюдают следующие пороки их развития: экстрофию мочевого пузыря, уретероцеле, атрезию уретры, клапан задней уретры, синдром pmne-bUy.
Экстрофия мочевого пузыря — врожденное заболевание, характеризующееся дефектом нижней брюшной стенки и отсутствием передней стенки мочевого пузыря. Данный порок развития встречают крайне редко — 1:45 000 новорожденных. У мальчиков этот порок часто сочетается с тотальной эписпадией, а у девочек — с аномалиями развития матки и влагалища. Основной эхографический признак экстрофии мочевого пузыря — отсутствие его изображения на сканограммах, в то время как размеры и структура почек остаются нормальными.
Количество околоплодных вод также не изменено. Диагноз экстрофии может быть поставлен уже в 16-18 нед беременности. Лечение только хирургическое. С учетом большого числа неудовлетворительных отдаленных результатов вопрос о целесообразности дальнейшего сохранения беременности необходимо решать совместно со специалистами, работающими в области детской урологии.
Уретероцеле чаще выявляют только в конце беременности и в основном при выраженном расширении мочеточника. В связи с тем, что данная патология почти всегда сопровождается пиелонефритом, уретритом и циститом. в ближайший период после рождения ребенка необходимо направить в специализированный стационар для дальнейшего обследования и лечения.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
– функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Мочевой пузырь плода
Камни почек плода — очень редкая патология. У взрослого человека на сканограммах они определяются как гиперэхогенньге образования овальной формы, дающие акустическую тень, если их толщина превышает 5 мм. У плода, в связи с небольшими размерами камей, акустическую течь за ними никогда не наблюдают. На сканограммах у плода они определяются как овальной формы гиперэхогенные образования, длина которых обычно составляет 3-5 мм, толщина — 2 -3 мм.
Мочевой пузырь плода на сканограммах начинают выявлять в 12-13 нед гестации. На поперечных сканограммах он определяется как круглое, а на продольных — как эхонегативное образование овальной формы с четкими ровными контурами, полностью лишенное внутренних эхоструктур.
Величина мочевого пузыря подвержена значительным индивидуальным колебаниям и зависит от степени его наполнения. Опорожнение мочевого пузыря происходит полностью или фракционно, т.е. по частям. В некоторых случаях в околоплодных водах в месте расположения половых органов можно наблюдать появление турбулентного потока, возникновение которого обусловлено опорожнением мочевого пузыря.
Аномалии мочевого пузыря и уретры встречают редко. В антенатальном периоде в основном наблюдают следующие пороки их развития: экстрофию мочевого пузыря, уретероцеле, атрезию уретры, клапан задней уретры, синдром pmne-bUy.
Экстрофия мочевого пузыря — врожденное заболевание, характеризующееся дефектом нижней брюшной стенки и отсутствием передней стенки мочевого пузыря. Данный порок развития встречают крайне редко — 1:45 000 новорожденных. У мальчиков этот порок часто сочетается с тотальной эписпадией, а у девочек — с аномалиями развития матки и влагалища. Основной эхографический признак экстрофии мочевого пузыря — отсутствие его изображения на сканограммах, в то время как размеры и структура почек остаются нормальными.
Количество околоплодных вод также не изменено. Диагноз экстрофии может быть поставлен уже в 16-18 нед беременности. Лечение только хирургическое. С учетом большого числа неудовлетворительных отдаленных результатов вопрос о целесообразности дальнейшего сохранения беременности необходимо решать совместно со специалистами, работающими в области детской урологии.
Уретероцеле чаще выявляют только в конце беременности и в основном при выраженном расширении мочеточника. В связи с тем, что данная патология почти всегда сопровождается пиелонефритом, уретритом и циститом. в ближайший период после рождения ребенка необходимо направить в специализированный стационар для дальнейшего обследования и лечения.
Атрезия уретры — крайне редкий порок развития. Основной эхографический признак данной патологии — резко выраженное увеличение мочевого пузыря при полном отсутствии околоплодных вод. Увеличение мочевого пузыря начинают выявлять с 14-15 нед беременности.
К концу II и началу III триместра беременности мочевой пузырь увеличивается настолько, что может заполнять всю брюшную полость. В свою очередь, это приводит к значительному увеличению живота.
В большинстве случаев при этом отмечают разной выраженности гидронефротическую трансформацию почек и расширение мочеточников. При атрезии уретры и двустороннем выраженном гидронефрозе показано прерывание беременности.
Половые органы плода
Проблема определения пола во время беременности в основном связана с желанием родителей узнать пол ребенка до наступления родов. Наука сделала определенные сдвиги в этом направлении, однако предложенные ранее методы являются инвазивными, их применение ограничено и небезопасно для плода. Еще в 1970 г. эту проблему изучали Garret и Robinzon. Le Lami в 1979 г. впервые продемонстрировал возможности УЗ в определении пола плода. Оказалось, что наиболее точно ответить на этот вопрос можно после 26 недель беременности, когда половые органы удается хорошо визуализировать.
Для хорошей визуализации генитальной зоны плода необходимы определенные благоприятные факторы, такие, как:
- головное предлежание плода;
- разведенное положение тазобедренных суставов;
- полный мочевой пузырь плода (основной ориентир);
- достаточное количество амниотических вод.
УЗ диагностика мужского пола: выявление ниже мочевого пузыря мошонки в виде округлого эхогенного образования, яичек и полового члена; для женского пола характерно выявление больших половых губ в виде двух эхогенных валиков, по середине которых проходит нижнее линейное эхо. Матка и яичник в норме не дифференцируются.
Мочевой пузырь у плода: формирование и его размеры по неделям
Формирование органа у плода начинается на 25−27 день беременности. В данный период из внутреннего зародышевого лепестка формируется мочеполовой синус. Окончательное формирование органа происходит, когда плод находится на 21−22 неделе развития. Норма размера — 8 мм. Аномалии мочевыделительной системы в большинстве случаев возникают из-за заболеваний хромосомного типа. Пороки, появившиеся в момент формирования, представлены ниже.
Дивертикул
Дивертикул характеризуется выпиранием стенки мочевого пузыря. Главным симптомом является двойное мочеиспускание. Патология возникает из-за неполноценности мышечного слоя. Для лечения используется хирургическое вмешательство, во время которого удаляется дивертикул. Врожденные дивертикулы чаще одиночны, реже бывают 2 или 3. Опорожнение мочи из дивертикула может быть полным или неполным. Маленькие дивертикулы без симптомов не требуют лечения.
Мегацистис и гипоплазия
Мегацистис — это порок, при котором увеличен мочевой пузырь. Своевременное обследование позволит поставить этот диагноз на начальных стадиях беременности и вовремя обнаружить увеличенный орган. При мегацистите мочевой больше стандартной нормы. Эта аномалия может информировать о наличии синдрома подрезанного живота, который чаще всего имеет неблагоприятный прогноз. Для начала лечения используется диагностирование — везикоцентез. Это анализ мочи плода, которую берут во время прокола стенки мочевого пузыря. Везикоцентез, проведенный на ранних сроках, уменьшает риск потери плода.
Гипоплазия характеризуется врожденным уменьшением мочевого пузыря, часто с почечной недостаточностью. Очень часто данную патологию путают с агенезией. Емкость органа составляет несколько миллилитров, что с момента рождения проявляется недержанием мочи. В зависимости от ситуации, проводится пластика или накладывание цистостомы.
Экстрофия, атрезия и агенезия
Экстрофия встречается у мужского пола чаще, чем у женского. Характеризуется отсутствием передней брюшной стенки мочевого пузыря или ее дефектом. Экстрофия на эхографической картине проявляется отсутствием мочевого пузыря на сканограмме, в то время, когда структура почек остается нормальной, без изменений количества амниотической жидкости. Лечение проводится только хирургическим путем.
Атрезия уретры — это редкий порок, при котором главными показателями являются увеличение, растяжение мочевого пузыря и недостаток амниотической жидкости. Мочевой пузырь плода может увеличиваться настолько, что это приводит к увеличению живота. При данной патологии показано прерывание беременности, при ее сохранении в большинстве случаев рождается мертвый ребенок или наблюдается тяжелая гипоплазия легких.
Агенезия — крайне редкая аномалия и характеризуется отсутствием развития органа. Рождаемость с этой патологией очень низкая. Это заболевание обычно сопровождается другими пороками, несовместимыми с внутриутробной жизнью. У новорожденных функция мочеиспускания сохранена, но присутствует постоянная частичная задержка мочи, а при пальпации выявляется растянутый мочевой пузырь.
Последствия
Как мы уже упоминали, уменьшенная почка работает как и та, которая нормальных размеров. Хотя ее производительность ниже. Ребенок не будет испытывать никаких симптомов. Лишь при очередном ультразвуковом исследовании данное отклонение будет заметно. Но здесь есть некоторый нюанс. Важно, чтобы вторая почка была полноценной.
В некоторых случаях возможно частые пиелонефриты у малышей. Следует вовремя купировать болезнь, чтобы нефроны не погибали. Иначе они заменяются соединительным материалом и с течением времени почка полностью утратит свою функцию.
Если сдавливается артерия почки, тогда будет диагностирована гипертензия.
Гипоплазия почек у плода — редкое состояние. При нем обе почки уменьшены, а правая — сильнее. В этом случае ребенку грозит почечная недостаточность. Необходимо будет регулярно следить за состоянием здоровья ребенка, сдавать анализы и стоять на учете у специалиста. К сожалению, при прогрессирующей патологии младенец может погибнуть.
УЗИ-диагностика мочевыделительной системы плода
Мочевой пузырь плода на УЗИ проявляется как тонкостенное образование в нижних участках туловища, имеющее округлую или грушевидную форму. Его размер увеличивается на протяжении беременности. Для оценки размера нужно учитывать возможность его опорожнения, полный он или нет Если эхотень отсутствует, нужно провести УЗИ через 30−40 минут. Врожденные патологии плода помогает диагностировать скрининговое УЗИ. Нормы показателей для определенного срока сравниваются с полученными при обследовании. По ощущениям оно не отличается от обычного ультразвукового обследования. Выявление аномалий мочевыделительной системы на поздних сроках может повлиять на тактику ведения беременности.
Диагностика
При появлении первых симптомов патологии рекомендовано обратиться за помощью к доктору. Специалист обследует пациента и соберет сбор анамнеза. Для подтверждения предварительно поставленного диагноза рекомендовано проводить эндоскопию или радиологические исследования.
Благодаря эндоскопии предоставляется возможность обследования органа изнутри. Также с его помощью обследуется чашечно-лоханочная система. Для постановки диагноза необходимо проведение ультразвукового исследования.
Некоторым пациентам рекомендуется проведение компьютерной томографии. Достаточно информативным диагностическим методом является магниторезонансная томография.