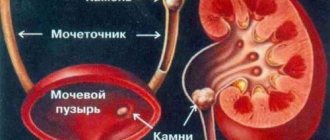
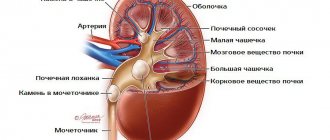
Кальцификация представляет собой аномальное накопление солей кальция в тканях организма: редкий, но иногда опасный для жизни синдром, вызванный кристаллизацией и откладыванием солей кальция в мелких кровеносных сосудах и мягких тканях организма. При нефрокальцинозе происходит диффузная кальцинация почечной паренхимы вследствие осаждения солей кальция в области почечного мозгового вещества.
В большинстве случаев причиной заболевания является нарушение в обмене веществ. Нефрокальциноз часто встречается у недоношенных новорожденных из-за того, что они рождаются с незрелой почкой.
Причины и симптоматика заболевания
В почках различаются первичные и вторичные кальцинаты. Подобным образом классифицируют нефрокальциноз – состояние, при котором в органе появляются образования.
Первичные кальцинаты появляются вследствие врожденных заболеваний и различных нарушений в развитии мочевыводящей системы. Этот процесс называют первичным нефрокальцинозом. Он поражает почечную паренхиму.
К нефрокальцинозу приводят:
- повышенное содержание в организме кальция;
- потеря кальция из костной системы;
- превышение содержания витамина D, регулирующего концентрацию кальция в крови.
Вторичные кальцинаты появляются после воспалительных заболеваний, особенно после туберкулеза почек, болезней щитовидной железы и других эндокринных нарушений.
Недолеченный пиелонефрит тоже приводит к камнеобразованию. При вторичном нефрокальцинозе происходит поражение рубцово-измененных тканей органа.
Вторичном нефрокальциноз возникает при:
- неправильном поступлении крови в кортикальный слой почки;
- ртутных отравлениях;
- радиационных облучениях;
- злоупотреблении диуретиками;
- нарушениях кислотно-щелочного баланса крови;
- туберкулезе почек;
- патологических изменениях в эндокринной системе.
Заболевание классифицируют по месту расположения образований в органе. Кортикальный нефрокальциноз проявляется изменением кортикального слоя, медуллярный – поражением участков почечных пирамид.
На ранних стадиях нефрокальциноз не дает знать о себе, тем более если образование появляется в одной почке. Его сложно выявить, потому что здоровая почка берет на себя функцию больной, таким образом создается видимость полного благополучия.
Опасность возникновения образований заключается в нарушении работы пораженного органа. Поэтому при обнаружении кальцинатов важно пройти комплексное всестороннее обследование.
Неправильное питание часто становится причиной развития нефрокальциноза.
https://youtu.be/https
://www.youtube.com/watch?v=Tgqsvu6ozD4
Киста с кальцинатами: насколько опасна?
Кистозное образование формируется в том случае, когда соли накапливаются в почечной паренхиме и здоровые клетки отмирают. В таком случае канальцы закупориваются и соединительная ткань разрастается, замещая паренхиму органа. При кисте с кальцинатами происходит воспалительная реакция и инфекционное поражение, провоцирующее недостаточность органа мочевыводящей системы. В среднем размер кисты составляет не более 0,5 см. Если вовремя не прооперировать пациента и не удалить кисту, то проявится нефросклероз.
Признаки болезни
Если конкременты не привели к нарушению работы органов мочевыделительной системы, то обнаружить их достаточно трудно. Чаще всего кальцинаты диагностируют случайно в результате прохождения ультразвукового исследования.
Симптомы болезни:
- частое мочеиспускание;
- появление в моче белка;
- постоянная жажда;
- запах ацетона изо рта;
- изменение цвета кожных покровов;
- отеки конечностей;
- боли в поясничном отделе;
- повышенное артериальное давление.
Больные жалуются на плохой аппетит, слабость и снижение работоспособности.
Крупные образования перекрывают просвет мочеточника, вызывая сильные боли и появление крови в моче. Почечная колика требует срочной госпитализации.
Нефрокальциноз может стать признаком онкологического заболевания. Но если образования единичные, то беспокоиться о вероятности онкологического заболевания не стоит.
Как избавиться от кальцинатов. Лечение
Что бы избежать осложнений следует лечить даже единичные кальциевые новообразования. Восстановление может занимать длительное время.
Главным фактором успешного лечения, является выявление основного источника заболевания. В зависимости от того, что показали лабораторные исследования, назначается антипаразитное, противовирусное, противовоспалительное или противораковое лечение.
При больших кальцинированных очагах показано хирургическое вмешательство. Микрокальцинат в мягких тканях легкого наблюдают в динамике и проводят профилактические меры по предотвращению развития туберкулеза и онкологического заболевания.
Диагностика, лечение и профилактика
Болезнь зачастую протекает без проявления каких-либо симптомов. Для диагностирования проводят ряд анализов и исследований.
Иногда образования обнаруживают при диагностике других заболеваний во время ультразвукового обследования. Рентген показывает сильно запущенную стадию нефрокальциноза. В некоторых случаях назначают пункционную биопсию тканей органа.
Кальцинат паренхимы правой почки
Если обнаружен кальцинат в почке, лечение уделяет много внимания устранению причин нарушения обменных процессов в организме. Удаление образований хирургическим путем неэффективно. Иногда проблему сопровождают инфекционные и воспалительные процессы в мочевыделительной системе. Тогда терапия направлена на лечение этих проявлений.
При изменении состава мочи и отсутствии других проявлений больному в лечении рекомендуют ограничиться специальной диетой, приемом витаминов.
Следует исключить из рациона продукты, богатые кальцием, такие как сыр, а также петрушка, бобовые, пшеничная крупа, сгущенное молоко, черный хлеб, капуста.
При запущенном течении болезни лечение включает прием болеутоляющих препаратов и лекарств по улучшению деятельности органа.
Терапевтический курс направлен на лечение таких дисфункций, как пиелонефрит, артериальная гипертензия.
Детям и взрослым назначают одинаковое лечение.
В случае нарушения баланса кальция и магния назначаются внутривенные введения солевых растворов. Запущенное состояние больного требует процедуры гемодиализа или пересадки органа.
Двигательная активность поможет улучшить отток мочи, вместе с которой будут удаляться и ненужные образования. Следует исключить прием лекарств, оказывающих негативное воздействие на орган, предварительно проконсультировавшись с доктором.
Прогноз заболевания весьма благоприятный. Но, если заболевание диагностировано слишком поздно, это может привести к серьезному нарушению работы почек.
При обнаружении кальцинатов запрещена работа на вредных производствах и в горячих цехах.
Народная медицина в лечении образований в почках
Березовый сок – лекарство, которое не имеет противопоказаний для лечения заболеваний почек.
Он отлично выводит соли. Сок консервируют с медом и лимонной кислотой для того, чтобы можно было его употреблять круглый год.
Сильнейший мочегонный эффект имеют березовые почки. Пять граммов заливают одним стаканом кипятка, настаивают и пьют в течение дня по одной трети стакана. Помогает от солей и трава медвежье ушко.
Для приготовления настоя берут одну часть травы и сорок частей кипятка. Принимают настой три раза в день по двадцать миллилитров.
Виде по теме
УЗИ раннего нефрокальциноза почек:
Итак, при раннем диагностировании кальцинатов их можно без труда вылечить народными средствами и соблюдением диеты. Но бессимптомное протекание болезни приводит к сбою в работе не только почек, но и всей мочевыделительной системы: развитию почечной недостаточности и уремии. Если диагностировано большое количество образований, это может говорить о наличии онкологического заболевания. Профилактика заболевания заключается в регулярных осмотрах врача-нефролога, рациональном питании и соблюдении норм здорового образа жизни.
Кальцинаты в почках, или нефрокальциноз – это отложение солей кальция в паренхиме парного органа. Данная патология носит диффузный (распространенный) характер, сопровождается воспалительными и склеротическими процессами, что при отсутствии лечения приводит к хронической почечной недостаточности.
Какое лечение назначается при нефрокальцинозе
Лечение направлено на устранение факторов, способствующих развитию кальциноза почек. Проводятся следующие лечебные мероприятия:
- курс внутривенных капельниц с растворами, которые должны изменить баланс в сторону щелочной или кислой среды;
- прием витамина В;
- лечение имеющихся в организме сопутствующих патологий, например, пиелонефрита, МКБ, почечной недостаточности и проблем с сердечно-сосудистой системой;
- курс лечения гормональными препаратами;
- для нормализации концентрации в крови калия проводится курс внутривенных инъекций растворов магния сульфата и натрия фосфата;
- в экстренных, тяжелых случаях проводится процедура гемодиализа, при которой осуществляется очистка крови в обход почек;
- при отказе почек требуется пересадка органа.
Врач назначит необходимое лечение
После нормализации уровня кальция в организме следует при помощи диеты и правильного питания поддерживать достигнутые результаты. Это поможет снять излишнюю нагрузку с почек, улучшить самочувствие пациента и избежать рецидива заболевания.
Что делать, если обнаружены кальцинаты в почках
В первую очередь необходимо выявить и устранить причину, которая привела к такому патологическому состоянию.
В зависимости от таковой кальциноз классифицируют на первичный, который развивается в здоровых тканях, и вторичный, образующийся в пораженном и патологически измененном органе.
Первичный нефрокальциноз
Данная патология не является самостоятельным заболеванием. Скорее о ней можно говорить, как о симптоме болезни, которая сопровождается нарушением кальциево-фосфорного обмена с развитием гиперкальциемии (чрезмерно высокий уровень кальция в крови) и гиперкальциурии (активное выведение кальция вместе с уриной).
Зачастую причины первичной формы скрываются в следующих патологиях:
- Слишком большое поступление вещества в организм, например, при диете, обогащенной этим элементом, приеме подобных препаратов;
- Поражение костных тканей с выходом солей кальция из таковых в кровь (пр. остеопороз, костные опухоли, метастазы в костях);
- Злокачественные новообразования, способные продуцировать парагормон;
- Нарушения выведения данного элемента из организма (пр. патологии почек, гормональные болезни);
- Заболевания парного органа, сопровождающиеся нарушением функции почечных канальцев, отвечающих за выделение ионов кальция в урину (пр. врожденные или приобретенные тубулопатии);
- Избыток витамина Д, который ведет к гиперкальциемии;
- Саркоидоз;
- Гиперпаратиреоз – чрезмерно активная выработка паратгормона паращитовидными железами. В основном данная патология развивается из-за опухоли железы.
Вторичная форма возникает при некрозе тканей почек, нарушении кровообращения (пр. при тромбозе, атеросклерозе, эмболии почечных артерий), радиационном поражении, интоксикации ртутными соединениями, приеме фенацетина, амфотерицина В, сульфаниламидных, тиазидных, антраниловых и этакриновых препаратов.
Как происходит отложение солей кальция
За его обмен отвечает 3 вещества: витамин Д, паратгормон, кальцитонин. Он хранится в костях, а при необходимости поступает в кровь.
Витамин Д поступает в организм вместе с едой, а также образуется в слоях кожи под воздействием ультрафиолета. Он увеличивает концентрацию кальция в крови несколькими путями: активизируя активность его всасывания кишечником, повышением реабсорбции ионов в почках, усилением резорбции из костей. Если его слишком много, значит, возникает и кальциноз.
Паратгормон продуцируют паращитовидные железы. Его выработка регулируется кальцием – при высоком содержании последнего синтез гормона снижается и, соответственно, наоборот.
Паратгормон ведет к кальцинозу следующими путями: вымыванием элемента из костей; увеличением реабсорбции в почках; активизацией синтеза витамина Д; усилением всасывания в кишечнике. То есть при повышении концентрации паратгормона развивается гиперкальциемия и нефрокальциноз. Кальцитонин – гормон щитовидной железы. Он снижает концентрацию элемента, подавляя процесс резорбции в костных тканях; тормозя обратное всасывание ионов, что приводит к их выделению с мочой.
Киста почки, образующаяся с кальцинатами
Из-за воздействия одной из вышеперечисленных причин активизируется приток кальция к почкам. Парный орган не может постоянно выносить такую повышенную нагрузку, что в итоге ведет к накоплению последнего в почечной паренхиме. Когда его слишком много внутри эпителиальных клеток, выстилающих почечные канальцы, развиваются дистрофические процессы, отмирают клетки, отложения возникают уже внутри самих канальцев.
Такие патологические процессы приводят к образованию своеобразных цилиндров, закупоривающих канальцы полностью, в связи с чем последние перестают функционировать. Отложения провоцируют рост соединительной ткани, которая замещает функционирующую паренхиму органа.
В итоге киста приводит к сморщиванию пек, их недостаточности, нефросклерозу. А на фоне перечисленных патологий развиваются воспалительные и инфекционные заболевания (пр. пиелонефрит, мочекаменная болезнь), что еще больше усугубляет состояние здоровья и ведет к прогрессированию недостаточности.
Симптомы наличия патологии
Клиническая картина данного состояния сочетается с признаками основного заболевания и включает такие проявления:
- Общая слабость, сонливость, быстрая утомляемость, плохая концентрация внимания, депрессивные состояния;
- Слабость мышц, суставные, костные и мышечные боли;
- Отсутствие аппетита, тошнота, рвота, запор, панкреатит, спастические боли живота;
- Жажда и постоянная сухость во рту;
- Аритмия, сердечные боли, гипертония;
- Проявления мочекаменной болезни, пиелонефриты, боль в пояснице, признаки недостаточности и других заболеваний почек;
- При необратимом патологическом процессе – отеки, повышенное артериальное давление, протеинурия.
Постановка диагноза
Чем раньше выявить патологию, тем выше шансы на сохранение функции органа. На ранних стадиях самым эффективным методом диагностики является пункционная биопсия, потому что патологически изменения еще не видны на УЗИ и на рентгене.
Рентгенография может показать только запущенное заболевание, когда паренхима уже достаточно пострадала. Иногда заподозрить недуг можно с помощью УЗИ, но в данном случае необходимо дифференцировать диагноз от губчатой почки.
Помимо этого, в обязательном порядке необходимо делать анализ крови на концентрацию кальция, а также аналогичный анализ мочи. Понадобится и исследование на уровень паратгормона, витамина Д.
Конечно же, в комплекс диагностики включены и общий/биохимический анализ крови и урины. Врач может назначить дополнительные исследования, если причину патологии не удается установить перечисленными методами.
Лечение кальцинатов, обнаруженных в почках
Терапия в первую очередь направляется на устранение первопричины заболевания.
Чтобы нормализовать уровень кальция, прибегают к следующим мероприятиям:
- Применение раствора гидрокарбоната натрия и цитрата;
- При ацидозе введение цитрата/аспарагината калия (смещение баланса в кислую сторону) или аммония/хлорида натрия при алкалозе (при смещении в щелочную сторону);
- Прием витаминов группы В;
- Диета, которая предполагает ограничение поступления его ионов в организм;
- Гемодиализ при наступившем кризе и появлении угрозы остановки сердца;
- Лечение сопутствующих патологий (пиелонефрита, мочекаменной болезни, недостаточности, артериального давления);
- При запущенном процесс требуется программный гемодиализ или пересадка органа.
Диета, которая назначается при кальцинатах в почках
Чтобы снизить поступление данного вещества в организм, нужно ограничить в рационе следующие продукты: семена мака, кунжута, подсолнуха, твердый сыр, пшеничные отруби, халва, плавленый сыр, брынза, чай, дрожжи, сгущенное молоко, миндаль, семена горчицы, пшеничная крупа, саго, мускатный и грецкий орех, фисташки, петрушка, укроп, нут, чеснок, молоко, фасоль, творог, сметана, овсянка, горох, сливки, овсянка, капуста, черный хлеб. Выздоровление зависит от стадии патологии и методов терапии.
Как правило, на начальных этапах развития лечение весьма эффективно позволяет справиться с недугом.
Но при прогрессировании, развитии недостаточности высока вероятность развития тяжелых осложнений, которые без гемодиализа и пересадки приводят к летальному исходу.
Нефрокальциноз почек – метаболический синдром, в основе которого лежит отмирание почечных клубочков и оседание в участках некротизированой ткани солей кальция. По своей консистенции кальцинаты имитируют конкременты, возникающие при мочекаменной болезни, но в отличие от них, они располагаются непосредственно в паренхиме органа мочевыделения. Хотя такая патология чаще встречается у пожилых пациентов, диагностируется она у лиц всех возрастов. Почему появляются кальцинаты в почках, признаками какого заболевания они могут стать, и как лечить такое обменное нарушение в организме: попробуем разобраться.
Симптомы наличия патологии
Клиническая картина данного состояния сочетается с признаками основного заболевания и включает такие проявления:
- Общая слабость, сонливость, быстрая утомляемость, плохая концентрация внимания, депрессивные состояния;
- Слабость мышц, суставные, костные и мышечные боли;
- Отсутствие аппетита, тошнота, рвота, запор, панкреатит, спастические боли живота;
- Жажда и постоянная сухость во рту;
- Аритмия, сердечные боли, гипертония;
- Проявления мочекаменной болезни, пиелонефриты, боль в пояснице, признаки недостаточности и других заболеваний почек;
- При необратимом патологическом процессе – отеки, повышенное артериальное давление, протеинурия.
Причины появления кальцинатов в почках
Существует несколько причин развития нефрокальциноза. Они делятся на первичные и вторичные. Первичные связаны с заболеваниями органов мочевыделения, сопровождающимися нарушением фильтрации в почечных клубочках. Вторичный нефрокальциноз – следствие ишемического некроза или склероза почечной ткани, нарушения обмена веществ в организме, сосудистых заболеваний.
Чаще всего кальцинаты в почках развиваются при:
- инфекционно-воспалительных процессах в почках (пиелонефрите, гломерулонефрите);
- хронической почечной недостаточности;
- тубулопатиях;
- злокачественных новообразованиях;
- отравлении некоторыми токсическими веществами (например, вдыхании паров ртути);
- внутриутробных инфекциях;
- нарушениях плацентарного кровообращения в системе «мать-ребенок»;
- базедовой болезни – диффузном токсическом зобе;
- гиповитаминозе Д;
- избытке белка в рационе;
- беременности.
В патогенезе развития синдрома выделяют три основных момента, связанных с усиленной реабсорбцией (обратным всасыванием) кальция в почках, вымыванием макроэлемента из костей и его активным всасыванием в кишечнике.
Клинические проявления: как распознать болезнь на ранней стадии
На начальной стадии, когда кальцификаты ещё не снижают фильтрационные возможности органа и не вызывают полную или частичную закупорку мочеточника, нефрокальциноз протекает бессимптомно.
Позже у больных развиваются следующие признаки:
- ухудшение самочувствия, слабость, упадок сил;
- снижение работоспособности;
- головокружение;
- отсутствие аппетита;
- бессонница;
- суставные боли;
- кожный зуд;
- появление в моче прозрачной слизи;
- диспепсические явления, вызванные нарушением работы желудочно-кишечного тракта.
Увеличение количества и размеров кальцинатов приводит к прогрессирующему ухудшению состояния. На первый план выступают жалобы на:
- тянущие, ноющие боли в пояснице;
- жажду;
- бледность, желтушность кожных покровов;
- частые позывы к мочеиспусканию;
- увеличение объема выделяемой урины за сутки;
- повышение артериального давления;
- отеки, локализующиеся на руках и ногах;
- появление неприятного, «ацетонового» запаха изо рта.
Опасность нефрокальциноза заключается в его влиянии на функции органов мочевыделения. Отложение солей кальция в почечной ткани вызывает грубые нарушения водно-солевого баланса в организме. Нередко мигрирующий по мочевыводящим путям кальцинат становится причиной нарушения физиологического оттока мочи. Кроме того, множественные участки поражения являются признаком злокачественного образования в почках.
Методы диагностики
Диагностировать почечные кальцинаты можно на основании характерной клинической картины, а также лабораторных и инструментальных данных. В стандартный план обследования пациентов входит:
- Сбор жалоб и анамнеза.
- Общий врачебный осмотр, пальпация брюшной полости и почек, определение симптома поколачивания.
- Измерение артериального давления.
- Лабораторные тесты – ОАК, ОАМ, биохимический анализ крови.
- Инструментальные тесты — УЗИ почек, общее рентгенологическое исследование и урография с контрастным веществом, КТ, МРТ, биопсия почки (по показаниям).
А как лечить кальцинаты в почках? Терапия этого обменного нарушения должна быть комплексной, направленной на одну из главных причин – высокий уровень кальция в крови.
Лечебное питание и образ жизни
Все пациенты с нефрокальцинозом должны придерживаться лечебного стола №7. Диета подразумевает исключение из рациона продуктов, богатых витамином Д (улучшает всасывание кальция):
- капуста;
- семечки подсолнуха;
- кунжут;
- грецкий орех;
- миндаль;
- халва;
- черный и белый хлеб;
- бобовые;
- молоко и молочные продукты.
Рекомендации по ведению образа жизни включают отказ от вредных привычек, физическую активность, занятия лечебной физкультурой. Эти мероприятия улучшат отток переработанной жидкости по мочевыводящим путям и снизят риск образования новых кальцинатов.
Большую роль в формировании заболевания играет действие токсических веществ, поэтому по возможности следует отказаться от работы на вредном производстве.
Что предлагает официальная медицина?
Все больные с нефрокальцинозом лечатся в поликлинике по месту жительства. Обычно назначаются следующие медикаментозные средства:
- хлорид натрия – для увеличения объема ОЦК и выведения избытка кальция из организма;
- гидрокарбонат/цитрат натрия – для нормализации щелочной среды;
- цитрат калия – для нормализации кислотной среды.
Рецепты народной медицины
Лечение народными средствами можно использовать в качестве дополнительной терапии. Хорошо зарекомендовали себя рецепты на основе:
- толокнянки;
- берёзовых почек;
- пустырника;
- коры дуба;
- лаврового листа.
К сожалению, активных мер профилактики нефрокальциноза до сегодняшнего дня не разработано. Рекомендуется следить за здоровьем почек и организма в целом, своевременно проходить лечение по поводу обменных заболеваний. Немаловажную роль в предотвращении заболевания играют сбалансированное питание и достаточная физическая активность.
Почки – очень уязвимый орган к воздействию различных повреждений, инфекций. От стабильности их работы зависит нормальное функционирование всего организма. Благодаря почкам происходит фильтрация и выведение лишних веществ, химических соединений.
Когда нарушаются обменные процессы, выделительная и фильтрационная функция почек ухудшается. В паренхиме органа начинают оседать различные соли, в том числе кальциевые – кальцинаты. Они являются самыми распространенными образованиями, которые формируются в области инфильтрационных воспалений, представляют собой симбиоз омертвевших тканей почек и солей кальция. Обнаружить кальцинаты можно как у взрослых, так и у детей.
Механизм формирования кальцинатов
Соли из организма выводятся с уриной. При нарушенном обмене веществ они начинают накапливаться в почках. Если на начальном этапе формирования не устранить их образование, постепенно из солей образуются камни. Отложение солей кальция вызывает образование кальцинатов и развитие нефрокальциноза.
За обмен кальция ответственность несут 3 компонента:
Кальций находится в костях, в случае необходимости поступает в кровяное русло. Витамин Д можно получить вместе с продуктами питания, а также под воздействием ультрафиолетовых лучей солнца, которые стимулируют его синтез в слоях кожи. Именно благодаря витамину Д повышается концентрация кальция в крови, усиливается его ресорбцию из костей, а также повышается всасываемость кишечником. Если кальция поступает в избытке, развивается кальциноз.
Паратгормон вырабатывается паращитовидными железами. Этот процесс регулируется кальцием. Если его становится в избытке, синтез паратгормона снижается, а если не хватает – увеличивается. То есть, увеличение концентрации данного гормона вызывает гиперкальцемию и нефрокальциноз.
Кальцитонин – гормон, который синтезируется щитовидной железой. Он влияет на снижение концентрации кальция, подавляя его резорбцию в костях, тормозя обратное всасывание ионов, которые выводятся с мочой.
Узнайте о симптомах шеечного цистита у женщин и о вариантах терапии заболевания.
Перечень напитков и продуктов питания с мочегонным эффектом можно увидеть в этой статье.
Профилактические меры
Основных принципов профилактики кальциноза нет, так как существует очень много причин появления патологического процесса.
Но врачи советуют проводить своевременное и комплексное лечение воспалительных и инфекционных болезней.
Нужно следить за питанием, потребляя качественные продукты и контролируя состав питьевой воды. Также нужно вести активный образ жизни.
Срок выздоровления зависит от стадии патологического процесса.
В основном на начальных этапах терапия становится эффективной, но при развитии почечной недостаточности и прогрессировании могут развиваться тяжелые осложнения с появлением уремии, что без операции могут привести к смерти.
Классификация
Формирование кальцинатов в почках может быть:
- Первичным – наблюдается при врожденных заболеваниях мочевыводящих органов с поражением почечных канальцев. Кальций выпадает в области сосочков, что вызывает снижение фильтрационной функции почек. Развивается первичный нефрокальциноз.
- Вторичным – камни в почках образуются на фоне других заболеваний (туберкулеза почек, нарушений работы щитовидной железы, опухолевых образований). Иногда вторичный нефрокальциноз развивается на фоне отравления ртутью или при передозировке лекарствами. Кальциевые соли могут откладываться во всех отделах нефрона.
Причины возникновения
Вызвать кальциноз почек могут разные факторы. Наличие камней сигнализируют о патологических процессах в организме.
Причины образования кальцинатов:
- чрезмерное поступление в организм кальция с едой, приемом препаратов;
- поражения костной системы, при которых соли кальция из костей выводятся в кровь (остеопороз, опухоли);
- новообразования, вызывающие усиленный синтез паратгормона;
- нарушение выведения кальция из организма;
- гиперкальцемия из-за переизбытка витамина Д;
- патологии почечных канальцев, которые препятствуют выведению ионов кальция;
- заболевания почек (пиелонефрит, гломерулонефрит, туберкулез);
- болезни эндокринной системы;
- интоксикация химическими веществами, лекарствами;
- тромбоз, атеросклероз, вызывающие нарушение кровотока.
Образование кисты с кальцинатами
При воздействии благоприятных факторов поступление кальция к почкам активизируется. Постоянно находиться в таком усиленном режиме работы и переносить нагрузку орган не может. Поэтому кальций начинает постоянно скапливаться в паренхиме. Когда его количество очень большое, почечные канальцы выстилаются полностью, происходит отмирание клеток, ткани атрофируются.
В процессе этих патологических явлений образуются цилиндры, которые полностью закупоривают канальцы, теряется их функциональность. Растет соединительная ткань, замещающая собой паренхиму. Образуется киста почки, которая вызывает сморщивание парного органа, нефросклероз. На их фоне развиваются инфекции и воспаления, что ухудшает состояние здоровья, впоследствии приводит к почечной недостаточности.
Профилактические меры
Своевременное обследование и диагностика помогут предотвратить многие проблемы с обменными процессами в организме. Питание должно быть сбалансированным, с учетом индивидуальных потребностей и медицинских показаний.
Если приходится лечить патологии почек и мочевыводящих путей, нужно ограничить бытовые и производственные нагрузки, соблюдать правильный режим работы и отдыха.
При активном образе жизни и физических занятиях укрепляется иммунитет и общее состояние организма, реже бывают застойные явления в мочевыводящей системе.
Почки являются уязвимым органом, который чувствителен к различным инфекциям, повреждениям и простуде.
Поэтому требуется постоянно контролировать их здоровье и при появлении каких-либо проблем сразу заниматься лечением.
Почки выводят из организма с мочой все лишние вещества, очищая его от неблагоприятных соединений, поэтому важна стабильность их работы.
Специалисты рекомендуют периодически проходить плановые анализы и ультразвуковое исследование почек.
Симптоматика
В самом начале развития нефрокальциноза наличие кальцинатов может не проявляться внешними симптомами, особенно при одностороннем патологическом процессе. Если кальциевые отложения не влияют на работу мочевыделительных органов, то диагностировать их сложно. Обнаруживают обычно кальцинаты случайным образом при УЗИ почек.
Постепенно начинают проявляться симптомы нефрокальциноза:
- частое и обильное мочеиспускание;
- белок в моче;
- гематурия;
- тянущие и ноющие боли в поясничном отделе;
- слабость;
- сонливость;
- быстрая утомляемость;
- плохой аппетит;
- сбои в работе ЖКТ (метеоризм, тошнота, рвота);
- головокружение;
- отечность конечностей;
- артериальная гипертензия;
- жажда.
Вследствие обструкции мочеточника может быть приступ почечной колики.
Наличие кальцинатов в почках опасно тем, что они влияют на функциональность органа. Сами по себе камни не опасны, но когда они достигают больших размеров и начинают мигрировать по мочевыводящим путям, могут вызывать различные проблемы. Нарушается баланс воды и солей в организме.
Отложение кальция в молочной железе
Пальпаторно выявить эти образования в молочной железе невозможно, но зато они отлично видны при таком исследовании, как маммография. Наличие кальцинатов – это не всегда подозрение на злокачественуую опухоль, а скорее наоборот – в 80% всех случаев эти образования говорят о присутствии доброкачественного опухолевого процесса.
Если это так, то сами эти участки никак не лечатся, а лечение проводят только для выявленного опухолевидного образования. Однако бывает и так, что диагностированные единичные кальцинаты не являются признаком опухоли молочной железы, которую просто не находят при дальнейшей диагностике.
В некоторых случаях могут быть диагностированы заболевания, которые приводят к отложению кальция в мягких тканях, чаще всего это фиброзно-кистозная мастопатия и различные аденозы. Сами же кальцинаты никогда не удаляют при помощи хирургического вмешательства, однако стоит помнить, что такие образования могут появиться и в районе других органов.
Диагностика
Наличие солей кальция легко обнаружить в общем анализе мочи. Его назначают всегда при подозрении на камни в почках. Дополнительно врач назначает исследование крови на концентрацию витамина Д и паратгормона.
Чтобы уточнить диагноз, проводят инструментальные исследования:
- УЗИ почки;
- обзорную рентгенографию;
- МРТ;
- биопсию.
Рентген дает возможность визуализировать кальцинаты из-за их схожести по структуре к кости. Они отчетливо выделяются на фоне паренхимы. УЗИ не всегда дает исчерпывающую информацию о камнях. Мелкие образования могут остаться не выявленными. Более детальную картину дают МРТ и КТ.
Постановка диагноза
- Чем раньше выявить патологию, тем выше шансы на сохранение функции органа. На ранних стадиях самым эффективным методом диагностики является пункционная биопсия, потому что патологически изменения еще не видны на УЗИ и на рентгене.
- Рентгенография может показать только запущенное заболевание, когда паренхима уже достаточно пострадала. Иногда заподозрить недуг можно с помощью УЗИ, но в данном случае необходимо дифференцировать диагноз от губчатой почки.
- Помимо этого, в обязательном порядке необходимо делать анализ крови на концентрацию кальция, а также аналогичный анализ мочи. Понадобится и исследование на уровень паратгормона, витамина D.
- Конечно же, в комплекс диагностики включены и общий/биохимический анализ крови и урины. Врач может назначить дополнительные исследования, если причину патологии не удается установить перечисленными методами.
Общие правила и методы лечения
Тактика лечения нефрокальциноза зависит от клинической картины, степени поражения почки, стадии патологического процесса. В первую очередь, нужно снизить концентрацию кальция в крови, что становится первопричиной процесса камнеобразования. Если кальцинаты обнаружить на раннем этапе их формирования, достаточно только скорректировать образ жизни и питание, чтобы остановить патологический процесс. Если нефрокальциноз возник на фоне желудочных, эндокринных, почечных и других патологий, необходимо предпринять меры для их лечения. Может потребоваться консультация других специалистов (гастроэнтеролога, эндокринолога).
Узнайте о полезных свойствах ромашки для почек и о правилах применения лечебной травы.
Относительная плотность мочи повышена: что это значит и как скорректировать показатели? Ответ прочтите по этому адресу.
Перейдите по адресу https://vseopochkah.com/bolezni/pielonefrit/ostryj.html и ознакомьтесь с информацией о правилах питания и соблюдения диеты при остром пиелонефрите.
Диета и правила питания
Правильное питание занимает при кальцинатах первостепенное значение. Его задача – снизить потребление продуктов, богатых кальцием и витамина Д.
Из рациона необходимо исключить:
- семечки подсолнуха и продукты с ними;
- капуста;
- бобы;
- кунжут;
- грецкие орехи;
- миндаль;
- молоко;
- укроп.
Рекомендуется обогатить меню пищей с большим содержанием магния. При кальцинатах обычно назначают лечебный стол №7.
Медикаментозные препараты
Чтобы нормализовать концентрацию кальция, нужно использовать лекарственную терапию, которая включает:
- цитрат и гидрокарбонат натрия;
- NaCl для изменения баланса в сторону ощелачивания;
- аспарагинат калия для нормализации баланса в сторону окисления;
- витамины группы В.
- при критическом повышении в крови Ca вводят сульфат магния, фосфат натрия в/в.
Если процесс кальцинизации запущен и прогрессирует почечная недостаточность, может быть назначено внепочечное очищение крови (гемодиализ). В крайнем случае прибегают к нефроэктомии и пересадке почки.
Народные средства и рецепты
На этапе начального формирования кальцинатов можно прибегнуть к рецептам народной медицины для очищения почек от солей. Применение любого средства нужно согласовать с врачом.
Проверенные рецепты:
- Залить 1 ложку льняных семечек стаканом воды. Вскипятить и пить в течение 2 дней каждые 2 часа по 50 мл. Можно добавлять в отвар немного лимонного сока.
- Залить 1 ложку шиповника 200 мл кипятка. Дать отстояться, пить вместо чая трижды в день после еды.
- Взять по 2 чайных ложки кукурузных рылец и листьев березы, по 1 ч. ложке корня лопуха и стальника. Залить стаканом кипятка, 1 час настоять. Принимать по 1 ложке трижды в сутки.
Что можно и нужно сделать?
Основной целью лечения является устранение факторов, которые провоцируют кальциноз почек.
Для нормализации объема кальция используются следующие методы:
- вводится цитрата и гидрокарбоната натрия;
- при алкалозе назначается хлорид (аммоний) натрия (для изменения баланса к щелочной среде), при ацидозе вводится аспарагинат (цитрат) калия (для изменения баланса к кислой среде);
- витамины группы В;
- питание с ограниченным поступлением в организм ионов кальция.
Профилактика отложения солей
Поскольку соли кальция могут откладываться в почках по разным причинам, единой профилактической схемы предотвратить патологический процесс не существует.
Чтобы снизить риск камнеобразования, необходимо соблюдать следующие рекомендации:
- сбалансировать питание;
- вовремя лечить инфекционные и воспалительные заболевания;
- пить чистую воду;
- не допускать застойных процессов в мочевыводящих органах, больше двигаться.
Камни кальцинаты в почках: как избежать их появления? Видео — рекомендации специалиста и важные правила, которые должен знать каждый:
Особенности диетотерапии
При кальцинатах в почках назначается лечебная диета №7, при которой необходимо строго контролировать питание.
Рекомендуется употреблять следующие продукты: нежирные бульоны, мясо и рыбу в отварном или запеченном виде, продукты с повышенным содержанием магния, которые полезны для обмена веществ. Следует ограничить употребление соли до 3-4 граммов в день.
Необходимо исключить алкоголь, кофе, продукты с повышенным содержанием витамина D (жирную, жареную и копченую пищу, выпечку, твердые сыры, бобовые). Питаться нужно часто и понемногу, чтобы не нагружать пищеварительный тракт и мочевыводящую систему.