Если верить статистическим показателям, то более 35% врожденных аномалий связаны с расстройством работы мочеполовой системы. В группу этих болезней входит синдром Фрейли. Его описал американский врач-уролог в 1966 году. Данная патология не является заболеванием в значении этого слова, но ее симптомы ведут за собой развитие других сопровождающих болезней.
Синдром Фрейли – врождённая аномалия почек, которая становится причиной образования камней и утратой функциональности органа.
Симптоматика
Синдром Фрейли обычно подаёт о себе знать уже в раннем возрасте – энурезом и болями.
На прогрессирование порока сосудов почек указывают следующие симптомы:
- боль в районе поясницы;
- болезненность в области почки (колики);
- кровяные примеси в урине;
- небольшое увеличение артериального давления;
- уменьшение мочевых выделений.
Диагностика синдрома DiHS/DRESS
- пятнисто-папулезные высыпания, появляющиеся через 3 недели и более после начала лечения определенными ЛС;
- сохранение клинических симптомов после отмены причинно-значимого ЛС;
- лихорадка (температура тела больного выше 38 °С);
- патология печени (АлАТ> 100 Ед/л);
- наличие хотя бы одного из перечисленных измененных гематологических показателей: а) лейкоцитоз более 11 х 10 (в 9 степени)/л; б) атипичные лимфоциты свыше 5%; в) эозинофилия более 1,5 х 10 (в 9 степени)/л;
- лимфаденопатия
- реактивация HHV6 (в первой степени).
При всех семи признаках диагностируется типичная форма, сочетание первых пяти критериев говорит об атипичной форме синдрома DiHS/DRESS. При невозможности определения реактивации HHV6 диагноз синдрома DiHS/ DRESS считается вероятным и требует исключения других заболеваний.
Особенности в период беременности
После выявления патологии, необходимо чтобы во время беременности и родов, пациентка была под строгим наблюдением доктора. Женщины, которые больны на синдром Фрейли или любую другую врожденную почечную патологию, могут вынашивать плод только после операции. Оперативное вмешательство необходимо для нормализации артериального давления. Без такого лечения беременность переносится очень трудно. На период ношения плода, женщина должна периодически проходить диагностику.
Если наблюдаются осложнения синдрома Фрейли у беременной женщины, то ее госпитализируют. Чаще всего осложнения патологии проходит на 15—16 или 26—30 неделях срока вынашивания плода. На 30-ти недельном сроке обострение вызвано быстрым ростом матки, которая в свое время давит на мочеточники. Симптоматика обострения:
- сильный отек конечностей;
- задержание выделений мочи;
- болевые ощущения при выведении урины из организма.
Роды при почечной аномалии
В большинстве случаев синдром Фрейли у рожениц указывает на проведение кесарева сечения. При этом опасности для ребенка нет. Для беременных женщин, которые имеют данную патологию, оборудуют специальные роддомы, где в обязательном порядке работают урологи и нефрологи. В таком лечебном заведении новорожденному ребенку сделают полноценную диагностику организма.
Причины возникновения болезни
Причины возникновения синдрома Фрейли Так как данная патология развивается еще в утробе матери, о причинах ее возникновения сложно говорить. Ученые имеют лишь предположения, касаемо того, что может провоцировать данную аномалию:
- генетический фактор (наличие синдрома Фрейли у кого-либо из родственников);
- другие генетические патологии (сбой на уровне хромосом, генная мутация);
- влияние внешних факторов на беременную женщину (вредная экология, облучение, неподходящие климатически условия);
- инфекционные и острые воспалительные процессы в организме женщины во время вынашивания плода;
- прием запрещенных лекарственных средств беременной женщиной;
- ведение несоответствующего образа жизни при беременности (курение, употребление алкоголя или наркотиков).
Симптомы синдрома Фейли
Симптомы синдрома Фрейли сложно связать с самой патологией — скорее всего они являются следствием ее воздействия на почки. Характерной этой аномалии симптоматикой считается:
- тянущие боли в области пораженной почки или по всей пояснице (в случае, когда патология наблюдается в обеих почках сразу);
- острые, стреляющие боли в почках (почечные колики, появляющиеся вследствие образования камней в почках);
- наличие следов крови в моче (макрогематургия — следы крови заметны невооруженным оком, микрогематургия — кровь визуализируется только лишь под микроскопом);
- почечная гипертензия — повышение почечного давления.
Существует несколько показателей, которые приводят к нарушению кровоснабжения почек и развитию заболевания:
- наследственность по генетической линии – патологии почечной сосудистой системы, которые передаются будущим поколениям, аномалии в строении хромосом, мутации генов;
- врождённые отклонения, образовавшиеся в период внутриутробного развития – формирование внутренних органов и систем плода;
- применение лекарственных средств в период вынашивания, направленных на снижение артериального давления с помощью расслабления стенок сосудов, в период формирования мочеполовой системы ребёнка;
- экологические условия, в которых находилась беременная женщина: повышенная температура воздуха, загрязнённость окружающей среды, вредные условия на работе, длительное воздействие излучения;
- употребление спиртных напитков, курение, увлечение наркотиками будущей мамой;
- острые инфекционные и вирусные болезни матери.
Клинические проявления болезни связаны с её патологическим влиянием на почки. Характерными симптомами этой аномалии считаются:
- снижение количества выделяемой мочи;
- тянущие боли в отделе поясницы с одной стороны при поражении одной из почек, опоясывающая боль при патологии обоих органов;
- острые режущие боли в области почек, возникающие по причине образования в них камней;
- появление кровяных образований в моче, могут быть достаточно объёмные, которые видны визуально, или очень мелкими, рассмотреть которые можно только под микроскопом;
- незначительное повышение артериального давления.
Указанные симптомы могут появляться как каждый самостоятельно, так и в комплексе.
Диагностические мероприятия
Синдром Фрейли подтверждается на основе результатов аппаратного обследования почек.
Симптомы синдрома Фрейли присущи и другим болезням, которые могут не иметь отношения к мочевыделительной системе. Для определения заболевания и выяснения причины развития, необходимо провести дифференциальную диагностику. Помимо обычных анализов, нужно провести ряд других процедур, которые помогут узнать больше информации о состоянии больного:
- Рентгенография органов выделительной системы.
- Экскреторная урография. Исследование, для проведения которого необходимо ввести контрастное вещество в вену больного. Далее делается рентгеновский снимок и с его помощью определяется работа почек.
- Ультразвуковой анализ. Один из самых точных методов, который помогает определить нарушения в строении и работе мочевыводящих органов.
- Компьютерная томография. Предоставляет трехмерный снимок почек и кровеносных сосудов, которые принадлежат органу.
- Почечная ангиография. Самое эффективное исследование, которое помогает уточнить установленный диагноз.
- Допплерография и мультиспиральная компьютерная томография. Методы исследования, которые применяются, а педиатрии и являются одними из самых точных диагностических мероприятий.
Почечную ангиографию строго запрещено использовать при исследовании детей.
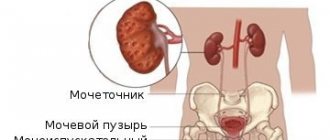
Синдром Фрейли – аномалия почки слева и справа: описание
Описание синдрома Фрейли
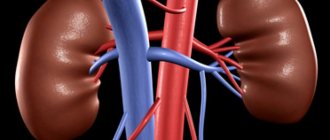
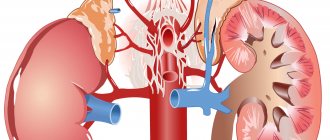
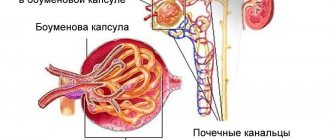
- Синдром Фрейли — это патология, характеризующаяся нарушением строения сосудистой системы почек.
- Данное нарушение заключается в перекрещивании передней и задней ветвей верхней почечной артерии.
- В таком состоянии может наблюдаться передавливание почечной лоханки или же лоханочно-мочеточникового отдела.
- Сдавливание лоханки способно привести к переполнению почечных чашечек мочой, что в последствии приводит к застою мочи и различным заболеваниям мочевыделительной системы.
- Чаще всего синдром Фрейли относится либо к правой, либо к левой почке. Но бывают случаи, когда аномалия наблюдается в обоих парных органах.
- Сам по себе синдром не котируется, как какой-либо вид заболевания, однако со временем он может привести к целому ряду болезней и патологий почек.
- Своим названием синдром обязан американскому ученому Фрейли, который в 1966 году открыл и описал данное явление.
Лечение патологии
Хоть синдром Фрейли является врожденным пороком почек, его возможно вылечить. Недостаточно снять симптомы, ведь болезнь и осложнения будут прогрессировать и могут перейти в хроническую форму. Самым результативным методом лечения, который способен обеспечить здоровую и счастливую жизнь, является оперативное вмешательство. Но бывают случаи, когда выполнить хирургическую операцию невозможно из-за возраста или самочувствия больного. Тогда врачи выбирают другие методы лечения.
Препараты при синдроме Фрейли
Для лечения синдрома Фрейли прописывают диуретики и витамины.
К самым эффективным лекарственным средствам относят:
- «Даприл» — нормализует артериальное давление и улучает кровоток в почках;
- «Рениприл» — имеет выраженное антигипертензивное и диуретическое действия.
Не навредит употребление витаминов A, С, D, и лекарств, которые предотвращают появление камней и песка в почках. Врачи рекомендуют быть осторожным при употреблении витаминизированных добавок, потому что они могут послужить причиной появления почечнокаменного заболевания, особенно если пациент предрасположен к недугу.
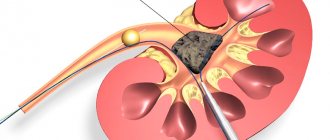
Оперативное вмешательство
Хирургические операции, к которым прибегают во время излечения синдрома Фрейли, относят к пластическим процедурам, которые проводятся на верхних мочевыделительных путях:
- инфундибулопластика;
- инфундибулоанастомоз;
- инфундибулопиелонеостомия;
- каликипиелонеостопия.
Физиотерапевтические процедуры
Чтобы снять почечные колики, которые возникают из-за камней в почках, следует принимать горячие сидячие ванны и класть теплую грелку на район поясницы. Все процедуры нужно проделывать под присмотром лечащего врача. Запрещено использовать данный метод больным, с острым воспалением почек. Для обезболивания можно прибегнуть к электропунктуре и иглорефлексотерапии. При борьбе с повышенным давлением будут эффективны индуктотермия, гальванизация, магнитотерапия и амплипультерапия.
Рецепты от народа
Настои, отвары из трав улучшают состояние больного синдромом Фрейли.
Для борьбы с высоким давлением в почках рекомендуют принимать настой из семян укропа. Для приготовления напитка следует измельчить растение и залить 1 ч. ложку семян, 300 мл кипятка. Употреблять нужно 3 раза в день перед едой. При воспалительных процессах полезно принимать отвар из крапивы, подорожника, ромашки, зверобоя и других растений. Чтобы забыть о почечных коликах, нужно делать примочки и компрессы из масляного раствора мяты, мелиссы и ромашки. В борьбе с камнями в почках поможет чай из семян льна. Для приготовления нужно залить 1 ч. л. стаканом кипятка и принимать по полстакана каждый 2 часа в течение нескольких дней.
Что делать?
Что все это значит для родителей и их чад? Нужно им избегать не только аспирина, но и других лекарств при гриппе? Надо ли это делать и при других вирусных инфекциях?
Во-первых, не нужно паниковать. Судя по всему, вероятность получить синдром Рея грозит не всем, а тем, у кого есть врожденные проблемы с митохондриями. Правда, у жертв этой болезни до её развития они обычно были скрытыми. Можно ли их как-то выявить в таком состоянии? Нет, но есть признаки, при которых их вероятность выше. Это бывает, если в семье у кровных родственников были или есть врожденные проблемы с обменом веществ или с дисфункцией митохондрий. Точно так же особую осторожность надо проявлять, если среди таких родственников были наследственные энцефалопатии (болезни мозга) или другие болезни мозга. Многие из них могут сопровождаться проблемами с митохондриями.
Статья по теме
И постирать, и похудеть. Нестандартные способы использования аспирина Во-вторых, применение аспирина и других жаропонижающих у детей лучше избегать и чаще использовать немедикаментозные методы снижения температуры. Часто для этого рекомендуют обтирать уксусом кожу под мышками и в подколенных ямках. Но у известного
педиатра, советника директора НМИЦ здоровья детей, профессора Владимир Таточенко по этому поводу другое мнение: «Ни в коем случае не используйте уксус, забудьте про него, обязательно найдется какая-нибудь мама, которая вместо него использует уксусную эссенцию, и будет ожог. Гораздо эффективнее уксуса обычная чуть теплая вода. И смачивать нужно всю поверхность тела. Ребенка надо при этом держать открытым в помещении без сквозняков и с нормальной температурой воздуха, чтобы не было переохлаждения. Точно так же можно смазывать кожу водкой. Лечение основано на том, что спирт и вода, испаряясь с кожи, забирают тепло и тем самым снижают температуру».
В-третьих, если ребенок удовлетворительно переносит температуру, то до 39 градусов её можно не снижать. Если дело все-таки дошло до необходимости приема жаропонижающих препаратов, то детям лучше давать средства с ибупрофеном или парацетамолом.
Классификация
Синдром имеет 4 основные формы в зависимости от течения:
- хроническая;
- острая;
- полная;
- частичная.
Определяя болезнь по источнику формирования, доктора выделили – врождённую и приобретённую формы.
Ротации и фиксации кишечника делятся на три основных вида патологии:
- нонротация — заворот кишки;
- неполная ротация – заворот кишки, дуоденальная обструкция и внутренняя грыжа;
- неполная фиксация – внутренняя грыжа, недоступный заворот кишки.
Дифференциальный диагноз синдрома DiHS/DRESS
Диагноз синдрома DiHS/DRESS зависит от стадии болезни. В ее дебюте он проводится с:
- вирусными и бактериальными заболеваниями (инфекционным мононуклеозом, корью, краснухой, инфекциями, вызванными энтеровирусами, аденовирусами, HHV6, HHV7, EBV, CMV, парвовирусом В19, острой лихорадочной фазой ВИЧ-инфекции, скарлатиной, вторичным сифилисом и др.);
- различными проявлениями лекарственной гиперчувствительности (сывороточной болезнью и сывороточно-подобным синдромом, многоформной экссудативной эритемой и другими лекарственными пятнисто-папулезными экзантемами, с синдромом Стивенса — Джонсона, лекарственной эритродермией, острым экзантематозным пустулезом);
- реакцией «трансплантат против хозяина».
В стадии полиорганной симптоматики и высокой эозинофилии крови дифференциальный диагноз приходится проводить с:
- идиопатическим гиперэозинофильным синдромом;
- васкулитом Чарджа — Страусе;
- лимфомами.