Этиология.
Известно около 40 причин развития артериальной гипертензии, которые подразделяют на врожденные и приобретенные. Среди врожденных наиболее часто встречаются:
• фиброзно-мышечная дисплазия почечных артерий; • гипоплазия почечной артерии и почки; • экстравазальная компрессия почечной артерии; • аневризмы почечных артерий; • артерио-венозные свищи.
Приобретенные факторы развития ВРГ:
• атеросклероз; • неспецифический аортоартериит; • нефроптоз; • инфаркт почки; • травма; • расслаивающаяся аневризма аорты.
Атеросклероз
— основная причина вазоренальной гипертензии у лиц старше 40 лет, на его долю приходится 60—85% случаев. Атеросклеротические бляшки локализуются преимущественно в устье или в проксимальной трети почечной артерии.
В подавляющем большинстве случаев наблюдается одностороннее поражение, тогда как двустороннее встречается примерно в 1/3 случаев и приводит к более тяжелому течению ВРГ. Правая и левая почечные артерии поражаются одинаково часто. В 10% случаев атеросклероз почечных артерий может осложняться тромбозом. Заболевание чаще (в 2— 3 раза) встречается у мужчин.
Фиброзно-мышечная дисплазия (ФМД)
как причина вазоренальной гипертензии занимает второе место после атеросклероза. Она встречается преимущественно в молодом и даже детском возрасте (от 12 до 44 лет), средний возраст составляет 28—29 лет. У женщин ФМД обнаруживается в 4—5 раз чаще, чем у мужчин.
Морфологически это патологическое состояние проявляется в виде дистрофических и склерозирующих изменений, захватывающих преимущественно внутреннюю и среднюю оболочку почечных артерий и их ветвей. При этом гиперплазия мышечных элементов стенки может сочетаться с образованием микроаневризм.
В результате наблюдается чередование участков сужений и расширений (аневризм), что придает артериям своеобразную форму — в виде ниток жемчуга или бус. Патологический процесс хотя и имеет распространенный характер, но в 2/3 случаев бывает односторонним.
Неспецифический аортоартериит
стоит на третьем месте по частоте среди причин ВРГ (до 10%). Для него характерно первичное поражение средней оболочки сосуда. Воспалительная инфильтрация медии с переходом на адвентицию и интиму завершается склерозированием и разрушением эластического каркаса почечной артерии, что приводит к стенозированию ее просвета.
Патологический процесс в основном ограничивается проксимальным сегментом сосуда и практически никогда не распространяется на внутриорганные его ветви. В отличие от фибромускулярной дисплазии при неспецифическом аортоартериите всегда имеется различной степени выраженности поражение аорты.
Вазоренальная гипертензия может развиться вследствие экстравазальной компрессии почечной артерии, в результате тромбоза или эмболии почечной артерии, образования аневризмы, гипоплазии главных почечных артерий, нефроптоза, опухоли, кисты, аномалии развития почек и др.
Невралгия тройничного нерва: симптомы и лечение
После первого болевого приступа можно гримасничать сколько душе угодно, ощупать каждый миллиметр кожи лица и даже одобрительно похлопать себя по щекам.
Все в порядке! Но в душе уже навсегда поселился страх следующей атаки…
Именно так большинство моих пациентов описывает дебют мучительной и плохо поддающейся лечению болезни под названием «невралгия тройничного нерва» (тригеминальная невралгия, болезнь Фозергиля).
В ожидании боли
В отличие от головной боли напряжения, тригеминальная невралгия характеризуется внезапными, кратковременными, интенсивными, повторяющимися болями в зоне иннервации одной или нескольких ветвей тройничного нерва, обычно с одной стороны лица, но может охватывать и обе стороны, а может (при атипичной форме) проявляться жгучими, давящими, ноющими, распирающими, постоянными либо волнообразными болями или ощущением бегающих по лицу мурашек.
Атаки этих болей в лице (губе, глазу, носу, верхней и нижней челюсти, зубах, деснах, языке) могут возникать спонтанно или провоцироваться разговором, жеванием, чисткой зубов, прикосновением к определенным участкам лица (триггерные точки, запускающие приступ; обычно расположены в области носогубного треугольника). Их частота варьирует от единичных до десятков и сотен в день! В период обострения, чаще в холодное время года, приступы учащаются.
Боль настолько сильная, что больные не могут сосредоточится на чем-то другом и находятся в постоянном напряжении, все время ожидая очередного приступа (не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения). Бывали случаи, что больные, не в силах терпеть больше боль, кончали жизнь самоубийством.
Что болит на самом деле
Основной причиной возникновения истинной тригеминальной невралгии является компрессия (сдавление) корешка тройничного нерва артериальным и реже венозным сосудом непосредственно у ствола головного мозга, откуда этот нерв, собственно, и выходит.
Тройничный нерв, с одной стороны, является главным чувствительным нервом лица и ротовой полости, с другой — в его составе имеются также двигательные волокна, иннервирующие жевательные мышцы.
Поэтому кроме передачи в мозг информации о том, чем занято наше лицо в каждый момент времени, тройничный нерв несет импульсы к некоторым собственным мышцам лица, именно поэтому часто к боли присоединяется тоническое, длительное (тризм), или кратковременное (тик) сокращение этих мышц.
Существует несколько предположений, объясняющих, почему компрессия нерва приводит к развитию тригеминальных болей, но ни одна из них пока не считается общепризнанной.
Во всех случаях подтверждение нейроваскулярного конфликта осуществляется только при помощи МРТ, поэтому врач обязательно направит вас на это исследование. К сожалению, у 15 % пациентов даже МРТ не способна точно установить диагноз.
Тогда врачам может помочь электромиография (ЭМГ) или электронейрография (ЭНГ).
Проблемы диагностики
Но увы, чаще всего после первых приступов человек направляется не в кабинет невролога, а в стоматологическую клинику. Это связано с тем, что зона распространения боли располагается не только на лице, а и в полости рта.
Очень часто на пораженной стороне по ошибке удаляют здоровые зубы, иногда этот «аттракцион» растягивается на месяцы и годы, и только лишившись половины «неприкосновенного запаса» зубов, пациент начинает что-то подозревать…
Стандартом постановки диагноза классической невралгии тройничного нерва, согласно диагностическим критериям Международного общества головной боли (IHS, ICHD-II), является наличие не менее 4 пунктов из 5 нижеперечисленных:
- Боли протекают в виде приступов, длящихся от нескольких секунд до 2 минут в областях лица, соответствующих зонам иннервации тройничного нерва.
- Боли внезапные, интенсивные, острые, похожие на «разряд тока», вызываются раздражением различных зон лица и полости рта при еде, разговоре, умывании лица, чистке зубов.
- Приступы болей стереотипны для каждого пациента.
- В межприступный период отсутствует неврологическая симптоматика.
- Прием карбамазепина вызывает ослабление болей в дебюте заболевания.
Консервативная терапия
Лечение всегда начинается с консервативной терапии, основой которой являются антиконвульсанты (в частности карбамазепин). Их применение в дебюте истинной невралгии тройничного нерва приводит к регрессу болевого синдрома у 90 % больных.
Поэтому так важно не затягивать обращение к врачу! Однако на фоне длительного применения эффективность препаратов рано или поздно снижается, могут развиваться токсические поражения печени, почек, изменения клеточного состава крови, поэтому консервативная терапия может рассматриваться только как временная.
В свою очередь пациенты предпочитают сосудистые препараты, спазмолитики, успокаивающие препараты, мази с анестетиками, физиотерапевтические процедуры, иглорефлексотерапию, лазеротерапию, с радостью применяют методы народной медицины, эфферентные методы терапии (плазмаферез, гемосорбция).
По моему опыту, все это никакого особого облегчения не приносит, зато существенно отвлекает от тревожного ожидания приступа. И… время до обследования и оперативного лечения затягивается, что иногда приводит к трагическим последствиям. Между тем с операцией медлить нельзя.
Нейрохирургическое лечение
Что касается оперативного лечения, то сегодня в распоряжении нейрохирургов имеются два основных метода:
Васкулярная декомпрессия.
Суть метода, как следует из названия, заключается в устранении компрессии, т.е. сдавления нерва прилежащим сосудом. Метод показан при всех видах васкулярных компрессий черепных нервов.
Для его применения достаточно установленного диагноза классической невралгии тройничного нерва. Противопоказанием является наличие тяжелой сопутствующей патологии, делающей невозможным проведение нейрохирургической операции.
Стереотаксическая радиохирургия, или «гамма-нож».
Для достижения эффекта корешок тройничного нерва облучается дозой ~ 90 Гр и пораженные клетки «выжигаются».
Показаниями к применению этого метода являются отягощенный соматический статус (наличие хронических болезней, в основном — сердечно-сосудистых и эндокринных) и категорический отказ пациента от хирургического вмешательства.
Применение метода обосновано неинвазивностью методики, в связи с чем существенно снижается вероятность осложнений, однако радиохирургия имеет меньшую эффективность и большее количество рецидивов.
В целом, успех терапии невралгии тройничного нерва, точно так же как и лечения других заболеваний, зависит от четкой диагностики, строгого соблюдения хирургических технологий и… вашего своевременного обращения ко врачу!
Валентина Саратовская
Фото thinkstockphotos.com
Товары по теме: карбамазепин
Источник: https://apteka.ru/info/articles/bolezni-i-lechenie/nevralgiya-troynichnogo-nerva-simptomy-i-lechenie/
Патогенез.
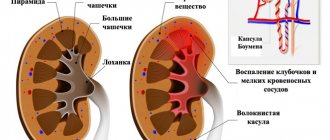
Сужение или окклюзия почечной артерии приводит к уменьшению почечного кровотока и снижению перфузионного давления. Это в свою очередь вызывает недостаточное растяжение приводящих артериол мальпигиева клубочка.
Располагающиеся в медиальном слое ее гранулярные клетки юкстатомерулярного аппарата (ЮГА), являющиеся своеобразным волюм-рецепторным аппаратом, весьма тонко реагируют на любые изменения почечной гемодинамики и выделяют в кровь почечный инкретренин. Развитие ишемии почечной ткани приводит к гиперплазии клеток ЮГА, следствием чего служит гиперсекреция ренина.
Сам по себе ренин, фермент, который превращает поступающий из печени ангиотензиноген в ангиотензин I, который под воздействием ангиотензинконвертирующего фермента переходит в ангиотензин II. Последний — один из сильнейших вазоконстрикторов, который, непосредственно воздействуя на системные артериолы, вызывает их спазм, что резко увеличивает периферическое сопротивление.
Кроме этого, ангиотензин II стимулирует выработку альдостерона корой надпочечников, что приводит к развитию вторичного гилеральдостеронизма с задержкой натрия и воды в организме (увеличивая ОЦК) и в стенке артериол, вызывая их отек и еще большее повышение периферического сопротивления.
Периферический ангиоспазм, гипернатриемия и гиперволемия ведут к усугублению артериальной гипертензии. Это суть общепринятой «ренопрессорной» теории патогенеза ВРГ, основоположником которой является Голдблат.
В отличие от нее, «ренопривная» теория Гролльмана предполагает, что гипертензивная реакция организма на нарушение нормального кровообращения почки обусловлена не повышенной выработкой прессорных веществ, а наоборот — недостаточной выработкой почкой депрессорных субстанций.
Согласно этой теории «любое уменьшение количества почечной ткани в организме, нарушая в той или иной мере обменную функцию почек, будет создавать предпосылку для развития артериальной гипертензии».
В эксперименте действительно доказано, что полное удаление обеих почек, как правило, приводит к развитию злокачественной гипертензии. А.А. Спиридонов полагал, что эта теория несовершенна по следующим причинам: во-первых, далеко не всегда стеноз почечной артерии приводит к уменьшению размеров почек и количества почечной паренхимы; во-вторых, один из эффективных методов радикального лечения ВРГ — нефрэктомия, по теории Грольмана должна была приводить не к гипотензивному, а гипертензивному эффекту.
В то же время существование депрессорных веществ, выделяемых почкой, обще-признано. Главным из них является простагландин F2, обладающий выраженным гипотензивным действием за счет непосредственного расширения просвета мелких артериол.
Для естественного течения атеросклеротической ВРГ характерно прогрессирующее снижение почечного кровотока, которое в конечном счете приводит к полной утрате функции почек («ишемическая нефропатия»).
Это заболевание проявляется в среднем или пожилом возрасте. Напротив, фибромускулярная дисплазия обычно проявляется в молодом возрасте, чаще встречается у женщин, не имеет прогрессирующего течения и редко приводит к ишемической нефропатии.
Вазоневральный конфликт на МРТ
Нервная система позволяет человеку ориентироваться в мире ощущений: благодаря ей он воспринимает запахи, вкусовые особенности еды, составляет зрительные портреты увиденного, слышит и различает звуки. От нее зависит функциональность чувствительных и двигательных реакций, а также ответ организма на поступающее как вовне, так и изнутри раздражение.
Обособленные нервные клетки разных частей головного мозга объединены в скопления. Их называют ядрами черепных нервов. У каждой клетки есть отростки. Часть их, идущая в стороны от ядра, объединяясь, становится ядрами черепных нервов.
Те, в свою очередь делятся на части: одна из них идет до клеток, составляющих кору мозга, другая часть простирается до клеток остальных органов и тканей тела.
Таким образом осуществляется взаимосвязь головного мозга и каждой клетки человеческого организма.
Несколько корешков внутричерепных нервов находятся на поверхности лица. Это, так называемые, обычные нервы. Нервные волокна проложены и по ходу сосудов (вдоль венозных и артериальных).
Вазоневральный конфликт – итог связи нерва и сосуда, при котором стенки последнего создают компрессию на близнаходящийся нерв.
Причины, по которым сосуд давит на нервное волокно:
- он окружает нервный отросток как петля (это считается аномалией в расположении вены или артерии);
- в костном канале прогрессирует воспаление, отчего он постепенно сужается, когда пространство уменьшается, проходящие через канал нерв и сосуд начинают давить друг на друга (во время отита или другого лор-заболевания);
- у сосуда, идущего рядом с нервным волокном, расширена стенка (признак аневризмы);
- крупный сосуд сдавливает часть тройничного нерва, в котором нет волокон с миелиновой оболочкой (такое случается, когда человека есть проявления склероза).
Как возникает вазоневральный конфликт?
Часты случаи, когда вазоневральный конфликт происходит при пульсации артерии мозжечка, которая переходит к тройничному нерву. Когда сердце сокращается, кровь начинает движение по сосудам. От кровотока в их стенках создается пульсация. Как следствие – идет сдавливание находящегося рядом нерва.
Итогом постоянной компрессии пульсовых колебаний на нервный участок, рядом с которым проходит сосуд, становится его демиелинизация. Нерв теряет миелиновую оболочку (которая присутствует в норме).
За счет оболочки идет передача информации по нервным отросткам (также и болевого сигнала), когда она разрушается, человек страдает невралгией тройничного нерва.
Именно по этой причине при вазоневральном конфликте наблюдается появление этого синдрома.
Какие симптомы?
- в иннервационной участке (месте, где отростки тройничного нерва идут через ткани и получают сигналы от ветвей тройничного нерва) проявляются боли. Обычно это одна из двух половин лица,
- болевой синдром накатывает внезапно,
- в 80 из 100 случаев боль исчезает неожиданными приступами и какой-то промежуток времени не беспокоит, в 20 случаях она становится постоянной;
- приступ боли может продолжаться как несколько секунд, так и растянуться на минуты;
- часть лица, которой коснулась патология, во время болевых симптомов может непроизвольно подергиваться за счет мышечных сокращений, кожа иногда краснее, из глаз текут слезы, повышается слюноотделение;
- больной прикладывает руку в болезненному участку и старается пореже дышать;
- как только приступ пройдет, в том месте, где нерв выходит на лицевую поверхность, ощущаются болезненные точки.
Факторы, способствующие появлению болевых приступов:
- Длительное нахождение на холоде, приведшее к переохлаждению;
- Приступы мигрени;
- Нервная напряженность;
- Пережевывание;
- Некоторые продукты способны вызвать приступ (алкогольные напитки);
- Разговор;
- Санация полости рта при помощи щетки.
Другие причины возникновения невралгии:
- Нерв разрушается (бывает при рассеянном склерозе);
- Компрессия нервного отростка новообразованием извне;
- Невринома (тип опухоли);
- Ушибы и переломы костей черепа;
- Болезни инфекционной природы.
Как связаны между собой воспаление тройничного нерва и невралгия тройничного нерва?
Неврит (процесс воспаления) – патология, ставшая итогом распространения воспалительной реакции из близрасположенных органов (в период кариеса, синусита) или проникновения инфекции через кровь. Инфекционное поражение нервного отростка заканчивается тем, что оболочка из миелина истончается, и проявляются симптомы невралгии тройничного нерва.
В кружочек обведено место выхода тройничного нерва, на снимке МРТ виден сосуд крупных размеров, вызывающий сдавление нерва.
Воспаление тройничного нерва на МРТ
Снимки МРТ будут покажут, как демиелинизацию волокон, так и воспалительные заболевания, приведшие к развитию неврита: наличие экссудата в пазухах, отечный процесс в средней и внутренней части уха.
Мрт головного мозга и вазоневральный конфликт
Симптоматика, указывающая на невралгиию тройничного нерва прямая причина подозревать наличие вазоневрального конфликта.
МРТ головного мозга стал основным методом определения этой патологии. Медицинский специалист смотрит расположение нерва относительной близлежащих тканей, вен и артерий.
МРТ основывается на воздействии магнитного поля, а не на рентгеновском излучении, как вовремя лежит воздействие КТ или обследования на рентгене.
Поэтому если нет к ней противопоказаний, то для пациента обследование безопасно.
Противопоказания к проведению процедуры МРТ Вы найдете тут.
Что показывает МРТ головного мозга при вазоневральном конфликте?
Используя МРТ при предполагаемом вазоневральном конфликте, доктор сразу уделит внимание тройничному нерву.
При помощи МРТ оценивается его структура, костные каналы, расположение по отношению к близлежащим сосудам; врач будет искать наличие сосудистых петель, воспалительные очаги в находящихся рядом органах. МРТ выступает единственно возможным способом диагностики, при помощи которого выявляются участки демиелинизации нервов, возникающие вследствие травм, сдавливания, рассеянного склероза.
Метод определяет присутствие вазоневрального конфликта и источник его развития.
Для максимальной информативности обследования назначают МРТ с контрастированием. Контрастный препарат, попадая в вену, накапливается в кровеносной сети, проникая в сосуды в головном мозге. Один из этих сосудов и будет причиной вазоневрального конфликта. С помощью контраста на МРТ изображениях сосуды будут видны более ярко, а значит заметнее станут и аномальные изменения в них.
В опухолевых образованиях сосудистая сеть более густая, кровообращение в ней более сильное, чем в здоровых тканях. За счет этого его клетки получают питание и разрастаются. Под действием контраста образование, создающее компрессию тройничного нерва, светится ярче. Это помогает своевременно его обнаружить и узнать, что стало причиной невралгии.
Источник: https://mrt-v-spb.ru/vazonevralnyy-konflikt-na-mrt/
Клинические проявления.
Патогномоничных симптомов вазоренальной гипертензии, характерных для некоторых форм АГ (синдром Конна, Синдром Иценко—Кушинга, феохромоцитома), нет. Жалобы больных можно разделить следующим образом:
• характерные для церебральной гипертензии — головные боли, чувство тяжести в голове, шум в ушах, боли в глазных яблоках, снижение памяти, плохой сон; • связанные с перегрузкой левых отделов сердца и коронарной недостаточностью — боли в области сердца, сердцебиение, чувство тяжести за грудиной; • чувство тяжести в поясничной области, неинтенсивные боли, гематурия в случае инфаркта почки; • обусловленные ишемией других органов, магистральные артерии которых поражены одновременно с почечными сосудами; • свойственные синдрому системной воспалительной реакции (при неспецифическом аортоартериите); • характерные для вторичного гиперальдостеронизма — мышечная слабость, парестезии, приступы тетании, изогипостенурия, полиурия, полидипсия, никтурия.
Вместе с тем нужно отметить, что примерно у 25% больных вазоренальная гипертензия протекает бессимптомно.
Диагностика.
Для постановки диагноза важны следующие анамнестические данные:
• развитие стабильной гипертензии у детей и подростков; • рефрактерность к лечению АГ у лиц старше 40 лет, у которых заболевание ранее протекало доброкачественно, а гипотензивная терапия была эффективной; выявление у этих больных перемежающей хромоты или/и симптомов хронической сосудисто-мозговой недостаточности; • связь начала гипертензии с беременностью и родами (без нефропатии); • связь начала гипертензии с инструментальными исследованиями или манипуляциями в области • почек, с операциями на почках и брюшной аорте; • развитие гипертензии после приступа болей в поясничной области и гематурии у больных с пороком сердца, аритмиями или у больных с пост-инфарктным кардиосклерозом и эпизодами эмболии в других артериальных бассейнах.
При осмотре следует измерить давление на верхних и нижних конечностях, что позволит исключить коарктационный синдром и выявить поражения артерий верхних и нижних конечностей.
Важно провести измерение в горизонтальном и вертикальном положениях больного. Если в ортостатической позиции артериальное давление выше, то можно думать о нефроптозе.
Необходима аускультация брюшной аорты и почечных артерий — примерно у 40—50% больных выслушивается систолический шум в проекции почечных артерий или брюшной аорты.
Диагностике может помочь выслушивание систолического шума над поверхностно расположенными артериями: сонными, подключичными и бедренными — как признак системного поражения при атеросклерозе и аортите.
На основании анамнеза, осмотра и ряда исследований можно выявить следующие признаки, которые позволяют заподозрить вазоренальную гипертензию:
• артериальная гипертензия, резистентная к двум или более гипотензивным препаратам и диуретикам; • появление артериальной гипертензии в возрасте до 20 лет у женщин или после 55 лет у мужчин; • ускоренно прогрессирующая или злокачественная гипертензия;
• 1 наличие разных проявлений атеросклеротической болезни; • нормальный анализ мочи; • азотемия, особенно развивающаяся на фоне применения ингибиторов АПФ или блокаторов рецепторов ангиотензина II; • систолический шум над брюшной аортой и почечными артериями; • различия в размерах почек, превышающие 1,5 см (на основании УЗИ).
Вышеперечисленные признаки позволяют лишь заподозрить, высказать предположение о вазоренальной гипертензии, часто достаточно обоснованное, но они не дают возможности в полной мере подтвердить этот диагноз.
Для его подтверждения либо исключения необходимы дополнительные исследования. Наиболее достоверным и надежным методом обнаружения ВРГ является ангиография почек, которая может быть выполнена в специализированных сосудистых центрах. Она позволяет определить причину стенотического процесса, оценить степень стеноза и его локализацию, что имеет решающее значение для решения вопроса о хирургическом лечении.
Наряду с этим имеется ряд малоинвазивных, скрининговых методов исследования, которые могут выявить поражение почечных артерий и определить показания к ангиографии и избежать ее у больных с иным генезом гипертензии.
В частности, высокую чувствительность имеют сцинтиграфия почек с ингибиторами АПФ, дуплексное сканировние, магниторезонансная и КТ-ангиография, и они могут быть использованы в комбинации или отдельно для достижения адекватного скрининга пациентов до традиционной рентгеноконтрастной ангиографии.
Реносцинтитрафия с ингибиторами ангиотензинпревращающего фермента (АПФ)
. Применение ингибиторов АПФ при функционально значимом стенозе почечной артерии приводит к снижению скорости клубочковой фильтрации вследствие устранения или существенного ослабления констрикции эфферентных артериол.
Следствием этого являются характерные изменения ренограммы. При этом на стороне поражения почечной артерии выявляется эффект «медикаментозной нефрэктомии», что с высокой точностью свидетельствует о нарушении магистрального почечного кровотока.
Сцинтиграммы с применением ингибиторов АПФ должны быть интерпретированы последовательно с низкой, средней и высокой вероятностью ВРГ. Нормальная сцинтиграмма с применением ингибиторов АПФ показывает низкую вероятность ВРГ (меньше 10%).
Уменьшенная, плохо функционирующая почка и двухсторонние симметричные нарушения, такие как кортикальная задержка тубулярного агента, указывают на среднюю вероятность ВРГ.
Критерии, связанные высокой вероятностью ВРГ, включают ухудшение сцинтиграфической кривой, уменьшение относительного захвата, продление почечного и паренхимального транзитного времени, продление Т-mах.
Дуплексное сканирование.
Это исследование имеет преимущества в виду его неинвазивности и дешевизны. Используется две методики обнаружения ВРГ: прямая визуализация почечных артерий и анализ доплеровских форм волн.
Прямая визуализация почечных артерий включает ультразвуковой осмотр основных почечных артерий с цветным или энергетическим допплеровским исследованием, анализом скорости кровотока по почечным артериям. Сигнальное усиление может быть достигнуто приемом контрастного вещества, которое облегчает визуальное изображение почечных артерий.
Трехмерная ультразвуковая ангиография позволяет детально визуализировать почечные артерии, по точности изображения она сопоставима с трехмерной магнитно-резонансной ангиографией.
Для ультразвуковой диагностики значимого проксимального стеноза или окклюзии почечной артерии используются четыре критерия:
1) увеличение максимальной систолической скорости в почечной артерии (в литературе порог для значимого стеноза почечной артерии — 100— 200 см/с); 2) почечно-аортальный коэффициент максимальной систолической скорости больше, чем 3,5; 3) турбулентный поток в постстенотической области; 4)визуальное наблюдение почечной артерии без обнаруживаемого допплеровского сигнала, что указывает на окклюзию.
Кроме этого, с помощью ультразвукового исследования можно выявить косвенные признаки ВРГ, в частности — уменьшение размеров почек за счет ее ишемической атрофии. Почки длиной менее 7—8 см обычно тяжело повреждены ишемией. В этих обстоятельствах реваскуляризация обычно не приводит к восстановлению функции или устранению гипертензии, и таким больным показана нефрэктомия.
Магнитно-резонансная ангиография
с контрастом Гадолиний теперь доступна как высокоразрешающая система визуализации с высоким качеством трехмерного изображения. Кровь представляется яркой, тогда как неподвижные ткани остаются темными. Вычитание неконтрастированных образов удаляет все фоновые сигналы и улучшает сосудистые сигналы.
Спиральная компьютерная томографическая ангиография (КТА)
представляет собой неинвазивный метод, требующий, однако, введения 50—100 мл контрастного вещества внутривенно. Он может быть адаптирован для измерения почечного кровотока у пациентов с вазоренальнои гипертензиеи, с его помощью возможно также получение трехмерного изображения сосудов.
Как проявляется?
Специфической симптоматики, характерной только для реноваскулярной артериальной гипертензии нет, кроме высоких цифр АД. Поражение клубочковой системы приводит к стойкой сосудистой гипертензии, которая проявляется малой разницей между высокими цифрами систолического и диастолического давления. Жалобы пациентов в каждом случае индивидуальны и зависят от наличия заболеваний почек. Опытный врач заподозрит вазоренальную гипертензию, если гипотензивные препараты не оказывают должного эффекта или в анамнезе имеется наличие воспалительных процессов, травм и сосудистых патологических процессов. Наследственность не играет существенной роли в возникновении ренальной гипертензии. В лабораторных исследованиях присутствуют признаки почечной недостаточности.
Диагностическая тактика.
Первым шагом диагностики вазоренальной гипертензии служит клиническая диагностика и отбор пациентов со средней и высокой вероятностью этой патологии по клиническим критериям. Неинвазивные скрининговые тесты обеспечивают прицельный отбор больных с высокой вероятностью стеноза почечной артерии, которым должно быть предпринято рентгеновское исследование.
Спиральная КТ может обеспечить превосходную визуализацию почечных сосудов (рис. 1), но требует большого количества контраста. В настоящее время магниторезонансная ангиография дает хорошее изображение почечных сосудов без риска для пациента.
Но, со своей более высокой стоимостью и меньшей доступностью, она должна быть зарезервирована для пациентов с неопределенными функциональными результатами изображения, но высоким клиническим подозрением на ВРГ, и больных, которые имеют противопоказание к стандартной ангиографии: почечная недостаточность или аллергия к йодистым препаратам.
Рис. 1.
КТ-ангиография. Стеноз правой почечной артерии (указан стрелкой)
Лечение.
При естественном течении заболевания и отсутствии соответствующего лечения около 70% больных погибают в течение ближайших 5 лет от осложнений системной артериальной гипертензии (инсульт головного мозга, инфаркт миокарда, почечная недостаточность).
Консервативное лечение у большинства больных вазоренальнои гипертензиеи неэффективно или дает непостоянный и непродолжительный эффект. Если даже удалось достигнуть снижения уровня артериального давления, при сохраняющемся стенозе почечной артерии происходит еще большее нарушение кровоснабжения почки и в скором времени разовьется вторичное сморщивание почки с полной утратой ее функции.
Длительная лекарственная терапия оправдана лишь при невозможности хирургического вмешательства и как дополнение к операции, если она не привела к снижению уровня артериального давления.
Основными методами лечения больных с вазоренальнои гипертензией являются рентгеноэндоваскулярная дилатация (РЭД) почечных артерий и хирургическое вмешательство.
Показаниями для выполнения РЭД почечных артерий служит монофокальный стеноз почечной артерии при фиброзно-мышечной дисплазии и атеросклеротический стеноз проксимального сегмента почечной артерии, а также стеноз сегментарных ветвей почечной артерии.
Диаметр баллона дилатационного катетера подбирается в зависимости от диаметра непораженной части почечной артерии и должен превышать его на 10%. Главным принципом баллонной дилатации является ее многократное выполнение с постепенным повышением давления в баллоне. В последние годы для предупреждения рестеноза процедура дополняется стентированием почечной артерии.
Показания к хирургическому лечению.
Точно установленный диагноз вазоренальной гипертензии, при невозможности выполнения РЭД и стентирования или их неэффективности, является показанием к хирургическому лечению.
Выделяют 3 типа открытых операций при ВРГ.
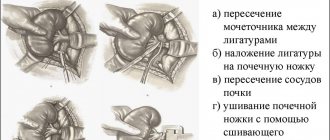
1) реконструктивные операции на почечных артериях, 2) условно-реконструктивные операции, 3) нефрэктомию.
При наличии гемодинамически значимого сужения (более 50%) или окклюзии почечной артерии необходимо выполнить вмешательство, направленное на восстановление магистрального почечного кровотока. Противопоказанием к операции являются выраженная сердечная недостаточность, перенесенные менее 3 месяцев назад острые нарушения мозгового и коронарного кровообращения, а также сморщивание обеих почек.
Примерно у 30—35% больных ВРГ выявляются двухсторонние стенозы почечных артерий. При гемодинамически равнозначных поражениях целесообразна тактика поэтапных (с интервалом 3—6 месяцев) операций, причем для облегчения выполнения будущего, второго этапа, начинать нужно с реконструкции правой почечной артерии с широкой мобилизацией аорты и перевязкой 2—3 поясничных артерий.
К одномоментной реконструкции почечных артерий прибегают при множественных стенозах почечных артерий или у больных аортитом, когда планируется реконструкция почечных и висцеральных артерий. В случаях неравнозначных по степени поражений почечных артерий первоначально следует восстановить кровоток на стороне большего поражения.
У больных с наличием гемодинамически значимого стеноза с одной стороны и сморщенной почки с другой, в первую очередь, необходимо восстановить кровоток на стороне стеноза и, в дальнейшем (через 3—6 месяцев), при сохранении гипертензии выполнить нефрэктомию с другой стороны.
При нередких сочетанных поражениях почечных и брахиоцефальных артерий вопрос о первоочередности реваскуляризации каждого из этих бассейнов решается в зависимости от результатов пробы с искусственной гипотензией. Отсутствие толерантности головного мозга к снижению артериального давления указывает на необходимость первоначального восстановления мозгового кровотока. Оперативные доступы.
Доступ к почечной артерии может быть обеспечен с помощью торакофренолюмботомии, срединной или верхней поперечной лапаротомии. Мы отдаем предпочтение торакофренолюмботомии, которая обеспечивает оптимальные условия для любых видов реконструкции всех отделов почечных артерий и брюшной аорты.
Она дает наименьшую глубину операционной раны и наибольший угол операционного действия. Это важнейшее обстоятельство позволяет считать торакофренолюмботомию доступом выбора при вазоренальной гипертензии.
Симптоматическая артериальная гипертензия (АГ), которая возникает на фоне нарушения магистрального кровотока почек без видимых повреждений паренхимы, называется вазоренальной. Встречается у 1-15% людей, страдающих от повышенного давления. Основной причиной заболевания является вазоренальный конфликт.
Почему происходит вазоренальный конфликт
Под вазоренальным конфликтом понимают наличие дополнительной почечной артерии или аномальное прохождение ее ветви. Это приводит к сдавливанию мочеточника и затруднению оттока мочи, что провоцирует расширение лоханки. Вазоренальный конфликт бывает врожденным или приобретенным. В первом случае причинами патологии являются:
- фиброзно-мышечная дисплазия;
- аневризма артерий в почках;
- гипоплазия почечной артерии;
- сосудистые свищи;
- экстравазальная компрессия почечных артерий.
Вазоренальный конфликт может возникать на фоне тромбозов и эмболий почечной артерии, новообразований в почках, склероза сосудов. Из приобретенных заболевания причинами патологии являются:
- расслаивающая аневризма аорты;
- нефроптоз;
- гломерулонефрит;
- пиелонефрит;
- системные васкулиты;
- болезнь Такаясу;
- злокачественные новообразования;
- атеросклероз;
- мочекаменная болезнь;
- травматическая аневризма почечной артерии;
- инфаркт почки.
Симптомы заболевания
Обратите внимание, что у 25% больных вазоренальная гипертензия протекает бессимптомно. Из-за неспецифичности симптоматики врачи при установлении диагноза сталкиваются с рядом трудностей. Основные симптомы вазоренальной гипертензии:
- боли в глазных яблоках;
- тяжесть в голове;
- головная боль;
- шум в ушах;
- мышечная слабость;
- ухудшение памяти;
- нарушение сердцебиения;
- болезненность в области сердца;
- боль и тяжесть в поясничном отделе;
- тяжесть в груди.
Симптоматика вазоренальной артериальной гипертензии
Определённых специфических симптомов у болезни нет, они могут меняться в зависимости от стадии развития патологии. Однако есть некоторые проявления, которые возникают в подавляющем большинстве случаев. К ним относятся:
- Регулярные головные боли;
- Звон в ушах, мельтешение «мушек» перед глазами;
- Нарушение сна (бессонница);
- Ощущение сдавленности грудной клетки;
- Нарушение сердечного ритма;
- Болевые ощущения в области поясницы;
- Учащённое мочеиспускание;
- Усиление жажды.
Болезнь во всех случаях сопровождается высоким кровяным давлением, иногда не поддающимся медикаментозной терапии. Чаще всего понизить показатели удаётся только после того, как будет устранена основная причина вазоренальной гипертензии.
Обратите внимание. Хотя специфической симптоматики нет, при данной патологии чаще всего повышены и диастолические, и систолические показатели, но разница между ними будет очень маленькая.