В норме моча человека должна быть соломенно-желтого цвета и быть прозрачной, но под воздействием многих факторов может становиться бледно-желтой, бесцветной или светлой, такой показатель называется гипохромурией.
В лаборатории показатели мочи определяются физическими методами (на глаз) и химическими (с помощью химических соединений и реагентов).
Утренняя моча более информационный материал для правильной диагностики. На цвет и мутность мочи могут влиять наличие ненормальных показателей количества белка, лейкоцитов, эритроцитов, слизи, эпителиальных клеток, солей и прочего.
Причины гипохромурии
Гипохромурия может быть обусловленной природными и патологическими факторами.
К природным факторам, которые обесцвечивают мочу, относят:
- Прием лекарственных средств («Фурасемид», отвары трав и настои).
- Возраст. Как правило у детей моча светлее, у грудных — еще не сформированы пигменты для окрашивания)
- Количество выпитой жидкости (от 2 литров). Чем больше в организм попадает воды, тем менее концентрированной будет окрашиваемость мочи.
- Физические нагрузки.
- Температура окружающей среды и другие климатические условия.
- Прием мочегонных препаратов (диуретики).
- Употребление в пищу некоторых продуктов, которые имеют диуретические свойства.
- В своем составе содержащие красители или вещества, которые способны к обесцвечиванию мочи: арбуз, огурец, ягоды, соки, молоко, пиво, цитрусы, бананы, виноград, петрушка, виноград.
Наиболее опасными причинами, при которых урина становится светло-желтой, относятся такие заболевания:
- Сахарный или несахарный диабеты. Под воздействием глюкозы клетки обезвоживаются, вода уходит в кровеносное русло и выходит через почки. При этом пациент чувствует постоянную жажду, начинает пить много жидкости и моча становиться менее концентрированной. А также она имеет запах кислых яблок. Урина у таких пациентов утром и вечером имеет одинакрвый светлый окрас, водянистый или бледный. О заболевании может указывать такой же бесцветный цвет кала.
- Проблемы с печенью (цирроз, гепатит). Из-за дисфункции печени и деградации печеночной ткани в моче появляются светлые хлопья (жир), а сама урина приобретает светло-желтый или беловатый окрас.
- Почечная недостаточность и другие болезни почек (мочекаменная болезнь, пиелонефрит, нефросклероз) – запах становится похож на ацетон, за день выделяется большое количество мочи, она стает бесцветной и мыльной. Пациенты часто чувствуют боли в пояснице.
- Цистит – при заболевании стает частое мочеиспускание, пигменты мочевого пузыря не успевают окрашивать урину.
Основными причинами, когда урина стает бело-желтого цвета, являются:
- Гормональный сбой у женщин (особенно при беременности).
- Попадание спермы в уретру или мочевой канал у мужчин после семяизвержения. После мочеиспускания цвет мочи нормализируется, стает нормального цвета.
Общий анализ мочи
Для качественного исследования мочи используется ее утренняя порция. При общем анализе мочи определяются ее прозрачность, цвет, запах, уровень рН, относительная плотность, наличие белка, лейкоцитов, эритроцитов, цилиндров, клеток эпителия, солей (уратов, оксалатов, фосфатов) и др.
Прозрачность определяется зрительно. Мочу помещают в пробирку или цилиндр из прозрачного стекла и оценивают прозрачность в проходящем свете. Нормальная моча прозрачна. При длительном стоянии в ней наблюдается образование облачка слизи. Непрозрачность мочи отмечается в случае содержания в ней примесей солей, большого количества слизи, клеточных элементов, бактерий или липидов.
Причина помутнения мочи определяется при микроскопическом исследовании ее осадка или химическим анализом.
1. Если после подогревания на спиртовке 2—3 мл налитой в пробирку мочи муть исчезает, то в пробе содержится большое количество уратов (уратурия).
2. Если после подогревания порции мочи муть сохраняется, а при добавлении нескольких капель уксусной кислоты исчезает, определяется фосфатурия.
3. Если при добавлении кислоты исчезновение мути сопровождается шипением, значит, в моче присутствуют карбонаты.
4. Если муть исчезнет с добавлением разведенной соляной кислоты, то в моче содержится большое количество оксалатов (оксалурия).
5. Если моча становится прозрачной при добавлении к ней концентрированного раствора калиевой щелочи, в моче находятся кристаллы мочевой кислоты.
6. Если помутнение исчезает при добавлении к 2—3 мл мочи эфира, то в моче содержатся липиды (липурия).
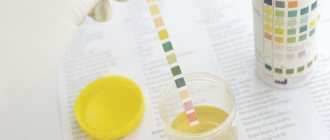
Цвет определяется путем осмотра мочи в отраженном и проходящем свете. В норме у новорожденного моча почти бесцветная. На 2—3-й день после рождения она приобретает янтарно-коричневый цвет, что связано с выделением большого количества уратов. У детей младшего возраста цвет мочи соломенно-желтый, в более старшем возрасте окраска ее меняется от соломенной до янтарно-желтой. Нормальная окраска мочи зависит от присутствия в ней урохрома. При заболеваниях печени, сердца, гемолитических состояниях, гипертиреоидозе, а также при состояниях, ведущих к уменьшению количества мочи (таких как лихорадка, рвота, понос, усиленное потоотделение, токсикоз и др.), наблюдается гиперхромурия. Слабоокрашенная моча (гипохромурия) характерна для полиурии при хронической почечной недостаточности, сахарном и несахарном диабете и др. Цвет мочи может изменяться в зависимости от патологического процесса, применения лекарственных препаратов (табл.), а также в ответ на некоторые продукты питания (свеклу, морковь, чернику).
Запах. В норме моча издает слабый ароматический запах, обусловленный содержанием в ней летучих жирных кислот и других веществ. Более резкий запах связан с наличием в моче уриноида. При диабете в моче присутствует ацетон, ощущается запах гнилых яблок. При аммиачном разложении мочи от нее исходит запах аммиака. На характер запаха влияет содержание выделяющихся с мочой лекарственных веществ.
Таблица
Изменение цвета мочи в зависимости от различных причин
| Цвет мочи | Причины изменения цвета мочи |
| Бесцветный | Разбавление, диабет, прием диуретиков или алкоголя |
| Молочно-белый | Гнойные заболевания мочеполового тракта, хилурия |
| Оранжевый | Лихорадка, повышенное потоотделение, концентрированная моча |
| Красноватый | Макрогематурия, гемоглобинурия |
| Темно-желтый, иногда с зеленовато-бурым оттенком | Выделение с мочой желчных пигментов при паренхиматозной или механической желтухе |
| Зеленовато-желтый | Большое содержание гноя |
| Грязно-синий или зеленый | Гниющая моча при тифе или холере |
| Темно-коричневый, коричнево-красный или желтый | Сверхконцентрированная моча, острые лихорадочные состояния, билирубинурия |
| Коричневый, коричнево-черный или черный | Кровотечение в мочевом тракте (при кислой моче), гемоглобинурия, порфирия, метгемоглобинурия |
| Таблица Изменение цвета мочи при приеме лекарственных препаратов | |
| Цвет мочи | Лекарственные препараты |
| Красный | Антипирин, амидопирин, сантонин (при щелочной реакции мочи) |
| Розовый | Ацетилсалициловая кислота в больших дозах |
| Коричневый | Фенол, крезол, лизол, медвежье ушко, активированный уголь |
| Темно-бурый | Санол, нафтол |
рН реакция мочи. При общем анализе уровень рН мочи ориентировочно устанавливается с помощью лакмусовых бумажек. Для определения реакции берется только свежая моча. При стоянии мочи из нее выделяется С02, и рН сдвигается в щелочную сторону. Реакцию мочи определяют при одновременном использовании двух видов лакмусовой бумажки — синей и красной. Возможны следующие результаты:
• синяя лакмусовая бумажка краснеет, красная не изменяет цвета — кислая реакция;
• красная лакмусовая бумажка синеет, синяя не изменяет цвета — щелочная реакция;
• оба вида бумажки не изменяют цвета — нейтральная реакция;
• оба вида бумажки меняют цвет — амфотерная реакция.
Более точно рН можно определяют с помощью электрометрического рН-метра. Кислотность мочи у детей повышается при почечной недостаточности, диабете, туберкулезе почек, лейкемии и других заболеваниях, ведущих к ацидозу. Сдвиг реакции мочи в сторону щелочности отмечается при рвоте (в связи с потерей ионов хлора), при рассасывании отеков, растительной пище и состояниях, ведущих к развитию в организме алкалоза.
Относительная плотность. Определяется специальными ареометрами, называемыми урометрами. На шкале урометра нанесены деления от 1,000 до 1,060. На урометре также указывается, на какую внешнюю температуру окружающей среды рассчитана градуировка. Обычно это 15 °С. Если температура исследуемой мочи не совпадает с температурой, на которую рассчитан урометр, после измерения относительной плотности делают поправку: на каждые 3 °С прибавляют или вычитают 0,001 в зависимости от того, выше или ниже 15 °С температура мочи. Для определения относительной плотности мочу медленно наливают в узкий цилиндр, не вызывая образования пены. Цилиндр устанавливают строго вертикально на устойчивый стол, и в мочу осторожно погружают урометр. Когда погружение урометра заканчивается, его слегка подталкивают сверху, но так, чтобы остающаяся над жидкостью часть была сухой. После прекращения колебаний урометра отмечают относительную плотность мочи по делению на шкале урометра, совпадающему с нижним мениском. При наличии в моче сахара или белка для получения окончательного значения относительной плотности необходимо сделать поправку. Каждый процент сахара увеличивает плотность мочи на 0,004, а каждые 3% белка — на 0,001. Так, если содержание белка в моче превышает 3%, из полученной относительной плотности мочи вычитают поправку на основании приведенных ниже данных.
Определение относительной плотности мочи с помощью ареометров — довольно простой и достаточно точный для практических целей метод. Однако у детей, особенно раннего возраста, не всегда удается собрать нужное количество мочи, с тем чтобы в нее можно было погрузить ареометр. В таких случаях часто прибегают к разведению мочи дистиллированной водой в 2 или 3 раза, и установленный показатель относительной плотности разведенной мочи умножают на степень разведения. Показатели относительной плотности мочи имеют большое значение для клиники, поскольку позволяют врачу судить о способности почек концентрировать и разводить мочу. Относительная плотность мочи зависит от концентрации растворенных в моче веществ. Относительная плотность первичной мочи такая же, как и плазмы, — 1,010, а плотность окончательной мочи может колебаться от 1,001 до 1,040. При нарушении функции почек концентрировать и разводить мочу (что наблюдается при нефритах и других заболеваниях), относительная плотность мочи становится близкой к плотности плазмы или такой же. Разница между самым низким и самым высоким удельным весом, не менее 10 (1010—1020), является показателем нормальной концентрационной способности почек. При показателях относительной плотности мочи ниже 1010 диагностируют гипостенурию, а в пределах разницы меньше 10 — изостенурию. У новорожденных и детей первого года жизни наблюдается физиологическая гипо- и изостенурия. В более старшем возрасте относительная плотность утренней порции мочи может достигать 1,020— 1,025. Однако для определения истинной функциональной способности почек необходимо многократное исследование относительной плотности мочи в течение 7—10 дней. С этой целью при подозрении на заболевание паренхимы почек и снижение их функции ставят специальные пробы на разведение и концентрацию.
Микроскопическое исследование осадка мочи. Исследование мочевого осадка имеет большое значение для диагностики многих заболеваний почек и мочевыводящих путей, позволяет судить о форме и фазе болезни, контролировать эффективность проводимого лечения. Элементы мочевого осадка разделяют на две группы: органический осадок и неорганический. Наиболее важную информацию для клинической практики получают при исследовании органического осадка. В его состав входят эритроциты, лейкоциты, цилиндры и эпителиальные клетки. Неорганический осадок можно представить в виде кристаллических или аморфных частиц солей фосфатов, оксалатов, уратов, мочевой кислоты. Для исследования мочевого осадка используют ориентировочные, количественные и специальные методы. При обычном общем анализе мочи с помощью микроскопии можно получить лишь ориентировочное представление о составе и количественных отношениях мочевого осадка. Для исследования мочевого осадка при обычном анализе в центрифужную пробирку помещают 10—15 мл мочи и центрифугируют 5 минут при 1000—1500 об/мин. Затем надосадочную жидкость сливают, а осадок перемешивают с 0,5 мл мочи, наносят на предметное стекло тонким слоем и рассматривают под микроскопом на среднем увеличении. При этом отмечаются характер и количество форменных элементов в поле зрения. Если указывают на единичные элементы, значит, элемент встречается не в каждом поле зрения. Для большей достоверности условия анализа стандартизируют, т.е. всегда берут одно и то же количество мочи, центрифугируют при одном и том же числе оборотов в минуту в течение одинакового времени и осадок рассматривают при одном и том же увеличении. Мочу необходимо исследовать не позже чем через 1 ч после выделения, так как при стоянии ее клетки разрушаются вследствие аммиачного разложения, изменяющего рН.
Эритроциты. В моче здорового человека при обычном анализе они не выявляются или обнаруживаются единичные элементы. При гломерулонефрите, туберкулезе, поликистозе почек, опухоли почек, геморрагическом васкулите, коллагенозах, воспалении мочевого пузыря и других заболеваниях эритроцитов в моче может быть значительное количество. Различают макро- и микрогематурию. При макрогематурии уже макроскопически можно отметить, что цвет мочи изменен. Из-за присутствия в моче большого количества эритроцитов она становится красной, или цвета мясных помоев. При микрогематурии эритроциты обнаруживаются только путем микроскопии осадка. Проникновение эритроцитов в мочу при гломерулонефритах, интоксикациях обусловлено повышенной проницаемостью клубочковых капилляров и их разрывами. При воспалительных заболеваниях мочевых путей, камнях лоханок, мочеточников, мочевого пузыря эритроциты попадают в мочу из поврежденных слизистых оболочек. Эритроциты, проникающие в мочу из клубочковых капилляров, проходя по канальцевой системе нефрона, часто теряют гемоглобин и под микроскопом выглядят пустыми («тени эритроцитов», «выщелоченные эритроциты»), тогда как эритроциты из слизистых оболочек содержат гемоглобин и оцениваются как «свежие эритроциты». При сборе мочи порциями (двухстаканной и трехстаканной пробах) во время одного мочевыделения можно с большой вероятностью выяснить, из какого сегмента мочевыводящей системы исходит гематурия. Так, при гематурии из уретры могут быть сгустки крови в первой порции мочи. Если гематурия обусловлена острым воспалением слизистой оболочки, камнем или другими заболеваниями мочевого пузыря, больше крови будет выделяться с последней порцией мочи. При гематурии, связанной с повреждением мочеточника, иногда обнаруживаются фибринные слепки, по форме соответствующие просвету мочеточника. Если гематурия при диффузных заболеваниях почек, выделяемая моча окрашена равномерно.
Лейкоциты. В моче здорового человека они могут быть единичными в поле зрения. Обнаружение 5—7 лейкоцитов в каждом поле зрения говорит о воспалительном процессе в мочевыводящих путях. Однако при этом всегда должно быть исключено попадание лейкоцитов в мочу из наружных половых органов, что бывает при фимозе, баланите и баланопостите у мужчин (мальчиков) и вульвовагините у женщин (девочек). Двух- и трехстаканная пробы широко используются при лейкоцитуриях.
Цилиндры. В моче они могут быть в виде гиалиновых, зернистых, эпителиальных и восковидных слепков. Все они могут образовываться при патологических состояниях в почках. Цилиндры в моче здорового человека встречаются редко. Часто они обнаруживаются при количественных методах исследования мочевого осадка. Как правило, это гиалиновые цилиндры, представляющие собой свернувшийся в просвете канальцев белок. Эпителиальные цилиндры свидетельствуют о поражении почечной паренхимы и состоят из склеившихся эпителиальных клеток почечных канальцев. При более выраженном дистрофическом процессе в почках появляются зернистые и восковидные цилиндры. Это слепки отторгнувшихся клеток канальцевого эпителия, подвергнувшегося жировой дегенерации. Кроме того, в осадке мочи можно обнаружить цилиндры, образовавшиеся из форменных элементов, гемоглобина, метгемоглобина крови. Основу таких цилиндров обычно составляет белок.
Цилиндроиды — это похожие на гиалиновые цилиндры образования, состоящие из кристаллов солей мочекислого аммония, слизи, лейкоцитов, бактерий. Обнаруживаются цилиндроиды в фазе выздоровления при остром гломерулонефрите. От гиалиновых цилиндров они отличаются неоднородностью структуры.
Неорганический осадок. Избыточное выделение элементов неорганического осадка с мочой может привести к образованию в мочевых путях камней. Уратурия — повышенное выделение с мочой мочекислых солей. Наблюдается в первые дни жизни новорожденных. Из-за значительного количества уратов моча новорожденных может иметь кирпично-красный цвет. Большой распад клеточных элементов у новорожденных часто приводит к образованию мочекислого инфаркта, который к концу первой недели жизни проходит. Уратурия у детей старшего возраста может быть связана с употреблением в пищу большого количества мяса, может возникнуть при мышечном переутомлении, лихорадочных состояниях. Гиперуратурия может обусловливаться наследственной гиперурикемией, что особенно выражено при синдроме Леша—Нихана. Оксалатурия — повышенное выделение с мочой щавелевокислого кальция, может быть связано с употреблением пищи, богатой щавелевой кислотой. К продуктам такого рода относятся щавель, шпинат, томаты, зеленый горошек, фасоль, редис, чай, кофе и др. Причиной оксалатурии бывает и патологический процесс в организме ребенка, сопровождающийся распадом тканей (дистрофия, туберкулез, диабет, бронхоэктатическая болезнь, лейкоз и др.). Оксалатурия известна также как наследственное заболевание, часто осложняющееся почечнокаменной болезнью и хроническим пиелонефритом. При выраженной оксалатурии содержание оксалатов в суточной моче в 3—4 раза и более превышает допустимую величину (норма 8—10 мг%). Фосфатурия — увеличенное выведение с мочой солей фосфатов, выпадающих в осадок в щелочной моче. Наблюдается при приеме в пищу продуктов растительного происхождения (овощей, фруктов и др.), а также при воспалительном процессе в слизистой мочевых путей, когда происходят бактериальное брожение и ощелачивание мочи. Фосфатурия может явиться причиной образования камней мочевого пузыря.
Количественная оценка элементов мочевого осадка. Определение в осадке количества эритроцитов, лейкоцитов, цилиндров, клеток Штерн-геймера—Мальбина, активных лейкоцитов имеет диагностическое и дифференциально-диагностическое значение.
Похожие статьи
medn.ru
Чем опасна гипохромурия
Если все показатели в анализе мочи в норме, кроме наличия гипохромурии – необходимо прекратить принимать лекарственные препараты, исключить употребление пищевых продуктов, которые убирают желтую окраску в урине и сдать повторные клинические исследования.
Гипохромурия также может свидетельствовать об опасных патологических заболеваниях, нарушениях работы внутренних органов. При обнаружении отклонении в других показателях мочи необходимо выяснить причину и начать лечить заболевание. При несвоевременном лечении состояние пациента может усугубиться и привести к смерти.
Непрозрачная моча при беременности
Женщина в состоянии беременности часто сталкивается с временными нарушениями привычной физиологии организма. Чаще всего это происходит на ранних сроках беременности и связано с токсикозом и обезвоживанием вследствие частой рвоты. При этом сильно возрастает нагрузка на почки, что нередко приводит к некоторой их дисфункции, а это может проявляться потерей прозрачности мочи. В большинстве случае, такие процессы нормализуются самостоятельно, однако если токсикоз протекает особенно тяжело, следует пройти курс лечебной терапии в стационаре – это сильно облегчит жизнь организму вашему и вашего будущего ребенка.
К сожалению, круг факторов, способных привести к потере прозрачности мочи не ограничивается естественной женской физиологией. Возможны и любые другие – инфекционные воспаления, патологии почек и даже генетическая предрасположенность к некоторым заболеваниям. Ввиду этого, малейшие изменения привычного цвета и прозрачности мочи, особенно в таком уязвимом состоянии не должны остаться без внимания. Особенно аккуратными нужно быть женщинам, страдающим хроническими формами заболеваний – беременность нередко приводит к их обострению.
Диагностика гипохромурии
Обнаружение гипохромурии осуществляется клиническими обследованиями утренней мочи (общий анализ) и тестом на цвет. При выявлении – необходимо обследование врача, который может дополнительно назначить повторное исследование урины или дополнительные обследования и анализы (биохимические анализы мочи, крови, УЗД-диагностика почек, печени, анализы на печеночные пробы, анализ на глюкозу и другие).
Для диагностики сахарного диабета врач может назначить исследование мочи по Нечипоренко, проба по Зимницкому, анализ на суточный диурез, определение глюкозы в суточной моче.
При цистите берут пробу на стерильность мочи и анализ мочи по Нечипоренко. При почечной недостаточности – проба Реберга-Тареева и по Зимницкому.
В некоторых случаях врач может дополнительно направить на КТ или МРТ или контрастный снимок почек.
Что показывает клинический ОАМ?
Более полно оценить значение анализа можно, ознакомившись с перечнем того, что показывает общий анализ мочи. Лабораторно определяется органолептические показатели, содержание форменных элементов крови, микроорганизмов, эпителиальных клеток и различных веществ органического и неорганического происхождения:
Показатели анализа мочи важны благодаря:
- их корреляции с состоянием крови;
- информативности относительно процессов, происходящих во многих внутренних органах;
- возможности определения большого количества патологий без проведения дополнительных исследований.
Расшифровка общего анализа мочи у взрослых позволяет подтвердить или опровергнуть наличие болезней выделительной и пищеварительной систем, воспалительных процессов.
Может ли у грудничка быть совсем бесцветная моча?
Цвет мочи – это тот параметр, который можно легко оценить визуально. Существует два фактора, непосредственно влияющих на данный показатель: возраст и питание ребенка. Как уже говорилось ранее, у детей первых дней жизни урина практически бесцветная, и только со временем приобретает насыщенный окрас.
Для грудных деток характерен очень светлый цвет мочи. При кормлении грудью стоит учитывать и тот фактор, что употребление матерью в этот период красящих продуктов, например моркови, свеклы и цитрусовых, может изменить и окрасить мочу ребенка.
Еще одно объяснение наличия почти бесцветной, бледной урины у малыша до 1 годика – обильное питье или присутствие в рационе продуктов, обладающих мочегонным действием. Среди патологий, приводящих к такому эффекту, отмечают:
- сахарный и несахарный диабет;
- нефросклероз;
- заболевания почек.
Что делать и как лечить
Чтобы моча стала нормального цвета стоит:
- Сократить количество выпитой жидкости в день.
- Проверить способность принятых лекарств к осветлению мочи.
- Прекратить употреблять в пищу продукты, которые убирают окраску урины.
Как правило, гипохромурия – неопасное явление, часто происходит не из-за патологических проблем, а через физиологические причины. Если нарушение показателя не проходит, необходимо обратиться к терапевту или педиатру (гипохромурия у детей) и пройти комплексную диагностику выявленной проблемы.
Также следует проводить профилактические меры и процедуры:
- При инфекциях мочеполовой системы необходимо увеличить прием жидкости, не задерживать мочеиспускание (не терпеть).
- При мочекаменной болезни пить много воды, уменьшить употребление соли, белковой пищи и исключить некоторые виды растительной пищи.
Немедленно нужно обратиться к врачу при светлой моче в сочетании с выраженными симптомами:
- Боли в животе, пояснице.
- Постоянная жажда питья.
- Общее плохое самочувствие, усталость.
- Опорожнение светлым калом.
- Повышенная температура тела.
- Частое желание помочиться.
- Жжение и дискомфорт в уретре при мочеиспускании.
- Беременность и кормление грудью.
- Другие симптомы, а также острые вирусные инфекции на фоне гипохромии.
Что делать при частом мочеиспускании у мужчин ночью?
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день…
Читать далее »
Частое ночное мочеиспускание признано неестественным состоянием, при котором ночное мочеиспускание превышает норму соответствующую возрасту. Полиурия определяется тем, что за ночь взрослый человек регулярно просыпается в туалет больше одного раза.
Симптом возникает резко и имеет постоянный характер. В данном случае, норма выделений превышается в несколько раз, а ночное испускание мочи по объему приравнивается к дневному. У мужчин, которые не принимают никаких препаратов, вызывающих нарушения, должно вызвать такое состояние беспокойство и послужить причиной для посещения специалиста.
Симптоматика ночного мочеиспускания
Частое испускание мочи в ночное время суток у мужчин в основном сопровождается такими клиническими симптомами:
- Позывы в туалет вызывают неприятные ощущения, которые сопровождаются дискомфортом в паховой области.
- После того как мужчина испражнился, возникает жжение, которое длиться некоторое время.
- Начинает беспокоить зуд в области между задним проходом и половым органом.
- Моча имеет неприятный запах и неестественный цвет.
- В выделениях наблюдаются сгустки крови либо гнойные примеси.
Также частые испускания мочи по ночам у мужчин могут быть вызваны не только заболеванием, но и камнями в почках и мочевыводящих путях. Они могут поспособствовать прерыванию процесса выведения мочи из мочевого пузыря без полного его освобождения.
Очень часто ноктурия у мужчин свидетельствует о наличие и прогрессирование сахарного диабета. Поэтому специалисты рекомендуют время от времени проходить обследования и сдать кровь на сахар.
Причины полиурии
Так как в совокупности симптомы дают широкий спектр, становиться трудно, определить главные причины частого испускания мочи по ночам:
- Регулярные позывы у мужчин к испусканию могут быть вызваны наличием инфекций в канале. Такое воспаление называется уретрит.
- Причиной помутнения мочи и появления неприятного запаха, также содержания гнойных масс, может быть возникновение цистита.
- Также можно подозревать у мужчины простатит, если при полиурии выделения не превышают нескольких капель, присутствуют боль и жжение.
- Частое испускание мочи у мужчин очень часто свидетельствует о заболеваниях суставов – остеохондрозе, реактивном артрите и других. Если углубиться в суть вопроса, то можно смело сказать, что артрит не является главной причиной полиурии.
- Также еще одна из главных причин частых ночных позывов в туалет является доброкачественная гиперплазия предстательной железы или, проще говоря – аденома. При наличии данного заболевания в простате начинают появлятся особые новообразования, которые в большей степени напоминают пузырьки. Они начинают сдавливать канал, за счет чего происходит ухудшение выделения мочи. Гораздо хуже обстоят дела при наличии онкологии предстательной железы.
- К фактору, который способствует частому испусканию мочи у мужчин, относится ХПН (хроническая почечная недостаточность). Причиной является отмирание клеток почек и как следствие нарушается правильная работоспособность данного органа.
- Частым позывам к испусканию мочи в ночное время суток может поспособствовать уролитиаз. Образования в виде небольших камней, которые находятся в почках и затрудняют выведение жидкости. Тогда у мужчин возникают частые позывы в туалет, есть полиурия, а моча с примесями крови.
Если у мужчины есть какие-либо нарушения связанные с обменом веществ в организме, то они способны стать источником частого испускания мочи в ночное время. К ним относят – сахарный и несахарный диабет, нарушение кислотности состава мочи. Ноктурия, которая вызвана повышенным содержанием сахара в крови, изучалась докторами еще в древние времена. Также возможной причиной полиурии является анемия.
Причины возникновения частых позывов – расстройства нервной системы, стрессовые ситуации, нарушения эмоционального состояния у мужчин. Они вызывают действия рефлекторного характера на стенки мочевого пузыря. Частое испускание мочи может еще долгое время возникать после того, как источник нервных нарушений прошел. Эти причины часто вызывают мочеиспускание у детей и женского пола.
Также органические нарушения (повреждение спинного мозга либо износ эндокринной системы, вызванное естественным старением) могут вызвать симптоматику частого испускания мочи в ночное время суток.
Состояние женского организма, которое присуще ему – период беременности и менструация – может вызывать регулярные позывы частого испускания мочи. В таком состоянии не стоит переживать за здоровье женщины, так как это естественно, но это при условии, что все показатели анализов в пределах нормы. Если вы стали наблюдать частые позывы, и вашему организму присущи характерные признаки одного из вышеприведенного заболевания, то — это веская причина посетить уролога.
Лечение и профилактика полиурии
Большое количество причин, которые способствуют частому мочеиспусканию в ночное время суток у мужчин, требуют тщательного обследования пациента, чтобы верно поставить диагноз. Само лечение должно представлять из себя комплекс. В большинстве случаев его направляют на восстановление функции почек.
Лечение ноктурии включает:
- Переход на правильное питание. За счет изменения рациона можно компенсировать утрату электролитов в организме.
- Прием витаминов, минералов и органических добавок.
- Назначение препаратов, в состав которых включены кальций, калий, натрий и другие микро- и макроэлементы.
- При больших потерях жидкости назначается внутривенное вливание растворов. Обязательно контролируются показатели функционирования сердечно-сосудистой системы.
Профилактические меры ноктурии
Чтобы не допустить возникновения данного заболевания, которое доставляет неприятные ощущения, необходимо придерживаться профилактических мер, которые включают:
ВАЖНО ЗНАТЬ! Д. Пушкарь рассказал, как победить простатит в домашних условиях…
Такое приятное лечение простатита за 147 рублей…
- Выполнение упражнений кегеля, которые способствуют укреплению мышц мочевыводящей сферы. Проделывать такие упражнения необходимо ежедневно не менее двух месяцев. Количество повторений должно постепенно увеличиваться.
- Улучшение рациона. Необходимо ограничить потребление продуктов, которые стимулируют выделение мочи.
- Держать под контролем потребление жидкости. Не стоит пить много воды перед сном.
- Своевременная диагностика заболевания.
- Контроль и лечение заболеваний, которые могут спровоцировать возникновение частого испускания мочи в ночное время.
- Соблюдение мер контрацепции, которые способны защитить как мужчину, так и женщину от заражения инфекциями передающиеся половым путем.
- Исключение переохлаждения организма.
- Укрепление иммунной системы, особенно в весенне-осенний период, когда очень чувствуется недостаток питательных веществ в организме.
Но самой главной профилактической мерой полиурии, считается не допускать запущенности в состоянии организма и своевременно обращаться к специалисту.
Когда назначают
Понимая, что такое анализ мочи на атипичные клетки, необходимо знать, что его могут назначить не только для подтверждения или опровержения прогрессирования серьезного заболевания, но и в профилактических целях, например, если пациент пришел в клинику для регулярного обследования.
В большинстве случаев исследование назначают в следующих целях:
- Выявление раковых клеток;
- Подозрение на наличие опухолей в органах мочевыводящей системы;
- Определение места локализации новообразований;
- Контроль пациента с диагностированным раком мочевыводящих путей;
- В случае выявления в составе урины клеток крови;
- Для подтверждения или опровержения первичного диагноза;
- При необходимости оценить эффективность проводимой терапии;
- Плановый осмотр пациентов, перенесших оперативные вмешательства.
Также стоит отметить, что без необходимости исследование проводить не целесообразно. Именно поэтому основная часть врачей получает всю необходимую информацию из результатов общеклинического анализа биологических жидкостей организма. Цитология показана только в ситуации, когда есть подозрение на онкологию.
Прозрачность
Прозрачность предоставленной жидкости определяется визуально, для чего ее наливают в прозрачную емкость, и производят оценку внешнего вида на свет. Специалисты осматривают цвет мочи и наличие осадка.
Нормальная моча должна быть абсолютно прозрачной, если ее оставить на некоторое время отстаиваться, можно выделить осадок в виде липидов, элементов клеток, слизи и бактерий. Подобное помутнение определяется химическим анализом и в поле зрения микроскопа.
- Если при прогревании исследуемой жидкости мутность исчезает, это свидетельствует о значительном количестве уратов, и ставится диагноз уратурии;
- Если при нагревании и повышении температуры муть остаётся, в неё добавляют уксусную кислоту и при исчезновении взвесей ставится диагноз фосфатурии;
- Если при добавлении кислоты она начинает шипеть, это указывает на наличие карбонатов в составе жидкости;
- При взаимодействии с соляной кислотой муть исчезает из-за высокого количества оксалатов;
- При реакции с калием и щелочью урина становится прозрачной за счет содержания кристаллов мочевой кислоты;
- Липурия характеризуется прозрачным цветом нагретой мочи при добавлении жидкого эфира из-за содержания в химическом составе липидов.
Цвет мочи относится к визуальным показателям, которые исследуют в отраженном свете. При рождении ребенка у грудничка моча прозрачная и практически бесцветная. Через пару дней жизни она приобретает янтарно-коричневый цвет, что свидетельствует о выделении значительного числа уратов при перестройке мочеполовой системы новорожденного.
У детей дошкольного возраста моча желто-соломенного цвета, и чем старше ребенок, тем более жёлтый оттенок приобретает урина. Естественный окрас мочи зависит от содержания в ней урохрома. Интенсивный цвет указывает на заболевания сердца и печени, гемолитические патологии и гипертиреозид.
При токсикозе, высокой температуре, рвоте или диарее количество мочи снижается и ставится диагноз гипохромурия. Она наблюдается также при почечной недостаточности и сахарном диабете. В этом случае моча окрашена очень слабо.
О чем говорит цвет
Цвет мочи определяется и визуально, его рассматривают в проходящем и отраженном свете. Когда ребенок только только родился, его урина практически не окрашена, а через пару дней она становится янтарно-коричневого цвета. Это говорит о том, что выделилось большое количество уратов. В дошкольном возрасте у детей моча приобретает желто-соломенный цвет, в более старшем возрасте она может быть как соломенной, так и янтарно-желтой.
Естественная окраска зависит от наличия урохрома.
Если цвет очень интенсивный, то это свидетельствует о печеночных, сердечных заболеваний, гипертиреоидозе, различных гемолитических патологиях. Повышенная температура, токсикоз, сильное потоотделение, рвота и понос могут привести к значительному снижению количества мочи. В этом случае говорят о гипохромурии. Эта патология наблюдается при сахарном диабете, почечной недостаточности и ряде других заболеваний. В этом случае исследуемая жидкость слабо окрашена.
Цвет анализа напрямую зависит не только от патологических процессов, но и от приема некоторых лекарственных средств или от продуктов питания, которые употребляет человек. Например, более окрашенной жидкость становится после употребления свеклы, черники или моркови.
Если говорить о заболеваниях, которые можно диагностировать по цвету мочи, то это выглядит примерно таким образом:
- бесцветная жидкость может быть при приеме алкоголя или начинающемся диабете;
- молочно-белая урина возникает при хилурии или гнойных процессах в мочеполовых путях;
- оранжевая свидетельствует о лихорадке или повышенном потоотделении в жаркое время года;
- красная говорит о гемоглобинурии или макрогематурии;
- темная, насыщенного желтого цвета, иногда с присутствием зеленоватого или бурого оттенка говорит о механической желтухе или о выделениях с мочой пигментов желчи;
- если в моче есть гной, то она становится желто-зеленой;
- темно-желтый, темно-коричневый или коричнево-красный цвета говорят о ее сильной концентрации, повышенной температуре или билирубинурии;
- если в мочевом тракте имеется кровотечение, а также при порфирии и гемоглобинурии моча может стать черной, коричневой или черно-коричневой.
Как уже было сказано выше, моча изменяет свой цвет на фоне приема лекарственных препаратов. Красный цвет может быть обусловлен приемом Амидопирина, Антипирина, Сантонина, если пациент принял Ацетилсалициловую кислоту (особенно в больших количествах), то урина может стать розового цвета. При приеме Крезола и активированного угля моча окрашивается в коричневый цвет. Темно-бурой урина бывает при приеме Нафтола, Санола.
Причины изменения цвета и запаха урины
Цвет и запах мочи не остаются всегда неизменными, на них влияет много факторов как физиологического, так и патологического характера. Также окрас урины зависит от возраста.
Например, в первые дни после рождения младенческая моча практически не окрашена, но уже через 1-2 суток приобретает янтарно — коричневый цвет, обусловленный выделением большого количества уратов. У дошкольников нормальный оттенок мочи – желто-соломенный, а школьников и подростков он может меняться от соломенного до янтарно-желтого.
Источником отклонений от нормы могут служить различные патологии. В таблице приведены возможные вариации оттенка урины и вызвавшие их причины:
| Окрас урины | Причина |
| темно-желтый |
|
| буро-желтый |
|
| светло-желтый |
|
| красный, розово-красный или кирпично-красный |
|
| красно-бурый |
|
| красно-коричневый |
|
| зеленый |
|
| желто-зеленый |
|
| синий |
|
| оранжевый |
|
| коричневый, цвет темного пива |
|
| черно-бурый |
|
| черный, коричневый или черно-коричневый |
|
| молочно-белый |
|
| бесцветная |
|
Следующая таблица приводит причины, вызывающие появление неестественного запаха у мочи:
| Запах | Причина |
| аммиака |
|
| яблока или ацетона |
|
| гнили |
|
| фекалий |
|
| зловоний |
|
| сыра или потных ног |
|
| мышами (затхлый) |
|
| кленового сиропа |
|
| капусты, хмеля |
|
| гниющей рыбы |
|
| рыбы |
|
| фиалок |
|
| плавательного бассейна |
|
Как сдается моча для проведения ОАМ
Как правильно сдать мочу у детей? Чтобы оценить результат анализов, урину необходимо правильно сдать.Для этого родителям следует соблюдать определенные правила:
- для анализа показана только утренняя моча, которая была собрана не менее чем за 6 часов до предыдущего опорожнения пузыря;
- перед сбором урины следует помыть половые органы ребенка без каких-либо моющих средств (делается это теплой, но не горячей водой);
- сбор урины разрешается проводить только в стерильную емкость, которая плотно закрывается (для этого подойдет небольшая баночка, однако, если ее нет, можно приобрести в аптеке специальный контейнер, стоит который в пределах 10 рублей);
- объем мочи в среднем должен равняться 100-150 мл, поскольку для проведения анализа требуется урины всего одна пробирка.
Собранная моча должна быть доставлена в больницу за 2 часа. До этого времени ее следует хранить в холодном помещении.
При этом с вечера малышу не следует принимать в пищу яркие овощи и фрукты, есть много сладкого и пить напитки с красителями, поскольку все это может вызвать изменение состава мочи. Если моча будет сдана после ночного опорожнения пузыря ребенком, лучше попросить перенести анализ, поскольку он покажет неправильные показатели – для этого она должна быть яркой и высококонцентрированной, чтобы врач смог понять, если ли в ней недопустимые вещества, или же они полностью отсутствуют.
Если у ребенка были выявлены какие-либо отклонения от нормы (интерпретация и прочие отклонения), не нужно паниковать – рекомендуется еще раз сдать анализ, и если он снова покажет нарушения состава урины, уже необходимо предпринимать конкретные действия, направленные на улучшение анализов.
Почему у мальчика не открывается головка: что делать?
У каждого родителя мальчика возникает рано или поздно вопрос о том, когда должна открываться от плоти головка пениса, а также что делать в случае, когда у мальчика она не открывается. Многочисленные наблюдения подтвердили тот факт, что у каждого мальчика процесс открытия происходит в разное время, поэтому нельзя однозначно определить временные рамки. Главное, что требуется от родителей — внимательное отношение к самочувствию и поведению ребенка.
Только опытный специалист сможет однозначно сказать, должна ли открываться головка в тот или иной период жизни ребенка. Поэтому при появлении волнения и тревог лучше посетить педиатра или хирурга. Кроме того не будет лишним изучение специальной литературы по поводу анатомических особенностей строение пениса, его развития и возрастных особенностей у юношей.
Норма: когда должна на 100% открыться?
Никаких важных видоизменений половой член у мужчины на протяжении всей его жизни не претерпевает. Единственным моментом является открытие головки от крайней плоти еще в детстве. В раннем возрасте крайняя плоть, что в медицине зовется препуциальным мешком, он местами сращен с головкой пениса, имея удлиненную форму. К головке она крепится при помощи синехий — соединительно-тканных спаек.
Головка у ребенка имеет лишь небольшое отверстие для выведения мочи. Оно составляет всего несколько миллиметров. Никакие манипуляции по надрезанию крайней плоти и уздечки врачи не советуют проводить мальчикам до 3 лет. Иначе есть риски развития нарушений в кровообращении, ущемление головки или вовсе некроз.
Есть такое понятие, как физиологический фимоз, что свойственен всем мальчикам с детства, когда головка не способна выходить за пределы плоти. С точки зрения физиологии головка со временем будет сама освобождаться, причем этот процесс у всех детей происходит в разное время, у кого-то уже в год, а у кого-то лет в 5-6 лет. Не всегда физиологический фимоз заканчивается благополучно, нужно регулярно осматривать половые органы на наличие тревожных симптомов.
Чтобы понимать физиологические особенности развития полового органа у мальчика, процесс открытия головки и возрастные рамки, можно обратиться к доктору или просмотреть следующую картинку:
Нет необходимости растягивать и массировать головку и крайнюю плоть у ребенка, если нет никаких жалоб малыша. Даже если ему уже 6 лет, отсутствие освобождения головки не всегда является поводом для беспокойства. Только хирург может оценить, насколько целесообразно вмешательство в физиологический фимоз. Подытожив, можно определить временные рамки для самостоятельного высвобождения головки — от 3-4 и до 12 лет.
Что делать, если не открывается?
Назначить лечение врач может в случае закрытой головки при наличии тревожных симптомов. А именно:
- покраснение в области головки;
- признаки воспаления;
- заметная отечность;
- болезненность и дискомфорт во время мочеиспускания.
После визуального осмотра врача-уролога, а также сдачи анализов, можно определять, насколько целесообразно вмешательство врача. В случае начальной стадии фимоза доктор может назначить методику консервативной терапии — использование мазей, препаратов противовоспалительного действия, постепенное растягивание крайней плоти и применение средств народной медицины. Тяжелые формы фимоза могут потребовать хирургического вмешательства.
Неправильно выполненное открытие головки может привести к развитию парафимоза, приводящего к застою крови, нарушениям лимфатического и венозного оттока крови, в крайнем случае — к некрозу тканей. Только своевременное обращение к специалисту позволит избежать операции, устранив проблему мануальным способом. В отдельных случаях родители прибегают к процедуре обрезания, что также предупреждает фимоз и парафимоз.
Рекомендации от Комаровского
Всемирно известный телевизионный педиатр Комаровский пользуется доверием миллионов родителей. Он советует не прибегать к кардинальным мерам, если у мальчика не открывается головка в детском возрасте. По его мнению, половые органы и физиология устроены так, что защита пениса у ребенка происходит самостоятельным путем при помощи физиологического фимоза.
Крайняя плоть, а также под ней расположенная смегма отвечают за изоляцию головки пениса не просто так. Смегма обладает отличным бактерицидным эффектом, в остальном будет достаточно лишь регулярно мыть половые органы с мылом. При этом важно хорошо вымывать моющие средства из крайней плоти, чтобы не раздражать нежную плоть. Врач не видит причин для иссечения крайней плоти, если это не вызывает беспокойств ребенка.
Что делать, если выявили гипохромурию
Гипохромурия — это всего лишь лабораторный показатель. Для начала надо исключить препараты и продукты питания, которые могут влиять на окраску, подобное может наблюдаться при очень обильном питье или при приеме мочегонных препаратов. Помимо цвета обязательно должны учитываться и другие физические и химические изменения в урине. Иногда слабоокрашенная моча объясняется довольно просто. Это может быть неправильный забор анализа либо пациент накануне пил много жидкости и таким образом собрал сильно разбавленную урину.
Однако если при пересдаче анализа все равно выявляется гипохромурия, то тогда речь идет о системных заболеваниях. В таких случаях стоит обратиться к терапевту, а затем к узкому специалисту и пройти полное обследование.
Причины, не относящиеся к заболеваниям
Естественным фактором потемнения мочи у ребенка, не несущим опасность, является продолжительное сдерживание во время ночного сна. В это время почки функционируют и очищают организм от продуктов жизнедеятельности. Отсутствие мочеиспускания приводит к повышению плотности биологической жидкости и увеличению концентрации солей и других веществ, которые делают цвет мочи более насыщенным. Поэтому утренняя порция урины всегда темнее, чем последующие в течение дня.
Темный цвет мочи также может быть результатом обезвоживания организма после физических нагрузок или в жаркое время года. Недостаточное поступление жидкости и повышенное отделение пота приводит к снижению объема первичной урины и повышению в ней уровня пигментов и продуктов жизнедеятельности организма, которые окрашивают биологическую жидкость в более темный оттенок
Поэтому важно следить за питьевым режимом ребенка и регулярно предлагать воду
Следующей причиной потемнения мочи у ребенка является употребление некоторых продуктов питания. В грудном возрасте и дети 2-х лет очень чувствительны к введению прикорма, что отражается на изменении окраса мочи и стула. Если при отмене нового продукта, цвет урины и кала не нормализовался, следует обратиться за консультацией к педиатру и сдать ряд анализов.
На цвет мочи оказывают влияние следующие продукты питания:
- говядина;
- некоторые виды рыбы;
- яркие овощи (свекла, морковь, ревень, помидоры);
- бобовые приводят к потемнению урины;
- фрукты и ягоды темного окраса (черника, ежевика, смородина);
- продукты, насыщенные пищевыми красителями (карамель, мармелад, торты).
Также изменяют окрас урины сладкие газированные напитки с красителями (кола, тархун, лимонад). У подростков потемнение мочи может быть связано с обезвоживанием организма на фоне употребления алкогольных напитков. После восстановления организма и выведения продуктов и напитков из организма моча приобретает свой естественный желтый или соломенный оттенок.
Еще одна причина, почему у ребенка темная моча – употребление медикаментов. Так желто-оранжевый цвет урины может быть в результате приема:
- витаминов;
- антибактериальных препаратов (Метронидазол, Рифампицин, Тетрациклин);
- противомикробные средства (нитрофурановая группа).
Коричневая моча указывает на прием:
- сорбентов (Активированный уголь);
- слабительных средств (Сенадексин).
Покраснение урины у детей младших лет вызывает прием жаропонижающих, обезболивающих и противовоспалительных средств (Нурофен, Аспирин, Парацетамол). После приема Индометацина моча может приобретать зеленоватый оттенок. После выведения активных компонентов лекарственных препаратов (время указано в инструкции) урина становится вновь естественного желтого цвета.
Если детская моча совсем бесцветная
Новорожденный ребенок несколько дней после рождения выделяет мочу темного цвета, пока почки адаптируются к новым условиям. У грудничка отсутствие окраски урины является нормой. Связано это с тем, что мочевая жидкость содержит меньше веществ, т.е. имеет низкий удельный вес. Кроме того ребенок до года не умеет сдерживать мочу, она выделяется почти сразу после попадания в мочевой пузырь. 7-месячный ребенок ест уже не только грудное молоко, но также смеси и прикормы, поэтому урина начинает изменять цвет на соломенно-желтый.
В период полового созревания гипохромурия в анализе мочи у ребенка может свидетельствовать о нарушениях гормонального баланса или развитие эндокринных заболеваний, сопровождающихся увеличением количества выделяемой мочи (несахарный диабет, нарушение функции щитовидной железы, надпочечников, гипофиза).
Лечение и профилактика
Какое лечение потребуется ребенку для устранения осадков в его моче полностью будет зависеть от полученных анализов
На основании этого, родителям важно дождаться итоговой оценки состава урины. Это диагностическое исследование урины на характер и количество имеющихся в ней образований
В этом случае, чтобы анализы вышли достоверными, перед сбором урины, ребенка необходимо чисто подмыть в генитальной области, аккуратно собрав мочу в специально подготовленную стерильную тару или мочеприемник, если малыш новорожденного возраста.
Если на улице слишком жарко, стараться в эти периоды давать малышу больше жидкости, кормить арбузами и дынями для восстановления в его организме водного баланса. Такая необходимость повышается когда малыш начинает сильно потеть
В том числе, важно, учитывать что детский организм по сравнению со взрослым более восприимчивее к приему медикаментов и физическим переутомлениям, зная это детям, рекомендуется давать лекарства под ведомом врача и вовремя выделять время на их отдых
А также с целью профилактики чтобы не спровоцировать почечные заболевания, влияющие на отток жидкости в организме, важно, следить за здоровьем ребенка одевая его согласно погодным условиям. Сразу же переодевать в случае обнаружения на нем мокрой одежды
Однако, в случае подозрения неладного с уриной крохи, лучше не тянуть, а показать его врачу сдав необходимые анализы, что в дальнейшем позволит исключить развитие заболевания мочеполовой системы и своевременно вылечить имеющиеся недомогания.