Почки – это внутренние органы, обеспечивающие очищение крови путем вывода токсичных веществ, растворенных в моче, поддерживающие водно-солевой баланс организма. У здорового человека почки не допускают задержание в организме излишков воды.
Самые разнообразные причины приводят к замедлению вывода жидкости из организма. Жидкость в почках заполняет почечные лоханки и чашечки, при этом создается дополнительная нагрузка на орган, что приводит к развитию болезни, которая называется гидронефроз.
Причины
Болезнь развивается по причине недостаточности функционирования клапанов мочеточника, что приводит к обратному току урины. Определить причины болезни стопроцентно не представляется возможным, но существуют факторы, которые провоцируют скопление жидкости в почке:
- Вода может накапливаться при закупорке протоков камнями, образовавшимися в почках.
- Сгустки крови, образовавшиеся при почечной травме, также могут стать преградой для отхода воды.
- Нарушение оттока воды может произойти при сужении мочеточника в результате хирургического вмешательства.
- Поражение опухолью почки и мочеточников.
Виды и причины гидронефроза
Гидронефроз бывает врожденным, или первичным, и приобретенным, или вторичным. Гидронефроз у детей, как правило, носит врожденный характер, у взрослых – приобретенный.
Наиболее частыми причинами гидронефроза у детей являются врожденные аномалии строения почки или ее сосудов. Гидронефроз вторичный это следствие изменения структуры почки или мочевыводящих путей (мочеточника, уретры, а иногда и мочевого пузыря) в результате какого-либо заболевания. Это может быть воспаление почечной лоханки или мочеточника, аденома простаты, кисты и стриктуры (сужения) мочевыводящих путей и т.д.
Гидронефроз может быть односторонним, поражающем только одну почку, или двусторонним. Двусторонний гидронефроз возникает тогда, когда нарушен отток мочи в нижних отделах мочевыводящих путей – мочевом пузыре и уретре, в результате чего от повышенного содержания жидкости страдают обе почки. Гидронефроз у детей, как правило, носит односторонний характер.
В том случае, когда патологическому расширению под давлением мочи подверглась не только почечная лоханка, но и мочеточник, говорят об уретерогидронефрозе.
Как определить застой мочи в мочевом пузыре
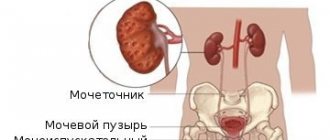
Мочевой пузырь – это часть мочевыводящей системы. Природа надарила его выполнять две важные функции в организме человека: сбор урины и ее выведение.
Мы даже не подозреваем насколько ценные задания выполняет мочевой пузырь до тех пор, пока он нормально функционирует.
Как только система дает сбой, и появляется застой в мочевом пузыре мы тут же начинаем паниковать и искать причины, чем вызваны изменения, и что может спровоцировать нарушения.
По мочеточникам урина попадает в мочевой пузырь, откуда организм выводит ее наружу, посредством мочеиспускательного канала. Затрудненный отток жидкости из почек провоцирует застойные явления, что в медицине называется гидронефроз. Симптомы такого состояния требуют немедленного медицинского вмешательства.
Гидронефроз
Известно, что почки – это парный орган, который отличается своим сложным строением. Основная функция почек – способствовать выводу токсинов из организма вместе с мочой.
Ее скопление наблюдается в чашечках, после чего она продвигается в лоханки почки и мочевой пузырь.
Неправильное функционирование органа провоцирует застойные явления мочи, и, как результат, патологическое расширение системы. Она бывает двух типов:
- Инфицированной.
- Асептической.
Вынашивание плода и развитие новообразований у женщин – наиболее часто называемые причины развития гидронефроза. У представителей сильной половины человечества такие патологические нарушения функционирования почек наблюдаются в возрасте после 45 лет. Основными стимулирующими факторами служат заболевания предстательной железы.
4 основные причины патологии
Нарушенный отток мочи вызывает гидронефроз. Основные причины, которые вызывают такой процесс, следующие:
- сбой в работе мочевого пузыря и мочеиспускательного канала,
- наружное сдавливание мочеточника (новообразования, увеличенные лимфатические узлы)
- нарушение просвета мочеточника,
- сбой функции почечной лоханки.
Лечение застоя в мочевом пузыре
Боли в области поясницы, в большинстве случаев это свидетельство тому, что естественное функционирование почек нарушено. Незамедлительное обращение к специалистам клиники поможет предупредить развитие серьезных заболеваний, в том числе и почечную недостаточность.
Диагностировать заболевание гидронефроз можно по результатам ультразвукового обследования или рентгена мочеточника. Чтобы определить степень развития заболевания, пациенту назначают пройти ряд лабораторных анализов, по результатам которых будет разработано наиболее эффективное и адекватное лечение.
Основной акцент в лечении врачи первоочередно уделяют на снятие боли и ликвидацию воспаления пузыря и патологию в почках. Правильно разработанная схема лечения позволяет устранить факторы, которые стимулировали застой мочи.
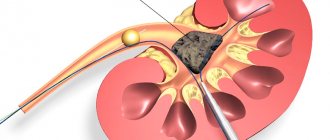
Для восстановления функции оттока мочи из мочевого пузыря, часто приходится прибегать к хирургическому вмешательству, который позволяет ликвидировать застой. Операцию проводят урологи под контролем ультразвуковой диагностики — чрезкожной нефроэктомии. В процессе операции удается установить дренаж в почках, через которые будет выводиться скопленная моча.
Когда гидронефроз образовался в результате образования камней в почках, врачи применяют закрытый вид операции – эндоскопическое вмешательство. В тяжелых случаях проводится открытый вид оперативного вмешательства.
Профилактика гидронефроза
Основными профилактическими правилами для предупреждения такой патологии как гидронефроз, врачи называют соблюдение личной гигиены. В обязательном порядке следить за чистотой половых органов, не допускать случайных половых связей. Ряд инфекционных заболеваний могут быть вызваны вирусами и бактериями, которые передаются половым путем
Помимо этого не следует допускать развития мочекаменного заболевания и воспалительные процессы органов мочевыводящей системы.
Следить за рационом своего питания. Нужно понимать, что чрезмерное употребление соли может вызвать мочекаменное заболевание.
Беременность и застой мочи – провоцирующие факторы
Застой мочи в почках часто наблюдают у женщин в период беременности. Такое состояние вызывает боли в почках и повышает обеспокоенность женщин в такой ответственный период. Гидронефроз у беременных вызывают разные провоцирующие факторы, в частности:
- патологические изменения мочевика или уретры;
- изменение в мочеточнике – перегибы, деформация, сдавление.
Застой мочи в период беременности медики чаще всего называют следующие провоцирующие факторы: сдавливание мочеточника увеличившейся маткой и нарушенный гормональный фон. Изменение гормонального фона может сказаться на сократительной функции непосредственно такого органа как мочевой пузырь.
Чаще всего в период беременности страдает правая почка. Причины – смещение положения внутренних органов. Такое естественное нарушение может вызвать правостороннее опущение почки.
Чтобы избежать такого патологического развития важно знать основные симптомы, которые указывают на застой в почках:
- стадия. Почечная лоханка расширена, функция почек сохранена.
- стадия. Незначительное увеличение почки и расширение ее лоханки.
- стадия. Почка увеличена в 2 раза, а лоханки и чашечки в почках значительно расширяются, образуя многополостную камеру. Третья стадия патологического нарушения стимулирует развитие почечной недостаточности.
Проявление симптомов почечной патологии напрямую зависят от развития, течения и причины заболевания. Женщина ощущает резкую боль в момент приступа, которая локализируется в боку живота.
Хроническое течение заболевания не сопровождается никакими симптомами. Но не исключено проявление болевых ощущений в боковой области, приступы тошноты и рвоты.
Беременные жалуются на тупую боль в почках, которая может иррадировать в пах или бедро. Жалобы на сильные болевые ощущения, которые свойственны приступам почечной колики, поступают крайне редко. После родоразрешения симптомы застоя мочи в почках постепенно снижаются.
Для того чтобы убедиться в развитии гидронефроза в период беременности проводится ультразвуковое обследование пациентки или же проводится диагностика катетеризацией мочеточников с контрастированием такого вещества как индигокармин.
Нарушение оттока мочи – это серьезное нарушение системы, которое может вызвать неприятные боли и дискомфорт. Поэтому, необходима немедленная консультация специалистов, в ходе обследования которых будут определены причины патологии мочеточника, вызвавшие застой в почках, и назначено правильное лечение.
Источник: https://pochkam.ru/mochevoj-puzyr-i-mocheispuskanie/zastoj-mochi-v-mochevom-puzyre.html
Степени гидронефроза
Различают три степени гидронефроза:
- Гидронефроз в степени первой. Происходит растягивание почечной лоханки (пиелоэктазия) в результате повышенного давления мочи. На этом этапе функция почки еще не нарушена, но почка уже увеличена в размере;
- Гидронефроз в степени второй. Происходит дальнейшее, более значительное расширение почечной лоханки и почечных чашечек (гидрокаликоз). В результате жидкость, содержащаяся в канальцах, сдавливает паренхиму почки, которая под действием давления истончается (атрофируется). На этой стадии функция почки значительно нарушается;
- Гидронефроз в степени третьей. Нарастает атрофия почечной ткани, принимая необратимый характер. Функция почки постепенно утрачивается, в конечной стадии гидронефроза почка погибает. Почка, утратившая свою функцию, в этом случае представляет значительную угрозу для здоровья.
Гидронефроз: определение, классификация патологии
Гидро – вода, нефро – почка, в переводе с латинского перевод названия болезни говорит сам за себя: концентрация жидкости в локальной точке. Переходя в стадию обострения, патология приводит к деструкции почечных функций, нарушению обменных процессов и инфицированию всего организма пациента.
Диагностироваться болезнь может сразу после рождения – врожденный вариант или в процессе жизнедеятельности – приобретенный. Поражать патология может одну или обе почки, при этом двустороннее воспаление нарушает оттоки мочи в нижних пределах путей мочевыведения: мочеточнике, уретре.
Классифицируется три степени заболевания:
- Первая степень проявляется незначительным расширением лоханки из-за повышения давления на ее стенки. При этом орган еще сохраняет 100% своих функций.
- Вторая степень – среднее или значительное расширение лоханок, чашек. Скопленная жидкость в почках давит на паренхиму, перекрывает канальцы, функциональность органов сохраняется на 40-45%;
- Третья степень характеризуется атрофией тканей органов, причем процесс уже необратимый, приводящий к полной гибели почки и угрозе жизни пациенту.
Симптомы гидронефроза
Выраженность симптомов гидронефроза зависит от степени, на которой находится заболевание. Ранние симптомы гидронефроза не выражены, поэтому заболевание иногда обнаруживается уже в запущенном состоянии.
Гидронефроз у новорожденных, да и вообще гидронефроз у детей обычно никак себя не проявляет вплоть до третьей степени заболевания, разве что может обратить на себя внимание повышенное беспокойство малыша, иногда при гидронефрозе у новорожденных в моче обнаруживается примесь крови. Гидронефроз у новорожденных обычно известен заранее, так как обнаруживается еще при проведении пренатальной ультразвуковой диагностики плода. Гидронефроз у детей более позднего возраста, как и у взрослых, может быть обнаружен случайно, при обследовании по другому поводу.
Иногда ранним симптомом гидронефроза является почечная колика, особенно это свойственно гидронефрозу, вызванному мочекаменной болезнью. Когда заболевание достигает значительной степени развития, основными симптомами гидронефроза являются ноющая тупая и постоянная боль в области почек и признаки сниженной почечной функции: отеки, повышенное давление из-за нарушенного водного обмена. Одним из частых симптомов гидронефроза является появление крови в моче (гематурия).
Диетотерапия и питьевой режим
Несмотря на простоту советов, диетотерапия вкупе с соблюдением питьевого режима и здорового образа жизни могут значительно ослабить симптомы болезни, а потом и служить отличной профилактикой патологии. Выбирая меню, лучше отказываться от жирных, тяжелых блюд, отдавая предпочтение овощам, фруктам в сыром виде.
Объем потребляемой жидкости для пациента без дополнительных заболеваний, составляет не менее 2-2,5 литров в сутки. Подробности рациона питания объяснит доктор: диета подбирается индивидуально, однако сокращение количества острых, сладких, копченых кушаний будет только кстати, как и отказ от алкоголя, крепкого кофе, чая. Вводимые в рацион блюда должны быть богаты аминокислотами, которые не синтезируются организмом, а получаются только с продуктами.
Важно! Ограничение или полное исключение поваренной соли – обязательный пункт диеты при гидронефрозе. Наиболее подходящей считается картофельно-яичная диета со сниженным содержанием калорий и высокими показателями уровня аминокислот. Кроме того, продукты не увеличивают нагрузку на ЖКТ, хорошо выводят лишний холестерин и перерабатываются организмом пациента любого возраста. Долго держать данную диету нельзя! Сроки питания подскажет только узкоспециализированный доктор, консультация у которого обязательна.
Диагностика гидронефроза
Ведущим методом при диагностике гидронефроза является ультразвуковое исследование почек и мочевыводящих путей. В качестве дополнения используют цветное допплеровское картирование (ЦДК), радиоизотопную ренографию, а иногда компьютерную или магнитно-резонансную томографию. Также в некоторых случаях гидронефроза может быть применено эндоскопическое исследование – уретроцистоскопия или уретероскопия. Все эти методы направлены на визуализацию внутренней структуры почки, мочеточников и снабжающих их сосудов.
Поскольку гидронефроз способствует присоединению инфекции, проводят бакпосев мочи. Функциональные пробы мочи (проба по Зимницкому, проба по Нечипоренко) проводят для изучения функции почек.
Лечение застойных явлений в почках
Продолжительное протекание патологии постепенно ухудшает работу почек и приводит к развитию почечной недостаточности. Застой в почках чреват серьезными осложнениями:
- пиелонефритом;
- образованием камней;
- распространением воспаления по всему организму (что может закончиться летальным исходом);
- вторичным уменьшением размеров почек;
- повышением артериального давления.
Поэтому важно не откладывать лечение патологии. Чтобы уменьшить боли и предупредить инфекционные осложнения, назначают антибактериальные и обезболивающие препараты. Но для восстановления нормального оттока мочи необходимо инструментальное или хирургическое вмешательство. Выбор метода зависит от причин застойных явлений.
1. Катетеризация мочевого пузыря.
Проводится при наличии доброкачественных или злокачественных образований в предстательной железе, при склерозе шейки мочевого пузыря.
С помощью мочеточникового стента расширяют зону сужения мочеточника. Потом больного готовят к введению эндоскопа и проведению ретроградной пиелографии.
2. Чрескожная нефростомия.
Установка внешнего дренажа в полостную систему почки под контролем УЗИ. С помощью дренажа моча поступает во внешние системы сбора.
Метод используют при невозможности поставить стент или мочеточниковый катетер.
3. Открытая операция.
Показания к выполнению:
- забрюшинный фиброз;
- аневризма аорты;
- камни в почках, которые невозможно удалить эндоскопическим методом или ударно-волновой литотрипсией;
- опухоли в забрюшинном пространстве.
4. Эндоскопический метод.
Используют при наличии камней и новообразований, препятствующих оттоку мочи.
Застойные явления в почках могут наблюдаться в третьем триместре беременности. Это связано с механическим давлением матки на мочеточник и повышенным уровнем прогестерона. После родов патология уйдет.
Появляется вследствие возникновения в почечных лоханках солевых отложений в виде песка или плотного образования. В современном мире легкую степень заболевания можно встретить у 30% населения земного шара. Формирующиеся песчинки редко превышают размер 1 мм в диаметре, поэтому не вызывают стойких болевых ощущений и самостоятельно вымываются из организма вместе с мочой. Большие отложения с течением длительного периода времени образовывают камни крупного размера, которые могу достигать 2 см в диаметре и более. Такие конкременты вывести самостоятельно сложно, требуется медицинское или оперативное вмешательство. От камней небольшого размера возможно избавиться, значительно увеличив объема потребляемой жидкости или используя диету. Альтернативным способом лечения, по мнению специалистов, является минеральная вода.
Лечение гидронефроза
Лечение гидронефроза проводится только хирургическим способом. Консервативное лечение гидронефроза применяется лишь для устранения воспаления, если произошло присоединение вторичной инфекции, или в качестве терапии, облегчающей симптомы гидронефроза до проведения операции.
Операция по лечению гидронефроза состоит в устранении препятствия, нарушающего нормальный отток мочи. В каждом случае необходим индивидуальный подход, поэтому выбор хирургического метода лечения гидронефроза остается за хирургом. В настоящее время оперативное лечение гидронефроза производится эндоскопическим способом, не требующем большого и травматичного разреза для доступа к операционному полю.
Эндоскоп вводится в брюшную полость через два небольших прокола, все манипуляции совершаются тонким хирургическим инструментом под контролем происходящего на мониторе. Такой способ лечения гидронефроза позволяет в разы снизить травматичность операции, риск возникновения послеоперационных осложнений и практически бескровен.
Гидронефроз у детей раннего возраста в незначительной стадии может не потребовать врачебного вмешательства. В таких случаях рекомендуют динамическое наблюдение с помощью ультразвукового исследования от двух до четырех раз в год. Гидронефроз у детей первой и даже второй степени иногда в течение первого года жизни проходит самостоятельно, хирургического лечения гидронефроза при этом не требуется. Однако болезнь в третьей степени, а также нарастание симптомов гидронефроза у детей, требуют неотложного хирургического вмешательства.
При гидронефрозе в терминальной стадии, в случае гибели почки, ее удаляют. Обычно такая операция проводится у пожилых людей, когда регенеративные функции организма значительно снижены.
Видео с YouTube по теме статьи:
Почки – это внутренние органы, обеспечивающие очищение крови путем вывода токсичных веществ, растворенных в моче, поддерживающие водно-солевой баланс организма. У здорового человека почки не допускают задержание в организме излишков воды.
Самые разнообразные причины приводят к замедлению вывода жидкости из организма. Жидкость в почках заполняет почечные лоханки и чашечки, при этом создается дополнительная нагрузка на орган, что приводит к развитию болезни, которая называется гидронефроз.
Гидронефроз почек: что это такое, симптомы, лечение, исход заболевания
Гидронефроз почек – это расширение почечных лоханок из-за ухудшения оттока мочи, которое приводит к снижению жизнеспособности органа. Проявляется болью в нижней части спины, примесями крови в моче, повышением давления, частыми позывами в туалет. Для диагностики назначают УЗИ мочевика, КТ почек, урографию. Терапия нацелена на устранение причин, которые привели к застою мочи в почках.
Что такое гидронефротическая трансформация
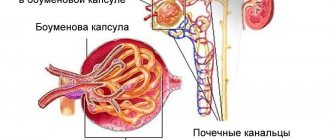
Гидронефроз – болезнь, при которой жидкость в почках застаивается. Орган состоит из:
- паренхимы – ткань, которая очищает кровь от токсинов и вырабатывает мочу;
- полостной системы – состоит из небольших чашечек, которые формируют крупные лоханки.
Полостная система является резервуаром для хранения жидкости. Снаружи она окутана паренхимой. Если прохождение (пассаж) мочи по мочевым путям нарушается, лоханки расширяются. Впоследствии чашечно-лоханочная система (ЧЛС) деформируется, а жизнеспособность почечной ткани снижается.
Ухудшение оттока мочи из полостной системы почек приводит к:
- нарушению фильтрационной функции органа;
- замедлению циркуляции крови и лимфы в паренхиме.
Исходом болезни становится гибель нефронов – структурных единиц, в которых происходит фильтрация крови и обратное всасывание разных веществ.
Гидронефроз чаще обнаруживается у женщин 20-55 лет, что связано с беременностью, гинекологическими патологиями. А после 60 лет болезнью больше страдают мужчины с вялотекущим простатитом, аденомой простаты.
Причины гидронефроза
Гидронефротическая трансформация почки – многофакторная болезнь, которая вызывается разными причинами. Условно их разделяют на 2 группы:
- вызванные уменьшением диаметра мочевых путей, хроническим воспалением, опухолями в мочеточнике, уретральном канале, мочевике;
- спровоцированные недостаточным тонусом клапанов мочевика и обратным током мочи.
Общие причины
В половине случаев нарушение пассажа урины вызвано сужением диаметра мочевых путей, которое вызывают:
- опухоли;
- эндометриоз мочеточника;
- туберкулез;
- камни в мочеточнике;
- тромбы.
Гидронефроз у взрослого мужчины возникает на фоне вялотекущего простатита, гиперплазии и аденомы простаты. Не исключено сужение мочевых путей из-за попадания в уретральный канал инфекции, передающейся половым путем. У женщин гидронефроз провоцируют гинекологические болезни – рак шейки матки, вагиниты, опущение матки, цервицит.
Затруднение оттока мочи из лоханки вызывают патологии мочевика:
- опущение пузыря;
- добро- и злокачественные опухоли;
- камни;
- рубцевание шейки.
Нарушение пассажа урины вызывают крупные тазовые липомы, которые сдавливают мочевые пути. Иногда жидкость застаивается в почках из-за непроходимости уретры, которую вызывают:
- рубцевание уретрального канала;
- мешковидное выпячивание (дивертикула) уретры;
- заращение мочеиспускательного канала.
Гидронефроз провоцируют травмы тазовых органов, воспалительные болезни мочевыделительных органов – уретриты, циститы.
Если отток урины нарушается ниже лоханочного уровня, расширяются не только почечные резервуары, но и сам мочеточник. Такое состояние называется гидроуретеронефрозом.
У детей
В детском возрасте чаще встречается врожденная форма гидронефроза. Он вызывается аномальным строением, расположением или функционированием органов мочевыделительной системы:
- дискинезия мочевых путей;
- врожденное сужение уретрального канала;
- атония мочеточника;
- патологии клапанного аппарата мочеточника;
- отхождение мочеточника от лоханки в атипичном месте;
- патологическое расположение артерии, создающее давление на мочеточник.
Некоторые болезни, приводящие к гидронефрозу, специалист замечает на стадии внутриутробного развития плода. При ультразвуковом обследовании обнаруживают добавочный почечный сосуд для сбора мочи, опущение почки, неправильное расположение артерий. Своевременная пластика органов препятствует потере жизнеспособности паренхимы.
При беременности
Гидронефроз во время беременности в 63% вызывается нарушениями на уровне мочевыделительных протоков. Постепенное увеличение матки приводит к:
- росту давления в тазовых органах;
- сдавливанию мочевика и мочеточника.
У большинства женщин выявляется расширение лоханок правой почки, что обусловлено особенностями расположения плода в брюшине. Гидронефроз провоцируют:
- естественное снижение иммунитета;
- трубно-яичниковый абсцесс;
- электролитный дисбаланс;
- выпадение матки;
- кисты на половых железах;
- аневризма аорты в брюшном отделе.
При беременности нагрузка на организм возрастает в несколько раз. Для очищения крови матери и плода почки функционируют в усиленном режиме. Чтобы избежать гестационного пиелонефрита и гидронефроза, женщины должны 1 раз в 2-3 месяца обследоваться у врача.
Классификация и стадии гидронефроза
В нефрологии с одинаковой частотой диагностируется левосторонний и правосторонний гидронефроз. По расположению он бывает одно- или двухсторонним. Одновременное поражение обеих почек обнаруживается редко – только в 5-7% случаев.
В зависимости от времени происхождения, выделяют формы заболевания:
- врожденную;
- приобретенную.
По характеру течения различают острый и вялотекущий (хронический) гидронефроз. В первом случае удается восстановить работу почек в полном объеме, а во втором дисфункция органа необратима.
По наличию микробов гидронефроз разделяют на виды с асептическим или инфекционным воспалением. В случае присоединения инфекции болезнь осложняется абсцессом.
Стадии болезни почек:
- первая – расширяются только лоханки, но работа органа практически не нарушается;
- вторая – объем органа увеличивается на 15%, его стенки истончаются, а работоспособность лоханок снижается на 30-40%;
- третья – ЧЛС трансформируется в многокамерную полость, почки увеличиваются в 2 раза, а способность к выбрасыванию мочи в мочеточник снижается на 80% или отсутствует.
По выраженности атрофии почечной ткани выделяют 4 стадии гидронефроза:
- первая – патологические изменения в паренхиме еще отсутствуют, но она начинает истончаться;
- вторая – обнаруживаются незначительные повреждения на поверхности органа;
- третья – погибает большее количество нефронов;
- четвертая – почечная ткань отсутствует, из-за чего орган перестает функционировать.
Неинфекционный гидронефроз правой или левой почки 2 степени у 84% больных протекает в скрытой форме.
Первые симптомы возникают при снижении работоспособности органа на 50%. Гидронефроз левой почки 3 степени проявляется болью в крестце, которая распространяется на пах, внутреннюю поверхность бедер.
Симптомы гидронефроза почки
Симптоматика гидронефроза у взрослых зависит от разных факторов:
- расположения очага болезни;
- скорости прогрессирования;
- длительности сужения мочевых протоков.
Острый гидронефроз отличается быстрым прогрессированием и яркой клинической картиной. Выраженность болей зависит от степени увеличения диаметра лоханок почек. Они похожи на почечные колики. Боли распространяются по ходу мочевых протоков и отдают в гениталии, мошонку, бедра.
Первые признаки гидронефроза:
- очень частые позывы в туалет;
- отсутствие аппетита;
- боль в пояснице справа или слева;
- тошнота;
- примеси крови в моче.
Неинфекционный гидронефроз протекает малосимптомно. Больных тревожат:
- временные боли в спине;
- дискомфорт в пояснично-реберной зоне;
- частое мочеиспускание.
По мере повышения давления в ЧЛС функции органа нарушаются. Из-за скопления токсинов в крови возникают симптомы отравления:
- снижение работоспособности;
- хроническое переутомление;
- повышение кровяного давления.
Если гидронефроз осложняется инфекционным воспалением, клиническая картина дополняется такими симптомами:
- лихорадочное состояние;
- повышение температуры;
- примеси гноя в моче.
Больные предпочитают спать на животе, что обусловлено повышением внутрибрюшного давления и отхождением мочи из почки.
Чем опасна болезнь
Неправильное лечение приводит к переходу болезни в вялотекущую форму. Гидронефротическая трансформация правой или левой почки чревата:
- уролитиазом (мочекаменная болезнь);
- гипертонией;
- пиелонефритом;
- разрывом органа.
При инфекционном воспалении почек образуются карбункулы на органе, возникает сепсис. Несвоевременное обращение к врачу приводит к необратимым изменениям в мочевыделительной системе. Со временем диагностируют недостаточность почек, которая сопровождается интоксикацией. Нарушение электролитного баланса и отравление азотистыми веществами приводит к смерти.
Методы диагностики жидкости в почках
Диагноз устанавливается нефрологом или урологом. Чтобы оценить степень дисфункции почек, проводят комплексное обследование, которое включает:
- сбор анамнеза;
- пальпацию живота;
- лабораторные анализы;
- аппаратное обследование.
Определяющими способами диагностики урологической болезни являются:
- УЗИ мочевика и почек;
- экскреторная урография;
- почечная ангиография;
- нефросцинтиграфия;
- МРТ почек.
Чтобы визуализировать участок мочевых путей, в котором есть препятствия для движения мочи, проводят уретроскопию или цистоскопию. Дисфункцию почек определяют по биохимическому анализу мочи. В ней обнаруживаются высокие концентрации белка, креатинина, калия, мочевой кислоты.
При постановке диагноза гидронефроз отличают от болезней со схожей клинической картиной – нефролитиаза, пиелонефрита, опущения, поликистоза и карциномы почки.
Лечение гидронефроза
Перед тем как лечить гидронефроз, определяют степень расширения лоханок и атрофии паренхимы. Консервативная терапия применяется только для купирования симптомов. Для восстановления работы почек прибегают к хирургическому вмешательству.
Медикаментозная терапия
Лечение гидронефроза без операции не приносит желаемого эффекта. Лекарства используют для облегчения симптоматики:
- спазмолитики (Дроспа Форте, Но-шпа) – уменьшают спазм мочевых путей, восстанавливают пассаж мочи;
- антибиотики (Цефуроксим, Аугментин) – уничтожают бактериальную флору в почках;
- противовоспалительные средства (Канефрон, Урофит) – купируют воспаление и боли, стимулируют отток мочи из почек;
- антигипертензивные средства (Небиволол, Лизиноприл) – снижают АД, препятствуя еще большему расширению лоханок и прогрессированию гидронефроза.
Медикаменты уменьшают выраженность симптомов гидронефроза, но не устраняют причину расширения чашечно-лоханочной системы.
Операция
Чтобы вылечить болезнь, необходимо создать альтернативный путь для оттока мочи из почки. Для этого используются разные методы хирургического вмешательства:
- Трансуретральная катетеризация. Операция показана при стойком спазме мочевика. Посредством катетера в уретральный канал вводится пружина, которая устанавливается в месте сужения мочевика. За счет этого его проходимость восстанавливается.
- Наложение нефростомы. При непроходимости мочевыводящих протоков формируют искусственный путь для выведения жидкости из почки. К одной из почечных лоханок подшивают трубку, второй конец которой выводится наружу.
Если гидронефроз возникает на фоне аденомы или рака простаты, полипа мочевика, совершают операцию по удалению опухоли. При камнях назначается литотрипсия – дистанционное дробление конкрементов ударной волной.
Нефрэктомия – удаление пораженной почки – проводится при запущенной форме гидронефроза, когда возникает риск инфекционных осложнений.
Диета
У людей с гидронефрозом обезвреживание вредных веществ почками замедляется. Чтобы снизить токсическую нагрузку на организм, необходимо исключить из рациона:
- соль;
- рыбу;
- мясо;
- кондитерские изделия;
- газировку;
- холодец;
- жареные блюда.
Гидронефроз почки 1 степени поддается эффективной терапии. Чтобы предупредить прогрессирование болезни, следует ввести в рацион арбуз, тыкву, яблоки, сладкий виноград, цветную капусту. В день съедают не менее 600 г полезных овощей и фруктов.
Народные средства
Чтобы облегчить течение гидронефроза и поддержать работу почек, используют:
- Отвар из тыквы. Плодоножку измельчают на терке. 2 ст. л. сырья проваривают в ½ л воды. Профильтрованный отвар выпивают по 200 мл до 3 раз в сутки.
- Отвар из петрушки. 50 г измельченных корней проваривают в 300 мл воды 15 минут. Принимают по 50 мл 4 раза в сутки.
Народные средства применяют только после консультации с нефрологом.
Сколько живут с гидронефрозом
Исход заболевания зависит от своевременности терапии. Гидронефроз 1 и 2 степени лечится относительно легко. При устранении факторов, препятствующих пассажу мочи, выздоравливают 95-96% пациентов.
Терминальный гидронефроз осложняется почечной недостаточностью, необратимой интоксикацией азотистыми веществами. Выживаемость зависит от наличия инфекционных осложнений, камней и других патологий. В худшем случае человек погибают спустя несколько месяцев после выявления 4 стадии гидронефроза.
Может ли водянка пройти самостоятельно
Острый гидронефроз 1 и 2 степени может пройти сам, если причина нарушения оттока мочи самоустранилась. Такая ситуация возможна при временном сужении мочеиспускательного протока из-за воспаления, отека простаты. Почка обладает высокими резервными возможностями, поэтому при восстановлении пассажа мочи ее работа нормализуется.
При гидронефрозе 3 степени почечная ткань полностью атрофируется, то есть изменения имеют необратимый характер. Запоздалое удаление органа опасно инфекционными осложнениями.
Профилактика
Чтобы избежать гидронефроза, следует:
- вовремя лечить урологические болезни;
- вести активный образ жизни;
- избегать травм тазовых органов;
- обследоваться у уролога при беременности;
- рационально питаться;
- два-три раза в год посещать гинеколога или андролога.
Профилактические меры направлены на устранение провоцирующих факторов. При соблюдении личной гигиены, лечении урогенитальных инфекций риск обострения гидронефроза снижается в разы.
Источник: https://tden.ru/health/gidronefroz-pochek
Причины
Болезнь развивается по причине недостаточности функционирования клапанов мочеточника, что приводит к обратному току урины. Определить причины болезни стопроцентно не представляется возможным, но существуют факторы, которые провоцируют скопление жидкости в почке:
- Вода может накапливаться при закупорке протоков камнями, образовавшимися в почках.
- Сгустки крови, образовавшиеся при почечной травме, также могут стать преградой для отхода воды.
- Нарушение оттока воды может произойти при сужении мочеточника в результате хирургического вмешательства.
- Поражение опухолью почки и мочеточников.
Гидронефроз при беременности
Гидронефроз нередко появляется у будущих мам по причине физиологических изменений, вызванных беременностью. Причиной развития болезни является сдавливание мочеточника увеличенной маткой. У беременных чаще гидронефрозом поражается правый орган. Гидронефроз беременных имеет способность проходить без лечения после рождения ребенка.
Такая патология не есть показателем для аборта, врачи именуют ее истинным гидронефрозом беременных. Если у женщины при беременности развивается хронический гидронефроз, это угрожает сильными осложнениями во время родов. Профилактика гидронефроза – предупреждение и своевременная терапия болезней, вызывающих жидкость в почке, общее укрепление защитных сил организма.
Симптомы
Гидронефроз бывает врожденным и приобретенным. При заболевании возможно поражение одной или двух почек. Болезнь может протекать в острой или хронической форме. Признаки болезни зависят от того, настолько стремительно блокируется выход воды из организма. При быстром переполнении лоханок почек, пациент ощущает сильные болевые проявления в области поясницы, на стороне расположения воспаленного органа.
При медленном заполнении почек водой нередко проявление болевых симптомов не ощущается. О развитии гидронефроза свидетельствуют признаки: повышенная температура, учащенное мочеиспускание, наличие кровяных следов в урине. Возникают спазмы в животе, тошнота, заканчивающаяся рвотой, усталость, снижение суточного объема мочи.
Застой в почках: клиническая картина
Симптомы застойных явлений в почках:
- органы больше и тяжелее, чем в норме;
- имеют сине-красный цвет;
- происходит жировое перерождение почечного вещества;
- видны желтые пятна;
- почечная капсула натянута;
- венозный рисунок сильно выражен;
- поверхность почек неровная (из-за инфаркта либо сморщивания соединительных тканей);
- в разрезе видно жировое перерождение коркового вещества, оно может быть желтовато-пятнистым; мозговое вещество более темное, а потому хорошо отличимо;
- увеличенные клубочки выделяются из окружающей ткани красными пятнами;
- при длительном застое имеет место атрофирование почечного вещества, его замещение соединительной тканью.
Гидронефроз может быть острым или хроническим. При острой форме пациенты отмечают следующие нарушения:
- сильные поясничные боли;
- болезненные ощущения различной интенсивности в области живота, усиливающиеся после еды, отдающие в половые органы;
- периодически появляется тошнота, рвота;
- повышается температура;
- в моче появляется кровь.
Хроническая форма застоя в почках чаще всего протекает бессимптомно. В некоторых случаях может иметь место постепенное нарастание признаков острой формы.
Диагностика
Гидронефроз необходимо диагностировать на ранней стадии, при распознавании болезни на поздних стадиях терапия не поможет – произойдут необратимые процессы. Анамнез заболевания включает в себя проявление болезненных ощущений в почках, области поясницы.
В ходе беседы с врачом выясняется, имели ли место хирургические вмешательства на органах таза, неврологические заболевания, так как нейрогенные нарушения часто являются причиной патологий почек. Решающую роль при диагностике заболевания играют визуализационные методы, дающие возможность рассмотреть опасные изменения в почке и надпочечниках.
УЗИ определяет размер, форму, массу почки. Обнаруживает камни, кисты и другие патологии. Исследование помогает выявить причины возникновения гидронефроза.
Наиболее информативная диагностическая процедура, при помощи которой создаются трехмерные и двухмерные изображения органов, что дает возможность определить стадию болезни и изменения в тканях.
Диагностическая процедура используется, чтобы оценить состояние органов мочевыделительной системы. Изображения на рентгеновских снимках показывают наличие обратного оттока мочи. Выявляет присутствие везикоуритерального рефлюкса. Процедура выполняется при помощи введения катетера.
Рентгеновское исследование, проводимое при введении в организм особого вещества, которое позволяет отчетливо рассмотреть структуру почек. Метод выявляет изменения в структуре органа, дает возможность оценки состояния выделительной системы почек.
Метод применяется для измерения давления внутри мочевого пузыря. Проводят измерение в трех вариантах:
- при пустом пузыре,
- при заполненном,
- когда пузырь опорожняется.
Кроме инструментальных методов диагностики при гидронефрозе, в обязательном порядке исследуются кровь и моча. Кровь берут на общий анализ, моча исследуется по методике Нечипоренко, а также выполняются бактериологические исследования.
Причины возникновения заболевания
Определить причины заболевания со 100% вероятностью медики затрудняются, но есть много факторов, провоцирующих скопление жидкости в парном органе:
- Обструкции и/или генетическое нарушения прямотока мочи, образующиеся в мочеточнике, мочевом пузыре;
- Недостаточная функциональность клапанов мочеточника, приводящая к обратному току мочи.
Важно! Гидронефроз врожденного типа имеет основные заболевания: дистенезии, аномальное развитие органов мочевыделительной системы, обструкции. Приобретенное заболевание в основе содержит мочекаменную болезнь, новообразования доброкачественного/злокачественного типа, другие урологические патологии
Лечение
Консервативное лечение существует для ограниченного круга пациентов, применяется только тогда, когда есть противопоказания к оперативному вмешательству. Консервативная терапия представляет собой антибактериальное лечение, которое назначается, если есть инфекционно- воспалительный процесс, нередко присоединяющийся к гидронефрозу.
Действенным лечением является операция, выполняемая по одному из двух методов: органосохраняющим или органоуносящим. Проведение органосохраняющей операции выбирают в случае, когда почку, утратившую свою функцию, сохранить нельзя (развитие гнойного процесса), производят нефректомию, обязательным условием проведения которой является нормальное функционирование второго органа.
Диагностика и лечение
Гидронефроз почек – сопутствующая патология, поэтому без лечения основного заболевания, все усилия будут неэффективны. Чтобы диагностировать болезнь, специалист кроме сбора анамнеза, предлагает пациенту пройти полное комплексное обследование:
- анализы мочи и крови общего типа;
- УЗИ почек, помогающее определить размеры и динамику заболевания;
- рентген органов для просмотра увеличения лоханок;
- радиоизотопное сканирование для выяснения степени нарушения функциональности.
Также может быть предложено КТ, МРТ, ангиография. Все процедуры важны для постановки правильного диагноза и подбора лечения. Консервативные методики зачастую не дают нужный результат и, как правило, применяются в качестве подготовительного этапа к операции: для снижения давления в почках и уменьшения интенсивности воспалительного процесса.
Оперативное вмешательство – основной путь к исцелению. Сегодня хирурги отдают предпочтение реконструктивным методикам, сохраняющим орган. Выбор вариантов велик и все зависит от возраста пациента, клинической картины и динамики патологии.
Важно! Нефректомия проводится только в случае полного поражения паренхимы, утраты функциональности и высокой угрозе жизни пациента. Чаще всего полное удаление органа встречается у людей пожилого возраста
На ранней стадии заболевания достаточно терапевтических методов, поддержания диеты, регулярного обследования и профилактики патологии. В случае соблюдения рекомендаций доктора, болезнь обратима и в 86% случаев пациенты не испытывают негативных проявлений заболевания.
Народная медицина при лечении гидронефроза
Народные средства используют для лечения гидронефроза как дополнение к лекарственной терапии при обязательном контроле со стороны врача. Проверенные народные рецепты далее.
Рецепт 1 . Смешать сухую траву:
- Спорыш – 1 ст. ложка.
- Хвощ –1 ст. ложка.
- Створки фасоли –1 ст. ложка.
Добавить 5 ложек листьев березы. 2 ст. ложки смеси засыпать в термос и залить 200 мл кипятка. Настаивать 7 часов. Выпить в 2 приема за 20 минут до приема пищи.
Рецепт 2 . Взять в равных пропорциях:
2 ст. ложки смеси заливаются 1 стаканом кипятка, настаивать 7 часов. Выпить в 2 приема за 20 минут до еды.
Диагностика водянки
Изначально врач выслушает жалобы, попытается предположить причины гидронефроза , установит длительность недомогания и оценит состояние здоровье пациента в общем. Важно, если в прошлом были травмы и операции, какие, как проходила реабилитация и пр. Чтобы выявить гидронефроз диагностика включает следующие мероприятия:
- анализ крови – общий и биохимический;
- анализ мочи (общий);
- проба Реберга.
Перечисленные анализы нужны, чтобы подтвердить или опровергнуть диагноз гидронефроз , предположить исход заболевания , исключить развитие почечной недостаточности. После того, как подозрения подтвердились, врач объясняет пациенту, что такое гидронефроз почек , как его лечить , назначает дополнительное обследование для уточнения данных, необходимых для лечения. По необходимости пациенту назначают и делают следующие обследования:
- УЗИ почек и мочевого пузыря. Исследование проводят с полным и опорожненным мочевым пузырем, чтобы выявить остаток жидкости;
- урография с контрастным веществом;
- КТ и МРТ;
- Нефросцинтиграфия. Методика позволяет оценить работу органов мочевыделения с помощью рентгена и контрастного вещества. Рентгенологические и другие исследования позволяют не только определить вид и степень болезни, при диагнозе гидронефроз причины также можно выявить с помощью диагностики. Полученная в результате диагностики информация поможет врачу определиться, как лечить гидронефроз .
Жидкость в почках у детей
Гидронефроз у детей чаще бывает врожденной патологией, при которой затрагивается полость почки, нарушая проходимость мочи. Выделяют 2 типа болезни: односторонний и двухсторонний. При поражении одной почки ребенок может не ощущать никаких проявлений заболевания, так как вторая почка берет на себя все функции пораженной.
Двусторонняя патология вызывает у ребенка опасные последствия, вплоть до летального исхода от уремии. Врожденная форма жидкости в почках диагностируется чаще, в большинстве случаев в условиях роддома.
Лечение гидронефроза у ребенка возможно только хирургическим способом. При ранней диагностике оперативное вмешательство дети переносят хорошо, реабилитация проходит в короткий срок.
Застой мочи в почках и причины заболевания: симптомы и методы лечения
Гидронефроз представляет собой застой мочи в почках, расширение почечной системы и ее чашечек. По статистике болезнь чаще поражает женщин, чем мужчин. Развитие гидронефроза у мужчин чаще всего заканчивается онкологией простаты, стриктуры уретры, а у молодых людей заболевание вызывается вследствие мочекаменных патологий.
Застой в почках характеризуется скапливанием жидкости в почечных чашках, вследствие чего нарушается функциональность почечной системы и образуется чашечно-лоханочная патология. Гидронефроз бывает инфицированный и асептический.
В этой статье мы расскажем, почему появляется застой мочи в почках, разберем симптоматику, диагностирование и лечение патологии.
За какое время 0,5 литра выпитой жидкости покидают желудок?
Ответы (8)
Всё зависит от состояния организм, от химического состава жидкости, её уровня рН. Если после пробежки или сауны выпить воду, то почкам почти нечего будет выводить, всю воду заберут обезвоженные клетки. По продольным складкам малой кривизны желудка вода быстро проходит к привратнику 12-перстной кишки и быстро покидает желудок, часть воды впитывается через стенки желудка. Солёная вода будет вести себя иначе, она не будет впитываться слизистой оболочкой желудка и выводиться через почки, а пойдёт через кишечник. Это свойство воды используют при чистках организма. На обработку воды желудку требуется всего лишь 15- 20 минут. За это время вода расщепляется на молекулы и сквозь стенки желудка попадает непосредственно в межклеточное пространство. Когда мы выпиваем стакан воды, она немедленно попадает в кишечник и всасывается. Однако по прошествии получаса точно такое же количество воды выделяется в желудок через его железистый эпителий. Она поступает снизу и попадает в желудок, где участвует в расщеплении пищи. Жидкости нейтральные или слабощелочные проходят быстро и легко, кислые значительно задерживаются в желудке. Ведь при переходе пищи из желудка в 12-перстную кишку происходит перемена среды; из среды кислой жидкость попадает в среду щелочную. Кислая жидкость должна поступать в duodenum маленькими порциями, чтобы успевать там нейтрализоваться и даже, до известной степени, ощелачиваться. Нейтральная же может поступать в кишечник гораздо быстрее. Вода выходит в виде пота, в виде испарений через кожу и через легкие, выходит через мочевой пузырь и прямую кишку. В среднем человеческий организм выделяет в течение суток 3,5 литра воды.
Пожаловаться
881992881993881994881995881996881997881998881999
За какое время 0,5 литра выпитой жидкости покидают желудок? (Анатомия) — вопросы и ответы на все случаи жизни — справочник Анатомия moi-vopros.ru
anatomiya.moi-vopros.ru
Чем опасен гидронефроз и как не допустить развития осложнений
Гидронефроз развивается в любом возрасте, в том числе и у младенцев. Если обратиться к врачу при появлении первых же клинических проявлений, то заболевание можно вылечить без повреждения функции почек. Однако если болезнь не диагностируется вовремя, то развиваются различные последствия гидронефроза.
Среди осложнений, к которым приводит заболевание, наиболее распространены:
- Присоединение вторичной инфекции
- Появление камней в почках
- Спонтанный разрыв почки
- Прогрессирующее снижение функции почек с развитием почечной недостаточности.
Для диагностики заболевания наибольшую значимость имеет ультразвуковое исследование. Причем с помощью УЗИ можно диагностировать врожденный гидронефроз плода во внутриутробном периоде.
Почему при гидронефрозе развиваются осложнения?
Гидронефроз в прямом смысле слова означает жидкость в почке. Из-за наличия преграды на пути оттока мочи она скапливается в чашечно-лоханочном аппарате. С каждым днем почка все больше увеличивается в размерах, вещество органа атрофируется и паренхима истончается.
Если развивается терминальная фаза гидронефротического поражения, то наступает момент, когда стенки органа настолько истончились, что не могут выдерживать давление, оказываемое жидкостью.
Тогда происходит спонтанный разрыв почки, и все содержимое изливается наружу. Открывается внутреннее кровотечение и без срочного лечения пациент не выживет. Конечно, если назначено правильное лечение гидронефроза спонтанный разрыв почки не наступает, ведь врач делает все возможное, чтобы восстановить отток мочи и сохранить функцию органа. А вот такие осложнения, как воспаление и мочекаменная болезнь встречаются достаточно часто, причем могут развиваться еще до появления первых признаков гидронефроза.
Бактериальные осложнения возникают при проникновении инфекции в полость почки восходящим путем из других отделов мочевыделительной системы. Гидронефроз создает благоприятные условия для размножения этих бактерий, вследствие чего развивается пиелонефрит. Причем протекает пиелонефрит на фоне гидронефроза гораздо тяжелее. Если планируется оперативное лечение по поводу гидронефроза, то перед этим следует пройти курс антибактериальной терапии, чтобы избавиться от пиелонефрита.
Предоперационное лечение пиелонефрита необходимо, потому что хирургические вмешательства не выполняются на фоне острых заболеваний. Ведь в таком случае последствия после операции не предсказуемы.
Мочевые камни образуются из солей мочевой кислоты и других веществ, которые в норме выводятся с мочой. Застой жидкости в чашечках и лоханке приводит к тому, что соли оседают и со временем перерастают в камни различного размера. Эти камни могут продвигаться по мочевым путям и, попадая в место сужения, полностью перекрывать просвет мочеточника. Тогда моча вовсе не будет отходить и разовьется острый гидронефроз, который без проведения экстренной операции осложняется разрывом почки.
Чем опасен гидронефроз в большей степени?
Наибольшая опасность кроется в развитии хронической почечной недостаточности.
Ведь мочекаменную болезнь и инфекционные осложнения можно вылечить, а хроническая почечная недостаточность остается на всю жизнь и единственный метод полностью избавиться от заболевания – пересадить почку.
Хроническая почечная недостаточность
Хроническая почечная недостаточность развивается, когда почка не в состоянии выполнять фильтрационную функцию. Токсические продукты обмена не выходят с мочой, а остаются в крови, угнетая весь организм. Это осложнение сопровождается появлением таких симптомов:
- Снижение количества мочи, вплоть до полного ее отсутствия
- Нарушение общего состояния: головные боли, слабость, повышенная утомляемость
- Потеря аппетита, снижение массы тела
- Сухость во рту
- Заторможенность, прогрессирующее нарушение мозговых функций
- Повышение артериального давления
- Появление желтого оттенка кожных покровов
- Кожный зуд.
Динамика хронической почечной недостаточности зависит от причин гидронефроза и проводимого лечения. На фоне начатой терапии недостаточность не прогрессирует, но и восстановить функцию почки уже невозможно.
Лечение гидронефротической трансформации почки
Лечение патологии проводится путем комбинации консервативных и хирургических мероприятий. Консервативное лечение направлено на устранение симптомов болезни. Пациенту назначаются различные лекарственные средства, действующие на то или иное осложнение гидронефроза. После устранения осложнений выписываются профилактические препараты для восстановления почечной функции.
Хирургическое лечение направлено на устранение причины болезни. Во время операции врач восстанавливает проходимость мочеточника. Благодаря этому нормализуется отток жидкости, уходит болевой синдром, нормализуется давление, количество и цвет мочи после операции восстанавливается. После вмешательства пациент остается для наблюдения. В стационаре проводится регулярная смена повязок, контроль над количеством и качеством выделенной мочи, оценка дренажного отделяемого (слизь, кровь, гной), внутривенное вливание лекарственных препаратов.
Постоянная смена повязок выполняется не только для оценки состояния раны, но и чтобы предотвратить самое распространенное осложнение после операции – бактериальную инфекцию.
Послеоперационный период длится от 5 до 10 дней, в зависимости от варианта использованного операционного доступа и общего состояния пациента. Если врач видит, что больной больше не нуждается в дальнейшем наблюдении и внутривенном введении лекарственных препаратов, а послеоперационная рана находится в нормальном состоянии, то его можно смело отпустить домой. Пациенту назначается контрольный прием для снятия швов, оценки общего состояния и дальнейшего лечения.
Трансплантация почки: общие сведения
Трансплантация почки – это сложная и дорогостоящая операция, главная проблема которой состоит в правильном подборе донора. У пациентов с почечной недостаточностью удаляется нефункционирующая почка, а на ее место трансплантируется донорский орган.
Последствия после операции по трансплантации почки различны. Большинство пациентов отлично себя чувствуют и годами живут без признаков осложнения. Однако у некоторых людей развивается отторжение органа и приходится удалять пересаженную почку. Следует отметить, что при правильном подборе донора и корректном проведении операции, осложнения наблюдаются лишь в крайних случаях.
Жизнь после операции по пересадке почки проходит с постоянным приемом лекарственных препаратов, но это все же лучше, чем страдать от заболевания, которое угнетает весь организм.
На этом видео вы можно посмотреть сюжет о пересадке почек:
dvepochki.ru
Применение диеты и народной терапии при гидронефрозе почек – Про Почки
21.11.2019
Гидронефроз – воспалительный процесс, в результате которого изменяется размер и структура почки, нарушается вывод мочи. Несвоевременное лечение заболевания может привести к гибели органа, интоксикации организма с поражением нервной системы и головного мозга.
В состав комплексной терапии при гидронефрозе почки входит диетическое питание, которое должно быть сбалансированным, состоять из высококалорийных и легко усвояемых блюд, содержать необходимые аминокислоты и витамины. Кроме того, показано и лечение народными средствами.
Запрещенные продукты
За сутки здоровые почки человека перерабатывают около 2000 литров крови и направляют в выводящие органы более 1,5 литров мочи.
Гидронефроз тормозит процесс избавления организма от ненужных компонентов обмена веществ, шлаков, токсинов; вот почему диета при данной патологии должна облегчать и стимулировать работу мочевыделительной системы и восстанавливать почки в целом.
Для этого из рациона необходимо исключить пищу с содержанием негативно воздействующих на их функциональность веществ.
К ним относятся:
- жирное мясо, рыба, морские продукты;
- наваристые бульоны из птицы, мяса, рыбы, грибов;
- шоколадные кондитерские изделия;
- фасоль, бобы;
- жареные, копченые блюда;
- газированные и алкогольные напитки;
- консервированные, соленые, маринованные продукты;
- вкусовые добавки в виде приправ, соусов, кетчупов, острых пряностей.
Ранее при данном диагнозе урологи полностью исключали из рациона заболевших соль. В настоящее время ее суточное количество рекомендуется лечащим врачом для каждого пациента индивидуально.
Среди медиков нет единого мнения и по употреблению белковой пищи. Некоторые считают, что из-за дополнительной нагрузки на почки ее желательно изъять.
Однако исключение ее из рациона, особенно у пожилых больных, затрудняет восстановление структуры почечных тканей. Поэтому большинство нефрологов сходится во мнении, что количество потребляемых белков следует ограничить из расчета ½ г. на 1 кг. веса.
Список разрешенных блюд
Внимание! Самостоятельно подбирать диетическую пищу не рекомендуется. Диета – часть комплексного лечения, которое подбирает врач, учитывая:
- результаты анализов и обследований;
- степень заболевания;
- состояние и возраст;
- сопутствующие болезни;
- артериальное давление;
- предрасположенность к аллергической реакции;
- применяемые медикаменты.
В зависимости от наличия перечисленных факторов назначаемая диета при гидронефрозе может иметь особенности. Ее основой является ежедневное употребление не менее 0,6 кг. фруктов и овощей, а также 2-х литров жидкости.
К продуктам, разрешенным к употреблению, относятся:
- Каши (пшенная, гречневая, рисовая).
- Овощи во всех видах (кроме жареных). Особенно хорошо усваиваются блюда с тыквой, цветной капустой, шпинатом, спаржей, петрушкой, крапивой.
- Блюда из постных мясных и рыбных продуктов.
- Творог, молоко, кефир.
- Сахар и яйца в небольших количествах.
- Фрукты, ягоды, компоты, морсы, соки из них. Ценны: черника, виноград, арбуз, вишня, малина, клюква, цитрусовые, яблоки, сливы.
- Печеный, отварной картофель.
Диета при сопутствующих заболеваниях
Если гидронефроз развился на фоне других заболеваний, диетические блюда в таком случае немного отличаются. Так, если пациенту назначены мочегонные средства, рекомендуется диета с преимущественным употреблением продуктов, содержащих много калия. Это:
- картофель, запеченный в духовке (можно с овощами), отварной;
- все виды сухофруктов;
- молочные и кисломолочные продукты.
При одновременном развитии пиелонефрита рекомендуется выпивать в день не менее 2-х литров жидкости и съедать 0,6-0,7 кг. свежих фруктов и овощей.
При выявленной уремии достаточно эффективной может быть яично-картофельная диета, которая состоит из 30 г. вареных яиц и 0,3 кг. отварного картофеля.
Количество соли, а также продолжительность употребления блюда устанавливает лечащий врач. Он же вносит коррективы в рацион больного, из которого полностью должны исключаться мясо и рыба.
Отличается питание и при камнях в почках, а также нарушениях фосфатно-кальциевых обменных процессов. Состав пищи должен быть направлен на повышение кислотности мочи. Для этого рекомендуется резкое ограничение, а порой и полный отказ от свежих овощей, фруктов, молочной продукции. Исключение составляют: зеленый горошек, тыква, брусника, клюква, кислые сорта яблок.
Показаны блюда:
- рыбные, мясные;
- из зерновых, бобовых культур;
- с яйцами.
- Кроме того, в рацион вводятся хлебобулочные изделия преимущественно из муки крупного помола, а также жидкость в повышенных объемах.
- При выпадании повышенного количества уратов и мочевой кислоты (уратурия) полностью не допустимы кофейные напитки, сыры, мясо птиц.
- Оксалурия (кислотно-солевой осадок в моче) не допускает употребления в пищу:
- бобовых культур;
- щавеля;
- кислой ягодной, фруктовой продукции;
- всех видов консервов;
- молочных, шоколадных изделий.
Щадящий режим для почек обеспечивает прописанный диетологом седьмой лечебный стол, включающий в себя комплексные диетические блюда.
Разгрузочные дни
Часто для мобилизации дополнительных возможностей организма вместе с диетическими блюдами врач назначает разгрузочные дни, в которые рекомендуется принимать продукты, богатые углеводами. Это:
- Чуть подслащенный фруктовый компот, который больной пьет 5 раз в день (через 3 часа).
- Фрукты, которые необходимо ежедневно съедать с такой же периодичностью не менее 0,3 кг. Хорошо для этих целей подходит арбуз.
- Овощной салат из 300 г. любых овощей, есть который рекомендуется 5 раз в течение дня.
Состав диетических блюд и разгрузочных дней назначается индивидуально для каждого больного. Продолжительность зависит от результатов проведенных обследований и тяжести течения болезни. Для большей эффективности врач часто рекомендует терапию по избавлению от недуга народными средствами, состоящую из приема отваров и настоев лекарственных растений.
Эффективные народные рецепты
Лечение народными средствами предполагает устранение причин болезни. Для этого рекомендуются эффективные составы из следующих смесей:
- 50 г. травы адониса, 150 г. березовых листьев, 50 г. крапивы (листья), 50 г. зерен овса, 50 г. толокнянки и такое же количество полевого хвоща заливается крутым кипятком (1 л), держится 10-15 мин. в стеклянной банке под крышкой. После чего состав переливается в термос, в котором настаивается ночь. Утром настой необходимо процедить и принимать за 0,5 часа до еды дозами по 100 г. Состав рассчитан на суточный прием. Лечение рекомендуется проводить в течение 4 месяцев. Если результат не достигнут, курс можно продлить, сделав двухнедельный перерыв.
- 100 граммов: почек березы, листьев очитка, хмелевых шишечек, а также травы полевого хвоща, адониса и подмаренника перемешать и приготовить настой способом, описанным выше.
- По 2 ч. л. каждого из следующих растений: цветков ромашки, лабазника, спорыша, череды, малиновых и смородиновых листьев, корня аира заливают 1/2 литра крутого кипятка. Отвар настаивают не менее 8 часов, пьют три раза перед едой. Состав рассчитан на день, курс лечения — 3 месяца. После 10-ти дневного перерыва прием повторяется.
Не менее эффективными народными средствами, применяемыми для избавления от гидронефроза, являются тыква и створки фасоли.Рецепты их приготовления таковы:
- Просушенные тыквенные плодоножки (1 ст. л.) измельчаются кофемолкой в порошок, который заливается 1/2 л. воды и ставится на 20-30 мин. на водяную баню. После чего смесь укутывается и в таком состоянии настаивается 2-3 часа. Далее, отвар процеживается и принимается в теплом состоянии по ½ стакана перед едой 4 раза в день.
- Перемолотые в порошок сухие створки фасоли (4 ст. л.) заливаются 1 л. холодной воды и 2 часа кипятятся над водяной баней. Состав сутки настаивают в укутанном состоянии, затем процеживают и принимают до еды по 100 граммов 7-8 раз в день.
Лечение народными средствами результативно при регулярном и длительном употреблении. Первые положительные сдвиги зафиксированы у многих больных через 2-3 недели лечения.
Внимание! Во избежание аллергии и других побочных реакций перед применением народных методов необходимо проконсультироваться с врачом и внимательно ознакомиться с рекомендациями на упаковках растительных средств.
Диеты, разгрузочные дни, лечение народными средствами – всего лишь часть комплексной терапии, назначаемой специалистами при гидронефрозе обеих или одной почки.
Источник:
Диета при гидронефрозе почек
Гидронефроз почки — болезнь, заключающаяся в значительном растяжении лоханки и чашечки почки, возникающее из-за нарушенного оттока мочи.
Неверный вывод жидкости из организма провоцирует увеличение давления в чашечно-лоханочной системе почки, что значительно увеличивает давление на сосуды, из-за чего питание почки нарушается.
Последующая атрофия ткани провоцирует нарушения в работе всей мочеполовой системы.
Негативные последствия для организма можно снизить, если наладить свой режим питания. От правильной пищи практически полностью зависит наше здоровье, и диета при гидронефрозе почки — обязательный шаг в борьбе с заболеванием.
Почему так важна диета
Работа всего организма сильно зависит от работы почек, ведь именно благодаря им организм бесперебойно фильтрует всю поступающую жидкость.
Из-за расширения эти процессы нарушаются, почки теряют свои функции, и тогда организм не успевает избавиться от всех вредных веществ. Плохая работа почек может оставить креатинин и мочевину, а их слишком большое количество в организме невероятно вредно.
Питание при гидронефрозе нельзя запускать, иначе человека коснутся непоправимые последствия, от комы до летального исхода.
Врач нефролог назначит организованную и правильно подобранную диету, способствующую выведению токсинов, улучшению общего состояния организма и правильного насыщения его органическими ресурсами. Стоит разобраться, какие блюда стоит внимания в борьбе с болезнями почек.
На что стоит обратить внимание
Особенности питания оговариваются с врачом, ведь нужная диета при гидронефрозе полностью зависит от больного. В диете обязательно должно учитываться состояние пациента, его возрастные ограничения, сопутствующие заболевания, отталкиваясь от которых врач составляет его рацион, а также график приемов пищи с перерывами.
Тем не менее, общая черта диеты для всех больных — запрет на употребление соли и соленых продуктов.
Рекомендуемые продукты
Еда при гидронефрозе определяется общим шаблоном — рекомендуемой диетой № 7. Пациентам необходимо съедать:
- Молочную продукцию;
- Свежие ягоды, овощи и фрукты;
- Рыбу нежирных сортов, приготовленную на пару или отварную;
- Вегетарианские супы;
- Гречку, рис, перловку, бакалею;
- Нежирное мясо;
- Дрожжевые оладьи, блины и хлеб;
- Сладкое;
- Салаты;
- Соусы.
Запрещенные продукты
Диета при гидронефрозе предусматривает полное исключение некоторых продуктов. Сыр, грибы, шоколад, а также продукты с повышенным содержанием жира (жирное мясо, наваристые бульоны и т.д.
) следует убрать из рациона. Чеснок, шпинат, редис, лук, черный перец и бобовые также должны быть заменены другими диетическими продуктами.
Более того, при гидронефрозе запрещены к употреблению газированные напитки, крепкие чаи и кофе.