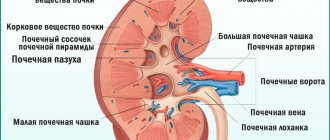
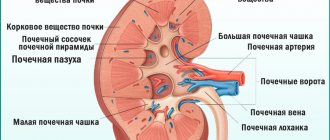
Виды заболевания и симптомы
Терапия лекарственными растениями, средствами гомеопатии не способна избавить ребенка от заболевания. Если пиелоэктазия у грудничка не прошла самостоятельно, следует прислушаться к врачам и пропить курс антибиотиков для профилактики.
В случае развития тяжелой формы болезни не отказывайтесь от проведения хирургического вмешательства. Операция безопасная и эффективная. Это единственный метод лечения в таком положении.
Поскольку почки — орган парный, заболевание может быть односторонним или двусторонним. Односторонняя форма чаще представлена пиелоэктазией левой почки. Пиелоэктазия правой почки встречается на 45% реже. Патологические расширение лоханок обеих почек (двусторонняя форма) достаточно часто свойственная именно детям. Односторонняя форма – тоже не редкость в детском возрасте, но более свойственна взрослым.
Выделяют три степени недуга, они определяются степенью поражения: легкую, среднюю и тяжелую. Если расширенными оказываются не только почечные лоханки, но и чашечки этих органов (полости), то недуг называют каликопиелоэктазией.
Компенсаторные способности детского организма невероятно высоки. Некоторые признаки, которые должны стать «тревожным звоночком», могут наблюдаться (но не обязательно! ) лишь при двусторонней патологии. При этом вероятность наступления осложнений увеличивается. А как только они начинаются, ребенка ведут на прием к врачу, который назначает УЗИ почек и факт пиелоэктазии становится очевидным.
Чаще всего расширение лоханок вызывает:
- пиелонефрит;
- уретроцеле;
- пролапс мочеточника.
Чтобы не допускать до таких и других не менее серьезных диагнозов, при первых подозрениях на неполадки в работе почек, сразу нужно вести ребенка к врачу. Родителей должны насторожить такие признаки, как отечность рук и ног, лица, особенно ближе к вечеру, мутная моча, наличие крови в моче, частое или редкое мочеиспускание, боли при опорожнении мочевого пузыря, ухудшение общего самочувствия ребенка, частные головные боли, тянущие боли в области поясницы.
Что становится причиной развития болезни, и какие выделяют разновидности?
Пиелоэктазия у детей часто развивается вследствие генетической предрасположенности. Если у матери диагностировано заболевание, ее будущий ребенок находится в зоне риска. Нередко врачи наблюдают возникновение патологии из-за нарушений, возникающих в период формирования мочевыделительной системы плода.
Развитие болезни на последних месяцах беременности обуславливается влиянием рентгеновских лучей, инфекцией, или из-за сильного токсикоза у матери. Разнится развитие болезни половой принадлежностью: мальчики чаще подвергаются заболеванию, в отличие от девочек.
Пиелоэктазия у грудного ребенка провоцируется из-за следующих факторов:
- задержка мочеиспускания, что не соответствует возрасту;
- слабые мышцы у новорожденных детей, особенно у недоношенных;
- дефект клапана в области перехода от лоханки к мочеточнику;
- патологическое формирование системы мочевыделения в результате ее сдавливания иными органами или крупными сосудами;
- физиологически неравномерное взросление чада.
Болезнь подразделяют на несколько разновидностей в зависимости от локализации заболевания. При повреждении органа с одной стороны ставят диагноз – пиелоэктазия правой почки. Когда поражаются ткани соседнего органа, тогда развивается пиелоэктазия левой почки. При аномальном расширении двух органов мочевыделения диагностируется двухсторонняя пиелоэктазия.
Чаще всего, недуг можно диагностировать ещё во время беременности
Каковы последствия пиелоэктазии почки у ребенка?
Пиелоэктазия почки у ребенка является серьезным патологическим процессом, при протекании которого происходит увеличение размеров ее внутреннего элемента – лоханки. Нормальные размеры лоханки полностью зависят от таких факторов как рост, вес, возраст, комплекция тела ребенка или размеров плода в период беременности. Данный элемент почек необходим для того, чтобы временно накапливать в лоханках отфильтрованную мочу, которая после этого попадает в мочевой пузырь.
Пиелоэктазия почек у детей не относится к самостоятельным патологическим процессам, а является признаком наличия у малыша какого-либо другого заболевания, нарушающего отток мочевины из лоханок почек, которое может провоцироваться в результате воздействия инфекционных микроорганизмов либо являться врожденной аномалией.
Данная болезнь может быть обнаружена у плода как в утробе матери, так и у новорожденного ребенка, вследствие чего можно предположить, что эта аномалия имеет врожденный характер. Пиелоэктазия может быть односторонней (то есть пиелоэктазия правой почки и в случае поражения соседней почечной лоханки – левосторонней, ставится такой диагноз как пиелоэктазия левой почки) и двухсторонняя – поражение обеих почек.
Двухсторонняя форма болезни у девочек возникает несколько реже, чем у мальчиков. Несвоевременное оказание медицинской помощи может способствовать образованию необратимых патологических изменений в пораженной почке, что выражается в нарушении ее нормального функционирования.
Данный элемент почек необходим для того, чтобы временно накапливать в лоханках отфильтрованную мочу, которая после этого попадает в мочевой пузырь.
Причины
Причины развития пиелоэктазии у детей подробно изучены, что делает возможным их быстрое обнаружение.
Большую роль в возникновении заболевания играет наследственный фактор: если у матери наблюдался такой диагноз, то вероятность его возникновения у малыша резко возрастает. Может изменяться анатомия всей почки, или же лоханки выходят за пределы почечной структуры.
Часто провоцирует длительное нахождение мочи в лоханках ее возврат из мочевого пузыря — пузырно-мочеточниковый рефлюкс. При нормальной физиологии этому препятствует клапан, расположенный в месте входа мочеточника в мочевой пузырь. Когда этот клапан не закрывается, моча во время сокращения мочевого пузыря частично поступает в уретру, а частично возвращается назад к почкам.
К остальным причинам пиелоэктазии относятся такие:
- Несоответствие развития кровеносных сосудов и мочеточника, когда кровеносные сосуды развиты больше и создают повышенное давление на мочеточник со слабым тонусом.
- Чрезмерное систематическое поступление жидкости в организм.
- Наличие механических препятствий в мочевом тракте (гной, новообразование, камень или песок, слизь).
- Инфекции мочевых путей.
- Сбой функции мочевыведения. При нейрогенном проявлении ребенок писает редко, что обусловливает частое переполнение мочевого пузыря.
- Сужение любого участка мочевыводящей системы, расположенного ниже почечных лоханок.
- Нефроптоз.
- Блуждающая почка или ее опущение.
- Травмы внутренних органов в тазу.
- Высокое анатомическое расположение мочеточника.
- Слабость мышечных тканей у недоношенных или в неонатальном периоде.
- Залповая нагрузка на выделительную систему после рождения.
У мальчиков затруднение вывода мочи и следующее за этим растяжение почечных лоханок может произойти на фоне фимоза или сужения крайней плоти, что препятствует выходу головки члена и нормальному процессу мочеиспускания.
Также провоцирующими фактами являются дисбаланс эндокринной системы с нарушением гормонального фона и отравления, во время которых почки подвергаются слишком высокой нагрузке.
На видео подробно рассмотрены причины развития пиелоэктазии, диагностика и лечение заболевания.
Блуждающая почка или ее опущение.
Осложнения и риски
Пиелоэктазия может осложняться очень серьезными патологиями. Наиболее опасные из них:
- гидронефроз – прогрессирующее расширение почечно-лоханочной зоны с опасностью атрофии паренхимы почки;
- пиелонефрит – воспаление почечной ткани различного объема и выраженности;
- мегауретер – передающееся по наследству или приобретаемое удлинение и расширение мочеточников;
- почечная недостаточность.
В конечном итоге пиелоэктазия может закончиться нефропатией – комплексным печеночным синдромом, характеризующимся поражением двух почек и почечной недостаточностью.
Реже патологию удается найти у новорожденных, поскольку ультразвуковая диагностика не входит в медицинские осмотры в первый месяц жизни малыша.
Диагностика
Заметить у ребенка патологическое расширение лоханки почки можно на ультразвуковом исследовании, начиная с 18-20 недели беременности мамы. Внимательный врач-диагност способен разглядеть пиелоэктазию у плода-мальчика уже с 17 недели беременности. Будущей маме ни в коем случае не нужно впадать в панику, если такой заключение прозвучало. Дело в том, что во многих случаях расширение лоханок почек может быть физиологическим и пройдет самостоятельно.
Иногда проблема впервые обнаруживается у плода незадолго до родов — на 34-36 неделе беременности. В этом случае нервничать также не стоит.
После рождения ребенка обязательно обследуют неонатологи с привлечением уролога и нефролога. Часто наблюдение сохраняется до момента, когда ребенку исполнится полтора года. Именно к этому возрасту у многих малышей проблема решается сама собой. Если этого не происходит, решается вопрос о лечении.
Врачебный диагностический контроль детям с легкой степенью заболевания проводят раз в полгода — делают УЗИ, оценивают динамические показатели анализов мочи. Средняя степень патологии нуждается в диагностике каждые три месяца. И только тяжелая форма болезни требует срочных медицинских мер и последующего наблюдения.
Эхографические признаки патологии — расширение размеров лоханок. В норме размер лоханки у плода до 31-32 недель беременности не должен превышать 4 мм. На 36-37 неделе почечные лоханки в норме увеличиваются до 7 мм. Если будущей маме говорят, что лоханки почек плода превышают 10 мм, это тревожный сигнал, который говорит о вероятном развитии пиелоэктазии.
Норма размеров лоханки почек для детей после рождения — 6-7 мм, небольшое превышение до 8-9 мм может считаться индивидуальной унаследованной особенностью. У детей старше 3 лет размеры лоханки могут быть в пределах 8 мм. Превышение порога в 10 мм в любом возрасте — основание для посещения нефролога и уролога.
У новорожденных для постановки или исключения диагноза «каликоэктазия», необходимо проведение полного обследования всех органов мочевыделительной системы и других близко расположенных органов.
Это подразумевает проведение следующих диагностических мероприятий:
- анализы крови (общий и биохимический);
- общий и бактериологический анализ мочи;
- ультразвуковое исследование почек;
- рентгенологическое исследование мочевыводящих путей;
- урофлоуметрия;
- ангиография почек;
- мультиспиральная компьютерная томография.
На основании результатов проведенного обследования делается вывод о характере патологических изменений и назначается необходимое лечение.
Основные причины
Клиницисты выделяют множество причин, которые приводят к расширению почечных лоханок. Учитывая, что первостепенный фактор развития пиелоэктазии – застой мочи в почках и затруднение ее нормального оттока, способствовать развитию патологии могут следующие заболевания и состояния:
- аномальное строение лоханочно-мочеточникового аппарата;
- сдавление сосудами или внутренними органами просвета мочеточников;
- слабость мускулатуры;
- редкие мочеиспускания;
- перекруты мочеточников;
- травмы;
- инфекционные заболевания почек – пиелонефрит, нефрит;
- аутоиммунные патологии почек – гломерулонефрит.
У плода диагностируют пиелоэктазию преимущественно правой почки. Способствовать развитию пиелоэктазии у плода и у младенцев первых дней жизни могут преэклампсия во время беременности, патологии почек у матери, генетические нарушения, вредные привычки матери во время гестации. При наследственной природе болезни патология диагностируется на УЗИ еще на 16–20 неделе беременности.
У детей старшего возраста пиелоэктазия возникает при воспалении органов мочеполовой и мочевыделительной системы, а также закупорке мочеточников слизистым компонентов, гноем, отмершей тканью.
При мочекаменной болезни вероятно перекрытие мочеточников конкрементами, камнями. У малышей раннего возраста на фоне каликопиелоэктазии наблюдается синдром нейрогенного мочевого пузыря, что приводит к энурезу в более старшем возрасте, постоянному давлению на органы мочевыделительной системы.
На какие симптомы у детей обратить внимание?
Как правило ребенок жалуется на признаки сопутствующего пиелоэктазии заболеванию. Родителям нужно быть внимательными к объему выделяемой мочи у новорожденного, особенно если был поставлен диагноз еще в период беременности.
При пиелоэктазии у новорожденных общее состояние ухудшается. Они много плачут, кричат, отказываются от еды. Возможна лихорадка, диарея, рвота. Более взрослые дети говорят о болях в области поясничного отдела, живота, покалываниях.
Если у ребенка возможны дефекты в строении и развитии мочеиспускательной системы на генетическом уровне, мать и отец должны обратиться к врачу при первых же изменениях в его поведении. Это апатия, беспокойство, скудное выделение мочи, отсутствие аппетита.
Рекомендации родителям
Если у ребенка обнаружена легкая или средняя пиелоэктазия, не стоит паниковать. Грамотное наблюдение за состоянием малыша обеспечат врачи. А от себя родители могут только проследить, чтобы нагрузка на почки была максимально снижена. Для этого:
- следует ограничивать количество потребляемой жидкости, объем выпитого не должен превышать возрастной нормы;
- обязательно нужно следить за тем, сколько малыш писает — в идеале количество выделенного чуть меньше количества выпитого или равно ему;
- ребенок не должен переохлаждаться, сидеть на холодных поверхностях;
- все инфекционные болезни (ОРВИ, грипп и другие) должны лечиться под наблюдением врача, поскольку нагрузка на почки в период заболевания возрастает, самолечение исключено полностью;
- особое внимание следует уделить приему лекарственных препаратов. Многие таблетки и сиропы детям с проблемами почек противопоказаны или дозируются строго индивидуально.
О том, как работают почки, смотрите в следующем видео.
Что грозит, если не лечить патологию?
Если своевременно не провести терапию, пиелоэктазия почек у ребёнка спровоцирует сдавливание органа, атрофию его тканей, снижение работоспособности и, как результат, отмирание органа мочевыделения полностью.
Кроме нарушения прохождения урины развивается пиелонефрит. Инфекция понижает уровень функционирования почек, портится структурное состояние, что нередко приводит к склерозу тканей. Существует целый ряд болезней, усугубляющих пиелоэктазию. Это расширение мочеточника, уретроцеле, инфицирование задних клапанов уретры и прочие.
Лечение
При выявлении пиелоэктазии почек у плода или новорожденного ребенка медикаментозное лечение назначается не всегда. Если патология протекает бессимптомно, то родителям рекомендуется соблюдать следующие правила:
- Регулярно проводить контрольные УЗИ и посещать наблюдающего ребенка врача.
- Организовать правильное питание.
- Соблюдать правила гигиены.
- Предупреждать развитие воспалительных заболеваний мочеполовых органов.
При появлении признаков прогрессирования патологии, которые выявляются на УЗИ, ребенку назначаются курсы медикаментозной терапии, направленные на обеспечение нормального оттока мочи и устранение возникающих воспалительных процессов. Если пиелоэктазия провоцируется мочекаменной болезнью, то ребенку назначается диета, предупреждающая образование конкрементов, и соответствующее лечение – консервативное или хирургическое.
Необходимость проведения корректирующих операций при пиелоэктазии почек определяется клинической картиной и присутствием снижения функций почек. По данным статистики хирургическое лечение данной патологии назначается примерно в 25-40 % случаев. При выполнении таких вмешательств, которые могут выполняться по классическим или эндоскопическим методикам, хирург устраняет препятствующие нормальному оттоку мочи факторы (мочеточниковый рефлюкс, новообразования, сужения и пр.). После операции ребенок проходит полный курс реабилитации.
Классификация
Каликоэктазия — врожденное или приобретенное отклонение, которое может формироваться справа, слева или с обеих сторон.
Правая почка расположена несколько ниже левой и отличается большей подвижностью, что приводит к нарушению ее кровоснабжения, перекручиванию и передавливанию мочевыводящих каналов.
При этом затрудняется прохождение урины по протокам правого мочеточника в мочевой пузырь.
Каликопиелоэктазия, развивающаяся в левой почке, встречается намного реже, чем в правой.
При левосторонней каликоэктазии происходят идентичные изменения. Самостоятельно выявить патологические изменения в органе не представляется возможным.
Увеличение размера почечных лоханок у детей до 4,5 см считается каликопиелоэктазией и требует постоянного наблюдения у врача.
Каликоэктазия обеих почек является опасным состоянием, требующим госпитализации, так как может привести к полному прекращению их работы. При таком поражении возможно отставание в развитии ребенка.
Причины
Пиелоэктазия у плода и новорожденных выявляется достаточно редко. Формирование анатомического нарушения обычно происходит из-за повышения давления мочи в почках вследствие затруднения ее оттока. У плода чаще выявляется правосторонняя пиелоэктазия.
Основными причинами расширения почечных лоханок являются следующие факторы:
- аномальное формирование клапанного аппарата лоханочно-мочеточникового соединения;
- компрессия мочеточников другими органами или сосудами вследствие аномалии их строения;
- слабость мышц у новорожденных или недоношенных детей;
- редкое мочеиспускание, при котором мочевой пузырь длительное время переполнен мочой.
У плода пиелоэктазия может обнаруживаться при проведении УЗИ на 16-20 неделе беременности. Патология может возникать по следующим причинам:
- генетическая предрасположенность;
- преэклампсия и эклампсия во время беременности;
- острые воспалительные заболевания почек, перенесенные матерью во время беременности;
- пиелоэктазия у будущей матери.
У более взрослых детей пиелоэктазия может вызываться следующими заболеваниями и состояниями:
- пиелонефрит и другие воспалительные процессы в почках приводят к обтурации мочеточников слизью, гноем и отмершими тканями;
- мочекаменная болезнь вызывает перекрытие мочеточника камнем;
- инфекции мочевыделительной системы приводят к формированию рубцов в мочеточниках и почечных лоханках;
- перегибы или перекруты мочеточников возникают при опущении почки;
- чрезмерный прием жидкости приводит к перегрузке почек;
- нарушение иннервации мочевого пузыря вызывает постоянное повышение давления в мочевом пузыре.
Как выявляют патологию?
Зачастую пиелоэктазия у ребенка диагностируется в утробе матери при плановом УЗИ на 16-22 неделе или в первый год после появления на свет. Когда болезнь выявили на раннем сроке беременности, проводят постоянные контрольные исследования с помощью ультразвука. При прогрессировании патологии или усилении болезни из-за присоединения инфекции, проводят полное обследование, после чего составляют полноценную картину болезни и выносят вердикт.
Пиелоэктазия почек у новорожденного способна протекать в трех формах: легкая, тяжелая, средняя. Первые две с течением времени проходят у малышей самостоятельно, в основном без дополнительной терапии. Тяжелую форму лечат посредством оперативного вмешательства. При диагностировании у только что роившегося крохи патологии необходимо проводить периодический ультразвуковой контроль.
Причины
Было исследовано, что пиелоэктазолия у детей в соотношении мальчики-девочки распределяется неравномерно. У мальчиков данная патология развивается примерно в 4 раза чаще. У девочек мочеполовая система устроена так, что сужение просвета мочевыводящих путей случается достаточно редко, тогда как у мальчиков это довольно частое явление. Хотя иногда сужение почечных лоханок является индивидуальным фактором, то есть нормой развития, обусловленной физиологией.
Причины появления данного заболевания у ребенка могут быть разными, но в 85%-х случаев это наследственность. Существует еще такое понятие, как каликопиелоэктазия. Это патология, для которой характерно расширение чашечек и лоханок почек, при этом каликопиелоэктазия не является болезнью, а просто отклонением от нормы. Как правило, это врожденная физиологическая аномалия, которая тем не менее провоцирует возникновение проблем с почками и мочевыводящей системой.
Во время внутриутробного развития на сроке от 16 до 20 недель при помощи УЗИ могут быть обнаружены признаки пиелоэктазии. Наиболее распространенными причинами появления патологии являются:
- генетика;
- поздний токсикоз и резкое повышение артериального давления у будущей мамы;
- перенесенные во время беременности заболевания почек.
К другим причинам относят:
- неправильно расположенные почечные лоханки;
- инфекция в полости почки;
- воспаления мочеполовой системы;
- редкие мочеиспускания ребенка, что ведет к переполнению мочевого пузыря;
- изменение давления в области мочеточников;
- закупоривание мочеточников различными гнойными выделениями;
- опущение почек;
- сдавливание мочеточников другими органами из-за их смещения или увеличения.
У деток, рожденных раньше установленного акушерского срока, может быть недоразвита мускулатура мочевыводящей системы, что приводит к патологии. У новорожденных младенцев органы могут расти неравномерно, при этом почки чаще всего «отстают» от других органов, одновременно получая значительные нагрузки. Это приводит к сбоям в работе, скоплению лишней жидкости в лоханках, и в результате развивается пиелоэктазия почек у грудничка.
Известно, что почки являются парным органом, поэтому заболевание может быть как односторонним, так и двусторонним. Односторонняя патология проявляется чаще, в большинстве случаев это заболевание левой почки. Однако деткам более свойственна двустороння форма.
То, что приводит к увеличению почечных лоханок, достаточно опасно для здоровья малыша. Нечастое мочеиспускание, возникающее при данной патологии, может привести к развитию пиелонефритов (хронических или острых). К тому же усложненный отток мочи может вызвать сжимание почки, что затрудняет ее функционирование и приводит к атрофии тканей. Через какое-то время это может привести к дисфункции почки и ее атрофии.
Пиелоэктазия у грудного ребенка имеет свойство «скрываться». При диагностировании этого заболевания родители должны обеспечить малышу полное урологическое обследование. Это нужно сделать для выявления причин возникновения и степени тяжести патологии.
Выделяют такие формы пиелоэктазии:
- легкая – на данном этапе ребенку не назначают прием лекарств, но при этом все время отслеживают динамику протекания болезни и развития ребенка, так как со временем мочеполовая система развивается и укрепляется, что приводит к самоустранению пиелоэктазии;
- средняя – при этой форме прием соответствующих лекарственных препаратов необходим. Периодичность и количество медикаментозного курса определяет врач согласно динамике болезни и исходя из результатов анализов;
- тяжелая – помимо интенсивной лекарственной терапии, применяется хирургическое вмешательство.
Детки до годика (во время интенсивного роста) попадают в категорию риска наиболее частых заболеваний.
Хоть многие специалисты и склонны утверждать, что нередко пиелоэктазия почки у новорожденного проходит самостоятельно, при выявлении признаков патологии ребенка необходимо постоянно наблюдать у врача в течение нескольких лет. Это позволит вовремя предотвратить осложнения и начать необходимое лечение.
Возможные осложнения
При отсутствии своевременной терапии возможно появление серьезных осложнений в виде:
- хронического пиелонефрита;
- пионефроза (гнойный процесс в почке);
- гидронефроза (расширение почечной лоханки и чашечек, приводящее к атрофии почечной ткани);
- гломерулонефрита (воспаление почечных клубочков и изменение структуры канальцев);
- почечнокаменной болезни (появляются камни и песок);
- почечной недостаточности (нарушению всех функций органа);
- уросепсиса (распространение инфекции).
Негативные изменения провоцируются длительным застоем урины и нарушением кровообращения в сосудах органа.
В некоторых случаях такие явления могут усугубляться развитием инфекции и приводить к инвалидности, а при поражении обеих почек — к летальному исходу.
Профилактика и прогноз
Специфичной профилактики пиелоэктазии не существует, однако снизить риск формирования патологии можно еще на стадии беременности. Женщинам показано контролировать объем суточной жидкости, избегать воздействия вредных факторов, контролировать состояние почек при осложненном нефроурологическом анамнезе.
Прогноз при пиелоэктазии почек у ребенка сильно варьирует, что зависит от причин возникновения патологии, сочетания с другими заболеваниями, симптомов. При стойких функциональных расстройствах почек проводят соответствующее лечение. При развитии ХПН требуется адекватная диета, длительная медикаментозная терапия для предупреждения или лечения осложнений, пересадка почки при терминальной стадии ХПН.
Есть у человечества такие болезни, которые могут протекать скрыто и бессимптомно. Зачастую выявляют их случайно, при обследовании других явных недугов. К таким «скрытым» и бессимптомным патологиям относится пиелоэктазия почек. Это увеличение почечных лоханок (бывает и чашечек) у человека, что приводит к затрудненному мочеиспусканию. При увеличении лоханок скопившаяся там моча с затруднением проходит через мочеточник. Само по себе это не опасно, но сбой в работе мочевыводящей системы и затрудненное мочеиспускание может привести к воспалительным процессам почек и мочеполовой системы.
Пиелоэктазия почек у грудничка выявляется реже, чем у взрослых. В случае с детками эта патология может быть врожденной и являться аномалией в развитии плода. Данное отклонение можно выявить на этапе внутриутробного развития путем ультразвукового исследования.
Как избавиться от патологии у малыша?
Лечение увеличения лоханок у грудничка зависит от этиологии болезни и тяжести развития. Легкие степени пиелоэктазии не нуждаются в специальной терапии, и заболевание проходит с возрастом. Для патологии средней тяжести требуется лечение, в большинстве направленное на избавление от бактерий, спровоцировавших инфекцию. Протекание тяжелой формы патологии лечат посредствам операции. Хирургическое вмешательство проводится, если развилась двусторонняя пиелоэктазия.
Оперативное вмешательство решает проблему затруднения оттока мочи и устранение рефлюкса. Открытых надрезов не проводиться. Операция эндоскопическая. Чтобы оградить кроху от осложнений после манипуляции, врачи назначают щадящие препараты антивирусного характера. Опасный возраст для повторного обострения болезни – 6-7 лет. Ведь в этот период малыш активно растет. В следующий раз будьте предельно внимательными в период полового созревания ребенка.
Тактика лечения
После диагностических мероприятий и определения степени тяжести пиелоэктазии назначают терапию. Схема лечения сильно варьирует, зависит от множества факторов: причин застоя мочи, сопутствующих заболеваний и осложнений, клинической картины. В основе медикаментозной терапии лежат следующие группы препаратов:
- противовоспалительные и антибактериальные средства;
- уроантисептики;
- препараты от камнеобразования;
- средства для снижения креатинина, мочевины, восстановления электролитного состава плазмы крови;
- мочегонные препараты.
Профилактические действия
При пиелоэктазии нет эффективных упражнений, диет и прочего. Доктора рекомендуют не отказываться от приема противовирусных средств, безвредных для малыша, в период восстановления после операции. Чтобы у ребенка не возникало осложнений, необходимо выполнять такие условия:
- не переохлаждаться;
- регулярно обследоваться;
- излечивать простуду и другие инфекции вовремя;
- ежедневно разминаться, чтобы предотвратить застои урины;
- контролировать мочеиспускания;
- правильно питаться;
- соблюдать личную гигиену.
Что такое пиелоэктазия? Это расширение чашечно-лоханочной системы из-за накопления мочи. Диагноз приводит будущих или новоиспеченных родителей в ужас. На самом деле своевременно диагностированное заболевание, протекающее под контролем специалистов, не несет угрозы для жизни малыша. Стоит беспрекословно выполнять рекомендации врачей и не отказываться от хирургического вмешательства, если того требует лечение.
Питание при пиелоэктазии
При обнаружении пиелоэктазии у детей или взрослых, специалист назначает диету, которую обязательно необходимо соблюдать. Главным принципом диетического питания при этом заболевании является снижение количества употребляемых белков (не более 60 грамм в день), а также увеличение потребления жиров и углеводов. Важным моментом диеты является ограничение приема соли, макарон, консервированных продуктов, засолов, шоколада, грибов. Питание должно состоять из постных видов мяса и рыбы, приготовленных на пару или вареных.
Также при пиелоэктазии необходим контроль за количеством употребляемой жидкости. Суточная доза жидкости рассчитывается по формуле: 30 мл на 1 килограмм веса больного.