Гидронефроз при беременности считается причиной осложнений как процесса вынашивания, так и родов. Гидронефроз у плода может быть преходящим нарушением и стойкой аномалией, приводящей к нарушению функционирования почки. Патология чашечно-лоханочной системы и почек регистрируется у 10% женщин во время беременности и у 20% плодов. Причины развития расширения лоханок у женщины и плода различные, но исход одинаков — снижение функции почек и почечная недостаточность.
Выделяют разновидности гидронефроза у плода и беременных:
- Односторонний гидронефроз справа или слева.
- Двустороннее поражение почек.
Причины гидронефроза у плода
Врождённое расширение лоханок почек у плода, приводящее к гидронефрозу, развивается в результате следующих причин:
- Гипоксия плода во время беременности, вызванная рядом провоцирующих факторов:
- фетоплацентарная недостаточность, обусловленная патологией свёртывающей системы крови беременной (мутации фолатного цикла, антифосфолипидный синдром, тромбофилия), гестозом;
- внутриутробные инфекции у плода (цитомегаловирусная инфекция, хламидиоз, микоплазмоз, уреаплазмоз, ОРВИ);
- преждевременное старение плаценты, сопровождаемое нарушением кровотока в сосудах пуповины и плода;
- анемия у беременной средней и тяжёлой степени тяжести.
- Пороки развития мочеточников и мочевыводящих органов:
- добавочный сосуд почки;
- дисплазия соединительной ткани мочевыводящих путей, что ведёт к растяжению лоханок;
- отклонение или загиб мочеточника;
- мегауретер;
- уретероцеле.
- Хромосомная патология плода. Чаще всего регистрируют гидронефроз при синдроме Дауна, но аномалия может присутствовать и при других генетических поломках.
Такие причины гидронефроза, как гипоксия, нарушение работы плаценты чаще всего инициируют односторонний процесс. Мутации, хромосомные аномалии являются причиной врождённого двустороннего гидронефроза у плода.
Расширение чашечно-лоханочной системы можно обнаружить на ультразвуковом исследовании с 17 недели гестации. Если гидронефроз развивается в результате внутриутробной инфекции, то помимо расширения лоханок определяют взвеси в околоплодных водах, утолщение плаценты, маловодие или многоводие.
При гипоксическом поражении плода отмечается задержка внутриутробного развития, как правило, дети рождаются маловесными.
В случае врождённого гидронефроза как результата генетической патологии, одновременно выявляют и другие аномалии развития органов (кисты сосудистых сплетений мозга, отёк шейной складки, отсутствие носовых костей, гиперэхогенный кишечник, увеличение размеров мочевого пузыря, пороки сердца и другие).
Профилактические меры
Полностью предотвратить развитие гидронефроза у плода нельзя. Есть лишь возможность уберечь организм малыша от развития тяжелых патологий, различных ухудшений и серьезных осложнений.
Для этого будущей маме достаточно регулярно и по рекомендациям своего врача проходить осмотры и УЗ-диагностику мочевыделительной системы ребенка и своей собственной. Также полезно будет придерживаться специальной диеты, из которой исключены продукты, повышающие выделение мочи, витаминные и поливитаминные препараты.
Для лучшего оттока урины показаны морсы из клюквы и брусники, специальные упражнения в коленно-локтевой позе.
Ранняя диагностика патологии позволяет не только сохранить малыша, его здоровье и функциональность почек, но и избежать тяжелых последствий, которые могут привести печальному исходу. Гидронефроз – это не повод для паники, а стимул к действию ради будущего ребенка.
Фото с сайта mypochka.ru
Диагностика и лечение врождённого гидронефроза
Сразу после рождения ребёнка проводится ультразвуковое исследование, на котором отмечают размеры почек, чашек и лоханок, аномалии мочеточников. Проводится биохимическое исследование крови (определение уровня электролитов, мочевины, креатинина, скорости клубочковой фильтрации), анализы мочи с определением белка и лейкоцитов. При удовлетворительных результатах следующие обследования проводят в 3 месяца, полгода, 9 месяцев и в год.
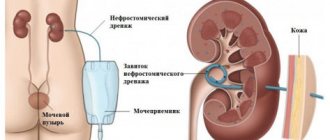
При двухсторонней патологии или при значительном расширении полостей в почке справа или слева выполняют чрескожную нефростомию и через несколько дней оценивают функциональность почки. Если функция восстановилась, выбирают выжидательную тактику.
В зависимости от результатов повторных исследований назначают оперативное лечение. Оно заключается в пластике лоханочно-мочеточникового сегмента. Операция проводится лапароскопическим эндоскопическим путем чаще всего.
Как диагностируется
Наиболее достоверный и подходящий для выявления патологий почек диагностический метод – рентгенографический – во время беременности применять категорически запрещается, будущим мамам назначается УЗИ. Начиная с 1970 года, такой инструментальный метод был признан обязательным для комплексного обследования плода.
С его помощью врач может оценить:
- размер почек;
- эхогенность паренхимы;
- наличие и количество амниотической жидкости;
- наполненность мочевого пузыря;
- задний и передний размер лоханок (до 33 недели беременности нормой их является размер 4 мм, с 34 – 7 мм);
- наличие новообразований в мочеиспускательной системе.
Полученной таким образом информации достаточно, чтобы заподозрить патологию или поставить точный диагноз, а затем и начать своевременное лечение, предупредить появление осложнений.Более сложной в плане выполнения является лабораторная диагностика.
В этом случае приходится осуществлять забор мочи у нерожденного малыша. Происходит прокалывание мочевого пузыря с последующим забором материала (везикоцентез). Моча плода в нормальном состоянии отличается своей гипотоничностью, ее плотность очень незначительная и даже меньше, чем плазма крови.
При любых патологических изменениях происходит резкое изменение состава вещества. Оно становится изотонирующим.
Увеличенным является содержание хлоридов, кальция и натрия. Хотя такой метод считается высокоинформативным и дает возможность поставить точный диагноз, однако используют его только в самых сложных ситуациях, когда ребенку угрожает потеря органа.
Другим лабораторным исследованием является катетеризация с контрастом. Инструмент (катетер) в этом случае вводится непосредственно в лоханку. Лишняя жидкость выводится, а вместо нее запускается индигокармин – специальная безопасная цветная жидкость. Ее распознает аппарат УЗИ.
Жидкость так же, как и моча, должна пройти по всем каналам мочеиспускательной системы. Врачи в таком случае следят за скоростью и особенностью прохождения индигокармина. Аппарат позволяет выявить место проблемы.
Застой мочи часто сопровождается развитием бактерий, а затем и осложнением ситуации. Чтобы выявить их, выполняется бактериальный анализ мочи.
Самым точным и информативным методом диагностики гидронефроза является ультразвуковое исследование плода, который назначается для оценки параметров развития и выявления ранних патологий:
- УЗИ-диагностика позволяет оценить размеры органов, их соответствие стадии развития, функциональные характеристики, наличие признаков воспаления, новообразований и посторонних элементов.
- УЗИ с контрастным веществом проводится крайне редко, поскольку требует технического оснащения и представляет опасность для плода. Требуется для принятия решения о дальнейшем ведении беременности и является основанием для оперативного вмешательства.
- Лабораторная диагностика сложна и требует правильной интерпретации результатов. Взять анализ мочи у плода может только высококвалифицированный специалист с помощью качественного оборудования. С помощью биохимических тестов определяют параметры, которые неизбежно меняются при нарушениях функции почек.
По данным диагностики может быть выявлен гидронефроз правой или левой почки, а самым неблагоприятным является обнаружение двусторонней патологии.
Последствия и прогноз гидронефроза у плода
Последствия врождённого гидронефроза почек определяются в зависимости от степени поражения паренхимы почек, снижения их функции, сопутствующей патологии. Диагностику функциональности и остальных параметров мочевыделительной системы ребёнка можно определить только после рождения.
Сдавление ткани почки расширенными полостями, заполненными мочой, ведёт к атрофическим процессам в паренхиме и стойкому нарушению функций нефронов. Самым неблагоприятным последствием гидронефроза почки у плода является развитие хронической почечной недостаточности. А также на фоне аномалии часто развивается вторичный пиелонефрит.
Односторонний гидронефроз почки при беременности справа или слева может нивелироваться к моменту рождения, а также сразу после рождения, что часто встречается у мальчиков. Поражение почек с одной стороны при отсутствии иной серьезной патологии у ребёнка имеет благоприятный прогноз. Функции почки сохраняются даже при выходе из строя 90% нефронов. Врачи выбирают наблюдательную тактику и через полгода от первоначальной диагностики проводят повторное исследование. Если функции почки сохраняются или улучшаются, то наблюдение продолжают. Если заболевание прогрессирует, проводят пластику лоханки.
Двусторонний врождённый гидронефроз, как правило, остаётся после рождения и требует тщательной диагностики. Поражение почек с обеих сторон имеет неблагоприятный прогноз и зачастую требует операции сразу после рождения.
Гидронефроз почки у беременных — причины развития
Основные причины развития расширения чашечно-лоханочной системы у беременной женщины:
- Увеличение размеров матки.
- Повышение продукции прогестерона и простациклина, что ведёт к снижению тонуса гладкой мускулатуры мочеточников и лоханок.
- Ослабление связочного аппарата почек, что ведёт к их опущению и нарушению оттока мочи.
Топография и анатомия беременной матки обуславливает изменение работы и функционирования органов большого и малого таза. Растущий плод оказывает давление на мочеточники, проходящие позади матки, что ведёт к нарушению пассажа образующейся мочи, расширению чашечек и лоханок. Гипотонус, дискинезия мочеточников ведут к неспособности компенсации сдавления извне, что проявляется гидронефрозом.
Чаще всего поражается правая почка, так как она располагается в ниже, чем левая и оказывается в области непосредственного давления. Двухсторонний процесс встречается редко.
Риск развития данной патологии при беременности возрастает при наличии у женщины мочекаменной болезни и аномалий мочеточников.
Симптомы и степени гидронефроза у беременных
Симптоматика заболевания у беременной женщины зачастую развивается при присоединении инфекции или обострения мочекаменной болезни. В подавляющем большинстве случаев патология протекает бессимптомно, в чём и заключается её опасность. Одностороннее поражение чаще протекает бессимптомно.
Первая степень гидронефроза может проявляться следующими признаками:
- периодическое повышение температуры до невысоких цифр;
- ноющие боли в области спины.
На такие симптомы женщина не обращает внимания или связывает с беременностью. Функция почек практически не нарушена, орган незначительно увеличен. Прогноз 1 степени благоприятен.
Вторая степень проявляется признаками:
- почечная колика;
- периодические тупые и ноющие боли;
- повышение температуры тела до субфебрильных цифр;
- периодическое появление видимой крови в моче;
- скачки артериального давления;
- ухудшение самочувствия, связанное с нарастанием анемии;
- отёки верхней половины тела.
Почка увеличена на 20% от нормы, функция её снижена на 30-40%.
Вторая степень одностороннего гидронефроза также имеет благоприятный прогноз, а при двухстороннем поражении возрастает опасность развития гестоза, эклампсии и почечной недостаточности.
Третья степень считается последней стадией заболевания. Симптомы 3 стадии гидронефроза беременных:
- постоянное повышенное артериальное давление и гипертонические кризы;
- головокружение, искры в глазах;
- боли в области поясницы;
- отёки лица, рук и ног;
- тошнота и рвота;
- зуд кожи.
Функция почки утрачена на 60-70%, размер её увеличен на 50%.
Одностороннее поражение 3 степенью гидронефроза при своевременной терапии и нормализации оттока мочи имеет благоприятный прогноз. Отсутствие помощи или двухсторонний процесс ведёт к терминальной почечной недостаточности. Такое последствие встречается редко.
Классификация заболевания
Существуют 3 стадии гидронефроза:
- Легкая стадия – происходит незначительное растяжение почечной лоханки под давлением мочи. Сбоев в функционировании органа не наблюдается.
- Средняя стадия – возрастает давление жидкости на орган, ведущее к его увеличению, истончению стенок почечной лоханки. Работоспособность почек значительно снижается.
- Тяжелая стадия – размеры почек увеличиваются в 1,5-2 раза, происходит резкое расширение почечных лоханок и чашечек. Значительное возрастание размеров органа введет к частичному или полному нарушению в их работе, что может привести к гибели плода.
Чем опасен гидронефроз при беременности
Опасность гидронефроза для беременной женщины заключается в следующем:
- Развитие гестационного пиелонефрита.
- Вероятность возникновения гестоза.
- Хроническая почечная недостаточность.
- Эклампсия.
Гестоз и эклампсия считаются опасными для жизни женщины и ребёнка состояниями. Кроме того, при недостаточности почек накапливаются продукты обмена. Азотемия негативно сказывается на развитии плода.
Опасные для жизни ситуации развиваются редко, если беременная находится на учёте в женской консультации и под наблюдением врачей. Мониторинг анализа мочи, артериального давления позволяет выявить патологию почек на ранней стадии и принять соответствующие меры.
После родов практически у всех женщин функция органа полностью восстанавливается. Лишь при 3 степени заболевания у 20% женщин отмечается снижение функции почек.