Когда у человека имеются хронические болезни, присутствует различная неприятная симптоматика. Анемия при заболеваниях почек— не редкость, она возникает на поздних этапах патологического процесса. Связан симптом с поврежденной почкой, которая перестает вырабатывать в достаточном количестве гормон, отвечающий за образование красных кровяных клеток. По этой причине в организме, а особенно в почках, наблюдается нехватка эритроцитов. Когда их количество падает до минимума, диагностируется почечная анемия. При заболевании снижается уровень гемоглобина, что провоцирует недостаточное снабжение организма кислородом. Со временем происходит кислородное голодание, грозящее летальным исходом. Анемия органа нуждается в своевременном выявлении и лечении, чтобы не произошло непоправимых осложнений.
Основные причины анемии при заболеваниях почек
Почечную анемию еще именуют нефрогеннной или ренальной анемией. Она характеризуется снижением количества эритроцитов и уровня гемоглобина крови при почечных патологиях. Есть несколько причин, которые приводят к недугу. Основная причина развития почечной анемии заключается в сниженном синтезе гормона, продуцирующего эритроциты. Данный гормон называется эритропоэтином, он регулирует образование и количество красных кровяных телец в крови.
При внутриутробном развитии и у новорожденных эритроциты образуются с помощью печени. По мере роста ребенка данная функция переходит на почки. Когда снижается скорость клубочковой фильтрации (менее 30 мл/мин), тогда сокращается количество эритропоэтина, что приводит к понижению гемоглобина. Из-за почечного заболевания токсические продукты медленнее выводятся из органа и накапливаются, что тоже нарушает синтез гормона.
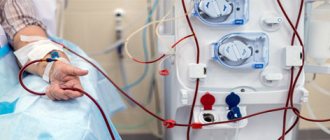
Нередко количество эритроцитов сокращается из-за нарушенного кислотно-основного баланса, связанного со скоплением различных кислот. При хронической почечной недостаточности последней стадии, когда почка полностью утратила функциональность, больному проводят процедуру гемодиализа. Она заключается в регулярном заборе и очищении крови — таким образом количество кровяных телец уменьшается.
Если в организме недостаточное количество железа или фолиевой кислоты, то нарушается нормальная выработка эритроцитов. Нередко такое происходит при почечной недостаточности — на последней ее стадии травмирована слизистая оболочка кишечника, и данные вещества не могут нормально усваиваться из пищи в необходимом количестве.
Дезинтоксикационвая терапия при хпн у детей
| Стадия ХПН | Методы терапии, показания и противопоказания, дозы | Длительность применения, условия использования |
| I—II | Гигиеническая ванна, ванны с хвойным экстрактом и др. Обтирание кожи разведенным уксусом, соленой (морской) водой, лосьонами | Ежедневно |
| III | Энтеросорб ция: активированный уголь. Абсолютное противопоказание -язвенный процесс и/или желудочно-кишечное кровотечение. Доза -1 г/кг/сут | От 2 недель до 10 мес и более Суточная доза делится на 3—4 порции, которые принимаются за 1,5 ч до еды и запиваются 100 мл воды. Другие медикаменты принимаются не ранее, чем через 1 ч после сорбента |
| IV | Диализ, трансплантация | Пояснения в тексте |
Большая часть больных с ХПН способна поддерживать на должном уровне объем жидкости в организме и концентрацию электролитов до наступления терминальной стадии почечной недостаточности. На ранних стадиях нарушается способность почек к концентрации мочи, что выражается в полиурии, изо- и гипостенурии.
Симптоматика
Почечная анемия негативно влияет на весь организм, поскольку в результате кислородной нехватки нарушается работа всех тканей и внутренних органов пациента. Симптоматика проявляется не сразу, поскольку анемия почек прогрессирует не быстро. В первое время отмечается снижение артериального давления. Со временем появляются такие признаки:
- головная боль;
- общая слабость и быстрая утомляемость;
- отсутствие сна;
- раздражительность;
- отсутствие аппетита.
По мере того как обостряется заболевание, наблюдаются отклонения со стороны сердечно-сосудистой системы.
Пациента начинает беспокоить постоянная одышка после физических нагрузок, которая со временем отмечается в спокойном состоянии. Анемия проявляется болезненным сердцебиением и гипертрофией миокарда. Вскоре развивается сердечная недостаточность на фоне малокровия. У больного бледнеет кожа, слизистые и соединительные оболочки.
Патологический процесс влияет на работу центральной нервной системы. В результате анемии пациент постоянно пребывает в депрессивном состоянии. Наблюдается расстройство когнитивной функции. Негативно сказывается заболевание на половой функции пациента. У мужчин происходит утрата полового влечения, а у женщин нарушается менструальный цикл.
Знание сути проблемы поможет справиться с почечной анемией
Причины заболевания
Основным толчком к развитию почечной анемии является уменьшение производства белка — эритропоэтина. Этот вид белка очень важен для человеческого организма, так как он является регулятором производства и созревания клеток-эритроцитов. В периоде внутриутробной жизни и после рождения белок вырабатывается в клетках печени. По мере взросления ребенка эритропоэтин начинает синтезироваться в почках. При заболеваниях почек общее выведение вредных веществ замедляется, как следствие уровень белка снижается, и количество эритроцитов падает, в меньшем количестве синтезируется и гемоглобин.
С развитием ацидоза, предполагающего сбой кислотно-основного баланса, происходит накопление кислот. Такое изменение состав крови влияет на скорость жизни красных телец, уменьшая этот показатель в 2 раза. Больные, которым при прогрессирующей хронической почечной недостаточности показаны процедуры диализа, чаще страдают анемией. Связано это с тем, что частые, необоснованные заборы крови на анализы, как и сама процедура влияют на прогрессирование малокровия. Такие заболевания, как сахарный диабет и гипертония могут стать толчком к развитию почечной анемии.
Как проявляется?
Частые головные боли свидетельствуют о наличии почечной анемии.
Все внутренние органы и ткани страдают от анемии, так как происходит кислородное голодание из-за низкого уровня гемоглобина. Анемия при заболеваниях почек медленно развивается, поэтому на первых порах довольно сложно диагностировать заболевание. Спустя определенный промежуток времени проявляются такие характерные для анемии симптомы:
- частая головная боль;
- постоянная утомляемость;
- общая слабость организма;
- нарушение сна;
- агрессивность и раздражительность;
- потеря аппетита.
Со стороны сердечно-сосудистой системы возможны небольшие отклонения в работе по мере того, как происходит развитие болезни.
Пациенты отмечают наличие отдышки при слабых и интенсивных физических нагрузках, в то время как в спокойном состоянии она больных не беспокоит. При анемии учащается сердцебиение, ухудшается состояние миокарда. Малокровие в организме стимулирует постепенное развитие сердечной недостаточности. При малокровии кожа больного приобретает белый оттенок. Нервная система также испытывает негативное влияние, у больного наблюдаются постоянные депрессии, сопровождающиеся агрессией и раздражительностью.
Осложнения и последствия
Анемия, возникшая при заболевании почек, чревата опасными последствиями, которые грозят пациенту летальным исходом. Если своевременно не обнаружить проблему, она быстро приводит к стенокардии, вызывает кровотечение в органах желудочно-кишечного тракта, провоцирует кровоизлияние в головной мозг. Наиболее опасным малокровие является для детей, поскольку негативно влияет на их физическое и умственное развитие.
Самым распространенным и опасным осложнением является сердечная недостаточность, при которой происходит нехватка кислорода. По этой причине сердце увеличивает выбросы эритроцитов. Это провоцирует гипертрофию и снижение эффективности желудочка, расположенного с левой стороны. Все эти осложнения нередко становятся причиной скоропостижной гибели человека.
Потребность в жидкости и соли в зависимости от стадии и осложнений хпн
| Стадия ХПН | Потребность в жидкости и соли * | Условия применения |
| I—III | Нет ограничений в жидкости и соли | Полиурия, отсутствие признаков сердечной недостаточности, отеков,артериальной гипертонии |
| III—IV | Прием жидкости определяется объемом мочи за предыдущий день потеря воды путем перспирации (до 5 лет — 1 мл/кг/г, старше 5 лет — 0,5 мл/кг/г). Соль ограничивается до 1 ммоль/кг/сут, а иногда и до 0,2 ммоль/кг/сут (1 гNaCl = 40 ммоль) | Диурез менее 600 мл/м2/сут, отеки и артериальная гипертония |
* суточная потребность в соли определяется водным балансом (масса тела, артериальное давление, отеки) и выделением натрия мочой
Гиперкалиемия (калий сыворотки крови более 5,5 ммоль/л) обычно наблюдается при уремии.
Диагностика
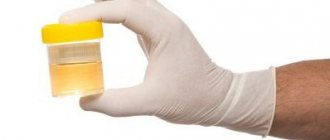
Крайне важно своевременно диагностировать анемию при почечных болезнях. В первую очередь больному назначают сдать кровь на общий анализ— он покажет, на каком уровне пребывает гемоглобин. Обследуя человека, медики учитывают его пол и возраст, поскольку это важно при сопоставлении количества эритроцитов и гемоглобина. Для женского организма нормой гемоглобина считается показатель 120 г/л, для мужчин — 130 г/л. Если результаты анализов существенно ниже этих показателей, диагностируется анемия. Чем ниже уровень гемоглобина, тем сложнее степень патологии.
Дополнительно назначается анализ, позволяющий проследить за активностью красных кровяных телец. Крайне важно определить, на каком уровне находятся железо и алюминий. В некоторых случаях пациента направляют на анализ кала, чтобы выявить скрытые кровотечения во внутренних органах. Если у женщины интенсивно и в большом количестве выделяется кровь при менструации, рекомендуются осмотр и консультация у гинеколога. Возможно, потребуется терапия, чтобы восстановить гормональный фон. Когда будут результаты всех исследований, ставится диагноз, и врач назначает индивидуальную терапию.
Основные симптомы болезней почек: какие признаки свидетельствуют о том, что ваши почки нездоровы
Небольшие органы человеческого тела – почки играют одну из важнейших ролей в поддержании жизнедеятельности. Нормально функционирующие органы выводят скопившиеся шлаки, излишки жидкости, очищают кровь от токсинов, поддерживают необходимый уровень баланса химических элементов и регулируют артериальное давление.
Заболевания почек влияют не только на их состояние, но и вызывают неизбежное ухудшение работы других органов, что характеризуется самой разнообразной симптоматикой.
Симптомы у мужчин и у женщин особо не отличаются, что объясняется одинаковым строением почек.
Виды заболеваний
Почечная патология может проявляться острым или хроническим заболеванием. Симптомы и лечение зависит от того, какая болезнь почек выявлена у человека. Острые болезни возникают резко и за несколько дней нарушают основные функции органов. Хронические болезни характеризуются постепенным разрушением почечных тканей, и иногда случается так, что болезнь обнаруживается тогда, когда вернуть первоначальную структуру тканей уже не представляется возможным, а в процессе составления схемы лечения руководствуются только поддержкой органа.
Заболевания почек имеют сходную симптоматику и некоторые отличия от других болезней, что позволяет уже заподозрить патологию органа.
Общая симптоматика
- Боли. Болезненность возникает в районе поясницы с одной или сразу с двух ее сторон. Необходимо учитывать и то, что для некоторых почечных патологий боли не характерны или весьма незначительны, а могут присоединяться уже при повторных обострениях воспалительного процесса. Отдающие в лобок, верхнюю часть бедра, живот боли характерны при приступе почечной колики.
- Кровь в моче – гематурия. Появляется данный признак при мочекаменной болезни, хроническом пиелонефрите, воспалительных заболеваниях, опухолях. Моча окрашивается в розоватый цвет, а при повреждении камнем мочеточника может быть алой и непрозрачной.
- Отеки – являются одним из самых первых признаков гломерулонефрита, пиелонефрита. Отеки и одутловатость сначала появляется по утрам на глазах, наблюдается отечность ног и реже всего рук. У детей отеки можно заметить по глубокому следу от резинки на ножках.
- Нарушение мочеиспускания характеризуется болезненностью, анурией – отсутствием мочи, олигурией – значительном уменьшении количества выделяемой жидкости. При необратимых процессах развивается постоянная поллакиурия – выделение мочи в огромных количествах, иногда до 10 литров за сутки.
- Плохое самочувствие. В результате того, что нарушается основная выделяющая функция почек, в организме накапливаются продукты распада и токсины. Все это влияет на общее самочувствие человека – появляется слабость, снижается работоспособность, отмечаются головные боли и плохой аппетит. Воспалительный процесс и интоксикация организма приводят к повышению температуры, ознобу, потливости.
Хронические почечные заболевания влияют и на появление гипертонической болезни, цвет и структуру кожных покровов. При пиелонефрите наблюдается повышенная бледность и темные круги в области глаз, при гломерулонефрите кожа сухая.
Естественно, что организм каждого пациента по-разному реагирует на изменения в работе почек, поэтому вся симптоматика может быть сглаженной или острой. У части больных регистрируются жалобы только на один два симптома, часто одни признаки патологии переходят в другие. В зависимости от происходящих нарушений, причин заболевания почечные патологии подразделяются на десятки заболеваний.
Симптомы болезней почек в зависимости от нарушений
Происходящие в почках патологические изменения характерны для разных видов заболеваний. Первоначальный диагноз выставляется именно на основании жалоб больного, поэтому квалифицированный врач начинает беседу с выявления всех беспокоящих, даже самых незначительных, симптомов.
Нефролитиаз
Под термином нефролитиаз подразумевается такое заболевание как почечнокаменная болезнь, то есть камни в самих почках. Заболевание нужно отличать от мочекаменной болезни, при которой камни выявляются во всех органах мочевыделительной системы. Нефролитиаз чаще всего долгое время протекает практически бессимптомно. Заболевание протекает в двух формах:
- Легкая форма протекает с постоянно возникающими тупыми болями в области поясницы. Боль усиливается при физической нагрузке, во время тряски при езде на транспорте.
- Тяжелая форма проявляется резкими, нестерпимыми болями. Больной человек ищет максимально безболезненное положение тела – садится на корточки, изгибается. Но болезненность при этом не стихает, а продолжает отдавать в паховую область, ногу, живот. На высоте приступа может появляться тошнота, рвота, симптомы шока – холодный пот, бледность кожных покровов, учащенное сердцебиение.
Продвижение камня вниз по мочеточникам вызывает повреждение его слизистого слоя, поэтому в моче может появляться кровь. Длительное протекание нефролитиаза приводит к развитию хронического пиелонефрита и на данном этапе присоединяются симптомы вторичной патологии.
Гломерулонефрит
Гломерулонефрит относят к заболеваниям иммунно – воспалительного характера, то есть для его развития требуется воспалительная реакция и нарушения в работе иммунной системы. Чаще всего впервые гломерулонефрит регистрируется у детей, болезнь в большинстве случае переходит в хроническую форму и является причиной почечной недостаточности и инвалидности. Для острого гломерулонефрита характерны:
- Мочевой синдром.
- Отеки.
- Повышение артериального давления.
Как правило, заболевание начинается с ухудшения общего самочувствия – появляются головные боли, утомляемость, апатия, возможен значительный подъем температуры, но в том случае, если иммунная система еще находится на должном уровне функционирования. По утрам внимание можно обратить на отечные веки, на 3-4 день развития присоединяется олигурия – то есть уменьшение выделяемой мочи, в дальнейшем ее количество увеличивается, но при этом определяется по анализам низкая плотность.
У большинства пациентов регистрируется гематурия – моча принимает красноватую окраску. В редких случаях основным симптомом считается протеинурия, то есть выделение белка с мочой. Примерно в 60% случаев регистрируются высокие цифры артериального давления, и держаться они могут до трех недель и больше.
По мере скопления шлаков увеличивается нагрузка на печень, и соответственно растут размеры органа. Присоединяются расстройства нервной системы – раздражительность, плохой сон, депрессия.
Пиелонефрит
К самым частым патологиям почек относится пиелонефрит, острая его форма развивается резко и характеризуется:
- Большим скачком температуры до 39 и выше градусов.
- Ознобом, потоотделением.
- Симптомами интоксикации – головной болью, тошнотой.
- Затем присоединяются боли в пояснице и чаще всего они с одной стороны.
- Болезненность может отдавать в низ живота, паховую область.
- Моча мутная с признаками гематурии.
По мере развития заболевания боли становятся ночными, усиливаются в положении лежа на спине. Если пиелонефрит развился на фоне мочекаменной болезни, то возникают приступы почечной колики. У части больных отмечается одутловатость лица.
Больные могут ощущать повышенную утомляемость, приступообразные ноющие боли, ночную потливость. Нередко заболевание ошибочно принимается за остеохондроз.
Поликистоз почек
Поликистоз характеризуется образованием в тканях почек кист, наполненных жидкостью. В начале своего развития поликистоз практически ничем не проявляется и может быть случайной находкой при обследовании. Рост кист приводит к расширению органа и в это время появляется группа признаков:
- Ноющие боли в области поясницы и животе.
- Гематурия возникает периодически.
- Нарастает слабость, ухудшается аппетит, снижается вес.
- Обильное количество светлой мочи до 3-х литров в сутки.
- Диспепсические расстройства – тошнота, диарея, запоры.
- Часть больных предъявляет жалобы на кожный зуд.
Поликистоз без лечения формирует предпосылки к развитию тяжелой почечной недостаточности.
Лечение анемии
Если у больного почечная недостаточность пребывает на додиализной стадии, тогда ему назначают средства, в которых содержится железо и фолиевая кислота. На этом этапе средства можно употреблять в виде таблеток. В случае, когда проводится гемодиализ, все лекарственные средства вводят в вену. Таким образом удается повысить и поддерживать уровень гемоглобина на допустимой отметке. Раньше в медицине практиковали переливание крови как терапевтическое средство от почечной анемии в хронической форме. Сегодня такой метод практикуют крайне редко по той причине, что таким образом передаются опасные инфекционные заболевания. Нередко у пациентов наблюдается аллергия после процедуры переливания крови.
В медицине создан такой препарат, который позволяет вырабатывать эритропоэтин. С помощью рекомбинантного эритропоэтина удается улучшить жизнь пациентов с хронической недостаточностью и сократить число ранней смертности от анемии. Данный препарат рекомендуют больным, у которых уровень гемоглобина опустился ниже отметки 90 г/л. Препарат вводят под кожу и через каждые две недели проверяют прирост гемоглобина. Когда уровень поднимется, запрашивают результаты анализов каждый месяц. Следует учитывать, что при чрезмерном употреблении препарата повышается артериальное давление, возникает вероятность тромбоза сосудов.
Комплексная терапия включает препараты с содержанием железа, которые принимают в таблетках или внутривенно. Если отмечено пониженное количество фолиевой кислоты, то рекомендуют прием фолатов. Если не проводится гемодиализ, то фолиевую кислоту прописывают в форме таблеток. При гемодиализе средство вводят внутривенно. Крайне важно как можно раньше начать лечение анемии, чтобы избежать неприятных осложнений. Следует обращаться к квалифицированным специалистам, чтобы восстановить здоровье.
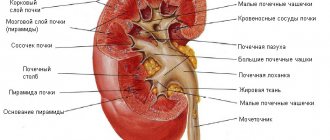
Хроническая болезнь почек
Почки являются своеобразной лабораторией человеческого организма. За сутки они перекачивают много крови, очищают ее от токсинов и других вредных продуктов жизнедеятельности. Нарушения в работе данного органа часто ведет к развитию сложных, а порой и необратимых процессов, которые не только снижают качество жизни, но и могут становиться причиной смерти больного. Клинические признаки заболеваний поражающих почки могут иметь выраженную или скрытую симптоматику, но при нарушении их функциональности больше чем 3 месяца, врач нефролог может поставить диагноз — «хроническая болезнь почек», которая может проявляться на фоне других вялотекущих патологий органов мочевыделительной системы.
В урологии хроническую болезнь почек часто называют хронической почечной недостаточностью, которая является тяжелым заболеванием, при котором отмечается нарушения работы практически всех органов и систем. Что такое ХБП, как развивается, каковы симптомы, виды болезни, как лечить и какой прогноз ожидает больного? Получить ответы на эти вопросы, можно ознакомившись с данной статьей.
Что такое ХБП?
Хроническая болезнь почек (ХБП) – патология, объединяющая в себе несколько состояний, при которых происходит повреждение или снижение функции скорости клубочковой фильтрации (СКФ) в почечных тканях. В процессе развития данного заболевания происходит гибель или замещение соединительной тканью нефронов почек. Такие патологические процессы ведут к необратимым нарушениям в работе почек, которые не в состоянии выполнять свои функции по очищению крови и удалению излишнего количества воды, всасыванию электролитов.
Хронические заболевания почек часто развиваются на фоне расстройства водного, электролитного, азотистого или кислотно-щелочного равновесия, которые протекают на протяжении нескольких месяцев. Диагноз ХБП чаще всего ставится врачом после результатов дифференциальной диагностики, результаты которой позволяют определить основное заболевание, которое послужило причиной для развития патологий органов мочевыделительной системы.
В группе риска к развитию болезни находятся лица, в анамнезе которых присутствуют патологии сердечно-сосудистой системы, сахарный диабет, неврологические заболевания или болезни поджелудочной железы. Согласно статистике, данное заболевание диагностируется у 10% населения разной возрастной категории, включая детей.
При постановлении диагноза ХБП, важным считается показатель СКФ, который позволяет определить количество погибших нефронов. Когда показатели меньше 60 мл в минуту, при этом присутствуют существенные нарушения со стороны работы мочевыделительной системы, можно говорить о гибели половины нефронов в почечных тканях, что уже считается достаточно серьезной патологией с необратимыми последствиями.
Причины
Хроническая почечная болезнь чаще всего развивается при наличии системных или нефрологических заболеваний, которые могут иметь вялотекущие симптомы или проявляются выраженной симптоматикой:
- хронический гломерулонефрит;
- пиелонефрит хронического течения;
- мочекаменная болезнь с нарушением оттока мочи из почечных лоханок;
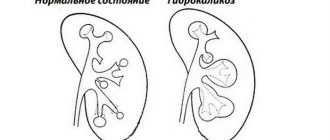
- гидронефроз;
- анатомическое строение мочевыделительной системы;
- злокачественные поражения почек;
- системные болезни соединительных тканей;
- артериальная гипертензия;
- острая почечная недостаточность;
- сахарный диабет;
- гепатиты;
- подагра;
- наследственность;
- сильная интоксикация организма;
- хронический алкоголизм;
- поликистоз яичников;
- длительный прием сильнодействующих препаратов;
Помимо основных причин, спусковым механизмом для развития данного состояния могут выступать предрасполагающие факторы, среди которых курение, пожилой возраст, регулярные нервные перенапряжения, аутоиммунные нарушения. Хроническая болезнь почек у детей чаще всего проявляется в результате отягощенного семейного анамнеза, когда один из родителей страдает тяжелыми патологиями или в результате врожденных пороков.
Классификации и стадии болезни
Современная классификация ХБП выделяет 5 стадий болезни, каждая из которых имеет свои особенности, виды по стадиям тяжести, показатели уровня скорости клубочковой фильтрации (СКФ). До недавнего времени стадии ХБП состояли только из показателей СКФ, но в настоящий момент при постановлении диагноза особое внимание уделяется и другим показателям.
Если рассматривать стадии по СКФ, их можно разделить на следующие показатели нормы и отклонения, но изначально нужно отметить, что у здорового человека нормой считается 80-120 мл мин.
Показатели фильтрации при различных стадиях:
- ХБП 1 стадия. Сопровождается слегка повышенным СКФ от нормы, в среднем 90 мл/мин.
- ХБП 2 стадия. Показатели снижены незначительно, около 80-60 мл/мин.
- 3-я стадия. СКФ при ХБП с3а умеренно снижены и составляют 60-30 мл/мин.
- 4-я стадия. Уровень СКФ составляет до 30-15 мл/мин.
- ХБП 5 стадия. Наиболее тяжелая – терминальная, при которой показатели СКФ меньше чем мл/мин.
Помимо показателей СКФ, классификация хронической болезни почек состоит из тех же стадий болезни, каждая из которых имеет характерную симптоматику.
1 стадия заболевания
Клубочковая скорость фильтрации немного повышена, но симптомы могут отсутствовать или проявляться незначительными недомоганиями. На данном этапе может присутствовать тубулоинтерстициальный синдром, нарушения со стороны мочеиспускательной системы, нефрогенная гипертензией и другие незначительные симптомы. При своевременном диагностировании, ее можно вылечить или держать под контролем, но если терапия будет отсутствовать, клиника будет более выраженная, а сама болезнь будет активно прогрессировать.
2 стадия ХБП
Клинические признаки 2 степени, более выраженные, чем в 1-й фазе болезни. Данным синдромом чаще всего страдают люди пожилого возраста. Сопровождается ХБП 2 стадии такими симптомами как:
- снижение дневного диуреза;
- повышенная жажда;
- хроническая слабость;
- бледность кожи;
- отеки верхних и нижних конечностей;
- нарушение сердечного ритма;
- повышение давления;
- изменение показателей мочи в анализе.
3 стадия ХБП
Компенсированная или ХБП 3 ст. сопровождается поражением слизистых оболочек и нарушениями со стороны других органов и систем. Суточный диурез может достигать объема в 2,5л, появляются проблемы с работой сердечно – сосудистой системы, нарушается почечный кровоток, что может спровоцировать ацидоз или анемию при ХБП. Помимо основных симптомов, клиника при ХБП 3 стадии, постоянно нарастает, у больного появляется:
- нарушение сердечного ритма;
- скачки АД;
- сухость во рту;
- бессонница;
- сухость во рту.
4 стадия
На данном этапе болезнь протекает тяжело, могут привести к смерти человека. У больного присутствуют все симптомы хронической почечной недостаточности, также присутствует азотемия, олигурия или анурия. При ХБП 4 стадии, в крови существенно увеличивается количество мочевины и креатинина, которые в норме должны выводиться вместе с мочой. Характерными симптомами на данном этапе выступают:
- повышенная слабость;
- тошнота;
- отсутствие аппетита;
- сухость во рту;
- снижение диуреза или полное его отсутствие;
- отеки тела;
- поражение сердечной мышцы;
- кожный зуд.
5 стадия
Последняя и самая тяжелая стадия болезни, при которой в крови больного накапливается большое количество продуктов белкового обмена и токсинов, что существенно влияет на работу всех органов и систем. ХБП 5 ст. еще называют – терминальной, характеризуется стойкими симптомами почечной и сердечно-сосудистой недостаточностью, нарушается работа бронхолегочной системы. Больной ощущает:
- постоянную усталость;
- тошнота, позывы к рвоте;
- полное отсутствие аппетита;
- снижение суточного диуреза;
- ярко выраженные отеки;
- сильный кожный зуд;
- аммиачный запах изо рта;
- судороги, вплоть до паралича;
- выраженная анемия;
- одышка;
- уремия.
На данном этапе присутствует большой риск развития внутренних кровотечений, больной требует постоянного контроля врача.
В независимости от стадий хронической болезни почек, лечение нужно начинать как можно раньше. Своевременное диагностирование основного заболевания, которое привело к нарушению функции почек, поможет в разы снизить риск осложнений, которые могут быть опасны для жизни.
Осложнения
Если вовремя не лечить хроническое заболевание почек, последствия могут быть необратимыми и весьма плачевными. При постоянном нарушении работы органов страдает весь организм, поэтому осложнения могут иметь тяжелые и необратимые последствия.
- задержка жидкости в организме.
- анемия;
- патологии сердечно — сосудистой системы;
- поражение костной системы;
- тяжелая интоксикация организма;
- летальный исход.
Хроническое поражение почек, может объединять в себе целую группу заболеваний, поражающих органы мочевыделительной системы, поэтому прежде чем начать лечение, важно определить и устранить основной этиологический фактор. В зависимости от того на каком этапе находиться хроническая болезнь почки, стадии могут провоцировать определенные нарушения со стороны работы внутренних органов, поэтому чем раньше будет диагностирована болезнь, тем больше шансов на успешное выздоровление.
Диагностика
Для того чтоб поставить правильный диагноз при нарушении работы почек, нужно пройти ряд лабораторных и инструментальных исследований, которые назначит врач нефролог или уролог после собранного анамнеза, изучения истории болезни пациента.
- Анализ мочи и крови.
- УЗИ почек и органов брюшной полости.
- КТ почек.
- Контрастная урография.
- Анализ на показатели СКФ (определение клиренса креатинина).
Результаты исследований помогут врачу составить полную картину болезни, поставить правильный диагноз, назначить соответствующее лечение. При необходимости врач может назначить и другие методы исследования, среди которых использование формулы MDRD, позволяющая определить точную причину болезни, определить показатели ХБП при СКФ. Правильная формулировка диагноза, первый шаг на пути к выздоровлению. Главное вовремя распознать болезнь и провести все необходимые меры по ее лечению.
Методы лечения
Лечение ХБП всегда состоит из комплекса лечебных мероприятий, позволяющих воздействовать на причину, симптоматику, снижение рисков осложнений. Терапия напрямую зависит от стадии болезни, причины, возраста больного и особенностей его организма. Комплексное лечение может включать прием лекарственных препаратов, соблюдение диеты. Если болезнь диагностирована на последних стадиях, тогда больной нуждается в постоянном гемодиализе, который позволит очищать кровь от токсинов, продлевать жизнь больному. Вылечить ХБП на поздних стадиях, сложно и практически невозможно, а единственным способом улучшить жизнь человеку, станет только трансплантация органа.
Консервативная терапия дает хорошие результаты только на начальных стадиях болезни. Больным назначают ряд лекарственных препаратов, диетическое питание, соблюдение режима труда и отдыха. При правильно подобранном лечении можно замедлить развитие болезни, улучшить работу почек и других органов и систем.
Медикаментозная терапия
Медикаментозная терапия позволит уменьшить симптомы уремии, снизить содержание в крови продуктов азотистого обмена, ускорить их выведение, а также ликвидировать первопричину. Терапия может включать прием следующих групп препаратов:
- Ингибиторы ангиотензинпревращающего фермента.
- Блокаторы рецепторов ангиотензина.
- Препараты витамина D.
- Статины.
- Анаболические стероиды.
Помимо основных препаратов, врач назначает и другие лекарства, механизм действия которых будет направлен на устранение симптомов болезни. Выбор препарата, терапевтический курс, всегда должен оставаться за лечащим врачом.
Заместительная терапия
Если хроническая болезнь почек обрела 5-ю стадию, единственным способом лечения будет выступать заместительная терапия, которая состоит из очищения крови при помощи «искусственной почки».
- Гемодиализ.
- Перитонеальный диализ.
- Пересадка почки.
Операция по пересадке почки имеет высокие риски и большую стоимость, также часто усложняется поиском донора. Лица с запущенной ХБП иногда десятилетиями проходят гемодиализ, который выполняется один или несколько раз в неделю. Без проведения гемодиализа, человек умирает в течение нескольких месяцев или недель.
Питание при ХБП
Неотъемлемой частью лечения и профилактики, считается диета при хронической почечной недостаточности, которой нужно придерживаться на всех стадиях болезни. Больным с нарушением работы почек назначают стол №7а, б, р, который включает ограничение белковой пищи. Пациентам рекомендуется переходить на растительный протеин, придерживаться вегетарианской диеты. Диета состоит из ограничения следующих продуктов:
- творог;
- жирные сорта мяса;
- рыба;
- бобовые;
- любой алкоголь;
- сливочное масло.
Важно снизить употребление соли. Больному рекомендуется не больше чем треть чайной ложки в сутки. Категорически запрещается употреблять острые, жаренные, жирные блюда, а также крепкий кофе, алкоголь. Употребляя запрещенные продукты, происходит существенная нагрузка на почки. Больным рекомендуется делать «разгрузочные дни» или 2 раза в неделю соблюдать монодиету, которая будет состоять из употребления одного продукта в течение дня.
Когда больной находится на диализе, диета наоборот должна состоять из употребления белковой пищи. В сутки рекомендуется употреблять не менее 1 г белка на 1 кг массы тела, также следует включить в рацион аминокислоты. Энергетическая ценность продуктов питания должна составлять 30–35 ккал на 1 кг веса в сутки. Примерное меню назначит лечащий врач индивидуально для каждого пациента.
Хроническая болезнь почки, лечение всегда должно назначаться врачом. Таким образом, увеличатся шансы на успешный прогноз.
Прогноз
При правильном и своевременном лечении болезней почек, больной имеет все шансы на полное выздоровление, но когда ХБП обретает 4-ю или 5-ю стадию болезни, полного выздоровления можно добиться только при помощи трансплантации почки.
Профилактика
Для снижения риска развития ХПБ нужно своевременно и правильно лечить все сопутствующие заболевания мочевыделительной системы и внутренних органов. Снизить риск развития патологий поражающих почки помогут следующие меры профилактики:
- отказ от курения и алкоголя;
- правильное и здоровое питание;
- контроль над весом;
- правильное лечение всех сопутствующих заболеваний;
- отсутствие стрессов и нервных перенапряжений;
- регулярное повышение иммунитета.
Заболевания почек достаточно трудно поддаются лечению, но все же при своевременной диагностике и правильной терапии, снизить риск их осложнений намного проще. Важно понимать, что предупредить болезнь намного проще, чем ее лечить, поэтому при первых ее признаках, нужно не медлить с посещением врача и ни в коем случае не стоит заниматься самолечением.
Причины снижения ответа на препараты Эпоэтина
Эффективность назначения эритропоэтина доказана для лиц всех возрастов, в том числе у пожилых, старых пациентов и маленьких деток. Данные многоцентровых исследований подтверждают наличие хорошего ответа на лечение этим лекарственным средством. За 4 месяца наблюдений уровень гемоглобина при тяжелых почечной анемии поднимался на 20 единиц.
Сниженный ответ на введение таких лекарственных средств наблюдался при выявлении других причин снижения гемоглобина – выраженном железодефиците, недостаточности витамина В12, фолиевой кислоты или при наличии хронических неустановленных геморрагий.
- Как повысить гемоглобин у кошки с хпн
ПОДРОБНОСТИ: Эритроциты в моче у женщин норма и повышенное число.
Необходимое обследование
Помимо недостаточной выработки ЭПО, патогенез заболевания может иметь различное происхождение. Диагностика призвана дать характеристику о типе и степени клинического течения патологии, о концентрации и активности железа, необходимого для эритропоэза, исключить анемию другого происхождения. Если нет железодефицита вследствие кровопотери, побочного действия приема цитостатических препаратов, наличия опухолей, сбоя в работе системного гемолиза, значит, причина в низкой продукции ЭПО.
Лечение дефицита железа у больных с ХПН
Если у пациента с почечной недостаточностью отмечается феррум-дефицит, лечение заключается в назначении препаратов, направленных на восстановление депо этого элемента. Обычно они прописываются в таблетированной форме. При поражении органов пищеварения их вводят парентерально.
Подкожное введение эритропоэтина способствует улучшению качества жизни пациентов с малокровием на фоне заболевания почек в составе комплексной терапии. Анемии хорошо поддаются лечению этим препаратом за счет воздействия на один из этапов патогенетической цепочки. Здесь важным моментом является то, что передозировка лекарственным средством грозит такими осложнениями, как гипертензия и тромбозы.
Терапия анемии при ХПН включает железосодержащие лекарственные средства, фолиевую кислоту, витамин В12. Иногда при гемодиализе врачи уходят от таблетированных препаратов, отдавая предпочтение внутривенному или внутримышечному их введению.
Состояние пациента значительно улучшается после аллотрансплантации почки, но такой шаг допустим только при пересадке органа от близких родственников при полной антигенной совместимости. Такие больные находятся на пожизненном наблюдении нефролога и трансплантолога.
Причины
Причина анемии хронического заболевания может варьироваться. Обычно участвуют одновременно несколько процессов. Анемия может быть вызвана небольшим сокращением нормальной выживаемости эритроцитов. Кроме того, может быть нарушена продукция эритроцитов (эритропоэз) или эритропоэтина (гормона, стимулирующего выработку эритроцитов). Эритроциты несут кислород к телу. Точная причина анемии хронического заболевания может зависеть от основного состояния, протекающего в организме больного. Например, при раке, раковые клетки могут выделять определенные вещества, которые повреждают или разрушают незрелые эритроциты. В некоторых случаях раковые клетки или инфекционные заболевания могут проникать в костный мозг, мягкий губчатый материал, обнаруживаемый в длинных костях, где образуются клетки крови.
Исследователи также узнали, что люди с анемией хронического заболевания имеют дисбаланс в распределении железа в организме и, как следствие, не могут эффективно использовать железо для создания новых клеток крови, несмотря на достаточное или повышенное содержание железа в тканях. Железо является критическим минералом, который содержится во всех клетках организма и необходим для нормального функционирования и роста организма.
Целевой гемоглобин и этапы лечения Эпоэтином
Эффектами введения этого лекарственного вещества является рост гемоглобина с гематокритом. Улучшается работа всех органов и тканей за счет снижения явлений гипоксии. Лечение препаратом подразумевает две стадии:
- начальная, проводится коррекция малокровия;
- поддерживающая для стабилизации состояния пациента.
Врачи рекомендуют держать уровень гемоглобина не ниже 110 г/л, поскольку анемичным синдромом является снижение этого показателя ниже обозначенной цифры.
Читать также Анемия у женщин при грудном вскармливании
Рекомендации по предупреждению патологии
Первичная профилактика недуга предусматривает диетотерапию, основанную на употреблении продуктов, содержащих железо и кобальт:
- бобовые культуры (горох, фасоль, чечевица);
- овощи и фрукты (гранат, свекла, редька, морковь, яблоки, брусника);
- яичный желток;
- гречневая крупа.
Также важны своевременная диагностика и лечение малокровия с применением диализа, пополнение железодефицита. Терапия недугов патогенеза хронической почечной недостаточности (гломерулонефрит, мочекаменная болезнь, пиелонефрит).
Профилактика анемии предусматривает выявление наследственного фактора нефропатии, врожденной аномалии почек, хронического воспалительного процесса в органе. Особое внимание уделяется, если в анамнезе имеются травмы с большой потерей крови, ожоги, химическая интоксикация, воздействие радиации.
Клинические эффекты препаратов Эпоэтина
Введение Эпоэтина альфа, Эпоэтина бета хорошо стимулирует формирование эритроцитов. Улучшаются такие показатели крови, как ретикулоциты, гемоглобин, гематокрит. Скорость захвата железа клетками растет. Средство не влияет на лейкопоэз.
При онкологических заболеваниях крови встречается эритропоэз, сопровождающийся внутрикостномозговым гемолизов, в связи с чем наступление клинического эффекта запаздывает на 2-3 недели, либо же не наступает вообще.
Среди побочных эффектов лекарственного средства отмечаются нижеприведенные.
- Развитие или усугубление артериальной гипертензии, а также возможное появление гипертонических кризов с осложнениями – нарушения сознания, выраженные головные боли, головокружения, дезориентация в пространстве.
- Тромбоз, тромбоэмболические явления.
- Усугубление течение ишемических процессов, усиление явлений стенокардии.
- Развитие парциальной красноклеточной аплазии.
- Снижение количества тромбоцитов, особенно часто такое состояние встречается при внутривенном введении эритропоэтина.
Среди лабораторных показателей отмечается увеличение концентрации калия и фосфатов крови. Количество ферритина и железа падает, но растет гематокрит. Иногда отмечаются такие аллергические реакции, как:
- зуд кожных покровов с высыпаниями, вплоть до крапивницы;
- при индивидуальной непереносимости развивается анафилактический шок.
Другие виды побочных эффектов – головные боли по типу мигрени, гипертермия, ознобы, боли суставов, покраснение кожи в месте введения эритропоэтина.
Признаки и симптомы
Анемия хронического заболевания варьирует по степени тяжести от одного человека к другому. В большинстве случаев анемия обычно бывает легкой или умеренной. У пострадавших людей могут развиться различные симптомы, такие как:
- усталость;
- бледность кожи;
- головокружение;
- затрудненное дыхание (одышка);
- учащенное сердцебиение (тахикардия);
- раздражительность;
- боль в груди и проч. признаки.
Эти симптомы могут возникнуть у любого человека, который имеет сопоставимую степень анемии. В большинстве случаев симптомы, связанные с основным заболеванием, обычно имеют прецедент над симптомами легкой или умеренной анемии.
В редких случаях анемия хронического заболевания может быть тяжелой и вызывать более серьезные осложнения.