О строении почки
Строение почек считают одним из самых сложных в человеческом организме. Для их связывания с мочевыводящими протоками предназначены лоханки и чашечки. Наиболее крупные лоханки включают несколько больших чашечек, каждая из которых состоит из более мелких чашечек. Лоханки в почках плода бывают нескольких видов:
- эмбриональные – небольшие по размеру, присоединенные к одной более крупной лоханке;
- фетальные – лоханочных структур нет, вместо них есть ведущие в мочеточник чашечки;
- зрелые – в точности как у взрослого.
Показания к УЗИ огранов
Как и любое другое скрининговое исследование, УЗИ почек необходимо проходить ежегодно.
Показаниями к внеочередному УЗИ является:
- наличие болевых ощущений в поясничной области;
- обнаружение изменений в анализе мочи;
- недержание мочи;
- приступообразные колики;
- отсутствие мочеиспускания;
- наличие болезненного и частого опорожнения мочевого пузыря;
- подозрение на опухолевый процесс в почках;
- воспалительные процессы в половых органах;
- травматическое повреждение поясничной области;
- изменение количества мочи.
Какого размера должны быть в норме почечные лоханки у плода?
Существует несколько видов аномального изменения размеров лоханок плода. Первичное расширение (гидронефроз) вызывают патологические процессы в организме малыша и мамы. При этом отток мочи затруднен. Уменьшение структур называют гипоплазией. В некоторых случаях лоханки могут отсутствовать. Их расширение из-за переполнения мочой называется пиелоэктазией. В этом случае лоханки не справляются с поступающим объемом выделяемой жидкости: они увеличены, потому что растягиваются.
На 32-й неделе гестации в норме размеры лоханок не должны превышать 5 мм. К 36-й неделе они должны увеличиться до 7 мм. Увеличение почечных лоханок у не родившегося малыша до 10 мм и более – и есть это пиелоэктазия.
Патологию обнаруживают у 2% беременных, причем в 3 раза чаще ею страдают мальчики. Диагноз ставят по результатам УЗИ с 16-й недели с учетом того, что почки увеличиваются по мере роста плода. Для отличия нормы от патологии установлены границы допустимых значений. Их учитывает сонолог во время ультразвукового обследования.
Вплоть до 32-й недели вынашивания размеры почечных лоханок находятся в пределах 4–7 мм. Превышение нормы на 1 мм нуждается в регулярном контроле. Часто оно не ведет к патологиям в будущем, с ростом плода ситуация выравнивается. При увеличении показателя на 2 мм и более вероятность аномалии почек после рождения возрастает. В этом случае требуется медицинская коррекция.
Профилактика синдрома выделяющихся пирамидок в почках
Мало кто из людей знает об эхогенности своих органов, а еще меньше – задумываются над этим. Между тем, гиперэхогенность почек свидетельствует о наличии опасных включений, говорящих о развивающемся в организме синдроме выделенных пирамид.
Резкие очертания или белые пятна на снимке ультразвукового исследования почек – сигналы о протекающих патологиях и даже недостаточной массы тела. В любом случае о состоянии своих почек необходимо каждому.
Кратко о синдроме
Эхогенность характеризуется степенью отражения звука от тканей и жидкости внутренних органов, и появление сильного отсвечивания на УЗИ сигнализирует о наличии различных чужеродных включений.
Гиперэхогенные почки на ультрасонограмме
Чаще всего гиперэхогенные образования формируются в почечных пирамидах и паренхиме.
Пирамидками называются участки почек в форме треугольника, через которые после фильтрации выходит моча в чашечно-лоханочную систему, а паренхимой обозначают наполняющую орган ткань из костного и коркового вещества.
Любой лишний элемент структуры, будучи следствием протекающей в органе патологии, вносит диссонанс в его функционирование, и нередко развиваясь на одной, в скором времени затрагивает и вторую почку.
Все лишние элементы делятся на кальциевые конкременты, камни, песок и новообразования. Последняя группа включает в себя формирования различных видов:
- Небольшие образования во время УЗИ проявляются в виде белых точек. Отсутствие акустической тени говорит об их безопасности;
- Большим размером отличается следующий вид включений, которые могут быть как доброкачественными, так и злокачественными, раковыми новообразованиями. Встречаются они крайне редко и нуждаются в постоянном контроле врачей;
- Крупные светлые пятна на УЗИ свидетельствуют о раковых включениях, которые в отличие от других образований обязательно имеет акустическую тень, участки склероза, а также содержит калицификаты и псаммомные тельца.
8 главных причин гиперэхогенности
Синдром гиперэхогенных пирамид почек не самостоятельное заболевание, а сопутствующее недомоганием, так как является следствием развивающейся в теле патологии. Причиной их появления могут стать следующие патологические почечные процессы:
- Поликистоз;
- Склерозирование сосудов;
- Травмы;
- Кровотечения;
- Гнойное воспаление тканей;
- Скопление нескольких нарывов и фурункулов в одном месте;
- Онкологические процессы;
- Жировые образования в пирамидках почки.
Гиперэхогенные включения на УЗИ
Симптомы и диагностика
Синдром гиперэхогенных пирамидок можно заподозрить по следующим характерным клиническим проявлениям, возникающих на общем фоне слабости и утомляемости: высокая температура (до 39°С), темно-коричневый или красный цвет мочи, колющие боли в области почек; спазмы в области живота и паха, рвота, тошнота, тянущие болевые ощущения в паху.
Симптоматика синдрома характерна для многих почечных заболеваний, однако при помощи ультразвукового исследования специалист сразу диагностирует наличие гиперэхогенных включений, а также оценит состояние паренхимы почки на фоне выделяющихся пирамид.
При постановки в ходе диагностики диагноза «синдром гиперэхогенных пирамид» назначаются дополнительные процедуры, имеющие своей целью выявление первопричин процесса и назначение соответствующей терапии. Так, обязательны общие анализы крови, урины, кала.
Диагностика гиперэхогенности
Возможные причины увеличения почечных лоханок
Причина врожденной пиелоэктазии – генетический фактор и болезни, которые перенесла мама во время вынашивания малыша (особенно – пиелонефрит, инфекции мочевыводящих путей). Каждый случай индивидуален, однако доказано, что патологию провоцируют:
- врожденные пороки парных органов мочевыделительного аппарата;
- сдавливание мочеточников сосудами или органами плода при их неправильном формировании;
- сужение мочевыводящих путей;
- некорректная работа мочевыделительной системы из-за ослабленных мышц плода;
- внутриутробная интоксикация из-за того, что будущая мама злоупотребляет алкоголем, ведет нездоровый образ жизни, курит, плохо питается;
- регулярное поступление большего объема жидкости, чем нужно, в организм плода.
Чем грозит пиелоэктазия малышу?
Причины, которые вызвали пиелоэктазию плода, следует выявить своевременно. В дальнейшем их нужно устранить или свести к минимуму их вредное влияние. В ином случае патология будет усугубляться, что приведет к сдавливанию почечных тканей и последующей атрофии органа. После рождения ребенка, страдающего пиелоэктазией, рано или поздно в почке сформируется хронический воспалительный процесс, вызванный проникновением бактериальной микрофлоры. Это ведет к склерозированию органа.
Еще одна опасность пиелоэктазии – опущение больной почки. Это результат увеличения массы почки под влиянием того, что в расширенных лоханках скапливается больше мочи. Усугубить проблему может пролапс мочеточников – выпадение структур в уретру, во влагалище.
Виды включений и возможные заболевания
Склерозирование – это патологическая замена здоровых функциональных элементов какого-либо органа соединительной тканью с последующим нарушением его функций и отмиранием.
Если внутри почки обнаруживается единичное образование, не отбрасывающее акустической тени, оно может быть сигналом:
- кистозной полости, заполненной жидкостью или пустой;
- склерозирования сосудов почки;
- мелких, еще не затвердевших конкрементов (камней);
- песка;
- воспалительного процесса: карбункула или абсцесса;
- жирового уплотнения в почечной ткани;
- кровоизлияния с наличием гематом;
- развития опухолей, природу которых нужно уточнять.
Если гиперэхогенные образования мелкие (0,05-0,5 см3), отражаются на экране яркими блестками, а акустическая тень отсутствует, это эхо-сигналы псаммомных телец или кальцификатов, которые часто, но не всегда, указывают на злокачественные опухоли.
Псаммомные (псаммозные) тельца – слоистые образования округлых форм белково-жирового состава, инкрустированные солями кальция. Встречаются в соединениях сосудов, мозговых оболочках, некоторых видах опухолей.
Кальцификаты – соли кальция, выпадающие в мягкие ткани, пораженные хроническим воспалением.
Существует ли лечение внутриутробной пиелоэктазии и возможна ли профилактика патологии?
Аномалия, обнаруженная во внутриутробном периоде, нуждается в наблюдении. Доктор оценивает увеличение лоханок плода в динамике, присваивает патологии одну из трех степеней. При легкой и средней форме патологии прогноз благоприятный: лоханки приходят в норму в течение первого года жизни по мере роста младенца. При тяжелой форме, двухсторонней прогрессирующей пиелоэктазии показана операция. Ее делают в 30% случаев.
Вмешательство проводят под наркозом с помощью лапароскопии, которая исключает большие разрезы. Через мочеиспускательный канал вводят миниатюрные хирургические инструменты и проводят манипуляции под контролем ультразвука. Цель врача – восстановить нормальный отток мочи и ликвидировать ее обратный заброс в лоханки. После операции младенцу назначают противовоспалительные препараты.
Операция не гарантирует стопроцентного выздоровления, и маленького пациента обязательно наблюдает уролог до школы, а затем – до момента полового созревания. В периоды, когда ребенок активно растет, возможен рецидив патологии.
Специальных мер, способных предотвратить пиелоэктазию, не существует. Специалисты рекомендуют женщинам планировать беременность, лечить мочеполовые инфекции и болезни почек до зачатия, предупреждать рецидивы хронических патологий. С этой целью до и после беременности нужно соблюдать диету, питьевой режим и личную гигиену.
Во время беременности важно избегать воздействия токсинов, пребывания в экологически загрязненных местах. По рекомендации доктора следует принимать мочегонные средства, необходимые для улучшения оттока мочи и предотвращения отеков. Если патологию у плода все же обнаружили, важно скорректировать диету и питьевой режим, тщательно соблюдать рекомендации доктора. Умеренная физическая активность мамы в этой ситуации положительно повлияет на состояние плода.
Что представляет собой пиелоэктазия
Размер лоханки у плода во втором триместре беременности равняется 5 миллиметрам, в третьем – 7 мм. Если произошло увеличение лоханок почек у плода, доктор узнает об этом на 16-20 неделе при ультразвуковом исследовании. За крохой устанавливается постоянное наблюдение, поскольку такое явление может быть временным.
Связывают патологию временного характера, проявившуюся в период внутриутробного развития, с большой нагрузкой на почки женщины. Из-за этого ее часть переходит на органы мочевыделения плода. Из-за особенностей строения системы мочевыделения патология чаще наблюдается у мальчиков.
Причины и последствия пиелоэктазии
Самая распространенная причина увеличения лоханки почки у плода – генетическая предрасположенность. Поэтому, если в семье у беременной есть родственники с таким заболеванием, об этом обязательно нужно сообщить доктору и специалисту, проводящему УЗИ.
Второй причиной называют аномальное развитие структуры почек. Моча имеет способность возвращаться в орган при отсутствии прямого выхода. Под давлением в почках лоханка расширяется.
Существует еще перечень причин, провоцирующих заболевание:
- сдавливание мочеточников кровеносными сосудами или другими органами вследствие неправильного формирования органов плода;
- неправильное внутриутробное развитие ребенка (органы мочевыделения не работают нормально из-за ослабления мышц);
- врожденные пороки почек, перекрытие оттока урины;
- сужение просвета путей мочевыделения.
Если лоханки почек у плода расширены, могут развиваться осложнения, опасные для жизни малыша. Важно своевременно диагностировать заболевание, потому что иначе под сильным давлением в мочевом пузыре произойдет увеличение мочеточников, возникнут спазмы внизу мочеиспускательного канала. К осложнениям пиелоэктазии относят развитие уретроцеле, пиелонефрита и цистита в тяжелой форме, атрофические изменения в органе мочевыделения.
При постоянном воспалении гибнет почечная структурная единица – нефрон. Может произойти опущение почки из-за наполнения лоханок мочой, в результате которого масса органа мочевыделения возрастает. Расширение лоханки почки у плода приводит к пролапсу мочеточников с выпадением этих структур во влагалище, уретру.
Изменения паренхимы почки
Для ведения нормальной жизнедеятельности организму требуется осуществлять обмен веществ. Чтобы организм получал всё необходимое из окружающей среды, должен осуществляться беспрерывный цикл между человеком и внешней средой.
Во время процессов обмена в нашем организме образуются продукты метаболизма, которые должны экскретироваться из организма. Сюда относятся мочевина, углекислый газ, аммиак и прочее.
Выводятся вещества и избыток воды, а также минеральные соли, органические вещества и токсины, поступающие в организм с пищей или другими путями.
Процесс выведения происходит при помощи выделительной системы, а именно при помощи почек.
Почка является парным паренхиматозным органом, бобовидной формы. Находятся почки в брюшной полости, в поясничной области, забрюшинно.
Нормальные показатели почек:
- длинна 10-12 см,
- ширина – 5-6 см,
- толщина от 3 до 4 см;
- масса одной почки – 150-200 г.
Также в строение почки входит основная ткань – паренхима.
Что такое паренхима почки?
Сам термин «парнехима» определяется как совокупность клеток, которые выполняют специфическую для органа функцию. Паренхима – это ткань, которая наполняет орган.
Паренхиму почки составляет мозговое и корковое вещество, которые находятся в капсуле. Она отвечает за все функции выполняемые органом, в том числе за самую главную – экскрецию мочи.
Рассматривая строение паренхимы при помощи световой микроскопии можно увидеть мельчайшие клетки густо оплетенные кровеносными сосудами.
В норме толщина паренхимы почки здорового человека составляет от 14 до 26 мм, но может становиться тоньше с возрастом.
Например,
у людей в старческом возрасте размер паренхимы почки в норме составляет не более 10-11 мм.
Интересно, что почечная ткань имеет способность к регенерации и восстановлению своих функций. Это является большим плюсом при лечении различных заболеваний.
Многие люди не знают, где находятся почки, поэтому иногда даже не догадываются, что у них могут быть нарушены функции почек.
Боли в почках могут свидетельствовать о различных заболеваниях. О том, как болят почки при различных патологиях, читайте в нашей статье.
Повышенная эхогенность паренхимы почек – опасно ли это?
По статистике на сегодняшний день на фоне общей заболеваемости люди чаще страдают проблемами мочевыделительной системы. Патологические процессы в почках не всегда можно наблюдать, чаще они протекают скрыто.
Эхогенность почек можно диагностировать при помощи УЗИ.
Методика является инвазивной, проводится абсолютно безболезненно и имеет большой плюс: при помощи УЗИ можно выявить малейшие патологические изменения даже на ранних стадиях.
Это повысит шансы пациента выздороветь. Сам процесс диагностики занимает не больше 20-25 минут, за это время можно выяснить такие параметры как:
- размер самого органа,
- его расположение,
- новообразования, если такие имеются.
Повышенная эхогенность почек может свидетельствовать о:
- диабетической нефропатии (увеличение почек, но при этом пирамиды, расположенные в мозговом веществе, имеют пониженную эхогенность);
- гломерулонефрит, который протекает в тяжелой форме, а сама парнехима почек диффузно усиливает свою эхогенность.
- усиленная эхогенность почечного синуса говорит о том, имеют место быть воспалительные процессы, обменные и эндокринные нарушения.
Почки, ткань которых здорова, имеют нормальную эхогенность, она однородна на УЗИ.
Диффузные изменения паренхимы почек
Серьезным сигналом для подробного исследования почек являются изменения их паренхимы. Причины изменения органа в размерах могут быть разные:
- развитие мочекаменной болезни
- воспаление клубочков или канальцев
- болезни поражающие мочевыделительную систему
- формирование жировых бляшек вблизи пирамидок
- заболевания, приводящие к воспалению сосудов почки и жировой ткани
Киста паренхимы почки
Возникает и развивается данное заболевания при задержке жидкости в нефронах почки, развивается из паренхимы. Киста может возникнуть как на паренхиме правой, так и левой почки.
Киста характеризуется овальной или округлой формой, имеет размеры 8-10 см.
Иногда размеры кисты достигают немаленьких размеров (жидкость накапливается до 10 л), тем самым сдавливая структуру лежащие рядом.
Вовремя удаленная киста – залог не просто быстрого выздоровления, а спасение почки. Диагностируют заболевание при помощи УЗИ.
Симптомы определить нетрудно. Это могут быть приглушенные боли в подреберье и пояснице, повышается кровяное давление и наличие крови в моче.
К сожалению, симптомы проявляются не всегда, и болезнь протекает в латентной форме.
В таких случаях заболевание выявляется на поздних стадиях, когда единственным методом лечения является оперативное вмешательство.
Истончение паренхимы почки
Причины появления данной патологи могут быть разными. Например, неправильный подбор метода лечения или инфекционное заболевание.
Нужно помнить, что паренхима почки может уменьшаться возрастом, но иногда наблюдается сморщивание при хронических заболеваниях.
Если вы ощущаете дискомфорт в области поясницы или боли при мочеиспускании – обратитесь за помощью к специалистам, не занимайтесь лечением самостоятельно.
Это сэкономит не только ваше время, но и улучшит здоровье.
Внутриутробное выявление пиелоэктазии
Патологическое явление диагностируется, начиная с 16 недели беременности. Если лоханки расширены не более одного миллиметра, есть большая вероятность, что отклонение уйдет самостоятельно. При их увеличении более чем на 10 миллиметров есть угроза развития осложнений, что является крайне опасным для здоровья будущего младенца.
Выявление заболевания проводят с помощью ультразвука. Если патология не устранилась за период внутриутробного развития, малыш наблюдается после рождения у врачей. Проводится дополнительная диагностика проведением внутривенной урографии и цистографии.
При заболевании у новорожденного повышается температура тела, он плохо ест. Боли наблюдаются в области низа спины и живота. Проявляются признаки расстройства ЖКТ: диарея, тошнота, рвота.
Повышенная эхогенность
Итак, что представляет собой основная структура паренхимы, вы представляете. Но редкий пациент, получив на руки результат УЗИ – обследования, не пытается его расшифровать самостоятельно. Нередко в заключении написано – повышенная эхогенность паренхимы. Вначале разберемся с термином эхогенность.
Обследование с помощью звуковых волн основано на способности тканей их отражать. Плотные, жидкие и костные ткани обладают различной эхогенностью. Если плотность ткани высокая – изображение на мониторе выглядит светлым, изображение тканей с низкой плотностью – более темное. Это явление называется эхогенностью.
Эхогенность почечной ткани всегда однородна. Это норма. Причем и у детей, и у взрослых пациентов. Если при обследовании структура изображения неоднородная, имеет светлые вкрапления, то врач говорит о том, что почечная ткань обладает повышенной эхогенностью.
При повышенной эхогенности паренхимы врач может заподозрить следующие недуги:
Пиелонефрит. Амилоидоз. Диабетическую нефропатию Гломерулонефрит. Склеротические изменения органа.
Ограниченный участок повышенной эхогенности почек у детей и взрослых может свидетельствовать о наличии новообразования.
Методы устранения патологического состояния
Лечение зависит от степени развития болезни, то есть от того, насколько увеличены лоханки у плода. Существует три степени развития патологии: легкая, средняя и тяжелая. При первой производят мониторинг органа будущего ребенка. Развитие второй стадии также может иметь благоприятный исход. Болезнь проходит сама при дальнейшем развитии канала мочеиспускания. Но срок наблюдения с помощью УЗИ увеличивается.
При тяжелой степени заболевания проводится операция. Инструменты для такого хирургического вмешательства используются очень маленькие, чтобы избежать повреждения ткани. Применение противовоспалительных средств необходимо, чтобы минимизировать риски развития осложнений. С помощью операции восстанавливается отток урины, прекращая ее заброс в мочевой пузырь.
После оперативного вмешательства положено специальное питание, при котором исключают пищу, раздражающую слизистую мочеточника. Терапия лекарственными препаратами безрезультативна, если лоханка почки расширена.
Прогнозировать дальнейшее развитие событий сложно. У ребенка могут возникать рецидивы, особенно в возрасте 6 лет и в период полового созревания. Поэтому пациенты находятся на диспансерном учете всю жизнь.
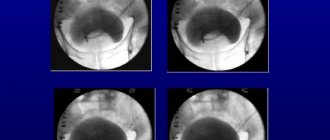
Признаки пиелонефрита на узи почек
Ультразвуковое исследование почек в настоящее время получило наибольшее распространение для диагностики любых форм пиелонефритов. Обусловлено:
малой инвазивностью;высокой диагностической значимостью;отсутствием противопоказаний к исследованию.
Оценку результатов надлежит проводить специалисту в данной области.
УЗИ почек обладает лучшей специфичностью в выявлении пиелонефрита по сравнению с анализами мочи, но меньшей разрешающей способностью (видеть мелкие детали) по сравнению с ЯМР или КТ-исследованием почек.
Данный аспект компенсируется сравнительно меньшей стоимостью ультразвукового метода и отсутствием лучевой нагрузки. В результате УЗИ является методом, предпочтительным для беременных женщин и детей.
В скрининг-диагностике почечных заболеваний или обследовании лиц из категории риска (артериальная гипертония, сахарный диабет) метод занимает ведущее значение. У беременных УЗИ особенно применимо на протяжении всех триместров беременности для оценки структуры и функции почек женщины и контроля лечения.
Врачами ультразвуковой диагностики проводится в нескольких положения датчика и больного (полипозиционно). Это обусловлено анатомической особенностью расположения почек. Исследование проводят на высоте вдоха или при глубоком дыхании. Этим достигается наиболее полная картина.
Основными оцениваемыми параметрами почек при УЗИ являются:
контур;размеры;эхогенность паренхимы;однородность;подвижность;структура чашечно-лоханочной системы;наличие конкрементов или включений.
У здорового человека нормальная длина почки составляет 7,5–12 см, ширина около 4,5–6,5 см, толщина 3,5–5 см, паренхима от 1,5–2 см. Ультразвуковое исследование почек применяется для диагностики любых форм пиелонефритов. Расширение чашечно-лоханочной системы свидетельствует в пользу обструктивного характера заболевания.
При пиелонефрите:
Неровность контура почек. Свидетельствует о инфильтрации почечной ткани.Размеры. При одностороннем поражении отмечается асимметрия размеров, за счет воспалительного отека. Когда вовлечены оба органа, их размеры значительно превышают нормальные значения.
Плотность ткани почек, однородность при остром процессе может быть неравномерно снижена из-за очагового или диффузного воспаления ткани, при хроническом наоборот наблюдается повышение эхогенности.
Ухудшение подвижности почки, а также сочетанное увеличение органа – значимый признак острого пиелонефрита по данным УЗИ.
Состояние паренхимы, расширение чашечно-лоханочной системы или ее деформация свидетельствует в пользу обструктивного характера заболевания, но также может встречаться и при других болезнях (гидронефроз, врожденные аномалии).Ограничение дыхательной подвижности говорит об отеке паранефральной клетчатки.
Наиболее частое заключение по данным УЗИ почек: асимметрия размеров почек, диффузная акустическая неоднородность почечной паренхимы, расширение и деформация ЧЛС, тени в лоханках, уплотнение сосочков почек, неровности контура почек или увеличение толщины паренхимы.
При остром пиелонефрите картина УЗИ изменяется в зависимости от стадии развития патологического процесса и степени препятствий на пути оттока мочи.
Острый первичный (без обструкции) пиелонефрит, особенно в начале заболевания, в фазе серозного воспаления, может давать нормальную ультразвуковую картину на эхограмме. По мере развития патологического воспалительного процесса, увеличении интерстициального отёка, эхогенность ткани органа увеличивается. Становится лучше виден её корковый слой и структура пирамидок.
При вторичных (осложнённых или обструктивных) формах заболевания не исключено выявление лишь признаков закупорки мочевых путей (таких как расширение чашечек и лоханки, увеличение размеров почки).При апостематозном нефрите результаты УЗИ могут быть такими же, как при серозном воспалении.
Другие признаки: подвижность органа обычно уменьшается или отсутствует, хуже различаются корковый и мозговой слои, границы почки теряют чёткость, иногда обнаруживаются бесформенные структуры с неоднородной эхогенностью.При карбункуле часто отмечается выбухание внешнего контура органа, отсутствие дифференциации между корковым и мозговым слоями, неоднородные гипоэхогенные структуры.
При образовании на месте деструкции абсцесса выявляются анэхогенные образования, иногда наблюдается уровень жидкости и капсула абсцесса.При формировании паранефрита или прорыве гнойника за границы фиброзной капсулы органа — картина неоднородной структуры с преобладанием эхонегативных структур. Внешние контуры почек четкие и неровные.
При разнообразных обструкциях (камни, опухоли, стриктуры, врождённые обструкции и др.), в области верхних мочевых путей наблюдается расширение чашечек, лоханки, вплоть до верхней трети мочеточника.
Читайте далее:
Обострение пиелонефритаДиета при пиелонефритеПравила сбора и оценки анализа мочи при пиелонефрите
Признаки пиелонефрита опытный врач на УЗИ заметит сразу. Заболевание распространённое. Возникает из-за инфекции, воспаления в чашечно-лоханочной системе почек.
При хронической форме бывают обострения с ремиссиями. Причина перехода в хроническую форму, плохое лечение болезни на острой стадии. Ткани почек перерождаются и не выполняют свои функции, почки работают значительно хуже. Это может привести к осложнениям в тяжёлой форме.
Врачам заболевание приходится видеть на УЗИ часто. Страдают им пожилые и молодые люди. Большинство из них женщины. Заболевают обычно сразу почки, а не через воспаление нижнего или верхнего тракта мочевыводящих путей. Болезнь встречается 2 видов: очагами или в диффузном состоянии.
При пиелонефрите очаговом в зоне паренхимы локальное расширение анэхогенное либо эхогомогенное. Контуры почки иногда выбухают. После лечения и выздоровления никаких следов заболевания не остаётся.
УЗИ диагностика почек будет затруднённой если на органе сегодняшняя или, например, трёхдневная гематома, острое воспаление каверна (тоже свежая), карбункул в острой форме, иные образования, которые на эхограмме в стадии обострения выглядят похоже.
«Совет. для диагностики ищите опытного специалиста. Правильно расшифрует данные только узист, поработавший достаточное время в больнице, видевший много УЗИ-скриншотов.»
Очаги воспаления в почках можно диагностировать только с помощью УЗИ, другим методом диагностики врачи не пользуются. Этот безопасный и информативный.
Когда пиелонефрит диффузный в острой стадии, то почка становится больше, захватывая область паренхимы. Та расширяется и у неё малая эхогенность. Если заболевание на начальной стадии, то почка на УЗИ будет с чёткими контурами. А при сильном отёке паренхимы, специалист увидит на экране, что контуры размыты и воспалилась капсула, расположенная около почек и состоящая из жира.
Пиелонефрит в эмфизематозной форме встречается крайне редко. При этом заболевании в области чашечно-лоханной образуются пузырьки с газом. Они чёрные, округлые и высокоэхогенные. От них остаётся акустическая тень.
УЗИ помогает определить асимметричные ли почки, покажет их объём. Для этого используется формула для вычисления эпилепсоида. Вам потребуются дано — размеры самые большие: поперечным с продольным. Эти данные используются и при установлении диагноза абсцесса в нижних или верхних мочевыводящих путях.
Видимые причины разнообразные. Если у вас пиелонефрит, протекающий в хронической форме, какое-то время (до диагностики) вы можете об этом не знать. В районе поясницы ощущаются боли. Ноющие или тупые и слабые.
Когда на улице холодно или сыро, они усиливаются. У женщин наблюдается учащённое мочеиспускание и даже недержание мочи. Давление артериальное у больных повышается. При мочеиспускании женщины чувствуют боли.
Насколько интенсивно будет проявляться заболевание? Это зависит от того, 1 почка или обе и как давно? Если у женщины пиелонефрит в хронической форме, то в период ремиссии она не будет чувствовать особенных болей и решит, что здорова. Болевые ощущения станут заметными в период острой стадии заболевания.
Из-за чего возникает обострение? Видимые причины: у людей слабый иммунитет. Оно бывает после употребления острых блюд, если часто пьёте алкоголь в любом виде, где-то переохладились. Симптомы заболевания:
У вас держится температура выше +38 °C; В пояснице ощущаете тянущие боли. Бывают и боли в области брюшины, но реже. Если вы где-то долго стоите или занимаетесь спортом, они напомнят о себе.
Быстрее обычного утомляетесь и часто чувствуете слабость; Болит голова; Чувствуются боли в мышцах; Вам тошнит; Лицо с конечностями отекает; Мочеиспускание учащается, настойчивые частые позывы; При мочеиспускании чувствуете боль; Моча мутная; В моче появилась кровь.
Источник: https://no-gepatit.ru/2017/10/14/priznaki-pielonefrita-na-uzi-pochek/
Меры профилактики при беременности
Особых профилактических мер не существует. Но, планируя стать матерью, женщина должна пройти полное медицинское обследование, при выявлении заболеваний мочеполовой системы сразу же их лечить. Если будущая мама уже болела пиелоэктазией, при беременности стоит поберечь себя от повышенной физической нагрузки, уменьшить суточный объем потребляемой жидкости и полностью следовать советам доктора.
Сложно оградить себя и плод от всех возможных болезней. Но если отнестись ответственно к планированию беременности, вести здоровый образ жизни и не игнорировать визиты к врачам, можно значительно сократить риск развития патологий у будущего малыша.