В особо сложных случаях набор медикаментозных средств дополняют физиотерапевтическими процедурами:
- УВЧ в области почек,
- Электрофорез с применением дипроспама,
- Грязевые аппликации на поясничный отдел и в районе крестца.
При простуде почек пренебрегать мнением врача нельзя. Необходимо строго следовать его предписаниям и до конца выдержать долгий процесс лечения. Прием антибиотиков при простуженных почках продлится от 5 до 14 дней, а все лечение может затянуться на 3-4 недели. Прерванный терапевтический курс не возымеет лечебного эффекта. Болезнь вернется с новой силой и перейдет в хроническую стадию. Если женщина застудила почки, ей следует обязательно посетить гинеколога, чтобы избежать распространения инфекции на мочеполовой тракт.
Симптомы при застуженной голове
Обратите внимание! Первые признаки застуженной головы проявляются в первые день-два, и симптомы быстро усиливаются.
Ими считаются:
- общее ослабленное состояние;
- скачки артериального давления;
- повышение температуры тела;
- болезненные ощущения в глазах при взгляде на свет;
- головокружения;
- озноб;
- ломота в теле;
- головная боль, сопровождающаяся ощущением пульсации;
- шум в ушах;
- слезотечение;
- покраснение конъюнктивы;
- сильные кратковременные приступы боли в лобной части головы и в области лица.
Пациенты, подвергшиеся такой простуде, сравнивают головную боль с мигренью, а болезненные ощущения ощущаются на внешней части головы, в корнях волос.
Будьте в курсе! Иногда стреляет в висках, и возникающая при этом боль отдает в затылок или в теменную зону.
Симптомы заболевания
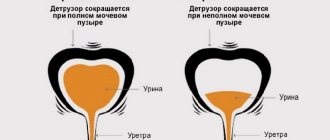
Если человек мочевой пузырь случайно простудил, сильно переохладившись, то первые симптомы обычно проявляются уже через несколько часов, когда начинается активное развитие инфекции мочевыводящих путей. В числе первых признаков цистита у женщин, детей и мужчин, если присутствует острая форма заболевания, называют несколько основных признаков.
Если застужен мочевой пузырь, возникают частые позывы в туалет – через каждые пять — десять минут, учащенное мочеиспускание, недержание мочи. При этом выделяется всего несколько капель. Могут появиться боли внизу живота, иногда довольно сильные.
У заболевшего человека нередко наблюдается головокружение, слабость и тошнота – проявления интоксикации организма в результате интоксикации. Признаки застуженного мочевого пузыря у женщин обычно ярко выражены. При этой патологии боль представительницы прекрасной половины часто испытывают сильную. Специфические проявления в течении болезни у мужчин менее заметны, чем у женщин. Это объясняется другим строением половых органов, мочеиспускательных каналов.
При простуде мочевого пузыря у мужчин симптомы, как правило, таковы: частое мочеиспускание при простуде, изменение цвета и запаха мочи, в ней могут присутствовать кровь и гной. Когда человек застудил мочевой пузырь, симптомы у мужчин могут быть спровоцированы половым актом, после которого возникает сильный дискомфорт.
Все симптомы могут встречаться как вместе, так и по отдельности. Свидетельствовать о болезни может повышение температуры до 38, которая с трудом сбивается при помощи жаропонижающих средств. Проявления цистита хронической формы не столь явные.
По каким причинам простужается голова?
Такая простуда необязательно возникает при воздействии низких температур (хотя основная причина – в пребывании на морозе без шапки).
Причинами могут также быть:
- сквозняки, которые случаются в любое время года;
- езда на автомобиле с полностью открытыми окнами;
- пребывание под кондиционером;
- выход на улицу с мокротой непокрытой головой в ветреную или холодную погоду.
Застудить не только горло, но и голову можно употребляя в больших количествах холодные напитки и блюда.
В таком случае переохладить и в итоге застудить голову можно даже жарким летом.
Следует знать! Эти летние простуды опаснее зимних, так как к зиме организм усиливает иммунитет, летом же он незащищен от внезапных переохлаждений.
От простуды до пневмонии
Переохлаждение является фактором, существенно снижающим барьерную функцию дыхательных путей. Также в условиях длительного влияния низкой температуры иммунитет человека работает менее активно. Именно поэтому похолодание практически всегда связано с ростом числа заболевших и эпидемиями ОРВИ, в том числе гриппа.
Практически все вирусные респираторные инфекции снижают иммунитет, в результате чего к вирусной инфекции присоединяется бактериальное осложнение.
Бактерии могут поражать как верхние дыхательные пути (носоглотку, миндалины, трахею) так и нижние — бронхи и альвеолы легких. Наиболее опасным последствием простуды является именно воспаление легких — пневмония. Это заболевание может протекать очень тяжело, и даже может привести к смерти. Если простуда сопровождается тяжелыми симптомами нарушения работы легких, необходимо заподозрить пневмонию. Данное заболевание встречается намного чаще, чем считают многие люди, и любая простуда способна его спровоцировать.
Лечение
Если простудить голову – можно оказаться в ситуации, когда посещение врача невозможно, так как симптомы развиваются быстро и могут застигнуть врасплох даже ночью.
В таких ситуациях допускается краткосрочное лечение.
В первую очередь необходимо соблюдать постельный режим и в больших количествах употреблять теплое питье, особенно чай с медом, лимоном или малиной.
Алкоголь, и по возможности сигареты в такие периоды лучше исключить, как и копченые, жареные и жирные и пряные блюда.
Голову нужно обмотать теплым платком или шарфом, в помещении – выключить кондиционер.
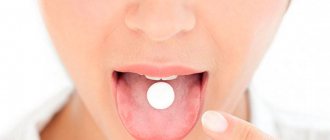
Имейте в виду! Если начинают усиливать боли – можно выпить такие таблетки:
- найз (1 таблетка дважды в день);
- аспирин (не более трех таблеток в день, если начнется повышение температуры);
- спазмолгон (2-3 таблетки в день);
- ибупрофен (по одной таблетке до трех раз в сутки, если начинаются воспаления и повышается температура).
Основное лечение может назначить врач, поэтому при первой возможности такие временные меры нужно отменить и посетить специалиста.
Снятие воспалительного процесса
Говоря «продуло почки», мы подразумеваем, что в мочевыводящей системе и органах малого таза возникло воспаление. Чтобы его снять, потребуется приложить определенные усилия. Узнайте у своего лечащего врача, что делать. Если человек застудил почки, снизить боль и уровень воспаления могут помочь сидячие ванны. Медики обращают внимание, что принимать целебные водные процедуры нужно только сидя и не дольше 15-20 минут. Злоупотребление не принесет пользы, а ухудшить ситуацию вполне способно.
Температура воды должна быть терпимой для тела. 38-39C – в самый раз. В воду допустимо добавление заваренных трав, а для снятия болевых ощущений – соли. О составе травяных смесей и о частоте таких ванн желательно предварительно посоветоваться с доктором. Обычно при застуженных почках используют настои из сосновых веток и шишек, полевого хвоща.
Использование с той же целью грелки (обычной или электронной) тоже следует согласовывать со знающим специалистом. В отдельных случаях прогревание способно навредить почкам и усугубить течение болезни. Только специалист скажет точно, что нужно делать, если застужены почки, рекомендовать количество прогреваний, длительность процедуры и температуру грелки в случаях, когда продуло почки.
Не спешите что-то делать. При застуженных почках полезно будет ограничить передвижения. Не совершать прогулок в зябкую погоду, исключить большие физические нагрузки и поднятие тяжестей. Если продуло почки, допустимо применение местных растираний прогревающими мазями и расслабляющий массаж нижних конечностей, который обладает одновременно и согревающим действием. Пациентам, проходящим лечение в домашних условиях, показан постельный режим.
Средства для основного лечения
Боли при простуде головы могут быть вызваны спазмами сосудов, и в таких случаях обычные обезболивающие будут неэффективны.
Стоит отметить! Восстановить состояние сосудов помогут спазмолитики, но принимать их нужно не более 3-5 дней. К таким лекарствам относятся дексалгин, ревалгин, папаверин и дротаверин.
Далее лечение продолжают анальгетиками, которые будут купировать болевой синдром. При простудной боли в голове можно использовать такие средства:
- нестероидные противовоспалительные препараты (диклофенак, баралгин, цитрамон, баралгин, ибупрофен);
- комбинированные средства с несколькими действующими компонентами в составе (каффетин, солпадеин, пенталгин);
- при сильных непроходящих болях можно принимать опиаты (промедол, омнопон, фентанил).
На протяжении всего периода лечения пациент должен пить как можно больше теплых чаев, компотов, соков и травяных отваров.
Возможно выполнение ингаляций с ромашкой.
Нужно знать! При повышающейся температуре можно принимать теплые (не горячие) в ванны, в которые добавляются лекарственные травы и эфирные масла.
Симптомы, указывающие на то, что продуло плечо
Шейный миозит может проявиться внезапно и характеризоваться воспалением мышц в районе шеи и плеча. Основные причины: переохлаждение, сон в неловкой позе, долгое нахождение в процессе работы в неудобном положении. Но все же чаще всего проявление миозита спровоцируют сквозняки.
В зоне риска водители, находящиеся в теплом салоне авто и открывающие окно со своей стороны в холодное время года. Нередко из теплого помещения вспотевший человек выходит на мороз. Как правило, симптомы заболевания проявляются на следующее утро или через день. Воспаляется одна или несколько мышц, как правило, в шейном отделе и плечевом поясе.
Боль локализуется в определенном месте, распространяясь от затылка к плечу и затрагивает боковую поверхность шеи. Пораженную мышцу при прощупывании нетрудно определить. Чаще всего воспаление нервов проявляется асимметрично: с одной стороны тела боли сильнее, чем с другой, но всегда очень сильные и мучительные.
Миозит мышц шеи и плеча характеризуется:
- острой нестерпимой болью;
- как правило, односторонним поражением;
- распространением очага на руку, межлопаточную область;
- напряжением и затвердением пораженных мышц;
- ограничением движений в области шеи;
- онемением в воспаленных мышцах.
Как лечить мурашки по голове и головокружения при простуде?
Одним из признаков простуженной головы является ощущение бегущих по ней «мурашек» (парестезия).
Это говорит не о воспалительных процессах, а о нарушении чувствительности кожи, которая может возникать при нарушении обменных процессов, ухудшении кровотока и раздражении нервов кожного покрова.
Парестезия может развиваться как реакция на внешние раздражители (громкие резкие звуки, контакт с раздражителями), так и возникнуть при изменении температуры окружающей среды.
Важно! Это не обязательно может быть переохлаждение: «мурашки» могут появляться и от жары.
Для лечения необходима консультация с врачом, который назначит конкретные препараты таких групп, как антиагреганты, гипогликемические и витаминные комплексы, дезинтоксикационные препараты.
Все они способствуют улучшению кровообращения.
Другой симптом простуды – головокружения – может возникать в результате изменений в тканях сосудов, при интоксикациях, воспалениях.
В целом общее направление лечения при этом не изменится, но специалист будет назначать препараты для устранения осложнений простуды и средства для дезинтоксикации.
Возможные осложнения и последствия, если мочевой пузырь простужен
К числу неприятных и опасных осложнений патологии считается ее переход в хроническую форму. Лечение в данном случае будет сложным и продолжительным, а неприятные симптомы будут возникать при любых неблагоприятных условиях, даже при незначительном переохлаждении.
Существует риск и других серьезных последствий, которые могут возникнуть при отсутствии терапии:
- Пиелонефрит – воспаление почек односторонней или двусторонней формы;
- Недержание мочи;
- Цитология;
- Лейкоплакия;
- Некроз клеток мочевого пузыря;
- Распространение очага воспаления на другие органы.
Можно ли мыть голову при простуде?
Считается, что при простуде нельзя купаться и мыть голову.
Будьте в курсе! На самом деле допускается принимать душ и мыть голову при соблюдении нескольких правил.
Во-первых, принимать душ даже нужно, чтобы смыть поры, закупоренные потом.
Через них выходят токсичные вещества, присутствующие в организме во время простуды, а пот и грязь ухудшают такое самоочищение организма.
Во-вторых, температура воды должна быть чуть ниже температуры тела пациента.
В этом случае душ будет даже оказывать терапевтическое действие, снимая лихорадку и оказывая тонизирующее действие в целом.
Голову помыть под душем тоже можно, но делать это лучше перед сном, после душа нельзя переохлаждаться: необходимо быстро надеть теплые носки и халат.
От мытья головы следует воздержаться, если волосы длинные (они дольше сохнут, и без того простуженная голова будет мерзнуть).
Помните! Не стоит делать мыть волосы и в случае, если в комнате прохладно – возможно усиление воспалительных процессов.
Но даже короткие волосы после купания следует сразу высушить феном и лечь в постель, обмотав голову полотенцем, платком или шарфом.
Спиртовые растирки
Настойка из цветов сирени
Необходимо: цветы белой сирени (100 грамм) и 0,5 литра спирта.
Приготовление: цветы заливают спиртом и настаивают в течение 10-15 дней в темном месте.
Полученную настойку растирают в проблемном месте. Это средство помогает уменьшить боль и снять воспалительные процессы.
Луковая настойка
Необходимо: 2 головки репчатого лука и 0,4 литра водки.
Приготовление: лук прокрутить с помощью мясорубки не очищая от шелухи, полученную массу залить водкой. Настаивать в течение 7 дней в темном месте. Затем настойку процедить и втирать в шею 3 раза в день.
Профилактика простуды в ухе
При выполнении некоторых рекомендаций и правил, можно предотвратить появление простуды и связанную с ней боль в ухе:
- Необходимо защищать детский организм от простуды, особенно в грудном возрасте.
- Своевременно проводить вакцинацию от гриппа всех домочадцев.
- При возможности сделать детям до 2 лет прививку от пневмококковой инфекции. Бактерии стрептококки являются возбудителями ушных инфекций.
- Пассивное курение – одна из причин возникновения отита. Следует избегать места с табачным дымом.
- Необходимо своевременно лечить не только острые респираторные заболевания, но и болезни ЛОР-органов.
Важно помнить, что только адекватное и правильное лечение простуды уха, позволит избежать осложнений. После курса лечения в профилактических целях рекомендуется посещать отоларинголога для осмотра ушной полости.
Катаральный отит: лечение и возможные осложнения
Из-за чего у вас продуло голову?
Если у вас просквозило голову, вероятнее всего, вы находились на сквозняке. Основные причины, почему возникает переохлаждение, представлены ниже.
Кондиционер
Даже в летнюю жару можно почувствовать, что продуло левую сторону головы или правую. Если вы работаете в офисе или находитесь в доме с постоянно включенным кондиционером, не стоит удивляться, когда возникают болезненные симптомы с той стороны лица и головы, где он расположен.
Мокрые волосы и сильный ветер
Мы постоянно торопимся и, вымыв голову утром, как следует ее не высушив, спешим на работу или по делам. Выскакиваем на улицу, и вот результат – надуло мокрую голову ветром.
Появляются неприятные симптомы: температура 37 и выше, стреляет в одном ухе, болит левая или правая часть черепа и ухо. Все это от того что продуло.
Причины возникновения, симптомы и лечение воспаления копчика
Воспаление копчика — это заболевание, которое связано с патологическими процессами в нижнем отделе позвоночника. Копчик взрослого человека представляет собой сросшиеся позвонки крестцового отдела позвоночника. По форме он напоминает собой изогнутую пирамиду, основание которой обращено кверху. Тела позвонков копчика (обычно их 3-6) не имеют отростков. Только первый позвонок в своем строении имеет остатки отростков, которые по своей форме похожи на изогнутые вверх рога.
Принято считать, что копчик мужчин и женщин — это рудиментарный хвост. Однако это сочленение имеет важную функцию. К отделам копчика прикрепляются мышцы и связки органов малого таза (кишечника, органов мочеполовой системы). Кроме этого, этот отдел позвоночника выполняет большую роль при движениях. Он правильно распределяет нагрузки, выполняет опорную функцию при наклонах тела. У женщин подвижность копчика более выражена в связи с родовой деятельностью. Его воспаление может привести к серьезным осложнениям. Поэтому лечить болезнь необходимо сразу, кА только появились первые симптомы.
Причины
Воспаление копчика связано с двумя факторами. К первому относятся патологические процессы, которые протекают в копчике. Ко второй группе причин относятся болезни, которые приводят к воспалению копчика. Воспалительные процессы могут иметь асептический характер, который связан с нарушением трофики тканей. К факторам, приводящим к нарушению микроциркуляциии относятся:
- малоподвижный образ жизни;
- травмы нижнего отдела позвоночника;
- сидячая работа;
- беременность;
- давление на копчик тесной одеждой;
- переохлаждения;
- постоянные физические нагрузки на копчик;
- доброкачественные опухоли и кисты.
К причинам, которые непосредственно приводят к воспалительным процессам, если не проводить лечение, относятся:
- дистрофические изменения, возникающие в результате старения костной и хрящевой ткани;
- эндокринные патологии;
- защемление седалищного нерва;
- хронические заболевания мочеполовой системы и кишечника;
- поражения костной системы;
- простатит у мужчин;
- дефицит иммунитета;
- переломы и другие травмы вышележащих отделов позвоночника;
- нарушение кальциевого обмена;
- запоры;
- рубцы прямой кишки.
Симптомы
Воспаление на копчике проявляется в основном болевыми ощущениями. В зависимости от причин, которые вызывают воспаление и от интенсивности патологических процессов копчика, симптомы могут иметь различия.
Больной может предъявлять жалобы или на тупую ноющую боль или на острую, которая усиливается при движениях, наклонах или в положении сидя. Другие симптомы заболевания: гиперчувствительность копчика, гиперемия кожи и повышение местной температуры. Если не обращаться к врачу и не проводить лечение, боль становится настолько интенсивной, что пациент не может нормально ходить.
Симптомы у мужчин и женщин проявляются одинаково. В начале развития воспаления болевые ощущения не доставляют сильного дискомфорта. С развитием патологических процессов, признаки становятся явными и заметно снижают качество жизни больного. Исключением могут быть признаки, которые связаны с травмой. Обычно, если симптомы усиливаются при наклонах, это может свидетельствовать о болезнях органов малого таза.
Осложнения
Если не проводить лечение и не обращаться к врачу, воспаление на копчике может вызывать осложнения. Болевые симптомы могут говорить о том, что асептическое воспаление переросло в гнойное, с последующим образованием свищей и абсцессов копчика.
Распространение инфекции может приводить к образованию флегмоны (разлитого гнойного воспаления), экземе, пиодермии. Гнойные процессы у мужчин часто приводят к парапроктитам.
Очень часто хроническая форма болезни заканчивается кистой копчика. У пациента повышается температура, в районе образования кисты возникает отек, покраснение, гнойные свищи. Присоединение инфекции приводит к гнойным абсцессам. Грозным осложнением болезни является злокачественное новообразование. Рак может быть в редких случаях у тех больных, которые не проводили лечение хронической формы болезни более 20 лет. Чаще встречаются нагноения копчика с периодами ремиссии и обострения.
Лечение
Если появились первые симптомы болезни, больным надо обращаться за медицинской помощью. Воспаление на копчике может диагностировать хирург, проктолог или невропатолог после проведения рентгенологического обследования, МРТ, УЗИ поясничной области. После того, как будет поставлен точный диагноз, назначают лечение. Беременные женщины лечатся под строгим контролем акушера-гинеколога, так как многие препараты и процедуры имеют противопоказания при беременности.
Лечение назначают в зависимости от того, первичное или вторичное воспаление. Если патологические процессы связаны с другими заболеваниями, назначают терапию основной болезни. Для снижения интенсивности болевого синдрома, больным выписывают обезболивающие препараты и нестероидные противовоспалительные средства. В зависимости от интенсивности симптомов, анальгетики могут прописывать в таблетках или в виде инъекций.
Следует отметить, что боль относится к защитной реакции и приводит к напряжению мышц. Это только обостряет воспалительные процессы. Чтобы снять мышечное напряжение и улучшить микроциркуляцию в пораженном отделе позвоночника, лечение предусматривает назначение миорелаксантов. При гнойных процессах и присоединении инфекции назначают антибактериальные препараты.
Лечение острого периода должно преследовать цели:
- купирование болевого синдрома;
- устранение воспаления и отека;
- прекращение гнойных процессов.
В подостром периоде лечение пациента заключается в восстановлении микроциркуляции, повышении местного и общего иммунитета, предупреждении развития осложнений. Больным показан массаж (при отсутствии гнойничковых поражений кожи), физиотерапевтические процедуры (ультразвук, УВЧ, дарсонваль, парафиновые аппликации, грязевые ванны), назначение витаминно-минеральных комплексов.
Пациентам полезно выполнять лечебную гимнастику для восстановления кровообращения и предотвращения спаечных процессов. Рекомендуется выполнять комплекс упражнений для тазовой области. Положительный эффект оказывают спортивная ходьба, бег, плавание. Для ускорения выздоровления можно применять методы из народной медицины. Улучшают местное кровообращение и снимают воспалительные процессы компрессы с прополисом, полынью, подорожником.
При отсутствии противопоказаний можно принимать ванночки с отваром герани. При отеках и болезненности эффективны растирания свежим соком редьки, пихтовым или лавандовым маслом. Все народные методы надо согласовывать с лечащим врачом.
Руки — часть тела, ежедневно испытывающая различные физические нагрузки. Большая их доля приходится на кисти. Люди часто не обращают внимания на перенапряжения. Но если болит кисть руки, это свидетельствует о наличии травматических или патологических проблем. Причины разные. Это может быть и перенос тяжелых предметов, и банальный набор текста на компьютере.
Характер и причины болей
При утихании болевых синдромов по утрам и их возобновлении днем исключают хронические травмы и остеоартроз.
При более сильной боли ночью проверяют защемление нервов, исключая хронические травмы и подагру. Единичные приступы могут быть обусловлены травмами, полученными на спортивных тренировках или растяжениями.
При неприятных ощущениях в большом пальце возможна хроническая травма. Она наиболее характерна для работающих с компьютерной мышью. Возможно возникновение теносиновита.
При онемении безымянного пальца и мизинца возможно защемление локтевых окончаний или действие хронической травмы.
Одновременная боль в большом, указательном и среднем пальцах говорит о защемлении нервов шейного отдела или запястья.
О воспалительных процессах и переломах свидетельствуют опухания суставов фаланги. При множественных отеках исключаются ревматоидный артрит и подагра.
Неприятные ощущения в левой кисти в комплексе с иными симптомами может свидетельствовать о начале сердечного приступа.
У беременных женщин кисти могут воспаляться из-за гормональных изменений в организме.
Все причины можно условно свести в 2 группы:
- Травматизм.
- Воспаления лучезапястных сочленений.
- Патологии внутренних органов.
Сотрудники различных производств сталкиваются с вывихами и подвывихами. Часто они вправляют их самостоятельно. Вначале болевой синдром снимается, но затем он может вернуться и усилиться с возникновением неприятной симптоматики, способной перевести заболевание в хроническую форму.
При тяжелых растяжениях рука сильно опухает, ей становится невозможно пошевелить, появляются острые боли.
Возможные заболевания
К воспалениям лучезапястных сочленений относятся следующие патологии:
- Асептический некроз. Возникает при не до конца вылеченном открытом переломе кисти из-за нарушения кровоснабжения, приводящего к отмиранию клеток.
- Болезнь де Кервена. Наиболее характерна для людей, совершающих резкие хватательные движения или частые сгибания кисти. Также проявляется при поворотах запястья, держании или хватании предметов, сжатии руки в кулак. Очаг боли локализован преимущественно у основания большого пальца.
- Тендинит. Возникает воспаление сухожилий кисти из-за сильной нагрузки на них. Это заболевание относится к профессиональным, характерным для людей, выполняющих однотипные движения руками: профессиональных спортсменов, грузчиков и носильщиков, музыкантов и работников ателье.
- Туннельный синдром. Возникает из-за сдавливания срединного нерва, расположенного между поперечной связкой кисти и костными стенками, вследствие ушиба, приводящего к отеку и онемению руки. Характеризуется синюшностью эпителия в зоне повреждения.
- Писчая судорога. Характерна для людей, имеющих проблемы с шейными позвонками или часто пишущих. Сопровождается тремором рук при напряжении кистей.
- Подагра. Образуются кисты и опухоли при откладывании солей урины на суставах. Во время приступа отмечаются острые боли, покраснение кожи.
- Отек синовиальных оболочек пальцев. При их разгибании слышатся щелчки. В некоторых случаях происходит полное обездвиживание.
- Остеоартроз кисти. Возникает при неправильном срастании сломанных ранее суставов или разорванных сухожилий. Боль возникает при сгибании кисти (возможен хруст) и в состоянии покоя.
- Артрит. Аутоиммунное заболевание с постоянными или периодическими неприятными ощущениями. Наблюдается покраснение кожных покровов. Может отмечаться отечность суставов.
- При ревматоидном типе предыдущей патологии ощущается боль в лучезапястной кости и основании пальцев рук. Поражение симметричное, сковывающее движения. Вовлеченные в этот процесс сухожилия разрушаются, замещаясь рубцовой тканью, а в наиболее «узких местах» рвутся. Боль на тыльной стороне свидетельствует о начале процессов, способствующих возникновению подобных разрывов. На поздних стадиях становятся видны ревматоидные узелки.
- Артроз. В отличие от предыдущего заболевания является хроническим, связанным с динамикой суставного хряща.
- Синдром Рейно. Отмечается онемение пальцев, которые становятся бледными из-за стресса и холода.
- Системная красная волчанка. Начинается с воспаления мелких суставов. Болевые синдромы могут быть непродолжительными, а могут сопровождаться отеками и покраснениями, не проходящими длительное время. Возникают нарушения движения кистей, атрофия.
- Перитендинит. Воспалительный процесс, происходящий в зоне перехода мышцы в сухожилие кисти. Встречается как профессиональное заболевание у людей, работа которых связана с постоянным напряжением пальцев или кистевой части руки: сотрудники колбасных цехов, рубщики мяса, продавцы, рабочие автозаводов, упаковщики. Высокий риск имеется при частых и повторяющихся движениях руками, совершаемых с некоторой силой. Часто встречается у новичков в деле. Отмечается ноющая боль, активизирующаяся при малейшем движении.
- Колющие боли могут наблюдаться при сахарном диабете, эндокринных патологиях, артериальной гипертензии, аритмии.
- Суставные заболевания также вызывают ломоту в руке.
Кроме того, причиной боли в ладонях и кистях могут быть остеохондроз и межпозвоночные грыжи.
К кому обращаться и как лечить?
При возникновении неприятных ощущений в кисти человек задается вопросом, что делать в такой ситуации, почему возникла проблема, как ее устранить. Прежде всего нужно посетить поликлинику. При травматической этиологии обращаются к травматологу. Если боль суставная, то идут к ортопеду. При неясной причине возникающих синдромов обращаются к терапевту, который направит на сдачу анализов и выпишет направление к специалисту узкого профиля.
Если боль обусловлена хроническими травмами или растяжениями, ее снимают симптоматически вместе с отечностью, разрабатывая пальцы для предупреждения контрактуры.
При хронической травме изменяют график работы, переоборудуют рабочее место. Так, при запястном синдроме нужно использовать коврики для мыши с валиком для опоры руки, массировать поврежденную зону и делать периодические перерывы.
Прием медикаментов
В качестве противовоспалительных средств используют НПВП. Уколы и таблетки отрицательно действуют на желудок, поэтому их применяют, если мази и гели не помогают. Воспаленные зоны можно помазать следующими препаратами:
- Диклофенак;
- Найз;
- Финалгель;
- Флексен;
- Фастум;
- Долгит;
- Нурофен.
Мазь, таблетки и уколы в основном имеют одни и те же торговые названия.
Инъекции применяют для купирования острой боли.
При длительном курсе приема лекарств (более 3 дней — уколы и 10 дней — таблетки) врач назначает препараты, защищающие ЖКТ от побочных действий НПВП: Ранитидин, Альмагель и др.
Для лечения заболеваний, поражающих связки и суставы, используют хондропротекторы, содержащие глюкозамин и хондроитин сульфат:
- Терафлекс;
- Дона;
- Хондролон.
Мышечную боль и спазмы снимают миорелаксантами:
- Сирдалуд;
- Баклофен;
- Мидокалм.
Диагностика воспаления придатков
Диагноз аднексит может быть поставлен, исходя из жалоб пациентки, а также, отталкиваясь от результатов диагностических исследований, в которые включается проведение микробиологического исследования содержимого маточных труб и брюшной полости, проведение двуручного гинекологического исследования, исследование мазков влагалища, мочеиспускательного канала и шейки матки, а также проведение УЗИ.
Чтобы выявить наличие гнойных образований и провести осмотр маточных труб предусмотрено применение лапароскопии — самого эффективного метода диагностики воспаления придатков острой стадии.
Для определения проходимости маточных труб и степени патологического процесса необходимо проведение рентгенологического исследования матки и придатков, при котором вводится контрастное вещество.
Кроме этого, при наличии нарушений менструального цикла проводятся функциональные тесты (измеряется ректальная температура, определяется симптом зрачка и натяжение цервикальной слизи).
С помощью проведения исследований крови возможно выявление аднексита по лейкоцитозу, лейкоцитурии, повышению количества белка, бактериурии, что имеет связь с наличием поражения уретры и мочевого пузыря.
Причины
Часто пациенты удивлены тем, что почки можно застудить. Им кажется, что простуда бывает только в одном варианте – с насморком, першением в горле и ознобом.
На самом деле, это не так. Ответ на вопрос можно ли застудить почки прост: застудить можно практически любой орган – начиная от зуба и заканчивая ногами.
Уже из названия заболевания «застудил» почки, следует то, что симптомы, которые вы ощутите, в чем-то будут напоминать обычную «классическую» простуду. Рассмотрим их более подробно.
Многие пациенты, приходя к врачу и услышав «почки застужены», искренне недоумевают – как можно застудить почки? Да и вроде бы не ходили они раздетые, не лежали на сырой, холодной земле, откуда тогда такой диагноз? На самом деле, для того, чтобы застудить почки, не обязательно ночевать в лесу на голой земле.
Есть много вариантов, как застудить почки быстро, вот лишь некоторые из них:
- сквозняки, даже самые незначительные;
- купание в холодной воде, особенно это относится к воде в реках с сильным течением и множеством ключей;
- сидение на холодных поверхностях – совсем неважно, будет это холодная земля, бетон или железо;
- длительное нахождение в промокшей обуви, либо же с холодными ногами;
- работа на ветру с «оголенной» поясницей или вовсе без майки или кофты, то есть с голым торсом;
- одежда не по погоде при длительных прогулках;
- хождение босиком по холодной земле или полу;
- недавний грипп или ангина, особенно перенесенные «на ногах» также могут дать осложнения в виде заболеваний почек;
- проникновение инфекции в организм и так далее.
Очевидно, что причин «застуженных» почек очень много, и не все из них очевидны на первый взгляд. Именно поэтому, человек сильно удивляется, узнав, что почки застужены. Ведь он не совершал ничего «криминального», чтобы так сильно заболеть.
Что нельзя делать
Воспаление мочевого пузыря на фоне общего или местного переохлаждения организма — инфекционный процесс. Потому и подходить к терапии, режиму нужно как в деле с любым инфекционно-воспалительным, бактериальным или вирусным заболеванием. В Интернете широко распространена группа мифических рекомендаций. Которые скорее сделают хуже и спровоцируют усугубление состояния, сделают терапию сложнее.
Чего категорически нельзя делать, если застудила мочевой пузырь:
Принимать теплые ванны. Тепло и цистит инфекционного происхождения никак не совместимы. Тем более в острую фазу. В хронический период или поздний подострый — ванны допустимы. Но при условии сохранения тепла после выхода из воды. Важно тепло одеваться.
Использование горячей грелки на живот и область промежности. Тепло вызывает усиление инфекционно-воспалительного процесса. Потому при подобной самодеятельности велик риск тяжелых септических осложнений. Использовать грелку также нельзя. Ни с горячей, ни с холодной водой.
Потреблять большое количество острой пищи. В период цистита слизистая оболочка мочевого пузыря изменена. Воспаление провоцирует раздражение. Малейшего фактора достаточно для существенного ухудшения самочувствия. Вещества из специй вызовут изменений свойств мочи. Она будет раздражать пузырь еще сильнее. Чем это отзовется — понятно.
Ни в коем случае нельзя самостоятельно без ведома и санкции врача принимать лекарства. Антибиотики, противовоспалительные под строгим запретом. Спазмолитики также. Все только с назначения специалиста по урологии. Иначе, возможно, удастся купировать симптомы, но сам процесс никуда не уйдет. Работа врача, диагностика, также будут усложнены.
Самолечение при цистите воспрещается. Все действия нужно согласовывать со специалистом и строго соблюдать предписанные рекомендации по режиму, терапевтическому курсу и дополнительных методиках.
Профилактика простудных явлений
Чтобы избежать застужения почек, необходимо соблюдать несколько несложных правил:
- Одеваться по погоде. Переохлаждение неизбежно приводит к ослаблению иммунитета и возникновению воспалительных процессов.
- Не гулять слишком долго на морозе или под дождем.
- Регулярно проводить закаливающие процедуры. Правильное закаливание способствует тому, что организм начинает более стойко реагировать на переохлаждение, и человек меньше подвергается простудным заболеваниям.
- Избегать пребывания на сквозняке;
- Не сидеть на мокрых и холодных поверхностях.
- Вовремя лечить простуду, если переохлаждение все же имело место.
Доктора рекомендуют пить достаточное количество жидкости, а именно чистой воды или травяного чая. Это позволит сохранить водно-солевой баланс в организме. Регулярное посещение врача для обследования мочеполовой системы также способствует выявлению возможного воспаления на ранней стадии его появления.
Простуда почек – излечимый недуг, достаточно вовремя принять соответствующие меры. Если вас все же продуло, нельзя затягивать с походом ко врачу. Вовремя поставленный диагноз и назначенное лечение – залог быстрого выздоровления и отсутствия осложнений.
Продуло руку, что делать и чем лечить
Нередко, когда продуло не только мышцу плеча, но и шейно-плечевое сплетение, воспаление может охватывать всю руку. По статистике, это наблюдается у 10–15% обратившихся к врачам по поводу того, чем лечить, если продуло плечо. В первую очередь следует обращаться терапевту или семейному доктору, который проведет диагностику и решит, к какому специалисту направить больного.
Если причина заболевания кроется в том, что продуло плечо и шею, скорее всего, пациента отправят к неврологу. Опытный специалист посоветует пациенту на начальном этапе покой, назначит согревающие мази, сухое тепло, противовоспалительные препараты. В дальнейшем можно применять мягкую физиотерапию. При мучительной сильно выраженной боли проводится новокаиновая блокада, при которой делается укол в место локализации с целью снятия отека и спазма мышц.
Неплохие результаты дает мануальная терапия, в частности, новый метод –постизометрическая релаксация (ПИР), который заключается в вытяжении мышц и связок. Во время процедуры пациент активно помогает доктору: поочередно расслабляет или напрягает мышцы. Когда мышцы находятся в расслабленном состоянии, врач-мануальщик проводит их растяжку. Боль уменьшается и состояние пациента значительно улучшается за несколько сеансов.