Нейрогенным мочевым пузырем у детей называют функциональную неспособность контролировать позывы. Это спровоцировано нарушением работы нервной регуляции. В этом случае пузырь может вести себя по-разному и вызывать частые неконтролируемые или затрудненные позывы. Также не исключена вероятность заражения мочевых каналов.
Чаще всего нейрогенная дисфункция мочевого пузыря у детей встречается в младенческом возрасте, примерно у 9-12 % малышей. Заболевание может быть врожденным или приобретённым со временем, этот момент зависит от причин разлада нервной системы.
О чем говорит увеличенный мочевой пузырь
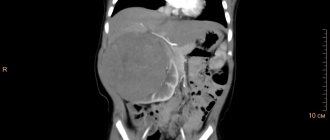
Увеличенный мочевой пузырь говорит о заболеваниях мочевыводящей системы, например, задержке мочи (ишурии), гидронефрозе, а при пальпации его по ошибке принимают за опухолевое образование в брюшной полости, кисту, заворот кишечника.
В некоторых случаях во время УЗИ диагностики у беременной женщины обнаруживается увеличенный мочевой пузырь у плода. Если размер органа увеличивается свыше 8 мм, то врач диагностирует о мегацистисе. Но для точного определения болезни, женщине предлагают пройти исследование везикоцентез, при котором через плаценту прокалывают стенку мочевого пузыря, чтобы обследовать мочу ребёнка. Раннее выявление болезни предотвращает дальнейшее ее развитие.
Мочевыделительная система у плода находится в нижнем отделе туловища, напоминает грушу или круг. Размер увеличивается по мере роста ребёнка и к доношенному сроку достигает до 30 мл. Опорожнение у ребёнка происходит 1 раз в 30 40 минут. Если он не выявляется или увеличен у малыша, назначают повторное УЗИ.
Формируются мочевой пузырь у зародыша на 25−27 сутки беременности, окончательно на 21−22 неделе. Пороки возникают на фоне хромосомных отклонений.
Почему у ребенка в раннем возрасте возникает данная патология?
Нейрогенный мочевой пузырь у детей и его симптомы имеют связь с 2-мя функциями, эвакуаторной и резервной. Исходя из статистики, от патологии страдают более 10 % детей разных возрастов, проживающих на территории стран СНГ. Очень важно обратить внимание на отклонение своевременно, так как оно постепенно может спровоцировать возникновение других заболеваний органов мочеполовой системы.
Диагностировать патологию раньше, чем в возрасте 3-4 лет не получится, так как, только начиная с этого периода, дети способны полностью держать под контролем мочеиспускание.
Информация для родителей! Прививать ребенку навыки опрятности еще недостаточно. Необходимо проследить за полноценным уровнем развития головного мозга, а именно подкоркового и коркового центра. Они отвечают за контроль над данной функцией.
Чтобы определиться с тем, как лечить нейрогенный мочевой пузырь у дитя, нужно ознакомиться с причинами возникновения отклонения. Они могут быть следующими:
- Травма, полученная во время родов.
- Врожденные пороки.
- ВИЧ.
- Проблемы с функциональностью гипофиза и гипоталамуса.
- ДЦП.
- Позвоночная грыжа.
- Сахарный диабет.
- Инсульт.
- Травмы головного мозга, а также повреждения, затрагивающие крестцовый отдел позвоночника.
- Грыжи и новообразования спинного мозга.
- Повреждение нервной системы со стороны регуляции.
- Гормональный дисбаланс.
Если ребенок в раннем возрасте будет получать много травм, получит растяжение мышц мочевого пузыря, а также, если у него будут обнаружены воспалительные процессы в мочеточниках, злокачественные или доброкачественные опухоли, это также может привести к нейрогенному мочевому пузырю у дитя. Лечение в этом случае будет затруднённым.
Чаще всего заболевание касается девочек, так как их гормоны по-другому, более чувствительно, воздействуют на рецепторы органа. Также стоит обратить внимание на то, что дети школьного возраста на этом фоне не могут контролировать эмоции, в результате развиваются нервозы и депрессии.
Чем опасно увеличение мочевого пузыря у плода
Заболевания уретры и мочевого пузыря у плода выявляются в редких случаях, различают:
Под заболеванием экстрофия понимают отсутствие или недоразвитие передней стенки мочевого пузыря, что ведёт к дефектологии нижней брюшной стенки. Заболевание обнаруживается в связи с отсутствием изображения сканограмме, при этом структура почек и их размеры не меняются. Порок диагностируется на 16 20 неделе, лечат хирургическим путём.
Экстрофия
В конце беременности при исследовании выявляют уретероцеле, характеризующиеся расширением мочеточника, болезни сопутствуют циститы, пиелонефриты, уретриты. Новорожденного направляют в специальное медучреждение для проведения терапии.
Атрезия уретры — называют редким заболеванием, обнаруживают на 14 15 неделе. На снимках выявляют мочевой пузырь значительных размеров у ребенка, что ведет к увеличению живота у плода, а у матери отсутствие околоплодных вод.
Дивертикул мочевого пузыря характеризуется утолщением стенок органа из за неполноценности мышечного слоя. На снимке врач определяет кистозное образование круглой или овольной формы. Порок встречается чаще у мальчиков. Крупные образования удаляют оперативно.
Синдром Пруне-Белла объединяет в себе 3 патологии: врожденную гипоплазию или недостаточность (отсутствие) мышц брюшной стенки, мегацистис, дилатацию мочеточника и простатического отдела мочеиспускательного канала (аномальные явления) и двусторонний крипторхизм. Проявляется каждая категория у всех пациентов в разной степени, поражения брюшины варьируются.
Аномальное развитие мочевыводящих путей препятствует нормальному функционированию всей мочевыделительной системы у малыша, болезнь может закончится смертельным исходом для плода.
Диагностика ГМП у детей
Существует также ряд причин недержания мочи, которые связаны с поведением ребенка. К ним относятся смех или увлеченность ребенка.
Гиперактивный мочевой пузырь не связан с возрастом, хотя многие дети перерастают это состояние. Большинство детей перерастает состояние примерно в 7 лет. Недержание мочи или частые мочеиспускания у маленьких детей до 3 лет являются нормальными и не должны рассматриваться как проблема.
Если у ребенка сохраняются признаки гиперактивного мочевого пузыря к моменту достижения 7-летнего возраста, то следует обратиться к врачу. Врач проведет серию диагностических методов, чтобы выявить основную причину симптомов. Эти тесты могут включать анализ мочи на наличие инфекции и проведение ультразвукового исследования для выявления нарушений в мочевом пузыре.
Профилактика
В медицинской практике не встречаются профилактические меры по предотвращению синдрома увеличенного мочевого пузыря у зародыша. Врачи советуют женщинам, планирующих зачать ребёнка, полноценно подготовиться: сдать все анализы, обследоваться у всех узких специалистов, пропить комплекс витаминов. При обнаружении любого заболевания обязательно начать лечение.
Беременным женщинам рекомендуют выполнять и соблюдать все предписания доктора, дабы избежать серьезных осложнений.
У мальчиков во время УЗИ диагностики можно наблюдать такое явление, как струя турбулентности в амниотическую жидкость. За счёт переполненного мочевого пузыря у плода легко принимают его за гидронефроз, кисту яичника, мультикистоз, мегацистис. Повторное обследование даёт точное описание органа.
Как предотвратить рецидив
Профилактике деформации мочевика способствуют простые правила, которые легко вписать в повседневный образ жизни:
- здоровое питание;
- употребление до 2 л жидкости в сутки;
- опорожнение мочевого пузыря при первых позывах;
- своевременное лечение воспалительных заболеваний;
- отказ от алкогольных напитков и табачной продукции;
- физическая активность.
Занятия умеренными видами спорта наиболее важны, поскольку позволяют поддерживать мышечный тонус, а мышцы — это главная опора, удерживающая мочевик в правильном положении и в необходимой форме. Если вы отмечаете у себя первые признаки деформации, обратитесь к специалисту.
Ребенок застудил мочевой пузырь, как лечить
Лечение цистита назначает только и единственно врач. Поскольку для устранения очагов воспаления применяются антибиотики, только специалист может рассчитать дозировку, а также назначить именно те средства, которые подойдут ребёнку с учётом его состояния здоровья и перенесённых заболеваний. Чаще всего назначаются Амоксиклав, Аугментин, Ко-тримоксазол, Ципрофлоксацин и другие средства для борьбы с инфекцией и воспалительным процессом. При необходимости (наличии острых болей) назначаются спазмолитики, приём которых также должен осуществляться под контролем врача.
Для лечения цистита народными средствами используют сидячие ванночки с отварами календулы, ромашки аптечной (столовая ложка воды на литр кипячёной воды, настаивать в течение получаса, добавить в ванну). Лечение обязательно нужно сочетать с приёмом внутрь таких общеукрепляющих и противовоспалительных средств как отвар шиповника (4 ст.ложки плодов, свежих или сухих, заливают 500 мг кипячёной воды, настоять четверть часа; давать малышу по полстакана четырежды в день), ромашки. Прекрасно показывает себя клюква – и в свежем виде, и в замороженном, и в виде варенья. Клюква обладает прекрасным противовоспалительным эффектом, а потому рекомендуется при любых расстройствах здоровья малыша.
Можно также использовать отвар мать-и-мачехи (столовая ложка измельчённой травы на 2 стакана кипятка, варить на малом огне 5 минут; настоять 10 минут; процедить и принимать по 1/4 стакана четырежды в день).
Картинка малыш и мочевой пузырь
Препарат выпускается в форме таблеток, покрытых оболочкой белого или почти белого цвета. Таблетки круглые, двояковыпуклые, без запаха; на изломе видны ядро и пленочная оболочка, оба слоя белого или почти белого цвета. Показания к применению СПАЗМЕКСА :
— недержание мочи, императивные позывы к мочеиспусканию (при идиопатической гиперреактивности детрузора; при нейрогенной гиперактивности /гиперрефлексии/ детрузора на фоне рассеянного склероза, спинальных травм, врожденных и приобретенных заболеваний спинного мозга, инсультов, паркинсонизма);
— детрузор-сфинктер-диссинергия на фоне интермиттирующего катетеризма;
— в комплексной терапии циститов, сопровождающихся императивной симптоматикой;
— ночной и дневной энурез;
— смешанные формы недержания мочи.
Недержание мочи — довольно частая патология особенно среди детей младшего возраста, которая не будучи вовремя излеченной, может травмировать ребенка многие годы. Многи женщины в самом расцвете лет страдают этим недугом. Из-за него они не могут никуда выйти и ограничивают себя буквально во всём, они боятся надолго выйти из дома, орграничивают себя в поездках. Они буквально привязаны к туалету. Всегда надо обратиться к врачу и посоветоваться с ним. Ведь в арсенале у медицины столько чудесных препаратов, среди которых СПАЗМЕКС занимает далеко не последнее место!
Режим дозирования и длительность лечения устанавливают индивидуально в зависимости от клинической картины и тяжести заболевания.
Таблетки следует принимать до еды, не разжевывая, запивая достаточным количеством воды.
Описание лекарственного препарата СПАЗМЕКС основано на официально утвержденной инструкции по применению препарата СПАЗМЕКС для специалистов и утверждено компанией-производителем для издания 2010 года.
Сайт создан для информирования страдающих недугом людей. Также на сайте есть телефон и почта врача, который бесплатно проконсультирует по проблеме (https://www.vtualetbegom.net/specialist/ или https://www.gampu.net/specialist/ ). Вы можете указать эту ссылку в своей записи.
в статье ничего не сказано о том, что в большенстве случаев недержание происходит не от хронической инфекции,а от опущения органов малого таза,в следствии родов,поднятия тяжести или предрасположености.И лечить надо не лекарствами,а спец.упражнениями на укрепление мышц малого таза либо в тяжелых случаях оперативным путем.Упражнения Кегеля очень помагают,только не надо лениться!
Четверг, 07 Апреля 2011 г. 16:13ссылка
Опущение никакой роли не играет, проконсультируйтесь у уролога. А упражнения я поддерживаю! Всегда можно обойтись без медикаментов. Почти всегда.
Ребенок застудил мочевой пузырь: лечение
Прежде всего, необходимо отправиться на приём к врачу. Диагностику должен провести врач, с учётом лабораторных данных – только таким образом можно точно определить причину и локализацию проблемы, соответственно назначить лечение.
Лабораторное исследование мочи наиболее продуктивно, если следовать следующим правилам:
- моча собирается утром, сразу после пробуждения, но желательно – после утреннего туалета;
- ёмкость для сбора мочи должна быть предварительно продезинфицирована;
- передать собранную мочу в лабораторию желательно в течение часа-полутора после сбора, либо же отправить её в холодильник.
В ходе исследования изучается биохимия мочи, проводится антибиотикограмма, посев. При необходимости назначается также ультразвуковое исследование мочевого пузыря.
Родителям всегда следует помнить, что самолечение и отказ от медицинской помощи в случае цистита могут привести к крайне негативным последствиям. Лечение самовольно подобранными антибиотиками, в свою очередь, способно снизить эффективность действия лекарственных средств, а также весьма быстро перевести заболевание в хроническую форму.
Виды заболевания, возникающие у ребенка
Цистит по степени распространения бывает 2 видов – первичный и вторичный. Первичный вид развивается в здоровом пузыре, который ранее не был подвержен воспалению инфекцией. Вторичный цистит появляется в результате воспаления организма, что и вызывает развитие болезни. Нередко такая форма проявляет себя после нарушения работы половых органов или мочевыводящих путей.
Течение болезни тоже делится на два вида – острая и хроническая. Острый цистит при развитии поражает слизистую оболочку пузыря, распространяясь на ее поверхности. При наличии хронического вида наблюдаются изменения в мышечном и подслизистом слое, которые нарушают строение органа и его основные функции.
В зависимости от вида патологии выделяются следующие названия воспаления:
- буллезный;
- некротический;
- интерстициальный;
- гранулярный;
- полипозный.
Важно: сегодня заболевание возникает от неправильного приема лекарственных препаратов или злоупотребления народными методами лечения. В таком случае болезнь имеет аллергический тип, который поражает слизистую и вызывает раздражение уретры. Лечить этот вид цистита следует под наблюдением врача, чтобы не усугубить течение болезни, и не вызвать осложнения.