Главная / Эндокринолог / Лечение гормонально-активных опухолей надпочечников
Гормонопродуцирующие опухоли коры надпочечников являются одной из актуальных проблем современной эндокринологии. Гормонально активные опухоли надпочечников представляют собой группу новообразований, вызывающих повышенную секрецию железистыми клетками того или иного гормона. Подразделяются на доброкачественные и злокачественные.
Классификация гормонально-активных опухолей надпочечников
Существует 5 основных видов гормонально-активных опухолей надпочечников:
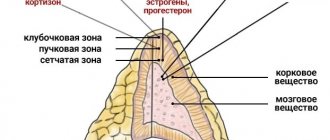
- альдостерома (нарушение водно-солевого баланса), вызывает первичный альдостеронизм.
- глюкостерома (метаболические нарушения), клинически проявляется синдромом Иценко—Кушинга.
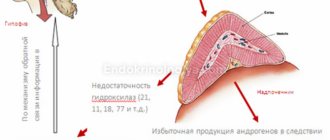
- андростерома (повышение мужских гормонов у женщин), приводит к развитию вирилизации у женщин.
- кортикоэстерома (повышение женских гормонов у мужчин), вызывает гинекомастию и вирилизацию у мужчин.
- глюкоандростеромы (смешанные).
Кроме указанной классификации, все новообразования надпочечников (коры) подразделяются на:
- доброкачественные (аденомы),
- злокачественные (карциномы).
Такое разделение имеет также важное значение, так как оперативное удаление аденомы сопровождается практически полным выздоровлением.
Прогноз
При своевременном устранении опухоли надпочечников доброкачественного характера прогнозы только благоприятные.
После удаления андростеромной опухоли может остаться характерная низкорослость.
После удаления феохромоцитомных образований могут сохраниться такие явления, как гипертония и тахикардия, которые устраняются посредством соответствующей терапии.
При кортикостероме доброкачественного характера уже через месяц после удаления внешность больного начинает меняться, снижается вес, бледнеют растяжки, восстанавливаются половые функции и пр.
Если же образования носят злокачественный характер и метастазируют, то прогнозы весьма отрицательные.
Симптомы гормонально-активных опухолей надпочечников
1. Альдостеромы отличаются определенными симптомами сердечно-сосудистого характера:
- головная боль,
- артериальная гипертензия,
- одышка,
- перебои сердечного ритма,
- увеличение массы и объема поврежденного органа,
- дистрофия миокарда,
- изменение глазного дна, проявляющееся в кровоизлиянии и отечности.
При возникновении криза появляются:
- удушающая рвота,
- боль в висках,
- миопатия,
- неровное дыхание,
- потемнение в глазах.
Как правило, осложнением является инсульт или острая коронарная недостаточность.
Симптомы нервно мышечного характера:
- судороги,
- мышечная слабость,
- дистрофия.
Симптомы почечного характера:
- обезвоживание организма,
- щелочная реакция мочи,
- частое мочеиспускание днем и ночью.
2. Симптоматика кортикоэстеромы идентична проявлениям синдрома Иценко-кушинга, а именно:
- ожирение,
- боли в височной части головы,
- быстрая утомляемость и возбуждаемость,
- дистрофия мышц,
- стероидный диабет,
- нарушение половой жизни (снижении потенции у мужчин вследствие гипоплазии яичек),
- появление кровоподтеков и растяжек в районе грудной клетки, живота и бедрах,
- у женщин проявляется избыточный рост волос, как у мужчин, снижение голосового тембра,
- пиелонефрит,
- мочекаменная болезнь,
- депрессия,
- раннее половое созревание у юных девочек и, наоборот, задержка полового созревания у мальчиков.
3. Симптоматика андростеромы:
- раннее половое развитие у детей,
- угревая сыпь по всему телу,
- климакс,
- повышение либидо,
- тембр голоса снижается,
- высыхание молочных желез,
- гипотрофия матки.
4. Симптоматика глюкостеромы:
Клинически опухоль данного вида проявляется комплексом симптомов, объединенных под названием синдром Иценко-Кушинга.
Синдром Иценко-Кушинга объединяет в себе целый ряд других симптомокомплексов, о которых мы поговорим ниже.
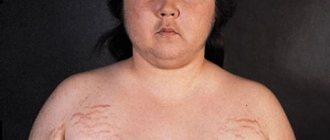
- Диспластическое ожирение. Характеризуется особенностями отложения жира: на лице (так называемое «лунообразное лицо»), в области плечевого пояса, поясницы и живота.
- Гипертензивный синдром. Повышенное артериальное давление сопровождается интенсивной головной болью, нередко ему сопутствуют аритмии.
- Гетеросексуальный синдром, вторичный гипогонадизм. У мужчин снижается половое влечение и потенция, атрофируются яички, у женщин формируется вирильный синдром: расстраивается менструальный цикл вплоть до аменореи, молочные железы уменьшаются в размерах, наружные половые органы гипертрофируются (увеличивается в размерах клитор), отмечается избыточное оволосение (гирсутизм).
- Миопатия. Характеризуется резкой атрофией мышечной ткани, особенно это заметно в области конечностей: по причине миопатии они выглядят резко истонченными.
- Системный остеопороз.Пациенты предъявляют жалобы на постоянные боли в костях и склонность к частым переломам, которые длительно не заживают.
- Трофические изменения кожи. Представлены множественными стриями (полосами растяжения кожи багрового или фиолетового цвета) в области молочных желез, низа живота, внутренней поверхности плеч и бедер.
- Энцефалопатия, астено-депрессивный синдром. Проявляется в виде нарушений памяти и сна, постоянной заторможенностью, резкими переменами настроения, эмоциональной лабильностью, депрессивными состояниями вплоть до развития психозов.
- Вторичный иммунодефицит. Возникает примерно у 2/3 больных, проявляется повышенной склонностью к всевозможным инфекциям и медленным выздоровлением.
- Нарушения обмена углеводов. Возникают у 80% больных кортикостеромой. Характеризуются повышением уровня глюкозы в крови, как транзиторного характера, так и стабильным (стероидный диабет). Кетоацидотические состояния при этом развиваются крайне редко.
Отметим, что развитие опухолей надпочечников может протекать и бессимптомно. Такие случаи встречаются почти у 10%. Выявляют их при обязательных медосмотрах или при обращении к специалисту по поводу обследования другой болезни.
Доброкачественная опухоль может приобрести осложнение, которое проявляется в том, что здоровые клетки приобретают свойства больных, тем самым разрушая орган. Злокачественные образования поражают соседние органы (легкие, печень и даже кости).
Причины
Как уже было сказано, выделить конкретную причину, провоцирующую появление заболевания, медики пока не могут. Зато они в точности знают, какие симптомы и лечение характерны для рассматриваемой проблематики. В группу риска данной патологии относятся следующие пациенты:
- Имеющие врожденную патологию в строении и функционировании органов эндокринной системы: гипофиза, поджелудочной и щитовидной желез.
- Лица, ближайшие родственники которых страдали от раковой опухоли, возникшей в легких либо молочной железе.
- С наследственной гипертонией.
- Имеющие почечные или печеночные заболевания.
- Ранее перенесшие рак любых других органов.
- Травмы.
- Хронические стрессы.
- Артериальная гипертензия и другое.
Диагностика гормонально-активных опухолей надпочечников
Чтобы проверить гормональную активность опухолей надпочечников применяют такой диагностический метод, как флебография. Он заключается в введении венозного катетера в надпочечники с последующим забором крови.
Активность опухолей проверяется обычным анализом мочи (количество кортизола, котехоламина и некоторых кислот). Сдача крови на гормоны до и после приема лекарственных препаратов и измерение артериального давления также являются способами диагностирования гормонально активных опухолей надпочечников.
Профилактика
Профилактические мероприятия преследуют цель исключить возможность наступления рецидива патологии. При этом добиться данной цели достаточно сложно, так как не установлены истинные причины, провоцирующие развитие опухолей надпочечников.
Если образование не начало метастазировать, то у пациентов восстанавливаются жизненные функции: возвращаются прежние показатели фертильности и иное. После операции больным рекомендуется:
- исключить применение снотворных препаратов и алкоголя;
- следить за своим нервным и физическим состоянием, избегая перенапряжений;
- соблюдать диету, ограничивая потребление жирных и острых продуктов.
Также необходимо раз в полгода посещать эндокринолога с целью коррекции восстанавливающей терапии и предупреждения рецидивов. При возникновении каких-либо проблем следует своевременно проконсультироваться с лечащим врачом.
Лечение гормонально-активных опухолей надпочечников
При установленном диагнозе первоочередным методом лечения является хирургическое удаление злокачественной опухоли и прилежащих, пораженных ею, тканей. После операции возможно проведение химио- и лучевой терапии.
В некоторых случаях ведут тщательное наблюдение. Нежелательно заниматься самолечением, терапия назначается только после посещения врача. Для профилактики придерживайтесь здорового образа жизни, не употребляйте спиртные напитки.
К какому врачу обратиться в Александрове?
Гормонально-активные опухоли надпочечников — сфера интересов эндокринолога. Однако нередко больные впервые обращаются к кардиологу с жалобами на повышенное артериальное давление или к гинекологу с проблемами аменореи и бесплодия.
Эти специалисты тоже могут заподозрить поражение надпочечников и направить пациента к эндокринологу. В случае остеопороза показана консультация ревматолога. При появлении переломов их лечит травматолог.
В нашей клинике в Александрове Вы получите консультацию квалифицированного опытного врача-эндокринолога и сможете пройти все необходимые исследования в удобное для Вас время. Запись по телефону: 8 (49244) 9-32-49.
Диагностические мероприятия
Схема тактики ведения пациента при случайном обнаружении опухоли надпочечника. 17-ОКС — 17-оксикортикостероиды, 17-КС — 17-кетостероиды. Оба вещества являются метаболитами стероидных гормонов.
Выявление гормонально активного новообразования основано на:
- клинической симптоматике, особенно выявлении характерных признаков опухоли надпочечников у женщин и мужчин;
- лабораторных данных: уровень гормона в крови и моче, определение электролитов в крови;
- проведении фармакологических тестов: с дексаметазоном, спиронолактоном;
- инструментальных методах: УЗИ, КТ, МРТ.
Важно! Ультразвуковая диагностика хороша для первичного определения наличия или отсутствия очаговой патологии надпочечников. Более точные данные получают путём проведения компьютерной и магнитно-резонансной томографии, особенно с применением контрастного усиления.
В случае гормонально неактивного образования чаще всего происходит случайное обнаружение опухоли и дальнейшее дообследование. Для таких образований часто используют термин «инциденталома» (от англ. incidental — случайный).
Алгоритм диагностики инциденталом надпочечников с использованием УЗИ, КТ и МРТ