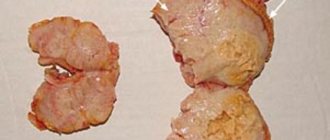
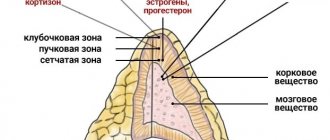
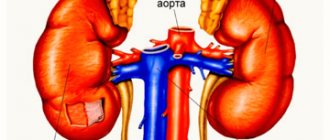
Надпочечники – это две отличные друг от друга, несимметричные эндокринные железы, которые состоят из коркового и мозгового вещества. Они расположены над почками и выполняют функцию регуляции обменных процессов в организме.
Гиперплазия надпочечников – общее название для группы заболеваний, которые вызывают повышенную продукцию одного или нескольких гормонов продуцируемых в этих железах:
- кортизол;
- альдостерон;
- андроген;
- адреналин;
- норадреналин;
- некоторые другие гормоны из глюкокортикоидного ряда.
Общие сведения
Гиперплазия (или патологическое увеличение клеток в органе) происходит в коре надпочечников. При этом надпочечники не меняют свою форму, но объем становится намного больше. Сами надпочечники представляют собой две железы внутренней секреции. В нормальном состоянии надпочечники у взрослого человека имеют массу около 15 грамм. Созданы, чтобы вырабатывать вещества (а именно — гормоны), нужные человеческому организму для развития и жизни:
- гормон обмена веществ — глюкокортикоид:
- гормон стресса — адреналин;
- гормон полового развития — эстроген, андроген;
- гормон водно-солевого обмена — минералокортикоид.
При болезни гиперплазия надпочечника функции всех органов из-за невыработки или перевыработки этих гормонов серьезно страдают. Внешне болезнь проявляется по-разному, зависимо от того, на какой стадии прогрессии находится. Следует отметить, что болезнь довольно редкая, преимущественно наследственная. Но может встречаться и у людей, которые часто переживают стрессовые состояния.
Гиперплазия надпочечников – причины, симптомы и методы профилактики
Надпочечники выполняют очень важную роль в работе всего организма. Они вырабатывают важные гормоны, отвечающие за обменные процессы. При любом нарушении в функционировании надпочечников страдает весь организм, и наблюдается развитие всевозможных заболеваний.
Гиперплазия надпочечников представляет собой рост клеток, и при этом возрастает концентрация выработки гормонов. Данное состояние вызывает нарушение в самочувствии и расстройство в работе всего организма. И чем дольше затягивать момент обращения к врачам, тем хуже будет состояние и тем сложнее терапия. Очень важно знать, как определить развитие данного недуга, и своевременно его устранить, поскольку это может привести к дисфункции эндокринных желез, которая очень тяжело лечится.
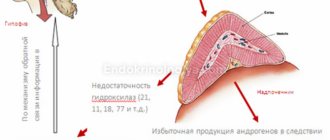
Гиперплазия надпочечника провоцирует повышение выработки таких важных гормонов, как:
Все они имеют неоценимое значение в водном балансе организма, обменных функциях, детородных функциях и психоэмоциональном здоровье.
Важно! По большей части гипертензию определяют у детей, а у взрослых она встречается значительно реже. Данное заболевание в основном передается генетически, поэтому выделяют врожденную и приобретенную гипертензию.
Причины болезни
Причинами возникновения болезни становятся:
- генетика (это главная причина, если родственники страдали от такого недуга, обязательно периодически проходите исследования и делайте профилактику);
- врожденная гиперплазия (возникает, если при беременности женщина переболела этой болезнью или пережила сильный стресс, сильный токсикоз, принимала медикаменты, был пониженный гидрокортизон в крови);
- жизнь в постоянном стрессе (нервные перегрузки, неустойчивость эмоций, психологический дискомфорт на протяжении длительного времени могут привести к болезни);
- следствие других болезней.
Технически гиперплазия приводит к тому, что гормонов разных видов становится огромное количество, поскольку надпочечники начинают суперактивно работать, и это влияет на функционал всего организма. Как следствие эти гормоны попадают в кровь, а корковый слой самих надпочечников сильно утолщается. От того, каких именно гормонов вырабатывается большее количество, болезнь делится на три вида: вирильная, сольтеряющая и гипертоническая.
Формы
Гиперплазия надпочечников подразделяется на:
Вирильный подтип связан с секреторной активностью андрогенов, в результате которой отмечается увеличение наружных половых органов, а также чрезмерное и раннее появление волос, угрей, стремительное развитие мускулатуры. Гипертоническая форма проявляется при усиленном действии андрогенов и минералокортикоидов, что негативно сказывается на сосудах глазного дна, почках и вызывает гипертензионный синдром. Сольтеряющая гиперплазия обусловлена повышенным продуцированием андрогенов на фоне отсутствия иных гормонов коры надпочечников. Этот тип патологии провоцирует гипогликемию и гиперкалиемию, грозящими обезвоживанием, снижением веса и рвотой.
Главные симптомы
Практика показывает, что недуг по неизвестным причинам намного чаще возникает у женщин, нежели у мужчин. У обоих полов в детском возрасте заболевание выявить легче, поскольку родители могут заметить раннее формирование и волосяной покров половых органов у ребенка, несоответствующий возрасту, сильную угревую сыпь. У взрослых «увидеть» гиперплазию сложнее. Нередки случаи бессимптомного протекания недуга. К наиболее выраженным признакам болезни, на которые следует обратить внимание, относятся:
- психозы, нестабильное нервное состояние, сильная раздражительность;
- «скачки» давления;
- проблемы с памятью, мышление размытое и нечеткое;
- непомерная постоянная жажда и частое ночное мочеиспускание;
- сахарный диабет на ранних стадиях;
- ожирение и как следствие — появление растяжек на теле;
- снижение иммунитета и частые простудные заболевания;
- слабые мышцы, развитие атрофии;
- появление хрупкости костей;
- проблемы с переработкой пищи.
Симптоматика
Поскольку в большинстве случаев гиперплазия надпочечников связана с дефектами в молекуле 21-гидроксилазы, то для нормализации функционирования коркового вещества гипофиз начинает вырабатывать адренокортикотропный гормон свыше нормы. Как результат, в организме наблюдается избыток мужских половых гормонов. Уже в детском возрасте могут проявляться следующие аномалии в развитии:
- слишком раннее оволосение половых органов и зоны подмышек;
- ярко выраженные угревые высыпания, не поддающиеся косметическому лечению;
- появление залысин на висках;
- отсутствие у девушек месячных или позднее начало менструаций (после 15 лет);
- формирование женской фигуры по принципу мужской (широкие плечи, отсутствие груди, рост излишних волос на лице).
Прочитать про выработку гормонов надпочечниками можно здесь
По мере взросления распознать заболевание без специализированной диагностики становится труднее, поскольку симптомы патологии могут разниться в зависимости от разновидностей патологий надпочечников. Общими признаками, которые должны натолкнуть на мысль о начинающихся проблемах, являются следующие:
- Нестабильность психического состояния. Характеризуется беспричинной раздражительностью, частыми сменами настроения, затяжными депрессиями, внезапными вспышками возбуждения.
- Появление на коже растяжек. Исключение — резкое похудение на фоне диеты, беременность.
- Сбои в работе желудочно-кишечного тракта.
- Развитие остеопороза, вызванное нарушением обмена веществ и плохой усвояемости кальция в организме.
- Нарушения АД, выражающиеся в скачках от низкого к высокому.
- Снижение иммунитета даже после приема иммуномодулирующих препаратов.
- Ожирение. Как правило, основные локации излишнего жира наблюдаются в области живота, шеи, подбородка и щек.
- Атрофия мышц в конечностях.
- Появление первичных признаков сахарного диабета.
- Ощущение постоянно жажды в связи с нарушением водно-щелочного баланса.
- Частые ночные позывы к мочеиспусканию без признаков цистита.
- Утеря четкости мышления и провалы в памяти.
Узелковая гиперплазия
Может прогрессировать в виде одного или нескольких узелков. Узлы дольчатой формы расширяются до 4 см. Статистика говорит, что такой формой болезни заболевают более чем 40% людей, у которых выявлено гиперплазию. Может развиваться узелковая гиперплазия левого надпочечника, гиперплазия правого надпочечника или же двусторонняя. Другими словами, могут быть растянуты в размерах два надпочечника сразу или один орган увеличен. Увеличенный надпочечник сразу нужно обследовать. Специалисты отмечают, что такого рода заболевание наследственное и диагностируется в старшем возрасте. Чем старше становится пациент, тем болезнь ярче выражается. К главным признакам узелковой гиперплазии принадлежат:
- слабость в мышцах, судороги;
- головные боли и черные пятна перед глазами;
- нередко пациенты страдают лишним весом;
- наблюдаются нарушения почечной деятельности;
- трудноизлечимый кариес;
- выраженное кожное пигментирование;
- психические отклонения;
- высыпание и миниопухоли на коже;
- рецидив сахарного диабета;
- активный рост волос на теле.
Виды заболевания
Заболевание может иметь различную природу и характер, а потому и течение недуга, а также его признаки могут значительно отличаться.
Выделяют несколько видов заболевания:
- Узелковая гиперплазия представляет собой появление в тканях органа небольших образований, которые провоцируют нарушение в работе органа. Узловая гиперплазия надпочечников отражается на работе почек, проявляется в виде повышения артериального давления и отражается на психоэмоциональном состоянии.
- Диффузная гиперплазия проявляется тем, что форма органа не меняется, но он значительно увеличивается в размере. В этом случае в органе образуются треугольные эхогенные уплотнения, которые окружены жировой тканью.
- Нодулярная гиперплазия провоцирует увеличение выработки кортизола, что отражается на работе сердечно – сосудистой системы. Также происходит увеличение массы тела, сахарный диабет, сухость кожи, деформация костной ткани и т.д.
- Микронодулярная гиперплазия надпочечников провоцирует повышенную выработку адреналина и кортизона, что серьёзно отражается на работе половой системы, и на работе сердечно – сосудистой системы, и даже может привести к аденоме простаты у мужчин.
- Гиперплазия ножки левого или правого надпочечника является серьезной деформацией органа, потому нарушается снабжение организма многими гормонами, что проявляется достаточно масштабными поражениями организма. Гиперплазия медиальной ножки постепенно может радикально изменить формы органа.
- Гиперплазия коры органа приводит к нарушению выработки кортизона, который приводит к угревым высыпаниям, ранним половым признакам у детей, проявлением вторичных половых признаков у представительниц женского пола, образование пигментных пятен.
- Дисплазия надпочечников представляет собой деформацию формы и размера органа, поэтому нарушается выработка всех гормонов.
Помимо этого выделяют гипертоническую гиперплазию, вирильную и сольтелярующую. А по месту локации может диагностироваться гиперплазия правого надпочечника или левого, а также однородная сегментарная гиперплазия. От размеров поражения выделяется одностороння или двухсторонняя форма недуга. И Чем больше поражен орган, тем более высока вероятность развития патологии. Врожденная гиперплазия коры надпочечников или приобретенная позволяет определить причину появления расстройства.
Важно! Во время диагностики очень важно установить вид и тип недуга для подбора эффективной терапии. Лечение надпочечников требует большого внимания и чуткого контроля врачей, чтобы состояние пациента улучшалось под вниманием специалистов.
Диффузная гиперплазия
Диффузная гиперплазия отличается сохранностью форм почек, пропорционально увеличенных. Часто такой вид болезни бывает смешанным с узелковой гиперплазией. Диффузное заболевание левого надпочечника можно определить только посредством МРТ. УЗИ для этого вида заболевания не назначают, поскольку точной информации такая диагностика не приносит. Клиника болезни нередко бывает без выраженных симптомов. Чтобы окончательно вылечиться, назначают индивидуальный пожизненный курс медикаментов, состоящий из аналогов половых гормонов. Женщины даже с постоянным лечением могут забеременеть и выносить здорового малыша. Основные симптомы болезни таковы:
- случаи панических атак;
- дистрофия или ожирение;
- у женщин — аномальные кровотечения, бесплодие;
- у мужчин — уменьшение яичек в размерах;
- постоянное желание пить;
- боль в сердце;
- хроническая усталость и вялость;
- резкие спазмы в мышцах.
Классификация по морфологическим признакам
Формы патологии разнообразны, зависят от того, где избыточно растут клетки. Существует разделение по морфологическим показателям. Наследственная гиперплазия надпочечников у взрослых может проявиться лишь с возрастом. Кроме того, приводит к заболеванию рост раковых новообразований, длительная передозировка кортикоидами. С каждым годом состояния, сопровождающиеся увеличением надпочечников, переносятся все тяжелее. У пациентов в возрасте преимущественно возникают диффузно-узелковые поражения, утолщается медиальная ножка.
В большинстве клинических случаев диагностируют поражение органа слева или с двух сторон одновременно. Односторонняя пролиферация отличается менее выраженными признаками. Гиперплазия правого надпочечника не так распространена, возникает, как правило, еще при эмбриональном развитии. Чаще всего это узловая гиперплазия, для которой характерна избыточная выработка кортизола и мужских половых органов.
Нередко ею страдают представительницы женского пола. В случае диффузного нарушения границы желез не меняются, локальный же вид поражения представлен одним или несколькими узелками. Бывает, что данное нарушение обнаруживают неожиданно, проводя ультразвуковое исследование органов по совершенно другим причинам.
Диффузная
Диффузная гиперплазия надпочечников не изменяет очертания желез больного, но приводит к изменению структуры тканей. Размер порой остается тем же, а может расти пропорционально. Эта патология поражает в большинстве случаев оба надпочечника. Ультразвуком она почти не определяется. Почти треть случаев сопровождается появлением округлых однообразных уплотнений.
В этом случае речь идет о смешанном диффузно-узелковом характере заболевания. Обнаружить эту проблему слева помогает магнитно-резонансная томография с введением контрастного вещества. Симптоматика во многих случаях смазанная. Характерные проявления болезни следующие:
- случаются панические атаки,
- наблюдается избыток или дефицит массы тела,
- женщины не могут забеременеть, у них исчезают менструации, может идти кровь из матки,
- мужчины имеют уменьшенные тестикулы, проблемы с потенцией, становятся бесплодными,
- мучает непрекращающаяся жажда,
- сердечные дисфункции, поражается средний слой сердечной мышцы и сосуды,
- астеническое состояние,
- возникают мышечные судороги,
- аномалии в глазном дне,
- нестабильное АД, приступы головной боли,
- повышается объем циркулирующей крови.
Нодулярная гиперплазия
Нодулярная (или неофициальное название — узловая очаговая) гиперплазия возникает, когда клетки печени (гепатоциты) сильно увеличиваются в размерах, вследствие чего возникает сосудистая патология и отклонения. До сих пор специалисты спорят, почему возникает такое заболевание, истинная причина не названа. Есть только предположение, что это связано с аномалиями в сосудистой системе или с неправильным приемом гормональных препаратов. На протяжении годов нодулярная гиперплазия может быть незаметной для больного, и только при прогрессивном развитии — появляются болевые ощущения в области почек. Диагностировать можно посредством УЗИ, МРТ или компьютерной томографии. Биопсия печени является обязательным анализом при подозрении на узловую очаговую гиперплазию. Больший процент выявления болезни у детей и подростков, нежели у взрослых. Если выявить заболевание на ранних стадиях, шанс полного выздоровления высок. Клиническая картина выглядит так:
- атрофия мышц на плечах и ногах;
- странное неравномерное увеличение веса (ожирение груди, шеи, живота и лица);
- состояние суперпозитива или противоположное состояние заторможенности и сонливости;
- ненормальный цвет лица (мраморное, пигментация, фиолетовое лицо);
- пациент страдает сахарным диабетом;
- у женщин волосяной покров покрывает тело по мужскому типу;
- сильные боли в костях;
- проблемы с сердечным ритмом.
Диагностика левого и правого
Нодулярная гиперплазия далеко не всегда диагностируется при жизни пациента. Это связано с тем, что её клинические проявления не всегда соответствуют классическим, а наличие только кожных симптомов или периодического повышения давления, диабета или остеопороза, опухолей одного из эндокринных органов уводит врача от предположения об истинной природе этих нарушений. Поэтому патология считается редкой, но скорее всего она распространена чаще, но слабо изучена.
При МРТ надпочечных желёз могут быть обнаружены мелкие тёмные узелки размером около 1 см на фоне атрофии окружающих клеток. Как правило, МРТ-картина при микронодулярной гиперплазии нечёткая. При крупноузловом поражении легко заметны большие скопления узлов, содержащих жиры. Их размеры от 1 до 5 см, расположены в одном надпочечнике или в двух, но в разных зонах коры. Общий вес гиперплазированных желёз составляет 60-200 г.
Смотрите на видео о диагностике надпочечников:
Для отличия АКТГ-зависимого синдрома Иценко-Кушинга необходимо провести такие анализы:
- анализ крови на АКТГ и кортизол;
- кортизол в моче;
- тест с дексаметазоном;
- кортизол в слюне (после 22 часов вечера).
Крайне важен поиск вненадпочечниковых изменений. Больным назначается рентгенография костей, денситометрия, УЗИ сердца, брюшной полости, щитовидной железы, ЭКГ, МРТ гипофиза, анализы крови на половые гормоны, соматотропин, гонадотропины. Показаны консультации дерматолога, гинеколога.
Анализ крови на АКТГ и кортизол
Гиперплазия у женщин и мужчин
Гипертрофия надпочечников у взрослых женщин сопровождается феминизацией. Женщинам назначают гормон кортизон, что устраняет явные симптомы болезни, а именно — жировые отложение распределяются в правильную форму, очертания тела становятся миловидными, лицо меняется на более женственное, происходит увеличение молочных желез, улетучивается угревая сыпь. Женщины в возрасте должны постоянно принимать медикаменты и следить за дозами препаратов, чтобы такое состояние постоянно поддерживалось. У мужчин происходит устранение стерильности при лечении.
Симптоматика недуга
Даже при том, что гиперплазия надпочечников у взрослых определяется не очень часто, распространение этого недуга с каждым годом увеличивается, а потому очень важно понимать, какими признаками организм показывает данное расстройство. Поскольку действие гормонов очень обширно, то и нарушения в организме проявляются не точечно, а достаточно обширно.
Симптомы гиперплазии описываются группой расстройств:
- Миастения.
- Психоэмоциональные нарушения.
- Беспокойство и нервные срывы.
- Нарушение в памяти.
- Повышенная нервозность.
- Остеопорозы.
- Нарушение в пищеварении.
- У женщин сбой менструального цикла.
- Нарушение в обменных процессах.
- Ожирение.
- Сахарный диабет.
- Повышенное мочеиспускание и постоянное желание пить.
- Нарушения работы почек.
- У мужчин проблемы с потенцией.
В зависимости от степени поражения и локации пораженных тканей выделяют различные формы проявления. Но стоит отметить, что женщины более подвержены, и для них особо опасно нарушение гормонального фона. Потому должны более внимательно относиться к своему здоровью.
Врожденная гиперплазия у детей
Гиперплазия коры надпочечников у детей врожденная, возникает из-за мутаций генов. Такие патологии нарушают синтез гормона кортизол. Количество этого гормона уменьшается и возникает двусторонняя гиперплазия. Врожденная гиперплазия надпочечников в современной медицине выявляется на ранних стадиях у малышей. Это позволяет уже в раннем возрасте начинать терапию, что приводит к выздоровлению и не мешает пациентам вести обычный способ жизни. Болезнь у детей распознают по таким симптомам:
- гормональный сбой, в лице и фигуре «читаются» мужские черты;
- большое количество прыщей и угрей на лице;
- менструация у девочек-подростков долго не начинается;
- явная пигментация наружных половых органов;
- очень ранний рост волосяного покрова.
Причины возникновения
Дисфункции надпочечников могут быть врожденными и приобретенными. В первом случае болезнь обычно передается по наследству (генетический сбой в организме одного из родителей) или формируется под воздействием определенных негативных факторов:
- частые стрессы во время беременности;
- прием антибиотиков и других лекарственных препаратов во время вынашивания ребенка;
- алкоголизм, злоупотребление курением.
Во втором случае, когда гиперплазия надпочечников возникает в процессе жизни, болезнь активизируется на фоне нестабильного эмоционального фона пациента и постоянного нервного перенапряжения. Начинается слишком большая выработка кортизола, что ведет к перегрузке в работе надпочечников и, как следствие, развитию различных патологий.
По МКБ-10 заболеванию присвоен код Е27 «Другие нарушения надпочечников».
Беременность
У беременных женщин заболевания выявляется по анализам мочи и крови, где видно количество ферментов и гормонов. Возможен и биохимический анализ крови. Если этого недостаточно, тогда назначают УЗИ, КТ МРТ. Чтобы выявить болезнь у плода, врач назначает еще на первом триместре анализ хориона, генетические и амнископические исследования. Относитесь серьезно к профилактике и обследованиям, гиперплазия требует неотложного лечения, она грозит:
- прерыванием беременности;
- осложнениями при родах;
- летальному исходу.
При лечении будущей маме и развитию плоду ничего не угрожает. Лечение основано на гормональной терапии, подобранной специалистом в зависимости от типа заболевания. Если у плода обнаружена гиперплазия, то лечение назначают после рождения. Для профилактики женщинам, которые готовятся забеременеть, рекомендуется пройти генетические исследования, сдать анализ хориона, а также проконсультироваться с врачом.
Причины развития
Заболевание является генетически обусловленным, имеются семейные формы болезни, но также описаны случаи возникновения у ребёнка со здоровыми родителями. В этом случае предполагают воздействие на беременную женщину факторов, вызывающих генетические мутации:
- вирусные инфекции;
- облучение;
- курение, приём алкоголя;
- лечение медикаментами с токсичным влияние на плод;
- вредные производственные условия;
- экологическое загрязнение.
Механизм развития до конца не изучен, возможен аутоиммунный вариант повреждения надпочечников. Иммунная система распознаёт свои клетки как чужеродные, начинает вырабатывать антитела. Образованные в результате комплексы антиген ̶ антитело стимулируют клетки на образование гормонов. Это вызывает чрезмерное функционирование клеток и разрастание железистой ткани.
Разрастание железистой ткани надпочечника
Одним их способов активации надпочечников является аномальное образование в них рецепторов к гастроинтестинальным пептидам и некоторым другим гормонам. Они вырабатываются в ответ на поступление пищи в желудок и кишечник, поэтому еда вызывает выброс кортизола в кровь.
Диагностика
Проблему гиперплазии коры надпочечников (принадлежит к эндокринной системе) выявляет врач-эндокринолог. Диагностика предусматривает ряд обследований. Чтобы правильно диагностировать болезнь, специалист назначает несколько анализов:
- РИА (анализ радиоиммунологический определяет гормон «кортин» в крови и моче);
- биохимия;
- томография;
- МРТ;
- ИФА (иммуноферментный анализ показывает, сколько гормона в крови);
- УЗИ;
- сканирование радионуклидное;
- аспирационная пункция.
Последствия узлов надпочечников
В случае обнаружения узелков надпочечников, так же, как и в случае обнаружения их во всех других железах внутренней секреции, следует исключить следующие ситуации:
- злокачественный (раковая опухоль) характер узла,
- ненормальная секреция гормонов железистой тканью узла.
По поводу первого вопроса – ответ дает компьютерная томография, которая иногда дополняется магнитно-резонансной томографией. Анализировать результаты этих исследований должен эндокринолог в сотрудничестве с рентгенологом. Оценка риска возникновения злокачественного процесса помогает принять решение о возможности дальнейшего хирургического лечения. Как правило, биопсия опухолевидного новообразования надпочечников не проводится (в отличие от изменений щитовидной железы) из-за несоответствия пользы от полученных результатов по отношению к риску осложнений и болезненности самой процедуры.
Чтобы определить, секретируют ли узлы ненормальное количество гормонов, в первую очередь следует обследовать пациента воочию. Собираются данные о симптомах и признаках, а затем провести таргетные исследования на определение уровня гормонов. Ниже приводится описание нарушений, которые могут быть связаны с возникновением новообразования в надпочечниках.
Синдром Кушинга
Синдром Кушинга вызывается избыточной выработкой корой надпочечников гормонов из группы глюкокортикоидов. Он включает такие симптомы, как неправильное распределение жировой ткани (лицо, шея, верхняя часть туловища), красные растяжки кожи (стрии), атрофия мышц конечностей и ягодиц, избыточное количество кровоподтеков, артериальная гипертензия, сахарный диабет и многие другие. Диагноз устанавливается на основе определения настоящего уровня гормона в крови, который называется кортизол: полезным является тест с использованием средства под названием дексаметазон (после приема 1 мг препарата в 20.00 ч концентрация кортизола на следующий день в 8.00 ч в нормальном здоровом организме должна быть низкой).
Синдром первичного гиперальдостеронизма (Конна)
Взывает чрезмерная секреция коры надпочечников еще одного гормона под названием альдостерон. Клиническая картина состоит из артериальной гипертензии и низкой концентрации калия в сыворотке крови. Диагностика представляет трудности, иногда требуется обследование в условиях стационара. Первичный гиперальдостеронизм может быть обнаружен в амбулаторных условиях, в то время как трудность состоит в определении конкретных причин возникновения подобного состояния и установление возможных показаний для оперативного вмешательства (не всегда оно целесообразно). Описание процедуры выходит за рамки данной статьи. Вопреки распространенному мнению, для постановки диагноза синдрома первичного гиперальдостеронизма недостаточно обнаружить повышенный уровень альдостерона.
Синдром надпочечниковой гиперандрогении
Синдром характеризуется избыточным выделением андрогенов (мужских гормонов) в надпочечниках. У женщин проявляется эта патология в виде акне, грустизма (избыточного роста волос по мужскому типу) и нарушениями менструального цикла. У мужчин же вовремя и верно диагностировать этот синдром гораздо сложнее. К сожалению, если подобные симптомы начинают проявляться из-за наличия узлов в надпочечниках, то те часто являются злокачественными. Подтверждение диагноза основывается на исследовании дегидроэпиандростерона сульфат (ДГЭА-С) и тестостерона. У женщин небольшое повышение вышеуказанных гормонов может свидетельствовать также в пользу синдрома поликистозных яичников (СПКЯ). При наличии других симптомов, которые указывают на СПКЯ, повышенный уровень ДГЭА-С и тестостерона будет, скорее всего, из-за наличия патологии в яичниках .
Врожденная гиперплазия коры надпочечников
Синонимы: ВГН, дефицит 21-гидроксилазы.
В случае гиперандрогенизма надпочечников, причиной нарушения может быть не только опухоль (рак), но и врожденная гиперплазия коры надпочечников. Нарушение заключается в генетически обусловленных погрешностях синтеза стероидных гормонов. Во время проведения таких методов исследования, как УЗИ/КТ/МРТ, как правило, нельзя определить патологических узлов, хотя иногда отмечается двустороннее увеличение всей железы. Диагностика заболевания проводится путем определения уровня 17-гидроксипрогестерона (17-OH-прогестерон, 17-ОНП). Лечить данную патологию можно с помощью небольших доз гидрокортизона или его более сильных аналогов. Терапия помогает бороться с симптомами гиперандрогении и повышает возможность забеременеть, что в случае этого расстройства является проблемой.
Узелки мозгового слоя (ядра) надпочечников
В этом случае подозревается феохромоцитома, то есть узел производящий катехоламины (адреналин и норадреналин). Проявляется заболевание артериальной гипертензией, как правило, пароксизмальной. Диагностика основана на исследованиях мочи на наличие производных катехоламинов (продуктов распада гормона).
Лечение гиперплазии надпочечников
Лечение болезни гипертрофия надпочечников — это, в первую очередь, прием гормонов. Врач должен выстроить алгоритм применения препаратов. Часто специалисты назначают гормоны-глюкокортикоиды. Возможно и хирургическое решение, когда надпочечники полностью удаляются, а пациент принимает всю жизнь гормональную терапию. Часто к хирургическому вмешательству прибегают для коррекции половых органов у совсем маленьких пациентов (до 2 лет). После операции следует придерживаться обязательно здорового образа жизни, не принимать снотворное и алкоголь, не нервничать, следить за физической нагрузкой.
Опасные осложнения и профилактика болезни
Нарушение функции эндокринной железы и надпочечников приводит к массе очень серьезных патологий без грамотного и своевременного лечения.
Опасна такая патология развитием таких недугов, как:
- Сахарный диабет.
- Болезнь Крона.
- Болезнь Иценко – Кушинга.
- Ожирение.
- Бесплодие.
Такие заболевания очень трудно поддаются лечению, и практически на всегда связывают больного рядом ограничений.
А для того, чтобы предотвратить заболевание, нужно вести правильный образ жизни, следить за тем, чтобы не оказывать большую нагрузку на организм и стараться обеспечивать покой для организма. Также стоит внимательно относится к подбору гормональных препаратов, чтобы не спровоцировать резкий гормональный сбой.
Лечат такое состояние достаточно трудно, поэтому лучше своевременно остановить недуг. А для того, чтобы своевременно определить врожденную форму заболевания необходимо проводить все рекомендованные врачом перинатальные манипуляции для установки точного состояния надпочечников. Это позволяет оперативно определить недуг и назначить правильную терапию.
Главное не бояться обратиться к врачу. И тогда проблемы с надпочечниками решаться путем минимального медицинского вмешательства. Поэтому стоит внимательно относится к своему здоровью и при появлении нарушений обращаться к специалистам.
источник
Профилактика
Если у близких или дальних родных было увеличение надпочечников — это повод, чтобы обратиться к эндокринологу. Главная профилактика заключается в регулярных осмотрах и проверках анализов, это тестирование новорожденных. Особенно будущие родители должны следить за тем, чтобы проверить свой организм перед зачатием, пройти обследование у генетика, во время беременности будущая мама должна сдавать анализы на инфекционные заболевания, а также уберечь себя от воздействия радиации и ядовитых веществ.
Лечение
Если вы не знаете о том, какой врач лечит гиперплазию и аденому надпочечника, то этими патологиями занимается эндокринолог. Вначале требуется комплексная диагностика, которая включает КТ и МРТ, рентген, аспирационную пункцию. Берется кровь на биохимическое исследование.
Лечение гиперплазии надпочечников предполагает прием гормонов. Девочкам дополнительно прописывают эстрогены, мальчикам – андрогены для контроля формирования вторичных половых признаков. При дефиците соли в организме применяют минералокортикоиды. Диета должна включать не больше 2-3 г соли в день. При псевдогермафродитизме может потребоваться операция. Ее делают в первый год жизни малыша.
Для профилактики ВГКН нужно по возможности избегать стрессов, радиации, воздействия ядовитых веществ и тщательно планировать беременность.
Если у кого-то из родственников была гиперплазия надпочечников, рекомендуется сходить к генетикам еще в первые месяцы беременности. На основе биопсии хориона уже в этот период можно поставить диагноз. Позже для его подтверждения необходимо провести анализ анатомической жидкости на содержание гормонов. Все это позволит родить здорового ребенка или вовремя принять меры для его лечения.