Streptococcus agalactiae
— это возбудитель бактериальной инфекции, который может вызывать различные заболевания у людей. Но намного чаще встречается его бессимптомное носительство.
У беременных женщин носительство стрептококка
может привести к абортам на поздних сроках беременности, воспалительным заболеваниям половых органов, осложнениям в виде послеродового сепсиса. У детей, рожденных от больных матерей или от женщин с бактерионосительством, возможно развитие пневмонии, менингита или сепсиса. Для того, чтобы определить степень возможного инфицирования плода необходима постановка ПЦР на выявление ДНК стрептококка агалактия.
С помощью ПЦР определяют ДНК стрептококка агалактия в моче
или в соскобе из влагалища перед родами на тридцать пятой неделе беременности для проведения, в случае необходимости, антибиотикотерапии.
ПЦР-диагностика
позволяет определить внутриутробную стрептококковую инфекцию у плода.
При выявлении ДНК стрептококка агалактия методом ПЦР в спинном мозге подтверждается его этиологическую роль в развитии менингита.
Обнаружение ДНК стрептококка агалактия в биоматериале доказывает, что он является возбудителем сепсиса или бактериемии.
Основными показания к назначению ПЦР-диагностики мочи
при подозрении на стрептококк агалактия являются следующие:
- Тридцать пятая неделя беременности — исследуется моча или соскоб из влагалища.
- Наличие стрептококковой инфекции в акушерском анамнезе.
- Исследование крови и ликвора при подозрении на менингит, сепсис или бактериемию.
- Наличие симптомов цистита, уретрита, пиелонефрита, орхита, эпидидимита, простатита.
Материалом для исследования является первая порция утренней мочи
. Женщины сдают анализ до менструаций или после них через два дня. Мужчинам рекомендовано не мочиться три часа до сдачи анализа.
Методом ПЦР определяют инфекции мочевыделительной системы
, вызванной стрептококком агалактия.
Результат исследования вносится в бланк ответа и выражается в копиях/мл образца. Отрицательный результат оформляется в виде записи — не обнаружено.
Исследование проводят в течение трех рабочих дней
.
Повлиять на результаты исследования могут антибактериальные препараты и загрязнение биоматериала до проведения анализа.
Важно отметить, что около сорока процентов людей являются носителями данной инфекции, поэтому необходимо использовать дополнительные лабораторные и инструментальные методы исследования в диагностике стрептококковой инфекции.
Источник: medcentr-Endomedlab.ru
Исследование мочи на стрептококки
Одним из самых информативных анализов на инфекцию стрептококк является бактериологический посев мочи
Одним из самых информативных анализов на инфекции внутренних органов является бактериологический посев мочи
. Данное исследование проводится при постановке на учет по беременности, и на третьем триместре.
При помощи результатов анализа, удается определить наличие инфекции, которая может передаваться внутриутробно, или инфицировать ребенка при рождении. Для того чтобы результат был максимально точным, необходимо соблюсти такие правила:
- Прекратить прием мочегонных и желчегонных препаратов за 3 дня до сдачи анализа.
- За сутки исключить из меню тяжелую, соленую и копченую пищу.
- Собирать только среднюю порцию утренней мочи в стерильный контейнер.
- Перед сбором анализа необходимо провести гигиену половых органов, и вставить во влагалище ватный тампон.
- Сдать анализ нужно в течение двух часов после сбора.
Стрептококк агалактия в моче при беременности определяется путем посева материала на питательную среду – раствор 5% кровяного агара. Для того чтобы бактерия дала рост, ей обеспечивается оптимальная для развития температура 37 градусов.
Если стрептококки присутствуют, они образуют колонии из сероватых бляшек, которые изучаются под микроскопом. Далее бактерии отправляются в пробирки, для определения характеристики и чувствительности к антибиотикам.
В среднем, анализ мочи на стрептококки готовится 7 дней. Преимуществом исследования является высокая точность, исключение ошибочных результатов и ложных реакций.
Лабораторные способы диагностики
В плановом порядке беременным выполняют мазки из цервикального канала. Этот метод исследования позволяет определить степень чистоты влагалища и установить первые отклонения от нормы. Если в мазке преобладает кокковая флора, необходимо культуральное исследование, которое является основным методом диагностики инфекции.
Для посева используют жидкие или плотные питательные среды. В некоторых лабораториях в них добавляют вещества, подавляющие рост других микроорганизмов. Это повышает выделение стрептококка на 50%.
Для посева материал берут из влагалища, аноректальной области. Рекомендуется брать отделяемое с нескольких участков слизистой одновременно. Это также увеличивает вероятность выявления возбудителя. Выявление 10 в 3 степени КОЕ/мл является вариантом нормы.
Поскольку роль стрептококка агалактия в инфицировании новорожденного очень велика, разработана система скрининг-тестов для выявления агалактии. Для этого используют определение антигенов микроорганизма в латекс-агглютинации, ИФА, коагглютинации. Эти методы обладают высокой скоростью, но имеют некоторые недостатки. Если проводить исследование в родах, то отделяемое из влагалища может быть смешано с околоплодными водами, кровью. Это понижает чувствительность тестов.
Также применяется ПЦР диагностика. С ее помощью можно выделять стрептококк агалактия в моче, отделяемом из влагалища, с кожи новорожденного. В ходе исследования определяется ДНК возбудителя. Последние разработки в этой области позволяют изучать гены вирулентности. Выявление такого генетического состава говорит о высокой вероятности инфицирования новорожденного тяжелой формой болезни.
Беременным исследование проводят на 35-37 неделе. Метод ПЦР позволяет выявить качественно и количественно стрептококк в исследуемом материале. Выявление количества микроорганизмов позволяет судить о зараженности исследуемого участка. Недостатком метода является то, что невозможно выявить живых представителей рода и определить их устойчивость к антибиотикам.
Чем опасен стрептококк агалактия при беременности
У женщин данный тип стрептококка зачастую вызывает инфекционное поражение мочеполовой системы. Воспалительные процессы происходят по причине снижения иммунитета и размножения большой колонии стрептококка.
Распознать урогенитальные заболевания можно по таким признакам, как боль в нижней части живота, зуд, повышение температуры тела, обильные выделения из влагалища.
Стрептококк агалактия при беременности зачастую вызывает инфекционное поражение мочеполовой системы
Зачастую стрептококк
вызывает такие заболевания:
- Уретрит
– это воспалительный процесс слизистой мочеиспускательного канала. При отсутствии адекватного лечения, уретрит приводит к циститу и воспалению придатков. - Цервицит
– инфекционное воспаление шейки матки. Осложнением заболевания может стать эрозия шейки матки, дисплазия и рак. - Эндометрит
– воспаление слизистой матки является наиболее опасным заболеванием , так как может сопровождаться маточным кровотечением, плацентарной недостаточностью и выкидышем.
При большой численности колонии стрептококка возможно воспаление плодных оболочек, что неизменно приводит к преждевременным родам, патологии развития плода, нарушению течения беременности. Если беременная женщина не провела медикаментозное лечение до рождения ребенка, есть риск заражения малыша в процессе родов.
Как правило, риску подвергаются ослабленные и недоношенные малыши с патологиями.
Стрептококк агалактия при беременности может вызывать опасные инфекционные заболевания у грудничков сразу после рождения или спустя несколько дней.
Стрептодермия
– поражает верхние слои кожи, и может стать причиной глубоких эрозий. Распознать инфекцию можно по плоским пузырькам с прозрачным, а затем гнойным содержимым. Пустула сопровождается сильным зудом, что приносит беспокойство малышу.
Вульгарная эктима
– глубокое поражение кожи язвами. На коже образуются гнойные пузырьки с желтыми корками, под которыми возникает болезненная язва. Температура тела малыша повышена, общее состояние вялое, сонливое. Осложнением может стать лимфаденит и лимфангит.
Стрептококк агалактия при беременности может вызывать серьезные инфекционные заболевания у грудничков сразу после рождения
Сепсис
– опасное развитие стрептококковой инфекции, которое может привести к летальному исходу. Симптомами заболевания является стойкая лихорадка, повышение температуры тела. При отсутствии лечения развивается токсический шок с поражением внутренних органов.
Менингит
– воспалительный процесс оболочек головного мозга проявляется бледностью кожных покровов, лихорадкой, сыпью на коже. Осложнением может стать токсический шок, задержка развития.
Пневмония
– развивается в результате поражения альвеолы легких. Характерные признаки: одышка, кашель, рвота, отказ от пищи. Инфекция имеет тяжелое течение, но при своевременном медикаментозном лечении благоприятный исход возрастает в разы.
Некротический фасциит
– стрептококки поражают соединительные ткани и органы. Характерным признаком заболевания служат многочисленные язвы и гнойные раны. Диагностируется заболевание у малышей крайне редко.
Любое заболевание, вызванное стрептококковой инфекцией, имеет тяжелое течение и составляет большую угрозу жизни малыша.
Только при своевременном лечении и правильном медицинском уходе у новорожденного есть шанс выжить.
Но к сожалению, далеко не каждый ребенок выздоравливает полностью, многие из них имеют патологии и страдают нарушением ЦНС.
Если у женщины был обнаружен стрептококк в моче при беременности, лечение необходимо начинать как можно скорее
, особенно если инфекция диагностирована после 30 недели. Для терапии используется пенициллин или ампициллин.
Данные препараты абсолютно безопасны для будущей мамы и малыша, и не вызывают никаких побочных реакций. Перед тем, как начать лечение антибиотиком на основе пенициллина, необходимо провести пробу на аллергическую реакцию.
Ампициллин
Организм человека регулярно подвергается различным бактериальным инфекциям, которые необходимо своевременно диагностировать и лечить. Особое внимание к собственному здоровью будущие мамы должны проявить еще на этапе планирования беременности
, так как они подвергают большому риску не только свое здоровье, но и жизнь будущего ребенка.
Для того чтобы избежать инфицирования стрептококком, необходимо обеспечить регулярную гигиену половых органов, укреплять иммунитет,своевременно проводить лечение заболеваний мочевыделительной системы и прислушиваться к рекомендациям курирующего гинеколога.
Активно развивающая инфекция — стрептококк в моче — может привести к необратимым последствиям, хотя, на первый взгляд, бактерия кажется безобидной. В малых количествах она не вредит взрослому человеку (к примеру, стрептококк агалактия или streptococcus agalactiae). Но если иммунитет будет ослаблен, а колония увеличится, возникнут осложнения. Побороть такие последствия могут лишь антибиотики. Сложность заключается и в незаметных на ранних стадиях симптомах болезни, которые проявляются намного позже. В связи с этим врачи рекомендуют регулярно сдавать анализы мочи, что определяют инфекцию.
В чем опасность заражения?
Стрептококк агалактия при беременности выявляется у 20 % женщин. Отсутствие своевременного лечения может привести к развитию следующих осложнений:
- инфекция мочевыделительных путей;
- самопроизвольный аборт;
- послеродовый эндометрит;
- хориоамнионит;
- сепсис неонатального периода;
- пневмонию новорожденного;
- эндокардит;
- менингит.
Для женщины в большинстве случаев инфекция будет протекать скрыто, у новорожденного она часто является причиной осложнений.
Что это такое?
Инфекция способна жить в моче. Почти всегда причина инфекции — бета-гемолитический стрептококк, разрушающий эритроциты.
Вредоносные стрептококковые инфекции появляются, когда иммунитет сильно ослаблен, в организм попадет сразу большое количество бактерий или происходит переохлаждение телесных органов. Другими словами, избежать попадания стрептококков почти невозможно, но следить за количеством колонии можно элементарной личной гигиеной и здоровым образом жизни.
При благоприятной для бактерии среде, возможно развитие воспалительного или инфекционного процесса.
Чаще
всего заражение происходитвоздушно-капельным путем.
Но инфицирование возможно:
- при стоматологических операциях;
- плацентарным путем (от матери к ребенку);
- через хронический бронхит.
Как возбудитель попадает в мочу?
В мочевой пузырь стрептококк попадает с кожи через уретру. Возможны и варианты, когда он переносится в мочу из толстой кишки (так называемый фекальный возбудитель). Из ануса бактерии перебираются в мочеиспускательный канал. Следующая цепочка — мочевой пузырь и выше. Такой «восходящий» путь чаще характерен для женщин из-за анатомической особенности.
Симптомы стрептококка в моче
Точных симптомов у стрептококковой инфекции нет. Все зависит от пораженного инфекцией участка тела. Симптомы инфекции связаны с тем, что бактерия в процессе своей жизнедеятельности выделяет токсины, вредные для организма. Отсюда и неприятные ощущения. Самые распространенные признаки — кожные высыпания, повышение или понижение температуры, нестабильное давление. Появляется тупая боль в области почек, наблюдается проблемное мочеиспускание. В анализе мочи просматривается нездорово повышенный уровень креатинина и гемоглобина.
Если уже явно видно покраснение, на пораженном участке тела образовывается гной, при надавливании чувствуется боль, значит, инфекция находится в стадии разгара. Важно помнить об угрозе попадания с инфекцией в кровь токсинов, вследствие чего высока вероятность шокового состояния человека. Как только появятся первые, косвенные симптомы заболевания, нужно незамедлительно сдать анализы.
Симптомы присутствия бактерий в моче
Повышенное содержание стрептококков в моче может вызвать проявления патологий в различных органах и системах человеческого организма. У зараженного стрептококковыми бактериями человека наблюдается следующая симптоматика:
- учащаются позывы в туалет;
- повышается или снижается температура тела;
- увеличиваются лимфоузлы в области паха;
- кожа покрывается сыпью;
- ощущается боль и жжение во время мочеиспускания;
- острая боль в животе;
- меняется цвет мочи, она мутнеет;
- появляется краснота в области поражения бактериями;
- образовывается белесый налет, напоминающий хлопья на слизистых оболочках полости рта;
- больного мучают приступы тошноты и рвоты;
- понижается или повышается уровень артериального давления;
- возникают ноющие боли в пояснице.
Некоторые пациенты жалуются на развитие аллергической реакции. А возникает она в результате взаимодействие организма с продуктами жизнедеятельности бактерий стрептококка. Аллергия проявляется как сыпь сверху покрытая корочками желтого цвета. Она может содержать гной. Во время заражения стрептококком зачастую происходит провоцирование аутоиммунных процессов, которые вызывают разрушения в суставах, сердце и почках.
Если своевременно не начать лечение стрептококковой инфекции, ее дальнейшие развитие может привести к эндометриту, уретриту, кандидозу влагалища, воспалению в мочевом пузыре и предстательной железе. Далее через мочеиспускательный канал может наблюдаться выделение гноя. При этом больной ощущает сильную боль внизу живота, кроме того может беспокоить область поясницы, отечность и зуд половых органов.
Чем опасен?
При поражении взрослого
Стрептоккоковая инфекция вызывает ряд заболеваний, если вовремя не начать лечение.
Если не заняться лечением приводят к воспалению мочевого пузыря, вследствие чего возникает уретрит. Правда, такие процессы возникают только при ослабленном иммунитете. Уретритом болеют и женщины, и мужчины.
Симптомы уретрита таковы:
- боль и/или выделения во время мочеиспускания;
- зуд и жжение в выделительном канале.
Если и уретрит не лечить, то велика вероятность появления цистита, простатита, нарушение микрофлоры влагалища, орхита, баланита, везикулита. Такие последствия возможны после ангины, вызванной стрептококковой инфекцией в дыхательных путях. После мочевыводящей системы, бактерия может попасть в почки и вызвать заболевание гломерулонефрит.
Что делать при беременности?
При беременности у 20% женщин диагностируют эту инфекцию в моче (даже фекальный стрептококк). Причиной появления заболевания врачи называют узкое синтетическое белье, неправильная интимная гигиена, незащищенные половые связи (фекальный класс передается этим путем), нестерильные предметы для личной гигиены. Такой высокий процент у беременных, страдающих от стрептококков, объясняется просто. При вынашивании плода организм ослаблен, иммунитет падает, что дает почву для активного развития инфекции.
При ослабленном иммунитете инфекция развивается быстрее.
Тем не менее, беременным женщинам не стоит упускать из виду и несерьезно относиться к лечению заболевания. Осложнения грозит аллергией, гнойным отитом, сепсисом, проблемами мочеполовой и сердечно-сосудистой системы. Как правило, женщины узнают о стрептококке, исходя из результатов лабораторных анализов мочи или мазка. Чтобы исследования дало верный результат необходимо правильно сдать анализ. Женщине обязательно подмыться перед сдачей мочи, а влагалище прикрыть стерильным тампоном. Емкость должна быть стерильной, идеально подойдет одноразовый контейнер. При выявлении заболевания женщине назначают лечение, состоящее из курса антибиотиков, и врач следит за протеканием беременности.
Бактерии стрептококка не представляют опасности для здорового взрослого человека, так как иммунитет успешно подавляет их размножение. Стрептококк в моче указывает на инфекционное заболевание, которое может иметь серьезные последствия, вплоть до летального исхода. Поэтому важно вовремя выявить и правильно лечить заболевание. Самолечение опасно не только отсутствием эффективности, но и ложно-отрицательными результатами анализов. Это, в свою очередь, приводит к несвоевременному лечению и грозит осложнениями уже имеющейся болезни.
Анализы мочи при стафилококковой инфекции
Если при анализе обнаружен высокий уровень стрептококков в моче, то можно с уверенностью сказать о том, что человек инфицирован, и при этом у него присутствует заболевание, вызванное бактериями стрептококка. Бактерии могут привести к ангине, тонзиллиту, фарингиту, уретриту, бронхиту, пневмонии, простатиту, менингиту, циститу, сепсису, пародонтиту и пиелонефриту.
На что указывает, чем грозит стрептоккок?
Что это за бактерия?
Гемолитический стрептококк широко распространен и легко передается от зараженного человека или животного, через немытые фрукты или овощи (фекальный вид), средства личной гигиены (полотенца, зубные щетки), воздушно-капельным путем, могут вдыхаться с пылью. Различают альфа-, бета- и гамма-кокковые патогены, различающиеся по реакциям, вызываемым в организме. Самая опасная для человека — группа бета-бактерий. В частности, к этой группе относится распространенный вид стрептококк агалактия (Streptococcus agalactiae), который вызывает необратимые в работе нервной системы младенцев и сепсис у рожениц.
Почему появляются стрептококки в моче?
Бактерии при исследовании проявляются, если существует инфекция или при неправильном заборе мочи на анализ. Патоген начинает активно разрастаться при ослабленном иммунитете, в состоянии стресса или как сопутствующее заболевание. Чаще всего колонии поселяются в горле, кишечнике или мочеполовой системе. Наличие бактерий в моче свидетельствует об инфекциях мочевыводящих путей. Это может быть первичное инфицирование или последствия других болезней, вызванных стрептококком, например:
Инфекция может обнаружиться в урине после перенесенной ангины.
- ангины;
- скарлатины;
- уретрита;
- сепсиса;
- бронхита;
- пневмонии;
- менингита;
- пародонтита;
- пиелонефрита и других.
Симптоматика
Стрептококковые бактерии выделяют токсические вещества в процессе жизнедеятельности, в связи с этим на коже появляются гноистые высыпания. Чувствуется слабость, тошнота, лихорадка, воспаляются лимфоузлы. При этом наблюдаются частые позывы в туалет, боль при мочеиспускании, ломота в пояснице или рези внизу живота. Моча становится мутной, с кровянистыми вкраплениями.
В чем опасность?
Нелеченые стрептококковые инфекции грозят аутоиммунными заболеваниями, заражением крови, необратимыми изменениями в структуре почек, их отказом. Поскольку бактерии передаются, кроме прочего, и половым путем, велик риск заражения партнера при незащищенном половом акте. У беременных женщин бактериурию обязательно пролечивают перед родами, так как при прохождении ребенком половых путей он обязательно инфицируется. Существует также риск внутриутробного заражения.
Угроза для взрослого
В группу риска входят офисные работники.
Болезни, вызванные стрептококком, поражают людей с ослабленным иммунитетом. Часто это офисные работники, подверженные стрессам, ведущие сидячий образ жизни в помещениях с плохой системой вентиляции. Бактерии входят в состав пыли и могут вдыхаться, вызывая поражения дыхательных путей (бронхит, пневмонию, фарингит, ангину), отит. Если защитная система организма не может ограничить колонию бактерий одним очагом заражения, развивается общее заражение крови.
Угроза при беременности
Из-за изменений гормонального фона и общего снижения иммунитета они особенно подвержены влиянию бактерий. Стрептококк в моче при беременности встречается у трети беременных женщин. В связи со строением половых органов, у них часто встречается фекальный стрептококк. Основной угрозой в этот период является инфицирование ребенка в утробе матери или при родах. Поэтому беременные женщины регулярно должны сдавать анализы мочи и внимательно следить за самочувствием. Часто течение беременности осложняет пиелонефрит, цистит, в особо тяжелых случаях эти бактерии могут спровоцировать выкидыш.
Микрофлору организма человека населяет огромная масса различных бактерий. Стрептококк в моче активно размножается в условиях ослабленного иммунитета или при переохлаждении, инфицируя мочевыводящие пути. В благоприятной для инфекции среде начинает развиваться воспалительный процесс.
Стрептококк в микрофлоре влагалища
Большая часть от нормальной флоры влагалища – палочки лактобактерий. К условно-патогенной флоре относят стрептококки, стафилококки, кандиды, гарднереллы, уреаплазмы и микоплазмы. Если количество этих микроорганизмов не превышает норму, состояние влагалища будет удовлетворительным.
Одним из возбудителей неспецифического воспаления выступает стрептококк агалактия. Группа стрептококков включает большое количество разных микроорганизмов схожих по морфологическим признакам. По типу роста на питательной среде различают гемолитические, негемолитические и зеленящие микроорганизмы.
В среде влагалища встречаются стрептококки групп В и D, а также зеленящие. Агалактия – бета-гемолитический стрептококк из группы В. Норма стрептококков составляет 10 в 4 степени КОЕ/мл.
Заселение стрептококков в среду влагалища происходит в пубертатный период, особенно в начале половой жизни. Возможно и самозаражение из анальных складок, если во время подмывания направлять движения от анального отверстия.
Группы риска:
- женщины, которые перенесли преждевременные роды;
- повышение температуры во время родов;
- безводный промежуток более 18 часов;
- рождение недоношенного ребенка;
- младенцы с недостаточным весом;
- кесарево сечение;
- наличие бактерий в моче.
Во время родов женщина может инфицировать новорожденного. Стрептококки передаются также бытовым путем через предметы гигиены общего пользования. Мужчина может инфицироваться во время орального или анального контакта.
Пока стрептококков в среде влагалища мало, преобладают лактобактерии. В большом количестве они могут подавлять рост условно-патогенной флоры и защищать от воспаления. Стрептококк активизируется при дисбалансе микрофлоры влагалища.
Причины нарушения баланса микрофлоры:
- гормональные изменения;
- ослабление иммунитета;
- несоблюдение правил личной гигиены;
- спринцевание;
- тяжелые системные патологии (сахарный диабет).
Во время беременности воспаление развивается сразу из-за двух факторов (иммунитет и гормоны). Повышение уровня прогестерона негативно сказывается на местном иммунитете, что необходимо для сохранения беременности. Однако на этом фоне нередко обостряются латентные инфекции мочеполовой системы.
Мужчина инфицируются во время незащищенного полового акта. Он становится носителем и передает стрептококк своим половым партнерам.
Пути заражения стрептококком
Стабильное присутствие многочисленных колоний микроорганизмов в женских половых органах, несоблюдение интимной гигиены — основные причины заболевания. Стрептококковые бактерии обычно себя не обнаруживают, но могут активно передаваться при рукопожатиях, поцелуях, половых контактах.
Заразиться патогенным микроорганизмом можно:
- воздушно-капельным путем;
- при хроническом бронхите;
- при стоматологических операциях;
- через плаценту (от матери к ребенку);
- после употребления просроченных молочных продуктов;
- при незащищенном половом акте;
- в детсадах через игрушки и посуду;
- после обострения перенесенных инфекционных заболеваний.
Стрептококки проникают в мочевой пузырь через уретру с кожного покрова. Для женщин характерен также перенос бактерий из толстой кишки (вследствие особенностей их анатомического строения).
Инфицирование беременных женщин
Стрептококки часто регистрируются в моче при беременности. Появляются они при:
- незащищенном сексе;
- пренебрежении правилами интимной гигиены;
- ношении белья из синтетических тканей.
Эта бактерия находится во влагалище почти всегда. Поскольку организм беременной ослаблен, то инфекционная бактерия развивается очень быстро, что может спровоцировать некоторые осложнения:
- аллергию;
- сепсис;
- болезнь мочеполовых органов;
- проблемы с сердцем и сосудами.
У новорожденного малыша может развиться менингит, пневмония, сепсис, не исключено неврологическое расстройство. Особенно опасна бактерия для недоношенных детей.
Признаки наличия инфекции появляются уже после рождения ребенка. Кожа имеет бледный цвет, дыхание малыша неравномерное, температура тела повышена, может наблюдаться рвота. Не все дети выздоравливают полностью. Большинство страдает нарушением ЦНС.
Наиболее распространенные признаки стрептококка:
- кожные высыпания;
- неустойчивое давление;
- покалывание в области почек;
- болезненное мочеиспускание.
Анализ мочи всегда показывает значительно повышенный уровень гемоглобина или креатинина.
Признаки заражения ребенка стрептококковой инфекцией
Возможно проявление признаков раннего и позднего инфицирования. В первом случае появляются лихорадка, повышенная сонливость на первой неделе жизни, проблемы с дыхательной системой. Раннее начало болезни встречается у 50 % новорожденных и иногда приводит к сепсису, пневмонии и менингиту.
При позднем старте инфекции наблюдаются кашель, проблемы с употреблением пищи, высокая температура тела, судороги или сонливость, заложенность носа. Данные симптомы возникают в промежутке от 7 дней до 3 месяцев после родов и нередко провоцируют менингит и сепсис.
В 99 % случаев зараженные новорожденные не имеют симптомов заболевания. По этой причине врачи рекомендуют устанавливать колонизацию GBS через лабораторную диагностику. Исследуемый материал получают путем взятия проб из горла, наружного слухового прохода, пупка, прямой кишки малыша. Наличие патогенных микроорганизмов может быть выявлено при помощи изучения амниотической жидкости.
Исследование мочи на наличие инфекции у беременных
Наиболее информативным считается бактериологический посев мочи. Проведение исследования назначается гинекологом при постановке беременной на учет, а также в 3 триместре. Это необходимо для выявления инфекции, которая может передаться ребенку при рождении или даже внутриутробно.
Чтобы получить наиболее точный результат, требуется соблюдать некоторые правила:
- за 3 суток до дня сдачи анализа надо прекратить прием желчегонных и мочегонных препаратов;
- не употреблять соленую и копченую пищу перед сдачей мочи;
- перед сбором мочи провести гигиену половых органов, а во влагалище вставить тампон;
- собирать в стерильный контейнер только вторую порцию утренней мочи;
- анализ должен быть проведен в течение 2 часов после сбора мочи.
Если в моче при беременности присутствуют бактерии, то они собираются в колонии. Их специалист изучает под микроскопом. После этого они отправляются в пробирках для определения степени их чувствительности к антибиотикам. Анализ готовится 7 дней. Абсолютная норма — это полное отсутствие микроорганизмов в моче.
Лечение заболевания
Если при беременности выявлен в моче стрептококк, то лечение надо начинать немедленно. Оно состоит из нескольких этапов:
- Антибактериальная терапия.
- Укрепление иммунитета.
- Приведение в норму микрофлоры кишечника после лечения антибиотиками.
- Детоксикация организма.
- Симптоматическая терапия.
Основной курс лечения стрептококка состоит из приема средств пенициллинового ряда. Назначается Пенициллин или Ампициллин. Препараты безопасны и для матери, и для ребенка, побочных эффектов не вызывают. Но все-таки проба на аллергию перед началом лечения медикаментами обязательно проводится.
Для восстановления микрофлоры кишечника дополнительно назначаются:
- Линекс;
- Аципол;
- Бифиформ;
- Цетрин;
- Зодак.
В период лечения нельзя допускать чрезмерных физических нагрузок. При высокой интоксикации требуется соблюдение постельного режима.
Лечение с помощью народных средств возможно, но только с разрешения специалиста.
Если стафилококковую инфекцию не лечить, то у беременной возможен разрыв околоплодных оболочек, преждевременные роды или внутриутробная гибель плода. Профилактика стрептококка очень простая: соблюдение личной гигиены, предупреждение простудных заболеваний, укрепление иммунитета. При вовремя начатом лечении можно получить нормальный исход и избежать нежелательных осложнений.
Источник: narutoshinobilife.ru
Местная терапия стрептококка
Местная терапия включает вагинальные таблетки и свечи. Перед родами обязательно проводят санацию влагалища, чтобы уменьшить шансы на инфицирование ребенка. Если концентрация стрептококка превышает 10 в 8 степени и санацию не проводили, требуется антибактериальная терапия в родах. Санация родовых путей и антибиотики помогают снизить вероятность инфицирования ребенка до 1-2%.
Рекомендованные препараты:
- Флуомизин. Вагинальные таблетки, эффективные при бактериальном вагинозе. Таблетку нужно вводить во влагалище перед сном (6 дней). Микроорганизмы редко развивают устойчивость к средству, но использование препарата меньше 6 дней приводит к его неэффективности в следующий раз. Противопоказания к Флуомизину: аллергия на компоненты, язвы слизистой влагалища, возраст до 18 лет.
- Тержинан. Препарат используют в терапии бактериальных и грибковых инфекций. Благодаря преднизолону в составе, Тержинан имеет противовоспалительные свойства и уменьшает отечность слизистой. Беременные могут использовать Тержинан со второго триместра, в период лактации только с разрешения врача. Перед применением таблетку увлажняют. Во время менструации терапию не прекращают. Курс лечения составляет 10 дней.
- Гексикон. Свечи содержат хлоргексидин биглюконат, благодаря чему оказывают противомикробное и антисептическое воздействие. Гексикон эффективен при вагинозе и кольпите. Можно использовать в период вынашивания и кормления ребенка. Для лечения стрептококка используют по 1 свече 1-2 раза в сутки на протяжении 7-10 дней (беременным 5-10 дней).
Причины появления и возможные осложнения
Болезнь появляется из-за ослабленного иммунитета, заражение происходит воздушно-капельным путем. Кроме того, пути передачи стрептококковой инфекции могут быть следующими:
- Во время стоматологических процедур.
- Из-за бронхита, который имеет хронический характер.
- Через плаценту.
В мочу такие бактерии проникают через уретру, переходя с кожных покровов. Нередки варианты, когда возбудитель попадает из толстой кишки в мочеиспускательный канал, через анус. Такой путь передачи характерен для женщин из-за строения их половых органов. Если не лечить стрептококк, он может вызвать серьезные осложнения.
Самым часто встречающимся из них является уретрит, который появляется только если мочевой пузырь больного находится в ослабленном состоянии. Признаками этого заболевания являются жжение и сильный зуд в мочевыделительном канале. А также выделения и боли при мочеиспускании.
Кроме того, может появиться простатит, цистит, везикулит, баланит или нарушиться микрофлора во влагалище. Они могут возникнуть после затяжной ангины, которая была спровоцирована появлением стрептококковых возбудителей в дыхательных путях. Также, бактерии могут проникнуть в почки из мочевыводящей системы и стать причиной появления гломерулонефрита.
Эпидемиология
В природе Streptococcus agalactiae широко распространены. В организме человека они колонизирует слизистую кишечника, носа, глотки, органов выделительной и половой систем. От 15 до 40 % женщин репродуктивного возраста являются бактерионосителями.
Существует три варианта пребывания стрептококка во влагалище:
- Безвредное существование бактерий в организме,
- Бактериальный вагиноз,
- патологический процесс.
Если бактерий в мазке из цервикального канала мало, а лактобактерий много, говорят о первом варианте. Когда количество стрептококков превышает количество молочнокислых бактерий, а число лейкоцитов в поле зрения находится в пределах 50, это признак дисбиоза влагалища. Если лейкоцитов гораздо больше, значит, имеет место воспалительный процесс, протекающий в форме цервицита, кольпита, эндометрита.
Пути распространения инфекции:
- Контактный — через общие бытовые предметы, при поцелуе, объятии,
- Самозаражение – микробы из анальной зоны могут проникать во влагалище,
- Вертикальный — заражение плода во время беременности или новорожденного в родах,
- Половой — во время коитуса без презерватива,
- Воздушно-капельный — при чихании, кашле, близком общении с больным человеком,
- Пищевой — при употреблении обсемененных продуктов питания,
- Гематогенный занос инфекции из первичных очагов – почек или носоглотки.
Новорожденные инфицируются в первые часы и сутки после рождения. Это может случиться и раньше: в пре- и интранатальном периоде.
Для Streptococcus agalactiae характерна осенне-зимняя сезонность. Эти микроорганизмы активизируются в тот момент, когда организм ослаблен вирусами. На фоне ОРВИ чаще всего развивается вторичная бактериальная инфекция.
Симптомы болезни
Как правило, точной симптоматики у такого заболевания нет. Все будет зависеть от того, насколько велико поражение участок на теле пациента. Во время своей жизнедеятельности этот возбудитель выделяет вредные для организма токсины, которые приводят к появлению неприятных ощущений у больного. Самыми типичными признаками являются:
- Увеличение или снижение уровня температуры.
- Высыпания на коже.
- Скачки артериального давления.
- Проблемы с мочеиспусканием.
- Высыпания на кожных покровах.
- Болезненные ощущения в области почек.
Сначала у заболевшего появляется покраснение на участках кожи, которое перерастает в гнойную инфекцию. Если слегка надавить на пораженное место, можно почувствовать боль. Такое состояние свидетельствует, что болезнь перешла в острую стадию.
Пациентам со стрептококком следует помнить, что при несвоевременном обращении к врачу, в их кровь могут проникнуть токсины, что может спровоцировать шоковое состояние. Поэтому специалисты рекомендуют при первых симптомах такой болезни немедленно обратиться в медицинское учреждение для проведения диагностики и назначения лечения.
Стрептококк у беременных и детей
Во время беременности такая инфекция диагностируется у большого количества женщин. Спровоцировать появление такого заболевания, способно следующее:
- Незащищенный половой акт (может вызвать фекальный стрептококк).
- Несоблюдение интимной гигиены.
- Узкое нижнее белье из синтетики.
Беременные женщины – это основная категория людей, которые подвергаются заражению такого рода инфекции. Иммунные силы будущей мамы в этот период ослаблены, что позволяет инфекции беспрепятственно проникать в истощенный организм, и распространяться в нем.
Специалисты рекомендуют женщинам на протяжении всей беременности сдавать анализы и проходить обследования для выявления возбудителей такого заболевания. Если оно будет обнаружено, нужно серьезно отнестись к его лечению. Не долеченный стрептококк может перерасти в гнойный отит, сепсис, аллергию или проблемы с сердечно-сосудистой и мочеполовой системой.
Для того чтобы исследования мочи дали правильный результат, необходимо тщательно подготовиться к такому лабораторному анализу. Для этого перед сдачей мочи женщине нужно хорошо промыть половые органы и прикрыть стерильным тампоном влагалище. Мочу лучше всего помещать в стерильный контейнер из аптеки. В случае обнаружения бактерий, беременной назначат лечебный курс антибиотикотерапии. Кроме того, специалист будет еще тщательнее следить за состоянием ее здоровья.
Самой опасной разновидностью стрептококка у детей, недавно появившихся на свет, является агалактия. Она способна привести к летальному исходу из-за воздействия инфекции на нервную систему. В материнской утробе такая инфекция опасна преждевременным разрывом плодных оболочек и другими патологическими состояниями.
Без надлежащих терапевтических мер передача этой бактерии ребенку может грозить появлением менингита, сепсиса или пневмонии. Поэтому важно, как можно раньше выявить наличие такого заболевания у матери или ее будущего малыша, и незамедлительно начать курс лечения. Для этого используют антибиотики.
Влияние
Бацилла крайне негативно влияет не только на организм женщины в положении, но и на развитие крохи.
Чем опасен стрептококк при беременности?
Для малыша
Инфицирование плодных оболочек и непосредственно самого плода нередко вызывает задержку внутриутробного развития, внутриутробную инфекцию плода. Может спровоцировать даже выкидыши и мертворождение.
Внутриутробная инфекция реализуется возникновением врожденной пневмонии, нейроинфекции, в 5%случаев заканчивается летальным исходом.
Диагностика и лечение
Чем раньше будет обнаружен стрептококк в моче, тем эффективнее будут лечебные меры. Чтобы найти возбудителей такого заболевания были разработаны специальные тесты, которые способны показать результат на наличие бактерий уже через полчаса. Как правило, в медицинских учреждениях помимо тестов используют анализ отобранной пробы.
Если будет обнаружен стрептококк, врачи направят пациента и на проведение исследования на нефрит и уретрит. У детей такие инфекции могут обнаружиться как на ранних сроках, так и на поздних. В первом случае у них будут наблюдаться проблемы с дыханием, лихорадочное состояние и сонливость. Что касается позднего этапа, то он характеризуется появлением судорог, повышенной температурой, отсутствием аппетита, кашлем и заложенностью носа.
Но иногда стрептококк не дает такой ярко выраженной симптоматики, поэтому специалисты рекомендуют проводить диагностику в условиях лаборатории для обнаружения бактерий.
В анализе мочи при такой инфекции будет присутствовать большое количество гемоглобина и креатинина.
Для лечения стрептококковой инфекции врачи используют антибиотики. Для того чтобы такая терапия не нанесла вред организму больного, лечение дополняют препаратами, восстанавливающими микрофлору. Если в результате воздействия стрептококка у пациента появляется сильное отравление организма, в медицинском учреждении ему назначат отказ от любых физических нагрузок и соблюдение постельного режима.
Врач при назначении лекарств будет принимать во внимание тот факт, что моча очень чувствительна к препаратам антибиотиковой группы. Поэтому, как правило, в терапии такого заболевания используют комплексные меры. Курс лечения антибиотиками составляет от 10 до 14 дней. В качестве профилактических мер специалисты советуют внимательно относиться к своему здоровью, уделяя внимание состоянию иммунитета и соблюдению личной гигиены. Также, следует помнить, что избавиться от стрептококковой инфекции и избежать последующих осложнений можно, только если больной вовремя обратится к врачу.
Источник: MochaAnaliz.com
Факторы опасности бактерии
Негативное влияние микроорганизм оказывает за счет токсических ферментов и патогенных факторов. Это своеобразное оружие бактерии, которое она использует для колонизации организма человека:
- стрептолизин разрушает окружающие ткани;
- лейкоцидин способен разрушать имунные клетки, что позволяет микроорганизму внедриться в организм;
- некротоксин может вызывать некроз тканей;
- гиалуронидаза, амилаза способствуют внедрению стрептококка в окружающие ткани.
Благодаря набору этих факторов стрептококк агалактия вызывает многочисленные заболевания в организме человека. Чаще всего у взрослых людей этот микроорганизм вызывает инфекцию мочевыводящих путей.
Наибольшим числом негативных последствий стрептококк агалактия угрожает беременной женщине и новорожденному ребенку. Наличие инфекции может вызывать следующие осложнения:
- бактериемия в родах или после них;
- преждевременное отхождение околоплодных вод;
- послеродовое воспаление внутренней оболочки матки (эндометрит);
- хориоамнионит – воспаление плодных оболочек;
- самопроизвольный аборт на любом сроке беременности;
- сепсис, менингит, эндокардит новорожденного;
- преждевременное начало родовой деятельности.
На что указывает, чем грозит стрептоккок?
Что это за бактерия?
Гемолитический стрептококк широко распространен и легко передается от зараженного человека или животного, через немытые фрукты или овощи (фекальный вид), средства личной гигиены (полотенца, зубные щетки), воздушно-капельным путем, могут вдыхаться с пылью. Различают альфа-, бета- и гамма-кокковые патогены, различающиеся по реакциям, вызываемым в организме. Самая опасная для человека — группа бета-бактерий. В частности, к этой группе относится распространенный вид стрептококк агалактия (Streptococcus agalactiae), который вызывает необратимые в работе нервной системы младенцев и сепсис у рожениц.
Вернуться к оглавлению
Почему появляются стрептококки в моче?
Бактерии при исследовании проявляются, если существует инфекция или при неправильном заборе мочи на анализ. Патоген начинает активно разрастаться при ослабленном иммунитете, в состоянии стресса или как сопутствующее заболевание. Чаще всего колонии поселяются в горле, кишечнике или мочеполовой системе. Наличие бактерий в моче свидетельствует об инфекциях мочевыводящих путей. Это может быть первичное инфицирование или последствия других болезней, вызванных стрептококком, например:
Инфекция может обнаружиться в урине после перенесенной ангины.
- ангины;
- скарлатины;
- уретрита;
- сепсиса;
- бронхита;
- пневмонии;
- менингита;
- пародонтита;
- пиелонефрита и других.
Вернуться к оглавлению
Симптоматика
Стрептококковые бактерии выделяют токсические вещества в процессе жизнедеятельности, в связи с этим на коже появляются гноистые высыпания. Чувствуется слабость, тошнота, лихорадка, воспаляются лимфоузлы. При этом наблюдаются частые позывы в туалет, боль при мочеиспускании, ломота в пояснице или рези внизу живота. Моча становится мутной, с кровянистыми вкраплениями.
Вернуться к оглавлению
В чем опасность?
Нелеченые стрептококковые инфекции грозят аутоиммунными заболеваниями, заражением крови, необратимыми изменениями в структуре почек, их отказом. Поскольку бактерии передаются, кроме прочего, и половым путем, велик риск заражения партнера при незащищенном половом акте. У беременных женщин бактериурию обязательно пролечивают перед родами, так как при прохождении ребенком половых путей он обязательно инфицируется. Существует также риск внутриутробного заражения.
Вернуться к оглавлению
Угроза для взрослого
В группу риска входят офисные работники.
Болезни, вызванные стрептококком, поражают людей с ослабленным иммунитетом. Часто это офисные работники, подверженные стрессам, ведущие сидячий образ жизни в помещениях с плохой системой вентиляции. Бактерии входят в состав пыли и могут вдыхаться, вызывая поражения дыхательных путей (бронхит, пневмонию, фарингит, ангину), отит. Если защитная система организма не может ограничить колонию бактерий одним очагом заражения, развивается общее заражение крови.
Вернуться к оглавлению
Угроза при беременности
Из-за изменений гормонального фона и общего снижения иммунитета они особенно подвержены влиянию бактерий. Стрептококк в моче при беременности встречается у трети беременных женщин. В связи со строением половых органов, у них часто встречается фекальный стрептококк. Основной угрозой в этот период является инфицирование ребенка в утробе матери или при родах. Поэтому беременные женщины регулярно должны сдавать анализы мочи и внимательно следить за самочувствием. Часто течение беременности осложняет пиелонефрит, цистит, в особо тяжелых случаях эти бактерии могут спровоцировать выкидыш.
Вернуться к оглавлению
Болезни у ребенка
Хотя случаи заражения детей достаточно редки (около 2%), но большинство из них имеют летальный исход или серьезные последствия для здоровья и развития ребенка.
Последствием инфицирования ребенка может стать ДЦП.
Младенец может инфицироваться еще в утробе матери или при прохождении родовых путей. У ребенка при этом развиваются такие опасные болезни, как:
- болезни дыхательных путей, в частности, воспаление легких;
- детский церебральный паралич;
- заражение крови — сепсис;
- глухота и другие отклонения слуха;
- менингит;
- отставания в умственном и физическом развитии.
Вернуться к оглавлению
Профилактика
Начинать терапию можно с нитрофурантоина, действующего на многие виды грамотрицательных и грамположительных бактерий. У беременных получают мазок из влагалища для выявления стрептококка. Если он обнаружен, назначают ампициллин, накапливающийся в очень высокой концентрации в моче, и в достаточно высокой — в стенке и в секрете влагалища. Носительство стрептококка группы В у беременной необходимо отразить в медицинской документации, чтобы во время родов ввести ампициллин для профилактики инфицирования новорожденного.
Лечение беременной ампициллином или другим подходящим антибактериальным препаратом не гарантирует искоренения S. agalactiae из влагалища. Беременную следует предупредить, что эта бактерия постоянно находится в прямой кишке, поэтому, чтобы уменьшить обсеменение влагалища, следует тщательно соблюдать личную гигиену. Кроме того, S. agalactiae может передаваться половым путем.
Инфекция Streptococcus agalactiae (S. agalactiae). Неонатальная заболеваемость S. Agalactiae- инфекцией, ее клинические проявления. Методы специфической иммунопрофилактики S. Agalactiae-инфекции.
Садова Н.В., Заплатников А.Л., Шипулина О.Ю., Подкопаев В.Н., Фомина С.Г., Скачкова Т.С., Домоно
ва Э.А., Сафонова А.П.
Одним из частых бактериальных заболеваний перинатального периода является инфекция, вызванная Streptococcus agalactiae (S. agalactiae). У женщин в период беременности S. agalactiae; инфекция может протекать как бессимптомно, так и клинически значимо с развитием бактериемии, эндометрита, хориоамнионита, воспаления мочевых и родовых путей, а у новорожденных детей проявляться локализованными и инвазивными поражениями .
S. agalactiae относится к стрептококкам группы В, которые являются грамположительными инкапсулированными факультативными анаэробами, не образующими спор. Главным фактором вирулентности S. agalactiae является полисахаридная капсула. Из белковых факторов патогенности особо отмечают С5а пептидазу, бета–гемолизин, С протеины (альфа– и бета–), гиалуронидазу, Sip белок, CAMP фактор (В–белок), а также комплекс протеаз, гемолизин, адгезины и др. .
Установлено, что 15–40% женщин являются носителями S. agalactiae, колонизирующей слизистые влагалища или прямой кишки . Рождение детей от S. agalactiae–инфицированных женщин в 50% сопровождается вертикальной трансмиссией возбудителя. Передача инфекции от инфицированной матери происходит, как правило, незадолго до родов или непосредственно во время родов. В постнатальный период, особенно в ближайшие часы и сутки после рождения, ребенок также может инфицироваться, однако это случается значительно реже по сравнению с пре– и интранатальной контаминацией. Отмечено, что S. agalactiae– инфицирование новорожденных не всегда приводит к развитию инфекционного процесса. Факторами риска реализации инфекции у ребенка, рожденного от S. agalactiae–инфицированной женщины, являются: возраст беременной (12 часов), задержка внутриутробного развития и наличие S. agalactiae– инфекции у ранее рожденных детей .
Неонатальная заболеваемость S. agalactiae– инфекцией до недавнего времени составляла 1–4 на 1000 живорожденных детей, среди которых в 75% случаев имела место манифестация в 1–7–е сутки жизни. При этом на 100 инфицированных беременных женщин рождался 1 ребенок с тяжелой S. agalactiae–инфекцией . Благодаря активному использованию в акушерской практике рекомендаций по профилактике S. agalactiae– инфекции, удалось существенно снизить уровень инфицированности новорожденных, а также частоту инвазивных форм заболевания у детей первого месяца жизни. Так, в странах, где проводится антибактериальная профилактика перинатальной S. agalactiae–инфекции, заболеваемость в ранний неонатальный период удалось снизить более чем на 80%, а показатели неонатальной заболеваемости в целом не превышают 0,3 случая на 1000 живорожденных детей .
Клиническими проявлениями перинатальной S. agalactiae–инфекции у женщин являются послеродовые инфекции эндометрия, мочевыводящих путей, головного мозга, а также сепсис и осложнения кесарева сечения. У новорожденных выделяют локализованные и инвазивные формы перинатальной S. agalactiae–инфекции. При этом в зависимости от времени манифестации выделяют заболевания с ранним (до 7 дня жизни) и поздним (после 7 суток жизни) дебютом. S. agalactiae– инфекция у новорожденных наиболее часто протекает в виде инвазивных форм с бактериемией, поражением легких, мозговых оболочек. Нередко при этом заболевание приобретает септический характер, особенно у недоношенных и маловесных детей, у которых сепсис отмечен в 77–88% среди всех случаев S. agalactiae–инфекции. Именно в этой группе пациентов S. agalactiae– инфекция протекает наиболее тяжело и нередко заканчивается летально . Особо следует отметить, что в подавляющем большинстве случаев дети при этом рождаются в нормальном состоянии, однако уже через несколько часов клиническая картина резко меняется.
Манифестация ранних форм, как правило, дебютирует цианозом и респираторными нарушениями (апноэ, тахипноэ). Возможна также молниеносная форма заболевания, при которой очень быстро появляются все признаки септического шока . В клинических анализах крови при этом нередко обнаруживают лейкопению. При позднем дебюте (после 7–го дня жизни) S. agalactiae– инфекция также может протекать в виде сепсиса или менингита . Клинически при этом чаще регистрируют напряжение родничков, лихорадку, угнетение сознания вплоть до комы и тонико– клонические судороги. Реже отмечаются другие проявления инфекции: омфалит, отит, синусит, конъюнктивит, артрит, остеомиелит, поражения кожи, мочевой системы, эндокардит, миокардит.
В связи с низкой специфичностью клинических проявлений S. agalactiae–инфекции у новорожденных детей особое значение в верификации этиологии заболевания приобретают лабораторные методы диагностики (классические бактериологические, серологические, молекулярно– биологические) . При бактериоскопии обнаруживают типичные грамположительные кокки, образующие короткие цепочки. Для выявления S. agalactiae в биологических жидкостях организма (в крови, ликворе, моче, трахео–бронхиальном аспирате) методом бактериологических посевов необходимо использовать среды, обогащенные кровью или сывороткой, т.к. выделение S. agalactiae на обычных средах, как правило, не превышает 10–12%. Серологические методы диагностики имеют значение лишь в плане ретроспективного подтверждения диагноза, а также для выявления напряженности пассивного иммунитета, трансплацентарно полученного от матери. При этом к факторам высокого риска реализации S. agalactiae–инфекции в неонатальный период относят указание на серонегативность или низкие титры специфических антител у инфицированных беременных женщин.
В последние годы все большую значимость приобретают молекулярно–биологические методы диагностики. Быстрота получения результатов при использовании полимеразной цепной реакции (ПЦР) в сочетании с высокой чувствительностью и специфичностью делают ПЦР незаменимым методом верификации инфекционных заболеваний, особенно в неонатологической практике . Так, нами в пилотном исследовании было проведено изучение чувствительности ПЦР в детекции генома S. agalactiae в сравнении с методом бактериологических посевов. При исследовании аспирата из трахеи у 62 новорожденных, находящихся в отделении неонатальной реанимации и интенсивной терапии в связи с тяжелыми инфекциями неонатального периода, у 9 детей (14,5%) методом ПЦР удалось выявить геном S. agalactiae, в то время как при параллельно выполненных бактериологических посевах результаты были отрицательными. Вероятно, негативные результаты бактериологического исследования были обусловлены массивной антибиотикотерапией, проводимой детям с первых дней жизни, что могло привести к изменению культурально– морфологических характеристик возбудителя и снижению числа жизнеспособных микроорганизмов.
Методы специфической иммунопрофилактики S. agalactiae–инфекции до настоящего времени не разработаны, поэтому для предупреждения перинатальной S. agalactiae–инфекции используют антибиотикопрофилактику (АБ–профилактика). Разработанные в 2002 г. рекомендации СDC предусматривают обязательное обследование на S. agalactiae–носительство всех беременных женщин на сроке 35–37 недель . При выделении возбудителя из влагалища и/или заднепроходного канала женщине в период родов назначают антибиотики в тех случаях, когда имеются определенные факторы риска. К факторам риска при этом относят следующие состояния: предыдущий ребенок перенес инвазивную S. agalactiae– инфекцию, во время настоящей беременности имели место S. agalactiae–бактериурия, угроза преждевременных родов (до 37 нед.), безводный промежуток больше 12 часов, лихорадка в родах.
В случае выявления у S. agalactia– инфицированной женщины одного из указанных выше факторов риска, для профилактики перинатальной S. agalactiae–инфекции в период родов назначают антибиотик.
Для АБ–профилактики рекомендовано использовать бензилпенициллин, который вводят внутривенно в дозе 5 млн. ЕД с момента начала родовой деятельности, переходя в дальнейшем на дозу 2,5 млн. ЕД каждые 4 часа до окончания родов. Альтернативой бензилпенициллину является ампициллин, который вводят также внутривенно, первоначально в дозе 2 г на введение, а затем – по 1 г каждые 4 часа. При аллергии к пенициллинам их заменяют клиндамицином или эритромицином, но чаще в этих случаях рекомендуют цефазолин (вначале – 2 г на введение внутривенно, затем по 1 г каждые 8 часов внутривенно до окончания родов). При высоком риске развития анафилаксии на бета–лактамные антибиотики может быть использован ванкомицин, который рекомендуют вводить внутривенно по 1 г каждые 12 часов до окончания родов. Анализ результатов проведенных исследований показал, что благодаря АБ– профилактике удалось существенно снизить не только неонатальную заболеваемость S. agalactiae–инфекцией (регресс более чем на 80%), но и частоту развития инвазивных форм, что определило значительное улучшение прогноза заболевания .
В тех случаях, когда женщине во время родов АБ– профилактика S. agalactiae–инфекции проведена не была, а у новорожденного имеются факторы риска (мать – носитель S. agalactiae, возраст матери менее 20 лет, отягощенный акушерский анамнез, преждевременные роды, лихорадка в родах, длительный безводный период, S. agalactiae–инфекции у ранее рожденных детей, а также признаки задержки внутриутробного развития у самого ребенка), следует как можно быстрее начать этиотропную терапию. Выбор стартовой АБ–терапии при этом проводится эмпирически. В связи с тем, что S. agalactiae высокочувствителен к бета–лактамным антибиотикам, при подозрении на S. agalactiae–инфекцию препаратом выбора является ампициллин. Однако учитывая, что клиническая картина неспецифична и имеется вероятность иной этиологии заболевания, ампициллин комбинируют с гентамицином. При этом предпочтителен внутривенный путь введения антибиотиков. В тех случаях, когда развивается неонатальный S. agalactiae–сепсис, ампициллин назначают из расчета 200 мг/кг/сутки . При менингите дозы антибиотиков увеличивают, ампицилин при этом вводят из расчета 300 мг/кг/сутки. При выделении S. agalactiae и его генома лечение продолжают выбранной комбинацией антибиотиков до улучшения состояния, а в дальнейшем переходят на монотерапию ампициллином. При неинвазивных формах S. agalactiae–инфекции продолжительность монотерапии составляет 10 суток, при S. agalactiae–неосложненных менингитах – 14 суток, при S. agalactiae–артритах и остеомиелитах – 3–4 недели, при S. agalactiae–эндокартите и S. agalactiae–вентрикулите – не менее 4 недель .
Таким образом, в настоящее время имеются все возможности для снижения заболеваемости и летальности от перинатальной S. agalactiae– инфекции. Для этого необходимо у всех беременных женщин на сроке 35–37 недель проводить скрининг на S. agalactiae–носительство. При его подтверждении и наличии факторов риска (предыдущий ребенок в неонатальном периоде перенес S. agalactiae–инфекцию, наличие у женщины S. agalactiae–бактериурии, преждевременные роды, длительный безводный период, лихорадка в родах) женщине в родах должны быть назначены антибиотики для профилактики перинатальной S. agalactiae–контаминации ее ребенка. Строгое выполнение указанных рекомендаций позволяет достоверно снизить риск вертикального инфицирования и значительно уменьшает частоту инвазивных форм S. agalactiae–заболеваний у новорожденных детей.
Литература
- Оганян К.А. Течение и исход беременности при колонизации мочеполового тракта женщин стрептококками группы В и D. Автореф. дисс. канд. мед. наук.– СПБ, 2008, 24
- Покровский В.И., Поздеев О.К. Семейство Streptococcaceae/ Медицинская микробиология. ГЭОТАР Медицина, М, 1999: 193–206.
- Шабалов Н. П. Внутриутробные инфекции/ Неонатология. В 2 т. – С–Пб.: Специальная литература, 1996, Т. 2: 43–76.
- Baltimore R.S. Huie S.M., Meek J.I., Schuchat A. Early–onset neonatal sepsis in the era of group В streptococcal prevention. 2001. Vol. 108: 1094–8.
- Boyer K.M.: Neonatal group В streptococcal infections // Current Opinion Pediatrics, 1995, 7: 13–18.
- Centers for Disease Control and prevention(CDC). Prevention of perinatal group В streptococcal disease: Revised Guidelines fromCDC // Morb. Mortal. Wkly Rep. 2002.Vol.51: 10–22
- Kenyon S.L., Taylor PJ., Tarnow–Mordi W. Broad–spectrum antibiotics for preterm, prelabour rupture of fetal membranes, ORACLE Collaborative Group // Lancet. Vol. 357:979–88.
- Red Book: Report of the Committee on Infectious Diseases. 27h ed. Elk Grove Village, IL: American Academy of Pediatrics, 2006; 992.
- Weisner A.M., Johnson A.P., Lamagni T.L. et al. Characterization of group В streptococci recovered from infants with invasive disease in England and Wales // Clin Infect Dis. 2004. Vol. 38: 1203–1208.
- Nandyal RR. Update on group B streptococcal infections: perinatal and neonatal periods. J Perinat Neonatal Nurs. 2008, 22, 3: 230-37. 11. Шуляк Б.Ф. Инфекция стрептококка группы В, методы ее лабораторной диагностики и профилактики. Медицинский алфавит. 2010, №2: 47–53
- Gardam M.A., Low D.E., Saginur R. Group B streptococcal necrotizing fasciitis and streptococcal toxic shock–like syndrome in adults. Arch Intern Med, 1998, 158: 1704–08.
- Sendi P., Johansson L., Norrby–Teglund A. Invasive group B Streptococcal disease in non– pregnant adults: a review with emphasis on skin and soft–tissue infections. 2008, 36, 2, 100–11.
- Дмитриев А.В., Шаклеина Е.В. Молекулярная эпидемиология патогенных стрептококков группы В // Ж. микроб. эпидемиол. и иммунол. 2003: 83–92.
- Fischetti V.A. Gram–Positive Pathogens, American Society Microbiology, Washington, D.C, 2000. 511 p.
- Jacobsson K. A Novel family of fibrinogen– binding proteins in Streptococcus agalactiae // Vet. 2003. Vol. 96: 103–113.
- Эйдельштейн И.А., Сехин С.В., Иванчик Н.В. и др. Валидация тест–системы на основе ПЦР в режиме реального времени для выявления Streptococcus agalactiae в сравнении с микробиологическим методом. Молекулярная диагностика. М., 2010, 3: 346–348.
Огромное многообразие бактерий окружает человека. Какие-то из них вызывают тяжелые заболевания, иные составляют нормальную микрофлору кожи, слизистых, желудочно-кишечного тракта, мочеполовой системы. К таким бактериям и относится стрептококк агалактия.
Баланс жизнедеятельности микроорганизмов — залог здоровья. Помимо полезных свойств, у различных бактерий есть и негативные факторы сожительства с человеком. Некоторые из представителей условно-патогенной флоры становятся возбудителями гнойных инфекций при определенных условиях.
Особенно опасна активизация таких бактерий у людей со сниженным иммунитетом. В частности, стрептококк у беременных и новорожденных способен вызвать тяжелое заболевание.
Относится микроб к грамположительным бактериям. То есть, при специальной окраске по Граму для микроскопирования он после промывки не теряет цвета. Это свойство используется для идентификации бактерий. Большинство грамположительных бактерий являются возбудителями инфекций у человека.
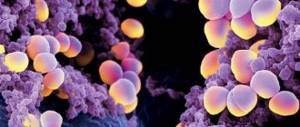
Вид стрептококка агалактия представлен как шарообразные или эллипсовидные структуры, которые располагаются попарно или в виде цепочек. Такой специфический рост бактерий позволяет дифференцировать их от других микробов.
Для определенных стрептококков в зависимости от полисахаридных антигенов характерны определенные серогруппы, которые позволяют точно идентифицировать патоген. Выделяют 20 серогрупп стрептококков, агалактия относится к серогруппе В.
Этот представитель условно-патогенной микрофлоры человека является факультативно-анаэробным микроорганизмом. Это значит, что для жизнедеятельности бактерии не нужен кислород, но при определенных условиях микроб перестраивается на такой тип дыхания, при котором его использует.
Относится агалактия к бета-гемолитическим бактериям. Они при выращивании на кровяном агаре (питательная среда) осуществляют полный гемолиз (разрушение красных кровяных телец — эритроцитов). Главным фактором патогенности (способности вызывать болезнь) является полисахаридная капсула, которая препятствует процессу фагоцитоза — захвата и разрушения бактерии защитными клетками организма.
Необходимые анализы
Чтобы диагностировать стрептококк, необходимо пройти ряд исследований. Информативными будет мазок со слизистой пораженного органа:
- при ангине — из миндалин;
- при гайморите — из носа;
- при уретрите — из уретры у мужчин, а у женщин еще и из влагалище.
При бронхите и пневмонии проводят анализ отделяемой мокроты. Если подозревают менингит — необходим забор спинномозговой жидкости. При всех заболеваниях проводят анализ мочи. Для корректности результатов, мочу нужно собирать утром после гигиенических процедур. Забор производят в стерильный контейнер, отделяя среднюю порцию. Чтобы микрофлора влагалища у женщин не повлияла на показатели, рекомендуется закрыть влагалище стерильным ватным тампоном. Если подозревают, что бактерии в исследуемый материал попали извне, проводят повторный анализ с помощью катетера.
Вернуться к оглавлению