Солевой диатез почек это довольно распространенное явление. В большей части случаев это состояние является предвестником гораздо более серьезной патологии – мочекаменной болезни.
Солевой диатез сложно назвать исключительно нефрологическим заболеванием.
Почечные органы
В основном его причиной является комплекс целого ряда различных факторов, начиная от системных патологий организма и заканчивая образом жизни и рационом питания.
Поэтому для эффективного лечения солевого диатеза необходимо устранить все, что может оказывать столь негативное влияние на почки.
Что это такое?
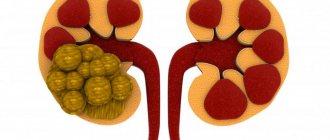
Солевой диатез (или мочекаменный) – это заболевание почек, сопровождающееся отложением солей и минералов в паренхиме органа, что провоцирует снижение работоспособности почек и общую интоксикацию.
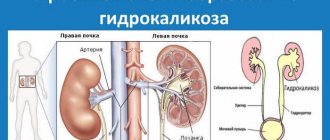
Функция выделительной системы заключается в выведении из организма вредных веществ, в том числе солей и минералов. Так, при солевом (мочесолевом) диатезе такие вещества кристаллизуются и откладываются в почечных чашках, лоханках и мочевом пузыре.
При дальнейшем развитии заболевания без надлежащего лечения количество отложений увеличивается, образуются камни. Основные соединения кальция и магния, предрасположенные к кристаллизации:
- ураты;
- фосфаты;
- оксалаты;
- карбонаты.
Диатез носит вторичный характер. Наиболее вероятно его развитие при воспалительных процессах в почках, когда их активность снижена. Воспаление и присоединение инфекции деформирует и повреждает структуры почек, способствует возникновению почечной недостаточности.
Вследствие этого моча задерживается в лоханках и выводится медленнее, чем при здоровых органах. Ее скопление при высокой концентрации провоцирует кристаллизацию неорганических веществ, содержащихся в моче, и их отложение на стенках органа. При осаждении они напоминают песок красного цвета.
Врачи утверждают, что без своевременного лечения солевой диатез приводит к возникновению мочекаменной болезни. Кроме того, его обострение возможно при повторном воспалении органов, входящих в состав выделительной системы.
Согласно Международной классификации болезней десятого переиздания (МКБ-10) солевой диатез почек относится к нарушениям обмена пуринов и пиримидинов и имеет код Е79.
Отличительные особенности мочекислого диатеза узнайте здесь.
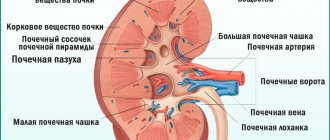
Строение мочевыводящей системы
Нефрон
Образование мочи происходит в почках. Во время этого процесса выполняется множество функций:
- фильтрация и очищение крови от азотистых шлаков и конечных продуктов распада инородных соединений, которые попали в организм, так, в почках расщепляются некоторые яды и лекарственные препараты;
- регуляция концентрации электролитов в организме, их избыток выводится с мочой;
- поддержание постоянного объема межклеточной и внутриклеточной жидкости во всех органах и тканях;
- поддержания стабильного уровня артериального давления за счет выведения излишка жидкости и таких элементов как натрия, калия, хлоридов и др.;
Мочеобразование происходит в функциональной клетке почки – нефроне. Они располагаются в почечной ткани – паренхиме, которая снаружи покрыта защитной фиброзной капсулой.
Конечная моча скапливается в малых чашечках, которые объединяются в две большие. Они, в свою очередь, сливаются в лоханку.
Оттуда моча по мочеточнику поступает в мочевой пузырь, а из него по мочеиспускательному каналу выводится из организма.
Причины возникновения
К формированию у пациента мочекаменного диатеза приводит поражение тканей почек воспалительного и инфекционного характера. Так, нередко его развитие вследствие пиелонефрита и гломерулонефрита. Кроме того, данную патологию провоцируют следующие факторы:
- Несбалансированный рацион, изобилующий жирной и соленой пищей, злоупотребление алкоголем. Это приводит к нарушению обмена веществ, из-за чего образуется большое количество солей.
- Недостаток жидкости. Вода участвует в обменных процессах, при нарушении которых возникают побочные минеральные вещества. Также сниженное количество жидкости делает мочу более концентрированной, что облегчает кристаллизацию солей.
- Дефицит витаминов. Данное явление также дестабилизирует метаболизм.
- Наследственная предрасположенность к воспалениям почек делает их уязвимыми для разного рода патологий.
- Анатомические особенности строения почечных структур приводят к задержке мочи в органах.
- Длительное медикаментозное лечение, повышающее соленость мочи.
- Гормональный дисбаланс, влияющий на обмен веществ и работоспособность выделительной системы.
- Чрезмерное очищение воды лишает организм необходимых химических соединений.
- Выраженная интоксикация также нарушает обмен веществ и способность почек к выполнению своих функций.
Совокупность данных причин приводит к застою мочи в лоханках, повышению ее концентрации и появлению солей, склонных к кристаллизации.
Разрешенные продукты
При оксалатных солях:
- Необходима молочно-растительная диета. Важно ежедневно есть любые молочные продукты.
- Для уменьшения всасывания оксалатов нужно употреблять витамины В1 и В6 с продуктами: яйца, печень, рыба, мясо, птица. Их выбирают нежирных сортов и готовят отварными или запеченными.
- Любой хлеб и все виды круп.
- Из овощей полезны: морковь, зелень кинзы, тыква, огурцы, цветная и белокочанная капуста, картофель, а баклажаны следует ограничивать.
- Рацион должен включать продуктами с магнием: морепродукты, морская капуста, каши (овсяная, перловая, гречневая), пшеничные отруби, горох, соя, хлеб грубого помола, курага. Это связано с тем, что магний связывает щавелевую кислоту с образованием оксалатов магния — эти соли хорошо растворяются. При недостатке магния образуются нерастворимые соли оксалата кальция.
- Растительное масло и сливочное масло постоянно должны присутствовать в рационе.
- Разнообразные фрукты: абрикосы, бананы, кизил, виноград, персики, айва, груши, сливы, яблоки, арбузы, дыня. Выведению этого вида солей помогает употребление яблок, отваров кожуры фруктов, листьев груши, смородины и винограда.
- Подщелачивание мочи вызывают сухофрукты, которые постоянно должны быть в рационе.
При уратных солях рекомендуются:
- Овощи (кроме бобовых и содержащих щавелевую кислоту). Овощи лучше употреблять в сыром виде. Следует отдать предпочтение овощам, содержащим витамин А (морская капуста, брокколи) и витамин В (перец болгарский, кукуруза, шиповник, белокочанная капуста).
- Фрукты, содержащие витамин С: клубника, земляника, облепиха, виноград, шиповник, смородина, киви, лимон и другие цитрусовые.
- Молоко, сыр, яйца, творог, сливочное масло.
- Различные крупы.
- Хлеб (ржаной, отрубной и пшеничный). Предпочтение отдается выпечке без дрожжей.
- Нежирное мясо и рыбу употребляют 3 раза в неделю. В виду того, что в мясе индейки меньше пуринов, ей стоит отдать предпочтение. Куриная грудка содержит меньше пуриновых оснований, чем окорочка. При приготовлении мясных или рыбных блюд, продукты сначала отвариваются с заменой воды для уменьшения пуринов. Бульоны не используют.
- Овощные и крупяные супы на воде или овощном отваре.
- Белковые омлеты.
- Мармелад, карамель, варенье, сахар, мед, зефир, пастила. Нельзя употреблять шоколад.
- В течение дня пить отвар отрубей, вода с цитрусовыми, соки, травяные чаи.
При фосфатных солях рекомендуется питание, в котором преобладает мясная пища и хлебобулочные изделия:
- Мясо, курица, индейка в любом виде.
- Рыба, вымоченная сельдь, рыбные закуски и в небольшом количестве изредка рыбные консервы.
- Разные сорта хлеба, макаронные и другие мучные изделия, блюда из теста, разнообразные каши на воде.
- Кондитерские изделия, варенье и мед.
- Супы крупяные, макаронные, с яичной смесью.
- Растительные жиры, сметана для добавки в блюда разрешена в небольшом количестве.
- Необходимо увеличить потребление витамина А, который содержится в печени животных и рыбы, икре рыб, сливочном масле, а также витамина Д с жирными сортами рыбы и икрой рыб.
- Одно яйцо в день.
- Рекомендуется исключить практически все овощи и овощные соки. Разрешается употребление тыквы, зеленого горошка, грибов, брюссельской капусты.
- Можно включать в рацион отвар шиповника, некрепкий чай и кофе, квас, морсы из клюквы и брусники, кислые яблоки, кисели из клюквы, брусники, компоты из красной смородины.
Симптомы и признаки патологии
На начальных стадиях солевой диатез сопровождается накоплением солей в почках, что не вызывает дискомфорта у пациента, а потому осложняет диагностику на данном этапе.
При выраженном развитии патологии наблюдаются следующие признаки:
- частые позывы к мочеиспусканию;
- жжение и боль при мочеиспускании;
- ощущение, что мочевой пузырь опорожнен не полностью;
- боли внизу живота и пояснице периодического характера;
- уменьшение количества мочи;
- примесь крови в моче;
- красный осадок в моче;
- повышение температуры вследствие воспаления;
- отечность;
- интоксикация;
- повышение давления из-за спазма сосудов;
- запах ацетона при выраженной интоксикации.
Первые признаки, характерные для соляного диатеза, – боли и нарушение мочеиспускания. При наличии воспалительного процесса в организме пациент страдает от интоксикации, повышения температуры и слабости.
При обнаружении у себя указанных симптомов рекомендовано обратиться за медицинской помощью.
Это объяснимо тем, что данное заболевание требует незамедлительного лечения, поскольку приводит к развитию осложнений.
Полностью или частично ограниченные продукты
Диета при солевом диатезе почек, обусловленном оксалатными солями исключает:
- Продукты со щавелевой кислотой и желатинсодержащие блюда.
- Жирное мясо и рыбу, а нежирные разрешаются ограничено — не более 150 г через день.
- Нельзя употреблять супы на крепких бульонах и бобовые супы.
- Пророщенные злаки.
- Соленые сыры, любые консервы и копчёности.
- Какао, квас, кофе, шоколад.
- Сдобное тесто.
- Следует ограничить в рационе блюда из свеклы и картофеля, помидоры, лук, морковь, баклажаны, брюссельскую капусту, кабачки, бобовые, сельдерей, петрушку, ревень.
- Значительно ограничивается употребление молочных продуктов, а также витамина С (апельсины, лимон, смородина, шиповник, мандарины, грейпфрут, рябина, крыжовник, земляника, кислые яблоки, клюква, укроп, перец болгарский, черемша).
- Следует также ограничить соль (3-4 г).
При уратных исключается употребление:
- Субпродуктов и любых бульонов. Лишь изредка можно готовить на вторичном бульоне.
- Мясных продуктов и консервов. В рационе ограничивается животный белок и полностью исключается мясо молодых животных. Все мясные и рыбные блюда готовят путем отваривания.
- Жира говяжьего и свиного.
- Супов из бобовых и щавеля.
- Блюд из палтуса, сардин, карпа, морского окуня, тунца, мидий, а также рыбных консервов.
- Овощей с большим содержанием щавелевой кислоты — это щавель, редис, маринованные овощи, шпинат, спаржа, цветная капуста, клюква, малина и пуринов — бобовые и грибы.
- Очищенного риса, овсяной крупы и сухофруктов.
- Кондитерских изделий, пива, пивных дрожжей.
- Сыров, шоколада, чая и кофе, красного вина, какао, которые богаты пуринами.
При фосфатных микролитах не рекомендуются:
- Молоко, творог, семя кунжута, сыр и другие кальцийсодержащие продукты.
- Орехи, какао, сладкая выпечка на дрожжах.
- Зелень и овощи. Список разрешенных овощей включает только брюссельскую капусту, горох, тыкву, зеленый горошек, грибы.
- Копчености, соусы, острые приправы.
- Алкоголь в любом виде.
Опасно ли это?
Без своевременной терапии развивающийся мочекаменный диатез поражает не только ткань почек, но и воздействует на весь организм. Так, скопление и нарушение выведения солей приводит к тому, что они откладываются в паренхиме органа и суставах. Наиболее частые последствия данного заболевания выражаются в следующих патологиях:
- мочекаменная болезнь почек;
- подагра;
- артрозы;
- артриты;
- остеохондроз;
- спондилез;
- интерстициальный нефрит;
- уратная нефропатия;
- тяжелая почечная недостаточность.
Избежать указанных осложнений позволяет своевременная постановка диагноза и соответствующее лечение.
Цена диеты
В рационе практически всех диет преобладают молочные продукты, фрукты, овощи и крупы. Исходя из этого, питание не является затратным, и его стоимость может составлять 1400-1500 рублей в неделю.
Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как диагностируется?
При обращении пациента за помощью и подозрении у него солевого диатеза врач проводит комплексное обследование для выявления всех нарушений и установки причин заболевания. На первом этапе он опрашивает человека о наличии болей и нарушении мочеиспускания, его образе жизни и рационе. Это помогает предположить патологию и скорректировать исследование.
Для выявления дисфункции выделительной системы назначают проведение лабораторных и инструментальных методов диагностики:
- Анализы мочи. Изменения в прозрачности, цвете, концентрации и составе. Повышение уровня органических кислот, водородный показатель (pH) ниже семи, доминирование в составе солей. Наличие в моче белков и эритроцитов.
- Анализ крови. Лейкоцитоз и повышение СОЭ, присутствие в составе мочевины, азота и креатинина.
- Ультразвуковое исследование почек. Эхо-позитивные включения на начальных этапах, визуализированные кристаллы и песок – на более поздних. Эхопризнаки заболевания позволяют с точностью утверждать о наличии данной патологии в почках.
- Рентген органов выделительной системы. Обнаруживает непроходимость протоков и камни в органах.
Совокупность данных обследования позволяет составить максимально детальную картину заболевания и подобрать необходимое лечение в соответствии с особенностями пациента и тяжестью патологии.
Диагностика
Основным показателем развития уратного диатеза служит повышенное содержание солей в урине. Поэтому при проведении диагностики в первую очередь обследуется моча. Проводится ее общий и биохимический анализы: определяются цвет, прозрачность, плотность, рН, содержание солей, наличие сахара, белковых компонентов, изучается микроскопия осадка. Кроме того, назначается общий и биохимический анализ крови, позволяющий определить: уровень мочевины, креатинина, азота, наличие сахара.
Инструментальные методы обследования используются для уточнения диагноза: некоторые из отклонений, обнаруженных при исследовании мочи и крови, характерны и для других заболеваний. Кроме того, УЗИ, сонография или урография позволяют обнаружить мелкие, еще не причиняющие беспокойства мочевые камни и вовремя начать лечение развивающегося уролитаза.
Лечение диатеза
До перехода солевого диатеза в мочекаменную болезнь эффективна медикаментозная терапия. Врачи назначают группы препаратов, чье действие направлено на устранение тех или иных причин и симптомов заболевания:
- Противовоспалительные средства воздействуют на первопричину патологии – воспаление паренхимы.
- Диуретики способствуют выводу песка из почек.
- Антибиотики применяют при инфицировании почек бактериями.
- Уросептики – комплексные препараты, обладающие мочегонным и противовоспалительным эффектом.
- Общеукрепляющие средства и витамины.
Однако только медикаментов недостаточно. В качестве причины заболевания выступает неправильное питание, а потому существует необходимость придерживаться специальной диеты.
Почему развивается нарушение
К причинам развития солевого диатеза относят:
- генетическую предрасположенность;
- недостаточное поступление жидкости в организм;
- систематическое неправильное питание (копчености, фаст фуды, колбасы и проч.);
- беременность (почки не справляются с повышенными нагрузками);
- нарушения обменных процессов, приводящие к повышению содержания мочевой кислоты и кальция в организме;
- инфекционные болезни почек, вызывающие функциональные нарушения.
Применение народных методов
Лечение народными средствами должно дополнять медикаментозную терапию. Народная медицина способна оказать действенную помощь, но ее использование также следует согласовать с лечащим врачом.
Одним из эффективных методов считается употребление средств на основе марены красильной. Наиболее действенны они при наличии фосфатных камней, которые они с успехом разрыхляют. Для лечения можно использовать готовые, аптечные капли — прием в режиме 2 раза в сутки одновременно с приемом пищи по 20 капель, предварительно разведя их в воде. Курс лечения составляет 30–32 дня. При значительных размерах камней и появлении болевого синдрома рекомендуется приобрести марену в форме порошка. Принимается средство 2 раза в день, с запиванием водой. Если обнаруживаются воспалительные реакции, то из растения лучше приготовить настойку и употреблять по 1 ч. л. после приема пищи (через 30 минут).
Весьма полезны для лечения почечного диатеза отвары и настои лекарственных трав с содержанием антрагликозидов. Среди таких растений особо выделяются: зверобой, сенна, ревень. Приготавливается состав следующим образом. Измельченное растение (1 ст. л.) заливается кипятком (250 мл) и настаивается 25–35 минут. Выпивается эта порция в течение суток, а общий курс лечения — 5 дней.
Другое направление нетрадиционной медицины — назначение средств растительного происхождения, содержащих сапонины. Наиболее известны такие растения, как конский каштан, корень солодки, полевой хвощ.
При развитии почечнокаменной болезни несомненную пользу окажут такие народные средства:
- порошок из семян моркови;
- настой петрушки с применением листьев и корня растения;
- настой из смеси: донник, плоды можжевельника, пастушья сумка, толокнянка, плоды шиповника, крапива;
- настой вереска;
- березовый сок;
- настой спорыша.
Особо выделяется лекарственный чай со следующим составом: березовый лист, толокнянка, полевой хвощ, корень одуванчика, плоды можжевельника, корень солодки (все по 10 г), лист брусники, льняное семя (по 20 г). Принимается такой напиток 3–4 раза в день по 150–180 мл.
Солевой диатез можно считать достаточно коварным заболеванием, способным вызвать серьезные почечные проблемы. Эту болезнь нельзя запускать, и при первых проявлениях следует обратиться к врачу, т. к. на ранней стадии патология лечится достаточно легко
В профилактических целях следует особое внимание уделить правильному питанию и достаточному питьевому режиму