Где пройти диагностику
Пройти УЗИ различных органов, в том числе почек, можно в урологическом центре филиала № 1 ФГКУ «ГВКГ им. академика Н.Н. Бурденко». К преимуществам нашего многопрофильного стационара относятся:
- значительный опыт в сфере диагностики и лечения заболеваний урологической природы (стационар стал самостоятельной структурной единицей еще в 1974 году);
- профессиональный штат специалистов (все диагностические и лечебные процедуры проводят врачи высшей категории);
- полный спектр услуг в области урологии − от тщательной диагностики до консервативного лечения и удаления опухоли почек;
- техническое оснащение, соответствующее современным критериям (оборудование стационара позволяет осуществлять высокоточную диагностику и проводить малоинвазивные вмешательства, улучшающие качество жизни пациентов);
- удобные палаты, оснащенные всем необходимым (в них пациент может с комфортом восстанавливаться после лечения).
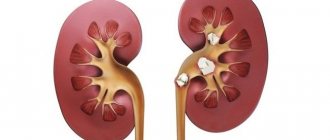
Операция по удалению почки с опухолью
Хирургическое вмешательство может предполагать иссечение самого патологического формирования с небольшими участками близлежащей ткани или удаление всего органа. Единственный критерий выбора, какая будет проведена операция на почке – опухоль с ее характеристиками. Радикальная нефрэктомия (полное удаление органа с прилегающими к нему структурами) проводится, если новообразование обладает одним из следующих свойств:
- злокачественность;
- очень крупный размер;
- локализация вблизи почечных сосудов;
- множественные метастазы;
- стремительный рост.
Окончательное решение по назначению вида операции принимает онкоуролог. Двусторонняя нефрэктомия приводит к инвалидизации человека, но в некоторых ситуациях открытое хирургическое вмешательство является единственным способом продлить пациенту жизнь и предотвратить обширное и необратимое повреждение органов-мишеней рака – головного мозга, позвоночника и легких.
Лапароскопия опухоли почки
Щадящая операция осуществляется специальным микроскопическим оборудованием через небольшие проколы в брюшной стенке. Она рекомендуется при доброкачественной опухоли почки малых размеров, если патологическое скопление клеток не склонно к перерождению в рак и росту. Данный тип хирургической манипуляции обеспечивает сохранение органа и быстрое возвращение пациента к нормальной жизни. Во время операции производится удаление опухоли почки и тонкого слоя окружающих ее тканей. Это позволяет предупредить повторное формирование доброкачественных клеточных структур.
Реабилитация после удаления почки с раковой опухолью
Из-за односторонней нефрэктомии второй парный орган берет на себя всю нагрузку мочевыделительной системы. Главной задачей человека, перенесшего указанную процедуру, является сохранение функций здоровой почки. Рекомендуются:
- водное закаливание;
- ежедневные пешие прогулки;
- исключение переохлаждений;
- защита от любых инфекционных болезней;
- регулярные осмотры у нефролога или уролога.
Диета после удаления почки с опухолью должна включать легкоусвояемую пищу с низким содержанием белка. Основой рациона являются:
- нежирные сорта рыбы, мяса;
- ржаной хлеб;
- немного кисломолочных продуктов;
- фрукты и овощи.
Все блюда готовятся на пару, отвариваются, тушатся или запекаются. Важно полностью исключить:
- копчености;
- соления;
- консервы;
- жареные и жирные продукты.
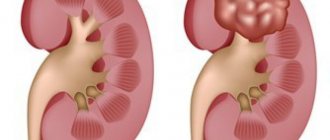
Опухоли почки и причины их развития
Под опухолью почки понимают патологический процесс, характеризующийся разрастанием ткани, состоящей из качественно измененных клеток. В зависимости от характера роста выделяют доброкачественные и злокачественные новообразования. Последние встречаются чаще и составляют около 94–95 % всех обнаруженных опухолей. Средний возраст выявления новообразований в почках – 70 лет. Согласно данным статистики у мужчин опухоли возникают в 2 раза чаще, чем у женщин. У детей они выявляются с частотой, независимой от половой принадлежности. К факторам, способствующим развитию опухолей в почках, относят:
- наследственные причины;
- вредные привычки (курение, употребление алкоголя);
- действие радиации или канцерогенных веществ;
- сбои в иммунной системе;
- наличие в организме или в почках хронических очагов инфекции.
Лечение доброкачественного новообразования почки
Одиночная простая киста почки дополнительного лечения не требует, больному рекомендуется ежегодно проходить УЗИ почек, избегать переохлаждения, инфекционных заболеваний. Необходимость проведения лечения возникает в случае развития осложнений заболевания: пиелонефрита или хронической почечной недостаточности.
Возможности консервативного лечения кист почек достаточно ограничены и сводятся к компенсации возникающих отклонений (воспаление, анемия, артериальная гипертензия, нарушение экскреторной функции почек).
При больших неосложненных кистах, которые сдавливают прилегающие ткани, проводят пункционное опорожнение кисты (игнипунктуру).
Хирургическое лечение — вылущивание (энуклеация) кисты, резекция почки или кисты, удаление почки (нефрэктомия) — применяется в случае:
- сдавления кистой мочевыводящих путей;
- сдавления кистой ткани почки;
- инфицирования полости кисты и формирование абсцесса;
- разрыва кисты;
- большого размера кисты.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
| 1 | Эналаприл (гипотензивное средство, нефропротектор) |
Режим дозирования
Принимать внутрь 2,5-10 мг 2 раза в сутки, постоянно.
| 2 | Амоксициллин + Клавулановая кислота (Флемоклав Солютаб) — антибиотик при инфекциях почек и нижних мочеполовых путей |
Режим дозирования
Внутрь, в/в. Дозировка указана в переводе на амоксициллин.
Дозировка назначается индивидуально, исходя из тяжести протекания и локализации очага, а также чувствительности возбудителя. Детям в возрасте до 12 лет лекарство следует давать в жидком состоянии, к примеру, капли или сироп для приема внутрь. Единовременный прием и его дозировка рассчитывается в зависимости от возраста. Детям в возрасте до 3 месяцев — 30 мг/кг/сут. в 2 приема, в 3-месячном возрасте и старше при несложных инфекциях — 25 мг/кг/сут. в 2 приема или 20 мг/кг/сут. в 3 приема. Если инфекция приняла тяжелую форму, то принимают 45 мг/кг/сут. в 2 приема или 40 мг/кг/сут. в 3 приема.
Для взрослых и детей в возрасте 12 лет и старше, либо если масса тела больного составляет 40 и более килограмм суточный прием составляет: 500 мг 2 раза/сут. или 250 мг 3 раза/сут. При инфекционном поражении дыхательных путей и инфекциях тяжелой степени прием составляет 875 мг 2 раза/сут. или 500 мг 3 раза/сут.
Для взрослых и детей старше 12 лет максимальная доза амоксициллина, применяемого за сутки составляет 6 г, для детей младше 12 лет — 45 мг/кг массы тела. Применение клавулановой кислоты ограничивается 600 мг в сутки для взрослых и детей старше 12 лет. Детям до 12-летнего возраста следует принимать 10 мг/кг массы тела. Период лечения — до 14 дней.
| 3 | Ципрофлоксацин (Ципринол) — антимикробный препарат широкого спектра, является монофторированным фторхинолоном второго поколения. |
Дозировка
Дозируется препарат индивидуально, все зависит от того, где располагается очаг заболевания и степень тяжести инфекции, а также от массы тела, состояния организма, возрастных особенностей.
При заболеваниях мочевыводящих путей и почек без осложнений прописывают прием препарата по 250 мг 2 раза/сут., при осложнениях — по 500-750 мг 2 раза/сут.
Лечение необходимо продолжать в течение 14 дней.
| 4 | Железа (III) гидроксид полимальтозат (Мальтофер) — восполняет недостаток железа в организме, стимулирует эритропоэз, восстанавливает гемоглобин |
Дозировка
Препарат принимается после или во время еды. Период лечения и дозировка зависит от уровня железа в организме. Принимать мальтофер можно либо за один прием, либо разделив на несколько приемов в течении дня.
Таблетки нужно проглатывать целиком, либо разжевывая после или во время еды. При явно выраженном недостатке железа следует принимать по 1 таблетке 1-3 раза в сутки на протяжении 3-5 месяцев до момента, пока гемоглобин не нормализуется. После курса лечения, для восстановления запасов железа необходимо в течении нескольких месяцев принимать по 1 таблетке препарата в сутки.
Для профилактики недостатка железа и лечения латентного дефицита железа необходимо принимать по 1 таблетке препарата в сутки.
Препарат в каплях можно смешивать с различными соками (фруктовыми и овощными), либо добавлять капли в питательные смеси. При смешивании активность препарата не снизится. В 20 каплях (1 мл) препарата содержится 176,5 мг железа (III) гидроксид полимальтозного комплекса (50 мг элементарного железа), 1 капл. равна 2,5 мг элементарного железа.
Дозировка для лечения клинически выраженного недостатка железа. Взрослым и детям старше 12 лет прописывают прием препарата по 40-120 капель в сутки. Продолжительность курса не меньше 60 дней. При клинически выраженном дефиците железа гемоглобин нормализуется через 2-3 месяца после того как было начато лечение. Чтобы восстановились внутренние запасы железа, необходимо продолжить профилактический прием препарата в течение нескольких месяцев.
Дозировка для лечения латентного дефицита железа. Взрослым и детям старше 12 летнего возраста назначается прием по 20-40 капель в сутки. Для профилактики взрослым и детям необходимо в сутки принимать 4-6 капель лекарства. В 1 мл сиропа содержится 10 мг железа (III). Для лечения клинически выраженного дефицита железа взрослым и детям старше 12 лет прописывают от 10 до 30 мл препарата в сутки. При латентном дефиците железа дозировка составляет от 5 до 10 мл в сутки.
| 5 | Фуросемид («петлевой» диуретик) |
Дозировка
Рекомендуется принимать от 40 до 80 мг препарата в сутки. Дозировка индивидуальна для каждого и подбирается в зависимости от диуретического ответа. Суточная доза препарата делится на 2 приема, либо принимается за раз. Препарат в таблетках принимают, не разжевывая, натощак. Запивать необходимо достаточным количеством воды. Максимальная суточная доза для взрослых составляет 1500 мг. Продолжительность лечения определяется врачом индивидуально.
Симптомы, свидетельствующие о возможном наличии злокачественного новообразования
Лечение злокачественных опухолей в почках наиболее эффективно на начальных стадиях. Но в этот период новообразование обычно никак себя не проявляет. Врач может случайно обнаружить на плановом УЗИ опухоль почки даже при полном отсутствии клинических признаков заболевания. По мере роста новообразования появляются симптомы, свидетельствующие об ухудшении общего состояния больного: тошнота, слабость, ухудшение аппетита, резкая потеря веса. Кровь в моче, жалобы на болевые ощущения в области поясницы, припухлость в боковых отделах живота, почечная колика с большей вероятностью могут свидетельствовать о том, что опухоль почки достигла запущенной стадии.
Виды образований
Гиперэхогенное
Образование повышенной эхогенности отличается от окружающих тканей по структуре. Оно очень плотное, поэтому при исследовании ультразвуком волны хорошо отражаются.
На УЗИ мониторе гиперэхогенные образования в почке отображаются как белые пятна. Чаще всего эхогенность паренхимы почек повышена, если в ней присутствуют камни (конкременты).
Из-за них при обследовании могут не просматриваться другие объекты в полости органа. Размер почек может быть увеличен.
Присутствие почечных камней указывает на дисфункцию почек, их синусов и проблемы с обменом веществ.
Гиперэхеногенное
Гиперэхеногенное — включение повышенной эхогенности. Патологическое изменение отличается от остальных тканей высокой плотностью, которую на УЗИ легко выявить.
На мониторе изменения представлены как белые пятна внушительных размеров. При камнях в почке эхогенность будет выше обычного.
Из-за подобных изменений размер почек увеличен и другие структуры становятся незаметны. Камни в почках говорят о нарушениях функционирования органа.
Киста почки – это объемное образование представляет собой полость, заполненную жидкостным содержимым с четкими ровными краями. Капсулу кисты образуют ткани паренхимы органа, которые уплотнились и образовали полость.
Происходит это в результате воздействия неблагоприятных факторов на паренхиму почки. Клубочковые выводные протоки закупориваются, и первичная моча скапливается в одном месте, образуя капсулу.
С течением времени, по мере накопления жидкостного содержимого, киста увеличивается в размере.
При исследовании на УЗИ содержимое кисты имеет анэхогенную структуру, потому что жидкость, находящаяся в капсуле кисты не способна отражать звуковую волну. Простая киста имеет одну камеру с четкими контурами.
Киста почки, которая имеет перегородки и несколько камер, чаще склонна к перерождению в злокачественное новообразование
Единичные кисты с размером менее 5 см редко беспокоят пациента и не подлежат лечению. За такими кистозными образованиями должно быть установлено наблюдение.
Множественные кисты разного размера носят название поликистоз почки.
Сложная киста – это киста с перегородкой или многокамерная киста подлежит тщательному, дополнительному обследованию, так как часто перерастает в злокачественное образование. Лечение такой кисты хирургическое.
Существует много различных классификаций рака почки, но мы остановимся на более простой и доступной для всех.
Рак лоханки одно из наиболее часто встречающихся злокачественных новообразований почки. Длительное время протекает бессимптомно, но как только опухоль разрастается, нарастает и симптоматика. Первые симптомы – это субфебрильная температура, затем постепенно присоединяется остальная симптоматика, характерная для рака.
Злокачественные новообразования склонны к метастазированию
Кроме расстройства мочеиспускания и гематурии, больные жалуются на сильные, нестерпимые боли, истощение организма в результате потери аппетита и нарастающей интоксикации. Кроме того, на фоне ослабленного иммунитета начинают патологически проявлять себя органы, в которых уже появились метастазы.
В зависимости от того, в какой ткани произошел «сбой9raquo; деления клеток, различают аденомы, липомы, ангиомы, фибромы и прочие виды опухолей. Для качественного лечения необходимо максимально точно знать природу образования.
Например, некоторые из них абсолютно безвредны и могут находиться в почке десятилетиями без ущерба здоровью. Существуют и такие, которые стоит удалять как можно скорее из-за быстрого роста измененной ткани и высокого риска малигнизации (превращения в злокачественную опухоль).
Это наиболее часто встречающееся патологическое разрастание железистой ткани почки. Характеризуется медленным темпом роста, а также маленькими размерами образований. В настоящий момент врачи не могут объяснить причины ее появления в организме человека.
Рак почки – онкологическое заболевание, которое в большинстве случаев поражает эпителиальную ткань органа. Риску подвержены мужчины и женщины 40–70 лет. Заядлые курильщики увеличивают свои шансы развития новообразования в 2–4 раза.
В зависимости от того, в какой ткани произошел «сбой» деления клеток, различают аденомы, липомы, ангиомы, фибромы и прочие виды опухолей. Для качественного лечения необходимо максимально точно знать природу образования.
Например, некоторые из них абсолютно безвредны и могут находиться в почке десятилетиями без ущерба здоровью. Существуют и такие, которые стоит удалять как можно скорее из-за быстрого роста измененной ткани и высокого риска малигнизации (превращения в злокачественную опухоль).
Существует много различных классификаций рака почки. но мы остановимся на более простой и доступной для всех.
Гипоэхогенное
Гипоэхогенное и изоэхогенное образование
Образование, которое принимает гипоэхогенную форму, может быть неопасной аномалией при изучении. Она может быть и симптомом заболевания.
К болезням, которые провоцируют образование в левой почке или правой, относятся воспалительные процессы. Например, это может быть абсцесс или рост карбункула.
Кровотечения, которые формируют гематомы, на УЗИ будут показаны в качестве гипоэхогенности. Объемное образование правой или левой почки наблюдается при формировании кисты или опухоли.
Киста, как правило, представляет собой образование левой почки или правой, которое заполнено жидкой субстанцией. Если найдены подобные аномалии, то это говорит о наличии изменений в чашечно-лоханочной области внутренних органов.
Если у врача есть подозрение о том, что образование правой почки или левой является началом развития одного из вышеперечисленных заболеваний, то необходимо провести исследование МРТ. Помимо этого, может назначаться процедура биопсии внутреннего органа либо рентгенодиагностика.
Обязательно проводится анализ мочи, сдается кровь для исследования. Только после этих процедур можно уточнить диагноз пациента.
Показания к УЗИ
Ультразвуковое исследование почек рекомендуется периодически проводить людям любого возраста даже при отсутствии признаков недомогания. Оно показано и тем, кто не страдает заболеваниями мочевыделительной системы. Кроме того, процедура рекомендована при появлении таких симптомов, как:
- отклонения от нормы в анализах мочи;
- прощупывание опухоли в почке во время врачебного осмотра;
- регулярные ноющие или резкие боли в области поясницы;
- частые повышения артериального давления;
- почечные колики;
- регулярные головные боли (если их происхождение не определено в ходе обследования);
- выраженные отеки нижних конечностей или лица;
- травмы или ушибы в области почек;
- наличие хронических и острых воспалительных заболеваний неспецифического и специфического типа.
Симптомы
Из-за отсутствия болевых рецепторов в паренхиме почки для заболевания характерно преимущественно бессимптомное течение. Известны случаи артериальной гипертензии почечного генеза у больных с небольшими по размерам новообразованиями, но она может быть обусловлена другими механизмами. Явная симптоматика появляется в тот момент, когда опухоль начинает оказывать давление на капсулу почки, снабженную нервными окончаниями. Это проявляется длительными тянущими болями в пояснице, поначалу без определенной иррадиации в какую-либо сторону. По мере прогрессирования ангиолипомы почки боль концентрируется на стороне пораженного органа. Одновременно с болевым синдромом возникает гематурия, которая сначала определяется только при лабораторном изучении мочи, а затем становится видна невооруженным глазом. Длительное течение заболевания приводит к развитию анемии и гипоальбуминемии. Иногда наблюдается затруднение оттока мочи вследствие блокировки участком ангиомиолипомы с развитием почечной колики. Резкое усиление боли, ее распространение на всю область живота, бледность и тахикардия являются признаками разрыва новообразования и забрюшинного кровотечения. При таких симптомах больного необходимо срочно доставить стационар для оказания хирургической помощи.
Какие опухоли можно выявить на УЗИ
Ультразвуковое исследование почек позволяет выявить вторичный рак (метастазы) злокачественных опухолей легких, кишечника, матки и др. Также с помощью данной процедуры можно обнаружить ряд первичных новообразований, в число которых входят следующие.
- Опухоли паренхимы. К доброкачественным новообразованиям данной категории относятся миома, аденома, гемангиома, фиброма, липома, дермоид, миксома и др., к злокачественным – миоангиосаркома, липоангиосаркома, фиброангиосаркома и почечно-клеточный рак. Помимо них, специалисты включают в данную категорию и опухоль Вильямса. Это заболевание чаще всего регистрируется у детей дошкольного возраста, но может быть выявлено и у взрослых.
- Опухоли лоханки. К этой группе относятся доброкачественные новообразования, такие как ангиома, папиллома и лейомиома, и злокачественные: плоскоклеточный рак, саркома лоханки, слизисто-железистый и переходно-клеточный рак.
Какие варианты диагностики оптимальны
Начинать следует с простых и малоинвазивных методик.
Ультразвуковое исследование
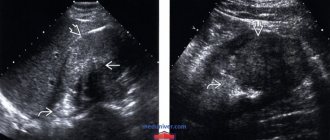
Эхография позволяет быстро, безболезненно, без травмы для тканей и с высокой достоверностью обнаружить любой из опухолевидных новообразований. Основные критерии УЗ диагностики:
Если при УЗИ сканировании выявлена изоэхогенная структура опухоли, то это может быть доброкачественное новообразование, которое почти ничем не отличается от нормальных почечных тканей. Если врач выявил гипоэхогенное образование, то можно предположить наличие кисты. Гиперэхогенность характерна для плотных опухолей без жидкостных включений. Кроме гипоэхогенного варианта, при кистах и опухолях с полостями возможен анэхогенный вид при ультразвуковом сканировании.
Существенный недостаток УЗИ – вероятность не заметить новообразования мелких размеров и затруднения при осмотре на фоне ожирения или растянутого газами кишечника. Кроме этого, нужно учитывать точность ультразвуковой диагностики, которая составляет не более 70%.
Рентгенологическое исследование
Наибольшую информативность имеют рентгеновские методики, при которых в мочевые пути вводится специальное контрастное вещество с последующим выполнением снимков. К ним относятся:
При обнаружении на УЗИ гипоэхогенного почечного образования диагностику необходимо продолжить: безопасный и нетравматичный метод эхографии выявляет опухоль, но не позволяет поставить верный диагноз. Рентгеновские методики помогают подтвердить предположение, уточнить местоположение объемного новообразования в правой или левой почке и принять решение по тактике лечения.
Источник: https://pochkimed.ru/kista-pochki/obemnye-obrazovaniya-na-pochkax.html
Дифференциация новообразований при ультразвуковом исследовании
Доброкачественные опухоли почек. Такие новообразования имеют вид круглых эхогенных объемных образований, как правило, небольшого размера.
Злокачественные опухоли почек. Общим признаком, свидетельствующим об их наличии, является обнаружение объемных образований с высокой эхогенностью. В отличие от кист они не имеют капсулы, а края их всегда неровные. Иногда возможна визуализация псевдокапсулы гипоэхогенного типа, сформированной сдавленной вокруг опухоли паренхимой почек. В ряде случаев (10–20 % от общего числа) в новообразованиях выявляются кальцификаты (в виде крайне эхогенных центральных или периферических участков). Иногда в опухоли имеются некротические участки или кровоизлияния. Они визуализируются в виде гипоэхогенных областей на гиперэхогенном фоне. При разрастании опухоли ее контуры на УЗИ выходят за пределы контура почки.
Метастазы. Эти злокачественные новообразования обычно выявляются в области коры. Метастазы могут быть обнаружены как в одной, так и в обеих почках. Такие опухоли имеют вид гипоэхогенных объемных образований различного размера и формы.
Диагностика и лечение
Гипоэхогенные образования
Если под гипоэхогенным образованием скрывалась врожденная патология, врач принимает решение о тщательном наблюдении за больным. Когда проблема угрожает нормальному функционированию органа, проводится хирургическое устранение аномалии при помощи пластики почки.
Если больной перенес травму, и в полости почки образовалась гематома, она не требует терапии, поскольку вскоре проходит самостоятельно. Серьезные меры принимаются, когда скопления крови негативно сказывается на почках.
Для терапии нагноений в почках применяются медикаменты. Оперативное вмешательство требуется только в крайних случаях.
И кисты не требуют радикального лечения. Принимать решение о том, как лечить больного, может только врач, основываясь на результатах анализов и проведенных исследований.
Гипоэхогенные
При врожденной патологии, пациент находится под пристальным контролем врачей с первых дней жизни. Если проблема стала мешать функционированию органа, то принимается решение о хирургическом удалении.
Темные пятна указывают также на гематомы, которые могли быть получены при травмировании, они не требуют вмешательства, так как спустя время рассасываются самостоятельно. Операция также проводится при гнойных скоплениях и риске распространения инфекции на соседние ткани и органы.
Медикаментозная терапия актуальна при кистах и доброкачественных опухолях, такое лечение поможет препятствовать их дальнейшему росту.
В отдельных случаях кисты дают осложнения в виде присоединения вторичной инфекции, при множественных кистах возможна атрофия парного органа.
Ключевой момент в выборе тактики лечения — это размеры опухоли. При отсутствии симптомов и небольших размерах новообразования можно ограничиться динамическим наблюдением. Если опухоль не растет и не вызывает негативных последствий, то ее обычно не трогают.
При новообразовании, которое нарушает функцию почек, активно растет основным методом лечения является операция. В этом случае тоже важно, какого размера опухоль, но еще необходимо учесть ее характер.
При доброкачественной опухоли, как правило, организуют резекцию почки с удалением только самого образования. В случаях со злокачественными опухолями этого бывает недостаточно, и прибегают к операции по удалению пораженной почки.
Злокачественная опухоль почки, последствия бесконтрольного развития которой крайне печальны, с успехом лечится. При своевременной диагностике пациент в 90% случаев может рассчитывать на положительный исход. Методы лечения зависят от конкретной ситуации. Чаще всего в роли главного лекарства выступает хирургическое вмешательство.
При этом может быть выполнена резекция или полное удаление больного органа. Врач, принимая решение о характере оперативного лечения, отталкивается от принципа «не навреди». После удаления опухоли почки злокачественного характера борьба за здоровье не заканчивается. Для полного излечения применяют медикаментозную и лучевую терапию.
Как и любая болезнь, доброкачественные или злокачественные образования напрямую зависят от индивидуальных характеристик здоровья человека. Для разных индивидов по-своему будет проявляться опухоль почки, симптомы и лечение.
Сколько живут пациенты с таким диагнозом? Все опять же сводится к конкретным данным. Доброкачественные опухоли обычно совсем не мешают жить полноценно и долго.
Злокачественные опухоли без метастазов излечиваются в 90% случаев.
Эхогенные очаговые образования
Эхогенные опухоли лечатся хирургическим методом.
Выбор метода лечения напрямую зависит от типа образования и его размера. Когда у больного отсутствуют симптомы и образования небольшие, необходимо постоянное наблюдение врача.
Если не происходит разрастания и жизнедеятельности человека ничто не мешает, терапия не применяется. Изменения, которые приводят к дисфункции почки, активный рост образования считаются сигналами к проведению оперативного вмешательства.
Эхоплотные очаги доброкачественного характера удаляются хирургически, при этом врачам обычно удается сохранить почку. Злокачественные образования требуют радикальной терапии, поэтому проводится полное удаление поврежденной почки.
Помимо оперативного способа лечения, используются химиотерапия и облучение. Они необходимы при наличии раковых опухолей. Чаще всего выступают в качестве вспомогательной терапии для подавления развития злокачественных образований. Применяются до операции по удалению образования и после. Могут быть основой терапии, если невозможно вырезать опухоль.
Эхогенные
После обследования доктор принимает решение о том, каким методом будет лечиться эхогенное очаговое образование. Если симптомы и нарушения функционирования отсутствуют, то достаточно регулярного контроля.
Эхоплотные доброкачественные опухоли иссекаются малоинвазивным способом, при этом сохраняется целостность органа. Лечить злокачественное объемное образование правой почки и левой намного сложнее, в большинстве случаев применяется радикальный метод удаления органа.
Помимо этого, лечение предусматривает курс химиотерапии и радиооблучения, которые будут препятствовать образованию метастаз.
Задачи ультразвукового исследования
Основными целями ультразвукового обследования при подозрении на опухоль в почке являются:
- выявление образования и уточнение его локализации;
- определение размера опухоли и уровня ее проникновения в ткани почки;
- мониторинг регрессии новообразования в случае консервативного лечения;
- послеоперационный мониторинг с целью исключения рецидивов в случае хирургической резекции опухоли в почке;
- визуальный контроль при проведении пункционной биопсии новообразования;
- выявление метастазов в почках при прочих видах злокачественных опухолей (меланоме, раке легких, молочной железы и т. д.), а также определение их распространенности и количества.
Разновидности опухолевых новообразований
Простые кисты в почках являются доброкачественными опухолями, которые обладают типичными признаками во время диагностики. Простые кисты не могут преобразовываться в злокачественную опухоль и, как правило, не требуют последующего лечения.
Сложные кисты не всегда являются доброкачественными новообразованиями и могут содержать в себе раковые клетки. При диагностике сложных кист требуется проведение операции для организации гистологического обследования.
Ещё одна разновидность опухолевого новообразования — это твердая опухоль или по-другому паренхиматозная опухоль, которая не содержит в себе жидкости. Такие новообразования могут носить доброкачественный характер, но чаще бывают злокачественными.
Подготовка к УЗИ
Ультразвуковое исследование почек – манипуляция, требующая минимальной подготовки. Основные рекомендации для пациентов сводятся к следующему:
- в течение трех дней перед обследованием почек следует соблюдать диету: пища должна быть хорошо усвояемой и легкой. Продукты, вызывающие вздутие живота или повышенное газообразование (черный хлеб, квашеная капуста, газированные напитки, фруктовые соки, сырые фрукты, цельное молоко и др.), необходимо исключить;
- последний прием пищи должен быть не позднее, чем за 8 часов до обследования почек;
- для процедуры необходим полный мочевой пузырь, поэтому за час до УЗИ рекомендовано выпить несколько стаканов воды без газа;
- перед ультразвуковым обследованием почек не следует принимать мочегонные препараты;
- за 4 часа до процедуры необходимо воздержаться от курения: вызванные никотином изменения в сосудистой системе могут смазать картину, помешать выявлению опухоли и точной постановке диагноза;
- при наличии постоянных проблем с кишечником, не корректирующихся диетой, пациенту рекомендуется перед обследованием принять препараты, понижающие газообразование.