Фильтрующий орган
Наши почки – это парный орган, который фильтрует кровь и выводит из организма лишнюю воду, а вместе с ней и вредные вещества.
В норме у человека две почки, они расположены по обеим сторонам позвоночного столба, имеют форму бобов, размеры – примерно 10–12 см в длину и 5–6 см в ширину, весит почка взрослого человека от 120 до 300 г. Почки выделяют в среднем 1–1,5 л мочи в сутки.
Научно-технический прогресс принес человечеству множество благ, но изменил наш образ жизни и питание, ухудшил экологическую обстановку на планете. Химические вещества, которые в огромных количествах используются в промышленности и сельском хозяйстве, оседают на почве, попадают в грунтовые воды и с продуктами питания, выращенными на этой почве, и с этой водой проникают в наш организм. Справляться с дополнительной химической нагрузкой приходится нашим почкам.
Более 500 миллионов человек во всем мире (примерно каждый десятый взрослый житель планеты) имеют различные заболевания почек. Среди них:
● отложение солей и образование камней. Мелкие камни (песок) выходят через мочеточники, почти не причиняя вреда. Более крупные могут застревать в мочевыводящих путях и вызывать мучительные боли. Или оставаться в почечных лоханках, нарушая работу почек;
● почечная недостаточность. Ее могут вызвать и инфекция, и атеросклероз, и гипертония, и сахарный диабет. При хронической почечной недостаточности необходимы гемодиализ (очищение крови с помощью аппарата «искусственная почка») или пересадка донорской почки;
● пиелонефрит. Инфекционное воспаление почек. Возбудителями являются кишечная палочка, стафилококк, клебсиелла, протей, энтерококк, стрептококк… К болезни приводят воспалительные процессы в гениталиях, в мочевой системе, в ротовой полости, из этих источников инфекция попадает в почки. Другой путь – по мочеточнику из мочевых путей. Пиелонефритом чаще страдают женщины: их анатомическое строение более уязвимо для инфекции;
● гидронефроз. Полное или частичное растяжение почечной лоханки мочой из-за ее плохого оттока. Причины гидронефроза: камни в почках, болезни мочеточников, опухоль, перегиб мочеточника.
Ежегодно у нас наблюдается рост числа заболеваний почек на 17%, что в 3 раза выше среднемирового уровня.
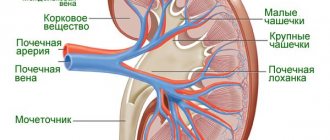
Общий вид и строение почки: 1 — общий вид левой почки человека; 2 — надпочечник; 3 — ворота почки; 4 — почечная артерия; 5 — почечная вена; 6 — мочеточник; 7 — разрез через почку; 8 — почечная лоханка; 9 — корковое вещество почки; 10 — мозговое вещество почки.
Зачем организму почки?
Главная задача почек — эффективная фильтрация отходов жизнедеятельности и их вывод за пределы организма. Кроме того, почки — фабрика некоторых важных гормонов и витаминов.
Каждые сутки почки фильтруют около 1500 литров крови, выделяя из нее необходимые для собственной непрерывной работы питательные вещества, воду и отработанные продукты, от которых следует избавить организм.
В виде мочи «мусор» выводится из тела в объеме от 500 мл до 10 литров ежедневно. Вместе с «мусорным баком» мочевым пузырём почки образуют эффективную, автономную и компактную, совершенную выделительную систему — систему удаления отходов, требующую минимальных «эксплуатационных расходов» и «технического обслуживания».
Цифры и факты
Около 25 км – суммарная длина капилляров в почке.
По 35 раз за день вся кровь проходит через почки, очищаясь от токсинов.
Более 30 тысяч операций по пересадке почки ежегодно выполняется в мире.
180 г в среднем весит почка здорового взрослого человека. Если человек постоянно спит на левом боку, камни гораздо чаще возникают в левой почке и наоборот.
Около 3% всех случаев повышенного артериального давления – это результат почечных инфекций или нефритов.
Больше других мочекаменной болезни подвержены люди, которые по роду занятий мало двигаются (летчики, моряки, подводники) или теряют во время работы значительное количество жидкости (металлурги в горячих цехах, повара, кондитеры).
Около 1 млн отдельных фильтрующих элементов содержит каждая почка. Ее фильтрационная поверхность достигает 1,5 м2.
Каждую минуту через почки проходит 1,2 л крови, из которой дистиллируется 1/8 л мочи.
Спите сладко и достаточное количество времени
Когда вы находитесь в царстве Морфея, ваши почечные ткани восстанавливаются.
Если вы постоянно недосыпаете, то может быстро развиться почечная недостаточность.
Аккуратнее будьте с кофе. Чрезмерное употребление кофеина ни к чему хорошему не приведет.
Когда кофеина в организме много, кровь начинает загустевать. И организм в ускоренном темпе выводит скопившуюся жидкость. От обезвоживания почки начинают болеть. К слову, чай тоже употребляйте в умеренном количестве.
На пороховой почке
Большинство из нас гипертонию связывает с сердечно-сосудистыми болезнями. И не подозревает о гипертонии почечной.
Признаки болезни. При обычной гипертонии давление чаще всего подскакивает в ответ на эмоциональное или физическое напряжение. При почечной высокое давление держится постоянно. И при этом, как правило, повышается нижнее – диастолическое – давление.
Болезнь часто выбирает себе в жертву молодых и работоспособных мужчин.
Спусковой механизм. Давление – это производное от взаимозависимой работы сердца, почек и сосудистого тонуса. В процессе эволюции почки приняли на себя функцию регулятора давления. Если по какой-либо причине этот механизм нарушается и давление падает, в кровь выбрасывается ренин – специфическое вещество, преобразующееся в ангиотензин, обладающий сосудосуживающим действием и стимулирующий продукцию альдестерона – гормона надпочечников, задерживающего в организме натрий и воду. Возникает ситуация, при которой уровень циркулирующей крови не соответствует объему сосудистого русла.
Причиной почечной гипертонии может быть любое заболевание почек: сужение почечной артерии (из-за атеросклероза или врожденной аномалии сосуда), поликистозы (наследственное заболевание, в результате которого сдавливается почечная ткань), нефропатия (печальное последствие сахарного диабета) и даже пиелонефрит, вызывающий серьезные изменения в структуре самой почки.
Тяжелое наследство. Регулярное повышение диастолического давления чревато нарушениями мозгового кровообращения, кровоизлияниями в сетчатку глаза, тяжелыми поражениями артерий. У «злостных» гипертоников меняются свойства крови (она становится более вязкой), нарушается липидный обмен, теряется эластичность сосудов, которые, как коррозией, поражаются атеросклерозом и требуют все больших усилий сердца.
Свежее течение. До недавнего времени почечную гипертонию лечили горстями лекарств, что далеко не всегда приводило к желанному эффекту. По-настоящему положительного результата врачам удавалось достичь лишь в 4% случаев. Причина – сложность механизма регуляции почечного давления. И масса побочных реакций на гипотензивные препараты.
Но теперь врачи пользуются уникальным и очень эффективным методом лечения гипертонии, позволяющим без операции и наркоза изменить направление кровотока и снизить количество гормонов, провоцирующих подскок артериального давления и сосудистый спазм. Суть этого метода заключается в безболезненной пункции бедренной вены, через которую под контролем рентгена в центральные вены надпочечников вводятся миниатюрные спирали, покрытые тефлоном. Благодаря такой манипуляции в надпочечниках изменяется кровоток, происходит сброс избыточно вырабатываемого альдостерона и других стрессовых гормонов в печень, где они и разрушаются, избавляя гипертоника от страданий на долгие-долгие годы.
Важно. Для того чтобы выяснить, нет ли у вашей гипертонии почечного компонента, сдайте кровь на гормоны, проведите магнитно-резонансную томографию надпочечников, а если потребуется, и ангиографию почечных артерий.
Лечи цистит грамотно
Если ты не убереглась и заболела, недостаточно попить травку, погреться и попариться. Непременно покажись врачу и сдай анализ мочи, чтобы убедиться, что это именно цистит. После выяснения диагноза врач назначит лечение. Как правило, цистит вызывает бактериальная инфекция, а это требует соответствующей терапии.
При первичном цистите врач назначит пятидневный курс уроантисептика и антибиотика, при рецидивах потребуется семидневный курс. При этом обязательно требуется диагностика заболеваний, передающихся половым путем: чаще всего причина повторного цистита именно в этом. Если имеет место уреаплазмоз или хламидиоз, то цистит будет возвращаться постоянно. Необходимо также пролечить полового партнера. Самолечение и неграмотные действиям переводят острое заболевание в хроническое.
Точки риска
Если будущая мама во время беременности или до нее страдала болезнями почек, это может сказаться на здоровье ребенка. Что нужно делать, чтобы защитить малыша? Прежде всего снизить риск в критических точках.
Избавьтесь от инфекций. Если женщина страдает циститом и пиелонефритом или у нее микробно-воспалительный процесс в мочевых путях, то еще до наступления беременности ей необходимо заняться тщательным лечением. Хламидии, цитомегаловирус, герпес, токсоплазмоз – эти инфекции могут нанести большой вред ребенку.
До беременности нужно пройти обследование, чтобы выяснить, какой вид микроорганизмов повинен в воспалительном процессе. Затем – курс лечения антибиотиками под контролем специалиста. Некоторые из этих лекарств противопоказаны беременной женщине, поэтому лечение нужно начать заблаговременно.
Узнайте семейный анамнез. Почечная патология у одного из родителей повышает риск рождения больного ребенка в 14 раз, у обоих родителей – в 25 раз. Если у будущей мамы уже были случаи проявления заболеваний почек, она должна постоянно контролировать себя во время беременности. Необходимо по крайней мере два раза в месяц сдавать мочу на анализ.
Избегайте вредностей на работе и дома. Беременная женщина должна отказаться от курения, алкоголя, работы с компьютерами и излучающей аппаратурой. Все это пагубно сказывается на формировании мочевой системы будущего ребенка.
Вредные привычки отца тоже могут отразиться на развитии мочевых путей ребенка, например, зачатие в нетрезвом виде значительно увеличивает риск патологии.
Правильно питайтесь. Почки являются своеобразной очищающей системой организма, они удаляют из него все лишние соли и многие вредные вещества, попадающие внутрь с продуктами питания. В питании современных женщин много продуктов, содержащих пищевые добавки, красители, ароматизаторы, консерванты. Все эти вещества, которые добавляются в пищу для того, чтобы она была более привлекательной на вид и на вкус, дольше хранилась, ложатся дополнительным грузом на почки будущей мамы. Чрезмерная нагрузка может дать толчок к развитию патологии почек у ребенка.
Поэтому беременная женщина должна стараться есть натуральные продукты. Причем предпочтение следует отдавать тем, что выросли в той климатической зоне, где вы живете.
Наша справка. Не все отклонения, выявляемые у ребенка на УЗИ во внутриутробном периоде, потом превратятся в патологии. Например, расширение почечных лоханок может скомпенсироваться в процессе развития, и малыш родится уже без этого отклонения.
Занимайтесь физической активностью
Согласно исследованию, регулярные приносят пользу тем, кто живет с хронической болезнью почек (ХБП), а также тем, кто подвергся почечной пересадке. В обзоре отмечается, что пациенты выполняющие физические упражнения, не только улучшили общее физическое состояние, но также и имели более здоровое артериальное давление и сердечный ритм.
При анализе 45 различных исследований, в общей сложности более 1800 участников, ученые обнаружили, что пациенты, находящихся на диализе, и те, кто еще не нуждался в диализе, извлекли пользу от физических упражнений.
20% пациентов с хронической почечной недостаточностью узнают о диагнозе, когда им уже требуется трансплантация или диализ
С 2013 года хроническая болезнь почек внесена Всемирной организацией здравоохранения и Организацией Объединенных Наций в список болезней, представляющих угрозу для человечества. Каждый десятый житель планеты страдает хронической болезнью почек, при этом каждый пятый даже не догадывается о болезни этого молчаливого органа.
Не отстает в этой проблеме и Россия, где 20% пациентов с хронической почечной недостаточностью узнают о диагнозе, когда им уже требуется трансплантация или диализ, 50% пациентов г.Москвы – в реанимации. Причем, большая часть страдающих почечными заболеваниями – молодые люди в возрасте от 30 до 40 лет. Поэтому важна профилактика, чтобы не доводить до таких тяжелых стадий.
Для сохранения здоровья почек советуют избегать переохлаждения, поддерживать постоянный вес, не есть много белковой пищи, соленого, жареного. А также пить не менее 2 литров воды, которая увеличивает циркуляцию крови и не дает скапливаться вредным веществам. Это очень важно т.к. при недостатке воды в организме, уменьшается почечный плазмоток, ухудшается фильтрация мочи в почечных клубочках.
Время выбрасывать камни
Отчего в почках возникают камни? И какие есть способы избавления от них?
Камни в почках образуются в результате нарушения обмена веществ, особенно из-за изменения водно-солевого и химического состава крови. Если оставить болезнь без лечения, возникает угроза цистита, острого или хронического пиелонефрита, а порой и гнойного воспаления в почке, при котором единственное спасение – удаление органа.
Факторы риска
● Хронические заболевания желудочно-кишечного тракта (гастрит, колит, язва…) и органов мочеполовой системы (пиелонефрит, простатит, цистит, инфекции мочевыводящих путей), а также обменные и сосудистые нарушения в почке.
● Остеопороз и другие заболевания костей.
● Нарушение функции паращитовидных желез.
● Длительное обезвоживание организма (чаще всего в результате отравления или инфекционного заболевания).
● Недостаток витамина D, который синтезируется под влиянием солнечного света, поэтому следующий фактор риска – хронический дефицит ультрафиолета.
● Жаркий климат. Избыток солнца вреден не меньше, чем его недостаток.
● Злоупотребление продуктами, повышающими кислотность мочи (острое, кислое, соленое), а также обилие белка в пище либо однообразная диета.
● Употребление жесткой воды с высоким содержанием солей.
● Малоподвижный образ жизни, ведущий к нарушению фосфорно-кальциевого обмена.
Симптомы
● Боль и чувство тяжести в пояснице, чуть выше и сбоку от крестца. Как правило, болит с одной стороны, особенно сильно – во время физической нагрузки или при изменении положения тела.
● Боль внизу живота, а также в паху, в области половых органов.
● Примесь крови в моче (это бывает, когда камень повреждает слизистую оболочку).
● Боль при мочеиспускании, учащенное мочеиспускание, помутнение мочи. Беспричинные и резкие позывы к мочеиспусканию появляются чаще при ходьбе, тряске или физической нагрузке.
● Отеки.
● Повышение температуры тела.
Диагностика
Это заболевание можно спутать с аппендицитом, холециститом, панкреатитом, поэтому точный диагноз может быть поставлен только после получения данных урологического обследования. Оно включает:
● Общий анализ крови.
● Общий анализ мочи. Он может показать лейкоцетурию (воспаление в почках) и наличие солей.
● УЗИ почек.
● Урография или компьютерная томография (КТ) почек. В вену вводится рентгенконтрастное вещество, которое выделяется почками в мочу и «окрашивает» мочевые пути. На снимке становится видно, насколько расширены мочевые пути и где находится «препятствие».
● Радиоизотопное исследование. В вену вводят радиоизотопное вещество, а затем под контролем специального аппарата наблюдают, как почки его выводят.
Методы борьбы
Лечение мочекаменной болезни зависит от размеров камня и наличия или отсутствия осложнений.
1. Травой и диетой. Специальные препараты, а также травы (толокнянка, полевой хвощ, медвежьи ушки) способствуют растворению и выведению небольших камней. Как правило, поддаются растворению только мочекислые камни (ураты), поэтому, прежде чем что-то предпринять самим, нужно обязательно заручиться одобрением врача.
Важную роль играет также диета. Во время лечения нужно больше пить соков, морсов, минеральной воды.
2. Целься, пли! Конкременты от 4 мм до 1,5 см в диаметре можно раздробить. Например, методом дистанционной литотрипсии (ДЛТ). Он подходит для людей всех возрастов, а также для пациентов с тяжелыми заболеваниями, для которых операция невозможна. Среди противопоказаний для ДЛТ – только вес больного свыше 130 кг, беременность, гемофилия, аневризма аорты и почечной артерии, острый инфаркт миокарда, заболевания желудочно-кишечного тракта и почек (в стадии обострения).
3. Есть контакт! Крупные камни можно раздробить контактным способом с помощью нефролитолапаксии. Под анестезией пациенту делают прокол кожи над почкой, и под контролем УЗИ и рентгена камень дробится с помощью ультразвуковых, лазерных или пневматических аппаратов.
Что полезно для почек:
1. Чистая вода и обильное питьё. Поэтому для того, чтобы поддержать в норме водно-солевой баланс, необходимо выпивать в день, примерно, 2 литра очищенной воды.
2. Продукты, богатые витамином А. Этот витамин в большом количестве содержится в болгарском перце, моркови, спарже, облепихе, шпинате, петрушке и кинзе.
3. Продукты, богатые витамином Е. Это тыква, как в сыром виде, так и блюда из нее: сок, пшенная каша с тыквой, тыква, запеченная с сухофруктами.
4. Продукты, содержащие пектин. Это сливы и яблоки, так как в них много пектина, который способен связывать токсины и выводить их из организма.
5. Витамин D и важные жирные кислоты. Этих элементов много в треске и сельди.
6. Витами С, большое количество, которого много в шиповнике.
7. Витамины группы В улучшают кровоснабжение почек. Большое количество витаминов данной группы есть в отрубях.
8. Клюква свежая, сок и морс из нее, клюква, перетертая с сахаром. Благодаря своим очищающим свойствам эта ягода может защитить почки от камнеобразования, выводит лишнюю жидкость из организма и избавляет от песка.
9. Арбуз свежий, моченый и арбузный сок обладаютсильным мочегонным эффектом, промывают почки и избавляют их от песка.
Отпочковаться от беды
Радикальный способ лечения хронической почечной недостаточности – замена больного органа. Пересадки почек детям обычно оканчиваются даже лучшим результатом, чем подобные операции у взрослых.
Хроническая почечная недостаточность ежегодно выявляется у 10 детей на каждый миллион россиян. Среди взрослого населения эта цифра значительно выше. Есть два способа справиться с этой болезнью: трансплантация здорового донорского органа.
Плюсы и минусы диализа. Диализ помогает больному дожить до трансплантации и является последней надеждой для пациента, который не хочет или не может оперироваться. В этом случае больной обречен очищать кровь в «искусственной почке» пожизненно. Это эффективная, но небезупречная процедура: она не только причиняет боль (в вену на руке вкалывается большая игла), но и повышает риск проникновения в кровь инфекций, а кроме того, мешает социальной адаптации ребенка, поскольку проводится 2–3 раза в неделю и длится 4–5 часов. Дети, находящиеся на гемодиализе, обычно не ходят в школу, вынуждены лежать в больнице.
Чем меньше ребенок, тем вреднее для его организма диализ. Если малыш долгое время находится на «искусственной почке», он, став взрослым, не достигнет нормального роста (максимум – 140 см). Хроническая почечная недостаточность приводит к торможению роста и искривлению конечностей, есть даже такой обывательский термин – почечный рахит.
Но гораздо страшнее тот факт, что нахождение на диализе более полугода повышает риск смертности после трансплантации почки. Это объясняется тем, что диализ предрасполагает к развитию осложнений со стороны сердечно-сосудистой и центральной нервной систем, желудочно-кишечного тракта и системы кроветворения.
Спасительная пересадка. Еще совсем недавно возможность трансплантации почки была ограничена возрастом ребенка, а вернее, его весом. Но сегодня таких ограничений нет – пересадку можно сделать даже новорожденному. При соблюдении определенных условий – хорошая совместимость донорского органа и продолжительность диализа не более полугода – положительный результат после операции у малышей достигается в 90% случаев, у детей старше 10 лет – в 95% случаев.
Донорами для маленьких детей могут быть только их близкие родственники, тогда как детям старше 10 лет можно пересаживать и органы от умерших людей. Продолжительность работы пересаженной почки не зависит от возраста донора и составляет в среднем 20– 30 лет, поэтому в течение жизни ребенку понадобится не одна трансплантация. После трансплантации здоровой почки дети ведут нормальную жизнь. Повзрослев, они смогут выбрать для себя любую профессию, смогут стать родителями. Единственное их отличие от сверстников будет заключаться в необходимости пожизненно принимать лекарства, мешающие отторжению неродной почки.
Наша справка. Ребенку не всегда может подойти почка родственников, так как при пересадке должен соблюдаться принцип групповой совместимости. Самая удобная группа крови – IV, ей подходит любая другая, для III группы крови подходит только I и III, для II – только I и II, для I только I группа. Сегодня можно проводить и несовместимую по крови трансплантацию, но это гораздо дороже и сложнее.
Принимайте рыбий жир
Согласно новому исследованию, Омега-3 жирные кислоты содержащиеся в рыбьем жире могут защитить пациентов, находящихся на гемодиализе от внезапной сердечной смерти. Ученые анализировали содержание в крови Омега-3 жирных кислот у 400 пациентов, находящихся на гемодиализе, 100 из которых умерли в течение первого года лечения. Риск внезапной сердечной смерти является самым высоким в течение первого года гемодиализа.
Ученые обнаружили, что более высокий уровень Омега-3 жирных кислот в крови пациентов, которые только начали гемодиализ, был связан с более низким риском внезапной сердечной смерти в первый год их лечения. Это исследование — первый шаг к выявлению возможного лечения внезапной сердечной смерти у пациентов, находящихся на гемодиализе.
Виноваты гены
Причина образования камней в почках находится в наших генах, сообщают американские ученые.
Они провели исследование, в котором приняли участие несколько однояйцевых близнецов. Все испытуемые страдали мочекаменной болезнью. Ученые выяснили, что, несмотря на различные нарушения обмена веществ, приводящие к образованию камней, все близнецы имели еще один общий фактор риска – повреждение почечных канальцев. «Эта особенность наследуется генетически и служит основой камнеобразования», – говорят медики. И дают простой рецепт для тех, кто уже страдает мочекаменной болезнью, – пить в день больше трех литров жидкости и значительно снизить потребление соли.
Избегать лекарств и наркотиков
Злоупотребление лекарствами, которые находятся в свободной продаже, в долгосрочной и среднесрочной перспективе представляет явную опасность для почек.
Чрезмерный прием противовоспалительных лекарств и анальгетиков причиняет вред почкам и вызывает другие проблемы со здоровьем, которые могут стать необратимыми.
Поэтому рекомендуется принимать лекарства только по рецепту врача и в минимальных дозах. Наркотики также крайне отрицательно влияют на почки и другие жизненно важные органы, это еще одна веская причина избегать их.
Мужская защита
Мужчины, которые проводят много времени на солнце, имеют меньший риск развития рака почек, чем их собратья, которые мало подвергаются воздействию солнечных лучей. У женщин такой зависимости зафиксировано не было.
Онкологам известно, что витамин D, источником которого являются солнечный свет и некоторые пищевые продукты, помогает предотвратить несколько видов рака. Метаболизм витамина D происходит в почках, где вещество наиболее активно. Исследования показали, что при высоком влиянии солнечного света на организм риск рака почек у мужчин уменьшается на 24–38%.
Ешьте соевые бобы, чернику и зеленые листовые овощи
Потребление большого количества белка может вызвать болезнь ваших почек. Но не все белки одинаковы. Исследования на животных показали, что наличие соевого белка вместо животного может уменьшить заболевание почек.
Черника богата антиоксидантами, которые могут защитить ваши почки от повреждений, вызванных воспалением. Между тем, богатые кальцием зеленые листовые овощи помогут вывести камни и соли. Так что включите их в свой рацион, чтобы ваши почки функционировали оптимально.
Народные средства
Мочегонные отвары, настои из плодов и листьев растений, обладающих противовоспалительным действием, дополнят медикаментозное лечение, назначенное врачом.
Три помощника для почек
Уменьшают отечность, обладают мочегонным и противовоспалительным действием:
● настой плодов шиповника без косточек (5–6 ягод растолочь, залить 1 стаканом кипятка);
● настой из сушеной кожуры яблок (1 стакан выпить в течение дня в 3–4 приема);
● отвар листьев брусники (2 столовые ложки на 1 стакан воды).
Льняное семя. Отвар из семян льна – отличное профилактическое средство против почечных недугов. В кипящую воду насыпьте 1 столовую ложку семян и прокипятите в течение 5 минут, потом охладите. Пейте по 0,5 стакана два раза в день в течение 5–7 дней. Чтобы улучшить вкус отвара, можно добавить сок лимона или мед.
Березовый отвар. Залейте 3 столовые ложки измельченных сухих или свежих листьев березы 0,5 л горячей воды, прокипятите в течение 10 минут, дайте настояться и процедите. Пейте по ¼ стакана 3 раза в день во время еды. Отвар препятствует образованию камней, это хорошее мочегонное средство.
Почечный чай. Возьмите в равных пропорциях сухую петрушку, веточки можжевельника, кукурузные рыльца, толокнянку. Одну столовую ложку смеси трав залейте стаканом кипятка и настаивайте в термосе 2 часа. Пейте как чай. Настой обладает сильным мочегонным свойством.
Корни петрушки. 2 корня петрушки среднего размера вымойте, порежьте, залейте 1 литром молока, разбавленного пополам с водой. Доведите до кипения, затем остудите и пейте по 0,5 стакана два раза в день в течение недели. Затем сделайте перерыв не меньше чем на месяц. Это средство избавит от отеков.
Настой из арбузных корок. Чтобы приготовить замечательное мочегонное средство – арбузный настой, корки нужно нарезать кусочками размером 2х2 см, высушить в тени или в духовом шкафу. Высушенные корки измельчите, залейте водой в пропорции 1:1, кипятите на медленном огне 30 минут, охладите. Пейте по 1–2 стакана 3–5 раз в день до еды.
Сладкая редька. Смешайте сок редьки пополам с медом. Принимайте по 1 чайной ложке 3 раза в день за 30 минут до еды. Это средство используется в качестве дополнения к лекарствам при мочекаменной болезни.
Сок сельдерея. Для профилактики воспалительных заболеваний почек принимают сок сельдерея 3 раза в день по 2 чайные ложки до еды. Вместо сока можно использовать отвар семян сельдерея. 2 чайные ложки семян заваривают 1 стаканом кипятка, кипятят полчаса, пьют по 3 ст. ложки 2 раза в день.
Китайский ревень и золотарник могут улучшить функционирование почек
Травники считают золотарник тоником для почек, который улучшает их работу и тонус, в то время как китайский ревень может защитить ваши органы от повреждений.
Но прибегая к рецептам народной медицины, не стоит забывать держать в курсе своего доктора. Особенно важен этот момент для тех, кто страдает какими-либо хроническими заболеваниями. Препараты натуропатии могут быть столь же действенны, как и традиционные лекарства, и у них тоже бывают побочные эффекты. Поэтому выбирать состав и дозу должен только лечащий доктор.
А как вы заботитесь о здоровье почек?
Нашли нарушение? Пожаловаться на содержание
Интересно
Мы то, что мы пьем?
Многие уверены, что камни в почках могут появиться из-за чрезмерного увлечения минеральными водами или слишком жесткой воды. Это заблуждение. Организм здорового человека является саморегулирующейся биологической системой, и, если даже человек будет выпивать весь объем суточной жидкости в виде минеральной воды, мочекаменная болезнь не возникнет. Однако минеральная вода, как и любое лекарственное средство, должна употребляться по показаниям и суточное ее потребление не должно превышать 1 л. Что касается жесткой воды, она также не приводит к образованию камней. Слишком жесткая вода вредна по ряду других причин, поэтому пейте ее в кипяченом виде.
Как проявляют себя заболевания почек?
Фото: Depositphotos
Коварство заболеваний почек в том, что их симптомы не специфические и проявляются довольно поздно. Прежде чем они станут заметными, почки могут потерять 90% своей функции.
Общие симптомы заболеваний, среди которых тошнота, изменение вкуса, потеря аппетита, усталость и зуд, отражают накопление в организме токсинов, которые исправно выводятся здоровыми почками. Значительно реже пациенты обращаются к врачу из-за отёка, наличия в моче крови или белка (моча слишком пенится).
Дошли до точки
Когда почки уже не работают, что лучше: гемодиализ или пересадка? Алексей Качеров, Тверь В России в настоящее время среди всех больных с ХПН 2/3 проводят гемодиализ, 1/4 перенесли трансплантацию, остальные находятся на перитонеальном диализе. Конечно, трансплантация лучше. Это полноценное восполнение утраченного органа. Гемодиализ – это лишь устранение жизненно опасных нарушений. Но из-за проблем с донорством органов в России трансплантация ещё не достигла нужного масштаба. К тому же для пересадки органа есть определённые противопоказания: возраст, сопутствующие болезни. У гемодиализа меньше противопоказаний. Но в ряде случаев страдает качество жизни, ведь больному нужно трижды в неделю по 4 часа проводить в больнице. Однако с появлением перитонеального диализа эта процедура стала более комфортной, её можно проводить на дому. В Европе количество пациентов, которым проводят лечение, замещающее недостаточную фунцию почек (гемо- и перитонеальный диализ, трансплантация), – 1 тыс. человек на 1 млн населения. У нас – меньше. Ещё несколько лет назад обеспеченность лечением у нас была втрое ниже, чем в Европе. Сейчас эта разница постепенно сокращается, особенно в Москве и Питере. Но вот парадокс, в регионах есть диализные центры, где многие койки пустуют. Не хватает больных! Но не потому, что люди стали меньше болеть, а потому, что болезнь плохо выявляется. Поэтому очень важно, чтобы у кардиологов, эндокринологов и терапевтов была такая настороженность и чтобы люди с хроническими заболеваниями и те, кто старше 65 лет, обязательно регулярно сдавали анализы, которые показывают состояние почек.
Вам также понравится — ОБЛЕПИХОВОЕ МАСЛО СВОИМИ РУКАМИ
Особенности донорства и трансплантации почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Методы лечения, применяемые современной медициной, позволяют избавлять людей от таких заболеваний, которые кажутся неизлечимыми. При этом в самых тяжелых случаях проводится трансплантация внутренних органов. Эта операция позволяет сохранить жизнь многим больным людям. К примеру, трансплантация костного мозга дарит шанс на жизнь людям с онкологическими заболеваниями.
Достижения в области трансплантологии позволяют пересаживать кожу, волосы и различные внутренние органы, например, сердце, печень, легкое или почку. При этом наиболее часто производится трансплантация костного мозга и почки.
Почки – это парный орган. Если выходит из строя одна почка, ее функции берет на себя другая. По сути, человек может полноценно жить с одной почкой. Однако существуют различные заболевания, при которых оба органа теряют работоспособность, например, почечная недостаточность. И здесь может помочь только трансплантация.
В связи с этим возникает множество вопросов, касающихся того, откуда берется донорская почка, кто может выступить в роли донора, каким требованиям он должен соответствовать, и в чем опасность донорства.
Условия донорства
Прежде чем переходить к рассмотрению условий трансплантации, необходимо ознакомиться с некоторыми определениями.
Донором может выступить как живой человек, так и недавно умерший. Живыми донорами чаще всего выступают близкие люди, например, родители, желающие спасти жизнь своего ребенка. Однако ими могут стать и незнакомые люди, готовые пожертвовать свой орган ради спасения жизни другого человека.
Донором называют человека, у которого изымается орган для трансплантации. А человека, которому его пересаживают, называют реципиентом. На территории России к донорам предъявляются следующие требования:
- возраст старше 18 лет;
- отсутствие инфекционных заболеваний, в том числе ВИЧ;
- отсутствие заболеваний сердечно-сосудистой системы.
При отсутствии всех противопоказаний донора допускают к обследованию, в ходе которого проверяется его тканевая совместимость с реципиентом.
Как проводится обследование
Человек, желающий стать донором, проходит обследование в центре трансплантологии. Обследование проводится в несколько этапов.
На начальном этапе определяется совместимость реципиента и донора посредством системы HLA (английская аббревиатура, которая переводится как человеческие лейкоцитарные антигены или система тканевой совместимости человека). Данный анализ позволяет выяснить, способны ли ткани донора прижиться в организме больного. Если результат оказывается положительным, донор допускается к следующему этапу обследования.
В последующем специалисты определяют пригодность человека к донорству. Для этого проводятся следующие диагностические мероприятия:
- исследование органов брюшной полости;
- эхокардиография сердца;
- рентгенографическое исследование органов грудной клетки.
Также проводится лабораторное исследование крови потенциального донора. А после получения результатов собирается консилиум врачей, в состав которого входят терапевт, хирург и множество других узких специалистов. Именно они определяют, насколько потенциальный донор соответствует выдвигаемым к нему требованиям. Очень важно, чтобы потенциальный донор с реципиентом имел схожее строение тела, рост и вес.
Важно! В России запрещена продажа внутренних органов. Поэтому пожертвовать ими можно на добровольной основе, не рассчитывая на материальное вознаграждение. Получение денег за изъятый орган уголовно наказуемо.
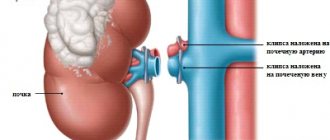
Процедура доставки донорской почки
В большинстве случаев донор и реципиент находятся в разных местах. Донор может проживать в другом городе или даже в другой стране. Однако расстояние не является серьезным препятствием на пути к спасению чужой жизни.
В этом случае изъятый орган консервируется, что позволяет значительно продлить его жизнеспособность. Для начала донорскую почку нужно отмыть от остатков крови, а затем поместить в пакет с консервирующим раствором, который пропускается через ее сосуды. Этот процесс называется перфузией. Основной целью консервации является замедление обменных процессов, что позволяет сохранить целостность органа до самого момента трансплантации.
Перед осуществлением транспортировки пакет с почкой помещается в другой пакет, который заполняется стерильной снежной массой. А затем оба пакета помещаются в третий пакет, который заполняется холодным физраствором. Таким образом специалистам удается поддерживать температуру органа на отметке 4°С, что позволяет сохранять жизнедеятельность почки на протяжении трех суток.
Особенности проведения операции
Проведение всех этапов обследования занимает не больше недели. А сама операция, называемая нефрэктомией, длится около 2-х или 3-х часов. В последние годы для изъятия донорской почки применяется малоинвазивный метод хирургического вмешательства – лапароскопия. Таким образом, удается уменьшить срок госпитализации и реабилитации донора, а также ускорить время его возвращения к полноценной жизни.
Процедура изъятия донорской почки записывается на видеокамеру, что в последующем позволяет избежать спорных ситуаций. Операция проводится под общим наркозом. После его подачи бригада хирургов открывает доступ к органу, извлекает его, а затем ушивает операционную рану.
После операции донор почки помещается в отделение интенсивной терапии, где проводит не менее суток. В это время специалисты проводят непрерывный мониторинг жизнедеятельности его внутренних органов.
Далее его переводят в общее отделение, где он проходит первичный этап реабилитации, продолжительность которого в среднем составляет около 3-х недель. Период вторичной реабилитации наступает после выписки из стационара. Его продолжительность зависит от общего состояния человека и может продолжаться от 6 месяцев до 1 года.
Последствия донорства
Донорство – это возможность подарить жизнь другому человеку. Трансплантацией органов и тканей, в том числе костного мозга, почек, печени и сердца, занимаются как государственные медицинские учреждения, так и частные клиники. И в каждой из них потенциального донора должны предупредить о возможных последствиях такого альтруистического шага.
Каждый потенциальный донор должен помнить о следующем:
Народный способ очищения почек! По этому рецепту лечились наши бабушки…
Очистить почки легко! Нужно во время еды добавить…
- продолжительность жизни после изъятия почки уменьшается в среднем на 10-15 лет;
- человек будет вынужден на протяжении всей жизни вести здоровый образ жизни, придерживаясь правильного питания, отказавшись от употребления алкоголя и никотина;
- в течение продолжительного времени придется беречь свой организм от физических и психологических перегрузок;
- при формировании доступа к почке нередко приходится удалять несколько ребер;
- в месте хирургического вмешательства остается шрам длиной до 20 см.
Нельзя исключать и риск смертности. Он хоть и невелик, но существует. Как свидетельствует статистика, 12 доноров из каждых 10 тысяч погибает после операции. Основной причиной смерти является тромбоэмболия легочной артерии.
Можно ли продать почку
Операции, связанные с пересадкой костного мозга, почки и других органов, в России проводятся бесплатно. Однако все нуждающиеся в трансплантации ставятся в общую очередь, где в ожидании заветной почки многие люди умирают от почечной недостаточности.
Впрочем, найти того, кому нужна почка, совсем несложно. Нуждающихся в донорских органах очень много. И не все из них способны дождаться своей очереди в получении бесплатной почки. Кроме этого, среди нуждающихся людей много таких, кто готов за шанс выжить заплатить любые деньги.
Следует помнить, что получить вознаграждение за свой орган можно, однако данная процедура государством не регулируется. А это значит, что потенциальный донор должен понимать все риски, которые на себя берет. Гарантировать получение вознаграждения никто не сможет.
Стоимость донорской почки варьируется от $30 тысяч до $100 тысяч. А найти покупателя можно, воспользовавшись следующими схемами:
- потенциальный донор может самостоятельно обратиться к больному, либо к его родственникам;
- отыскать нуждающегося в пересадке органа можно через посредников, в том числе через частные клиники.
Заключение
Многих людей толкает на продажу внутренних органов чувство безнадежности и финансовой неустойчивости. Безусловно, человек способен прожить с одной почкой, соблюдая меры предосторожности, и ведя здоровый образ жизни. Однако не стоит жертвовать своим здоровьем ради обогащения.
Следует помнить, что лишившись одной почки, можно раз и навсегда испортить собственное здоровье. И тогда полученное вознаграждение придется тратить на лекарства, с помощью которых можно будет в течение определенного времени поддерживать жизнедеятельность собственного организма.
Рискнуть жизнь и здоровьем можно только ради самых близких и дорогих людей. Только ради спасения их жизни есть смысл рисковать своей. Но и в этом случае нужно сто раз подумать, прежде чем решаться на донорство, чтобы не жалеть об этом в будущем.