Термином лейкоцитурия обозначают состояние, при котором наблюдается увеличение количества лейкоцитарных клеток в анализе мочи. Данное состояние не является вариантом физиологической нормы, поэтому лабораторную методику определения лейкоцитов в моче используют в качестве информативного метода, позволяющего выявить те или иные заболевания, инфекционной и неинфекционной природы. Если в результатах проведенного анализа урины была обнаружена лейкоцитурия, то данный критерий указывает на развитие воспалительного процесса в организме.
Причины лейкоцитурии
Лейкоцитурия обычно возникает при воспалительных процессах в таких органах:
- Мочевой пузырь. В данном случае у пациента цистит. Инфекционная форма развивается из-за попадания в орган хламидий, уреплазмы, кишечной палочки, грибков кандида. Кроме того, развитию такого недуга способствуют проблемы с кровообращением в области малого таза из-за частого пребывания в сидячем состоянии, сахарного диабета, менопаузы, тесного нижнего белья, частых запоров и ухудшения иммунитета.
- Почечная лоханка. В этом случае у человека пиелонефрит. Воспалительные процессы могут быть вызваны кишечной и синегнойной палочкой, стафилококками, энтерококками, протеями. Они проникают в почку из очага инфекции гематогенным способом, хотя возможен и нисходящий пиелонефрит, когда инфекции переходит из мочевыводящей путей или мочеточника.
- Интерстициальная ткань почек. В этом случае у больного интерстициальный нефрит. Причиной может быть вирусная или бактериальная инфекция, аутоиммунная реакция, токсико-аллергические процессы.
Кроме того, лейкоцитурия выявляется при простатите, туберкулезе почек и мочевого пузыря, мочекаменном заболевании и прочих урологических недугах. Пиурия (так называется выраженная форма лейкоцитурии) обнаруживается при пиелонефрите гнойного типа и гидронефрозе.
Незначительная форма отклонения обычно присутствует при почечной недостаточности (хронической), нефротическом синдроме, ранней стадии гломерулонефрита, глистной инвазии, аллергии, лихорадке. Лейкоцитурию могут вызвать такие препараты как Канамицин, Ампициллин, Аспирин.
У беременных женщин наличие гноя в моче бывает из-за инфекционных процессов в почках, мочевыводящих каналах, влагалище. У детей лейкоцитурия часто ложная. Она вызвана несоблюдением личной гигиены.
О ЧЕМ МОГУТ СКАЗАТЬ ЛЕЙКОЦИТЫ
Лейкоцитурия по происхождению может быть экстрапочечной ― при патологии мочевыводящей или (у мужчин) половой системы и почечной ― при повреждении клубочков и канальцев. На нефронный источник лейкоцитов указывает присутствие в моче лейкоцитарных или лейкоцитарно-эпителиальных цилиндров.
Провести топическую диагностику позволяет трехстаканная проба Томпсона.
трехстаканная проба Томпсона
Причиной незначительной (до 40 в поле зрения) либо умеренной (50–100) лейкоцитурии может быть дебют острого гломерулонефрита, часто — хроническая почечная недостаточность, нефротический синдром.
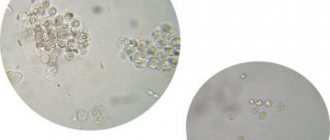
Умеренное повышение числа лейкоцитов может иметь асептический характер. Тогда как пиурия — мутная моча, лейкоциты покрывают все поле зрения или образовывают скопления — почти во всех случаях имеет инфекционный генез (апостематозный нефрит, прорыв граничных абсцессов, гнойное воспаление мочевых путей).
Особенности лейкоцитарного профиля мочи определяются этиологией и патогенезом заболеваний, ведущих к развитию лейкоцитурии.
Полиморфноядерные нейтрофилы сопровождают гломеруло-, пиелонефриты, воспалительные заболевания мочевыводящих путей, хроническую почечную недостаточность, хронический простатит.
Лимфоциты (абактериальное или аутоиммунное поражение) характерны для первичного и волчаночного гломерулонефрита, интерстициального нефрита, амилоидоза, рака почки, хронической реакции «хозяин против трансплантата».
Эозинофилы (>1% в моче) встречаются при остром интерстициальном нефрите лекарственного (аллергического) происхождения, холестериновой эмболии почек, острых реакциях «хозяин против трансплантата»; возможны при остром тубулярном некрозе, гломерулонефрите, диабетической нефропатии, инфекции мочевыводящих путей, поликистозе, тромбоэмболии почек.
При стойком повышении в моче количества лейкоцитов на фоне низких значений рН следует исключить туберкулезное поражение почек.
«Активные» лейкоциты характерны преимущественно для острого воспаления почечной ткани. Однако метод их выявления, как и провокационные тесты на выявление скрытой лейкоцитурии, в настоящее время практически не применяются. Заменой может служить метод тест-полоски, в основе которого лежит активный ответ лейкоцитов (уровень эстеразы) на бактериальный возбудитель.
Лейкоцитурия без бактериурии может наблюдаться при:
- высокой температуре тела (не связанной с заболеванием почек),
- беременности,
- применении глюкокортикоидов, аллопуринола, ацетилсалициловой кислоты, солей железа, леводопы, после физической нагрузки,
- антибиотикотерапии (ампициллин, метициллин, канамицин),
- при интерстициальном нефрите,
- простатите,
- реакции «хозяин против трансплантата».
Одновременное выявление лейкоцитурии и бактериурии (>104 КОЕ/мл) играет важную роль в диагностике воспалительных заболеваний почек и мочевыводящих путей даже в отсутствие симптоматики.
Виды лейкоцитурии
Выделяют истинную и ложную лейкоцитурию. Первая характеризуется образованием лейкоцитов непосредственно в мочевыводящей системе, а вторая – из-за попадания выделений из половых органов в мочу.
В зависимости от возбудителя патология бывает инфекционной и неинфекционной. Если количество лейкоцитов повышено, но при этом бактерии отсутствуют в моче, то такая лейкоцитурия считается стерильной (асептической).
В зависимости от типа выявленных клеточных структур выделяют нейтрофильную, мононуклеарную, эозинофильную и лимфоцитарную форму патологии. По количественному показателю она бывает незначительной (до 40 клеток в поле зрения), умеренной (до 100 единиц) и выраженной (все пространство покрыто лейкоцитами).
Лейкоцитурия в моче — что это значит
Лейкоцитурия — наиболее часто встречающееся отклонение при проведении лабораторных исследований. Такой результат означает повышение уровня лейкоцитов в моче, правда, существует четкая граница между нормой и патологией — если в поле зрения лаборанта попадает максимум 6 лейкоцитов, то речь идет о норме. Превышение этого показателя даже на единицу — повод провести дополнительные обследования пациента, чтобы выяснить причину лейкоцитурию.
Почему в моче повышается уровень лейкоцитов? Механизм объясняется просто: если в органах мочевыводящей системы и в близлежащих органах протекает воспалительный процесс, то лейкоциты будут в большом количестве присутствовать в моче.
По Международной классификации болезней (МКБ 10) рассматриваемое состояние имеет код 39.0.
Симптомы
При патологическом увеличении лейкоцитов появляется дискомфорт и боль при мочеиспускании. Сама жидкость имеет мутный оттенок, в ней четко видны белесые хлопья из гноя.
Вторичными симптомами являются:
Выделяют симптомы, которые свидетельствуют о наличии инфекций в мочеиспускательных каналах. К уже перечисленным можно добавить боли и дискомфорт в нижней части живота и паха, дизурия (затруднительное или учащенное мочеиспускание), неприятный запах мочи.
Диагностика
Для диагностики используют 2 основных способа – метод двухстаканной и трехстаканной пробы. В первом случае при сборе мочи жидкость сразу разделяют на 2 части. Если увеличено количество лейкоцитов в первой части, то воспалительные процессы развиваются в мочеиспускательном канале либо простате, а если во второй порции, то это связано с почками, мочевым пузырем или мочеточниками.
Что касается метода трехстаканной пробы, то в данном случае моча делится на 3 порции. Если гнойные скопления присутствуют в первой, то это начальная стадия пиурии, в последней – конечная. Если осадок есть во всех порция, то это проявление полной пиурии.
Для сбора мочи известны такие способы:
Кроме того врач исследует не только количество мочи и осадка в ней, но и окрас, размеры лейкоцитов (они могут быть больше нормы в 2-3 раза и иметь голубой окрас). Дополнительно проводится УЗИ мочевого пузыря и почек.
Как собирать мочу у грудничков
Собрать урину маленького ребенка не так просто, как может показаться на первый взгляд. Этот процесс может сопровождаться многими ошибками, особенно, если родители молоды и не знают, как правильно собирать анализы своего малыша. Нередко применяются неприемлемые способы, из-за чего результаты анализов совершенно неутешительны и заставляют думать родителей, что с их ребенком что-то не в порядке. Давайте рассмотрим все возможные способы сбора урины и разберемся, почему же некоторые из них – совершенно недопустимо применять.
- Выжимание пеленки или памперса. Да-да, многим этот способ может показаться странным. Но есть также и множество родителей, которые не придумывают ничего лучшего, нежели такое выжимание. Итак, данный метод – совершенно непригоден, поэтому забудьте о нем навсегда! Дело в том, что подгузники наполнены гелем, который впитывает всю поступающую влагу. И даже если ваши попытки отжимания закончатся удачей, собрать вам удастся не урину малыша, а растворенный гель. С пеленкой – та же ситуация: проходя через материю, урина фильтруется и многие компоненты на анализы не попадают. О какой правильности анализов может идти речь? Они наверняка покажут, что у грудничка много лейкоцитов в моче.
- Переливание из горшка. Еще один ошибочный вариант. Конечно, если вы пользуетесь старым эмалированным горшком, его можно прокипятить перед тем, как собирать урину. Но большинство ночных ваз сегодня – пластиковые, и продезинфицировать их должным образом не представляется возможности. А даже если вы его хорошо вымоете, анализы все равно покажут не лучшие результаты.
- Использование баночки. Этот вариант более приемлем. Но перед тем, как собрать урину, такую посуду следует хорошенько вымыть, прокипятить, или обдать несколько раз кипятком, после чего – тщательно просушить.
- Использование мочесборника. Это самый удобный и приемлемый способ сбора анализов у грудных деток. Однако и у него есть некоторые недостатки. Такие мочесборники представлены в виде полиэтиленовых пакетов, которые имеют каплевидную форму отверстия и клеящееся вещество, которое дает возможность прицепить мочесборник куда необходимо. Перед тем, как им воспользоваться, малыша следует хорошенько подмыть. Самое главное – нельзя оставлять мочесборник на теле ребенка на все ночь, ведь за это время малыш помочится не один раз, что намного усложнит постановку правильного диагноза. Ну и, конечно, нельзя исключать тот факт, что мочесборник может просто напросто отклеиться, да и малышу он наверняка может мешать, поэтому не исключено, что он сам снимет его. Поэтому, пользуясь такими приспособлениями, будьте внимательны, старайтесь следить за ребенком, пока он не сделает свои дела, а потом тут же отсоединяйте пакетик.
Лечение лейкоцитурии
Как только будет обнаружена патология, требуется провести детальную диагностику организма человека, чтобы определить основную болезнь. После того, как будет дифференцирована разновидность лейкоцитурии, доктор разработает стратегию лечения.
Если она вызвана инфекциями, то проводится антибактериальная терапия, то есть используют антибиотики. Как правило, применяют препараты из цефалоспориновой группы. Еще подойдут антибиотики пенициллинового типа и фторхинолоны. Кроме того, пациенту назначают ферментативные средства, которые способствуют уменьшению риска развития побочных эффектов. Если наличие гноя в моче вызвано урогенитальными патологиями, при которых обнаружены уреоплазмы или хламидии, то назначаются лекарства тетрациклинового ряда.
Беременным женщинам назначают только цефалоспорины нового поколения, так как они не имеют серьезных побочных эффектов и относительно безопасны для организма женщины и плода.
Если лейкоцитурия асептическая, то лечение будет местным. Доктор назначает антисептики. Их применяют для спринцевания и орошения. Еще больным рекомендуется применять иммуномодуляторы, аскорбиновую кислоту и витамины группы В. Обязательно нужно соблюдать правила личной гигиены.
Чтобы уменьшить вероятность появления повторной лейкоцитурии, требуется проводить еще раз терапию: назначают антибиотики на 7 дней в целях профилактики. Как правило, это проводится через месяц после основного лечения.
Как отличить норму от патологии?
По определению нормальных границ количества лейкоцитов нет единого мнения.
Одни исследователи доказывают, что нормальным нужно считать:
- для девочек до 10 клеток;
- для мальчиков – до 6.
Другие настаивают на приближении этой цифры к нулю у здорового человека, но допускают:
- для мальчиков – 0–2;
- девочек – 0–3.
При диатезе у ребенка лейкоцитурия может вырасти до 5–7. Верхней границей для женщин считается – 8 в поле зрения, для мужчин – 6 (по другим данным соответственно 6 и 3).
Появление лейкоцитурии без патологии объясняется:
- способностью небольшого количества клеток проникать сквозь стенку сосудов и поступать в мочу;
- наличием клеток-наблюдателей за состоянием защиты органа;
- у малышей повышенной пропускной способностью клубочковых мембран из-за функциональной недоразвитости.
Повышенные нормативы у девочек и женщин определяются анатомическими особенностями. Выходное отверстие уретры у них лежит близко к анальному отверстию, поэтому всегда сохраняется возможность попадания кишечной флоры и требует дополнительной защиты.
В диагностике нельзя опираться на отсутствие характерных симптомов заболеваний, ведь возможно скрытое течение, когда человек чувствует себя совершенно здоровым. Появление бессимптомной лейкоцитурии значит, что необходимо доказать отсутствие патологических изменений дополнительными исследованиями.