Гломерулосклероз
Гломерулосклероз представляет собой склеротические процессы в почечных клубочках. Эта патология не считается самостоятельной, а возникает на фоне других патологических процессов, протекающих в организме. Зачастую гломерулосклероз является неотъемлемым спутником нефротического синдрома и сопровождается гипертензией и недостаточностью почек.
Проявляется подобный патологический синдром формированием рубцов или отложений, что в дальнейшем приводит к неизбежному повреждению клубочкового аппарата. Гломерулы или клубочки представляют собой трубчатые фильтры, которые очищают кровь и выводят лишнее в мочу.
Фокальный сегментарный гломерулосклероз: симптомы, диагностика, лечение, прогноз
Фокальный сегментарный гломерулосклероз (ФСГС) является ведущей причиной заболевания почек во всем мире.
Предполагаемая этиология первичного ФСГС является плазменным фактором с реактивностью на иммуносупрессивную терапию и риском рецидива после трансплантации почки.
Адаптивный ФСГС связан с чрезмерной нагрузкой нефрона из-за увеличенного размера тела, уменьшенной емкости нефрона или одиночной клубочковой гиперфильтрации, связанной с некоторыми заболеваниями.
Введение
Фокальный сегментарный гломерулосклероз является ведущей клубочковой причиной почечной недостаточности. Он ссылается на гистологическую картину, которая характеризует 6 возможных основных этиологий, деля общую тему ушиба и истощения подоцитов.
Диагностика фокально-сегментарного гломерулосклероза полагается на интеграцию клинической истории (семейные заболевания, история рождения, пикового веса и массы тела, пользы лекарства), клинических заключений лаборатории (сыворотки альбумина, протеина мочи, и вирусных серологий) и ренальной гистопатологии. Протеинурия может находиться в нефротическом или субнефротическом диапазоне. Решающее значение имеет устранение других системных заболеваний или первичных патологий почек, которые могут привести к аналогичному представлению.
Эпидемиология и глобальное бремя
Распространенность фокального сегментарного гломерулосклероза, по сравнению с другими диагнозами подобных заболеваний, растет во всем мире. Однако абсолютную частоту и распространенность трудно установить, учитывая большие глобальные различия в показаниях, доступности и патологической поддержке биопсии почек.
Был проведен обзор опубликованной литературы по всему миру, который показывает, что ежегодные показатели заболеваемости составляют от 0,2 до 1,8 на 100 000 населения в год. Средний показатель заболеваемости составлял 2,7 пациента на миллион. Существует значительная расово-этническая предрасположенность. Кроме того, симптомы почечной недостаточности у женщин проявляются слабее, чем у мужчин.
Типология
Классификация фокального сегментарного гломерулосклероза многогранна. Она включает патофизиологические, гистологические и генетические аспекты. Первоначально ФСГС делили на первичную (идиопатическую) и вторичную формы. К последней можно отнести семейные (генетические), вирусассоциированные, лекарственно-индуцированные формы.
Клинические рекомендации фокально-сегментарного гломерулосклероза могут относиться к гистологическому варианту, прежде всего к глюкокортикоидной реактивности поражения кончика и агрессивному, неумолимому характеру коллапсирующих вариантов.
6 клинических форм
Объединяя генетическую восприимчивость, патофизиологические факторы, клинический анамнез и ответ на терапию целесообразно сгруппировать ФСГС в шесть клинических форм. Они включают в себя:
- первичную;
- адаптивную;
- высоко-генетическую;
- вирусно-опосредованную;
- лекарство-связанную;
- APOL1-связанную.
Минимальные симптомы гломерулонефрита у взрослых проявляются отсутствием тубулоинтерзитального рубцевания. Поражение кончика представляет собой фокальную адгезию клубочкового пучка к капсуле Боумена вблизи проксимального взлета канальца.
Наиболее характерным вариантом является коллапсирующий. Конкретный пример можно оценить в установке эндотелиальных тубуло ретикулярных включений, наблюдаемых при ультраструктурном анализе.
Они могут наблюдаться в высоких состояниях интерферонов, включая вирусную инфекцию.
Минимальное изменение заболевания и поражение наконечника являются наиболее отзывчивыми и наименее прогрессирующими, и коллапсирующими гломерулопатиями, устойчивыми к терапии и быстро прогрессирующими.
Признаки, указывающие на недуг
Признаки и симптомы гломерулонефрита у взрослых зависят от наличия острой или хронической формы. Они включают:
- Розовая или коричнево-окрашенная моча из-за повышенного количества эритроцитов (гематурия).
- Пенистая моча из-за избытка белка (протеинурия).
- Высокое кровяное давление (гипертония).
- Удержание жидкости (отек). Проявляется на лице, руках, ногах и животе.
Отдельно выделяются симптомы почечной недостаточности у женщин:
- Уменьшенный выход мочи.
- Задержка жидкости, вызывающая отеки ног.
- Одышка.
- Усталость.
- Спутанное сознание.
- Тошнота.
- Слабость.
- Нерегулярное сердцебиение.
- Боль в районе почек.
- Обморок или кома в тяжелых случаях.
Самый верный способ выявить ФСГС
Первое, что нужно сделать, – это анализ мочи для почек. Он включает в себя два теста:
- Отношение альбумина к креатинину. Слишком много альбумина в моче – ранний признак повреждения почек. Три положительных результата в течение трех месяцев или более является признаком заболевания.
- Скорость клубочковой фильтрации. Кровь проверяется на отходы под названием креатинин. Он поступает из мышечной ткани. Когда почки повреждены, возникают проблемы с удалением креатинина из крови. Результат теста используется в математической формуле с возрастом, расой и полом, чтобы узнать скорость клубочковой фильтрации.
Основные причины
Условия, которые могут привести к воспалению гломерул почек заключаются в:
- Инфекционных заболеваниях. Гломерулонефрит может развиться через 7-14 дней после перенесенных кожных инфекций (импетиго) или стрептококковых инфекций горла. Чтобы бороться с ними, организм вынужден вырабатывать много дополнительных антител, которые способны в конечном итоге поселиться в клубочках, вызывая воспаление.
- Бактериальный эндокардит. Бактерии могут распространяться по кровотоку и поселяться в сердце, вызывая инфекцию одного или нескольких сердечных клапанов. Бактериальный эндокардит связан с гломерулярной болезнью, но связь между ними неясна.
- Вирусная инфекция. Вирус иммунодефицита человека (ВИЧ), гепатит В и С могут вызывать заболевание.
- Волчанка. Может повлиять на многие органы и части тела, включая клетки крови, кожу, почки, сердце, суставы и легкие.
- Синдром Гудпасчера. Это редкое заболевание легких, которое имитирует пневмонию. Оно может вызвать гломерулонефрит и кровотечение в легких.
- Нефропатия. Это первичное гломерулярное заболевание возникает из-за отложений иммуноглобулина в клубочках. Может прогрессировать годами без заметных симптомов.
Дополнительные причины
К дополнительным причинам возникновения заболевания относятся:
- Полиартериит. Эта форма васкулита влияет на малые и средние кровеносные сосуды. Известна как гранулематоз Вегенера.
- Высокое кровяное давление. Функция почек снижается. Они хуже обрабатывают натрий.
- Очаговый сегментарный гломерулосклероз. Характеризуется рассеянным рубцеванием некоторых клубочков. Это состояние может быть результатом другого заболевания или возникать по неизвестной причине.
- Диабетическая болезнь почек (диабетическая нефропатия).
- Синдром Альпорта. Наследственная форма. Также может ухудшить слух или зрение.
- Множественная миелома, рак легких и хронический лимфолейкоз.
Механизм заболевания
Фокальный сегментарный гломерулосклероз – это разнообразный синдром, который возникает после травмы подоцитов по разным причинам. Источники повреждения различны:
- циркулирующие факторы;
- генетические аномалии;
- вирусная инфекция;
- медикаментозное лечение.
По большей части взаимодействие между этими драйверами неясно и сложно. Например, адаптивный ФСГС включает в себя как стресс подоцитов (несоответствие между клубочковой нагрузкой и клубочковой емкостью), так и генетическую восприимчивость.
Повреждение подоцитов от любой из форм ФСГС (или от других клубочковых заболеваний) инициирует процесс, приводящий к острому нефритическому синдрому. Происходит прогрессирующая потеря поврежденных подоцитов в мочевое пространство. Чтобы сбалансировать дефицит, эти клетки компенсируют гипертрофией, покрывая поверхности клубочковых капилляров.
При адаптивной ФСГС гломерулярная гипертрофия возникает в начале процесса заболевания. В других формах клубочковая гипертрофия происходит с прогрессивной потерей нефрона. Это приводит к увеличенным давлениям и течениям в остальных клубочках патента.
В следующих разделах рассматриваются патологические механизмы, терапия и лечение фокально-сегментарного гломерулосклероза.
Первичный ФСГС
Включает в себя генетический, вирусный и лекарство-связанный ФСГС.
Механизм повреждения подоцитов включает циркулирующий фактор, возможно, цитокин, который делает конкретных пациентов восприимчивыми. Это наиболее распространенная форма у подростков и молодых взрослых.
Она обыкновенно связана с протеинурией нефротик-ряда (иногда массивной), уменьшенными уровнями альбумина плазмы и гиперлипидемией.
В настоящее время терапия первичных ФСГС проводится на основе иммуносупрессивных агентов. Это глюкокортикоиды и ингибиторы кальциневрина, которые непосредственно модулируют фенотип подоцитов.
Рецидивирующие ФСГС остаются клинической проблемой. Только одна из 77 первоначальных биопсий почек у пациентов, которые впоследствии имели рецидив, показала перигилярный вариант.
Терапия плазмообменом может вызвать временную ремиссию.
Адаптивный ФСГС
Возникает после периода гиперфильтрации клубочков на уровне нефрона и гипертензии после патофизиологии. Условия, которые связаны с его развитием, включают:
- врожденную цианотическую болезнь сердца;
- серповидноклеточную анемию;
- ожирение;
- злоупотребление андрогенами;
- апноэ во сне;
- высокобелковую диету.
Продолжительность однонефронной клубочковой гиперфильтрации обычно измеряется за десятилетия до того, как прогрессирует гломерулосклероз.
Адаптивный ФСГС приводит к прогрессирующим циклам клубочковой гипертрофии, стрессу и истощению, избыточному отложению внеклеточного матрикса в клубочке.
Особенности почечной биопсии, поддерживающие диагностику, включают большие клубочки, преобладание перигилярных рубцов, демонстрирующих склеротические изменения. Клинические особенности включают в себя обычный сывороточный альбумин, который является необычным в первичном ФСГС.
Генетический ФСГС
Принимает две формы. Некоторые пациенты с определенной генетической предрасположенностью будут развивать заболевание, а другие – нет. Количество генов, связанных с ФСГС, растет с каждым годом, в значительной степени из-за распространения секвенирования всего экзома. На сегодняшний день идентифицировано не менее 38.
Некоторые гены связаны с синдромом, который включает экстраренальные проявления. Это может дать клинический ключ к тому, что у пациента может быть мутация в определенном гене. Другие связаны с характерными изменениями в морфологии базальной мембраны или морфологии митохондрий.
Если в семье ранее не проводилось генетическое тестирование, наиболее эффективным подходом является использование панелей, ориентированных на ранние ФСГС (младенческие и детские). Генетические тестовые ресурсы по всему миру доступны в Национальном центре биотехнологической информации и Национальных институтах здравоохранения.
Источник: https://FB.ru/article/474154/fokalnyiy-segmentarnyiy-glomeruloskleroz-simptomyi-diagnostika-lechenie-prognoz
Причины
К возникновению гломерулосклероза может привести масса причин:
- Хронические печеночные патологии вроде цирроза;
- Почечный атеросклероз, связанный с затвердением почечных артерий;
- Тяжелые форме гломерулонефрита, сопровождающиеся прогрессирующими почечными поражениями;
- Нефротический синдром идиопатической формы;
- Диабет;
- Рефлюкс-нефропатия, для которой характерен обратный заброс мочи из мочепузырных структур в почку;
- Медикаментозная терапия некоторыми препаратами;
- Гипертоническая болезнь.
В некоторых случаях слабо выраженный гломерулосклероз наступает с возрастом. Начиная с 30-летия, почечные функции снижаются на 10% с каждым десятилетием, т. е. в 40 лет почки будут работать на 90%, а в 50 лет – на 80% и т. д. Кроме того, отмечается некоторая склонность к гломерулосклерозу у чернокожих мужчин. У детей отмечается редко.
Признаки, указывающие на недуг
Признаки и симптомы гломерулонефрита у взрослых зависят от наличия острой или хронической формы. Они включают:
- Розовая или коричнево-окрашенная моча из-за повышенного количества эритроцитов (гематурия).
- Пенистая моча из-за избытка белка (протеинурия).
- Высокое кровяное давление (гипертония).
- Удержание жидкости (отек). Проявляется на лице, руках, ногах и животе.
Отдельно выделяются симптомы почечной недостаточности у женщин:
- Уменьшенный выход мочи.
- Задержка жидкости, вызывающая отеки ног.
- Одышка.
- Усталость.
- Спутанное сознание.
- Тошнота.
- Слабость.
- Нерегулярное сердцебиение.
- Боль в районе почек.
- Обморок или кома в тяжелых случаях.
Формы и виды
В зависимости от этиологических и структурных особенностей гломерулосклероз подразделяется на несколько специфических разновидностей:
- Фокально-сегментарный – этот вариант гломерулосклероза встречается в 6-10% пациентов, имеющих хроническую форму гломерулонефрита. Основу данной формы патологии составляет поражение эпителиальных клеточных структур, при котором происходит склерозирование отдельных клубочковых сегментов. Характерными признаками такой формы гломерулосклероза является нефротический синдром, персистирующая протеинурия, гематурия и гипертензия.
- Диабетический – такая форма гломерулосклероза считается наиболее тяжелым осложнением диабета. Чаще встречается у дам. Проявляется повышением давления внутри клубочков, затем присоединяется микроальбуминурия, а потом ярко выраженная протеинурия и нефротический синдром. Терминальная недостаточность формируется примерно через 6-10 лет после проявления протеинурии.
- Фокально-глобальный – склеротические поражения охватывают весь клубочковый аппарат.
- Сегментарный – поражения локализуются на определенном сегменте органа.
- Фокально-очаговый – склеротические процессы в клубочковом аппарате почки носят очаговый характер.
Формы и виды гломерулосклероза
Определение понятия
Гломерулосклероз диабетический называют также диабетической нефропатией и синдромом Киммельстил-Уилсона – это название появилось благодаря двум обнаружившим это поражение почек патологоанатомам. У страдающих диабетом после 20 лет такое заболевание встречается в 20-60% случаев (в разных источниках данные сильно отличаются), причем больше ему подвержены женщины.
В основном гломерулосклероз диабетический развивается у инсулинозависимых диабетиков, а инсулинонезависимые лица страдают им гораздо реже.
Почки покрыты особой тканью – фасцией, служащей защитой от механических повреждений. Под фасцией почки представлены мозговым и корковым веществом. Места, где корковое вещество рассекает мозговую структуру, называют почечными пирамидами. Они похожи на дольки и включают клубочки, называемые гломерулами. Именно гломерулы дали название заболеванию.
Симптомы
Характерными признаками склеротического поражения клубочкового аппарата, в зависимости от его причины, могут выступать:
- Диабетические признаки;
- Клинические проявления печеночных патологий или гепаторенальный синдром;
- Нефропатические признаки – болезненные ощущения в поясничной зоне, спине и пр.;
- Гиперотечность;
- Признаки крови в моче;
- Суточный объем выделяемой мочи резко повышается либо, наоборот, снижается.
Течение патологии может серьезно осложниться протеинурией и нефротическим синдромом, что приводит к повышению частоты рецидивов и учащению смертельных исходов патологии. На видео о причинах и симптомах фокально-сегментарного гломерулосклероза:
Диабетический вариант
Диабетический гломерулосклероз или интеркапиллярный возникает в результате тяжелых вариантов течения сахарного диабета. В медицине этому недугу дали название синдрома Кеммелстила-Уилсона, так звали человека, который первым дал описание этой болезни. Существует и ряд других названий для диабетического гломерулосклероза, например, диабетическая почка, диабетическая нефропатия.
Термин диабетическая нефропатия оправдан, так как не бывает только повреждения капилляров клубочкового аппарата, всегда в этот процесс вовлечены и иные сосуды.
Есть множество гипотез этого синдрома, до конца его причины неизвестны. Наиболее распространенной версией является нарушение обмена веществ, повышение проницаемости базальной мембраны клубочков. Как результат на ней откладывается гиалиновый субстрат, что нарушает функцию клубочков.
Симптомы нефросклероза
Чаще встречается у женщин, особенно имеющих нарушение обмена веществ. Повреждение почек развивается на фоне сбоя в нормальном обменном процессе углевод, жиров, белков. Также играет роль наследственный фактор и аутоиммунные реакции.
Есть общая классификация поражения сосудов диабетического происхождения. Есть начальная стадия, при которой симптомов мало. Далее идет переходная, при ней симптоматика уже ясно видна. И конечная стадия или стадия гломерулосклероза.
По скорости развития нарушений различают медленно прогрессирующий и быстро прогрессирующий варианты. Стоит обратить внимание, что диабетический гломерулосклероз разделяют еще на основе сочетания с патологией сосудов других месторасположений, например, с пиелонефритом.
Ведущим проявлением болезни будет белок в моче, артериальная гипертензия, поражение органов зрения. Симптоматика болезни зависит от того, какая стадия болезни протекает на данный момент. Начальным проявлением будет белок в моче (до 0,33 грамм на литр), он протекает на фоне нормальных показателей фильтрации в клубочках. Если болезнь протекает достаточно длительное время, то в моче определяются и альбумины, и более крупные соединения, содержание белков достигает иногда 25 граммов на литр.
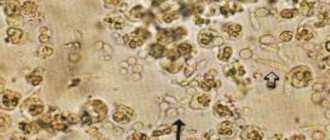
Пиелонефрит часто сопровождается склерозом клубочков почек
Кроме белка в моче, также определяются лейкоциты, цилиндры, бактерии. Патология осадка урины при долгом течении болезни не особа заметна. Цилиндры воскообразные можно обнаружить только при недостаточности почки. Позже развивается воспаление в почке.
Ее функция постепенно снижается, в крови начинают циркулировать азотистые основания, происходит нарушение обмена электролитов и липидов.
Поражение органов зрения встречается в подавляющем большинстве случаев, в сетчатке появляются аневризмы микроскопического размера, может быть кровоизлияние. Если врач находит при осмотре глаза аневризмы, то первое, о чем он думает, это диабет. Ведь это высокоспецифичный признак. При прогрессировании болезни может наступить рубцовая стадия в сетчатки, в последующем происходит ее отслойка.
Когда возникает гломерулосклероз диабетического происхождения, то ведущим симптомом будет гипертония. Она сочетается с поражением глаз, белком в моче. Так, ее можно дифференцировать с гипертонией атеросклеротического характера. Гипертензия появляется из-за активации системы ренин-ангиотензин-альдостерона.
При прогрессировании болезни к общей симптоматике добавляется нефротический синдром. А вот уремия появляется при полной недостаточности почек, она проявляет себя всеми признаками недостаточности почек хронического течения.
Кроме всего вышеперечисленного, поражается сосудистая система сердца, ног, головного мозга. Нередки тромботические явления, могут быть инфаркты, полинейропатические процессы. На конечных этапах болезни присоединяется пиелонефрит.
Гистологическая картина патологии
Наблюдение за пациентом, имеющим диабетический гломерулосклероз, ведут и нефролог, и эндокринолог.
Диагностика
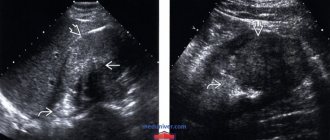
Диагностические исследования сводятся к традиционному ультразвуковому обследованию почек. Также назначаются лабораторные исследования на наличие протеинурии и гематурии, проба Реберга, показывающая скорость фильтрационной деятельности клубочков. Тщательно исследуются почечные и печеночные функции и пр.
Также пациенту назначается обширное исследование почек, рентген и МРТ, лучевая и радиоизотопная диагностика, биопсия и урофлоуметрия, исследования уродинамики и пр.
Лечение
Терапия часто основывается на стероидных препаратах. Обязательным условием лечения является контроль и поддержание нормального давления пациента.
- При отсутствии нефротического синдрома показан прием ингибиторов АПФ, обеспечивающих антипротеинурический эффект и способствующих замедлению прогрессирования ХПН.
- Также пациентам назначается терапия кортикостероидами (Преднизолон).
- Цитостатики воде Циклофосфамида, Хлорбутина при сочетании с препаратами глюкокортикоидной группы в дальнейшем способствуют снижению вероятности рецидива, т. е. обеспечивают стабильность достигнутой ремиссии.
- Также назначается иммуносупрессивная терапия Циклоспорином.
В целом пациентам рекомендуется малобелкая диета, которая положительно сказывается на внутриклубочковой гипертензии. Если же патология сопровождается гипоальбуминемией, то снижение потребления белковой пищи не принесет эффективности.
При наличии нефротического синдрома рекомендован гипохолестериновое питание, рекомендуется употреблять продукты с полиненасыщенными кислотами вроде подсолнечного масла или рыбы.
При проведении почечной трансплантации у большинства пациентов отмечается рецидив гломерулосклероза, поэтому пересадка органа часто не имеет терапевтического смысла.
Диетотерапия
При диабетическом гломерулосклерозе необходимо следовать определенным принципам диетотерапии:
- Питание должно быть гипокалорийным. Это означает существенное снижение доли жиров и углеводов. В основном ограничить надо жиры – до 30-50 грамм в день. Подробнее о низкоуглеводной диете .
- Обеспечить должное потребление белков. Рассчитывается норма по массе тела пациента. В среднем на 1 кг веса за сутки должно приходиться 0,8 грамм белка.
- Если скорость клубочковой фильтрации снижена, то понадобится низкобелковая диета. При этом пациент за сутки должен включать в питание не менее 30-40 грамм белка. Важно, чтобы при этом имела место достаточная калорийность продуктов, иначе у больного может развиться белково-энергетическая недостаточность. Процесс в обязательном порядке должен контролироваться врачом.
- Ограничить потребление пищи, содержащей холестерин. Его необходимо заменить растительным маслом.
- Питание должно быть дробным – в день нужно 5-6 приемов пищи. Это позволяет обеспечить равномерность содержанию сахара в крови в течение суток, так как резкие колебания этого показателя патологически влияют на сосуды.
- Если диабетическому гломерулосклерозу сопутствует артериальная гипертензия, то пациенту необходима малосолевая диета. В сутки он должен потреблять не более 4-5 грамм поваренной соли.
- Ограничение жидкости. При сахарном диабете ее можно пить без ограничений, но сопутствующие проблемы с почками такое разрешение отменяют. От алкоголя и газированных напитков необходимо отказаться совсем.
- Исключение продуктов с мочегонным эффектом. Об этом правиле необходимо помнить, принимая и лекарственные отвары, которые при сахарном диабете разрешены и рекомендованы.
Последствия и прогнозы
Прогнозы при фокально-сегментарном гломерулосклерозе достаточно серьезные, особенно при осложнении в виде нефротического синдрома, который имеет место почти у 70% пациентов. Такой вариант течения болезни рассматривается нефрологами как самый неблагоприятный и не отвечающий на иммунодепрессивный подход к лечению. 5-летняя выживаемость достигает 71-73%.
У таких пациентов уже через 5-8 лет формируется терминальная недостаточность почек, а если наряду с нефротическим синдромом присутствует протеинурия, то недостаточность возникает уже через пару лет. Если же нефротический синдром и гипертонический нефрит отсутствуют, то прогнозы более благоприятные – 10-летняя выживаемость превышает 80%.
Первичный ФСГС
Включает в себя генетический, вирусный и лекарство-связанный ФСГС. Механизм повреждения подоцитов включает циркулирующий фактор, возможно, цитокин, который делает конкретных пациентов восприимчивыми. Это наиболее распространенная форма у подростков и молодых взрослых. Она обыкновенно связана с протеинурией нефротик-ряда (иногда массивной), уменьшенными уровнями альбумина плазмы и гиперлипидемией.
В настоящее время терапия первичных ФСГС проводится на основе иммуносупрессивных агентов. Это глюкокортикоиды и ингибиторы кальциневрина, которые непосредственно модулируют фенотип подоцитов. Рецидивирующие ФСГС остаются клинической проблемой. Только одна из 77 первоначальных биопсий почек у пациентов, которые впоследствии имели рецидив, показала перигилярный вариант. Терапия плазмообменом может вызвать временную ремиссию.