Совокупность специфических симптомов (синдром), которые появляются вследствие нарушения правильного функционирования почек, называют почечной недостаточностью. Такое состояние является тяжёлым, а при стремительном или продолжительном развитии, угрожающим жизни пациента.
Многих пациентов интересуют симптомы и народные средства для лечения почечной недостаточности, чтобы провести терапию дома. Важно понимать, что клиника почечной недостаточности может быть достаточно неспецифична, поэтому важно проконсультироваться со специалистом прежде, чем приступать к приему лекарств или народных средств.
Критерии ХПН
Диагноз ХПН выносится, если у пациента в течение 3 месяцев и более наблюдается один из двух вариантов почечных нарушений:
- Повреждения почек с нарушением их строения и функции, которые определяются лабораторно или инструментальными методами диагностики. При этом СКФ может снижаться или оставаться нормальной.
- Имеется снижение СКФ меньше 60 мл за минуту в сочетании с повреждениями почек или без них. Такой показатель скорости фильтрации соответствует гибели порядка половины нефронов почек.
Что приводит к ХПН
Практически любое хроническое заболевание почек без лечения рано или поздно способно привести к нефросклерозу с отказом почек нормально функционировать. То есть без своевременной терапии такой исход любого почечного заболевания, как ХПН – всего лишь вопрос времени. Однако и сердечнососудистые патологии, эндокринные болезни, системные заболевания могут приводить к недостаточности почечных функций.
- Заболевания почек : хронический гломерулонефрит, хронический тубулоинтерстициальный нефрит, туберкулез почек, гидронефроз, поликистоз почек, нефролитиаз.
- Патологии мочевыводящих путей : мочекаменная болезнь, стриктуры уретры.
- Сердечнососудистые болезни : артериальная гипертензия, атеросклероз, в т.ч. ангиосклероз почечных сосудов.
- Эндокринные патологии : сахарный диабет.
- Системные заболевания : амилоидоз почек, .
Как развивается ХПН
Процесс замещения пораженных клубочков почки рубцовой тканью одновременно сопровождается функциональными компенсаторными изменениями в оставшихся. Поэтому хроническая почечная недостаточность развивается постепенно с прохождением в своем течении нескольких стадий. Основная причина патологических изменений в организме – снижение скорости фильтрации крови в клубочке. Скорость клубочковой фильтрации в норме равняется 100-120 мл за минуту. Косвенный показатель, по которому можно судить о СКФ – креатинин крови.
- Первая стадия ХПН – начальная
При этом скорость клубочковой фильтрации сохраняется на уровне 90 мл за минуту (вариант нормы). Имеются подтвержденные повреждения почек.
- Вторая стадия
Она предполагает повреждение почек с легким снижением СКФ в пределах 89-60. Для пожилых при отсутствии структурных повреждений почек такие показатели считаются нормой.
- Третья стадия
При третьей умеренной стадии СКФ падает до 60-30 мл в минуту. При этом процесс, протекающий в почках, часто скрыт от глаз. Яркой клиники нет. Возможно увеличение объемов выделяемой мочи, умеренное снижение числа эритроцитов и гемоглобина (анемия) и связанные с этим слабость, вялость, снижение работоспособности, бледность кожи и слизистых, ломкость ногтей, выпадение волос, сухость кожи, снижение аппетита. Примерно у половины пациентов появляется повышение артериального давления (в основном диастолического, т.е. нижнего).
- Четвертая стадия
Она называется консервативной, так как может сдерживаться лекарственными препаратами и так же, как первая, не требует очищения крови аппаратными методами (гемодиализа). При этом клубочковая фильтрация удерживается на уровне 15-29 мл за минуту. Появляются клинические признаки почечной недостаточности: выраженная слабость, падение трудоспособности на фоне анемии. Увеличивается объем выделяемой мочи, значительное мочеотделение ночью с частыми ночными позывами (никтурия). Примерно половина пациентов страдает от повышений артериального давления.
- Пятая стадия
Пятой стадией почечной недостаточности досталось название терминальной, т.е. конечной. При снижении клубочковой фильтрации ниже 15 мл за минуту падает количество выделяемой мочи (олигурия) вплоть до ее полного отсутствия в исходе состояния (анурия). Появляются все признаки отравления организма азотистыми шлаками (уремия) на фоне нарушений водно-электролитного равновесия, поражений всех органов и систем (прежде всего, нервной системы, сердечной мышцы). При таком развитии событий жизнь пациента напрямую зависит от диализа крови (очищения ее в обход неработающих почек). Без гемодиализа или пересадки почки больные погибают.
Химический состав мочи у беременных
| Количество мочи за сутки | 800-1500 мл |
| Белок в утренней порции | Отсутствует или следы |
| Белок за сутки | 0-0,300 г/сут |
| Аминокислоты | 0,1-0,3 г/сут |
| Общий азот | 10-20 г/сут |
| Мочевина | 330-580 ммоль/л |
| Мочевая кислота | 2,4-6,0 ммоль/л |
| Креатинин | 53-159 мкмоль/сут |
| Натрий | 135 (100-170) моль/л |
| Калий | 45 (35-60) моль/л |
| Хлор | 135 (100-170) моль/л |
| Уровень средних молекул | 0,3-0,33 ед. |
ПОДРОБНОСТИ: Белок в моче у ребенка – норма. Повышенный белок в моче у ребенка – причины, лечение
Таблица 11
| Общий белок | 70 (60-80) г/л |
| Альбумины | 40 (30-50) г/л |
| Глобулины | 30 (20-40) г/л |
| Альбуминно-глобулиновый коэффициент | 1,3 (1,2-1,4) |
| Натрий | 141 (130-150) ммоль/л |
| Калий | 4,5 (3,6-5,4) ммоль/л |
| Кальций | 2,5 (2,2-2,7) ммоль/л |
| Хлориды | 101 (98-106) ммоль/л |
| Бикарбонаты | 27 (24-33) ммоль/л |
| Глюкоза | 5,3 (4,4-5,8) ммоль/л |
| Билирубин | 8,5-20,5 мкмоль/л |
| Остаточный азот | 0,2-0,4 г/л |
| Мочевина | 2,65-6,84 ммоль/л |
| Креатинин | 44-97 мкмоль/л |
| Мочевая кислота | 0,16-0,4 ммоль/л |
| Холестерин | 4,5 (3,1-7,8) моль/л |
| Уровень средних молекул | 0,22-0,26 ед. |
Симптомы хронической почечной недостаточности
Внешний вид больных
Внешний вид не страдает до стадии, когда значимо снижается клубочковая фильтрация.
- За счет анемии появляется бледность, из-за водно-электролитных нарушений сухость кожи.
- По мере прогрессирования процесса появляется желтушность кожи и слизистых, снижение их упругости.
- Могут появиться спонтанные кровоизлияния и синяки.
- Из-за возникают расчесы.
- Характерны так называемые почечные отеки с одутловатостью лица вплоть до распространенных по типу анасарки.
- Мышцы также теряют тонус, становятся дряблыми, из-за чего нарастает усталость и падает трудоспособность больных.
Поражения нервной системы
Это проявляется апатичностью, расстройствами ночного сна и сонливостью днем. Снижением памяти, способности к обучению. По мере нарастания ХПН появляется выраженная заторможенность и расстройства способностей к запоминанию и мышлению.
Нарушения в периферической части нервной системы сказываются в зябкости конечностей, ощущениях покалывания, ползания мурашек. В дальнейшем присоединяются двигательные расстройства в руках и ногах.
Мочевыделительная функция
Она сначала страдает по типу полиурии (увеличения объема мочи) с преобладанием ночного мочеотделения. Далее ХПН развивается по пути уменьшения объемов мочи и развития отечного синдрома вплоть до полного отсутствия выделения.
Водно-солевой баланс
- солевой дисбаланс проявляется повышенной жаждой, сухостью во рту
- слабостью, потемнением в глазах при резком вставании (из-за потерь натрия)
- избытком калия объясняются мышечные параличи
- нарушения дыхания
- урежение сердцебиений, аритмии, внутрисердечные блокады вплоть до остановки сердца.
На фоне повышения выработкой паращитовидными железами паратгормона появляется высокий уровень фосфора и низкий уровень кальция в крови. Это приводит к размягчению костей, спонтанным переломам, кожному зуду.
Нарушения азотистого баланса
Они обуславливают рост креатинина крови, мочевой кислоты и мочевины, в результате:
- при СКФ меньше 40 мл в минуту развивается энтероколит (поражение тонкой и толстой кишки с болями, вздутием, частым жидким стулом)
- аммиачный запах изо рта
- вторичные суставные поражения по типу подагры.
Сердечнососудистая система
- во-первых, реагирует ростом артериального давления
- во-вторых, поражениями сердца (мышцы – , околосердечной сумки – перикардитом)
- появляются тупые боли в сердце, нарушения сердечного ритма, одышка, отеки на ногах, увеличение печени.
- при неблагоприятном течении миокардита больной может погибнуть на фоне острой сердечной недостаточности.
- перикардит может протекать с накоплением жидкости в околосердечной сумки или выпадением в ней кристаллов мочевой кислоты, что помимо болей и расширения границ сердца, при выслушивании грудной клетки дает характерный (“похоронный”) шум трения перикарда.
Кроветворение
На фоне дефицита выработки почками эритропоэтина замедляется кроветворение. Результатом становится анемия, проявляющаяся очень рано слабостью, вялостью, снижением работоспособности.
Легочные осложнения
характерны для поздних стадий ХПН. Это уремическое легкое – интерстициальный отек и бактериальное воспаление легкого на фоне падения иммунной защиты.
Пищеварительная система
Она реагирует снижением аппетита, тошнотой, рвотой, воспалением слизистой рта и слюнных желез. При уремии появляются эрозивные и язвенные дефекты желудка и кишечника, чреватые кровотечениями. Нередким спутником уремии становится и острый гепатит.
Почечная недостаточность при беременности
Даже физиологически протекающая беременность значительно увеличивает нагрузку на почки. При Хронической болезни почек беременность усугубляет течение патологии и может способствовать ее быстрому прогрессированию. Это связано с тем, что:
- во время беременности возросший почечный кровоток стимулирует перенапряжение почечных клубочков и гибель части из них,
- ухудшение условий для обратного всасывания в канальцах почки солей ведет к потерям высоких объемов белка, который токсичен для почечной ткани,
- повышение работы свертывающей системы крови способствует образованию мелких тромбов в капиллярах почек,
- ухудшение течения артериальной гипертензии на фоне беременности способствует некрозу клубочков.
Чем хуже фильтрация в почках и выше цифры креатинина, тем неблагоприятнее условия для наступления беременности и ее вынашивания. Беременную с ХПН и ее плод подстерегает целый ряд осложнений беременности:
- Артериальная гипертензия
- Нефротический синдром с отеками
- Преэклампсия и эклампсия
- Тяжелая анемия
- и гипоксии плода
- Задержки и пороки развития плода
- и преждевременные роды
- Инфекционные болезни мочевыделительной системы беременной
Для решения вопроса о целесообразности беременности у каждой конкретной пациентки с ХПН привлекаются нефрологи и акушеры-гинекологи. При этом необходимо оценивать риски для пациентки и плода и соотносить их с рисками того, что прогрессирование ХПН с каждым годом уменьшает вероятность наступления новой беременности и ее благополучное разрешение.
Методы лечения
Началом борьбы с ХПН всегда становится регуляция диеты и водно-солевого баланса
- Пациентам рекомендуется питание с ограничением потребления белка в пределах 60 грамм в сутки, преимущественным употреблением растительных белков. При прогрессировании ХПН до 3-5 стадии белок ограничивается до 40-30 г в сутки. При этом несколько повышают долю животных белков, отдавая предпочтение говядине, яйцам и нежирной рыбе. Популярна яично-картофельная диета.
- В это же время ограничивается потребление продуктов, содержащих фосфор (бобовых, грибов, молока, белого хлеба, орехов, какао, риса).
- Избыток калия требует уменьшить употребление черного хлеба, картофеля, бананов, фиников, изюма, петрушки, инжира).
- Больным приходится обходиться питьевым режимом на уровне 2-2,5 л в сутки (включая суп и запивание таблеток) при наличии выраженных отеков или некупируемой артериальной гипертензии.
- Полезно вести пищевой дневник, что облегчает учет белка и микроэлементов в еде.
- Иногда в рацион вводятся специализированные смеси, обогащенные жирами и содержащими фиксированное количество соевых белков и сбалансированные по микроэлементам.
- Пациентам наряду с диетой может быть показан заменитель аминокислот – Кетостерил, который обычно добавляют при СКФ менее 25 мл за минуту.
- Малобелковая диета не показана при истощении, инфекционных осложнениях ХПН, неконтролируемой артериальной гипертензии, при СКФ меньше 5 мл за минуту, повышенном распаде белка, после операций, тяжелом нефротическом синдроме, терминальной уремии с поражениями сердца и нервной системы, плохой переносимости диеты.
- Соль не ограничивают пациентам без выраженной артериальной гипертензии и отеков. При наличии этих синдромов соль ограничивают до 3-5 грамм в сутки.
Энтеросорбенты
Они позволяют несколько снизить тяжесть уремии за счет связывания в кишечнике и выведения азотистых шлаков. Это работает на ранних стадиях ХПН при относительной сохранности клубочковой фильтрации. Используются Полифепан, Энтеродез, Энтеросгель, Активированный уголь, .
Лечение анемии
Для купирования анемии вводят Эритропоэтин, стимулирующий выработку эритроцитов. Ограничением к его применению становится неконтролируемая артериальная гипертензия. Так как на фоне лечения эритропоэтином может возникнуть дефицит железа (особенно у менструирующих женщин) терапию дополняют пероральными препаратами железа (Сорбифер дурулес, Мальтофер и др. см. ).
Нарушение свертываемости крови
Коррекция нарушений свертывания крови проводится Клопидогрелем. Тиклопедином, Аспирином.
Лечение артериальной гипертензии
Препараты для лечения артериальной гипертензии: ингибиторы АПФ (Рамиприлом, Эналаприлом, Лизиноприлом) и сартанами (Валсартаном, Кандесартаном, Лозартаном, Эпрозартаном,Телмизартаном), а также Моксонидином, Фелодипином, Дилтиаземом. в комбинациях с салуретиками (Индапамидом, Арифоном, Фуросемидом, Буметанидом).
Нарушения обмена фосфора и кальция
Его купируют Карбонатом кальция, препятствующим всасывание фосфора. Недостаток кальция – синтетическими препаратами витамина Д.
Коррекция водно-электролитных нарушений
проводится так же, как лечение острой почечной недостаточности. Основное – это избавление пациента от обезвоживания на фоне ограничения в рационе воды и натрия, а также устранение закисления крови, которое чревато выраженными одышкой и слабостью. Вводятся растворы с бикарбонатами и цитратами, Натрия гидрокарбонат. Также используется 5% раствор глюкозы и Трисамин.
Вторичные инфекции при ХПН
Это требует назначения антибиотиков, противовирусных или противогрибковых препаратов.
Гемодиализ
При критичном снижении клубочковой фильтрации очищение крови от веществ азотистого обмена проводят методом гемодиализа, когда шлаки переходят в диализный раствор через мембрану. Чаще всего используется аппарат «искусственная почка”, реже проводится перитонеальный диализ, когда раствор заливается в брюшную полость, а роль мембраны играет брюшина. Гемодиализ при ХПН проводится в режиме хронического.Для этого пауциенты ездят на несколько часов в день в специализированный Центр или стационар. При этом важно своевременно подготовить артерио-венозный шунт, который готовят при СКФ 30-15 мл в минуту. С момента падения СКФ менее 15 мл диализ начинают у детей и пациентов с сахарным диабетом, при СКФ менее 10 мл за минуту диализ проводят у прочих пациентов. Помимо этого показаниями к гемодиализу будут:
- Выраженная интоксикация азотистыми продуктами: тошнота, рвота, энтероколит, нестабильное АД.
- Резистентные к лечению отеки и электролитные нарушения. Отек мозга или отек легкого.
- Выраженное закисление крови.
Противопоказания к гемодиализу:
- нарушения свертываемости
- стойкая выраженная гипотония
- опухоли с метастазами
- декомпенсация сердечнососудистых болезней
- активное инфекционное воспаление
- психическое заболевание.
Пересадка почки
Это кардинальное решение проблемы хронической почечной болезни. После этого пациенту пожизненно приходится использовать цитостатики и гормоны. Встречаются случаи повторных пересадок, если по какой-то причине трансплантат отторгается. Почечная недостаточность при беременности на фоне пересаженной почки не является показанием для прерывания вынашивания. беременность может быть выношена до необходимого срока и разрешается, как правило, кесаревым сечением на 35-37 неделях.
Таким образом, Хроническая болезнь почек, заменившая на сегодня понятие “хроническая почечная недостаточность”, позволяет врачам более своевременно увидеть проблему (часто когда внешние симптомы еще отсутствуют) и отреагировать началом терапии. Адекватное лечение способно продлить или даже спасти пациенту жизнь, улучшить его прогноз и качество жизни.
Беременность – это удивительный период в жизни женщины. Её тело меняется, формируются новые вкусовые пристрастия и привычки. Однако далеко не всегда организм будущей мамочки способен выносить малыша без врачебной помощи. Некоторые серьёзные нарушения в работе мочеполовой системы могут привести к тому, что почки просто перестанут функционировать. Почечная недостаточность при беременности опасная патология, требующая при её диагностировании немедленного вмешательства специалистов. Поэтому в период беременности очень важно внимательно следить за своим здоровьем и регулярно обследоваться.
Как лечить?
Если болят почки при беременности, лечение необходимо проводить после появления первых же симптомов. Для этого подходят лекарственные препараты или народные средства. Нужно находиться под наблюдением врача-нефролога или уролога.
Медикаментозное лечение
Применение медикаментозных средств направлено на уменьшение болевого синдрома и устранение спазмов. Поэтому врач прописывает безопасные препараты – Но-шпа, Папаверин. Если в области почек образовались конкременты, для их выведения назначаются растворяющие их средства – Цистон, Канефрон.
Антибактериальные препараты прописываются только в крайних случаях. Они необходимы для снятия воспалительного процесса и уничтожения патогенных микроорганизмов. Врач назначает антибиотики с пониженной дозировкой, чтобы уменьшить их негативное влияние на плод. Могут быть прописаны Офлоксацин, Амоксициллин, Клафоран и прочие средства.
Для повышения эффективности лекарственной терапии необходимо соблюдать специальную диету. На почки негативно воздействует соленая пища — колбасы, консервированные продукты. Они способствуют застаиванию жидкости в организме, приводят к появлению отеков. Также рекомендуется исключить белковую пищу – бобовые, мясо и рыбу. Необходимо отказаться от шоколада, приправ, петрушки, лука, чеснока. Запрещены спиртные напитки.
Кушать нужно часто и небольшими порциями. Количество выпитой жидкости необходимо ограничить – максимум 1,5 л в сутки. Это супы, вода, чай, кефир. Количество употребляемой соли необходимо снизить или вовсе ее исключить.
Разрешены свежие овощи или приготовленные на пару без соли. Также можно употреблять молочные продукты с небольшой жирностью, яйца, сухофрукты, свежевыжатые соки, мед, чаи, отварное мясо.
Народные методы
Народные средства могут стать отличным дополнением к традиционной терапии. Но перед их применением необходимо посоветоваться с нефрологом. Вот наиболее эффективные методы:
- Средство из корня лопуха. Очень хорошо помогает, если у пациентки наблюдается почечная недостаточность. Корень следует заготовить с лета или приобрести в аптеке. Сухое сырье измельчить в ступке до порошкообразного состояния. 1 ст.л. полученного порошка залить 200 мл кипятка и настаивать 10-12 часов. Процедить, иначе в настое могут оказаться посторонние частички, попадание которых в организм женщины нежелательно. Выпить полученное количество средства за день. Также нужно соблюдать водный режим.
- Гранатовый сок. Он содержит множество полезных микроэлементов, нормализующих функции мочевыделительной системы. В его состав входит калий, который положительно воздействует на почки, улучшает состояние женщины и снимает болевые ощущения. Содержащиеся в гранате пектины выводят из организма вредные вещества. Пить можно только свежевыжатый сок. Принимать его необходимо на протяжении 2 месяцев утром и вечером по 150 мл.
- Кукурузные рыльца. Из них готовятся настои, отвары и экстракты. Они используются для выведения камней из почек. Такое средство мягко воздействует на организм, не имеет противопоказаний, не оказывает негативного воздействия на плод. Для приготовления целебного средства необходимо 3 ст.л. кукурузных рылец литром крутого кипятка. Проварить средство 30 минут, настоять 30 минут и процедить. Пить 4 раза в сутки по 50 мл. Такой напиток необходимо готовить ежедневно, так как оно быстро портится. Хранить в холодильнике не больше 2 дней.
Вышеперечисленные средства можно также использовать при не очень запущенных заболеваниях как самостоятельное средство, чтобы не нагружать организм лекарственными препаратами.
Виды почечной недостаточности
Различают острую и хроническую форму заболевания. При хроническом течении очень важно ещё на стадии планирования обратиться к специалистам, которые по результатам анализов и исследований смогут оценить шансы на благополучное течение беременности и родов. К сожалению, медицине известны и такие случаи, когда при серьёзных осложнениях врачи вынуждены были прерывать беременность ещё на начальной стадии для спасения жизни женщины. На поздних сроках экстренное родоразрешение проводится в ситуациях, связанных с риском кровотечения у матери и внутриутробной гибели плода, а также при наличии других отклонений, требующих оперативного вмешательства.
Поскольку почка является своеобразным фильтром для организма человека, дополнительная нагрузка на этот орган может привести к появлению и развитию таких заболеваний, как:
- Пиелонефрит (воспаление почек);
- гломерулонефрит (поражение почечных клубочков);
- образование камней и наличие песка в почках и мочеточнике;
- цистит (инфекция мочевого пузыря).
Все вышеперечисленные болезненные состояния могут спровоцировать почечную недостаточность острого характера у беременных. Развитие данного вида заболевания чаще всего диагностируют в первом и последнем триместре. В зависимости от симптоматики, определяется преренальная, ренальная и постренальная форма.
Уростаз почки: что это такое, симптомы застоя мочи в почках и мочевом пузыре – Про Почки
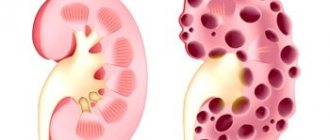
Гидронефроз представляет собой застой мочи в почках, расширение почечной системы и ее чашечек. По статистике болезнь чаще поражает женщин, чем мужчин. Развитие гидронефроза у мужчин чаще всего заканчивается онкологией простаты, стриктуры уретры, а у молодых людей заболевание вызывается вследствие мочекаменных патологий.
Застой в почках характеризуется скапливанием жидкости в почечных чашках, вследствие чего нарушается функциональность почечной системы и образуется чашечно-лоханочная патология. Гидронефроз бывает инфицированный и асептический.
В этой статье мы расскажем, почему появляется застой мочи в почках, разберем симптоматику, диагностирование и лечение патологии.
Причины образования застоя урины
Гидронефроз представляет собой застой мочи в почках, расширение почечной системы и ее чашечек
Нарушением работоспособности почечной системы и образования застоя мочи могут возникнуть вследствие таких причин:
- наличие патологических процессов в мочеиспускательном канале и мочевом пузыре, спровоцировать такое нарушение могут опухолевые процессы, перенесенные инфекционные заболевания, фимоза;
- наружное сдавливание мочеточника, которое образуется вследствие нарушении лимфатической системы, кист, после хирургического вмешательства;
- изменения в просвете мочеточника, вызванные мочекаменными заболеваниями, перекручиванием либо перегибанием мочеточника, вызванное травмой или врожденным нарушением;
- врожденная аномалия или наличие ПМР, способные нарушить работоспособность почечной системы и лоханки.
Для информации! Различают врожденный гидронефроз, который образуется еще во внутриутробном развитии и приобретенный, возникающий вследствие повреждения ранее здоровой почки.
Достаточно распространённым явлением считается застой урины в почках в период беременности. Нарушение возникает вследствие изменения гормонального фона, который оказывает влияние на ритмические сокращения мочеточника.
Последний триместр опасен тем, что за счет увеличения в размерах матки происходит механическое сдавливание мочеточника.
Для контроля ситуации и здоровья беременной женщины на регулярной основе сдается анализ мочи на бак посев, а при подтверждении явных отклонений от нормы проводится терапия.
Симптомы гидронефроза
При хроническом застое мочи в почках больной ощущает приступы сильных болей в области поясницы
На начальной стадии протекания гидронефроза человек не ощущает никаких симптомов или изменений в своем состоянии здоровья. Возможно ощущение общего недомогания, усталости или повышенной утомляемости. Именно из-за отсутствия симптомов достаточно сложно выявить проблему, однако, возможно при случайном обследовании. К основным симптомам застойных явлений относят:
- орган увеличивается в размере и весе;
- орган приобретает сине-красный цвет;
- появление желтых пятен;
- натянутое состояние почечной капсулы;
- ярко выраженный венозный рисунок;
- происходит сморщивание соединительной ткани вследствие чего орган приобретает неровную поверхность;
- при увеличении клубочков наблюдаются пятна красного цвета;
- в период длительного застоя происходит атрофирование почечного вещества и его замещение соединительной тканью;
- почечное вещество меняется на жировое.
При хроническом застое мочи в почках больной ощущает следующие симптомы:
- приступы сильных болей в области поясницы;
- интенсивные болевые приступы, отдающие в половые органы, проявляются после употребления пищи;
- нерегулярные приступы тошноты и рвоты;
- повышение температуры до 39С градусов;
- наличие кровных сгустков в урине.
Для информации! В урологической практике есть такое понятие, как застойная почка. Данное состояние сопровождается нарушением кровообращения, вследствие чего развивается сердечная недостаточность.
Чаще всего хроническая форма проходит без постоянных симптомов, приступы носят нарастающий и непостоянный характер. Если вы почувствовали дискомфорт и заметили изменения, обратитесь к специалисту для получения консультации.
Диагностика заболевания
Назначение диагностических мероприятий определяются исходя из жалоб пациента
Назначение диагностических мероприятий определяются исходя из жалоб пациента и включают в себя:
- общий анализ мочи;
- биохимический и общий анализ крови;
- ультразвуковое исследование мочевого пузыря и почечной системы;
- исследование мочевыделительной системы при помощи магнитно-резонансной томографии;
- урография внутривенная;
- компьютерная томография;
- пиелограмма ретроградная;
- радионуклидное исследование.
Для информации! Диагностика позволяет определить патологическое нарушение внутренней структуры органа, а также отображает общее состояние сосудов и мочеточника.
Микроскопическое исследование позволяет обнаружить, насколько расширены сосуды, а также наличие белка в свернутых капиллярах и канальцах.
Лечение гидронефроза
Для уменьшения и предупреждения болевых ощущений больному назначают лекарственные препараты обезболивающего и антибактериального характера
Длительная морфология заболевания значительно ухудшает функциональность почечной системы и вызывает почечную недостаточность. Застой урины в почках вызывает следующие осложнения:
- пиелонефрит всех форм;
- образование конкрементов;
- прогрессирование воспалительных процессов во всем организме, вследствие чего может наступить летальный исход;
- вторичное уменьшение размера почек;
- резкое повышение артериального давления.
При подтверждении заболевания следует незамедлительно начинать проводить лечение. Для уменьшения и предупреждения болевых ощущений больному назначают лекарственные препараты обезболивающего и антибактериального характера. Нормализацию и восстановление оттока мочи проводят при помощи оперативного вмешательства. Выбор операции полностью зависит от причины образования застоя в почках.
Катетеризация
Данная операция выполняется при наличии злокачественной или доброкачественной опухоли в предстательной железе, а также при наличии склероза шейки мочевого пузыря
Данная операция выполняется при наличии злокачественной или доброкачественной опухоли в предстательной железе, а также при наличии склероза шейки мочевого пузыря. Место сужения мочеточника расширяют при помощи мочеточникового стента и вводят эндоскоп для проведения пиелографии ретроградной.
Нефростомия чрезкожная
С помощью ультразвукового исследования устанавливают внешний дренаж в полостную систему органа, дренаж помогает поступать моче во внешнюю систему сбора.
Проведение открытой операции
Открытая операция выполняется при наличии показаний:
- наличие опухоли в забрюшинной области;
- наличие конкрементов, которые невозможно ликвидировать эндоскопическим способом либо ударно-волновой терапией;
- наличие забрюшинного фиброза;
- при патологическом расширении кровеносного сосуда.
Эндоскопический способ
Применяют при наличии конкрементов, не дающих нормальному движению мочи. Любое хирургическое вмешательство способно частично или полностью удалить причину образования сдавливания почки, однако, результат операции полностью зависит от стадии и формы протекания заболевания.
Профилактика заболевания
Своевременное и качественное проведение профилактических мероприятий по устранению причин образования гидронефроза способствует полному и быстрому восстановлению работоспособности почечной системы.
При длительном и двустороннем протекании патологии прогноз патологии заканчивается назначением гемодиализа или пересадки почки.
К основным профилактическим мероприятиям образования застоя в почках относят:
- ежедневное соблюдение правил личной гигиены;
- соблюдение здорового образа жизни;
- профилактика патологий мочеполовой системы;
- своевременное лечение и предотвращение инфекционных заболеваний, в том числе передающихся половым путем;
- соблюдение диеты с пониженным количеством поваренной соли, а также полный отказ от алкогольных напитков.
Помните, предотвратить развитие заболевания и его осложнения можно только при четком выполнении всех рекомендаций, своевременного обследования и пройденного лечения.
Источник:
Уростаз почки — что это такое, симптомы, диагностика и лечение
Человек, страдающий уростазом почки, имеет трудности с испусканием мочи. При таком заболевании могут проявиться довольно неприятные последствия. Именно поэтому, при остром его развитии, стоит незамедлительно обратиться за помощью к специалисту.
Уростаз (от греч. «остановка мочи») является патологией, при которой образовывается застой мочи. Начинаются осложнения во время ее оттока, а в иногда – полное отсутствие ее выделения. Данная болезнь может быть спровоцирована разными факторами и развиваться как в одной, так и в двух почках.
Классификация уростаза
Заболевание разделяют на две группы, учитывая сложности его протекания:
- Хронический уростаз.
- Острый уростаз.
- Боли в поясничном отделе.
- Зуд, жжение и болезненные ощущения при мочеиспускании.
- Отеки лица и ног.
В первом случае болезнь активно развивается на протяжении многих месяцев или лет. В момент протекания заболевания появляются благоприятные условия для появления каких-либо инфекционных, а также атрофических процессов.
Острая форма отличается высокой скоростью своего развития и требует безотлагательного обращения в поликлинику.
Симптомы
Самым заметным признаком, в самом начале болезни, является снижение количества выделяемой жидкости. Пациенты начинают замечать частичное или полное отсутствие мочи. После этого проявляются и прочие симптомы, а именно:
Диагностика
Обследование пациента позволяет доктору определить тип и форму образовавшейся патологии. Для полноты клинической картины, необходимо использовать такие дополнительные способы диагностики:
Лечение
При уростазе механического типа, зачастую, прибегают к хирургическому вмешательству. Так, при обнаружении врожденных аномалий, проводят рассечение спаек и расширение мест стеноза почечных канальцев и мочеточников.
В период беременности выполняется стентирование мочеточника до начала родов.
Так же, в этом случае, могут порекомендовать выполнение специальных физических упражнений, которые оказывают благотворное влияние на реабилитацию выделительной функции.
При мочекаменной болезни используют лазерное оборудование для дробления камней или избавляются от них с помощью оперативного вмешательства.
Новообразования устраняют или назначают лучевую и химиотерапию.
Касательно динамических причин возникновения уростаза, то в подобных случаях, применяют консервативный способ лечения. К примеру, занимаются коррекцией функционирования ЦНС.
Последствия
Во избежание нежелательных последствий уростаза, не стоит медлить с визитом к врачу и вовремя избавиться от всех причин, которые способны его спровоцировать.
Отказ от предписаний специалиста влечет за собой такие последствия как: деформация почек, рефлюкс-нефропатия, пиелонефрит, гломерулонефрит, артериальная гипертония и цистит. Однако самым неприятным, помимо вышеназванного, является почечная недостаточность.
Лишь четкое следование предписаниям специалиста дает возможность уберечься от негативных последствий уростаза.
Источник: https://uroscope.ru/diagnostika/urostaz-pochki-chto-eto-takoe-simptomy-zastoya-mochi-v-pochkah-i-mochevom-puzyre.html
Признаки заболевания
Помимо болезненности в области расположения почек, на фоне общего ухудшения самочувствия также не исключены отёчности нижних конечностей, сонливость, усталость. Жалобы на сильную головную боль и повышенное артериальное давление, затруднённое и болезненное мочеиспускание, сухость во рту, тошноту и неоднократную рвоту, в свою очередь, являются поводом для немедленного обращения в женскую консультацию или ближайшую поликлинику. Если больному, имеющему в анамнезе какие-либо заболевания, так или иначе связанные с почками, своевременно не оказать всю необходимую помощь при таких симптомах, то вероятность летального исхода составляет практически 100%. Отказ одной или обеих почек одновременно приводит к сильнейшей интоксикации организма. Состояние беременности на фоне общей клинической картины только усугубляет ситуацию.
Методы лечения
После того, как заболевание будет диагностировано, врач назначит комплексную терапию. Поскольку в период ожидания малыша можно применять далеко не все препараты, предназначенные для купирования болевых ощущений и устранения причин их появления, урологи очень осторожно относятся к назначению многих лекарственных средств. Основными способами лечения в данном случае являются:
- Корректировка питания. При почечной недостаточности пациентам рекомендуется ежедневно выпивать не менее 2-х литров воды и употреблять в пищу продукты, которые легко усваиваются организмом. Желательно исключить из рациона изделия из белого хлеба и продукцию, богатую калием.
- Медикаментозная поддержка. Для предотвращения последствий интоксикации используются препараты, которые выводят токсины из организма. «Канефрон» и «Бруснивер» обладают противовоспалительным действием и не оказывают никакого отрицательного влияния на плод. Однако это не значит, что их можно принимать самостоятельно!
Любые лекарственные средства использовать по собственной инициативе категорически запрещено!
К сожалению, хроническую форму заболевания вылечить невозможно. Для облегчения симптомов и стабилизации общего состояния организма врач может назначить систематическое проведение диализа. Кроме того, больной категорически запрещены любые виды физических нагрузок и показан постельный режим при степени обострения.
Диагностика
Симптоматики развития патологического процесса недостаточно для постановки диагноза, поэтому проводится ряд диагностических манипуляций:
- Общий анализ мочи с количественным определением белка и микроскопическим исследованием осадка урины.
- Развернутый анализ капиллярной крови + СОЭ.
- Биохимическое исследование крови. Обязательно: глюкоза, белок, мочевина, мочевая кислота и креатинин. Не лишним будет определение СРБ и прокальцитонина, а также кислотно-основного состава крови.
- Бактериологическое исследование урины.
- Исследование свертывающих факторов венозной крови.
Лабораторное исследование позволяет определить тип и вид патологического процесса. Но для конечного диагноза проводится экстренное ультразвуковое исследование и магнитно-резонансная томография.
Почечная недостаточность выявляется и лечится урологами или нефрологами. Специалистами выбирается тактика и схема лечения.
Препаратов от ПН не существует. Лечение подразумевает комплексное применение лекарственных средств, разрешенных в период гестации.
Медикаментозная терапия:
- Противовоспалительные препараты (Канефрон).
- Средства, предотвращающие интоксикацию (например, группа сорбирующих лекарств).
- Антибиотикотерапия (Амоксиклав, но при наличии чувствительности бактерий к данному типу антибиотика).
- Прием противовирусных средств (феронсдержащие лекарственные вещества).
- Анаболики.
- Противогрибковые препараты при необходимости.
Возможно оперативное вмешательство, и при критической ситуации переливание крови, плазмы и форменных элементов.
Хроническая форма ПН во время вынашивания ребенка (да и в принципе) не вылечивается. Для нормального пролонгирования беременности подбирается индивидуальная схема ведения лечения пациентки.
Диета при почечной недостаточности является частью комплексного лечения.
- Обильное питье (не менее 2,5 литров в сутки без учета жидких продуктов питания).
- Ограничение: молоко, грибы, орехи, какао, белый хлеб.
- Ограниченный прием «животного» белка.
- Продукты с большим содержанием калия (бананы, финики, изюм).
Разрешено:
- нежирная отварная рыба;
- молочные супы;
- ягоды и фрукты;
- нежирное мясо (парное или отварное);
- сырые овощи (не все).
Приготовление блюд при ОПН и ХПН должно сопровождаться полным отказом от соли.
Осложнения при почечной недостаточности
Несвоевременная диагностика может привести к тому, что острая форма заболевания перейдёт в неизлечимую (хроническую) стадию. Помимо таких неутешительных прогнозов, есть риск развития уремической комы и сепсиса.
Даже если у женщины нет видимых причин для беспокойства, планирование беременности – это идеальный вариант развития событий. При таком подходе можно избежать многих серьёзных проблем со здоровьем ещё до зачатия, ведь будущая мамочка несёт ответственность не только за себя, но и за маленького представителя нового поколения.
Проблемы с почками – одна из распространенных патологий у будущих мам. Из-за повышенной нагрузки на организм во время беременности врачи регулярно отслеживают, как работают почки. Нарушения могут появиться по разным причинам.
Почему отказывают почки у беременных?
Чаще всего почки у беременных отказывают в середине срока или на последних неделях вынашивания ребенка. Усиленная работа материнского организма и активный выброс прогестерона приводит к увеличению объема прокачиваемой через почки крови. В итоге заметно расширяются чашечки и лоханки. На фоне таких изменений повышается риск инфицирования мочевыделительной системы.
Воспаленные почки у беременных – причина общего недомогания
Толчком для отказа работы почек может послужить:
- Попадание в мочевой пузырь инфекции, под влиянием которой почки работают в усиленном режиме. Воспалительный процесс часто приводит к почечной недостаточности.
- Активный рост матки, которая сдавливает внутренние органы. В результате нарушается отток мочи, создаются благоприятные условия для развития бактериальной инфекции.
- Наличие воспалительных процессов в ротовой полости, носоглотке. Негативно сказываются на работе почек тонзиллиты, частые простуды и кариес.
- Заметное ослабление иммунитета.
Если еще до беременности проблемы с почками давали о себе знать, при вынашивании ребенка нужно быть особенно бдительной к своему состоянию. Внимания заслуживают любые тревожные сигналы.
Застой мочи (гидронефроз)
Застой мочи, или гидронефроз, – достаточно неприятное и опасное состояние, которое возникает при нарушении естественного оттока жидкости из почек.
Этот парный орган человеческого организма имеет достаточно сложное строение и выполняет функцию выведения токсинов с мочой.
Жидкость скапливается в почечных чашечках, расположенных под фиброзной капсулой, образованной из соединительной ткани.
Затем она попадает в почечные лоханки, далее – в мочевой пузырь и естественным путем выводится из организма. Гидронефроз и неправильное, нарушенное отхождение мочи нарушают естественную функцию почек, вызывая патологию расширения чашечно-лоханочной системы, и бывают 2 видов: асептическими и инфицированными.
Первая стадия данного заболевания протекает практически без видимых симптомов. В случае асептического вида изменение структуры чашечек и лоханок, нарушение их функциональности напрямую зависят от времени и степени сдавливания, в другой ситуации к данным процессам присоединяется инфекция и развивается воспаление.
Чаще всего застой мочи в почках наблюдается у женщин: при беременности или развитии онкологии в гинекологических органах. У мужчин данная патология развивается в гораздо более старшем возрасте и связана, чаще всего, с образованием конкрементов в почках, стриктурой уретры или различными заболеваниями предстательной железы.
Причины развития застоя жидкости в почках
Причинами развития неприятного и достаточно опасного явления – застоя мочи – становятся патологии и нарушения функций мочевого пузыря и мочеточника – опухолевые новообразования, фимоз или осложнения после перенесенных ранее инфекций.
При наличии любых опухолевых образований в брюшной полости, расположенных возле почек, при увеличении лимфатических узлов или патологических изменениях в тканях брюшины происходит сдавливание мочеточников, что также приводит к возникновению застоя жидкости.
Нарушения в мочеточнике, развивающиеся при мочекаменной болезни, его перекрут или перегиб по причине врожденных патологий или травмирования, закупорка мочеточника образованным конкрементом приводят к возникновению застоя мочи. При нарушенном пузырно-мочеточниковом рефлюксе происходит обратный выброс урины в лоханку, что вызывает патологическое нарушение работы почки.
Симптоматические проявления
Застой мочи в мочевом пузыре длительное время развивается практически бессимптомно, только при наличии инфекции или возникновении мочекаменной болезни могут появиться признаки гидронефроза. Они следующие:
Гидронефроз почек
- Почечный застой – часто сопровождается почечной коликой, которая проявляется резкой болью в пояснице, в месте расположения почек и, по ходу мочеточника. Отдает в область промежности и всей поверхности бедра.
- Нарушается сокращение почечных лоханок, обрастающих соединительной тканью, что является причиной появления тупой и ноющей боли в поясничном отделе. Такие ощущения не постоянные, они возникают и усиливаются во время физической активности.
- Во время болевого синдрома наблюдаются нарушения мочеиспускания и возникает гематурия – появление кровянистых выделений в жидкости и ее помутнение.
- Инфекционный процесс, развивающийся в почках, часто сопровождается резким повышением температуры тела, ухудшением общего состояния, снижением привычной работоспособности и повышенной утомляемостью пациента. Иногда наблюдается повышение АД.
Нарушение оттока мочи имеет острую и хроническую формы.
В первом случае достаточно сильные боли в пояснице у пациента переходят в неприятные ощущения по всей брюшной полости, особенно после приема пищи. Они затрагивают и область половых органов. Пациент может наблюдать у себя помутнение мочи и наличие в ней крови. Такие симптомы сопровождаются тошнотой и рвотой. Хроническая форма заболевания протекает практически бессимптомно, но в некоторых случаях может наблюдаться постепенное нарастание проявлений.
Отдельно следует сказать о застое мочи у беременных. При вынашивании ребенка гормональный фон женщины сильно меняется, что приводит к сбоям в работе многих внутренних органов. Нарушения уровня гормонов приводят к дисфункции сокращения мочеточника, что и способствует застою мочи. В последнем триместре беременности увеличенная в размерах матка давит на мочеточник, перекрывая его просвет.
При беременности застой мочи чаще всего возникает в правой почке, так как анатомическое расположение внутренних органов женщины в период вынашивания ребенка изменяется.
Повышается риск опущения почки с правой стороны.
Так как данные патологии возникают обычно на седьмом- восьмом месяце беременности и после родов, работа всех внутренних органов нормализуется естественным образом, специального лечения не проводится.
Единственное осложнение, которое может возникнуть при данном состоянии – пиелонефрит, при регулярном лабораторном контроле бакпосева и анализов мочи и крови достаточно легко поддается медикаментозной терапии.
Диагностические мероприятия
Длительное течение заболевания без своевременного лечения приводит к ухудшению и нарушению естественных функций почек и повышает риск развития острой почечной недостаточности.
Застой мочи вызывает такое заболевание, как пиелонефрит, повышает и ускоряет образование конкрементов – камней в почках и мочеточнике, уменьшает размеры и нормальное функционирование почек, приводит к повышению артериального давления и способствует распространению воспалительного процесса в организме, что становится причиной летального исхода.
Поэтому при появлении любых болей в области поясницы следует немедленно обратиться к врачу, который, на основании жалоб больного, проведет лабораторные исследования. Они будут включать:
- общий и биохимический анализы мочи и крови;
- УЗИ органов мочеполовой системы;
- МРТ, внутривенную урографию, КТ, ретроградную пиелограмму и радионуклеидные исследования органов малого таза и мочеполовой системы.
Результаты данных исследований помогут изучить патологические нарушения внутренней структуры почек, выявить состояние мочеточника и сосудов.
При беременности многие методы обследования проводить нельзя, поэтому у будущей матери диагноз ставится на основании ее жалоб, лабораторных анализов крови и мочи, а также по результатам проведенного УЗИ мочевого пузыря и органов брюшной полости.
После проведенных исследований достаточно важно не откладывать лечение, так как данное заболевание проводит к развитию серьезных осложнений.
Терапия гидронефроза основана на лечении причины, вызывающей застойные явления и нарушающей естественный отток мочи.
При острой стадии для уменьшения болевого синдрома и предупреждения возникновения и развития инфекции больному назначаются антибактериальные и обезболивающие препараты.
Для восстановления работоспособности и функциональности пораженных почек назначаются специальные медикаменты, восстанавливающие их микроциркуляцию. Для нормализации естественного оттока мочи необходимо хирургическое или инструментальное вмешательство, выбранные методы которого напрямую зависят от причины и степени застойного явления.
Целью данной операции является стремление максимально сохранить и восстановить работоспособность органа. Иногда такое вмешательство должно быть достаточно срочным, в других случаях, в силу каких-либо причин, становится невозможным. Хирургическая операция включает в себя:
- Катетеризацию мочевого пузыря. Часто проводится при развитии новообразований любого характера в предстательной железе или склерозе шейки матки и заключается в расширении мочеточника в месте его сужения при помощи специального стента.
- Чрескожную нефрэктомию. Проводится при невозможности установить стент и заключается в введении в почку дренажной системы.
- Оперативное вмешательство открытого типа. Проводится при фиброзах в брюшине, достаточно больших конкрементах в мочеточнике, аневризме аорты или наличии опухолевых новообразований в полости брюшины.
- Эндоскопическое вмешательство. Применяется для удаления камней небольшого размера, мешающих естественному отхождению мочи и чаще всего используется при беременности.
Основными профилактическими мероприятиями возникновения такого состояния, как застой мочи, являются:
- предотвращение и своевременное лечение вирусных и бактериальных инфекций всего организма, а также болезней, передающихся половым путем;
- профилактика заболеваний мочеполовой системы организма;
- предупреждение развития мочекаменной болезни;
- соблюдение правил гигиены;
- здоровый и активный образ жизни.
Хорошим способом как лечения, так и профилактики застоя жидкости в мочевыводящих путях считается правильная диета с пониженным содержанием солей в употребляемой пище и отказ от использования алкогольной продукции и табакокурения.
Источник: https://sochi-mebel.ru/bolezni/zastoy-mochi-gidronefroz
Как проявляются проблемы с почками у беременных?
Заподозрить отказ почек будущая мама может по следующим симптомам:
- ощущение сильной слабости;
- ухудшение ночного сна;
- появление сильной головной боли;
- ощущение постоянной сухости во рту и жажды;
- появление болей в области поясницы;
- отечность ног и рук;
- появление одышки даже при незначительной нагрузке.
Если присутствует хотя бы один из указанных признаков, нужно незамедлительно отправляться на прием к врачу. Специалист назначит необходимые анализы для подтверждения или исключения диагноза. Лечить отказывающие почки можно только в условиях стационара. Следствия нарушения – подъем артериального давления, задержка жидкости в организме, нарушение питания плода и даже выкидыш или преждевременные роды. Если такая патология проявилась в третьем триместре, обычно проводят экстренное кесарево сечение.
Болезни мочеполового тракта у женщин Беременность при хронической почечной недостаточности
Обычно при хронической почечной недостаточности беременность протекает тяжело, хотя благодаря достижениям в области дородового патронажа прогноз стал более благоприятным, чем раньше. В первую очередь это касается женщин, у которых патология почек выражена умеренно. Сегодня у девяти из 10 беременных с хронической почечной недостаточностью есть шанс благополучно выносить и родить здорового ребенка. При тяжелой форме недостаточности шансов на донашивание беременности и успешные роды меньше. Еще неблагополучнее обстоит дело с пациентками, у которых наряду с почечной недостаточностью есть сильная гипертензия. В такой ситуации значительно выше риск выкидыша, мертворождения, внутриутробной гибели плода, преждевременных родов (причем часто искусственно вызванных, чтобы спасти жизнь матери и ребенку), преждевременной отслойки плаценты, врожденных нарушений в развитии плода.
Нарушения со стороны функции почек обычно прогрессируют во время беременности у женщин, страдающих гломерулонефритом, а также умеренно или сильно выраженной почечной недостаточностью. Специалистам до сих пор не ясно, вызвано это самой беременностью или связанной с ней гипертензией.
Функция почек ухудшается независимо от того, прерывают беременность или нет. При хронической почечной недостаточности акушеры часто предлагают первый вариант из-за риска для жизни матери и ребенка. Такое решение (принимает его сама женщина) в первую очередь должно быть основано на оценке состояния беременной и потенциальных последствий для ее здоровья и жизни. Проблема в том, что выбор приходится делать на основе далеко не полной информации, поскольку и сегодня у медиков нет единого мнения об опасности осложнений во время беременности у пациенток с умеренно или сильно выраженной почечной недостаточностью. Известно лишь, что беременность не сопряжена с большими неприятностями при слабо выраженной почечной недостаточности.
С. Айзенштат
«Беременность при хронической почечной недостаточности»
статья из раздела
Беременных с декомпенсированной стадией ХПН нам не приходилось встречать, поскольку зачатие у таких больных не происходит. Доклиническая (латентная) стадия почечной недостаточности диагностируется не так редко у больных с хроническим пиелонефритом и хроническим гломерулонефритом, с аномалиями развития почек. Беременность при этой стадии почечной недостаточности обычно протекает, как при II степени риска (см. разделы «Гломерулонефрит», «Пиелонефрит»). При компенсированной стадии хронической почечной недостаточности часты и тяжелы осложнения беременности и родов для женщин и плода (III степень риска), поэтому беременность при этой стадии ХПН противопоказана. Кроме того, как уже указывалось, у таких больных после родов ХПН прогрессирует или развивается острая почечная недостаточность. S. How et al. пришли к заключению, что беременность у женщин с умеренно выраженной почечной недостаточностью может ухудшить функцию почек, однако выживаемость плода выше, чем сообщалось ранее.
Симптомы заболевания
Хроническая почечная недостаточность при беременности – симптомы
- латентная фаза (скрытая): утомляемость, слабость, сухость во рту. Незначительные отклонения в анализе мочи;
- компенсированная фаза: увеличение диуреза до 2,5 л, выраженная апатия и слабость;
- интермиттирующая фаза: стойкое изменение азотистого обмена в биохимическом анализе венозной крови. Тошнота, рвота, тремор, повышенная жажда и неприятный привкус во рту. Кожа желтеет, появляется специфический мочевой запах.
- терминальная фаза: полное отсутствие урины, одутловатость лица, кожа приобретает серо-желтый оттенок, нарушается акт дефекации. Фатальные нарушения органов внутренней секреции, нарушение нервной системы, энцефалопатия, необратимые изменения в свертывающей системе.
Острая почечная недостаточность при беременности – симптомы
- тянущие боли в пояснице;
- прекращение выделения мочи;
- адинамия;
- заторможенность;
- протеинурия;
- азотемия;
- гипертермия тела;
- мышечная слабость;
- изменение цвета мочи (при ее выделении);
- ари запах от беременной;
- изменение цвета кожных покровов.
Первоначальные симптомы беременная может определить сама и немедленно обратиться к гинекологу.
6.4. Лечение хпн у беременных
Лечение больных с признаками хронической почечной недостаточности в том случае, если они отказались от аборта или прерывания беременности в более поздние сроки, заключается в создании режима, назначении диеты и проведении медикаментозной терапии.
Беременные с ХПН нуждаются в ограничении физической нагрузки, должны преимущественно находиться в стационаре; им следует назначить диету, отвечающую определенным требованиям: ограничение белка наряду с введением достаточного количества аминокислот; высокая калорийность за счет дополнительного введения жиров и углеводов; потребление значительного количества овощей и фруктов, с учетом особенностей водно-электролитных нарушений. Основная черта диеты — ограничение белка. Вне беременности эта рекомендация заключается в постоянном потреблении 50-60 и даже 35 г белка в день. Женщина, сохраняющая беременность, в интересах ребенка не может находиться на такой диете и должна получать до 80-100 г белка в сутки, причем не только за счет растительных белков (картофель, бобовые), но и животных (мясо, творог). Сознательное нарушение важнейшего принципа диеты не способствует ликвидации азотемии, и это, в частности, ухудшает прогноз течения заболевания почек после родов.
Жиры и углеводы не ограничиваются. В связи с характерными для ХПН нарушениями липидного обмена, приводящими к раннему атеросклерозу с высоким риском развития ишемической болезни сердца и сосудисто-мозговой патологии, полезно обогащение малобелковой диеты полиненасыщенными жирными кислотами (растительное масло, морепродукты, рыбий жир). Калорийность не должна быть ниже 2100-2200 ккал/сут., что достигается увеличением содержания углеводов и жиров . Овощи и фрукты, соки, хлеб, каши больные могут употреблять в зависимости от аппетита. Соль больные должны получать не более 5 г. При тенденции к ацидозу и гипернатриемии (в отсутствие гиперкалиемии) целесообразно увеличить в диете количество калийсодержащих продуктов (абрикосов, грецких орехов, фруктовых соков). При сохранной выделительной функции почек полезно увеличить количество употребляемой жидкости до 2 л за счет компотов, соков, минеральных вод.
Медикаментозное лечение должно проводиться под обязательным контролем электролитов крови. Для ощелачивания плазмы и возмещения потерь натрия следует вводить 5% раствор натрия гидрокарбоната (300-500 мл), 5-20% раствор глюкозы (300-500 мл); при упорной рвоте -3% раствор натрия хлорида (200-300 мл) или изотонический раствор натрия хлорида. При гипокальциемии применяют 10% раствор кальция глюконата (50 мл/сут внутримышечно). Назначение глюкозы и инсулина показано при гиперкалиемии и выраженном нарушении функций печени.
Могут применяться леспенефрил по 10 мл 2 раза в день внутривенно или по 10 мл 3 раза в день внутрь, неокомпенсан (100 мл внутривенно), гемодез (400 мл внутривенно). Анаболические гормоны беременным противопоказаны. Для стимуляции диуреза вводят 10-20% раствор глюкозы с инсулином и маннитол по 500 мл внутривенно капельно или фуросемид.
Промывание желудка и кишечника 2% раствором натрия гидрокарбоната производится при тошноте, рвоте с целью удаления азотистых шлаков из пищеварительного тракта. Эта процедура производится натощак, можно ее делать повторно 2-4 раза перед едой. Неплохо помогают микроклизмы со слабым раствором натрия гидрокарбоната, гипертоническим раствором натрия хлорида.
Помимо указанной медикаментозной терапии, продолжают лечение артериальной гипертензии. Стремиться к снижению давления до нормальных цифр не нужно, так как в этом случае падает почечный кровоток и ухудшается деятельность почек. Достаточно поддерживать давление на уровне 150/100 мм рт.ст. Такое давление незначительно ухудшает функцию почек, но может сказаться на маточно-плацентарном кровообращении и развитии плода.
Стремление улучшить маточно-плацентарный кровоток путем нормализации артериального давления может привести к прогрессированию уремии. Для лечения артериальной гипертензии у больных ХПН наиболее подходящими средствами являются допегит и клофелин, хорошо сочетающиеся с салуретиками. Доза допегита в связи с замедленным его выведением должна быть уменьшена в 1,5-2 раза. Более сильным гипотензивным действием и благоприятным влиянием на почечный кровоток характеризуются периферические артериолодилататоры (миноксидил, гидралазин), комбинируемые с салуретиками и малыми дозами бета-блокаторов. Антагонисты кальция, не вызывающие задержки натрия и воды, снижения почечного кровотока, не активируют ренин-ангиотензин-альдостероновую систему и поэтому могут использоваться при ХПН . Введение магния сульфата противопоказано во избежание увеличения гипермагниемии, свойственной ХПН.
Сердечные гликозиды назначают с осторожностью, уменьшают до 50-70% от терапевтической дозы, так как время их выведения из организма
замедлено, и они могут вызвать гликозидную интоксикацию. При выраженной гипокалиемии сердечные гликозиды противопоказаны.
Для борьбы с анемией применяют препараты железа и кобальта (лучше парентерально). При резком снижении содержания гемоглобина показаны переливания эритроцитарной массы или свежецитратной крови. Не следует стремиться к повышению содержания гемоглобина, превышающему 90 г/л. Частые переливания крови способствуют угнетению кроветворения, поэтому их следует делать 1 раз в неделю на фоне применения препаратов кальция и десенсибилизирующих средств (дипразин, супрастин и др.).
Из гемостатических средств при больших кровотечениях, кроме препаратов кальция и витамина К, используется ингибитор фибринолиза –
ε-аминокапроновая кислота (внутривенно капельно 300 мл 10% раствора или перорально по 2 г 4-6 раз в день).
Антикоагулянты противопоказаны даже в начальных стадиях ХПН.
Антибактериальные препараты можно применять в обычных или сниженных дозах. Пенициллин, оксациллин, эритромицин используют в полной дозе; ампициллин — в половинной; канамицин, мономицин, колимицин, полимиксин противопоказаны из-за их нефротоксичности. К гентамицину и цефалоспоринам прибегают лишь в крайних случаях, снижая дозу на 50-70% от обычной. При угрозе гиперкалиемии, в частности при олигоанурии, не следует вводить кристаллический пенициллин из-за высокого содержания в нем калия.
Консервативная терапия эффективна при умеренно выраженной почечной недостаточности. В более тяжелых случаях приходится применять лечение гемодиализом. Гемодиализ при хронической почечной недостаточности показан в терминальной стадии, когда развиваются угрожающая гиперкалиемия (больше 7 ммоль/л), ацидоз (рН меньше 7,28), азотистые шлаки в крови очень высоки (мочевина — 50 ммоль/л, креатинин — 1400 мкмоль/л). У беременных хроническая почечная недостаточность столь значительно выражена не бывает, поэтому гемодиализ используется только при острой почечной недостаточности. Не используется у беременных с хронической почечной недостаточностью и метод энтеросорбции.
Женщинам с начальными стадиями хронической почечной недостаточности следует предохраняться от беременности, используя внутриматочные контрацептивы. Внутриматочные противозачаточные средства у женщин, больных хроническим гломерулонефритом и хроническим пиелонефритом, не вызывают обострения заболевания, инфекционных процессов в гениталиях и геморрагических осложнений.
Лечение
Лечение острой почечной недостаточности заключается в немедленной госпитализации в реанимационное отделение и применение средств неотложной помощи. Целью терапии будет очищение организма от токсинов, восстановление работы почек. Для этого применяют:
- гемодиализ — очищение крови с помощью аппарата «искусственная почка»;
- гемосорбцию — проведение крови через «колонку» с абсорбентом, чаще активированным углём;
- плазмаферез — забор крови, с последующим её очищением и обратным вливанием пациенту.
Для восстановления баланса (водно-солевого, электролитного) применяют препараты калия, кальция, натрия. При наличии первичного или вторичного воспалительного процесса в почках назначают антибиотики (Амоксиклав). При лечении ОПН используют только очень мягкие мочегонные средства, Диакарб, Гиротиазид.
Как лечить почечную недостаточность у людей, если она приняла хроническую форму? Терапия хронической почечной недостаточности требует длительного периода времени и включает в себя большой объём применяемых методик и препаратов.
Самолечение при наличии признаков хронической почечной недостаточности строго запрещено! Не правильно подобранная тактика способна усугубить состояние пациента и нанести непоправимый вред здоровью!
Медикаменты
Назначение препаратов зависит от состояния пациента и результатов анализов.
Антибиотики назначают только по показаниям и строго по выбору лечащего специалиста. Подходящими являются препараты пенициллинового ряда, цефалоспорины. Однако дозировку и курс корректируют, так как эти показатели должны быть меньше чем при лечении обычного пациента. Рекомендуют: Цефалотин, Цефуроксим, Цефиксим и другие. Гентамицин не рекомендуется по причине нефротоксичности.
Сорбенты, способствуют выведению « шлаков» и продуктов распада из организма, то есть немного компенсируют работу почек. Рекомендуют: Фильтрум-СТИ, Энтеродез, Энтеросгель.
Плазмозамещающие средства способствуют восстановлению кровотока, уменьшают интоксикацию, снижают артериальное давление, обладают мочегонным эффектом. Рекомендуют: Реоглюман, Сорбилакт.
Диуретики или мочегонные препараты способствуют выведению скопившейся в тканях жидкости, устранению отёков, снижению артериального давления. Рекомендуют: Фуросемид, Лазикс, Тригрим.
Гипотензивные средства при ХПН следует назначать с осторожностью. По поводу применения этих препаратов не утихают прения специалистов. Одна группа врачей считает снижение артериального давления гипотензивными средствами не целесообразным. Другая же группа выступает за данную группу лекарственных средств.
Вывод, понижать давление необходимо постепенно, а для этого необходимо квалифицированное мнение лечащего врача и индивидуальный подход к каждому пациенту. Возможно назначение следующих препаратов: Коринфар, Ломир, Лориста, Апровель, Карведилол.
Пациентов, находящихся в терминальной фазе, дважды в неделю направляют на гемодиализ. Очистка крови от скопившихся продуктов распада и «шлаков» очищают с помощью аппарата «искусственная почка». Процедура не требует госпитализации, по окончании манипуляций можно покинуть стационар. Неудобство заключается в регулярном и продолжительном (пожизненном) посещении гемодиализа.
Альтернативным вариантом выступает трансплантационная хирургия, при которой возможна пересадка донорской почки.
Диетотерапия
Основой терапии при ХПН станет правильная лечебная диета. У пациентов, с нарушением работы почек, существует острая необходимость назначения лечебного стола №7, №7а, №7б. Лечащий специалист производит назначение питания, исходя из состояния поражённого органа и длительности патологического процесса.
Лечебное питание позволяет максимально снизить нагрузку с почек, тем самым облегчая восстановление их работы.
Ограничить или полностью исключить:
- Копчённые, солёные и маринованные продукты.
- Колбасы, консервы, сыр, солёный творог.
- Полуфабрикаты, фастфуд.
- Бобовые, лук, чеснок, шпинат, щавель, редиска, редька.
- Жирное мясо, рыба с высоким содержанием жиров.
- Сладкие газированные напитки.
- Чёрный чай и кофе.
- Энергетики.
- Алкоголь.
- Шоколад, кондитерские изделия.
Ввести в рацион необходимо:
- Зелёный чай, компоты, чистая питьевая вода, травяные чаи.
- Овощи (кроме запрещённых), фрукты и ягоды (избегать кислых).
- Сливочное масло, сметана, простокваша.
- Отварное нежирное мясо, отварные яйца, рыба.
- Сухарики, хлебцы, варенья, джемы, мёд.
- Сухофрукты.
Приготовление пищи: варка, паровой метод, тушение, запекание. Расчёт необходимого белка, жидкости и соли происходит индивидуально, в каждом конкретном случае. Приготовление пищи происходит без соли, а необходимую норму, в среднем 3 грамма, пациент получает на руки.
При ярко выраженном патологическом процессе соль исключают полностью, а норму белковых продуктов резко сокращают. Наличие хронической почечной недостаточности обязывает пациента соблюдать лечебную диету всю жизнь.
В период раннего выявления патологического процесса, все терапевтические мероприятия направлены на устранение основного заболевания, провоцирующего ХПН. Например, при наличии гипертензии – препараты, устраняющие высокое артериальное давление. При закупорке мочеточников – процедуры, восстанавливающие нормальный отток мочи (например, удаление камня или опухоли).
Народное
При почечной недостаточности лечение народными средствами можно проводить только после консультации с врачом. Народные методики позволяют значительно улучшить состояние пациента, избавиться от высоких показателей артериального давления и отёков, увеличить выделение мочи.
Как использовать травы при лечении почечной недостаточности:
Рецепт №1. Смешать по 50 грамм берёзовых почек, коры дуба и берёзы. Заваривать в литровом чайнике 3 столовых ложки сбора. Укутать и настоять 60 минут. Процедить. Полученный настой разделить на 6 приёмов.
Рецепт №2. Столовую ложку листьев брусники залить стаканом крутого кипятка. Настоять. Пить вместо чая.
Рецепт №3. Составить сбор из листьев мяты, мелиссы и цветов календулы, измельчить. 4 столовых ложки полученной смеси поместить в эмалированную ёмкость и залить пол литра холодной воды. Кипятить на медленном огне в течение 5 минут. Полученный отвар (вместе с листьями) перелить в термос или фаянсовый чайник. Настаивать не менее 6 часов. Принимать по 0,5 стакана, 1 раз в сутки.
Рецепт №4. Приготовить по 100 грамм плодов облепихи и шиповника. Промыть шиповник и сложить в термос, добавить размолотые плоды облепихи. Залить кипятком, настоять 2-3 часа. Принимать по 0,5 стакана, трижды вдень.
Рецепт №5. 3 столовых ложки хвоща полевого положить в эмалированную ёмкость и залить 500 мл холодной воды. Кипятить на медленном огне 20 минут. Остудить и процедить. Выпить в течение дня.