Что такое нейробластома надпочечника
Средний возраст развития нейробластомы надпочечников — 2-3 года, охватывает 14% всех онкологических заболеваний у детей. Опасность — в быстром ухудшении общего состояния, агрессивном воздействии на организм, вызывает образование метастаз в кровеносной системе с поражением лимфоузлов, внутренних органов, костного мозга.
Каждый третий выявленный у ребенка рак — нейробластома надпочечника. Чаще им заболевают девочки. 75% случаев выявления этого типа онкологического заболевания приходится на детей в возрасте до пяти лет.
Выявить опухоль в надпочечнике специалисты уже могут в результате проводимого скрининга во втором и третьем триместре беременности. Заболевание активно проявляется в раннем возрасте при патологических состояниях в не до конца созревших нервных клетках, мутирующих с последующим разделением на опухолевидные образования.
Случаи, когда нейробластома надпочечников исчезает самостоятельно, редко встречаются в медицинской практике. Развивается болезнь быстро, агрессивно, занимая в забрюшинном пространстве большую площадь.
Нейробластома плода. Возможности пренатальной диагностики и прогноз
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Нейробластома плода — опухоль, возникающая из недифференцированной невральной ткани надпочечников в забрюшинном пространстве или из симпатических ганглиев в брюшной полости, грудной клетке, малом тазу, в области головы и шеи. Более 90% нейробластом у плодов возникают в надпочечниках [1]. Это одна из наиболее частых экстракраниальных опухолей детского возраста, встречающаяся с частотой от 1:10 000 до 1:30 000 живорожденных [2, 3]. Нейробластомы составляют 50% всех опухолей первого года жизни [4]. При этом злокачественные опухоли надпочечников у детей занимают третье место по частоте после лейкемии и опухолей центральной нервной системы, составляя 8-10% всех злокачественных заболеваний у детей, являясь причиной 15% смертей от рака в педиатрической популяции. Этиология нейробластом неясна, большинство случаев возникает спорадически.
Обычно поражение изолированное, с вовлечением одного надпочечника, двустороннее поражение встречается редко [5]. Иногда антенатально появляются метастазы в печень, кожу, костный мозг и редко в ворсинки плаценты [6]. В этом случае плацента выглядит объемной, но метастатические очаги могут не определяться макроскопически, а диагностируются лишь при гистологическом исследовании. Сосуды ворсинок плаценты содержат скопления клеток нейробластомы, но инвазия стромы наблюдается исключительно редко [7]. Описаны случаи метастазирования в пуповину с последующей гибелью плода [8]. Нейробластомы преимущественно состоят из нейробластов. Макроскопически очаги опухоли хорошо очерчены, но могут инфильтрировать окружающие ткани, капсула отсутствует.
Известно сочетание нейробластом с различными состояниями, в частности с болезнью Гиршпрунга, фетальным алкогольным синдромом, синдромом ДиДжорджа, болезнью Вон Реклинхаузена, синдромом Беквита — Видеманна.
В литературе описан ранний случай диагностики нейробластомы в 19 нед беременности, однако обычно пренатальный диагноз устанавливается при ультразвуковом исследовании в промежутке от 26 до 39 нед гестации [8].
Первое сообщение о пренатальной диагностике нейробластомы датировано 1983 г. [9]. Ультразвуковая картина зависит от размеров, локализации и секреторной активности опухоли. Нейробластомы часто не диагностируются пренатально из-за их малых размеров. При ультразвуковом исследовании нейробластома визуализируется как образование, расположенное забрюшинно, между почкой и диафрагмой, смещающее почку книзу и латерально. Структура ее смешанная, с солидными и кистозными компонентами [10, 11]. В очагах больших размеров могут определяться дегенеративные признаки: кистозные изменения, кровоизлияния, кальцификаты [11, 12]. Иногда имеют место гидронефроз и многоводие, а также водянка плода.
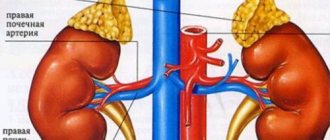
Смещение нижней полой вены визуализирующимся образованием кпереди следует расценивать как признак забрюшинного происхождения этого образования [13]. Кроме того, при больших размерах опухоль надпочечника может смещать окружающие органы.
Цветовое допплеровское картирование помогает идентифицировать питающий опухоль сосуд, отходящий непосредственно от аорты, однако такой единственный сосуд может и не визуализироваться [13].
Как правило, антенатальная диагностика метастазов возможна исключительно редко, так как специфических поражений плаценты при ультразвуковом исследовании не отмечается, описано лишь неспецифическое ее утолщение [14]. В диагностике метастазов может быть информативной МРТ плода.
Геморрагические опухоли надпочечников могут осложняться анемией плода, неиммунной водянкой плода или массивной инвазией печени [10]. Предложены различные объяснения этиологии развития водянки плода: избыточная продукция катехоламинов, приводящая к гипертензии и сердечной недостаточности у плода; вовлечение в патологический процесс печени, вызывающее нарушение венозного возврата и развитие гипопротеинемии [14]; инвазия эритропоэтической ткани клетками опухоли, приводящая к развитию тяжелой анемии или даже гиперсекреции альдостерона корой надпочечников. Кроме того, описано возникновение водянки плода вторично к появлению метастазов в плаценту. Отек плаценты вследствие механического эффекта большого образования может развиваться в некоторых случаях нейробластомы без метастазирования в плаценту [6].
Кроме того, опухоли надпочечников больших размеров могут приводить к дистоции во время родов [8].
Следует помнить и о материнских осложнениях. Очень редко гиперпродукция катехоламинов опухолью надпочечников плода может вызывать избыточное потоотделение, развитие гипертензии и преэклампсии у матери, материнского миррор-синдрома при поражении плаценты [12, 14, 15]. Кроме того, развитие таких материнских осложнений, как правило, связано с высоким уровнем неонатальной смертности, достигающим 70% [1].
Сонографическое установление стадии опухолевого процесса у плода затруднено, но есть сообщения, что при отсутствии симптомов преэклампсии у матери риск широко диссеминированного процесса невысок [8].
Прогноз при нейробластоме зависит от времени диагностики, локализации первичного очага и стадии заболевания. Прогноз лучше у детей до 1 года жизни при низких стадиях опухоли (выживает около 90%) [16]. При нейробластоме, диагностированной пренатально, прогноз, как правило, благоприятный, выживает 90-96% детей [1]. Однако при поражении плаценты прогноз неблагоприятный, часто происходит антенатальная гибель плода или смерть ребенка вскоре после рождения [12, 14].
Обнаружение кальцификатов в опухоли при ультразвуковом исследовании сочетается с лучшим прогнозом, вероятно, вследствие того, что кальцификаты являются свидетельством произошедшего некроза опухоли [12].
Нейробластома in situ может не проявлять себя клинически и даже подвергаться спонтанной регрессии [17, 18].
Течение заболевания у пациентов с нейробластомой, диагностированной пренатально, обычно благоприятное, особенно при изолированном поражении надпочечников [8]. Методом лечения (с хорошими результатами) является хирургическое удаление опухоли непосредственно после рождения [19], химиотерапия показана только в случаях существенного прогрессирования заболевания [20]. Пациенты с «благоприятными» признаками заболевания (небольшие размеры опухоли, ее кистозная структура, отсутствие прогрессирования) должны тщательно наблюдаться и подвергаться хирургическому лечению только при отсутствии регресса образования [11].
Материалы и методы
В качестве иллюстрации приводим одно из наших клинических наблюдений.
Клиническое наблюдение
Пациентка Т., 40 лет, обратилась для проведения планового скринингового ультразвукового исследования в 32 нед. В ходе предыдущих исследований в 13 и 19 нед патологии не было выявлено.
Супруги здоровы, профессиональных вредностей не имеют. Наследственность не отягощена. Настоящая беременность пятая. В анамнезе двое нормальных родов, два медаборта. На учете в женской консультации пациентка состояла с 6 нед. Беременность протекала без существенных осложнений. Лишь в срок 6-7 нед была диагностирована угроза невынашивания.
Ультразвуковое обследование проводилось на УЗ-сканере SonoAce-X8 (Medison).
Результаты
При ультразвуковом исследовании обнаружен один живой плод мужского пола. Гестационный срок составил 31 нед 4 дня. Фетометрические показатели соответствовали данному сроку, за исключением окружности живота, превышающей 95-й процентиль за счет гепатомегалии. Нарушений фето-плацентарного кровотока не было выявлено. Патологических изменений плаценты и околоплодных вод не отмечено.
Под диафрагмой справа визуализировалось гиперэхогенное опухолевидное образование несколько неоднородной солидной структуры, с четкими ровными контурами, размером 50x38x35 мм. К нижнему полюсу данного образования прилежала правая почка, имеющая нормальные размеры, форму и структуру. Нижняя полая вена была смещена кпереди и влево. Обращала на себя внимание выраженная гепатомегалия, причем структура печени не была однородной. Она содержала множественные гиперэхогенные включения размерами до 17 мм, окруженные тонким гипоэхогенным периферическим ободком. Цветовое допплеровское картирование(ЦДК) демонстрировало интенсивную периферическую васкуляризацию опухоли (рис. 1-3).
Рис. 1.
Нейробластома правого надпочечника плода. Беременность 31 нед 4 дня.
Рис. 2.
Кровоток в нейробластоме плода. Цветовое допплеровское картирование. Отчетливо виден питающий сосуд, огибающий образование по его периферии. К нижнему полюсу образования прилежит интактная почка плода.
Рис. 3.
Метастазы в печени плода. Поперечное сечение брюшной полости плода. Гепатомегалия. В структуре печени плода определяются округлые включения несколько повышенной эхогенности (стрелки), с гипоэхогенным ободком — метастазы.
Был поставлен диагноз: беременность 31 нед 4 дня. Опухоль правого надпочечника плода с метастазами в печень. Рекомендовано динамическое ультразвуковое наблюдение за темпами роста новообразования и возникновением возможных осложнений.
В срок 32 нед 4 дня была диагностирована антенатальная гибель плода. Родился мертвый ребенок, мужского пола весом 2480 г, длиной 45 см.
Обсуждение
В представленном наблюдении картина нейробластомы надпочечника была не совсем классической. То, что это супраренальное образование — очевидно, так как оно прилежало к почке, имеющей нормальную форму, размеры и структуру. Опухоль имела капсулу, однородную гиперэхогенную структуру, что не характерно для нейробластомы надпочечника. Поэтому дифференциальную диагностику проводили с кровоизлиянием в надпочечники, опухолью Вильмса, экстралобарным легочным секвестром, ретроперитонеальной тератомой.
Кровоизлияние в надпочечники, как правило, выглядит эхогенным или неоднородной структуры образованием, иногда может быть полностью анэхогенным и характеризуется изменением ультразвуковой картины при динамическом исследовании, постепенно превращаясь в анэхогенное кистозное образование, в котором с течением времени отмечается утолщение его стенки [13] и образуются кальцификаты. Энергетический допплер демонстрирует полную аваскулярность такого образования. В нашем случае образование имело повышенную эхогенность, несколько неоднородную структуру. При ЦДК в опухоли регистрировался преимущественно периферический кровоток.
Опухоль Вильмса поражает почку (чаще правую), которая в представленном случае была интактна.
Экстралобарная легочная секвестрация является преимущественно левосторонним супраренальным образованием с четким наружным контуром, как правило, гиперэхогенной однородной структурой неправильной формы. Выявляется эта патология уже во II триместре беременности, при ЦДК определяется питающий сосуд.
Тератомы (в том числе и забрюшинной локализации) всегда представлены образованиями неоднородной солиднокистозной структуры вследствие их гистологического строения.
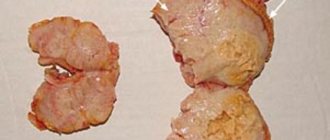
Таким образом, обнаруженное нами образование было отнесено к опухоли надпочечника даже при отсутствии классической картины нейробластомы. Обращали на себя внимание большой размер опухоли и отсутствие выраженных осложнений в виде многоводия, застойной сердечной недостаточности, нарушения фето-плацентарного кровотока. При этом относительно ранняя манифестация (выявление данного комплекса изменений уже в 31 нед), не совсем типичная ультразвуковая морфология опухоли, наличие выраженной гепатомегалии и множественных метастазов позволяли сделать вывод о злокачественном течении заболевания, что, видимо, и обусловило антенатальную гибель плода. В итоге диагноз был подтвержден патоморфологическим исследованием. У недоношенного плода мужского пола живот увеличен в объеме. Справа в забрюшинном пространстве определяется округлое образование (опухоль) размером 50?35?30 мм, эластичной консистенции. Спереди и снизу к опухоли прилежит почка, плотно с ней спаянная. Опухоль исходит из правого надпочечника, который находится на ее верхнем полюсе в виде «шапочки». На разрезе опухоль однородная, желтовато-серая. Левые надпочечники и почка обычного вида. Печень значительно увеличена, занимает около 1/2 объема брюшной полости, доли четко не дифференцируются. Поверхность печени коричневато-красная. На разрезах определяются множественные плотные эластичные узлы диаметром до 15 мм бледно-желтого цвета (рис. 4, 5).
Рис. 4.
Органокомплекс, вид спереди. 1 — печень; 2 — опухоль с правым надпочечником; 3 — сердце.
Рис. 5.
Органокомплекс, вид сзади. 1 — опухоль с правым надпочечником; 2 — правая почка; 3 — левый надпочечник; 4 — левая почка; 5 — печень; 6 — метастазы в легкие.
На висцеральной плевре определяются множественные очажки желтого цвета диаметром до 4 мм, толщиной менее 1 мм. Ткань легких безвоздушная, дряблая, без видимых очаговых изменений.
При микроскопическом исследовании опухоль состоит из мелких мономорфных клеток с круглыми гиперхромными ядрами и узким ободком цитоплазмы. В ядрах хорошо определяются ядрышки, фигуры митоза малочисленны. Клетки преимущественно формируют солидные поля роста. Между клетками определяется нейропиль. Какие-либо характерные структуры в опухоли не прослеживаются, возможно, из-за аутолитических изменений (рис. 6).
Рис. 6.
Микропрепарат нейробластомы надпочечника плода. Мелкие мономорфные клетки с круглыми гиперхромными ядрами и узким ободком цитоплазмы. Окраска гематоксилином и эозином, x200.
Во всех участках печени определяется рост опухоли, аналогичной по строению опухоли, исходящей из надпочечника.
Ткань печени почти не определяется — выражен аутолиз.
В ткани легких также выражены аутолитические изменения. Определяются несколько мелких очажков роста опухоли как в ткани легкого, так и в плевре.
На основании макроскопического и микроскопического исследования поставлен патологоанатомический диагноз: нейробластома правого надпочечника с метастазами в печень и легкие.
Выводы
Диагностика любой опухоли возможна, так как несложно обнаружить объемное образование. Однако большинство нейробластом диагностируются только в III триместре беременности, что свидетельствует о важности данного скринингового срока. Большинство нейробластом, обнаруженных пренатально, относятся к 1 стадии заболевания и при отсутствии осложнений и раннем проведении оперативного лечения новорожденных имеют благоприятный прогноз. В нашем случае быстрое прогрессирование нейробластомы и метастазирование обусловили неблагоприятный исход. Представленный случай демонстрирует, что нейробластому надпочечника можно отнести к группе врожденной патологии с неоднозначным прогнозом. В случае обнаружения нейробластомы плода обязательно следует проводить динамический ультразвуковой контроль. Однако при обнаружении нейробластомы большого размера, с наличием метастазов, даже при отсутствии других видимых осложнений, следует рекомендовать досрочное родоразрешение, причем в таком случае более бережным явилось бы проведение кесарева сечения.
Литература
- Woodward P.J., Sohaey R., Kennedy A., Koeller K.K. A comprehensive review of fetal tumours with pathologic correlation // RadioGraphics. 2005. V. 25. P. 215-242.
- Moore S., Satge D., Sasco A., Zimmermann A., Plaschkes J. The epidemiology of neonatal tumours. Report of an international working group // Pediatr. Surg. Int. 2003. N 19. P. 509-519.
- Sandrasegaran K., Lall C., Aisen A. Fetal magnetic resonance imaging // Curr. Opin. Obstet. Gynecol. 2006. N 18. P. 605-612.
- Castel V., Grau E., Noguera R., Martinez F. Molecular biology of neuroblastoma // Clin. Transl. Oncol. 2007. V. 9. N 8. P. 478-483.
- Papathanasiou N., Gaze M., Sullivan K. et al. 18F-FDG PET/CT and 123I-Metaiodobenzylguanidine Imaging in High-Risk Neuroblastoma: Diagnostic Comparison and Survival Analysis // J. Nucl. Med. 2011. V. 52. N 4. P. 519-25.
- Fox H., Sebire N. Pathology of the Placenta (3rd edn). Saunders: London, 2007. 576 p.
- Perkins D., Kopp C., Haust M. Placental infiltration in congenital neuroblastoma: a case study with ultrastructure // Histopathology. 1980. V. 4. P. 383-389.
- Jennings R., LaQuaglia M., Leong K. et al. Fetal neuroblastoma: prenatal diagnosis and natural history // J. Pediatr. Surg. 1993. V. 28. N 9. P. 1168-74.
- Fenart D., Deville A., Donzeau M., Bruneton J. Neuroblastomer.etrop.eritoneal diagnostiqu.e in utero. A propos d`un cas.// J. Radiol. 1983. N 64. P. 359-361.
- Heling K., Chaoui R., Hartung J. et al. Prenatal diagnosis of congenital neuroblastoma. Analysis of 4 cases and review of the literature // Fetal Diagn. Ther. 1999. N 14. P. 47-52.
- Soo-Hyun Lee, Jeong Yeon Cho, Mi Jin Song et al. Prenatal Ultrasound Findings of Fetal Neoplasms // Korean J. Radiol. 2002. V. 3. N 1. P. 64-73.
- Sebire N.J., Jauniaux E. Fetal and placental malignancies: prenatal diagnosis and management // Ultrasound Obstet. Gynecol 2009. V. 33. P. 235-244.
- Tihonenko I., Jeanty Ph. Fetal tumors. DVD, 2010.
- Allen A., Dress A., Moore W. Mirror syndrome resulting from metastatic congenital neuroblastoma // Int. J. Gynecol .Pathol. 2007. N 26. P. 310-312.
- Acharya S., Jayabose S., Kogan S. et al. Prenatally diagnosed neuroblastoma // Cancer 1997. N 80. P. 304-310.
- Grosfeld J., Rescorla F., West K., Goldman J. Neuroblastoma in the first year of life: clinical and biologic factors influencing outcome // Semin. Pediatr. Surg. 1993. N 2. P. 37-43.
- Granata C., Fagnani A., Gambini C. et al. Features and outcome of neuroblastoma detected before birth // J. Pediatr. Surg. 2000. N 35. P. 88-91.
- Sofka C., Semelka R., Kelekis N. et al. Magnetic resonance imaging of neuroblastoma using current techniques // Magn. Reson. Imaging. 1999. V. 17. N 2. P. 193-198.
- Kamil D., Tepelmann J., Berg C. et al. Spectrum and outcome of prenatally diagnosed fetal tumors // Ultrasound Obstet. Gynecol. 2008. N 31. P. 296-302.
- Ho P., Estroff J., Kozakewich H. et al. Prenatal detection of neuroblastoma: a ten-year experience from the Dana-Farber Cancer Institute and Children’s Hospital // Pediatrics. 1993. V. 92. N 3. P. 358-64.
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Диагностические мероприятия
Выявление стадии новообразования требует комплексного обследования
Эффективное лечение возможно при раннем выявлении патологии. В связи с этим большое значение имеет своевременное обращение родителей с ребенком за медицинской помощью. Для обнаружения опухолевого очага используют такие методы, как УЗИ брюшной и грудной полости, рентгенографию, компьютерную и магнитно-резонансную томографию. При расположении нейробластомы в структурах головного мозга возможно проведение электроэнцефалографии.
Основной метод для выявлений опухоли — биопсия новообразования с последующим морфологическим исследованием. Врач изучает строение опухолевой ткани и определяет степень ее дифференцировки.
Виды патологии
Существует несколько разновидностей гиперплазии, все зависит от того, какой именно участок надпочечника, участвует в процессе увеличения. Увеличение надпочечников может быть узелковым, диффузным, нодулярная, микронодулярная. Далее более подробно о каждом виде.
Узелковое увеличение надпочечников
При данной разновидности гиперплазии наблюдается формирование одного или нескольких узелковых образований. Происходит расширение узлов дольчатой формы до 4 см. Такая форма патологического процесса наблюдается у 40% пациентов, у которых был обнаружен увеличенный надпочечник.
Узелковая гиперплазия считается самой распространенной формой увеличения надпочечников
Узелковая гиперплазия может образовываться как со стороны правого, так и левого надпочечника, а также быть двусторонней. Проще говоря, при проведении диагностических манипуляций процесс увеличения будет наблюдаться со стороны одной железы либо сразу с двух. Как только был поставлен данный диагноз, необходимо в срочном порядке начинать лечебные мероприятия.
Согласно статистическим данным, чаще всего эта форма патологического процесса встречается у людей постарше и относится к категории наследственных. Среди симптомов заболевания выделяют:
- судорожные эпизоды, мышечная слабость;
- кариес, который тяжело поддается лечению;
- частые головные боли;
- ожирение;
- нарушения со стороны мочевыделительной системы;
- расстройства психики;
- быстрый рост волосяного покрова;
- мелкие опухоли и высыпания на кожных покровах;
- сахарный диабет.
Диффузное увеличение надпочечников
При диффузной форме гиперплазии форма надпочечников остается неизменной, но при этом они пропорционально увеличены. Обычно данный вид патологического процесса совмещается с узелковым увеличением и обнаружить его можно только при помощи магнитно-резонансной томографии. Ультразвуковая диагностика при диффузном увеличении не назначается, так как она малоинформативна.
Для определения патологического увеличения эндокринных желез лучше всего использовать МРТ
Клинические проявления патологического процесса могут не проявляться длительное время. Для каждого пациента подбирается определенная схема лечения лекарственными препаратами, которые необходимо принимать пожизненно. Медикаменты относятся к группе заменителей половых гормонов. При постоянном приеме гормональных препаратов, женщине не составляет особого труда забеременеть и родить здорового ребенка.
К основным признакам относят:
- дистрофические расстройства;
- лишний вес;
- аномальные менструации;
- нарушения репродуктивной функции;
- панические атаки;
- у мужчин происходит уменьшение яичек;
- быстрая утомляемость;
- болезненные ощущения за грудиной;
- мышечные спазмы;
- непреодолимое чувство жажды.
Нодулярное увеличение надпочечников
Нодулярная гиперплазия имеет второе название – узловая очаговая. Характерными особенностями данного процесса является то, что гепатоциты (клеточные структуры печени) начинают увеличиваться в объеме, и как результат, формируются отклонения от нормы и сосудистые изменения. Среди специалистов нет единого мнения по каким причинам, и что приводит к развитию этого патологического процесса.
Но есть предположение, что это каким-то образом связано с нарушениями в сосудистой системе либо изменения начинаются при неправильном употреблении гормональных средств. Для диагностики заболевания используют магнитно-резонансную и компьютерную томографию, а также ультразвуковые методы. Кроме этого, при подозрении на нодулярную гиперплазию, в обязательном порядке необходимо сделать забор почечного материала (биопсию).
Биопсия назначается пациентам, у которых подозревают нодулярное увеличение надпочечников
Чаще всего узловое очаговое увеличение эндокринных желез наблюдается у маленьких детей и подростков, в более старшем возрасте встречается редко. Ранняя диагностика и своевременное лечение повышают шансы на полное выздоровление. Клиническая картина состоит из таких симптомов:
- мышечная атрофия в области нижних конечностей;
- эмоциональная нестабильность, сонливость;
- кожные покровы на лице окрашиваются в фиолетовый или мраморный оттенок;
- ожирение в области грудной клетки, лица, живота и шеи;
- оволосение по мужскому типу;
- сахарный диабет;
- нарушения сердечного ритма;
- болезненные ощущения в костях.
Микронодулярное увеличение надпочечников
Микронодулярное увеличение эндокринных желез развивается при продолжительном влиянии на парный орган гормона адренокортикотропа. Это, в свою очередь, приводит к развитию аденомы надпочечников. К сожалению, очень часто, врачи ставят неправильный диагноз, и путают данную патологию с опухолевым образованием.
Заболеваемость
Обнаруживается преимущественно на второй и третьей стадии при комплексном обследовании ребенка. У новорождённых детей заболевание протекает практически бессимптомно.
Опухоль врачи выявляют случайно при УЗИ, рентгенологическом обследовании, при абсолютно других патологиях. Новообразование быстро разрастается, поражая за короткий промежуток времени спинной мозг.
У плода нейробластома развивается нечасто. Определить ее может специалист во время осуществления ультразвукового исследования во втором и третьем триместре.
Самое раннее обнаружение датировано 26-ой неделей беременности. У еще не рожденного ребенка опухолевидное образование сконцентрировано с одной стороны, потому делать какие-либо прогнозы врачи не могут до момента непосредственно родов. Опухоль может прогрессировать в размере, а также может полностью исчезнуть без какого-либо медицинского вмешательства.
Прогноз и продолжительность жизни
На начальных стадиях развития нейробластома надпочечников у детей поддается лечению во всех случаях. 3-я стадия при проведении правильного лечения имеет благоприятный прогноз — больше 65% больных детей успешно избавились от опухоли. Продолжительность жизни после полного излечения также имеет благоприятный прогноз — ребенок может полноценно развиваться и прожить долгие годы. Стадия 4S в 75% случаев успешно побеждается организмом ребенка. При постановке диагноза нейробластома 4-й стадии прогноз неутешительный — не более 20% детей проживает дольше 5-ти лет после проведенного лечения.
Методы лечения
План терапии разрабатывается для каждого ребенка индивидуально, в зависимости от имеющихся симптомов, этапа развития новообразования и его локализации. Могут использоваться химиотерапевтические препараты, лучевое воздействие или проводиться хирургические вмешательства. Кроме этого, назначают симптоматическое лечение, направленное на устранение отдельных клинических проявлений.
Операции позволяют полностью удалить опухолевый очаг. Их проводят на первой или второй стадии нейробластомы. При наличии метастазов или локализации новообразования в глубоких структурах головного мозга оперативное вмешательство неэффективно. Перед и после операции может использоваться химиотерапия.
Выбор методов терапии влияет на выживаемость. В связи с этим лечебные мероприятия выбирает врач-онколог после обследования ребенка.
Химиотерапевтические средства — это класс лекарственных средств, воздействующих на опухолевые клетки. Здоровые ткани не чувствительны к ним, однако при длительной терапии также повреждаются химиопрепаратами.
Лучевая терапия основывается на способности ионизирующего излучения подавлять деление опухолевых клеток и приводить к их разрушению. Используется локальное воздействие, что позволяет снизить вероятность развития побочных эффектов и защитить здоровые ткани. Лучевая терапия является стандартом лечения нейробластомы, расположенной в мозжечке, так как проведение операции в этом случае невозможно.
Лечение новообразования
Наиболее распространенными способами избавления от опухоли является операция и химиотерапия. Лучевое лечение у детей младшего возраста применяют очень ограниченно, так как отмечены неблагоприятные отдаленные результаты.
Удаление надпочечника (односторонняя адреналэктомия) вместе с нейробластомой проводится на первой и второй стадии болезни. При размере опухоли, приближающейся к 10 см предварительно показана химиотерапия. Для нее используют Винкристин, Доксорубицин, Цисплатин. Такие медикаменты помогают уменьшить новообразование, снизить риск рецидива после операции.
На третьей стадии предоперационное введение противоопухолевых средств является обязательным этапом лечения.
На четвертой стадии при возможности удаления после операции проводится дополнительное облучение или продолжаются капельницы с химиотерапевтическими препаратами. Такое массивное введение цитостатиков вызывает угнетение кроветворения.
Поэтому детям назначают переливания донорской крови, ее компонентов, вводят антибиотики и противогрибковые средства для предупреждения инфекционных осложнений. В некоторых случаях рекомендуется пересадка костного мозга.
К новым методикам лечения нейробластомы относятся:
- противорецидивный курс Роаккутана на протяжении 3 месяцев. Он помогает превратить оставшиеся клетки в дифференцированные;
- введение метайодбензилгуанидина, в котором находится радиоактивный изотоп йода. Нейробластома его избирательно накапливает;
- иммунотерапия – применение моноклональных антител, специфичных по отношению к клеткам опухоли.
Причины возникновения
Основная причина появления нейробластомы надпочечников — генетическая мутация клеток, разрастающихся бесконтрольно, проникающих в жизненно важные органы. Одним из факторов риска является воздействие на организм канцерогенных факторов.
Разрастается опухоль в нейробластах — несформированных до конца волокнах в период внутриутробного развития плода. Далее нейробласты преобразуются в нервные волокна, формирующие надпочечники.
Созревание нейробласт либо их самопроизвольное рассасывание происходит пропорционально росту новорожденного. Некоторые нейробласты мутируют, что приводит к появлению злокачественного образования.
По теме
Опасность клеток Гюртле-Ашкенази в щитовидной железе
Большинство исследователей предполагает, что видоизменение клеток с выработкой онкологических нейробласт происходит еще на этапе внутриутробного развития и либо прогрессирует, образуя опухоль, либо самостоятельно исчезает.
Одним из основных факторов риска является наследственная предрасположенность. Если в семье кто-то из близких родственников в детстве болел раком, существует высокая вероятность «передачи» заболевания.
- Надпочечники не визуализируются на УЗИ. Что это значит?
Этиология образования у детей раннего возраста нейробластомы надпочечников не выявлена до сих пор. Врачи не могут сделать никаких выводов, касающихся причин появления заболевания у плода в эмбриональной стадии.
Чаще всего образование появляется без видимых на то причин, в редких случаях фактором, способствующим болезни, становится наследственная связь. Период обнаружения рака у детей — в первый год жизни.
Патологический процесс начинается с неполноценного созревания эмбриональных клеток в результате их мутации. Несмотря на развитие необратимых процессов, нервные волокна продолжают свое деление, образуя злокачественное образование в надпочечнике.
Возникшая на первом году жизни ребенка, опухоль может самостоятельно рассосаться, перейдя в доброкачественную форму и исчезнув со временем.
МЕТАБОЛИЧЕСКАЯ ПАТОЛОГИЯ
ВРОЖДЕННАЯ ГИПЕРПЛАЗИЯ НАДПОЧЕЧНИКОВ
Врожденные гиперплазии надпочечников представляют собой группу аутосомно-рецессивно наследственных дефектов ферментов надпочечников. Недостатком фермента чаще всего является 21-гидроксилаза, которая превращает 17-гидроксипрогестерон в 11-дезоксикортизол. Последствия этого дефекта фермента в биохимическом синтезе кортизола приводят к недоразвитию гениталий у девочек или сольтеряющему кризу у новорожденных любого пола. Диагноз подтверждается выявления повышенных сывороточных уровней 17-гидроксипрогестерона и исследованием кариотипа. Однако сонографический анализ надпочечников также показывает эффективность для постановки предположительносго диагноза, что может быть полезным, в то время готовятся официальные результаты.
В крупнейшем на сегодняшний день исследовании, аномальные проявления надпочечников были выявлены у 92% младенцев с нелеченой врожденной гиперплазией надпочечников. Наиболее частой сонографической находкой является дольчатый, зубчатый или мозжечковый край надпочечника. Пораженные железы также часто имеют усиленную эхогенность, с потерей непрерывной центральной эхогенной кортикальной полоски, которая заменяется пунктирной эхогенной картиной. Надпочечники при этом, как правило, увеличены (рис.23) с одним поперечным измерением более 4 мм.
Рис.23. Утолщенный надпочечниковый край (крест) в случае врожденной гиперплазии надпочечников.
ЗАБОЛЕВАНИЕ ВОЛЬМАНА
Заболевание Вольмана (первичный семейный ксантоматоз) обусловлено недостатком фермента кислой липазы, которая разрушает триглицериды и сложные эфиры холестерина. Дефект этого фермента, следовательно, приводит к увеличению уровней сложных липидов, которые осаждаются в печени, селезенке, лимфатических узлах, коре надпочечников и кишечнике. Это аутосомно-рецессивное заболевание, которое представляет собой нарушение развития организма, органомегалию и мышечную кахексию. Отложение сложных липидов в надпочечниках может образовывать скопление жирных кислот, которые в конечном счете кальцифицируются. Сетчатая зона и внутренний пучковый слои кальцифицируются с сохранением гломерулярной зоны. Причины кальцификации надпочечников показаны во вставке 1, но при болезни Вольмана кальцификация является двусторонней, железы сохраняют свою треугольную конфигурацию, что позволяет отличить этот процесс от других причин.
| Вставка 1 Причины кальцификации надпочечников у детей |
|
Диагностика
При подозрении на наличие нейробластомы у ребенка необходимо немедленно обратиться к врачу и пройти все необходимые процедуры обследования. Методы диагностики для обнаружения нейробластомы надпочечников:
- анализ мочи на наличие онкомаркеров и катехоламинов;
- общий и развернутый анализ крови;
- рентгенография;
- ультразвуковое исследование;
- МРТ;
- позитронно-эмиссионная томография;
- компьютерная томография;
- биопсия тканей опухоли и костного мозга.
Первичная диагностика проводится при помощи анализов мочи и крови. Если подозрение на нейробластому подтверждается, назначаются дополнительные исследования, которые позволяют обнаружить место ее локализации, количество метатстазов, размер и характер опухоли. На основе полученных результатов анализов врач назначает необходимую процедуру лечения.
Вернуться к оглавлению
Диагностика опухолей надпочечника
Обследование больных опухолями надпочечника, помимо рутинных лабораторных исследования (общий, биохимический анализы крови, коагулограмма, общий анализ мочи), должно включать тесты, направленные на выявление повышенной продукции гормонов. Для выявления синдрома Кушинга используют дексаметазоновую пробу (1 мг) и определение экскреции кортизола в моче (24 часа).
При гиперальдостеронизме оценивают концентрацию и соотношение альдостерона и ренина; при вирилизации — сывороточный уровень надпочечниковых андрогенов (андростендион, дигидроэпиандростерон сульфат) и тестостерона, а также экскрецию 17-кетостероидов в моче (24 часа); при феминизации — концентрация эстрадиола и эстрона в плазме. Для исключения феохромоцитомы необходима оценка суточной экскреции катехоламинов (эпинефрин, норэпинефрин, допамин) и их метаболитов в моче (особенно метанефрин и норметанефрин), а также уровня сывороточных метанефрина и катехоламинов.
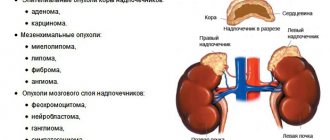
Дифференциальная диагностика опухолей надпочечника проводится с нейробластомой и нефробластомой у детей и гамартомами, тератомами, нейрофиброматозом, амилоидозом и гранулёмами надпочечников у взрослых.
Симптомы
Начальная стадия болезни никак себя не проявляет. Периодами возникающие недомогания у ребенка воспринимаются медиками, как симптомы других проблем со здоровьем.
С прогрессированием у детей появляются локальные покраснения либо посинения отдельных участков кожи, свидетельствующие о наличии метастазов.
Основная симптоматика нейробластомы надпочечников:
- Беспричинное повышение температуры.
- Постоянное чувство усталости.
- Частая сонливость.
- Повышенное потоотделение.
- Уплотнение в области живота.
- Увеличение лимфоузлов.
- Жидкий стул.
- Резкие боли в животе.
- Потеря веса.
- Постоянное ощущение тошноты.
- Плохой аппетит.
- Неприятные ощущения в костях.
По теме
Как предупредить развитие образования надпочечников
Образующиеся раковые клетки способствуют выработке гормонов, провоцируя чрезмерное давление на внутренние органы. Разрастающееся злокачественное образование в брюшине оказывает негативное влияние на работу всего ЖКТ.
- Что показывает УЗИ надпочечников и как правильно подготовиться к исследованию ?
Поражение костного мозга метастазами приводит к чрезмерной усталости, болезненности и слабости у ребенка. Даже незначительные порезы и раны приводят к обильному, трудноостанавливаемому кровотечению.
Симптомы нейробластомы правого и левого надпочечника
Ранние стадии опухоли не отличаются специфичностью проявлений, что и приводит к выявлению болезни только при метастазировании. Ребенок с нейробластомой может быть капризным, ослабленным, медленно набирает вес. У трети пациентов отмечается повышенная температура тела, значительное исхудание, тошнота, рвота. При интенсивном росте образование может прощупываться в виде плотного узла.
Наиболее типичными симптомами обычно является распространение злокачественных клеток в различные органы и системы.
Это приводит к появлению:
- боли в костях, поясничной области, животе;
- увеличенных лимфоузлов;
- выступания печени из-под края правой реберной дуги, пожелтения кожи;
- снижению количества клеток крови – анемия, повышенная кровоточивость, сильная слабость, частые инфекционные болезни;
- кожных узлов синеватого или красноватого цвета.
Из-за повышенного содержания адреналина, норадреналина и дофамина (катехоламинов мозгового слоя) у детей могут возникать приступы повышения давления. Возрастают показатели как артериального, так и внутричерепного. Это проявляется сильной головной болью, побледнением кожи, потливостью, поносом, учащенным сердцебиением.
Симптомы
Как правило, это заболевание на начальных этапах своего развития практически не проявляется клиническими факторами, поэтому течение болезни может быть приписано к другим недомоганиям. И только на третьей стадии симптоматика имеет наиболее выраженные признаки.
- У ребенка наблюдается повышение температуры. Она сопровождается вялостью и быстрой усталостью.
- Начинаются проблемы с работой желудочно-кишечного тракта, при этом отмечается тошнота и рвота.
- Ребенок теряет аппетит и вес.
- Отмечается повышенная потливость.
- Снижается свертываемость крови, поэтому даже незначительный порез может привести к значительной потери крови.
Кроме этих признаков, следует отметить и другие симптомы. По мере разрастания опухоли, отмечается нарушения в физическом развитии малыша, затрудненность дыхания, боли во всем теле. Также возникают проблемы при мочеиспускании и дефектации, нарушается глотательный процесс, беспокоят отеки и онемение конечностей.
На последних стадиях развития, когда началось метастазирование организма, значительно увеличиваются лимфоузлы и печень, появляются кровоизлияния на коже, возникают уплотнения в забрюшинной области. Они могут легко прощупываться во время пальпации. Это говорит о том, что болезнь прогрессирует, и есть опасность поражения спинного мозга.
Нейробластома к тому же опасна и тяжелыми осложнениями: нарушением опорно-двигательного аппарата, сжатием спинного и головного мозга, в результате чего происходит паралич, нарушается мозговая деятельность, развивается паранеопластический синдром.
Как проявляется опухоль
На ранних стадиях выявить опухоль достаточно сложно из-за отсутствия характерных симптомов. Поэтому опухоль воспринимается вместо других заболеваний, характерных для малышей. Признаки проявляются в местах локализации опухоли или уже в период метастазирования. Как правило, первичный узел выявляется в забрюшинном пространстве, в надпочечниках, крайне редко – на шее или в средостении.
Симптомы заболевания проявляются в зависимости от выброса гормонов клетками новообразования или его постоянным давлением на орган, расположенный рядом. Рост опухоли может влиять на работу выделительной системы: кишечника и мочевого пузыря. Сдавливание кровеносных сосудов приводит к отёку мошонки или нижних конечностей.
Ещё один признак – появление красноватых или голубоватых пятен на коже малыша. Они свидетельствуют о том, что происходит поражение клеток эпидермиса. Если опухоль проникает в костный мозг, ребёнок слабеет и часто болеет. Даже незначительная ранка может вызвать обширное кровотечение у малыша. Эти признаки – повод для немедленного обращения к врачу и проведения обследования.
Нейробластома забрюшинного пространства
Нейробластома, образовавшаяся в забрюшинном пространстве, характеризуется стремительным развитием. В течение короткого промежутка времени опухоль проникает в спинномозговой канал, где формируется плотное новообразование, которое легко выявляется при пальпации. Первое время протекает бессимптомно, а когда опухоль разрастается, появляются следующие признаки:
- отёчность тела,
- плотное образование в брюшной полости,
- снижение веса,
- болезненные ощущения в пояснице,
- повышенная температура,
- онемение нижних конечностей,
- повышенная температура тела,
- расстройство выделительной системы и кишечника.
Классификация
Медики выделяют основные этапы развития заболевания, позволяющие определить оптимальные методики для лечения и восстановления организма.
1 стадия
Опухолевидное образование размером, не превышающим 5 см, что в целом дает возможность провести хирургическое вмешательство с полным удалением опухоли. На первой стадии отсутствуют увеличенные лимфоузлы и метастазы.
2 стадия (2А и 2 В)
Для 2А — характерна частичная операбельность опухоли с отсутствующими метастазами.
На 2В развиваются метастазы поражающие лимфосистему.
- Надпочечники: симптомы и причины заболевания, их диагностика и лечение
3 стадия
Появление двусторонней злокачественной опухоли указывает на переход заболевания в третью стадию, квалифицирующуюся на:
- Т1 и Т2 — образование размером не более пяти либо от пяти до десяти сантиметров.
- N1 — поражение метастазами лимфоузлов.
- М0 — отдаленные метастазы отсутствуют.
При квалификации стадии N специалисты не определяют наличие/отсутствие метастазов.
4 стадия (4А и 4В)
Увеличенная в размерах опухоль с образованием в костном мозге, лимфоузлах, внутренних органах метастаз.
4А стадия — размер опухоли не более 10 см, с невозможностью определения наличия/отсутствия метастаз.
4В стадия — множественное образование опухолей.
Эпидемиология
Заболеваемость раком надпочечника составляет 0,6-1,67 на 10 6 человек в год. Соотношение женщин и мужчин — 2,5-3:1. Наибольшую заболеваемость раком надпочечника регистрируют в возрасте до 5 и в 40-50 лет.
Существует несколько типов функциональных опухолей надпочечников. Наиболее распространенными являются Феохромоцитома, Синдром Кушинга и Алдостероном. Феохромоцитома является доброкачественной опухолью надпочечников, которая выделяет адреналин и норэпинефриновые гормоны. Эти гормоны отвечают за регулирование частоты сердечных сокращений и артериального давления, среди других функций. Феохромоцитомы встречаются чаще всего у молодых людей среднего возраста в возрасте от 30 до 30 лет.
Наиболее распространенным симптомом феохромоцитомы является высокое кровяное давление, которое иногда является экстремальным. Симптомы включают заклинания с внезапным началом высокого кровяного давления, беспокойства и эмоционального стресса. Быстрый пульс Сердцебиение Головная боль Тошнота Рвота Липкая кожа. . В дополнение к полной истории болезни и физическому осмотру, диагностические процедуры для феохромоцитомы могут включать.
Диагностика состояния
Для того, чтобы обнаружить опухоль, проводится томография (КТ, МРТ, позитронно-эмиссионная) и УЗИ органов брюшной полости. Для уточнения вида новообразования показана биопсия. На поздних стадиях очаги метастазирования нередко бывают в костном мозге и костной ткани, поэтому проводится трепанобиопсия подвздошной кости. Выявить распространение клеток помогает:
- сцинтиграфия скелета;
- общее радионуклидное сканирование с метайодбензилгуанидином;
- рентгенография или томография грудной клетки;
- УЗИ печени.
Для лабораторной диагностики используют тесты на содержание:
- катехоламинов, ферритина крови;
- метаболитов катехоламинов (гомованилиновая и ванилилминдальная кислота) в моче;
- на нейроноспецифическую енолазу крови (при ее росте чаще бывает агрессивное течение опухоли);
- клеток крови, СОЭ.
Аденома надпочечников
Самым распространенным образованием является гормонально активная . Это собирательное понятие всех доброкачественных опухолей надпочечников. Главный симптом – повышенная выработка гормонов. Такие опухоли . Аденома обнаруживается случайно при исследовании других органов брюшной полости на КТ и МРТ.
Это помогает объяснить, сколько людей диагностировано с этим типом опухолей и общей выживаемостью. Или, воспользуйтесь меню, чтобы выбрать другой раздел, чтобы продолжить чтение этого руководства. Что такое феохромоцитома? Феохромоцитома является редким типом опухоли. Он растет в середине надпочечников. У вашего тела 2 надпочечника. Они находятся поверх каждой почки. Каждый слой этих желез производит разные гормоны. Средняя часть надпочечников делает адреналин и норэпинефрин. Эти гормоны помогают поддерживать сердечный ритм и нормальное кровяное давление.
Различают несколько основных видов аденом:
- адренокортикальная представляет собой плотный узел, напоминающий капсулу;
- онкоцитарная имеет своеобразную зернистую структуру;
- пигментная является наиболее редкой и никак себя не проявляет.
Симптомы аденомы надпочечников:
- в организме происходят гормональные изменения;
- мужчины становятся более женственными;
- женщины страдают от бесплодия, замечают излишнее разрастание волосяного покрова, а также увеличение мышечных тканей;
- характерным признаком является нарастающий остеопороз;
- излишний вес;
- повышенное артериальное давление.
Перед началом лечения проводится специальная диагностика, которая позволяет исключить . За пациентом наблюдают некоторое время и при необходимости делают операцию. Лечение довольно простое, поэтому прогноз благоприятный. Главное, не запустить аденому!
Феохромоцитома приводит к тому, что надпочечники вырабатывают слишком много этих гормонов. Что вызывает феохромоцитому? Неизвестно, что вызывает этот тип опухоли. Кто подвержен риску феохромоцитомы? Феохромоцитомы бывают одинаково у мужчин и женщин. Если у кого-то в вашей семье есть опухоль такого типа, вы, скорее всего, ее получите. Эта опухоль, похоже, не зависит от окружающей среды, диеты или образа жизни. Если у вас есть эта опухоль, вы должны рассмотреть генетическое тестирование.
Каковы симптомы феохромоцитомы? Наиболее распространенным признаком феохромоцитомы является высокое кровяное давление. Он может быть постоянным или иногда высоким. Иногда опухоль может вызывать повышенное кровяное давление, которое может угрожать жизни. Это очень редкая причина высокого кровяного давления. Но это нужно учитывать, когда лекарств недостаточно для контроля высокого кровяного давления. Другие симптомы менее распространены. Их можно вызвать, когда вы находитесь под стрессом или когда вы меняете позиции.
Диагностика
При обнаружении у ребёнка одного из характерных для нейробластомы надпочечников симптомов, следует незамедлительно обратиться к педиатру для последующего прохождения обследования, включающего анализ мочи, развернутый анализ крови, анализ крови на онкомаркеры, УЗИ внутренних органов, МРТ, КТ. Для детального обследования опухоли делается биопсия тканей.
По теме
Как выявить и вылечить папиллярную карциному щитовидной железы
Первичное диагностическое обследование заключается в обязательном порядке в сдаче анализов крови и мочи.
Подтверждение наличия нейробластомы обуславливает назначение дополнительных, более углубленных исследований, позволяющих установить место локализации злокачественного образования, наличие либо отсутствие метастазов, их размер, а также характер самой опухоли.
Причины патологического процесса
Существует множество причин, которые приводят к развитию гиперплазии, но самыми основными считаются:
- генетическая предрасположенность;
- постоянное воздействие стрессовых факторов;
- врожденное увеличение желез.
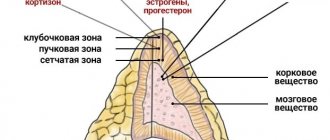
Надпочечники имеют два слоя: корковый и мозговой. Существует ряд заболеваний, которые могут приводить к их увеличению и возникновению на разных участках. Соответственно, причины, а именно патологии, которые приводят к усиленному росту клеток, можно разделить на две группы, по локализации в разных слоях.
Стресс – это самый главный повреждающий фактор, так как надпочечники очень восприимчивы к нему
В мозговом слое развиваются такие заболевания, как нейробластома, ганглиома, феохромоцитома. А в корковом слое:
- аденома;
- кровоизлияния;
- ангиома;
- фиброма;
- кистозные образования.
Генетический фактор свойствен для всех патологических процессов. Поэтому, если в роду были ранее случаи гиперплазии, то лучше перестраховаться и своевременно проходить обследования в поликлинике. Надпочечники очень чувствительны к стрессовым ситуациям, поэтому стоит воздержаться от эмоциональных конфликтов, нервного напряжения и другого негатива. Если не оградиться от стрессовых факторов, то в скором времени произойдет сбой в работе парного органа.
У маленького ребенка чаще всего наблюдается врожденная патология. Она развивается в том случае, если его мать была в состоянии постоянного стресса в период беременности, а также в это время сама пережила увеличение эндокринных желез. Кроме этого, к врожденной форме гиперплазии, может привести сильный токсикоз у будущей матери, сниженный уровень гормона гидрокортизона и употребление определенных лекарственных препаратов.
Стадии онкологической патологии
Как и все раковые заболевания, нейробластомы классифицируются по стадии злокачественного процесса. Это имеет большое значение в онкологии. Стадия позволяет оценить прогноз болезни, а также определиться с тактикой лечения. Тем не менее следует учитывать, что нейробластома является уникальной опухолью, склонной к способности самостоятельно регрессировать и переходить в доброкачественный процесс. Подобные «чудеса» могут произойти на любой стадии. Поэтому диагноз «нейробластома» — это не всегда приговор.
Первая стадия заболевания (T1N0M0) характеризуется наличием первичного опухолевого очага размером 5 см и менее. При этом регионарные лимфатические узлы не поражены, а метастазов в другие органы не имеется. На второй стадии (T2N0M0) увеличивается только первичный опухолевый очаг. Его размер составляет от 5 до 10 см. Признаки распространения злокачественных клеток по организму отсутствуют.
Третья стадия нейробластомы характеризуется поражением близлежащих лимфатических узлов. При этом регионарные метастазы могут быть единичными (T1-2N1M0) или их локализацию установить невозможно (T3NxM0).
Наиболее опасной является запущенная нейробластома у детей. 4 стадия онкологического процесса характеризуется наличием множественных злокачественных очагов (T4NxMx) или поражением других органов (T1-3NxM1). Метастазы опухоли чаще всего обнаруживаются в костях, коже и печени.
Типы лечения
Лечение малыша проводится согласованно несколькими специалистами-онкологами одновременно. Хирург, химиотерапевт и радиолог вместе решают, как должно проводиться лечение. Вариант подбирается исходя из состояния больного и прогноза на момент постановки окончательного диагноза. Лечение проводится одним или одновременно несколькими методами:
Медикаментозное. Специалистом назначаются сильнодействующие лекарственные препараты, при неправильной дозировке и при нарушении приёма которых может быть нанесён вред здоровью малыша. Самостоятельный приём лекарств исключается.
Хирургическое. Наиболее распространённый и эффективный метод лечения, особенно на начальных стадиях заболевания. В некоторых случаях возможно полное удаление новообразования. Может успешно применяться при метастазировании.
В некоторых случаях операцию проводят после курса химиотерапии, чтобы окончательно удалить скопление дефектных клеток.
Химиотерапия. Проводится с использованием цитостатических средств. Под их влиянием новообразования разрушаются или прекращают рост. Химиотерапия проводится следующими способами:
- внутривенное введение препарата,
- приём препаратов орально,
- внутримышечные инъекции.
При попадании препарата в организм происходит опухолевые клетки погибают. В некоторых случаях рекомендовано введение препарата в спинномозговой канал или непосредственно в поражённый орган – регионарная химиотерапия. В некоторых случаях показано одновременное применение нескольких препаратов – комбинированная химиотерапия.
Лучевая терапия и высоко дозовая химиотерапия с трансплантацией стволовых клеток. Метод, при котором назначается высокая дозировка препаратов. Их приём приводит к разрушению кроветворных стволов клеток и замещению новыми. Их забор производится либо из костного мозга ребёнка, либо у подходящего донора, а затем производится их замораживание. По окончании курса химиотерапии клетки вводят пациенту внутривенным способом. Они вызревают и из них образовываются новые, абсолютно здоровые.
Лучевая терапия. При этом способе применяется высокочастотное рентгеновское излучение. В результате воздействия можно полностью избавиться от злокачественных клеток и приостановить их рост. Лучевая терапия бывает двух видов: внешняя и внутренняя. При внешней лучи аппарата направлены непосредственно на опухоль, при внутренней радиоактивные вещества при помощи приспособлений (иглы, катетеры, трубочки) препарат вводится в ткани, расположенные рядом с опухолью или непосредственно в него.
Лечение с помощью моноклональных антител. Это антитела, которые получают лабораторным способом из одного из видов клеток. Они способны распознать специфические образования на клетках опухоли, переплестись с ними, а затем уничтожить их и блокировать дальнейший рост. Моноклональные антитела вводят в организм ребенка инвазивным способом.
Прогноз
Благоприятность дальнейшего прогноза после проведенного лечения во многом зависит от стадии онкологического заболевания.
Чем раньше будет выявлен рак надпочечников, тем больше шансов на полное выздоровление. Третья стадия также, как и первые две имеет для больных хороший прогноз практически в 65% случаев — дети после выздоровления ведут привычный образ жизни, полноценно развиваются.
4S стадия в более 75% случаев побеждается самостоятельно детским организмом без врачебного вмешательства.
Прогнозы неутешительные для больного на четвертой стадии — до 20% детей могут прожить не более пяти лет после удаления опухоли и последующего лечения.
Лечение
Правильно и своевременно поставленный диагноз в большинстве случаев дает положительный прогноз. Как правило, курс терапии выбирается от стадии развития онкологии, это может быть медикаментозная, лучевая терапия, химиотерапия, а также оперативное вмешательство.
Обычно операции проводятся во всех случаях развития нейробластомы. Первые три стадии с использованием химиотерапии и последующего удаления опухоли, а затем обязательного курса лучевой терапии, поддаются лечению, и ребенок практически всегда возвращается к нормальной жизни.
А вот последняя стадия достаточно сложна для терапии, и риск потерять ребенка очень высок. Потому что процент выживаемости детей после проведенной операции незначителен, и совсем немного детей живут больше пяти лет после лечения.
Поделиться:
Клиническая картина при забрюшинных нейробластомах
Нейробластома забрюшинного пространства у детей выявляется примерно в 30% случаев. Диагностировать опухоль в этом отделе бывает сложно. Зачастую она не имеет клинических проявлений на ранних стадиях болезни. Симптомы, которые могут иметь место, часто путают с признаками других патологий пищеварительного тракта, так как они неспецифичны для рака. К подобным проявлениям относятся:
- Возникновение заметной опухоли на передней поверхности живота. По консистенции нейробластома плотная, напоминает узел.
- Постоянное повышение температуры тела.
- Нарушение стула – диарея или запоры.
- Бледность кожного покрова вследствие анемического синдрома. Несмотря на то, что снижение уровня гемоглобина практически всегда наблюдается при раковых заболеваниях, оно может иметь место и при воспалительных патологиях ЖКТ.
Как проявляются нейробластомы забрюшинные у детей на поздних стадиях? Симптомы опухоли часто диагностируют уже при распространенной форме рака. К признакам нейробластомы относят выраженные периодические боли в области позвоночника, конечностей. Этот синдром обусловлен метастазами опухоли в костную ткань. Также симптомом прогрессирования забрюшинного рака является возникновение отеков, не связанных с болезнями почек. Еще один признак злокачественного поражения – это снижение массы тела. При прорастании рака в органы мочевыделения отмечаются дизурические симптомы.
Симптоматика при патологии надпочечников
Нейробластома надпочечника у дитя вызывает усталость, температуру, гипергидроз, расстройство пищеварения.
Нейробластома не проявляется на первых стадиях ее развития либо не дает ярко выраженной симптоматики. Зачастую на начальной фазе развития наблюдается недомогание, но до 2-летнего возраста этот симптом приписывают к другим болезням или особенностям развития младенца на этом этапе жизни. Нейробластома 3 стадии дает яркую симптоматику. Ученые выделяют основные симптомы, такие как:
- патологическая усталость;
- увеличение температурных показателей;
- болевой синдром в костной ткани;
- пищеварительные расстройства (тошнота, рвотные позывы);
- утрата веса;
- повышенная потливость.
Онкологические клетки производят гормоны. Разросшееся злокачественное формирование в забрюшинной полости может отрицательно воздействовать на работу кишечника и желудка. В случае если метастазы добрались вплоть до костного мозга, ребенок становится вялым и ослабленным. Нарушается свертываемость крови, даже маленький порез приводит к большой кровопотере.
Нейробластома у детей: симптомы, причины, фото патологии
Клиническая картина болезни связана не только с локализацией опухолевого очага, но и с клеточными элементами, из которых сформировалось злокачественное образование. Как выглядит и ощущается нейробластома у детей? Симптомы, фото опухоли, точнее, если говорить языком медиков, ренгеновские снимки, данные компьютерной томографии могут быть разными. Часто клинические проявления зависят от локализации. Поэтому, получив изображение злокачественного образования, врач имеет возможность предположить, какие симптомы характеризуют эту опухоль и в чем она опасна в дальнейшем.
Основной причиной развития нейробластом является незавершенная дифференцировка клеток. Они, в свою очередь, могут быть различными. В зависимости от этого выделяют следующие формы патологии:
- Медуллобластома. Эта опухоль образована из мозжечковых клеток. Патологический процесс характеризуется быстрым распространением и высокой летальностью. Избавиться от опухоли невозможно, так как она локализована глубоко в головном мозге. Основными симптомами болезни является нарушение равновесия и координации движений у ребенка.
- Ретинобластома. Некоторые авторы выделяют данную форму рака как отдельное заболевание. Однако, несмотря на то, что опухоль приводит к потере зрения, она состоит из нервных клеток (сетчатой оболочки глаза). Патология протекает бессимптомно. Единственным клиническим проявлением болезни считается просвечивание опухоли сквозь зрачок. Данный феномен называют симптомом «кошачьего глаза». Он характеризуется тем, что при наведении на глаз светового потока зрачок окрашивается в белый цвет.
- Нейрофибросаркома. Эта опухоль происходит из недифференцированных клеток симпатических волокон. Зачастую она проявляется на поздней стадии. Метастазы обнаруживаются в лимфатических узлах и костной ткани.
- Симпатобластома. Характеризуется повышенной продукцией катехоламинов. Может локализоваться в надпочечниках или симпатических образованиях (нервных волокнах, узлах).
Как выглядит нейробластома у детей? Фото опухоли различаются между собой в каждом конкретном случае. Патологическое образование может визуализироваться на животе, спине, груди. Диагностировать опухоль лишь по внешним признакам и ее пальпации невозможно. С этой целью необходимо выполнение морфологического исследования.
СОСУДИСТАЯ ПАТОЛОГИЯ
НЕОНАТАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Идиопатическое неонатальное кровоизлияние является характерным и встречается в 4 раза чаще, чем нейробластома. Его развитие связано с недоношенностью, продолжительными родами, сепсисом и аномалиями коагуляции. Источником кровоизлияния у новорожденных считается быстрая инволюция фетальной коры. Хотя неонатальное кровоизлияние часто идентифицируются случайно, такие дети могут иметь симптомы желтухи, анемию, низкое кровяное давление и/или ощутимое образование при особенно большом кровоизлиянии, хотя, даже при больших кровотечениях, недостаточность надпочечников встречается редко. Неонатальные надпочечниковые кровоизлияния чаще встречаются в правой железе из-за прямой компрессии на нее соседней большой частью печени, а также из-за склонности к любому передаточному повышенному венозному давлению, которое может быть передано непосредственно органу через правую надпочечную вену. Венозный отток из левого надпочечника обеспечивает некоторую защиту от повышенного венозного давления, поскольку он осуществляется более опосредовано через левую почечную вену.
При ультразвуковом исследовании острое кровоизлияние в надпочечники у новорожденных принимает вид неправильного эхогенного образования, которое нарушает нормальную архитектуру надпочечника (рис. 19).
Рис. 19. Неонатальное кровоизлияние в надпочечники.
Кровоток при цветной доплерографии не определяется. По мере прогрессирования заболевания и разжижения сгустка, эхогенное образование становится меньше и более гипоэхогенным, при этом могут развиваться кистозные изменения (рис.20), с возможной ревизуализацией нормальной картины надпочечников.
Рис.20. Разжижение неонатального кровоизлияния в надпочечники (крестик).
Важная роль рентгенолога заключается в том, чтобы иметь возможность представить некоторые критерии визуализации, которые помогают отличить идиопатическое неонатальное кровоизлияние от врожденной нейробластомы (которая также может кровоточить). Отсутствие потока на доплеровском изображении характеризует кровотечение над новообразованием (рис.21), также как и последовательные ультразвуковые исследования, которые демонстрируют уменьшение размера новообразования надпочечника. Это уменьшение размера обычно продолжается до полной регрессии от 20 до 165 дня жизни.
Рис. 21. Неонатальное кровоизлияние в надпочечники. Показано отсутствие цветного доплеровского потока.
ТРАВМАТИЧЕСКОЕ КРОВОТЕЧЕНИЕ
Надпочечниковое кровоизлияние может возникать как при случайной, так и при спровоцированной травме. При случайной травме это происходит примерно в 3% случаев и связано с другими ипсилатеральными торакальными и внутрибрюшными повреждениями. Картина спровоцированной тупой травмы живота может иметь признаки кровоизлияния в надпочечники. Дети, которые подвергались насилию, с подобными находками также имеют ипсилатеральные травмы ребер и внутренних органов. Сонографические особенности сходны с неонатальным идиопатическим кровоизлиянием (рис. 22).
Рис. 22. Травматическое кровоизлияние в надпочечники у 8-летнего мальчика
Причины нейробластомы
До сих пор ученые не пришли к единому мнению, что способствует образованию нейробластомы. В основном это заболевание проявляется у детей до двух лет, поэтому имеется несколько теорий возникновения данной патологии.
Патология может быть проявлением наследственности, и своего пика развития оно достигает до достижения малышом годовалого возраста. Может развиваться сразу в нескольких областях: в надпочечниках, поясничном и шейно-грудном отделе.
Патологический процесс может возникнуть на ранней стадии созревания нервных клеток, в котором они пребывают первые три месяца жизни младенца. Мутация, возникшая на клеточном уровне, приводит к неполному созреванию неровных клеток, при их постоянном делении развиваются злокачественные опухоли
Не исключаются и генные мутации, которые могут быть сопряжены с внешними и внутренними психогенными явлениями.
Статистика у детей и взрослых
Нейробластома считается наиболее распространенным злокачественным новообразованием у детей. Ее находят примерно в 14% случаев раковых опухолей. Она бывает врожденной или появляется в период до 5 лет, пик заболеваемости приходится на двухлетний возраст.
Треть из всех опухолей расположена в мозговом веществе надпочечника. Обычно имеет одностороннюю локализацию. Новообразования также могут найти и в пространстве за брюшиной, в грудной клетке, шее и тазовой области.
После 15 лет выявление нейробластом является крайне редким случаем, но описаны варианты развития даже в пожилом возрасте. При врожденной патологии нередко сочетается с другими аномалиями развития.
Особенности нейробластомы надпочечников
Клетки, из которых развивается эта опухоль, относятся к предшественникам нейронов симпатического отдела нервной системы. Они являются зародышевой тканью и называются нейробластами. Новообразование считается злокачественным и недифференцированным, то есть наиболее агрессивным по течению.
Нейробластома рано дает ближние и отдаленные метастазы, распространяясь по кровеносным и лимфатическим сосудам. У большинства пациентов на момент выявления уже поражены лимфоузлы, кости и костный мозг. Реже встречается переход клеток в печень, почки и ткани головного мозга.
Тем не менее у этой опухоли имеется уникальная особенность – под влиянием неизвестных факторов она может становиться дифференцированной. В таком случае нейробластома трансформируется в доброкачественное новообразование, приобретая черты ганглионевромы. Она также может иметь и смешанное строение.
Часть пациентов способны полностью избавиться от нейробластомы без лечения или при низких дозах химиопрепаратов даже при наличии метастазирования. Этим опухоль отличается от все остальных новообразований человеческого организма.
Рекомендуем прочитать статью об андростероме надпочечников. Из нее вы узнаете о причина появления опухоли, симптомах у женщин и мужчин, а также о диагностике и лечении андростеромы надпочечников. А здесь подробнее о гормоне дофамин.
Используемые источники:
- https://onkologia.ru/onkoendokrinologiya/neyroblastoma-nadpochechnika/
- https://m.baby.ru/wiki/nejroblastoma-u-detej-priciny-vozniknovenia-i-podhody-k-terapii/
- https://etopochki.ru/nadpochechniki/nejroblastoma-nadpochechnika-u-detej.html
- https://uran.help/diseases/nejroblastoma-nadpochechnika.html
- https://endokrinolog.online/nejroblastoma-nadpochechnika/
- https://www.syl.ru/article/307137/neyroblastomyi-u-rebenka-simptomyi-prognoz-lechenie
Непредсказуемый характер нейробластомы у ребенка
Нейробластома относится к злокачественным новообразованиям, а её течение протекает стремительно и достаточно тяжело для ребёнка. В 85% случаев она возникает в забрюшинном пространстве, в 15-18% случаев поражает надпочечники. По статистике это заболевание отмечается у одного из ста тысяч детей.
Злокачественность опухоли объясняется неконтролируемым делением клеток, произведённых собственным организмом больного, что не поддаётся лечению антибиотиками или иными препаратами без аналогичного влияния на остальные клетки. Как и в случае с раковыми, клетки нейробластомы имеют способность отделяться от общей массы и с течением крови или лимфы давать метастазы по всему телу малыша.
Непредсказуемость нейробластомы заключается в её способности к самоликвидации. Никто не может объяснить, как и почему это происходит, но нейробласты невероятным образом перестраиваются в нейроны и прекращают деление. Нейробластома трансформируется в ганглионеврому – доброкачественную опухоль, которую легко удалить хирургическим путём.
«Важно! Процесс перерождения опухоли наблюдается только в случаях, если опухоль имеет небольшие размеры».
Нейробластома способна метастазировать в любое место в организме, но чаще всего в надпочечники, костный мозг, лимфоузлы, костный мозг. Крайне редко – в печень, кожу и другие органы. Клетки опухоли ведут себя как здоровые и стремятся образовывать органы нервной системы. Они активно направляются в сторону головного мозга, но при этом нейробластома поражает головной мозг крайне редко.
При лечении на ранних стадиях можно добиться хорошего результата и даже полного выздоровления. Необъяснимым образом даже при большом количестве метастаз может произойти вызревание нейробласты, её перерождение, и наступает полное выздоровление.
Как распознать нейробластому?…
Для установления диагноза в первую очередь обращаются к возможностям клинической лабораторной диагностики, которая включает:
- Определение катехоламинов, их предшественников и метаболитов в моче ребенка. Усиленное выведение продуцируемых опухолью веществ в непомерных количествах будет отражаться в анализе.
- Избыточное выделение в кровь гликолитического энзима нейронов, называемого нейроно-специфической енолазой (NSE), может указывать на развитие опухолевого процесса и, кстати, не только нейробластомы. Повышение уровня NSE характерно для других опухолей: лимфомы, нефробластомы, саркомы Юинга, поэтому данный онкомаркер едва ли может подойти для дифференциальной диагностики, зато он хорошо зарекомендовал себя в прогностическом плане: чем ниже уровень маркера, тем благоприятнее прогноз. Например, при нейробластоме ст. IVS неспецифической енолазы всегда меньше, чем при аналогичной опухоли 4 стадии просто.
- Важным онкомаркером нейробластомы считают ферритин, который активно продуцируется, но железо при этом не используется (анемия), а поступает в кровь. Изменение количества данного маркера отмечается преимущественно в 3-4 стадии болезни, в то время как на начальных этапах (1-2 стадии) его уровень слегка повышен или вообще остается в пределах нормы. В период лечения показатель имеет тенденцию к снижению, а во время ремиссии и вовсе возвращается к норме.
- Высокий уровень мембрано-связанных гликолипидов – ганглиосайдов, можно выявить в сыворотке крови большей части пациентов с нейробластомой, при чем, быстро растущая неоплазия увеличивает показатель в 50 и более раз, но активная терапия способствует значительному падению содержания маркера, рецидив же, наоборот, заметно его повышает.
К другим методам диагностики нейробластомы относят:
нейробластома на диагностическом снимке
- Костно-мозговую аспирационную биопсию и/или трепанобиопсию грудины и крыла подвздошной кости, биопсию подозрительных на метастазы очагов – полученный материал направляется на цитологический, иммунологический, гистологический, иммуногистохимический анализ (в зависимости от возможностей лечебного учреждения);
- Ультразвуковую диагностику, ведь УЗИ быстро и безболезненно находит новообразование в брюшной полости и органах таза;
- Рентгенографию грудной клетки, которая сможет отыскать локализованную там опухоль;
- КТ, МРТ и другие методы.
Подозрение на отдаленное метастазирование ставит задачу немедленного и особо тщательного изучения не только костного мозга, но и костей скелета. С данной целью использую такие методы, как R-графия, радиоизотопная сцинтиграфия, трепано- и аспирационная биопсия, КТ и МРТ.
Особенности
Когда мама рожает своего малыша, с младенцем происходят следующие изменения:
- Сохраняется большое количество гормонов от материнского организма.
- Процессы синтеза адренокортикотропных гормонов подавляются, что приводит к уменьшению продуцирования собственных гормонов. Такое состояние нередко сопровождается признаками почечной недостаточности.
- Подобные клинические проявления сохраняются до 10-15 дня жизни.
- Постепенно у новорожденного происходит смена гормонального фона из-за стабилизации выработки кортикостероидов.
В первые 90 дней развития у младенца железы уменьшаются почти наполовину. Это обусловлено истончением и переформировкой коркового слоя. Через год масса надпочечников снова увеличивается. К 12 месяцам фетальная тканевая часть рассасывается, а в корковой зоне уже присутствуют клубочки, пучки и сетчатая ткань. В три года завершается процесс разделения клеток и коркового слоя желез, но формирование структур длится еще на протяжении 10 лет.
Окончательное установление массы надпочечника происходит в 18-20 лет. К этому периоды железы функционируют, как и у взрослого человека.
До 12 месяцев выработка кортизола не установлена. Повышенные показатели гормона отмечаются в утреннее время.
Причины
Как и другие онкологические опухоли, нейробластома возникает из-за генетических изменений. Однако до конца не известно, почему бывают подобные мутации. Некоторые специалисты считают, что причины нейробластомы напрямую связаны с воздействием канцерогенных факторов. Это можете быть как отправление химическими веществами, так и радиоактивное облучение.
В результате мутаций образуются раковые клетки, которые обладают способностью быстрого деления и распространения в другие ткани органов. Большая часть пациентов с подобным диагнозом – дети груднички. Все потому что развитие нейробластомы происходит еще в утробе матери или сразу после появления на свет.
Когда ребенок рождается, большинство нейробластов уже полностью формируются, некоторые из них остаются в недоразвитом состоянии. При нормальном течении процесса они исчезают, а в случае возникновения мутаций преобразуются в раковую опухоль.
Риск возникновения заболевания осложняется наследственной предрасположенностью. Однако такая вероятность минимальна, встречается не более чем в 2% случаев.
Нейробластома забрюшинного пространства, как правило, обнаруживается еще в утробе матери при проведении УЗИ. Причиной появления также являются мутации эмбриогенеза. У пациентов детского возраста злокачественное образование может исчезнуть самостоятельно. Раковые клетки своевременно созревают, а затем наблюдается ремиссия.
Болезнь подразделяется на следующие стадии:
- I стадия – локализованная нейробластома, операбельная;
- IIA стадия – возможно удаление фрагмента опухоли;
- IIB стадия – новообразование только с одной стороны, частично операбельно;
- III стадия – развитие метастаз на ближние органы и лимфоузлы;
- IV стадия – метастазы развиваются и в отдаленных органах. При нейробластоме iv стадии образование становится практически неоперабельным.
Независимо от причины происхождения нейробластомы, лечение необходимо начать как можно раньше. При начальном этапе образования болезнь бесследно устраняется.
Острая недостаточность
Острая надпочечниковая недостаточность у новорожденных относится к очень тяжелой форме патологии. Причинами этого состояния обычно становится выраженное кровоизлияние в эти органы, которое обусловлено:
- родовой травмой;
- асфиксией;
- геморрагическим синдромом при инфекционных заболеваниях.
Несколько реже может встречаться ОНН в результате врожденной гипоплазии, которая передается по аутосомно-рецессивному типу, или имеет X-сцепленное наследование. Такая патология у новорожденного может обнаруживаться при генетическом исследовании.
Признаки острого состояния
В том случае, когда практически не работают надпочечники симптомы заболевания у детей проявляются следующим образом:
- Малыш практически не двигается, у него резко падает давление и мышечный тонус.
- Пульс отмечается частый, развивается одышка, снижается объем выделяемой мочи.
- Бывает рвота, понос, различные по интенсивности и местонахождению боли в области кишечника. В результате потери жидкости может быстро наступить обезвоживание, что у новорожденного ребенка является очень опасным состоянием.
- Снижается температура, кожа становится бледной или синюшной, иногда отмечается мраморный рисунок, геморрагии.
- В последней стадии развивается коллаптоидное состояние, вызванное сосудистой недостаточностью. Снижение уровня калия в крови приводит к остановке работы сердечной мышцы.
Скорость развития симптоматики у новорожденных зависит от причины недостаточности. При резком поражении надпочечников в результате кровоизлияния или отмене приема глюкокортикоидов клиника заболевания развивается за считанные часы. Если острая недостаточность становится результатом хронического процесса, то начало ее наступления может растягиваться на несколько дней или месяцев.
Лечение острой недостаточности надпочечников
Такое состояние может быстро привести к гибели новорожденного малыша, поэтому лечение его осуществляется только в условиях реанимационного отделения. При оказании помощи сразу начинается парентеральное введение гормонов (глюкокотрикоидов и минералокортикоидов). Эта заместительная терапия, если ее начать вовремя, сразу оказывает свое воздействие и обусловливает улучшение состояния маленького пациента.
При необходимости проводится противошоковые мероприятия и симптоматическое лечение.
Профилактика заболеваний
Предупредить развитие серьезных патологий надпочечников невозможно, так как многие из них становятся следствием аутоиммунных, наследственных и нервных патологий. Ребенка необходимо обеспечить сбалансированным питанием, приучить к здоровому образу жизни, а также минимизировать стрессы. Лучшей профилактикой будет плановое посещение врачей и своевременная диагностика всех болезней.
Также вы можете узнать из данного видеоролика о дислексии, каковы ее основные причины и как лечить данный недуг.