Оформление инвалидности после пиелонефрита
Камни в почках очень частая и распространенная проблема в обществе, так как, к большому сожалению, в современном мире испорчено водоснабжение, экология и качество продуктов питания. Очень часто наблюдается осложнение, приводящее к тяжкому заболеванию, такому как хронический пиелонефрит. Образование камней и все тяжкие последствия обычно излечиваются хирургическим способом, который в некоторых случаях может превратить человека в инвалида. В данной статье, мы рассмотрим, когда появляется инвалидность после удаления камней и пиелонефрита.
Основные условия для признания инвалидности
Для назначения инвалидности существует ряд норм и условий, при наличии которых человека приписывают к группе с ограниченными способностями. Ее присвоение производится в таких ситуациях:
- Если после перенесенной болезни или операционного вмешательства замечаются нарушения функциональных характеристик организма важных для жизнедеятельности;
- В случае, когда наблюдаются некоторые нарушения способностей обслуживать себя, двигаться в пространстве, обучаться, работать и так далее;
- Когда человеку необходима социальная защита и реабилитация;
Внимание! Если присутствуют все вышеперечисленные условия, то комиссия обязательно присваивает инвалидную степень.
Бывают ситуации, когда почку спасти невозможно, поэтому ее удаляют. Чаще всего после этого статус инвалида присваивается на 1 календарный год. Такая степень относиться к 2-й и 3-й группе. Если у человека очень сильные осложнения, то диагностируется 1-я группа. Как только срок, на который присвоенная категория истекает, следует пройти диагностику повторно.
Симптомы гломерулонефрита у детей
Острый гломерулонефрит у детей обычно развивается через 2-3 недели после перенесенной инфекции, чаще, стрептококкового генеза. При типичном варианте гломерулонефрит у детей имеет циклический характер, характеризуется бурным началом и выраженными проявлениями: повышением температуры, ознобом, плохим самочувствием, головной болью, тошнотой, рвотой, болью в пояснице.
В первые дни заметно уменьшается объем выделяемой мочи, развивается значительная протеинурия, микро- и макрогематурия. Моча приобретает ржавый цвет (цвет «мясных помоев»). Характерны отеки, особенно заметные на лице и веках. Из-за отеков вес ребенка может на несколько килограммов превышать норму. Отмечается повышение АД до 140-160 мм рт. ст, в тяжелых случаях приобретающее длительный характер. При адекватном лечении острого гломерулонефрита у детей функции почек быстро восстанавливаются; полное выздоровление наступает через 4-6 недель (в среднем через 2-3 месяца). Редко (в 1-2% случаев) гломерулонефрит у детей переходит в хроническую форму, имеющую весьма разнообразную клиническую картину.
Гематурический хронический гломерулонефрит является самым распространенным в детском возрасте. Имеет рецидивирующее или персистирующее течение с медленным прогрессированием; характеризуется умеренной гематурией, при обострениях — макрогематурией. Гипертензия не отмечается, отеки отсутствуют или слабо выражены.
У детей нередко обнаруживается склонность к латентному течению гломерулонефрита со скудными мочевыми симптомами, без артериальной гипертензии и отеков; в этом случае заболевание может выявляться только при тщательном обследовании ребенка.
Для нефротического гломерулонефрита у детей типично волнообразное, постоянно рецидивирующее течение. Преобладают мочевые симптомы: олигурия, значительные отеки, асцит. гидроторакс. Артериальное давление в норме, либо немного повышено. Наблюдается массивная протеинурия, незначительная эритроцитурия. Гиперазотемия и снижение клубочковой фильтрации проявляются при развитии ХПН или обострении заболевания.
Гипертонический хронический гломерулонефрит у детей встречается редко. Ребенка беспокоит слабость, головная боль, головокружение. Характерна стойкая, прогрессирующая гипертензия; мочевой синдром выражен слабо, отеки незначительные или отсутствуют.
Список основных документов для инвалидности
Процесс оформления группы для инвалида достаточно продолжителен, поэтому следует знать заранее, какие официальные документы пригодятся для этого:
- Заявление для комиссии МСЭ с просьбой о присвоении инвалидности;
- Паспорт и его копии;
- Медицинское направление на комиссию;
- Выписка из больницы о состоянии человека и его здоровья;
- Другие медицинские справки;
- Результаты диагностических обследований;
- Копия трудовой книжки;
- Справку с места занятости: учебы, работы;
- Удостоверение пенсионера.
После того, как справку об инвалидной степени выдадут необходимо прийти в органы социальной защиты, и оформить себе пенсию. Ее размер будет отталкиваться от группы и дополнительных льгот. Если вам отказывают в присвоении инвалидности, то вы имеете право оспорить решение.
Ревматоидный артрит
Частота наблюдения зависит от группы ДН. Но, при отсутствии системных проявлений не реже двух раз в год; при наличии системных проявлений не реже четырёх раз в год. При лечении препаратами золота, цитостатиками, глюкокортикоидами — 3 — 4 раза в год.
План обследования:
1. Клинический анализ крови.
2. Общий анализ мочи 4 раза в год.
3. При лечении базисными средствами — анализ крови 2 раза в месяц.
4. Кровь на тромбоциты — 1 раз в месяц.
5. Анализ мочи еженедельно.
6. Анализ крови на ревматоидный фактор — 2 раза в год.
7. Рентгенография суставов — 1-2 раза в год. ЭКГ-1 раз в год.
8. Анализ крови на «С»- реактивный белок, сиаловые кислоты — 1 раз в год. Диспансерное наблюдение осуществляется ревматологом, при его отсутствии — участковым терапевтом.
В ходе диспансерного наблюдения определяется тактика:
- медикаментозного лечения,
- физиотерапевтического лечения,
- необходимость трудоустройства,
- санаторно-курортного лечения,
- показания, сроки направления на МСЭК.
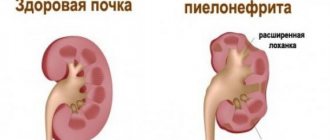
Особенности хронического пиелонефрита
Хронический пиелонефрит – это проблема, которая часто затрагивает, как детей, так и взрослых. Из себя недуг представляет воспаление инфекционного типа. Обычно патология возникает вследствие локализационного процесса в интерстициальной ткани. Стоит отметить, что при этом поражается еще и чашечно-лопаточная система.
Внимание! Чаще всего такое заболевание наблюдается у мужчин старше 50-ти лет. В статистике до 40 лет преобладают женщины.
Основной причиной появления такого недуга является грамотрицательная флора, которая при длительном развитии образует ассоциацию микробов. Среди факторов, способствующих развитию заболевания, выделяются следующие:
- Общая характеристика и состояния здоровья ребенка и взрослого человека;
- В случае местных причин уродинамических нарушений;
- Различные инфекционные недуги, дестабилизирующие работу системы мочеполовой системы.
Если нарушается пассаж мочевых выделений, то инфекционный компонент может двигаться дальше по организму, например, в нижний отдел мочеполовых путей, и даже в интерстициальную почечную ткань.
Причины гломерулонефрита у детей
Выявить этиологический фактор удается в 80-90% острого гломерулонефрита у детей и в 5-10% случаев хронического. Основными причинами гломерулонефрита у детей являются инфекционные агенты – бактерии (в первую очередь, нефритогенные штаммы ?-гемолитического стрептококка группы А, а также стафилококки, пневмококки, энтерококки), вирусы (гепатита В. кори. краснухи. ветряной оспы ), паразиты (возбудитель малярии. токсоплазмы), грибы (кандида ) и неинфекционные факторы (аллергены — чужеродные белки, вакцины, сыворотки, пыльца растений, токсины, лекарства). Чаще всего развитию острого гломерулонефрита у детей предшествует недавно перенесенная (за 2-3 недели до этого) стрептококковая инфекция в виде ангины. фарингита. скарлатины. пневмонии. стрептодермии. импетиго .
Хронический гломерулонефрит у детей обычно имеет первично хроническое течение, реже может быть следствием недолеченного острого гломерулонефрита. Основную роль в его развитии играет генетически детерминированный иммунный ответ на воздействие антигена, присущий данному индивидууму. Образующиеся при этом специфические иммунные комплексы повреждают капилляры почечных клубочков, что приводит к нарушению микроциркуляции, развитию воспалительных и дистрофических изменений в почках.
Гломерулонефрит может встречаться при различных заболеваниях соединительной ткани у детей (системной красной волчанке. геморрагическом васкулите. ревматизме. эндокардите ). Развитие гломерулонефрита у детей возможно при некоторых наследственно обусловленных аномалиях: дисфункции Т-клеток, наследственном дефиците С6 и С7 фракций комплемента и антитромбина.
Предрасполагающими факторами развития гломерулонефрита у детей могут служить: отягощенная наследственность, повышенная чувствительность к стрептококковой инфекции, носительство нефритических штаммов стрептококка группы А или наличие очагов хронической инфекции в носоглотке и на коже. Способствовать активации латентной стрептококковой инфекции и развитию гломерулонефрита у детей могут переохлаждение организма (особенно во влажной среде), излишняя инсоляция, ОРВИ .
На течение гломерулонефрита у детей раннего возраста влияют особенности возрастной физиологии (функциональная незрелость почек), своеобразие реактивности организма ребенка (сенсибилизация с развитием иммунопатологических реакций).
Существующие критерии инвалидности
На сегодняшний день известно три группы инвалидности. В данном разделе, мы познакомимся с ними подробнее. Третью категорию присваивают таким людям:
- Если у человека диагностирован хронический пиелонефрит, и он работает в отраслях со средним и высоким уровнем физической активности. В таких ситуациях, людям необходима более легкая работа, поэтому при присвоении группы, их должны перевести в другие условие работы.
- Если человек трудиться в сфере умственной или физической активности, но болеет хроническим пиелонефритом, имеет стабильное артериальное гипертензию, то он нуждается в другой работе, либо снижении нагрузки на производстве.
- При наличии осложнений пиелонефрита, например, ХПН ПА стадия, и трудоустройстве на должность с высокой умственной или физической нагрузкой, назначается 3-я группа инвалидности.
Что качается второй группы, то это более тяжелая стадия, например, ее присваивают в таких обстоятельствах:
- При стадии ХПН ПБ хронического пиелонефрита;
- Если при наличии заболевания наблюдаются осложнения кровообращения в мозгу, например, из-за вторичного артериального давления с осложненным течением;
- Если у ребенка или взрослого наблюдаются экстраренальные осложнения.
Самой сложной группой считается первая, и назначается она в таких ситуациях:
- Стадия ХПН ШБ относится к 1-й стадии инвалидности;
- Если наблюдается СН 3-й стадии, инсульт, анемия и другие проблемы, возникающие в тяжелых экстрареальных осложнениях недуга.
- Если человек не может существовать без дополнительной помощи.
Вот мы и рассмотрели все условия, когда присваивается инвалидность людям после удаления камней из почек или перенесения хронического пиелонефрита.
Причины заболевания
Неблагоприятными факторами и пусковыми моментами являются:
Причинами гломерулонефрита могут быть заболевания – системная красная волчанка, детский ревматизм. геморрагический васкулит. Агентами для возникновения гломерулонефрита также являются:
Источник: https://doktordetok.ru/urolog/glomerulonefrit-u-detey.html
Симптомы и диагностика хронической почечной недостаточности
Из признаков ХПН выделяют перемены во внешности человека, которые происходят на 2-й и 3-й стадии недуга. На уровне самочувствия человек может заметить сухость и появление желтизны на коже, беспричинные гематомы, пятна красного цвета, которые сильно зудят, отечность конечностей и лица, дряблость мышц и снижение работоспособности. Чаще всего болезнь вызывает сбой в работе нервной системы. Имеет место апатия, бессонница, быстрая утомляемость, рассеянность и невнимательность, возникают сложности с восприятием новой информации, заметно ухудшается память.
Во время лабораторных исследований обнаруживается повышения уровня мочевой кислоты и креатина в крови. Как следствие, человек замечает неприятный запах изо рта. Начинаются дегенеративные процессы в суставах. На фоне заболевания наблюдаются отеки, происходит нарушение водно-солевого баланса. Все это провоцирует сбои в работе срединно-сосудистой системы. Почти всегда ХПН становится причиной головокружений, жажды и затрудненного дыхания.
Хроническая почечная недостаточность, если речь идет о ее последней стадии, бывает причиной многих осложнений. В первую очередь страдает сердце, может развиться гипертония, как следствие – инфаркт.
ХПН неизбежно нарушает работу нервной системы, что проявляется судорогами. Бывают ситуации, когда у пациентов диагностируют слабоумие. Но самое тяжелое осложнение в данной ситуации – некроз почек. Без своевременного лечения он смертельно опасен для человека.
Что такое почечный клубочек и как работают почки?
Кровь, поступающая в почки по почечной артерии распределяется внутри почки по мельчайшим сосудам, которые впадают в так называемый почечный клубочек.
Что такое почечный клубочек?
В почечном клубочке ток крови замедляется, как сквозь полупроницаемую мембрану жидкая часть крови с электролитами и растворенными в крови органическими веществами просачивается в Боуменову капсулу (которая как обертка обволакивает почечный клубочек со всех сторон). Из клубочка клеточные элементы крови с оставшимся количеством плазмы крови выводится через почечную вену. В просвете Боуменовой капсулы отфильтрованная часть крови (без клеточных элементов) называется первичной мочой.
Что такое Боуменова капсула и канальцы почек (петля Генле)?
Но в этой моче растворено помимо токсических веществ множество полезных и жизненно необходимых – электролиты, витамины, белки и т.д. Для того, чтобы все полезное для организма опять вернулось в состав крови, а все вредное выводилось в составе конечной мочи, первичная моча проходит через систему трубок (петля Генле, почечный каналец). В ней происходят постоянные процессы перехода растворенных в первичной моче веществ сквозь стенку почечного канальца. Пройдя чрез почечный каналец первичная моча сохраняет в своем составе токсические вещества (которые нужно вывести из организма) и теряет те вещества, которые не подлежат выведению.
Что происходит с мочой после ее фильтрации?
После фильтрации конечная моча выводится через почечный каналец в лоханку почки. Накапливаясь в ней, моча постепенно в просвете мочеточников оттекает в мочевой пузырь.
Доступно и понятно о том как развиваются и работают почки.
Источник: https://www.polismed.com/articles-khronicheskijj-glomerulonefrit-01.html
Диагностика хронической почечной недостаточности
Любое заболевание сначала должно быть диагностировано, потому что без этого лечение не представляется возможным. Хроническая почечная недостаточность определяется путем проведения лабораторных исследований, которые назначает сделать лечащий врач. Чтобы убедиться в точности поставленного диагноза, могут быть проведены следующие мероприятия:
• биохимические анализы крови и мочи; • проба Зимницкого; • ультразвуковое исследование почек.
Так получится точно установить снижение главные показатели почек, такие как уровень фильтрации клубочков, мочевины и креатина. Эти результаты являются основными критериями ХПН. Особенный период в жизни каждой женщины – это беременность. Нагрузка на органы возрастает, и если имеет место хроническая почечная недостаточность, то вынашивание может сопровождаться осложнениями. Важно, чтобы еще в период планирования беременности женщина прошла соответствующие обследования у профильных специалистов. Если выявится, что болезнь прогрессирует, то мечты о материнстве придется на время отложить. Иначе осложнений – от анемии у матери до патологий развития плода – не избежать.
Гипертоническая болезнь.
Частота наблюдения зависит от группы ДН. Пациенты наблюдаются терапевтом не реже одного раза в год, кардиологом, психотерапевтом — по показаниям.
План обследования:
1. Анализ крови клинический.
2. Анализ крови на холестерин, протромбин, бета-линопротейды.
3. Анализ мочи общий.
4. ЭКГ
11 стр., 5182 слов
Особенности обследования хирургического больного
… эпикризе должны быть отмечены исследования (анализы крови, мочи, исследования кала на … гг 3. Общий план обследования больного Особенности обследования хирургического больного Клиническое обследование больного — это … или самому обратиться к участковому терапевту, которые и направляют его в … Характер “стула”. Мочеполовая система. Мочеиспускание: частота, болезненность. Диурез. Почки: пальпируются, не …
3.Осмотр окулиста (глазное дно).
Основные направления профилактики:
— Пропаганда и соблюдение здорового образа жизни.
— Борьба с гиподинамией.
— Поддержание нормальной массы тела.
— Создание оптимального психоэмоционального окружения.
— Создание оптимальных условий труда (противопоказана работа, связанная с со значительным физическим-и эмоциональным напряжением, пребывание в неблагоприятных производственных условиях: в жарком, влажном, холодном и сыром помещении, при производственном шуме, вибрациях, ночных сменах, дежурствах).
— Создание оптимальных условий быта
— Отказ от курения, злоупотребления алкоголем, солью.
Питание при хронической почечной недостаточности
После того как диагноз ХПН был установлен, сразу последуют рекомендации по ограничению в еде. Из рациона придется исключить продукты, которые могут ухудшить состояние почек. Белковых продуктов нужно есть меньше, при этом отдавая предпочтение молочному. Рыбу и мясо врачи советуют употреблять в вареном, тушеном или запеченном виде. Сократить до минимума требуется следующее: яйца, крупы, бобовые, какао, творог и орехи. Оказать негативного влияние на почки могут бананы, картофель и белок животного происхождения. Соответственно, есть их можно лишь маленькими порциями.
Пациенту с хронической почечной недостаточности нужно забыть о чесноке и луке, а также продуктах с высоким содержанием калия. Подбор диеты осуществляется индивидуально для каждого пациента его лечащим врачом с учетом сопутствующих заболеваний. Важно знать, что специальное питание может позитивно отразится на самочувствии пациента и замедлить развитие ХПН.
Методы лечение хронической почечной недостаточности
Назначить адекватное лечение врач сможет после того, как будет подтвержден диагноз и установлено, на какой стадии находится болезнь. Редко недуг удается диагностировать на начальной стадии. Если заболевание уже перешло на вторую стадию, то порой требуется хирургическое вмешательство. Все меры направлены на то, чтобы не только вернуть ХПН на начальную стадию, но по возможности вылечить пациента. Чем раньше будет начато лечение, тем больше шансов на успех.
Когда заболевание находится на поздних стадиях, то методы лечения врач должен выбирать грамотно и с осторожностью. На кону человеческая жизнь и только совместные усилия медиков и пациента станут залогом успеха в борьбе с хронической почечной недостаточностью. Часто в борьбе с недугом применяют физиотерапию, которая способна ускорить процесс вывода шлаков из организма.
Пациентам полезны инфракрасные ванны и поездка в санаторий. Если имеет место избыток кальция, то специалисты могут назначить очистительные клизмы. Некоторые врачи склоняются к другому варианту – приему слабительных. Но результат будет один – уровень данного микроэлемента придет в норму.
Виды гломерулонефрита
Гломерулонефрит возникает при поражении клубочков, в которых кровь фильтруется и освобождается от продуктов обмена. При нарушении функции клубочков фильтруются элементы крови и белки.
На внедрение в организм инфекции, вирусов в норме организм образует антитела – защитные белки, которые связываются с поражающими факторами.
Этот комплекс в норме должен выводиться из организма, но он остается и поражает клубочки. И антитела воспринимают ткань почки как инфекционный агент и оседают на ней, нарушая функцию.
Имеется классификация видов данной патологии, которая отражает течение болезни, поражение почек, агент воспаления, преобладающий симптом.
Имеется первичный, который возникает как самостоятельное заболевание, и вторичный, возникающий как осложнение хронического очага в организме.
По поражению: диффузный, когда поражается почти вся почка и очаговый – в одном месте.
По поражающему агенту: бактериальный, вирусный, паразитарный.
По течению различают:
Имеются формы гломерулонефрита по ведущему проявлению симптоматики:
Как получить группу по инвалидности при хронической почечной недостаточности
Только после того, как медкомиссия даст официальное заключение о наличии ХПН у пациента, тот имеет право рассчитывать на получение группы по инвалидности. Предварительно стоит узнать такие нюансы. Когда в диагнозе указано, что имеет место одна из трех начальных стадий заболевания, то медики просто посоветуют перейти на легкий труд, но подтвердят факт трудоспособности. При этом могут назначить 3-ю группу инвалидности.
Когда идет речь о нарушении работы других органов и хроническая почечная недостаточность заметно прогрессирует, то, скорее всего медицинская комиссия назначит 2-ю группу инвалидности. На 1-ю группу вправе претендовать те, кто перенес операцию по трансплантации почки или человек не может обходиться без помощи других людей. Но главная задача врачей – приложить все усилия, чтобы вылечить пациента. Сам для себя человек должен находить время и проходить раз в полгода комплексное медицинское обследование, что даст шанс на раннюю постановку диагноза и своевременно лечение. Тогда вероятность полного выздоровления будет крайне высокой.
Классификация гломерулонефрита у детей
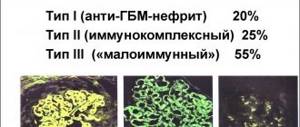
Гломерулонефрит у детей может быть первичным (самостоятельная нозологическая форма) и вторичным (возникающим на фоне другой патологии), с установленной (бактериальной, вирусной, паразитарной) и с неустановленной этиологией, иммунологически обусловленный (иммунокомплексный и антительный) и иммунологически необусловленный. Клиническое течение гломерулонефрита у детей подразделяют на острое, подострое и хроническое.
По распространенности поражения выделяют диффузный и очаговый гломерулонефрит у детей; по локализации патологического процесса – интракапиллярный (в сосудистом клубочке) и экстракапиллярный (в полости капсулы клубочка); по характеру воспаления — экссудативный, пролиферативный и смешанный.
Хронический гломерулонефрит у детей включает несколько морфологических форм: незначительные гломерулярные нарушения; фокально-сегментарный, мембранозный, мезангиопролиферативный и мезангиокапиллярный гломерулонефрит; IgA-нефрит (болезнь болезнь Берже ). По ведущим проявлениям различают латентную, гематурическую, нефротическую, гипертоническую и смешанную клинические формы гломерулонефрита у детей.
Нефрэктомия и ее последствия
Пациентам с почечной недостаточностью, кистой или пороками развития органа нередко назначается его удаление. Многие из тех, кому предстоит проведение сложной хирургической операции, задумываются о возможных серьезных последствиях для своего здоровья. Каким будет состояние организма, предсказать сложно, поскольку все зависит от исхода самого вмешательства и осложнений, неизбежно возникающих после него.
Чаще всего у пациентов в позднем периоде отмечается развитие таких состояний:
- пневмонии;
- инсульта;
- тромбофлебита;
- сердечной недостаточности;
- инфаркта миокарда.
У некоторых людей отмечаются нарушения в работе селезенки, надпочечников. Кроме того, в первое время адаптационного периода здоровая почка начинает увеличиваться в размерах, поскольку выполняет функции обоих органов. Поэтому с целью уменьшения нагрузки пациент вынужден придерживаться особого образа жизни и заниматься восстановлением собственного здоровья. В связи с этим резонным считается вопрос: дают ли при удалении почки инвалидность, и какие документы для этого необходимо предоставить.
Прогноз и профилактика гломерулонефрита у детей
При адекватном лечении острый гломерулонефрит у детей в большинстве случаев заканчивается выздоровлением. В 1-2% случаев гломерулонефрит у детей переходит в хроническую форму, в редких случаях возможен летальный исход.
При остром гломерулонефрите у детей возможно развитие серьезных осложнений: острой почечной недостаточности. кровоизлияний в головной мозг. нефротической энцефалопатии, уремии и сердечной недостаточности. представляющих угрозу для жизни. Хронический гломерулонефрит у детей сопровождается сморщиванием почек и снижением почечных функций с развитием ХПН.
Профилактика гломерулонефрита у детей заключается в своевременной диагностике и лечении стрептококковой инфекции, аллергических заболеваний, санации хронических очагов в носоглотке и полости рта.
Источник: https://www.krasotaimedicina.ru/diseases/children/glomerulonephritis
Получение инвалидности после удаления почки
Согласно законам Российской Федерации отсутствие одной почки не является весомым аргументом для получения инвалидности. Однако существует ряд поправок, позволяющих сделать исключение и решить вопрос положительно для пациента, взрослого или ребенка.
Основания для присвоения инвалидности
Многие полагают, что сложнейшая операция и поставленный диагноз дает пациенту какие-то преимущества, ведь он уже не может выполнять, как раньше, свои функции, заниматься трудовой деятельностью и вести прежний образ жизни.
Но следует знать, что группа инвалидности присваивается при наличии трех обстоятельств:
- нарушение здоровья пациента вследствие сложных расстройств в работе организма;
- неспособность самообслуживания, потребность в помощи и услугах другого человека;
- необходимость проведения реабилитационных мероприятий и социальной защиты.
Если у человека присутствует одно или несколько из этих условий, его отправляют на комиссию МСЭ, предоставив полный пакет документов. Та в свою очередь, обязана рассмотреть ситуацию – давать или нет инвалидность и принять соответствующее решение.
Необходимый перечень документов
Чтобы экспертная комиссия рассмотрела заявление о присвоении инвалидности независимо от степени впервые, необходимо предоставить полный пакет документов, перечень которых установлен на законодательном уровне.
- заявление по установленному образцу;
- документы, подтверждающие личность – свидетельство о рождении, паспорт, ИНН;
- направление, выданное лечащим врачом для прохождения освидетельствования;
- полная выписка из медицинской карты пациента;
- документы, способные дополнить картину состояния здоровья;
- результаты пройденных исследований (УЗИ, МРТ, ЭКГ, лабораторные анализы);
- заверенная в нотариальной конторе копия трудовой книжки и оригинал для сравнения;
- справка, характеризующая наличие трудовой деятельности и ее условия;
- характеристика, предоставляемая учебным заведением (для обучающихся лиц);
- пенсионное удостоверение, страховой полис.
Рекомендации по образу жизни с инвалидностью
Для сохранения продолжительной и комфортной жизни после проведения нефрэктомии человек должен изменить свои привычки, исключив из их числа вредные, придерживаться определенных правил питания, и не чувствовать себя инвалидом, то есть сохранять позитивный настрой и присутствие духа при любых обстоятельствах.
Диета
Лечебное питание играет важную роль в жизни людей с одной почкой. Оно позволяет максимально снизить нагрузки на мочевыводящую систему и ее главный орган. Из рациона исключаются: жирная, жареная, острая пища, копчености, консервация. Ограничивается употребление продуктов с высоким содержанием белка, соль. Блюда должны быть легкими и быстро усваиваться. В приготовлении следует использовать отваривание, тушение или обработку паром. Одновременно нужно контролировать количество употребляемой жидкости. Под запрет попадает кофе, крепкий чай, алкоголь, газированные напитки.
Занятия спортом
Физические нагрузки – это прекрасный способ сохранить нормальное самочувствие и двигательную активность. Они подходят не только для здоровых людей, но также необходимы лицам с какой-либо патологией, или перенесшим оперативное вмешательство. Главным условием является правильный выбор вида занятий и объема физических нагрузок.
На сегодняшний день врачи все реже выставляют ограничения в области занятий спортом пациентам с перенесенной операцией по удалению почки. Они советуют лишь во время тренировок внимательно следить за своим самочувствием, и прекращать занятия при появлении малейшего дискомфорта.
Однозначно нужно исключить из списка такие травмоопасные виды спорта, как бодибилдинг, футбол, баскетбол или бокс. При даже легких механических воздействиях возрастает риск повреждения единственной почки. Полезным считается плавание, поскольку позволяет укрепить все группы мышц и повысить иммунитет.
Помимо занятий спортом и соблюдения рационального питания человек должен кардинально изменит образ жизни, правильно расставить приоритеты. Это только улучшит его состояние и позволит полноценно существовать и работать.