Нефри́дии
(уменьшительное от др.-греч. nephros — «почка») — органы выделения у беспозвоночных, выполняющие функции осморегуляции, извлечения и удаления из организма вредных продуктов обмена веществ. Иногда могут служить и для выведения половых продуктов.
Нефридии разделяют на два типа: протонефридии и метанефридии. Первые более примитивные и характерны для плоских червей, коловраток, брюхоресничных, немертин и некоторых видов многощетинковых червей. Протонефридии имеют вид разветвленных трубочек (нефридиальных канальцев
), которые замкнуты на внутренних концах терминальными клетками (
соленоцитами
) и открывающихся наружу выделительными порами (
нефропорами
). Утрачивая соленоциты и сообщаясь со вторичной полостью тела, они превращаются в метанефридии, встречающиеся главным образом у кольчатых червей. У некоторых кольчатых червей нефридии срастаются с мезодермальными ресничными половыми воронками — целомодуктами, образуя органы смешанного происхождения — так называемые нефромиксии. Число нефридий у одной особи варьируется от одной до нескольких сотен.
Что представляет собой хронический нефрит
Хронический нефрит — это длительно протекающий в почечной ткани или клубочках воспалительный процесс, который характеризуется нарушением нормальной проницаемости сосудов и снижением сопротивляемости организма. Считается, что существуют группы населения, особенно уязвимые к развитию патологии:
- дети до года;
- подростки в период полового созревания;
- старики;
- беременные женщины;
- люди после лучевой терапии онкологических заболеваний.
Согласно данным статистических исследований, хронический нефрит встречается довольно часто после перенесённой бактериальной инфекции. Каждый двадцатый пациент в мире сталкивается с ним в возрасте от 20 до 70 лет.
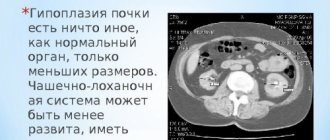
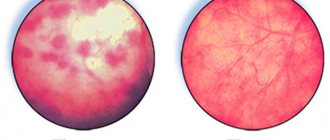
Почка при нефрите увеличивается в размерах
Патогенные микроорганизмы с током крови или лимфатической жидкости проникают в мягкие ткани, где происходит их дальнейшее размножение и распространение. В процессе своей жизнедеятельности бактерии выделяют токсины, повреждающие сосуды. Это приводит к выходу из них жидкости и формированию отёка мягких тканей с изменением структуры органа. Почка увеличивается в размерах, капсула её натягивается, что приводит к развитию неприятных ощущений. Когда патологический процесс идёт на спад, изменённые участки органа замещаются соединительной тканью. Она не может выполнять функции фильтрации крови и очищения её от вредных примесей, что становится причиной развития почечной недостаточности. Нередко один орган сморщивается и отторгается человеческим телом.
Видео: доктор рассказывает о патологии
Классификация заболевания
Разновидности патологии по характеру поражения тканей:
- гламированный нефрит (гломерулонефрит) — в воспалительный процесс вовлекаются только клубочки, в них откладываются белковые молекулы, нарушающие нормальный отток мочи и повреждающие стенки сосудов;
- пиелонефрит — разрушительные изменения основной ткани почки;
- смешанный — сочетание двух типов поражений.
Классификация по причине возникновения недуга:
- неспецифический (вызывается типичной микрофлорой, которая обитает в организме: стафилококки, стрептококки, кишечные палочки);
- специфический (возникает на фоне воздействия патогенных микробов извне: микоплазмы, хламидии, гонококки).
Лечение
Лечение нефроза почек – комплекс мероприятий, направленных на стабилизацию состояния пациента.
Базовые цели терапии:
- Ликвидация первопричины нефроза.
- Устранение отеков.
- Нормализация белкового обмена в организме.
Липоидный нефроз, развивающийся на фоне бактериальной инфекции, требует применения противомикробных средств (макролиды, цефалоспорины, пенициллины). Доза подбирается в индивидуальном порядке в зависимости от выраженности патологического процесса.
Коррекция артериального давления проводится с помощью антигипертензивных препаратов (Эналаприл, Валсартан, Гидрохлортиазид). Отеки устраняются с помощью диуретиков – медикаментов, которые выводят избытки жидкости из организма человека (Фуросемид, Гипотиазид).
Лечение некротического нефроза предусматривает применение дезинтоксикационной терапии, направленной на профилактику развития шока.
Важным аспектом полноценного лечения пациентов с нефрозом остается диета. Больной ограничивает потребление жидкости (до 1 л), соли (до 5 г на день). Прогрессирование почечной недостаточности – показание к уменьшению суточного количества белковой пищи. Терапия в каждом случае носит индивидуальный характер для ускорения стабилизации состояния больного.
Почему развивается хронический нефрит у пациентов
Основной причиной формирования воспалительного процесса служит проникновение в организм бактерий. Чаще всего возбудителями подобной патологии являются стафилококки, стрептококки, синегнойные палочки, амёбы, протеи, микоплазмы и уреаплазмы. А также существуют специфические факторы, увеличивающие чувствительность к вредным микроорганизмам:
- иммунные дефициты (врождённые и приобретённые);
- локальные и системные инфекционные заболевания (ветряная оспа, дифтерия, брюшной тиф, сальмонеллёз);
- патологии кровообращения (тромбозы, эмболии);
- аномалии развития мочевыделительного тракта;
- злокачественные образования с метастазами;
- воспалительные процессы в соседних органах и тканях;
- доброкачественные опухоли;
- недавно перенесённые оперативные вмешательства или травматические повреждения.
Первые признаки формирования патологии в организме
Хронический нефрит характеризуется постепенным и крайне медленным нарастанием симптомов. Нередко пациенты не обращают на них внимание, ссылаясь на переутомление. Заподозрить наличие заболевание становится возможным лишь при крайне интенсивных проявлениях. К симптоматической картине хронического нефрита относят:
- Изменение характеристик мочи. Она становится более тёмной и мутной, приобретает красноватый оттенок из-за накопления белка, токсинов и воспалительных клеток. Некоторые пациенты отмечают появление песка после обильного приёма жирной, солёной и жареной пищи.
- Болезненность при мочеиспускании. Неприятные ощущения сопровождают процесс выделения урины (в особенности в вечернее время суток). Пациента беспокоят ложные позывы, при которых выделяется по 1–2 капли мочи.
- Тянущие боли в поясничной области. Они усиливаются при нервно-психическом напряжении, физической нагрузке, недосыпе или стрессовой реакции организма. Эти ощущения напрямую связаны с увеличением почки из-за воспалительного отёка.
- Возникновение общей интоксикации. У пострадавших повышается температура до 37, пропадает аппетит, снижается работоспособность, появляются головные боли. Это может возникнуть при проникновении токсинов бактерий в центральную нервную систему. Многие пациенты также страдают от периодического повышения артериального давления до 180/110 мм ртутного столба и более.
Методики постановки и подтверждения диагноза
После появления первых симптомов заболевания необходимо обратиться к урологу или нефрологу. Доктор проводит осмотр и назначает дополнительные исследования, на основании которых для каждого пациента подбирается определённый курс лечения. Люди с хроническим нефритом имеют типичные внешние особенности, которые позволяют сразу же заподозрить наличие проблем с почками:
- тускло-серый цвет лица;
- тёмные круги под глазами;
- отёчность верхней половины туловища и головы;
- пастозность (лёгкая отёчность) поясничной области.
Отёк лица связан с накоплением жидкости в мягких тканях
Далее врачу необходимо собрать анамнез: время появления первых симптомов, особенности боли и её характер, наличие других острых или хронических заболеваний. После общения с пациентом доктор назначает спектр обследований, позволяющих уточнить характер патологического процесса. К ним относят:
- общий анализ мочи — типично обнаружение белка, кровянистых примесей, песка, солей и лейкоцитарных клеток, что свидетельствует об активном воспалении;
- микроскопическое исследование урины позволяет выявить бактериальный возбудитель и определить его чувствительность к противомикробным препаратам;
- ультразвуковая диагностика показывает строение мочевыделительной системы, наличие инородных тел и опухолевых образований.
Терапия для излечения болезни почек
Острый нефрит может поначалу протекать незаметно, маскироваться под другую болезнь, и только в своем пиковом развитии может проявить свои симптомы. Лечение нефрита может затянуться от одного месяца до полугода, а хронический нефрит может беспокоить человека годами. При нефрите больному следует придерживаться строгого постельного режима и диеты. Главными запретными продуктами является соль и жидкость. Жидкость необходимо ограничить поначалу до 300 мл с последующим увеличением до 600 мл (700-800 мл) за сутки. Также назначается медикаментозное лечение: антибиотики, антигистаминные препараты, антибактериальное назначение и диуретики (мочегонные).
Различные варианты лечения хронического нефрита
Длительность терапии патологии почек во многом зависит от времени её обнаружения. При благоприятном течении недуга возможно полное излечение в короткие сроки (до 3–4 месяцев), но если же присоединяются вторичные осложнения, курс может достигать от полугода до нескольких лет. При начальной стадии заболевания доктора назначают пациенту щадящий режим с изменениями привычного питания и уменьшением физической нагрузки. На более поздних этапах подключается использование фармацевтических средств, которые позволяют эффективно справиться с симптомами и вывести бактерии. У пациентов младшего возраста для восстановления функций мочевыделительной системы применяют физиотерапевтические процедуры.
Народные рецепты можно употреблять на протяжении всего курса лечения, если они сочетаются с другими средствами.
Медикаментозная терапия заболевания
Фармацевтические препараты активно используются как для борьбы с симптоматическими проявлениями недуга, так и для устранения его причины. В настоящее время врачи придерживаются принципа минимального назначения действенных средств: пациента не перегружают медикаментами, добавляя или устраняя их по мере требования. Многие препараты выпускаются в нескольких формах: свечи для ректального введения, таблетки, капсулы, растворы в ампулах для внутримышечных или внутривенных инъекций.
Все дозировки рассчитываются исходя из данных о весе пациента, его возрасте и наличии хронических патологий. Самостоятельное назначение медикаментов зачастую приводит к развитию спонтанных аллергических реакций, с которыми мне довелось столкнуться во время работы на скорой помощи. Женщина в возрасте 80 лет по совету своей соседки приобрела лекарственный препарат для борьбы с хроническим нефритом, но после приёма первой таблетки у неё перехватило дыхание и женщина чуть не умерла от удушья. В качестве основного диагноза был поставлен отёк Квинке и анафилактический шок — реакция на инородное вещество. Только благодаря действиям медиков удалось избежать летального исхода.
Какие препараты используются для терапии заболевания:
- Антибиотики уничтожают патогенные микроорганизмы, являющиеся источником инфекции. Они предотвращают дальнейшее размножение бактерий, что приводит к их самостоятельному удалению из тела пациента. К средствам этой группы относят: Стрептомицин, Рифампицин, Бенемицин, Леворин, Нистатин, Амоксиклав, Цефалексин, Цефазолин, Цефтазидим, Тиенам, Меропенем, Метациклина гидрохлорид, Канамицин, Амикацин, Вибрамицин, Левофлоксацин, Офлоксацин.
- Нестероидные противовоспалительные медикаменты уменьшают выраженность отёка и снимают боль. С этой целью доктора назначают Нимесулид, Кетотифен, Аспирин, Кеторол, Диклофенак, Кеторолак, Тамоксифен, Ибупрофен, Пироксикам, Метиндол, Найз, Напроксен, Фенилбутазон, Понстан, Ортофен, Эразон, Бруфен.
- Препараты для нормализации артериального давления используются при его подъёме свыше 160/100 мм рт столба. Они позволяют предотвратить формироавние гипертонического криза и защищают от повреждения органы-мишени (головной мозг, сердце, сетчатку). Чаще всего с этой целью применяют Верошпирон, Фуросемид, Эналаприл, Квиналаприл, Периндоприл, Капотен, Каптоприл, Дилтиазем, Валзартан, Диован, Дихлотиазид, Спиронолактон, Гидралазин, Миноксидил.
- Иммуностимуляторы улучшают деятельность защитных систем организма, заставляя его бороться с инфекцией. К ним относят Тималин, Тимоген, Циклоферон, Виферон, Иммунал.
Фотогалерея: медикаменты для терапии заболевания
Амоксиклав — антибиотик широкого спектра действия, убивающий все микробы
Найз снимает отёк и воспаление
Фуросемид удаляет из организма лишнюю жидкость
Иммунал способствует повышению защитных сил организма
Рекомендации по питанию для больных хроническим нефритом
Соблюдение диеты — важный этап в восстановлении пациентов с поражениями мочевыделительной системы. При воспалительных процессах организм активно расходует энергию на борьбу с вредными микробами, в результате чего происходит некоторое истощение запасов белков, жиров, углеводов и минерально-витаминных элементов. Именно поэтому так необходимо наладить питание пациентов с хроническим нефритом.
Всем больным рекомендуется придерживаться следующих принципов:
- использование только свежих продуктов;
- ежедневная смена блюд;
- еду следует запекать, варить или тушить с минимальным количеством масла;
- отказ от вредного (фастфуд, сладости, чипсы);
- максимальный вес одной порции — 350 грамм;
- употребление до 2 литров чистой негазированной воды в течение суток.
Что необходимо добавить в рацион:
- молоко и молочные продукты (творог, ряженку, йогурт, кефир);
- супы постные и мясные (борщ, щи, рассольник, окрошку, гаспачо, грибной, гороховы);
- макароны твёрдых сортов;
- овощи и фрукты;
- ягоды и орехи;
- мёд вместо сахара;
- рыбу, курицу, индейку.
Фотогалерея: полезная еда
Молочные продукты — источник кальция
Овощи и фрукты богаты клетчаткой
Мясо восполняет потребность в животном белке
Народная медицина в качестве вспомогательного средства
Если в ближайшее время вы не можете посетить доктора или приобрести в аптеке медикаментозный препарат, допустимо использовать природные рецепты. Они содержат гораздо меньше действующих веществ и не смогут полностью излечить вас от хронического нефрита, но эффективно справляются с симптомами болезни. При этом многие пациенты отмечают дешевизну и доступность в качестве дополнительных преимуществ такого метода лечения.
Не забывайте, что растения и травы легко вызывают аллергическую реакцию. Перед применением того или иного средства необходимо провести предварительный тест: на запястье нанесите несколько капель раствора и подождите 10–15 минут. При отсутствии какой-либо реакции (зуда, жжения, появления волдырей или пятен, покраснений) можно и дальше продолжать использование. В остальных случаях стоит выпить антигистаминное средство (Тавегил, Кларитин) и искать более подходящую для себя методику.
Не стоит полностью отказываться от применения традиционных препаратов. За время своей практической деятельности мне довелось столкнуться с женщиной, которая в целях очищения организма при хроническом нефрите не принимала никаких лекарств, не ела обычной пищи, предпочитая сидеть только на жидких пюре, соках, отварах и настоях. Это привело к тому, что уже через несколько месяцев у пациентки развились серьёзные нарушения в деятельности желудочно-кишечного тракта: она перестала усваивать обычные продукты в твёрдом виде, а почки начали отказывать. Доктора связали это с общим истощением организма из-за недостатка питательных веществ. Пострадавшую госпитализировали и кормили через зонд, а одну из почек пришлось удалить, так как она сморщилась. Избежать этого осложнения было возможно, если бы пациентка не заменила традиционное лечение на природные средства полностью.
Самые популярные народные рецепты для терапии хронического нефрита:
- 100 грамм клюквы смешайте с таким же количеством черники (можно использовать свежие, сушёные или замороженные ягоды). Поместите их в кастрюлю с 2 литрами воды и варите на протяжении получаса, постоянно помешивая. В конце добавьте чайную ложку гвоздики и мёд для вкуса. Пейте по 1 стакану каждые 4 часа, при этом на целый день лучше остаться дома. Клюква и черника обладают выраженным мочегонным эффектом и позволяют вывести из организма все токсины. Процедуру очищения нужно проводить не чаще 1 раза в 2 недели, чтобы не спровоцировать обезвоживание.
- Почистите 5–7 крупных апельсинов, корочки высушите в микроволновой печи или духовке. Измельчите их вместе с мякотью в блендере, после чего смешайте с сахаром или мёдом, добавив пол-ложки корицы. Полученную смесь добавляйте в небольшом количестве в любые напитки (чай, кофе, кефир). Апельсин в сочетании с корицей и мёдом обладает противовоспалительной эффективностью и снижает вероятность возникновения вторичных осложнений. Лечиться таким образом нужно на протяжении полугода.
- 100 грамм луковой шелухи раскрошите и залейте 400 мл водки или медицинского спирта. Накройте ёмкость тёплым шарфом и поставьте в прохладное тёмное место на 3–4 недели. Каждые 5 дней необходимо взбалтывать содержимое бутылки, чтобы образовывалась равномерная взвесь. Через месяц острожно профильтруйте настойку с помощью марли или мелкого сита, удалив сырьё. Добавляйте по 5–10 капель в воду и пейте утром до завтрака. Луковая настойка позволяет справиться с основными проявлениями патологического процесса: болью в пояснице и общим недомоганием. Применять эту методику стоит на протяжении 1 месяца.
Фотогалерея: основные народные средства для борьбы с заболеванием
Клюква — ягода с антибактериальным эффектом
Цитрусовые эффективно борются с воспалением
Лук уменьшает симптомы нефрита
Методы диагностики, лечения и предупреждения недуга
Правильная диагностика является очень важной частью лечения. От поставленного диагноза и выявления особенностей заболевания зависит эффективность выбранной терапии. Для выявления острого нефрита используются следующие методы:
- анализ крови (общий);
- биохимический анализ крови;
- анализ мочи (общий и различные типы проб);
- бакпосев мочи;
- УЗИ;
- ЭКГ.
Перечисленные методы являются обязательными. Для выявления дополнительных особенностей, способных повлиять на ход лечения, применяются биохимический анализ мочи, биопсия почек и пр.
Очень важный этап диагностики представляет собой сбор анамнеза. Благодаря ему врач может установить наличие наследственной предрасположенности к проявлению данной болезни, выяснить, какие заболевания были перенесены, какие свойства организма могут стать препятствием для эффективного лечения и т.д. В некоторых случаях также может понадобиться помощь других специалистов, например, гинеколога, отоларинголога и др.
Особенности терапии
Лечением острого нефрита обычно занимается нефролог или уролог. Однако поскольку болезнь нередко связана с влиянием особенностей иммунитета, пациенту может потребоваться помощь иммунолога.
Важно! Медицинская помощь при остром нефрите оказывается только в условиях стационара под наблюдением врачей. Обязательное условие при таком диагнозе – соблюдение постельного режима.
Лишь после того, как ослабеет патологический процесс, больному разрешают понемногу вставать с постели. Еще одна часть лечения – диета, при которой нужно ограничить количество соленых и острых продуктов.
Основной способ лечения нефрита – медикаментозный. Действия выполняются по нескольким направлениям. Это:
Ликвидация причин воспалительного процесса. При инфекционном происхождении нефрита используются противовирусные средства (Ацикловир, Протефлазид) либо антибиотики (Цефтриаксон, Аугментин). Если нефрит возник как реакция на лекарственный препарат, то этот препарат немедленно отменяют, а взамен назначают средство, с помощью которого можно быстро вывести опасные вещества из организма (Энтеросгель, Атоксил).
- Предупреждение дальнейшего развития заболевания. Для этого могут применяться следующие группы лекарственных средств:
- гормональные (Преднизолон);
- способствующие нормализации кровообращения (Курантил).
антигистаминные (Супрастин);
- мочегонные (Фуросемид);
обезболивающие (Вольтарен, Ибупрофен);
Выбор лекарственных средств зависит от индивидуальных особенностей больного (у каждого лекарства есть противопоказания, которые следует учесть), выраженности болезни и иных характеристик. Очень важно, чтобы назначенные препараты сочетались между собой. Поэтому выбор лекарств остается за врачом.
Пациенту следует внимательно следить за своим самочувствием и уведомлять специалиста о тех реакциях, которые возникают на препараты. Если проявляются неприятные особенности, нужно сообщить о них врачу, поскольку это может быть сигналом непереносимости средства.
Народные методы лечения при остром нефрите используются очень редко, поскольку эта болезнь требует быстрого и эффективного лечения, без промедления. Чаще всего народными средствами пользуются для профилактики рецидивов и укрепления организма после выздоровления.
Особенности симптоматической картины и лечения недуга в детском возрасте
Организм маленького человека существенно отличается от тела взрослого. У ребёнка почки имеют меньшие размеры, мочевыделительная система крайне уязвима к воздействию вредных факторов окружающей среды. Этим объясняется более частое инфицирование при первичном контакте с бактериями или вирусами. У детей заболевание протекает с постоянными периодами обострения (реакция на стресс, купание в открытом водоёме, переохлаждение). Недуг начинается с подъёма температуры до 38–38,5 градусов по Цельсию, резкой боли в пояснице и нарушений мочеиспускания. Дети дошкольного возраста становятся более вялыми и апатичными, отказываются от еды и игр. У школьников и подростков наблюдается снижение концентрации и внимания, работоспособности, головные боли с приступами мигрени.
У детей до года при крайне неблагоприятном течении недуга наблюдаются периодические фебрильные судороги. Они могут быть реакцией организма на недостаточное количество минеральных элементов или резкое повышение температуры.
Терапия хронического нефрита у детей строится на тех же принципах, что и лечение взрослого населения. Меняются дозировки медикаментозных препаратов, некоторые из них чередуются с более щадящими. Всем пострадавшим также назначается специальное питание с ограничением вредных продуктов. Фармацевтические средства, используемые для терапии патологии у малышей:
- антибиотики: Флемоксин Солютаб, Аугментин, Амоксициллин, Сумамед, Азитрокс;
- нестероидные противовоспалительные препараты: Ибупрофен, Ибуклин, Нурофен;
- дезинтоксиационные растворы и адсорбенты для выведения токсичных продуктов распада веществ: Регидрон, Реополиглюкин, Полисорб, Смекта.
Фотогалерея: медикаментозная терапия хронического нефрита у детей
Флемоксин Солютаб — антибиотик широкого спектра, используемый для борьбы с микробами
Регидрон нормализует солевой состав биологических жидкостей
Детский Нурофен содержит меньшую дозировку вещества
Для полного устранения симптомов патологии также применяют физиотерапевтические процедуры:
- индуктотермия — использование магнитного поля высокой частоты, эффектом которого служит образование тепла и улучшение кровообращения;
- ультразвук — вибрация усиливает интенсивность проникновения медикаментозного препарата в мягкие ткани;
- электрофорез — введение в организм фармацевтических средств с использованием электрического тока;
- УВЧ-терапия — на тело пациента воздействует электрическое поле ультравысокой частоты, что снижает активность воспаления.
Фотогалерея: физиотерапия заболевания
Лекарственный электрофорез стимулирует процессы регенерации
УВЧ-терапия проводится практически всем детям с воспалительным процессом
УЗ-терапия способствует улучшению всасывания препаратов
Прогнозы лечения и вероятные осложнения хронического нефрита
Любая почечная патология приводит к нарушению деятельности всего организма, так как эти органы отвечают за выведение токсичных веществ. Именно поэтому при несвоевременной диагностике и лечении прогнозы крайне неблагоприятны. На успех выздоровления во многом влияет возраст пациента, особенности его образа жизни и поведения, наличие вредных привычек и иммунного дефицита, острых и подострых заболеваний других органов. Люди с длительным течением хронического нефрита могут получить инвалидность, если недуг осложняется присоединением почечной недостаточности или необходимостью в постоянном диализе — искусственном очищении крови.
У молодых пациентов вероятность выздоровления в несколько раз выше. Доктора напрямую связывают это с быстрыми обменными процессами.
Особую роль в выздоровлении играет соблюдение пострадавшим режима, назначенного врачом. Он включает в себя определённое питание, отказ от вредных привычек и тяжёлых физических нагрузок, ограничения в труде и спортивной деятельности. За время своей практики мне доводилось участвовать в лечении пациента который столкнулся с осложнениями из-за нарушения режима. Молодой человек, который профессионально занимался тяжёлой атлетикой, в возрасте 20 лет перенёс острый нефрит. Из-за близости соревнований он отказался проходить полный курс антибактериальной терапии, а также не ограничил физические нагрузки. Это привело к переходу патологического процесса в хроническую фазу. Во время очередного соревнования пострадавший почувствовал острую боль в области левой почки, которая вынудила его прибегнуть к вызову скорой медицинской помощи. Мужчину экстренно госпитализировали в отделение реанимации и интенсивной терапии, где была проведена операция по удалению камня. Длительное течение хронического нефрита осложнилось присоединением мочекаменной патологии. После дробления конгломератов пациент долгое время наблюдался на приёме у врача, а от профессионального спорта пришлось отказаться навсегда.
Доктора считают, что избыточная нагрузка на почки возникает при некоторых видах тренировок или активной физической деятельности. В связи с этим профессиональным спортсменам необходимо пересмотреть свой режим. Какие разновидности упражнений запрещены при хроническом нефрите:
- прыжки в длину и высоту;
- бег на короткие и длинные дистанции;
- подъём тяжестей (более 5 килограмм);
- приседания и выпады;
- жим штанги лёжа;
- вращение обруча.
Рекомендуется отказаться от жёстких форм спорта: хоккей, футбол, баскетбол, тяжёлая атлетика и борьба могут привести к ухудшению патологического процесса и спровоцировать развитие неприятных последствий. Какие осложнения чаще всего встречаются у больных с хроническим нефритом:
- формирование острой почечной недостаточности;
- образование конгломератов в различных участках выделительной системы — мочекаменная болезнь;
- возникновение доброкачественных опухолей и кистозных изменений;
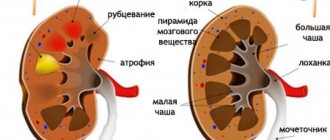
- сморщивание почки и необходимость её удаления;
- переход воспалительного процесса на мочевой пузырь (цистит), уретру (уретрит), предстательную железу (простатит);
- сепсис и септический шок — массивное заражение крови микробами и их токсинами;
- нефроптоз — опущение одной или обеих почек;
- поликистоз;
- гнойные патологии (флегмоны, абсцессы, карбункулы);
- гидронефроз — накопление жидкости в лоханке;
- изменение проницаемости сосудистой стенки, повреждение артерий и вен из-за образования тромбов;
- отравление организма продуктами собственной жизнедеятельности;
- судорожный синдром из-за недостатка кальция и магния.
Фотогалерея: осложнения хронического нефрита
Цистит — воспалительный процесс в стенке пузыря
Гидронефроз — это скопление жидкости в почечной лоханке
Хронический нефрит создаёт условия для развития кисты
Метанефридии
Метанефридии (греч. Meta — между, после, через, nephridion — уменьшительное от греч. Nephros — почка) — метамерно расположены выделительные органы беспозвоночных, главным образом, в кольчатых червей. Развиваются из эктодермы или мезодермальных нефробластому. Метанефридии — трубчатые каналы, которые открываются одним концом (реснитчатой воронкой или нефростомы) во вторичную полость тела (целом) предыдущего сегмента, другим (выделительной порой) — наружу. Через нефростом в просвет метанефридий, вероятно, поступает целомического жидкость — первичная моча, передвижения которого по метанефридии обеспечивается ресничками. В канале происходит реабсорбция из мочи органических веществ и солей, которые в конечных отделах проходят через слабо проницаемую для воды стенку канальца. В результате образуется гипоосмотична моча, которая накапливается в мочевом пузыре.