Какие типы микроорганизмов могут вызвать воспаление?
Воспалительный процесс в стенках мочевого пузыря могут вызывать разные виды болезнетворных микроорганизмов: бактерии (условно-патогенные, патогенные и специфические), вирусы и грибки.
Когда причина болезни бактерии
При наличии предрасполагающих факторов воспаление мочевого пузыря может вызвать и условно-патогенная микрофлора, которая постоянно присутствует в организме человека. При этом пусковым механизмом для развития воспаления может стать:
- Грубое пренебрежение основными правилами личной гигиены, в частности, неправильное выполнение туалета половых органов, которое может привести к попаданию микроорганизмов, обитающих в прямой кишке, в просвет мочеиспускательного канала, а оттуда – в мочевой пузырь. Кишечная флора – самый частый возбудитель бактериального цистита.
- Проведение инструментальных лечебных или диагностических манипуляций. Очень часто цистит развивается после катетеризации мочевого пузыря, бужирования уретры или цистоскопии.
- Сопутствующее воспаление простаты у мужчин, которое приводит к повышению местной температуры тела и созданию условий, благоприятных для развития болезнетворной флоры.
- Сахарный диабет, приводящий к изменению химического состава мочи и снижению барьерной функции эпителиальной ткани.
- Беременность. Развитию цистита может способствовать как сдавление мочевого пузыря беременной маткой, так и изменение химических свойств мочи вследствие нарушения выделительной функции почек.
- Мочекаменная болезнь. Механическое перекрытие мочевыводящих путей способствует застою мочи и созданию условий, благоприятных для активизации условно-патогенной флоры.
- Заболевания верхних мочевыводящих путей и мочеиспускательного канала. Они повышают риск проникновения инфекции в полость мочевого пузыря.
Наиболее часто воспаление мочевого пузыря вызывают бактерии типа кишечной палочки, стафилококка, стрептококка, клебсиеллы, энтерококка и протеи.
Бактериальные циститы не принято относить к разряду инфекционных, так как в этом случае не происходит передачи возбудителя инфекции от одного больного человека к другому. Поэтому часто уролог при обнаружении в моче условно-патогенной флоры выносит диагноз неинфекционный цистит.
Если инфекция попала извне
Бактериальный цистит могут вызвать и бактерии, передающиеся половым путем. Такой цистит называется инфекционным. Наиболее часто воспаление мочевого пузыря вызывают следующие виды микроорганизмов:
- Гонококк. Чаще всего гонококковый цистит встречается у пациентов женского пола, с низким уровнем иммунной системы, страдающих воспалением мочеиспускательного канала, наружных половых органов и влагалища.
- Хламидии. Этот вид микроорганизмов вызывает снижение защитных свойств слизистой оболочки мочевого пузыря и активизацию условно-патогенной микрофлоры. Поэтому при хламидиозе чаще имеет место неинфекционный цистит, однако причиной его послужило вторжение хламидий.
- Уреаплазма и микоплазма. Эти внутриклеточные паразиты часто обнаруживаются у пациентов, страдающих длительно текущим хроническим воспалением мочевого пузыря.
Воспалительный процесс могут вызывать и простейшие, в частности, трихомонада. Однако существование трихомонадного цистита отрицается многими специалистами.
Циститы, вызванные микроорганизмами, передающимися половым путем, имеют наиболее злокачественное течение и могут приводить к развитию хронического воспаления и поражению половых органов. Часто такие воспалительные процессы принимают бессимптомное течение, приводя к развитию серьезных изменений в стенках мочевого пузыря.
Достоверно установлено, что воспаление стенок мочевого пузыря вызывают и некоторые виды вирусов. Наиболее часто вирусный цистит возникает вследствие проникновения в мочевой пузырь аденовирусов, папилломавирусов и вирусов герпеса. Как правило, этот вид воспаления выявляется у детей, с низким уровнем иммунной системы.
Выраженное ослабление иммунитета приводит к развитию еще одного вида цистита – грибкового. Воспалительный процесс в мочевом пузыре чаще всего вызывается актиномицетами, бластомицетами и кандидами.
Достаточно уязвим мочевой пузырь и для специфической бактериальной инфекции. Так, воспаление слизистой оболочки этого органа может развиться при инфицировании микобактерией туберкулеза и поражении туберкулезом почек и половых органов.
Причины развития хламидийного цистита
Это один из самых распространенных циститов, вызванный инфекцией Сhlamidia trachomatis. Около 5% населения поражено хламидийной инфекцией, а число больных постоянно увеличивается. Заражение возможно как половым, так и контактно-бытовым путем. Хламидиоз очень часто имеет бессимптомный характер и никак не тревожит больного. Это приводит к развитию инфекции мочевыводящих путей, которая отражается на состоянии всего организма.
Заражение хламидиозом чаще всего происходит во время половых контактов. Именно поэтому так важно использовать презерватив. Хламидийная инфекция поражает не только половые органы, но и поднимается вверх. Заразными могут быть средства личной гигиены и полотенца, которыми пользуется инфицированный человек. В дальнейшем эта инфекция вызывает изменения в органах репродуктивной системы, что может стать причиной бесплодия.
Отличительные признаки воспаления
Как правило, симптомы разных видов цистита совпадают. В основном они носят характер болевых ощущений, возникающих в процессе выведения мочи и в покое. Характерны такие сопутствующие признаки, как:
- небольшие порции выделяющейся мочи;
- увеличение частоты мочеиспусканий;
- срочное мочеиспускание (нестерпимые позывы к нему);
- ощущение не полностью опорожненного мочевого пузыря;
- субфебрильная температура тела;
- озноб;
- слабость и утомляемость;
- боль внизу живота.
Изменяются физические и химические характеристики мочи, что внешне проявляется как нетипичный ее цвет и запах. Нарушается половой акт, во время него может появляться резкая болезненность.
Бактериальные инфекции часто вызывают образование хлопьев в моче и ее помутнение. Однако это не является достоверным признаком бактериального процесса.
О характере имеющегося воспаления и его наиболее вероятных причинах можно судить по истории заболевания. Если накануне появления признаков цистита имели место новые половые связи, наблюдалось ощущение легкого жжения в мочеиспускательном канале или влагалище (у женщин), а также отмечались нетипичные влагалищные или уретральные выделения, подозрение падает на инфекционную природу заболевания.
В случае когда перед появлением клинических признаков имело место переохлаждение, стрессовая ситуация, простудное заболевание, а сами признаки появились неожиданно или на фоне незначительных ноющих болей в паховой области, наиболее вероятной причиной воспаления является банальная микрофлора. Вероятность ее активизации возрастает при наличии сопутствующих заболеваний мочевыделительной системы, беременности, в пожилом возрасте.
Другие причины заболевания
Бактерии, вызывающие цистит, очень восприимчивы к курсу антибиотиков общего спектра действия, например, таких, как Монурал, Нолицин. Кратность приема и дозировку должен подбирать лечащий врач с учетом данных анализов и конкретной клинической картины. Для снятия сильных болевых ощущений и уменьшения жжения при мочеиспускании назначаются любые ненаркотические обезболивающие, например, Ибупрофен.
Хорошие результаты показывает применение препарата Но-шпа и других средств, нацеленных на снятие спазма гладкой мускулатуры. В качестве местного обеззараживания можно использовать промывание промежности слабым раствором фурацилина.
После полового акта обязательно следует обрабатывать вход в мочеиспускательный канал антисептиком, потому что поврежденная и раздраженная слизистая может быть восприимчивой к любым другим патогенным микроорганизмам.
Во время лечения и еще в течение месяца после цистита следует скорректировать свое питание, исключить употребление алкоголя, большого количества кофеина, острых, пряных и соленых блюд. Можно по согласованию с врачом и при отсутствии аллергических реакций употреблять травяные чаи по рецептам народной медицины.
Но только после постановки диагноза и назначения медикаментозного лечения, потому что сами по себе лекарственные растения против патогенной микрофлоры мочевого пузыря имеют мало эффекта.
Чаи на основе толокнянки, шиповника, так называемый почечный сбор, оказывают слабое дезинфицирующее воздействие на слизистую мочевого пузыря. После того как будет снято обострение, можно принимать горячую ванну и посещать баню и сауну.
В тот период болезни, когда мочеиспускание причиняет острую боль, горячительные компрессы и согревающие процедуры категорически противопоказаны. Важно понимать, что инфекция распространяется с током крови и лимфы и способна свободно циркулировать по всему организму, создавая бактериальный очаг в любом месте. Нагнетание температуры тела оказывает стимулирующее действие на кровоток и лимфоток, таким образом больному может стать за короткое время значительно хуже. Если бактерий не было в почках – они обязательно появятся, что грозит хроническим пиелонефритом. В особенности продуманным должно быть лечение цистита у детей. Все меры помощи маленьким детям следует обсуждать с лечащим врачом. Очень распространенная ошибка пациентов заключается в том, что они прекращают лечение, как только проходит боль. Маркер конца лечения – это не отсутствие боли, а анализы, в которых не содержится возбудителей цистита.
Основные принципы терапии
Для подбора наиболее эффективной схемы терапевтического воздействия на воспаленный мочевой пузырь необходимо проведение таких диагностических мероприятий, как:
- общий анализ мочи;
- биохимическое исследование мочи;
- бактериологический посев мочи;
- ультразвуковое и рентгенологическое исследование мочевого пузыря;
- цистоскопия;
- исследование мочи методом полимеразной цепной реакции.
По результатам анализов определяют характер и степень воспалительного процесса, устанавливают конкретный тип возбудителя. Назначается лечение, учитывающее природу заболевания.
Особое значение имеет подбор препаратов, обладающих способностью уничтожать возбудителя инфекции.
Кроме того, назначенные препараты должны применяться в оптимальных дозах. Нарушение этого правила приводит к образованию устойчивой микрофлоры и хронизации процесса.
При борьбе с хроническими формами болезни лечение проводится на фоне иммуномодулирующей терапии.
Воспаление мочевого пузыря именуется циститом. В органе его чаще всего вызывает инфекция, которая оккупирует стенки и всю слизистую оболочку. Заболевание распространено среди населения в силу множества причин-провокаторов.
Женщины болеют гораздо чаще, чем мужчины. Это происходит из-за отличий в строение мочеполовой системы. Частота развития патологии выравнивается к 65 годам у обоих полов.
Цистит при беременности
Очень распространен цистит среди женщин, ожидающих ребенка. Предпосылок к воспалению мочевого пузыря во время беременности много, вот основные причины:
- сдавливание органов малого таза, отчего возникает проблема оттока мочи;
- замедленная работа кишечника и внутренних органов;
- скрытые урологические инфекции, или хронические заболевания, особенно проявившие себя в период беременности, например — пиелонефрит;
- переохлаждение или простуда;
- неправильная гигиена беременной женщины, редкая замена нижнего белья;
- обезвоживание, редкие мочеиспускания.
Чтобы избежать цистита, беременная женщина должна обязательно принимать душ не менее двух раз в день, часто менять нижнее болье, не переохлаждаться, а также — пить достаточное количество жидкости каждый день. Ни в коем случае нельзя допускать обезвоживания — это увеличивает рост болезнетворных бактерий в мочевом пузыре. Если вы заметили, что моча стала концентрированной (приобрела резкий запах и темный цвет), это сигнал того, что вашему организму не хватает жидкости.
Этиология цистита и основные симптомы
Этиология недуга изучает возникновение болезни, причины и условия ее провоцирования. Систематизация этих факторов составляет содержимое различных классификаторов, которые облегчают установку диагноза.
Совокупность позиций справочников позволяет создать описательную модель цистита. Подкрепив ее лабораторными анализами и обследованиями можно точно выявить заболевание.
Типичные признаки патологии не спутаешь с другими болезнями. В ситуации с циститом развивается следующая симптоматика:
- Позывы к мочеиспусканию неудержимые и частые. При этом объем выделяется малыми порциями, чуть ли не по каплям – 10-15мл.
- Рези в уретре и жжение при выходе мочи, особенно в конце.
- Спазматическая боль в очаге малого таза, лобка, нижнего участка живота.
- Повышение температуры тела, слабость и признаки интоксикации, вызывающие тошноту и рвоту.
- Урина темнеет, мутнеет, появляется осадок, сгустки гноя, кровь.
Видео по теме
Коротко и внятно о причинах возникновения, симптомах и способах лечения цистита в телепередаче «Жить здорово!» с Еленой Малышевой:
Для диагностики цистита используют специальный и общий анализ мочи, мазок из влагалища, уретры, прямой кишки. Лечение проводится консервативным методом, с использованием фитопрепаратов, уроантисептиков и антибиотиков, при необходимости применяют обезболивающие лекарственные препараты. Здоровый образ жизни, постоянная поддержка высокого уровня иммунитета, достаточный гигиенический уход и умеренная половая жизнь станут залогом предотвращения появления цистита.
Инфекционный цистит и его возбудители
Физиологическое строение облегчает путь в уретру и мочевой пузырь возбудителей цистита у женщин. Прямая кишка, влагалище, кишечник, область ануса и гениталий являются основными поставщиками патогенов.
Положительную роль в проникновении возбудителей осуществляют такие факторы:
- Мочевыводящий канал у женщин короткий и широкий.
- Близкое расположение начала уретры к анусу, что помогает распространиться бактериям из кишечника в мочевом пузыре.
- Половой акт с высокой вероятностью может спровоцировать попадание инфекции в уретру. Женщина заражает патогенной флорой из влагалища. Мужчина может снабдить инфекционными агентами с покровов гениталий.
- Климакс, гормональные нарушения, снижение локального иммунитета могут вызвать бактериальный цистит.
- Заражение способно передаться на мочевыводящие пути от любого воспаленного органа репродуктивной системы женщины.
Инфекции, вызывающие цистит у женщин, объединяются по категориям:
- условно-патогенные микроорганизмы;
- микрофлора влагалища;
- микрофлора желудочно-кишечного тракта;
- венерические инфекции;
- респираторные вирусы.
Условно-патогенные микроорганизмы.
Тело живого существа населено микроорганизмами условно-патогенного характера. Они обитают в местах непосредственного контакта с окружающей средой и служат сохранению постоянства и устойчивости микрофлоры к агрессивным проявлениям.
Микрофлора здорового человека находится в состоянии покоя и не подвержена патологическим процессам.
Любая благоприятная причина, особенно снижение иммунитета, провоцирует активизацию патогенов и их размножение.
Микрофлора влагалища
Естественная защита половых органов женщины находится в области влагалища. Здоровая его микрофлора состоит из лактобактерий в количестве до 90%, бифидобактерий около 10% и 1% группы ключевых клеток. В их совокупность входят:
- грибок рода кандида;
- мобилункус;
- гарднерелла;
- лептотрикс и другие бактерии.
Все бактерии находятся в равновесии. За этим следит иммунитет вагинальной стенки, исправляя небольшие отклонения от нормы. Но он не справляется с серьезными нарушениями соотношения и не может выровнять баланс.
Возбудитель может быть не только из числа ключевых клеток, но и совсем другого типа: из половых инфекций, сапрофитных бактерий.
Любой микроб, вызывающий развитие дисбактериоза влагалища, может привести к его воспалению, которое именуется вагинит или кольпит. Эти бактерии, возбудители патологии слизистой оболочки влагалища, могут провоцировать болезнь каждая по отдельности или целой ассоциацией:
- трихомонада;
- хламидия;
- микоплазма;
- стафилококк;
- стрептококк;
- гемофильная палочка;
- кандида.
Микрофлора желудочно-кишечного тракта
Пищеварительный тракт имеет разнообразных представителей микрофлоры. Они необходимы для здорового пищеварения, поддержания иммунной системы.
Инфекционный цистит провоцируют:
- Грамположительные бактерии:
- энтерококки;
- стрептококки;
- стафилококки.
- Грамотрицательные бактерии:
- кишечная палочка или эшерихий коли;
- клебсиелла;
- энтеробактерии;
- протей.
Кишечная палочка эшерихий коли – это наиболее частый возбудитель цистита у женского пола. Значительная опасность исходит также от клебсиеллы. Стафилококк сапрофитический – замыкающий в этой троице.
Венерические инфекции
Половой акт с частой сменой партнера, незащищенный секс, (недостаточная гигиена при этом) могут породить не только удовольствие, но и неприятные болезни. Молодая девушка охотнее и чаще позволяет себе эту радость жизни, не задумываясь о последствиях.
Первые звоночки венерических болезней имеют симптомы, похожие на проявления цистита. Человек пытается от них избавиться. Тем самым, запускает истинную болезнь.
Если в результате развившейся патология патогенные бактерии попадут в уретру, то к венерическому заболеванию присоединится еще и цистит. Острый процесс, лечение которого вовремя не начато, превратится в хронический.
Микрофлора влагалища
https://www.youtube.com/watch?v=xDPa1y_3mU8
В нашем организме различные микроорганизмы присутствуют постоянно. Они есть на коже, в ЖКТ, мочеполовой системе, словом, в органах, непосредственно контактирующих с внешней средой. Микрофлора в этих органах необходима для полноценного функционирования. Помимо этого УПФ обладает антагонистическим действием в отношении патогенной флоры, что защищает организм от непомерного размножения болезнетворных микроорганизмов.
Но если снижается по каким-то причинам иммунитет или воздействуют внешние факторы, бактерии начинают стремительно размножаться. Когда их количество превысит максимально допустимые нормы, они становятся патогенными и вызывают различные инфекции.
Основные представители естественной микрофлоры влагалища – грибы Кандида, способны, при определенных условиях вызывать цистит. Именно дрожжеподобные грибы р. Candida становятся причиной молочницы у женщин. Воспаление мочевого пузыря развивается как осложнение от вагинального кандидоза. При ослабленном иммунитете, грибы могут разноситься кровью по всем органам, что вызывает общий кандидомикоз.
Кандидозный цистит диагностируется при обнаружении в 1 мл мочи более 1000 колоний грибов.
Уреаплазма представляет собой вирусоподобные бактерии, относящиеся к микоплазмам. Этот вид микроорганизмов имеет способность прикрепляться к лейкоцитам, изменять их функционирование, что снижает защитную реакцию организма. В таких случаях цистит протекает особенно тяжело, зачастую переходит в хроническую форму с частыми рецидивами.
У людей половозрелого возраста зачастую цистит вызывается урогенитальной инфекцией. Чаще всего виной тому становится хламидийная инфекция. Хламидиями инфицированы около 10% людей в России. Хламидиоз не имеет симптоматических проявлений, и может быть выявлен, только при уже проявившемся осложнении – каком либо хроническом заболевании мочеполовой системы.
Хламидии могут находиться в организме в виде атипичных форм. Это значительно усложняет лечение и, зачастую, вызывает частые рецидивы болезни. Плохо еще и то, что после лечения уже не формируется стойкий иммунитет.
Тело каждой женщины населено условно-патогенными микроорганизмами. Они обитают на органах и слизистых, которые имеют непосредственный контакт с окружающей средой, например, желудочно-кишечный тракт, мочеполовая система, все кожные покровы. Присутствие столь разнообразных представителей микрофлоры помогает сохранить постоянство внутренней среды и сделать организм более устойчивым к факторам внешней среды.
Кишечная палочка чаще всего становится причиной цистита
В организме здорового человека условно-патогенная микрофлора находится в состоянии покоя. Она не вызывает патологических процессов. Но как только иммунный статус организма снижается, бактерии начинают активный процесс размножения. Как результат, развитие инфекционных заболеваний, в том числе инфекционный цистит.
ЖКТ самый богатый на присутствие представителей различной флоры. Они способствуют процессу нормального пищеварения, участвуют в синтезе витаминных комплексов, и, конечно же, отвечают за иммунную защиту организма.
Вызывают инфекционный цистит грамположительные (стафилококки, стрептококки и энтерококки) и грамотрицательные бактерии (энтеробактерии, протей, кишечная палочка и клебсиелла).
Кишечная палочка занимает лидирующие позиции в развитии острого воспалительного процесса у женщин. Далее идет клебсиелла, и замыкает тройку лидеров стафилококк сапрофитический.
Грибки рода Candida и уреаплазма являются представителями женской микрофлоры, которые отвечают за развитие инфекционного цистита.
Кандида является главным возбудителем вагинального кандидоза (молочница), и если его не лечить, то тогда присоединяется и цистит. У пациенток со слабой иммунной защитой инфекционный процесс распределяется с потоком крови по всем органам и системам, и, как результат, общий кандидомикоз и кандидозный цистит.
Кандида часто вызывает грибковый цистит у женщин
Уреаплазма относится к подвиду микоплазм и обладает вирусоподобными свойствами. Уреплазмы обладают способностью крепиться к лейкоцитам, нарушать их функциональные способности и понижать защитно-воспалительную реакцию. В результате чего развивается хронический цистит.
У сексуально активных дам цистит возникает из-за урогенитальной инфекции. Хламидии занимают лидирующую позицию среди инфекций, которые передаются половым путем.
На начальных стадиях хламидиоз ничем себя не проявляет, обнаружить его можно после развившихся осложнений мочеполовой системы. В человеческом теле хламидии существуют в виде атипичных форм. Именно этот факт усложняет постановку диагноза. К сожалению, иммунитет к данной инфекции не вырабатывается.
Хламидии могут быть причиной не только цистита у женщин, но и более грозных заболеваний моче-половой системы
Цистит у беременных
Частота циститов у беременных связана с особенностями функционирования организма в период вынашивания плода. Они проявляются следующим образом:
- Иммунная система в данный период поддерживает развитие плода, но перестает в полной мере защищать организм матери.
- Гормональный фон преобразовывается. Это меняет баланс между набором здоровой и патогенной флорой, что способствует сбоям в функционировании мочеполовой системы.
- Ребенок растет в лоне матки. Она начинает сдавливать близлежащие органы, в том числе и мочевой пузырь. Ухудшается кровоснабжение, снижается местный иммунитет.
- Нарушение кровоснабжения происходит под воздействием прогестерона, гормона который способствует застою и размножению патогенов.
Факторы риска:
- Использование диафрагм и спермицидов, способных повлиять на микрофлору женской уретры;
- Ослабленная иммунная система (ВИЧ-инфекция, противоопухолевое лечение);
- Затруднённое опорожнение мочевого пузыря (увеличенная предстательная железа. Камень мочевого пузыря);
- Беременность (из-за разительных изменений в анатомии и физиологии);
- Плохая личная гигиена;
- Сахарный диабет;
- Старший возраст. В менопаузе изменившийся гормональный фон часто связан с инфекциями мочеполового тракта.
Как поставить точный диагноз
Точность диагноза зависит от полноты предоставленной информации доктору. Эта процедура называется сбором анамнеза. Помимо того, что больной сам расскажите врачу, специалист задаст наводящие вопросы, касающиеся следующих моментов:
- Урина и мочевыводящий процесс:
- цвет, прозрачность, сильный запах мочи;
- прерывистость и частота позывов мочеиспускания;
- жжение, боль, зуд во время мочеиспускания;
- кровь в моче;
- гнойные, кровянистые выделения из уретры.
- Гигиена и ее средства.
- Секс:
- интенсивность половой жизни;
- длительность перерывов в интимных отношениях;
- наличие или присутствие в прошлом венерических заболеваний.
- Другие патологии:
- болезнь мочекаменная;
- онкологические заболевания мочеполовой системы;
- химичееская и лучевая терапия.
Одной истории заболевания мало для точного диагноза. Поэтому назначаются анализы, и по мере прояснения процесса воспаления предлагаются инструментальные исследования.
- общий анализ мочи;
- бактериальный посев;
- «двухстаканная» проба для женщин.
Малоизвестный факт: разработана диаграмма врачами штата Огайо, она проиллюстрировала зависимость цвета мочи от наличия патологий в организме.
Инструментальные методы:
Полнота сведений, полученных посредством всех этих методов, позволяет правильно диагностировать цистит. Это в дальнейшем позволит определить в протоколе ведения больного, как эффективно лечить патологию.
Осложнения
При надлежащем и адекватном лечении инфекции мочевого пузыря редко приводят к осложнениям. Но при отсутствии лечения они могут включать следующие осложнения:
Пиелонефрит. Наибольшему риску поражения почек подвержены и дети, и лица пожилого возраста, поскольку у них симптомы часто не замечают или не принимают всерьез. Гематурия (кровь в моче). Цистит с проявлениями гематурии получил название геморрагический. При воспалении в мочу попадают клетки крови, которые порой можно разглядеть только в микроскоп (микрогематурия) и которые исчезают в моче после лечения. Если после лечения клетки крови остаются, приходится выяснять истинную причину. Кровь, которую можно видеть невооруженным взглядом в моче, появляется при бактериальном цистите редко, а чаще сопровождает воспаление, обусловленное химио- или лучевой терапией.
Лечение и профилактика инфекционного цистита у женщин
Результаты посева мочи на микрофлору подскажут тип бактерии и перечень антибиотиков, которые с нею справятся. По этой причине самолечение – опасно для здоровья.
Без анализа пациент не знает своего врага в лицо. Препараты подбираются доктором и необходимо придерживаться его схемы лечения.
Поскольку речь идет об инфекционной природе цистита, то основная терапия состоит из приема комплекса лекарств:
- антибиотики;
- иммуномодуляторы;
- мочегонные средства.
Профилактика и облегчение течения болезни сопровождается приемом иммуномодуляторов. Восходящий путь для инфекции перекрывается сложным механизмом их деятельности.
Помимо использования медикаментов профилактические мероприятия содержат в себе несложные правила образа жизни. Простуда, переохлаждение, замерзание, неверная интимная гигиена, синтетическое нижнее белье могут спровоцировать попадание инфекции в уретру. Чтобы сохранить здоровье мочевого пузыря, надо обратить на эти факторы усиленное внимание.
Инфекционный цистит сопровождается специфическими дискомфортными тянущими ощущениями в области малого таза в сочетании с болью при мочеиспускании. Лечение основывается первоначально на определении возбудителя. Для достижения стойкого результата требуется комплексная терапия, чтобы убрать не только клинические проявления, но и источник заражения.
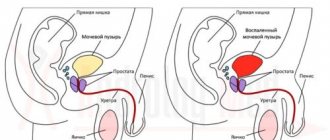
Как выглядит строение мочеполовой системы мужчины?
Строение мочеполовой системы мужчин имеет ряд особенностей, которые тесно связаны с риском развития тех или иных заболеваний. Более того, наличие в ней патологий отражается на здоровье других органов и организма в целом.
Рассмотрим подробнее анатомию мочеполовой системы и какие функции она выполняет.
Схема строения мужской мочеполовой системы
Мужская мочеполовая система в зависимости от функций делится на две основных составляющих: половая и мочевая системы. Однако некоторые органы можно отнести к обеим система, так как они выполняют несколько функций одновременно.
Половая
Органы половой системы (см. фото снизу) делятся на внутренние и внешние.
К внутренним относятся:
- Предстательная железа – обычно называется простатой. Основной функцией является выделение особого щелочного секрета, который отвечает за подвижность сперматозоидов. С виду железа похожа на орех.
- Семенные пузырьки – своеобразный склад семенной жидкости мужчин. Расположены рядом с предстательной железой. При эякуляции они высвобождают семя, которое проходит через простату и там смешивается со щелочным секретом. В результате образуется сперма.
- Яички (семенники) – орган, в котором происходит синтез сперматозоидов для семенной жидкости. Здесь также вырабатывается гормон тестостерон.
- Семявыводящие протоки – каналы, соединяющие яички и семенные пузырьки.
- Придатки яичек – место для дозревания сперматозоидов. Расположены рядом с семенниками и имеют вытянутую форму в виде жгута.
К наружным половым органам относятся:
- Пенис (половой член) – орган для совершения полового акта. Из него происходит выброс семенной жидкости внутрь женщины, что обеспечивает возможное оплодотворение.
- Мошонка – своеобразный кожаный мешок, который имеет мышечную ткань. Вмешает в себя семенники, защищает их от внешнего воздействия и обеспечивает оптимальную температуру для созревания сперматозоидов (34 °С).
Также используется для мочеиспускания. Состоит из основания, ствола и головки. Внутри проходит мочеиспускательный канал, который соединяется с мочевым пузырем. Длина его составляет около 18 см. На головке есть щель, через которую сперма или моча выходят наружу.
Какие половые инфекции вызывают цистит?
Вызвать инфекционный цистит могут возбудители заболеваний, передающиеся половым путем. При незащищенном половом акте, если у одного из партнеров имеются ИППП, то в 80% случаев происходит заражение с развитием инфекционного цистита.
Урологами и гинекологами были выделены основные ИППП, способные привести к воспалению слизистой оболочки стенки мочевого пузыря.
| Возбудитель | Особенности |
| Хламидия (Chlamydia trachomatis) | Самое распространенное инфекционное заболевание, в большинстве случаев протекающее бессимптомно. Либо с наличием неспецифических неявных признаков: |
· у женщин – скудные выделения из влагалища, периодический зуд;
· у мужчин – субфебрильная температура, болезненность по ходу мочеиспускательного канала (уретрит).
При наличии гена HLA B-27 к уретриту и циститу могут присоединиться артрит и увеит (воспаление сосудистой оболочки глаза) с формированием триады Рейтера.
· выделения из влагалища, уретры гнойного характера;
· чувство жжения, возникающее при половых контактах;
· постоянный дискомфорт, зуд.
Профилактика
Профилактикой вирусного цистита является укрепление иммунной системы. Этого добиваются с помощью закаливания, сбалансированного правильного питания и активного образа жизни.
Придерживаются мер предосторожности во время половых актов. Это важно для женщин, ведь короткая уретра делает подверженными к болезни цистит.
В правильном питании, как в профилактике вирусного цистита, важно наличие витаминов, которые являются неотъемлемым компонентом в выработке интерферона. Важные витамины группы В и витамин С (кроме цитрусовых).
Вирусный цистит способен вызывать тяжелые нарушения в работе мочевого пузыря. Кроме того, воспаление способно вызывать развитие дефектов, которые грозят появлением серьезных осложнений.
Лечение болезни требует системного вмешательства, ведь вирусы способны распространяться по организму и вызывать другие очаги патологии.
При появлении первых симптомов болезни рекомендуется обратиться к врачу, начало лечения обеспечивает выздоровление.
Какие скрытые инфекции вызывают цистит?
Помимо половых инфекций существуют дополнительные возбудители, вызывающие инфекционный цистит – кишечная палочка, клебсиеллы, протеи, стафилококки. Они все относятся к группе условно-патогенных, то есть присутствуют даже в абсолютно здоровом организме. Но при снижении общих защитных свойств происходит их активизация и последующее заражение.
Самый распространенный возбудитель – кишечная палочка. Она может попасть в уретру и мочевой пузырь восходящим путем в случае пренебрежения правилами личной гигиены. Дополнительными факторами инфицирования считают:
- нарушение состава нормальной микрофлоры влагалища;
- гормональный дисбаланс на фоне приема гормональных препаратов, эндокринных заболеваний;
- высокоуглеводное питание с минимальным количеством белков и естественной клетчатки (овощи, фрукты);
- локальные переохлаждения;
- гиподинамия, которая сопровождает офисную работу.
Кроме восходящего пути проникновения инфекции возможен гематогенный или лимфогенный путь, то есть через кровь или лимфу.
Способы проникновения инфекции
Если воспаление является следствием воздействия бактерий, то разновидность цистита бактериальная. Если его вызывают: вирусы, грибы, паразиты, последствия опухолевидного процесса – это небактериальный цистит. Данное отличие играет важную роль в определении методики лечения.
Бактериальная патогенная флора поражает мочевой пузырь одним из способов:
- гематогенный;
- лимфогенный;
- восходящий или контактный;
- нисходящий.
При контактном пути инфекцию в мочевой пузырь можно занести в процессе катетеризации или цистоскопии.
Инфекционный цистит у женщин
Женщины в 6 раз чаще болеют инфекционным циститом, чем мужчины. Этот факт объясняется особенностями строения организма, а в частности – уретры.
| Гонококки (Neisseria gonorrhoeae) | В отличие от хламидиоза сопровождается клиническими проявлениями, на основании которых врач может заподозрить инфекционный характер: |
| Трихомонада (Trichomonas vaginalis) | Характеризуется водянистыми, пенистыми выделениями из влагалища или уретры. Всегда присутствует зуд, дополнительно отмечается появление язвенных дефектов на поверхности слизистых оболочек. |
| Микоплазма (Mycoplasma genitalium) | Условно относится возбудителям ИППП.Также как и хламидиоз не микоплазмоз не отличается наличием специфических признаков. |
| Параметры | Мужчины | Женщины |
| Длина | до 22 см | не более 5 см |
| Диаметр | до 8 мм | до 1,5 см |
| Наличие изгибов | присутствуют 2 изгиба | ровный ход |
Женская уретра значительно короче по длине и с большим диметром, чем у мужчин. Поэтому инфекционные агенты из внешней окружающей среды проникают в полость мочевого пузыря по восходящему пути практически беспрепятственно.
За счет того что наружное отверстие мочеиспускательного канала и анус расположены очень близко, кишечная палочка легко проникает при отсутствии должного гигиенического ухода.
Какие инфекции вызывают цистит у женщин?
Рассматривают три крупные группы причин инфекционного цистита у женщин:
- Половые инфекции (хламидии, трихомонады, гонококки). Эту группу также называют специфическими патогенами, так вызванные изменения имеют уникальную клиническую и лабораторную картину.
- Условно-патогенные возбудители. Данные микобактерии обнаруживаются даже в абсолютно здоровом организме. В определенном количестве они являются частью нормальной микрофлоры. Но под влиянием внешних или внутренних факторов, приводящих к нарушению иммунологической защиты, происходит увеличение их численности, а соответственно – заражение.
- Гинекологические заболевания. Воспалительные изменения половой системы могут спровоцировать рецидив или усугубить течение.
В связи с тем, что инфекционный цистит может быть вызван различными по типу возбудителями, лечением занимаются не только урологи, но и гинекологи.
Гинекологические инфекции, вызывающие цистит
При наличии очага заражения в области малого таза, инфекционные агенты могут проникать в мочевой пузырь через кровь (гематогенный путь).
Основные провоцирующие гинекологические заболевания – сальпингит (воспаление маточных труб), оофорит (воспаление яичников).
Инфекционный цистит у женщин: симптомы и лечение
Вне зависимости от причин, приведших к инфекционному циститу, клиническая картина достаточно специфическая:
- На первое место урологи выносят дизурические расстройства в виде частого и болезненного мочеиспускания малыми порциями, возможны ложные позывы.
- Иногда сопровождается повышением температуры до субфебрильных значений.
- Внешне моча становится мутной за счет примесей, хлопьев. Появление крови – крайне нежелательный и тяжелый в отношении прогноза признак.
Для инфекционного цистита характерно быстрое начало с пиком клинических проявлений в первые сутки. Жалобы могут сохраняться в течение недели.
Лечение осуществляется в амбулаторных условиях, госпитализация не требуется. Для определения схемы терапии доктор назначает лабораторные исследования: общий анализ крови и мочи, мазок на микрофлору. На основании полученных данных подбирается антибиотик, а с целью купирования болевого синдрома – обезболивающий препарат.
Подобное комплексное лечение дает положительный эффект уже через несколько дней. Если жалобы сохраняются, то стоит обратиться за повторной консультацией.
Основные признаки бактериального типа болезни
Выраженность симптоматики, длительность воспаления разделяют формы цистита на острую и хроническую. Если поврежден конкретный участок мочевого пузыря, патология называется очаговой. Если же процесс носит тотальный характер, пораженным оказывается весь орган, этот вид цистита является диффузным.
В зависимости от характера воспаления стенок, цистит бывает:
- катаральным;
- геморрагическим;
- грануляционным;
- фиброзным;
- язвенным;
- гангренозным;
- аллергическим.
Выяснить конкретный вид поражения стенок поможет аппаратное исследование (цистоскопия). Данное уточнение нужно для определения тактики лечения. Также существует понятие посткоитального цистита. Этот вид воспаления может испытывать девушка, начавшая половую жизнь. Он проявляется сразу или через несколько дней после близости.
Цистит бактериального типа возникает наиболее часто, характеризуется попаданием различных бактерий на поверхность мочевика. Инфекция проникает в ткани через уретру, иногда «спускается» через другие органы, например, почки.
У женщин заражение через мочеиспускательный канал является распространенным путем заражения из-за особенностей строения уретры, она кроткая и относительно широкая по сравнению с мужской.
Спровоцировать развитие бактерий могут множество провоцирующих факторов. Из основных причин возникновения бактериального воспаления мочевика можно выделить:
- Развитие гинекологических, венерических заболеваний половых органов.
- Несоблюдение интимной гигиены, что приводит также и к распространению бактерий из прямой кишки.
- Дисбактериоз, нарушения микрофлоры влагалища.
- Снижение иммунитета. Это отражается на защитных функциях слизистой, которая теряет свою естественную способность противостоять бактериям.
- Незащищенный половой акт. Есть риск не восприятия и другой флоры, и прямого инфицирования.
Более точные причины, к тому же их может быть несколько, может определить специалист после проведения диагностики, исследования мочи, мазка, крови.
При остром бактериальном воспалении появляются типовые симптомы цистита. Особенно интенсивно они ощущаются после полового акта, в период мочеиспускания. К основным признакам можно отнести:
- Боль при мочеиспускании, особенно в начале и при завершении процесса.
- Зуд и жжение. Такая реакция тканей характерна при распространении бактерий на поверхности половых органов, раздраженных не только воспалением мочевика, но и текущими гинекологическими заболеваниями, например, развитием уреплазмы.
- Кровь, слизь сгустки гноя в моче.
- Изменение цвета мочи, присутствие специфического неприятного запаха.
- Тянущие боли внизу живота.
Если инфекция была спровоцирована со стороны ЖКТ, то возможно появление запоров, диареи. При острых стадиях наблюдается повышение температуры, тошнота, озноб.
Отличие небактериального цистита заключается в провоцирующем воспаление факторе. Это не бактерии, а уже простейшие микроорганизмы, грибки, вирусы, паразиты, новообразования в виде опухолей.
В ряде случаев отмечается не сильно выраженный болевой синдром.
Инфекции, вызывающие цистит у мужчин
Частота заболеваемости у мужчин – 5 случаев на 100 000 населения, что значительно ниже, чем у женщин. Кишечная палочка, являющаяся самой распространенной причиной неспецифической формы заболевания у женщин, у мужчин редко вызывает данную патологию.
Самыми распространенными возбудителями считаются – половые инфекции (хламидии, гонококки), стафилококки, грибы, протеи, синегнойные палочки.
Для мужчин в большей степени характерен гематогенный путь заражения, например, при простатите, пиелонефрите, туберкулезе почек.
В отношении клинических проявлений инфекционный цистит у мужчин схож с женщинами. Также отмечается частое и болезненное мочеиспускание, сочетающееся с резью и жжением. Моча становится мутной за счет примесей воспалительного компонента или геморрагического (крови).