Главная Мочеполовые заболевания Затруднения при мочеиспускании
- Разновидности заболевания
- Причины
- Диагностика и лечение
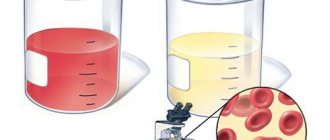
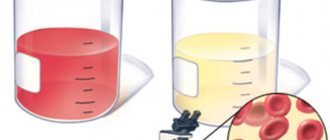
Гематурия код по МКБ 10 – серьезный недуг, который характеризуется наличием крови в мочи. Современной медицине известно около двухсот причин, из-за которых в урине может присутствовать кровь, некоторые из них могут указывать на простые сбои в работе организма, а другие являются признаками развития опасных заболеваний. По этой причине нельзя не обратить внимание на наличие крови или даже кровяных сгустков в урине. Для начала нужно незамедлительно обратиться в медицинское учреждение, где специалист проведет диагностику и займется составлением плана лечения.
Краткая информация
1.1 Определение
Гематурия —состояние, характеризующееся кровью в моче больше физиологической нормы.
Гематурия — выделение эритроцитов:
>3 при микроскопии осадка мочи в 2-х из 3-х анализов; >1000 в 1 мл средней порции мочи по Нечипоренко.
1.2 Этиология и патогенез
Причины гематурии:
- опухоли мочевых путей
- ДГПЖ
- МКБ
- РПЖ
- травмы
- воспалительные процессы мочевых путей
- заболевания почек (гломерулонефрит)
Категории факторов риска
Нефрологического заболевания:
- протеинурия >0,5 г/день;
- признаки почечной недостаточности;
- изменённые эритроцитов в осадке;
- цилиндрурия;
- повышенный креатинин сыворотки.
Урологического заболевания:
- курение;
- профессиональные вредности (красители и др.);
- старше 40 лет;
- анамнез симптомов или урологического заболевания;
- анамнез расстройств мочеиспускания;
- рецидивирующие ИМП;
- длительный приём анальгетиков;
- иррадиация болей в область таза в анамнезе;
- длительный анамнез наличия инородного тела.
1.3 Эпидемиология
Распространённость микрогематурии от 2.4 до 31.1%, чаще у мужчин старше 60 лет и у курящих/ куривших ранее.
Возрастная распространённость микрогематурии:
- до 12 лет 1–4%;
- мужчины 18–33 лет 5.2%;
- старше 50 лет мужчины 4–18%, женщины 14%;
- старше 75 лет мужчины 13%, женщины 9%.
При гематурии у 3.4–56% выявляют требующие лечения заболевания.
1.4 Кодирование по МКБ 10
N02 – Рецидивирующая и устойчивая гематурия
R31 – Неспецифическая гематурия
1.5 Классификация
По интенсивности:
- макрогематурия – видимая примесь крови, более 0.5 мл крови в 500 мл мочи;
- микрогематурия – более 3-х эритроцитов в поле зрения.
По этиологии:
- внеклубочкового генеза (тубулоинтерстициальные болезни);
- клубочкового генеза.
Виды и степени
Классификация геморроя зависит от места локализации, размера и количества образовавшихся узлов (шишек). Различают внутренний, наружный и смешанный геморрой, а по степени проявления симптомов выделяют четыре стадии этого заболевания.
Классификация геморроя:
- Первая стадия характеризуется кровянистыми выделениями из ануса, периодической болезненностью и затруднениями дефекации.
- При второй стадии изменения затрагивают внутренние геморроидальные узлы, которые могут выпадать в процессе испражнения, но самопроизвольно втягиваться.
- При третьей стадии выпадение геморроидальных узлов практически постоянное, в некоторых случаях допустимо самостоятельное вправление.
- Четвертая стадия характеризуется сильным увеличением геморроидальных узлов, воспалением заднего прохода и близлежащих тканей.
По мере прогрессирования болезни увеличиваются боли и кровотечения, появляться симптомы малокровия, а также интоксикации организма.
Хронический геморрой влияет на все аспекты жизни, от воспалительного процесса в области заднего прохода инфекция может передастся в органы брюшной полости, пищеварения, мочеполовую систему.
Диагностика
«Доброкачественные» причины бессимптомной микрогематурии, не требующие полного обследования:
- силовые упражнения,
- хроническая болезнь почек,
- инфекционные или вирусные заболевания,
- менструация,
- травмы,
- недавние урологические манипуляции.
При выявлении патологий проводится соответствующее лечение, с повторным обследованием по завершении.
Обследование при бессимптомной микрогематурии для исключения «доброкачественных» причин:
- тщательный сбор анамнеза,
- физикальное обследование,
- лабораторные исследования.
2.1 Жалобы и анамнез
Диагностика гематурии основана на жалобах на примесь крови или выявлении форменных элементов в анализе.
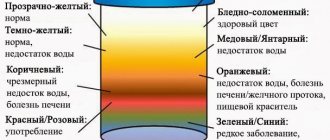
Изменяют цвет мочи
лекарственные средств:
- розовый — пирамидон;
- шафранно-жёлтый — нитроксолин;
- коричневый — сенна;
- малиновый — фенолфталеин;
- красно-бурый — марена красильная.
продукты:
- малиновый —свёкла;
- коричневый —ревень.
заболевания и состояния:
- кирпичный — острая порфирия;
- красно-бурый — миоглобинурия при синдроме длительного сдавления.
Сгустки крови:
- червеобразные — из верхних мочевых путей;
- большие бесформенные — мочевой пузырь.
Окрашивание кровью:
- только начальной порции — инициальная гематурия после травмы, воспаления или опухоли уретры;
- всех порций — тотальная гематурия при болезнях мочевыделительной системы и простаты;
- в конце мочеиспускания — терминальная гематурия при патологии шейки мочевого пузыря, цистите, уретротригоните, простатите, патологии семенного бугорка.
Локализация болевого синдрома:
- в поясничной области на стороне поражения до гематурии — камень в мочеточнике;
- боль после гематурии — обструкция мочеточника сгустками;
- затруднение мочеиспускания после появления примеси крови в моче — тампонада мочевого пузыря.
Необходимо уточнить:
- способствующие появлению гематурии условия;
- путешествие в тропические страны (шистосоматоз, малярия);
- семейный анамнез наследственных заболеваний (болезни Фабри, Альпорта и др.);
- ранее перенесённые ангина, МКБ, опухоль мочевого пузыря и др.;
- приём лекарств (аминогликозиды, амитриптилин, НПВС, пенициллины, диуретик, контрацептивы, противомалярийные, противосудорожные, циклофосфамид, антиагреганты, антикоагулянт).
Интенсивность гематурии не коррелирует с тяжестью заболевания.
2.2 Физикальное обследование
Обратить внимание:
- геморрагические высыпания при заболеваниях системы гемостаза, геморрагической лихорадке с почечным синдромом;
- отёки, повышение АД при нефрологических заболеваниях;
- повышение температуры тела при инфекциях;
- увеличение лимфоузлов при инфекциях, болезнях крови, ЗНО.
Рекомендуется:
- пальпация живота для выявления увеличения печени, селезёнки, опухоли брюшной полости и забрюшинного пространства;
- пальцевое ректальное исследование мужчин;
- вагинальное обследование;
- осмотр наружного отверстия уретры.
2.3 Лабораторная диагностика
При отсутствии каких-либо очевидных доброкачественных заболеваний изучается должным образом собранный образец мочи.
Положительный на кровь анализ тест-полоской не позволяет установить диагноз бессимптомной микрогематурии, но повод для микроскопии мочи.
Основной метод диагностики — общий анализ мочи.
Для постановки диагноза необходимо микроскопическое исследование мочевого осадка.
При сомнительной протеинурии необходимо исследования на селективность протеинурии.
Фазово-контрастная микроскопия осадка позволяет топическую диагностику:
- неизменённые эритроциты при патологии нижних мочевых путей, мочеточника или чашечно-лоханочной системы;
- изменённые эритроциты и цилиндры при нефрологическом заболевании;
- лейкоцитурия и пиурия — ИМП.
При выявлении изменений в анализе мочи показано бактериологическое исследование с определением чувствительности к антибиотикам.
Пиурия при повторных отрицательных результатах бактериологического исследования — показание к анализу мочи на микобактерии туберкулёза, рентгенографию грудной клетки и консультацию фтизиатра.
Для диагностики микрогематурии не подходит первая утренняя моче, а также моча после тяжёлой физической или сексуальной активности.
Выполнение 3-стаканной пробы:
- при изолированной гематурии в первой порции — источник в уретре;
- при изолированной гематурии в третьей порции — в шейке мочевого пузыря.
Рекомендован клинический анализ крови для выявления анемии.
Биохимический анализ крови: общий белок, глюкоза, креатинин, мочевина, ПСА.
При первой госпитализации оценивается функция почек по СКФ, уровням креатинина и мочевины.
Цитологическое исследование мочи при персистирующей микрогематурии и сложностях стандартной диагностики или факторах риска карциномы in situ.
Не рекомендовано включать в алгоритм диагностики оценку маркёров в моче.
2.4 Инструментальная диагностика
УЗИ почек, мочевого пузыря, предстательной железы при макрогематурии.
МСКТ для выявления патологии мочевых путей.
При невозможности МСКТ — экскреторная урография.
При противопоказаниях к МСКТ альтернативный метод — магнитно-резонансная (МР) урография.
Вне зависимости от возраста всем пациентам с факторами риска показана цистоскопия.
Для исключения урологических причин бессимптомной микрогематурии после 35 лет рекомендована цистоскопия.
Флюоресцентная цистоскопия в синем свете не рекомендована при бессимптомной микрогематурии.
Уретеропиелоскопия позволит выявить опухоли мочеточника или почечной лоханки.
При опухоли выполняется биопсия.
2.5 Иная диагностика
Консультация уролога и нефролога при микрогематурии на фоне антикоагулянтов.
Симптомы (признаки)
Клинические проявления
• Обусловлены основным заболеванием.
• Жалобы на выделение красной (бурой, тёмной, цвета «кофе», «чая») мочи — макрогематурия •• Гематурия в начале мочеиспускания (инициальная) — поражение начальной части мочеиспускательного канала •• Гематурия в конце мочеиспускания (терминальная) — поражение простаты, пришеечной части мочевого пузыря, внутреннего отверстия мочеиспускательного •• Тотальная гематурия (во всех порциях мочи) — заболевания мочевого пузыря, мочеточников, почечных лоханок.
Лечение
Цель – устранение причины гематурии.
3.1 Консервативное лечение
При продолжающейся гематурии показаны гемостатические препараты.
При гематологических заболеваниях рекомендовано лечение компонентами крови или переливание свежезамороженной плазмы в зависимости от дефекта системы гемостаза.
При инфекционных и воспалительных заболеваниях мочевой системы проводят антибактериальную, противовоспалительную и инфузионно-дезинтоксикационную терапию.
При нефрологических заболеваниях рекомендована патогенетическая терапия глюкокортикоидами и цитостатиками.
3.2 Хирургическое лечение
Цель — окончательная остановка кровотечения.
Показания:
- рецидивирующая гематурия, обусловленная урологическими заболеваниями, требующими оперативного вмешательства (опухоли, стриктуры, камни);
- макрогематурия, приводящая к анемии, тампонаде мочевого пузыря — экстренная операция.
Рекомендовано лечение основного заболевания, являющегося причиной гематурии.
При купированной гематурии — плановое хирургическое лечение основного заболевания.
При продолжающемся кровотечении – экстренная операция.
При гематурии, осложнившейся тампонадой, рекомендовано отмывание мочевого пузыря от сгустков.
При инкурабельном заболевании и продолжающемся кровотечении предпочтительны малоинвазивные хирургические методы.
Причины геморроя
Чаще всего геморроидальные кровотечения являются следствием повреждения внутренних геморроидальных узлов во время акта дефекации. В основном это наблюдается при длительных запорах и чрезмерном натуживании. Геморроидальному кровотечению предшествует истончение стенок узла, которое является следствием застоя крови и нарушения местного венозного кровотока. В результате формируются мелкие надрывы и эрозии, которые приводят к развитию кровотечения. Из этиологических факторов также можно выделить нарушение оттока крови по венулам от кавернозных тел в стенках прямой кишки, наличие разветвленных кавернозных телец, врожденное функциональное недоразвитие соединительной ткани изменение иннервации венозной стенки.
К факторам риска, которые могут привести к развитию геморроидального кровотечения, относится повышение давления в системе вен из-за запоров, длительного пребывания в сидячем или стоячем положении, тяжелой физической работы или беременности. Также к данному состоянию может привести регулярное злоупотребление алкогольными напитками и острой пищей. Геморроидальное кровотечение развивается и на фоне цирроза печени с сопутствующей портальной гипертензией.
Специалисты выделяют следующие причины заболевания:
- Ожирение;
- Большие физические нагрузки;
- Гиподинамия;
- Наследственная предрасположенность;
- Нервное перенапряжение;
- Проблемы оттока крови в прямой кишке;
- Хронические запоры;
- Воспаление и опухоли в кишечнике и печени;
- Инфекционное заражение;
- Частые половые акты через анальное отверстие;
- Курение.
Основной причиной заболевания считается завышенная или врожденная склонность к образованию тромбов в крови, а так же патология сосудов. Из-за усиленного притока крови к прямой кишке и ослабленного ее оттока, происходит наполнение и растяжение ею поврежденных вен, что в конечном итоге приводит к образованию узла, со временем увеличивающегося и воспаляющегося.
У женщин геморрой часто вызывается беременностью и родами (практически у каждой второй женщины после родов врачи диагностируют различные формы этой болезни). А так как во время беременности его лечить трудно (это связано с риском для плода при использовании различных препаратов), то женщине следует еще на этапе планирования беременности посетить проктолога.