Хронический гломерулонефрит МКБ 10
Цифровой код заболевания, согласно МКБ 10 №3. При необходимости указанный код дополняют еще одним порядком цифр, означающим особенности болезни и характер изменений в почках.
- Незначительные гломерулярные изменения (№03.0).
- Сегментарные, или очаговые гломерулярные изменения (№03.1).
- Диффузный мембранозный гломерулонефрит (№03.2).
- Диффузные мезангиальные пролиферативные изменения (№03.3).
- Диффузные эндокапиллярные пролиферативные гломерулярные нарушения (№03.4).
- Диффузный мезангиокапиллярный гломерулонефрит (№03.5).
- Болезнь плотного осадка (№03.6).
- Экстракапиллярные нарушения (диффузный серповидный гломерулонефрит) (№03.7).
Другие типы изменений при клубочковом воспалении кодируют №03.8, неуточненные виды изменений №03.09.
Профилактика
В первую очередь надо поддерживать свой иммунитет и защищать его от болезней. Для этого необходимо хорошо и разнообразно питаться, закаляться и делать зарядку. Если же человек заболел, необходимо вовремя его лечить, для того, чтобы не допустить хронической формы или осложнений на внутренние органы. Кушать необходимо в меру и не переедать, иначе может возникнуть лишний вес или ожирение, которое способно негативно повлиять на почки. Периодически нужно сдавать кровь и мочу на анализы, на выявление повышенного сахара в крови и бактерий.
Следует соблюдать небольшую физическую нагрузку. Все упражнения необходимо делать в меру, иначе наоборот можно навредить почкам. Очень полезно плавание. В пище следует ограничить количество употребляемой соли. Соль в больших количествах вызывает отеки и вредит работе почек. Всю еду лучше не досаливать. Если человек злоупотребляет алкоголем или сигаретами, то это может оказать также негативное воздействие.
Следует не допускать переохлаждения организма, одеваться по погоде, не купаться в ледяной воде, не устраивать сквозняки дома.
Причины
Заболевание хроническим гломерулонефритом может быть осложнением остро протекающего заболевания. Однако, возможно и первично-хроническое протекание болезни, без острого приступа. К причинам болезни относятся.
- Наличие нефритогенных штаммов стрептококка.
- Инфекционные очаги в организме.
- Наследственная предрасположенность или врожденные дефекты почек (дисплазии).
- Охлаждение организма.
- Ослабление сопротивляемости организма заболеваниям.
Патогенез и формы
Специалистами предлагается такая классификация хронического гломерулонефрита:
- Латентная – для нее характерно отсутствие выраженной симптоматики;
- Гипертоническая – имеют место характерные повышения давления;
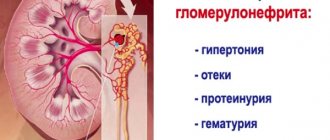
- Гематурическая – сопровождается гематурией с разной выраженностью, могут беспокоить повышенные показатели АД или гиперотечность. Такая форма встречается наиболее часто;
- Нефротическая – когда в клинике преобладает нефротический синдром с отеками, протеинурией и пр.;
- Смешанная – может сопровождаться любым из вышеперечисленных симптомов.
Большинство первичных форм хронического гломерулонефрита носят иммунокомплексный характер и симптоматически похожи на острую форму патологии. Формы хронического гломерулонефрита:
Симптомы
Примерно у половины пациентов данное заболевание протекает скрыто или признаки выражены неярко.
При латентном течении заболевания увеличение цифр АД и отеки возникают нечасто. Болезнь может никак не проявлять себя до 20 лет, пока на фоне прогрессирования заболевания (замена погибших клубочков соединительной тканью) не развивается уремия.
Гематурическая форма. Отличительной особенностью данной разновидности гломерулонефрита является анемия, поскольку вместе с мочой происходит выделение эритроцитов. Иногда примеси крови в моче определяются зрительно. Отеков нет, почки функционируют нормально.
Гипертензивный вариант. Его отличает повышенный уровень АД и нечеткий мочевой синдром. Уровень артериального давления «скачет» в течение дня от нормы до значений в 180-200 мм. Последствия гипертонии – нарушения сердечной деятельности.
Нефротическая форма. По статистике, нефротический синдром проявляется примерно у 25% больных. Эта форма отличается потерями белка вместе с мочой, выраженными отеками, как внешними, так и внутренними (гидроперикард, отек легких). К основным признакам нефротической формы относятся:
- Сильные отеки, в том числе и скрытые (немотивированное увеличение массы тела).
- Повышение уровня холестерина.
- Суточное количество белка в моче превышает 2,5 г.
Все эти явления не сопровождаются повышением АД. Существенных нарушений в функции почек нет.
Смешанный тип. Это самый неблагоприятный сценарий развития заболевания, сочетающий признаки двух форм: нефротической и гипертензивной. К проявлениям смешанного типа болезни относятся.
- Отечность.
- Повышение АД.
- Наличие в моче белка и крови.
- Анемия.
- Уменьшение плотности мочи.
Фильтрующая способность почек при этой форме нарушена.
Дифференциальный диагноз
Дифференциальный диагноз
| Признак | Нефротический синдром | Хронический нефритический синдром | Гипертоническая / диабетическая нефропатия |
| Начало заболевания | с появления отеков на ногах, лице может принимать волнообразное течение | от случайно выявленной микрогематурии/ протеинурии, до эпизодов макрогематурии, появления отеков и повышения АД | Известные в анамнезе сахарный диабет более 5-10 лет, длительная артериальная гипертензия |
| Отеки | +++ | + | +/- При наличии ХСН и диабетической стопы могут быть трофические изменения кожи |
| Артериальное давление | N (50%), иногда гипотония | при изолированной гематурии/ протеинурии может быть –N при нефритическом синдроме чаще | |
| Гематурия | Не характерна. Появляется при смешанном нефро+нефритическом синдроме | Постоянная от микрогемутарии, до эпизодов макрогематурии | микрогематурия +/- |
| Протеинурия | Более 3,5 г/сут | Менее 2 г/сут | от минимальной до нефротической |
| Гиперазотемия | Транзиторная на фоне активности НС, нарастает в зависимости от срока давности болезни | При изолированной гематурии / протеинурии не характерна. При нефритическом с-ме нарастает постепенно с прогрессированием заболевания | Зависит от срока давности болезни и момента диагностики |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму ×
Лечение за границей
Заявка на медицинский туризм
Выберите интересующую область медициныАкушерство и гинекологияАллергологияАллергология детскаяАнгиохирургияВрожденные заболеванияГастроэнтерологияГастроэнтерология детскаяГематологияГематология детскаяДерматовенерологияДерматокосметологияДерматология детскаяИммунологияИнфекционные болезни у детейИнфекционные и паразитарные болезниКардиологияКардиология детскаяКардиохирургияКардиохирургия детскаяКомбустиологияКомбустиология детскаяМаммологияМедицинская реабилитацияНаркологияНеврологияНеврология детскаяНейрохирургияНеонатологияНеотложная медицинаНефрологияНефрология детскаяОнкогематологияОнкогематология детскаяОнкологияОнкология детскаяОрфанные заболеванияОториноларингологияОториноларингология детскаяОфтальмологияОфтальмология детскаяПаллиативная помощьПедиатрияПроктологияПрофессиональная патологияПсихиатрияПульмонологияПульмонология детскаяРадиологияРевматологияРевматология детскаяСтоматологияСтоматология детскаяСурдологияТоксикологияТоракальная хирургияТравматология и ортопедияТравматология и ортопедия детскаяТрансплантологияТрансплантология детскаяУрологияУрология детскаяФтизиатрияХирургияХирургия детскаяХирургия неонатальнаяЧелюстно-лицевая хирургияЭндокринологияЭндокринология детскаяЯдерная медицина
Как удобнее связаться с вами?
Укажите Ваш номер телефонаили электронный адресОтправить заявку на медтуризм Лечение за рубежом
текстареа>
Пройти лечение в Корее, Турции, Израиле, Германии и других странах
Диагностика
Постановка диагноза заболевания начинается со сбора анамнеза. Необходимо при этом обратить внимание на то, не перенес ли больной острое воспаление почек, имеются ли системные заболевания, инфекционные очаги. Нередко болезнь протекает почти что бессимптомно или с невнятной симптоматикой, поэтому нужно делать основной упор на лабораторную диагностику.
- Анализ мочи (общий). Он дает возможность выявить наличие эритроцитов, белка, а также уменьшение ее удельного веса.
- Анализ по Ребергу, проба Зимницкого. Это специфические анализы, цель которых – определение фильтрующей способности почек по плотности мочи и объему ее выделения в течение суток.
- Анализ крови. При наличии хронического гломерулонефрита он показывает уменьшение уровня белка, повышенный холестерин, диспропорции различных протеиновых форм в кровяной плазме.
В дополнение к лабораторным исследованиям проводят такие виды исследований.
- Рентгенодиагностика позволяет оценить степень изменения почечных тканей.
- УЗИ почек. Данными, полученными при ультразвуковом исследовании определяется уменьшение габаритов почек, по причине склероза тканей.
- Биопсия почечной ткани выполняется при возникновении затруднений с диагнозом.
Биопсия почки
Проведение ЭКГ, исследования легких позволяют выявить внутренние отеки. При осмотре глазного дна определяются изменения, характерные для артериальной гипертонии.
Диагноз «Хронический гломерулонефрит» дифференцируют от таких патологий, как поликистоз почек, мочекаменная болезнь, другие почечные заболевания. Необходима также дифференциация от гипертонии внепочечного происхождения.
Этиология недуга
Пиелонефрит развивается в результате активации и распространения патогенных микробов на фоне влияния различных факторов. Чаще всего это заражение кишечной палочкой, стрептококками, энтерококками и другими микроорганизмами.
Дополнительными причинами возникновения воспаления в почках являются:
- неправильно проведенное лечение острой формы заболевания;
- мочекаменная болезнь, аденома предстательной железы, рефлюкс мочи и другие заболевания мочеполовой системы, которые не были своевременно диагностированы и вылечены;
- размножение бактерий, которые долгое время находятся в тканях почек;
- снижение иммунитета в результате продолжительных инфекционных заболеваний или иммунодефицитные состояния;
- пиелонефрит хронической формы может быть осложнением после ОРВИ, ангины, кори, пневмонии или скарлатины (подвержены больше всего дети);
- хронические патологии, такие как сахарный диабет, тонзиллит, ожирение или нарушение работы кишечника;
- у женщин пиелонефрит развивается на фоне беременности, после родов или во время начала половой жизни;
- неустановленные врожденные заболевания мочеполовой системы.
Спровоцировать развитие патологического процесса могут переохлаждение организма и наличие аутоиммунных реакций.
Лечение
Соблюдение охранительного режима способствует приостановлению прогрессирования болезни.
- Специальная диета. Она предусматривает стопроцентное исключение содержащих алкоголь напитков, курения, употребления острых блюд, а также ограничение соли. При наличии белка в моче – увеличение суточного потребления белковой пищи.
- Исключение физических нагрузок, переохлаждений (особенно влажных!), профессиональных вредностей.
- Избегание заражения инфекционными заболеваниями.
Медикаментозное лечение сводится к приему таких препаратов.
- Антикоагулянты (при наличии гематурии) – Гепарин, Дипиридамол, Тиклопидин.
- Цитостатики – Циклоспортн, Циклофосфамид.
- Противовоспалительные препараты негормонального типа — Индометацин.
- Глюкокортикостероиды — Преднизолон.
Симптоматически назначают мочегонные средства (Гипотиазид, Урегит, Фуросемид). При повышенном АД – Эналаприл, Рамиприл. Дозировку препаратов назначает специалист по данным лабораторных анализов. При наличии инфекционных очагов – антибиотики.
Предупреждение заболевания
Чтобы избежать развития воспаления в тканях почек следует соблюдать ряд профилактических мер. Специалисты рекомендуют:
- избегать переохлаждения;
- правильно питаться;
- укреплять иммунитет;
- своевременно лечить инфекционные заболевания.
Соблюдение мер профилактики поможет снизить риск развития пиелонефрита и избежать возможных последствий.
Хроническая форма опасна тем, что может долгое время не проявлять себя. Заболевание устанавливается при диагностике других патологий. В случае возникновения симптомов следует обращаться к врачу, так как острая форма всегда перерастает в хроническую, которая тяжело поддается лечению.
Народные способы лечения
Из народных средств специалисты рекомендуют.
- Настой боярышника. Обладает гипотензивным и мочегонным эффектом.
- Тыквенный сок. Оказывает противовоспалительное и восстанавливающее действие.
- Алоэ с медом. Укрепляет иммунитет и оказывает восстанавливающее действие.
- Отвар из подмора пчел. Способствует уменьшению отеков, улучшает работу почек.
- Настой клюквы (можно пить вместо обычного чая).
В период обострения рекомендовано лечиться в стационаре. При ремиссии рекомендовано проведение санаторно-курортного лечения и поддерживающей терапии. Все лечебные мероприятия необходимо согласовывать с врачом.
Клиническая картина
Хроническая форма пиелонефрита может протекать бессимптомно. Признаки в период ремиссии не проявляются. Они становятся ярко выраженными при стадии обострения. К основным клиническим проявлениям пиелонефрита относятся:
- Интоксикация организма. Характеризуется наличием общей слабости, тошнотой, рвотой, недомоганием, снижением аппетита, повышенной температурой и головными болями и ознобом. При диагностике отмечается бледность кожных покровов и тахикардия.
- Болезненные ощущения. Локализуются преимущественно в области поясницы.
- Неприятный запах мочи, особенно может наблюдаться рано утром, после сна.
- Боли при мочеиспускании, частые позывы к походам в туалет.
На фоне хронического пиелонефрита возникают водно-электролитные нарушения, которые проявляются в виде сухости во рту, появление трещин на губах, шелушением конного покрова и постоянной жаждой.
Заболевание имеет несколько стадий, каждая из которых проявляется особыми симптомами, при наличии которых врач может установить степень развития патологии и назначить необходимое лечение.
- Обострение. При этой стадии признаки ярко выражены. Наблюдаются сильные болевые ощущения и интоксикация организма. При лабораторном исследовании крови устанавливается увеличение числа лейкоцитов, ускорение СОЭ. Также наблюдается анемия. Отсутствие лечения на данной стадии приводит к развитию почечной недостаточности, диагностика и терапия которой затруднены.
- Латентная. Симптомы не выражены ярко. Пациенты чаще жалуются на повышенную утомляемость и постоянную слабость. В исключительных случаях отмечается гипертермия. Болезненные ощущения в области поясницы и при мочеиспускании практически отсутствуют. Способность почек на фоне патологического процесса концентрироваться мочу снижается, что отражается на ее плотности. При лабораторном исследовании урины устанавливается наличие бактерий и лейкоцитов.
- Ремиссия. На данной стадии симптомы отсутствуют. Заболевание не проявляется какими-либо признаками, что усложняет диагностику. Во время проведения лабораторного исследования мочи может устанавливаться незначительное отклонение от нормальных показателей. При воздействии негативных факторов стадия ремиссии переходит в стадию обострения, симптомы приобретают агрессивное течение, пациенту требуется медицинская помощь.
Возможные осложнения и последствия
Самыми частыми осложнениями заболевания являются.
- Почечная эклампсия.
- Пневмония, плеврит.
- Пиелонефрит.
- Тромбоэмболия.
- Острая почечная недостаточность.
Что касается прогноза, то выздоровление возможно. Другое дело, что нельзя предсказать, когда именно оно наступит. Прогноз зависит не только от формы, тяжести и стадии болезни, но и от других факторов. Спровоцировать прогрессирование почечного заболевания могут простуды, респираторные инфекции. В то же время, соблюдение режима и своевременно назначенное лечение способствуют если не выздоровлению, то продолжительной ремиссии.
Гломерулонефрит: клинические и морфологические особенности
Гломерулонефрит – это не отдельное заболевание, а целая группа патологий, объединенных рядом общих черт, отражающих реакцию почек на инфекционно-воспалительное поражение. Главным патогенетическим моментом в развитии ГН является повреждение почечных клубочков. Оно приводит к следующим нарушениям:
- изолированный мочевой синдром – протеинурия, гематурия различной степени выраженности;
- олигоурия – уменьшение объема суточного диуреза;
- снижение скорости клубочковой фильтрации.
По мере прогрессирования заболевания происходит воспаление интерстиция и функциональные расстройства работы канальцев. В клинической картине это проявляется нарушениями транспорта ионов и снижением концентрационной способности почек. Терминальная стадия заболевания сопровождается почечной недостаточностью и уремией.
Диагностические процедуры
Диагностика острого гломерулонефрита проходит исходя из того, какие симптомы проявляет острый гломерулонефрит, какие изменения происходят в составе урины и крови, а также по результатам ультразвукового исследования и биопсии ткани почки.
Биопсию почки проводят, чтоб определить характер заболевание, как говорилось ранее, оно может быть острым или хроническим. Помимо этого, определяется, как быстро заболевание прогрессирует.
После того, как врач поставит диагноз больному острый гломерулонефрит, будет назначено эффективное лечение.