Гломерулонефрит — что это такое, симптомы и лечение
Гломерулонефрит – инфекционно-аллергическое заболевание, относящееся к группе приобретенных заболеваний почек. Различные формы гломерулонефрита различаются по этиологии, проявлениям, течению болезни и ее исходу. Чаще всего характеризуется иммунным воспалением почечных клубочков, а также дальнейшим, вторичным воспалением канальцев почек и интерстицией.
Различают острый гломерулонефрит, быстротекущую форму болезни, и хронический гломерулонефрит. Острая форма заболевания наиболее часто может быть вызвана перенесенной ранее стрептококковой инфекцией – постстрептококковый гломерулонефрит. По этиологии различают первичные гломерулонефриты и вторичные, которые возникают при системных заболеваниях – системной красной волчанке, ревматизме, узелковом периартериите и других.
Причины возникновения
К развитию гломерулонефрита могут привести острые и хронические инфекционные процессы, спровоцированные патогенным стрептококком и другими микроорганизмами. К ним относятся:
- стрептодермия;
- скарлатина;
- ветряная оспа;
- ангина;
- тонзиллит;
- пневмония;
- корь;
- острые респираторные вирусные инфекции.
Также причинами, провоцирующими развитие гломерулонефрита, могут быть переохлаждение и повышенная влажность, которые приводят к нарушению кровообращения. Основными инфекционными патогенами, провоцирующими развитие гломерулонефрита, являются:
- нейссерия;
- токсоплазма;
- стрептококк;
- золотистый стафилококк;
- вирусы.
Чаще всего развитие гломерулонефрита наблюдается спустя несколько суток после перенесенной инфекции. Основной возбудитель – бета-гемолитический стрептококк группы А.
Классификация
Классификация гломерулонефрита разнообразна, существует несколько принципов разделения. По способу протекания выделяют такие виды гломерулонефрита:
- Острый — проявляется при первых отклонениях почечных клубочков, возникновение болезни носит спонтанный характер. Поддается быстрому лечению, хотя в запущенных случаях становится хроническим.
- Хронический — затянувшаяся циклическая форма острого клубочкового нефрита.
- Подострый — известен как злокачественный (быстропрогрессирующий). Лечить гломерулонефрит такой формы затруднительно, так как стрептококковый вирус плохо реагирует на лекарственные средства. В данном случае часто наблюдаются осложнения гломерулонефрита, такие как уремия, почечная недостаточность в хронической форме, что могут поставить под угрозу жизнь пациента.
Клинические формы хронического гломерулонефрита бывают:
| Нефротическая | характеризуется сильной отечностью, давление в таком случае, скорее всего, будет в норме. |
| Гематурическая | клиника проявляется в наличии кровяных сгустков в урине, увеличении концентрации белковых соединений при сдаче биохимического анализа. Присутствует отечность, однако она небольшая и малозаметна. На поздних сроках появляется гипертония. |
| Смешанная | причины нужно рассматривать в совокупности, сложно определить основной признак. |
| Латентный | при таком виде диффузного гломерулонефрита пациент не чувствует отклонений в самочувствии. Присутствуют небольшие отеки и легкие колебания давления. Здесь проявляется олигурия — снижения объемов выводимой из организма жидкости. Выявить заболевание почек можно при прохождении лабораторных исследований. |
| Гипертоническая | проявляется высоким артериальным давлением. При этом позывы к мочеиспусканию меняют свою регулярность, а при исследовании мочи появляется повышение количества белка и присутствуют кровяные выделения. |
Классификация хронического гломерулонефрита:
- Первичный — рассматривается как отдельное заболевание почек.
- Вторичный — болезнь стала следствием других отклонений в здоровье пациента. Например, артрита, периартрита узелкового, системной волчанки и др. Вызвать фокально-сегментарный ревматоидный гломерулонефрит могут различные патологии, иммунитет поражается системно.
Отдельным пунктом рассматривается мезангиопролиферативный гломерулонефрит острого характера, который вызвал аллергический стрептококк.
Что это такое
Под термином «гломерулонефрит» (или клубочковый нефрит) подразумевают совокупность патологий почек, которые сопровождаются поражением клубочкового аппарата и нарушением фильтрационной функции. В отечественной медицинской школе активно используется диагноз «хронический гломерулонефрит», который объединяет патологии с более медленным прогрессированиям, периодическими обострениями и развитием нефротического синдрома. Однако, следует отметить, что в международной классификации отдельно эту форму не выделяют.
Наиболее часто хронический гломерулонефрит диагностируется в возрастной категории 20-40 лет. При этом мужчины болеют несколько чаще женщин. В 2000-е годы было проведено ряд исследований, в которых показано, что основной причиной смертности этих пациентов являются сердечно-сосудистые события, риск возникновения которых значительно возрастает при нарушении функции почек. Только на втором месте стоит терминальная почечная недостаточность, которая успевает развиться в 20% пациентов.
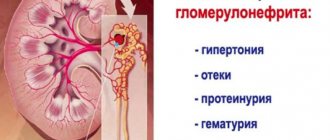
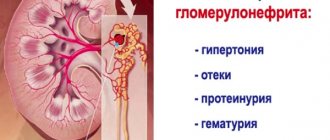
Симптомы гломерулонефрита
В зависимости от различных форм поражения клубочков могут преобладать те или иные симптомы гломерулонефрита.
- Кровь в моче — моча цвета «мясных помоев»;
- Отёки лица (особенно век), а также стоп и голеней;
- Повышение артериального давления;
- Уменьшение количества выделяемой мочи, жажда;
- Повышение температуры тела (редко);
- Отсутствие аппетита, тошнота, рвота, головная боль, слабость;
- Прибавка массы тела;
- Одышка.
Острый гломерулонефрит развивается через 6-12 дней после перенесенной инфекции, обычно стрептококковой (ангина, тонзиллит, скарлатина), в том числе и кожной (пиодермия, импетиго).
Заболевание может развиться и после других инфекций — бактериальных, вирусных, паразитарных, а также после других антигенных воздействий — сыворотки, вакцины, лекарства.
При классическом циклическом течении острый гломерулонефрит характеризуется изменениями мочи (красная моча из-за примеси крови), отеками, уменьшением количества выделяемой мочи.
Почему развивается гломерулонефрит у человека
Для формирования подобного недуга недостаточно лишь одного действующего фактора. Зачастую решающую роль в возникновении заболевания играет активность иммунной системы человека: если он неустойчив к разного рода патологиям, в 90% случаев после перенесённой стрептококковой инфекции или отравления химикатами у него разовьётся гломерулонефрит.
Какие факторы провоцируют формирование подобного состояния:
- переохлаждение;
- скарлатина;
- рожа;
- грипп и ОРВИ;
- пищевая токсикоинфекция;
- аллергические реакции (крапивница, отёк Квинке, анафилактический шок);
- работа с ядохимикатами;
- укусы змей, насекомых, диких животных;
- приём наркотических препаратов и передозировка лекарств;
- воздействие радиации и облучения.
Осложнения
При остром диффузном гломерулонефрите могут наблюдаться следующие осложнения:
- Острая сердечная недостаточность (в менее чем 3% случаев);
- Острая почечная недостаточность (у 1% больных);
- Острая почечная гипертензивная энцефалопатия (преэклампсия, эклампсия);
- Кровоизлияние в головной мозг;
- Острые нарушения зрения (переходящая слепота);
- Переход в хронический диффузный гломерулонефрит.
Одним из факторов хронизации воспалительного процесса в почках может служить так называемая гипопластическая дисплазия почки, т.е. отставание развития почечной ткани от хронологического возраста ребенка.
При прогрессирующеем течении, неотвечающий на активную иммунодепрессивную терапию, хронический диффузный гломерулонефрит переходит в свою конечную стадию — вторично-сморщенную почку.
Прогнозы терапии и вероятные последствия
Успех лечения во многом зависит от возраста пациента и состояния его здоровья. Известно, что люди, страдающие от гипертонии и сахарного диабета, имеют гораздо больше осложнений по сравнению с остальными пациентами. Это во многом связано с нарушением обменных процессов, протекающих в организме. Лечение недуга может длиться от двух недель до нескольких лет.
У детей и подростков функция почек восстанавливается в среднем на 98%, у более взрослых людей — на 89%, а у пожилых — только на 70%.
Какие неприятные последствия могут возникнуть при заболевании:
- разрастание соединительной ткани — гломерулосклероз;
- острая или хроническая недостаточность почек;
- нарушение водно-электролитного баланса;
- отёк мозга;
- инфаркт миокарда.
Образ жизни пациентов после заболевания
Гломерулонефрит — довольно серьёзная патология, которая накладывает на привычное существование свой отпечаток. Мало кто задумывается, но даже совершение таких обычных действий, как купание в открытом водоёме или посещение ванной может быть под запретом. Но также существует огромное количество мифов о вещах, которые нельзя делать при гломерулонефрите:
- Рожать ребёнка. Само по себе заболевание при грамотном лечении не является противопоказанием для вынашивания беременности. Однако при обострении гломерулонефрита врачи рекомендуют дождаться стойкой ремиссии (не менее одного года), а только после этого заниматься планированием потомства. Ухудшение состояния почек в период вынашивания ребёнка может негативно сказаться на здоровье женщины и привести к преждевременным родам и даже гибели плода.
- Посещать бани или сауны. При остром гломерулонефрите любое прогревание вызывает усиление симптомов, а течение заболевания становится более тяжёлым. Именно поэтому доктора советуют отказаться от подобных развлечений на время лечения. В восстановительном периоде бани могут использоваться в качестве вспомогательного средства: тёплый воздух благоприятно воздействует на организм, повышая активность иммунной системы.
- Заниматься спортом. От тяжёлых нагрузок, связанных с опасными видами деятельности (альпинизм, сплав по рекам, ориентирование), придётся отказаться. Однако более щадящие типы тренировок (теннис, йога, бадминтон, плавание) по-прежнему остаются доступными для пациентов.
Диагностика
Диагностика гломерулонефрита производится по результатам исследований, позволяющих оценить степень и выраженность нарушения почечных функций и выявить уровень активности процесса.
На наличие заболевания указывают:
- Наличие лейкоцитоза, ускоренной СОЭ крови в общем анализе крови.
- В биохимическом исследовании анализа крови повышение остаточного азота и мочевины, увеличение содержания креатинина и холестерина, снижение уровня белков-альбуминов.
- Нарушение равновесия кислот и щелочей в крови.
- Умеренная протеинурия (выделение белка-альбумина с мочой) сроком до двух-трех недель.
- Выявление при микроскопии мочевого осадка специфических цилиндров, указывающих на повреждение почечных клубочков.
- Гематурия — появление крови в моче (моча грязного цвета «мясных помоев», темно-коричневая или черная, а при микрогематурии цвет – без изменений).
- Снижение диуреза, никтурия (увеличение образования мочи в ночное время) при пробе Зимницкого.
Иногда назначается биопсия почки, для последующего морфологического исследования биоптического материала.
Как ставится диагноз
Диагностикой заболевания занимаются нефрологи. Главным критерием в выявлении хронического гломерулонефрита являются данные клинико-лабораторных исследований. Сначала врач проводит сбор анамнеза, учитывает факт имеющихся хронических инфекций, системных патологий, перенесённой острой атаки гломерулонефрита.
Лабораторное обследование больного включает следующие тесты:
- Клинический анализ мочи. В образце обнаруживают много изменённых эритроцитов, цилиндров (гиалиновых, зернистых), лейкоцитов, большое количество белка, при этом плотность мочи снижена или повышена — это зависит от стадии заболевания.
- Проба Зимницкого. Суточный объём мочи и её плотность снижены или увеличены. Увеличение количества мочи и снижение плотности говорят о стадии декомпенсации заболевания.
- Биохимический анализ крови. Наблюдается снижение белковых фракций (гипопротеинемия и диспротеинемия), наличие С-реактивного белка, сиаловых кислот, высокий уровень холестерина и азотистых соединений (в стадии декомпенсации).
- Иммунограмма крови. В анализе определяются повышение титра антител к стрептококку (антистрептолизина, антигиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы), увеличение уровня иммуноглобулинов, снижение факторов комплемента (протеинов, участвующих в формировании иммунного ответа организма при взаимодействии антител и антигенов).
- Микроскопический анализ образца почечной ткани, взятого при биопсии. Метод позволяет оценить структурные изменения в почечных клубочках, что важно для назначения адекватной терапии. Обнаруживают признаки разрастания (пролиферации) клубочковых структур, их инфильтрации иммунными клетками — моноцитами и нейтрофилами, наличие отложений в клубочках ИК (иммунных комплексов).
Анализ мочи при гломерулонефрите показывает отклонения от нормы и позволяет определить стадию заболевания
Инструментальное обследование больного включает следующие процедуры:
- Эхографию (УЗИ) почек. Обнаруживается уменьшение размеров почек из-за склерозирования паренхимы.
- Экскреторную (внутривенную) урографию. Метод, который заключается во введении в кровь пациента специального рентгеноконтрастного вещества с последующим проведением серии снимков, демонстрирующих способность почек накапливать и выводить это вещество. Таким образом оценивается степень нарушения фильтрующих и концентрационных функций почек.
- Ультразвуковую доплерографию почечных сосудов. Применяется для оценки нарушений почечного кровотока.
- Динамическую нефросцинтиграфию — радионуклидное сканирование почек. Позволяет оценить структурные и функциональные нарушения в этих органах.
- Биопсию почки — необходима для оценки деструктивных изменений в поражённом органе на клеточном уровне.
Чтобы оценить изменения структуры почек, проводят ультразвуковое исследование
Для выявления изменений со стороны других органов дополнительно могут быть назначены УЗИ сердца и плевральных полостей, ЭКГ, осмотр глазного дна.
Хронический гломерулонефрит следует дифференцировать с такими патологиями, как:
- хронический пиелонефрит;
- поликистоз почек;
- нефротический синдром;
- амилоидоз почек;
- нефролитиаз;
- сердечные патологии с артериальной гипертензией;
- туберкулёз почек.
Видео: диагностика хронического гломерулонефрита
Лечение гломерулонефрита
Симптомы и лечение гломерулонефрита тесно связаны между собой. Терапия острой и хронической формы заболевания в фазе обострения, производится только в условиях нефрологического или терапевтического отделения стационара. Заболевшим рекомендуется постельный режим, а из лечебного питания назначается при гломерулонефрите почек диета №7.
Лечение хронической формы гломерулонефрита:
- Общеукрепляющие средства.
- Противовоспалительные препараты (НПВС, кортикостероиды).
- Антикоагулянты (для уменьшения вязкости крови и предотвращения тромбообразования).
- Регулярный диализ при выраженной почечной недостаточности.
- Трансплантация почки при неэффективности консервативного лечения хронического гломерулонефрита (не устраняет дальнейшее аутоиммунное разрушение).
Лечение острой формы гломерулонефрита:
- Строгий постельный режим.
- Антибактериальное, противовирусное лечение (при инфекционной природе болезни).
- Симптоматические средства (мочегонные, гипотензивные, антигистаминные).
- Иммунодепрессивное лечение (цитостатики).
- Диализ — подключение к аппарату искусственная почка (при стремительном развитии почечной недостаточности).
Что представляет собой хронический гломерулонефрит
Хроническая форма гломерулонефрита — это прогрессирующее воспалительное поражение почечных клубочков, приводящее к их склерозу (рубцеванию) и утрате функциональных возможностей. Со временем развивается хроническая почечная недостаточность.
Заболевание имеет относительно высокую распространённость, при этом может возникнуть в любом возрасте, но чаще всего первые признаки поражения гломерул (клубочков) диагностируют в 25–40 лет. Болеют чаще мужчины. Отличие хронического процесса от острого в длительном (более года) течении воспалительно-деструктивных изменений и обширном (диффузном) двустороннем поражении почек.
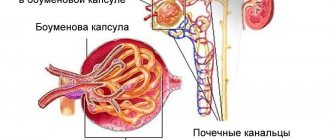
В строении каждой почки имеется сложная структурная система, включающая в себя нефроны, состоящие из клубочков (капиллярных переплетений) в капсулах и мельчайших трубочек-канальцев, в которых происходит непрерывный процесс фильтрации крови с образованием мочи, содержащей ненужные организму вещества. Необходимые элементы остаются в кровеносном русле.
В почечных клубочках (гломерулах) происходит непрерывный процесс фильтрации крови
При гломерулонефрите в почках происходят такие изменения:
- из-за воспалительного процесса стенки клубочковых сосудов становятся проницаемыми для кровяных клеток;
- в просвете капилляров клубочков образуются мелкие тромбы, закупоривающие их просвет;
- в поражённых гломерулах замедляется или совсем прекращается ток крови;
- кровяные клетки закупоривают просвет боуменовой капсулы (оболочки, покрывающей клубочек) и почечные канальцы;
- в поражённом нефроне нарушается весь последовательный процесс фильтрации;
- происходит замещение ткани клубочковых капилляров, почечных канальцев, а затем и целого нефрона рубцовой тканью — развивается нефросклероз;
- гибель нефронов приводит к значительному снижению объёма фильтруемой крови, вследствие чего и развивается синдром почечной недостаточности;
- функциональная недостаточность почек приводит к накоплению в крови вредных веществ и выведению с мочой нужных организму элементов.
Хроническое воспаление почечных клубочков чаще бывает исходом острого иммуновоспалительного процесса в почках, но может быть и первично-хроническим.
При гломерулонефрите происходит воспаление и деструкция почечных клубочков
Диета при остром гломерулонефрите
В борьбе с данной патологией очень важно придерживаться специальной диеты. Больным рекомендуют снизить до минимума количество потребляемой жидкости, а также соли и белка. За сутки больной может съесть не более двух грамм соли. Из продуктов питания, в состав которых входит белок, стоит отдать свое предпочтение яичному белку и творогу. Что касается жиров, то их в день можно съесть не более пятидесяти грамм.
Нормальным суточным количеством жидкости в данном случае принято считать шестьсот – тысячу миллилитров. Таким пациентам категорически запрещено употреблять мясные супы. В большинстве случаев правильный и своевременный курс терапии дает возможность не только исцелить больного, но еще и полностью восстановить работу его почек.
Патогенез
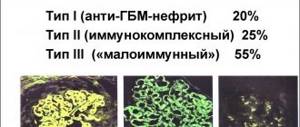
Также стоит обратить внимание на патогенез БПГН за счет ассоциированного с антинейтрофилом цитоплазматического антитела, связанного с серповидным гломерулонефритом. По модели нефротоксического нефрита, T-клетки, дендритные клетки участвуют в активации и пролиферации париетальных эпителиальных клеток, которые вносят вклад в формирование серповидных клеток и повреждение клубочков. В исследовании ассоциированного гломерулонефрита хорошо изучена роль лизосомсодержащего мембранного белка и внеклеточных ловушек нейтрофилов.
Народные средства
Вот несколько действенных средств, которые помогут быстро восстановить работу почек:
- Взять одну столовую ложку сухих цветков черной бузины, залить стаканом кипятка, настоять до полного остывания. Принимать лекарство следует по 1/3 стакана трижды в сутки перед едой. Длительность приема настоя цветков бузины – 3-4 недели, до полного излечения.
- Целебный сбор от отеков. Смешайте льняное семя (4 части) с сухими березовыми листьями (3 части) и корнем полевого стальника (столько же). Залейте кипящей водой и оставьте настаиваться в течении пары часов. Потом процедите и употребляйте внутрь по трети стакана трижды в день. И так – неделю. По прошествии этого времени вы забудете, что такое отеки, избавитесь от давления и сердечных болей.
- Смешать 1 чайную ложку кукурузных рыльцев и столько же хвостиков от вишни, залить 500 мл крутого кипятка и оставить настаиваться до тех пор, пока лекарство не остынет до комнатной температуры. Принимать настой нужно по ¼ стакана трижды в день за полчаса до еды. Лечение нужно продолжать до тех пор, пока не исчезнут симптомы гломерулонефрита.
Чтобы повысить иммунитет и помочь организму быстрее справиться с патологическим процессом, нужно каждый день по чайной ложке принимать следующее лекарство: стакан меда, столовая ложка грецких орехов, столовая ложка фундука, кожура одного лимона. Все перемешать и хранить в теплом месте.
Чем опасна быстро протекающая форма заболевания?
Такой гломерулонефрит опасен риском развития острой недостаточности почек. Лечить гломерулонефрит в такой стадии надо обязательно, потому что он может быть причиной отказа почек.
Острая недостаточность сопровождается резкой азотемией и выраженным падением выделительной функции почки. Параллельно в организме происходит выраженное нарушение кислотно-щелочного баланса. В большинстве случаев острая почечная недостаточность является обратимым процессом, и при условии надлежащего лечения функции выделительной системы постепенно восстанавливаются. В отдельных случаях (при формировании глубокого поражения) болезнь переходит в прогрессирующую хроническую форму.
В олигурической фазе ОПН диурез не превышает 0,5 л в сутки. Урина содержит большое количество протеина. Симптомы этой фазы:
- сильные тошнота и рвота;
- чередование диареи и запора;
- одышка;
- влажный хрип (может свидетельствовать о развитии легочного отека);
- повышение артериального давления;
- аритмия, вызванная гиперкалиемией;
- повышение количества свободного азота способно вызвать поражение внутренних органов.
В диуретической фазе происходит постепенное восстановление суточного диуреза; иногда у больных отмечается полиурия. В связи с этим в организме возможно развитие гипокалиемии. Она сопровождается парезом мускулатуры, резкой слабостью.
Что нужно знать о хронической почечной недостаточности
Хроническая недостаточность почек характеризуется прогрессирующим течением. Она является исходом хронического нелеченного гломерулонефрита. Чем выше скорость процесса склерозирования паренхимы почек, тем патология развивается быстрее. В начальной стадии (скорость фильтрации — не менее 40 мл в минуту) возникают полиурия, поллакиурия, никтурия и гипертония.
Если скорость фильтрации падает далее, то развивается консервативная стадия. Она продолжается до тех пор, пока этот показатель не будет превышать 15 мл в минуту. К описанным раннее симптомам присоединяются астенический синдром, падение трудоспособности и снижение аппетита. У больного нарастает азотемия, снижается масса тела.
При понижении скорости фильтрации почек менее 15 мл в минуту у больного развиваются олигурия и гипергидратация. Симптомы терминальной стадии ХПН:
- неконтролируемая гипертензия;
- нарушение функции левого желудочка;
- отек легких;
- нарушение зрения;
- сонливость;
- анорексия;
- подергивания мускулов;
- аммиачный запах изо рта;
- перикардит;
- сухость и бледность кожи, ее желтушность;
- апатичность человека.
При консервативной стадии заболевания пациенту вводят препараты, поддерживающие деятельность почки, укрепляющие организм. Ограничивается количество поваренной соли и белковых продуктов. В терминальной стадии применяется гемодиализ, решаются вопросы, связанные с пересадкой почки.
Профилактика
Правильное лечение стрептококковых заболеваний, соблюдение календаря профилактических прививок и санация очагов инфекции в организме составляют главные меры профилактики. Дети, перенесшие постстрептококковый гломерулонефрит, должны находиться под диспансерным наблюдением на протяжении 5 лет после лечения.
Профилактические медицинские осмотры и лабораторные исследования позволяют рано обнаружить болезнь и избежать осложнений. Самолечение, пренебрежение общими симптомами чаще всего приводит к тяжелым формам заболевания.