Что нужно пройти при подозрении на заболевание
Биохимический анализ крови
При гломерулонефрите может наблюдаться повышение уровня мочевины в плазме; понижение уровня общего белка (гипопротеинемия).
Биохимическое исследование мочи
При гломерулонефрите наблюдается снижение концентрации мочевины, креатинина, калия в моче.
Проба Зимницкого
Высокая плотность мочи (в одной из порций превышает 1035 г/л) может наблюдаться при остром гломерулонефрите.
Иммунологические исследования
Для острого гломерулонефрита характерно увеличение содержания иммуноглобулина А (IgA), повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
Анализ крови на липидный профиль
При гломерулонефрите повышен уровень холестерина.
Причины заболевания
Причины гломерулонефрита следующие:
- Патологии строения почечных клубочков, которые передаются по наследству.
- Бактериальные инфекции – скарлатина, ангина, пневмония, бактериальный эндокардит.
- Вирусные инфекции – ветрянка, инфекционный мононуклеоз, гепатит, эпидемический паротит.
- Воздействие токсинов – алкоголь, наркотики, вакцинация, радиационное облучение.
- Аутоиммунные заболевания – среди них можно назвать красную волчанку, васкулит, периартрит.
- Эндокринные заболевания. Например, при сахарном диабете происходит диабетическое поражение стенок сосудов, распространяющееся и на почки.
- Различные опухоли.
- Токсоплазмоз.
- Регулярное переохлаждение вызывает нарушение кровотока в органе из-за длительного воздействия холодом.
Чаще всего диагностируется острый гломерулонефрит, причины которого кроются в стрептококковой инфекции. Также велика вероятность появления заболевания при длительном пребывании в условиях холода и повышенной влажности («нефрит окопный»).
Важно: исследования показали, что в большинстве случаев гломерулонефрит вызван штаммами стрептококка группы А (b-гемолитическим «нефритогенным»).
При появлении этого стрептококка в детском коллективе заболевание диагностируется у 3-15 % детей, а характерные изменения в моче отмечаются у 50 % взрослых и детей, контактировавших с заболевшими.
Принципы грамотно составленной терапии
При начальной стадии недостаточности почек все внимание направлено на устранение первопричины болезни, однако, при функциональных изменениях лечение затрагивает также симптоматику заболевания. При симптоматическом лечении назначается медикаментозная терапия для борьбы с признаками анемии и возможными воспалительными процессами. К таким препаратам относятся «Ампиокс», «Эритромицин», «Фуросемид», «Гипотиазид», два последних обладают выраженным мочегонным действием, витаминный комплекс включает в себя витамин D и «Глюконат кальция». Кроме этого, поддерживает строгий режим питания, во время которого применяется высококалорийное питание, с низким содержанием белка. Также рекомендуется ограничить количество соленого, а в случае повышенного давления исключить соленое совсем.
Народные методики лечения, могут быть опасны, поэтому применяются редко и только с разрешения лечащего специалиста.
«Пеницилин» – антибиотик который назначается для лечение гломерулонефрита.
Терапия громерулонефрита проходит в стационарном режиме, больному выписываются антибактериальные лекарства такие, как «Пеницилин», «Ампицилин» + «Оксацилин». Для повышения уровня защитных функций организма назначают негормональные препараты («Циклофосфамид», «Азатиоприн»), а также гормональные («Преднизолон»). Во время терапии уделяется внимание воспалительным процессам. Для лечения которых применяют «Диклофенак», а также устранению симптоматики в виде отечности и высокого давления. Важным этапом считается поддержание правильного питания в процессе реабилитации. поэтому назначается диета № 7. В качестве дополнительного лечения назначаются санитарно — курортные процедуры, они помогут поддержать организм после стационарной терапии.
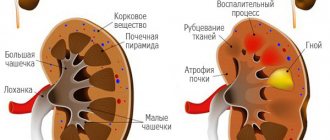
Осложнения острого гломерулонефрита
В целом при своевременно начатом лечении прогноз острого гломерулонефрита благоприятен и осложнения возникают относительно редко. Причиной перехода острой формы в хроническую является гиперпластическая дисплазия органа. Некоторые лица более подвержены развитию осложнений:
- дети;
- пожилые люди;
- ослабленные и истощенные больные;
- пациенты с гиперергической формой развития заболевания.
Почечная и сердечная недостаточность
Почечная недостаточность, как осложнение острого диффузного гломерулонефрита развивается редко – примерно 1% случаев. Острая же сердечная недостаточность развивается несколько чаще – чуть менее, чем в 3% случаев, но при этом может привести к геморрагическому инсульту. Если подумать, процент не очень большой, но лица из групп риска подвергаются им несколько чаще:
- Острая почечная недостаточность – это утрата основных функций почек, чем обусловлена клиническая картина, характерная для этого осложнения. Среди симптомов можно выделить следующие: редкое мочеиспускание;
- повышение артериального давления;
- ацидоз;
- отеки;
- красный цвет мочи;
- одышка;
- тошнота и рвота.
- отёк легких;
Острая почечная гипертензивная энцефалопатия
Острая почечная гипертензивная энцефалопатия возникает у пациентов со стабильным злокачественным повышением артериального давления. Частота случаев с данным осложнением варьируется до 0,5 до 15%. Энцефалопатия сопровождается следующими симптомами:
- распирающая головная боль;
- снижение когнитивных способностей;
- сонливость;
- спутанность сознания;
- рвота;
- двоение в глазах;
- судороги;
- подергивание мышц конечностей;
- кома.
Статьи по теме
- Диагностика гломерулонефрита — определение формы заболевания
- Лечение хронического гломерулонефрита — правила питания, фитотерапия
- Лечение острого гломерулонефрита — правила питания, профилактика
Внутримозговое кровоизлияние
Внутримозговое кровоизлияние – кровоизлияние в вещество головного мозга, возникающее при разрыве или выпоте из церебральных сосудов. Самой частой причиной является внезапное повышение артериального давления до индивидуально высоких цифр. Распространенными симптомами являются:
- невыносимая головная боль;
- тошнота и рвота;
- потеря сознания;
- кома;
- симптомы поражения черепно-мозговых нервов.
Другие негативные последствия
Прежде всего, стоит упомянуть переход острого гломерулонефрита в хронический. В клинической картине можно выделить те же симптомы, что и при острой форме, но в менее выраженном варианте. Кроме того, в результате действия токсических продуктов жизнедеятельности организма на головной мозг, возможно развитие преходящего нарушения зрения, которое исчезает по мере компенсации основного заболевания.
Диета при гломерулонефрите
Когда еда – беда, отказ от обеда – победа Ашот Наданян
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Еще древние лекари заметили, что пища, которую употребляет человек, может как провоцировать появление различных заболеваний, так и помогать их излечению. Так возникает целая область знаний, направленная на изучение безопасности и рациональности питания – диетология. Сегодня лечение многих тяжелых заболеваний включает в свой комплекс специальные системы питания – диеты, или как принято называть их в медицине – столы. Не последнее место в терапии занимает и диета при гломерулонефрите почек.
Возникновение болезни
Почка содержит два вида фильтрующих единиц – нефронов – поверхностные и те, что лежат в глубоких слоях. И хотя эти нефроны отличаются продолжительностью некоторых отделов, но общим для их строения есть наличие клубочка капилляров, который и является главным почечным фильтром. Фильтрация проходит через три слоя мембран, первый пропускает частички размером в 50-100 нм, второй – 6 нм, последний – 3 нм. Таким образом, в первичную мочу процеживается только плазма и вода, а белки и клетки крови нет.
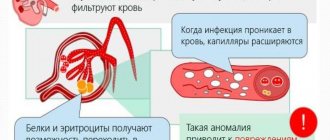
Возбудитель привносит в кровь антигены – вещества, чужеродные для нашего организма. Кровь циркулирует через почки, и антигены осаждаются на мембранах клубочков. Иммунная система в ответ на антигены вырабатывает особые защитные белки – антитела. В местах осаждения комплексов «антиген-антитело» начинается воспаление (иммунная система разрушает собственные клетки). В точках повреждения клубочков в дальнейшем образуются микротромбозы, развивается микроотмирание тканей почки и замещение ее на соединительную ткань. Почка теряет свои функциональные способности.
Гломерулонефрит характеризуется катаром фильтрующих клубочков и имеет иммунную природу. Хронический гломерулонефрит может быть обусловлен генетической предрасположенностью или же быть следствием острого гломерулонефрита
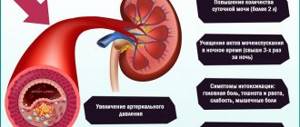
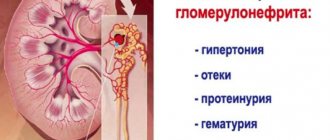
Нарушение фильтрационной способности клубочков обусловливает симптомы заболевания:
- Появление крови и белка в моче.
- Отечность лица при пробуждении.
- Уменьшение выделяемой мочи.
- Повышение кровяного давления.
- Кашель и одышка из-за скопления в легких жидкости.
Терапия питанием
Диетотерапия при гломерулонефрите прежде всего направлена на облегчение работы поврежденных почек и уменьшение выраженности симптомов.
- Диету назначают сразу после подтверждения диагноза.
- Питание – мелкими порциями, каждые 2-3 часа, избегая переедания.
- Оптимальная температура для горячих блюд 57-62 °С, холодных – не меньше 15 °С. Еду можно варить, тушить, запекать, слегка обжаривать.
- Категорически запрещен алкоголь.
- Объем потребляемой жидкости рассчитывается по принципу – объем выделенной накануне мочи плюс 300-500 мл, включая супы, напитки. Это помогает снизить нагрузку на почки, уменьшить кровяное давление, препятствует появлению отеков. Обязательно нужно помнить, что многие фрукты и овощи также содержат воду.
- Ограничение белковых продуктов.
Когда почечные фильтры-клубочки не могут фильтровать кровь, то употребление дополнительного белка увеличивает нагрузку на почки. Также в процессе белкового обмена образуется мочевина – вещество, способное привести к поражению в первую очередь нервной системы. Однако вовсе исключить белок из еды нельзя, потому что происходит его постоянная потеря с мочой. Диета при гломерулонефрите предусматривает небольшой объем высококачественного белка с полным набором аминокислот – нежирные виды мяса, рыбы, куриную грудку, яичные белки.
Также ограничивают соли натрия. Натрий помогает регулировать объем задерживаемой в организме жидкости. Повышение его концентрации приводит к увеличению объема крови и соответственно повышает кровяное давление. А высокое давление увеличивает нагрузку на почки, ухудшая их состояние. Если у больного сильно выражены отеки и держится высокое давление, то соль исключают полностью на 7-14 дней.
Чтобы избежать дополнительного поступления натрия, пищу не солят, а используют слабый раствор уксуса, томатный или другие кислые соки, вываренный лук, умеренно-разрешенные пряности. Нужно также следить, чтобы в употребляемых продуктах не было усилителя вкуса – глутамата натрия. Запрещено кушать плавленые сыры, соления, консервированные продукты, снеки, заменители соли на основе калия («Санасол» ограниченно).
Калий также будет задерживаться в организме, так как почки не смогут его отфильтровать. Высокий уровень калия влияет на нервно-мышечную передачу и может провоцировать аритмию или даже сердечный приступ. Нельзя злоупотреблять продуктами, которые богаты калием: бананы, апельсины, шпинат, томаты, орехи, бобовые, картофель, молочные продукты.
Контроль содержания фосфора в продуктах. При остром гломерулонефрите пациенты испытывают трудности с выведением фосфора. Его количество должно быть в пределах 800-1000 мг/день, иначе повышенный уровень может провоцировать болезни сердца и костей. Необходимо контролировать потребление молочных продуктов, гороха, фасоли, арахисового масла, орехов. Избегайте напитков, таких как «Кока-Кола», какао и пиво, а также фастфуда, в который фосфор добавляют для усиления вкуса и продления срока годности.
Питание при гломерулонефрите в случае ухудшения состояния предусматривает углеводные разгрузочные дни – сахарный, рисовый, овощной, фруктовый, компотный. Эти «разгрузки» ограничивают потребление белков и жиров на фоне достаточного количества углеводов, микроэлементов и нерастворимых пищевых волокон.
- Сахарный разгрузочный день – 200 г сахара в виде чая, до 1 л в день.
- Яблочный день – 1,5 кг яблок с кожицей разделить на 5 приемов в сутки, с добавлением 50-100 г.
- Картофельный разгрузочный день – 1,5 кг вареного в мундирах или печеного картофеля, без соли на 5 приемов за сутки.
- Рисовый разгрузочный день – сладкая рисовая каша из 50 г риса и 120 г сахара – на два приема за сутки, запивать компотом из свежих и сушеных фруктов, не больше 1л в сутки.
- Во время соблюдения компотного, виноградного или кефирного разгрузочного дня другие жидкости вовсе не употребляются. При тяжелом обострении может быть рекомендован полный отказ от жидкости и пищи на 1-2 дня.
Особенности диетических столов
Некая вариативность диет для группы урологических заболеваний позволяет их менять в зависимости от состояния пациента.
В тяжелой и средней форме острого гломерулонефрита назначают диету №7А, а после уменьшения выраженности симптоматики переходят на стол №7Б. Далее при значительном улучшении состояния можно есть продукты основной диеты номер 7. Если форма острого гломерулонефрита легкая, то можно сразу назначить питание по диете №7Б.
Хроническая форма заболевания требует соблюдения диетического питания по столу №7Б. Но при развитии почечной недостаточности питание при гломерулонефрите ужесточается и назначается диета7А.
Течение болезни
Что такое гломерулонефрит, мы разобрались, но нужно также понимать особенности течения болезни. Существует две формы протекания острого гломерулонефрита:
- Циклическая (типичная). Для этой формы характерно бурное начало заболевания и видимая выраженность клинической симптоматики.
- Ациклическая (латентная). Это стёртая форма болезни. Для неё характерно постепенное начало и слабая выраженность симптомов. Эта разновидность наиболее опасна из-за позднего диагностирования и большой вероятности перехода в хроническую форму.
При благоприятном протекании болезни, если диагностика гломерулонефрита проведена своевременно, а лечение правильно подобрано, исчезновение симптомов отмечается через три недели, а полное выздоровление наступает через два месяца.
Течение хронического гломерулонефрита может приобретать одну из следующих форм:
- Нефротическая форма характеризуется преобладанием мочевых симптомов.
- Гипертоническое течение болезни отмечается повышением АД и неярко выраженным мочевым синдромом.
- Смешанная форма сочетает в себе нефротический и гипертонический синдром.
- Латентная разновидность течения ХГ считается довольно распространённой и характеризуется отсутствием гипертензии и отёков на фоне слабо выраженного нефротического синдрома.
- Гематурическая форма отличается присутствием эритроцитов в моче. При этом остальные симптомы могут отсутствовать либо быть слабо выраженными.
Всем формам гломерулонефрита свойственно рецидивирующее течение. При этом клинические симптомы болезни в стадии обострения полностью повторяют или частично напоминают симптоматику первого эпизода острой стадии заболевания. Риск рецидива обычно повышается в осенне-весенний период. Обычно это происходит через пару дней после воздействия на организм раздражителя (в большинстве случаев стрептококковой инфекции).
Почему развиваются осложнения
Осложнения острого и хронического гломерулонефрита опасны в той же или большей степени, чем само заболевание. В широком смысле, осложнения возникают из-за следующих причин:
- несвоевременно диагностированного заболевания;
- поздно начатого лечения;
- некорректно подобранной терапии;
- низкая приверженность пациента лечению.
В более узком смысле каждое осложнение возникает из-за своего патофизиологического механизма.
Ниже приведены механизмы формирования самых частых и опасных осложнений:
- эклампсия – обусловлена спазмом сосудов головного мозга и отеком его вещества;
- острая почечная недостаточность – снижение фильтрационной способности почек, и, как следствие, накопление токсичных продуктов метаболизма;
- хроническая почечная недостаточность – вызвана замещением нефронов соединительной тканью, что приводит к потере ими своих физиологических функций;
- отек легких и других органов – возникает из-за задержки жидкости в организме из-за почечной недостаточности и сердечной недостаточности.
Гломерулонефрит у животных [ править | править код ]
В отличие от человека, у животных преобладает очаговый нефрит. При острой стадии болезни в клубочках наблюдается экстракапиллярный экссудативный процесс, вследствие чего клубочки увеличены, сосуды их переполнены кровью, полость капсулы Шумлянского-Боумена содержит серозно-фибринозный экссудат. Набухает эндотелий капилляров, в их просветах-значительное количество лейкоцитов, а в просветах канальцев видны гомогенные или зернистые белковые цилиндры. При чуме и роже свиней воспаление развивается по типу геморрагического и в капсуле Шумлянского-Боумена и канальцах преобладают эритроциты. [3]
Гломерулонефритом называют целую группу заболеваний, связанных с патологическими процессами в почечных клубочках. Симптомы гломерулонефрита каждого вида могут немного отличаться в зависимости от морфологии заболевания. Однако при различиях клинических проявлений итогом нелеченого гломерулонефрита будет почечная недостаточность в острой форме, которая может закончиться уремической комой. Суть лечения, состоит в скорейшей нормализации функции почек. Для этого необходимо устранить причину болезни, проводить длительную симптоматическую терапию, а также соблюдать диету и строгий режим. Самой радикальной мерой в лечении этого заболевания является трансплантация почки.