Болезни органов мочевыделительной системы могут возникать у лиц разных возрастных групп. По статистике чаще всего они диагностируются у женщин репродуктивного возраста, пожилых мужчин, а также лиц, страдающих алкоголизмом. Не составляет исключения и сморщенная почка, которая на фоне усыхания и уменьшения размеров снижает свою функциональность и теряет умение производить урину и фильтровать ее. Опасность состояния заключается в прогрессировании патологии и наступлении терминальной стадии, когда сохранение жизни человека зависит от трансплантации донорского органа.
Сморщивание почки: в чем опасность нарушения
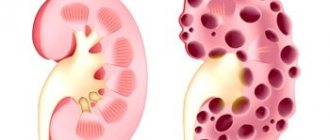
Нефросклероз почек – патологические изменения парного органа, обусловленные гибелью клеток паренхимы и замещением их фиброзными волокнами. Последние не несут функциональной нагрузки, а лишь играют роль нейтрального наполнителя. В результате происходит уплотнение и уменьшение размеров почки. На фоне неспособности органа выполнять свои функции развивается почечная недостаточность.
Довольно часто данное состояние рассматривается как следствие других тяжело протекающих заболеваний (сахарный диабет, гидронефроз, артериальная гипертензия), хотя в МКБ-10 оно имеет отдельный код N26.
Важно знать! Сморщенная почка была впервые описана в 1914 году немецким патологом К. Т. Фаром и клиницистом Ф. Фольгардом.
Виды заболевания
Сморщивание почки – процесс, возникновение которого обусловлено сосудистыми патологиями, урологическими расстройствами, болезнями инфекционно-воспалительного характера. Согласно классификации нефросклероз имеет две разновидности.
Первично сморщенная почка – ангиогенный нефросклероз, развивается вследствие нарушения в работе сосудов – сужения их просвета, что приводит к ишемии органа, появлению рубцов, инфаркту. Различают несколько видов данной патологии:
- Атеросклеротический, развивающийся вследствие образования бляшек на стенках сосудов.
- Инволютивный, обусловленный утолщением стенок сосудов из-за отложений на них кальция. Происходит на фоне возрастных изменений.
- Гипертонический нефросклероз, вызванный спазмами сосудов, сужением просвета и ишемией.
Последний в зависимости от характера течения делится на два подвида.
- Артериолосклеротический. Имеет доброкачественную природу. На внутренних стенках сосудов разрастается соединительная ткань, что приводит к сужению просвета и потере эластичности.
- Артериолонекротический. Носит злокачественный характер. При артериолонефросклерозе происходит отмирание клубочков и мелких сосудов, сопровождающееся кровоизлиянием в почечные канальцы, нарушением белкового обмена и прочими патогенными изменениями.
Вторично сморщенная почка – развивается как осложнение на фоне протекающих в организме воспалительных или инфекционных процессов, дистрофических изменений в почечном аппарате – канальцах, клубочках или строме.
Причины нефросклероза
В каждом конкретном случае факторы воздействия могут отличаться, но все врачи единогласны в определении общих оснований. В перечень причин формирования первичного нефросклероза включены следующие состояния.
- Атеросклероз. Сужение сосудов происходит из-за отложения на их стенках жировых бляшек, холестериновых образований. Кровоснабжение ухудшается, и клетки органа погибают от кислородного голодания.
- Инфаркт почки. Перекрытие просвета сосуда тромбом или эмболом приводит к нарушению кровотока и отмиранию части органа.
- Венозное полнокровие. Нарушение оттока венозной крови вследствие сужения просвета, создает условия для разрастания коллагена в стенке сосудов и потере их эластичности.
- Гипертоническая болезнь. Устойчивое высокое давление вызывает спазм сосудов, что замедляет циркуляцию крови и приводит к гипоксии почек.
Основными причинами вторичного нефросклероза являются системные почечные аномалии на фоне протекающих воспалений или инфекций непосредственно в почке. Среди остальных можно выделить следующие заболевания.
- Диабетический тип. Повышенный уровень глюкозы в крови, развитие сахарного диабета, провоцирует отложения на стенках сосудов, проницаемость которых повышается на фоне уплотнения.
- Амилоидный тип. Нарушение белкового обмена провоцирует образование специфического вещества, воспринимаемого как чужеродного.
- Хронический пиелонефрит. Воспалительный процесс, протекающий в почечных клубочках или канальцах.
- Мочекаменная болезнь. Нарушение оттока мочи происходит вследствие сужения или сдавления мочеточника. Застой урины провоцирует размножение бактерий, развитие инфекции и гибель нефронов.
- Туберкулез почки. Проникновение возбудителя в клубочковый аппарат, мочевые канальцы с последующим повреждением их внутренней стенки.
- Нефропатия беременных. На фоне увеличенных показателей АД отмечается ухудшение кровоснабжения почек, гибель нефронов. В тот же период повышается проницаемость стенок капилляров, происходит задержка соли и потеря белка, что становится причиной развития отеков.
Причинами развития вторичного нефросклероза могут стать травмы или операции на почке, а также длительное воздействие ионизирующего излучения, последствия которого проявляются спустя годы и выражаются в патологических изменениях сосудов во всех органах и тканях.
Признаки патологии
При нефросклерозе нарушение функциональности органа обусловлено гибелью нефронов, что приводит к ухудшению работы всех систем. На ранних стадиях сморщенная почка характеризуется следующими симптомами:
- постоянные тянущие боли в области поясницы;
- увеличение суточного количества выделяемой мочи;
- учащение актов мочеиспускания;
- повышение АД;
- появление отеков, равномерно распределяющихся по всему телу.
На более поздних этапах развития появляются следующие состояния;
- снижение суточной мочи до 0,8-0,5 л;
- гематурия – наличие примесей крови в урине;
- сухость слизистой рта;
- постоянная жажда;
- общая слабость и вялость;
- неспецифические головные и мышечные боли;
- тошнота, рвота;
- отсутствие аппетита и потеря веса.
Поскольку недуг имеет вторичный характер, то могут проявляться симптомы основного заболевания: уролитиаза, пиелонефрита.
Угрожающие последствия
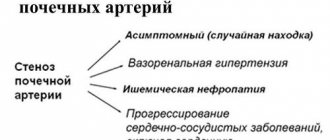
Сморщивание почки (нефроангиосклероз) и разрушение более 65-75% нефронов приводит к серьезным нарушениям процессов фильтрации и реабсорбции. Вследствие прекращения синтеза гормона, который необходим для созревание эритроцитов, у больного развивается анемия, а при нарушении обмена витамина D возникает остеопороз, при котором разрушается структура костной ткани и появляется склонность к образованию патологических переломов.
Важно знать! При избыточной выработке ренина повышается вероятность развития нефрогенной гипертензии, дл которой характерно устойчивое повышение давления. У беременных часто обнаруживаются симптомы нефропатии. Но самым тяжелым последствием является хроническая почечная недостаточность.
Диагностические исследования
Оптимально обнаружить начавшийся патологический процесс в 1 стадию, когда есть все шансы для предотвращения неблагоприятного исхода заболевания. Помимо осмотра врача, необходимо сдать общеклинические и специальные анализы мочи и крови. Кроме терапевта, надо проконсультироваться у узких специалистов (уролог, нефролог, эндокринолог). В обязательном порядке следует выполнить триаду аппаратных методов диагностики — УЗИ, КТ и МРТ. Ультразвуковое сканирование поможет заподозрить почечное усыхание за счет уменьшения величины парного органа. Рентгеновские и томографические исследования станут основой точной диагностики (с помощью послойных снимков можно обнаружить склерофиброзные изменения в почечной паренхиме).
Диагностика
Пациентам с подозрением на нефросклероз назначается комплексное обследование. Диагностическими критериями являются жалобы на повышение температуры, слабость, боли в пояснице, жажду, головные боли и общее недомогание.
Для подтверждения диагноза применяется ряд лабораторных исследований.
- Биохимический анализ крови. Показателями является повышение уровня креатинина, мочевины, понижение общего белка, калия. На последних стадиях может отмечаться увеличение количества магния, фосфора, натрия.
- Общий анализ мочи. Характерными признаками является повышенное содержание белка, появление эритроцитов и цилиндров и снижение плотности урины.
- Общий анализ крови. Отмечается сниженный процент гемоглобина и уровень эритроцитов, умеренная тромбоцитопения, незначительный лейкоцитоз. Возможно увеличение длительности кровотечения.
С помощью инструментальных методов проводится исследование сосудов и структуры почек. Высокоинформативными считаются следующие процедуры.
- УЗИ почек. При ультразвуковом исследовании регистрируется уменьшение объема органа, выявляются отложения солей кальция.
- Экскреторная урография. Визуализация почек и мочевыводящих путей методом контрастирования.
- Ангиография. Оценивается степень сужения сосудов и наличие препятствий нормального кровотока.
- Сцинтиграфия почек. Позволяет выявить замещение паренхиматозной ткани соединительной.
- Радионуклидная ренография. Оценивается функция каждой почки, состояние кровотока в клубочковом аппарате, степень выделения урины почечными канальцами.
- КТ или МРТ в сочетании с ангиографией. Оценивается структура, строение и положение почки, состояние и функциональность сосудов, выявляется истончение коркового слоя.
- Биопсия почки. Небольшой образец почечной ткани отправляется на гистологическое исследование.
Для выбора тактики лечения проводится также дифференциальная диагностика с диабетом обоих типов, ОПН, гепаторенальным синдромом, быстропрогрессирующим гломерулонефритом, гипохлоремической азотемией.
Фазы развития болезни
Выделяют 4 фазы заболевания:
- Первая выявляется только при лабораторных исследованиях.
- Вторая, пренефротическая – выявляется также с помощью исследований, но появляются и клинические признаки: появление крови в моче и небольшое повышение давления.
- Третья, нефротическая – появляется белок в моче. Артериальное давление сильнее повышено. Начинает отекать лицо, и отеки становятся видимыми.
- Четвёртая, диабетическая – сильновыраженные отеки на лице и туловище, появление гипертонических кризов, кожный зуд, рвота. Появляется через несколько лет после начала заболевания. Часто к этой стадии заболевания уже появляется почечная недостаточность.
Методы лечения
Если после обследования подтверждается диагноз «Сморщенная почка», то лечение должно быть направлено на проведение терапии основного заболевания. Без данного условия все остальные меты будут неэффективными.
Препараты
На ранних стадиях нефросклероза назначается комплекс препаратов в виде многократно повторяющихся курсов.
| Цель назначения | Названия препаратов |
| Улучшение почечного кровотока | Антикоагулянты – «Гепарин», «Ангиофлюкс», «Гирудин»; Антиагреганты – «Трентал», «Дипиридамол». |
| Понижение артериального давления | Ингибиторы АПФ – «Каптоприл», «Вазопрен»; Антагонисты кальция – «Амлодипин», «Верапамил»; Диуретики – «Фуросемид», «Индапамид»; Альфа-адреноблокаторы – «Доксазозин». |
| Восполнение организма витаминами | Комплексы – «Витрум», «Дуовит», «Мильгамма», «Остемаг». |
| Лечение анемии | Препараты эритропоэтина – «Рекормон», «Эртростим»; Препараты железа – «Ферроплекс», «Тардиферон». |
| Предупреждение остеопороза | Кальцийсодержащие медикаменты – «Витрум Остеомаг», «Кальций D3 никомед», «Аквадетрим», «Вигантол»; Бифосфонаты – «Ксидофон», «Резорба», «Бонвива». |
Диета и народные средства
Основой успешного лечения консервативным методом считается диета. Принимать пищу следует часто и небольшими порциями. Питание должно быть сбалансированным: из рациона нужно исключить картофель, хлеб, каши, а также ограничить продукты, богатые белком. Рекомендуется добавить в меню рыбу, поскольку она содержит фосфор. Для предупреждения отеков, необходимо воздержаться от солений, маринадов, копченостей, но полностью переходить на бессолевую диету нецелесообразно. Разрешается понемногу есть орехи, морскую капусту, гречку, пить минеральную воду. Объем жидкости следует увеличить при вторичном нефросклерозе.
На ранних этапах сморщивания почки рекомендуется дополнять лечение в домашних условиях средствами, приготовленными по рецептам народной медицины.
- Настой из брусники. 1 столовая ложка листьев на 200 мл кипятка поможет привести в норму давление.
- Настой из солодки. 2 чайные ложки травы заварить 250 мл кипящей воды. Он способствует выведению из организма продуктов распада.
- Сложный сбор. В его составе присутствуют листья: земляники – 10г, березы и крапивы – по 20 г, льна – 50 г. Столовую ложку сырья также следует настоять в стакане кипятка. Он прекрасно снимает отеки, способствует введению из организма лишней жидкости.
Следует помнить, что все вышеперечисленные меры полезны лишь вначале заболевания. На 3-4 стадии они неэффективны, поскольку восстановить функциональность почек при 70-75% повреждении нефронов практически невозможно.
Хирургические методы
Еще недавно нефроцирроз считался приговором для пациента. Сегодня же хирургическое лечение заболевания проводится на поздних стадиях развития и предполагает удаление пораженного органа. Для положительного исхода вмешательства врач выбирает один из нескольких вариантов, успешно применяющихся в современной хирургии:
- открытая полостная операция;
- лапароскопический метод;
- эндоскопическая чрескожная нефрэктомия.
Важно знать! При прогрессирующем процессе, деструкции нефронов и полной дисфункции пораженной почки других методов лечения, кроме хирургического, не существует. После его проведения больному нередко присваивается инвалидность. Одновременно назначается поддерживающий гемодиализ, который становится промежуточным звеном между нефрэктомией и трансплантацией почки.
Продукты, употребление которых допустимо
Профилактика и прогноз
При своевременном выявлении патологического замещения процесс считается обратимым, поэтому прогноз является относительно благоприятным. Проведение адекватной терапии позволяет добиться длительной стадии компенсации нефросклероза. Однако начавшиеся обширные изменения в тканях почек приводят к ухудшению работы нефронов, их постепенному отмиранию и развитию почечной недостаточности.
При злокачественном нефросклерозе почек положительный исход заболевания невозможен. Как правило, симптомы болезни проявляются на поздних стадиях, когда большая часть нефронов уже повреждена, что приводит к тотальной почечной дисфункции. Из-за неспособности органа выводить продукты распада, происходит их накопление, что ведет к интоксикации и ухудшению самочувствия. При невозможности пересадки почки продолжительность жизни пациента составляет не больше года.
Меры профилактики сморщивания почки предполагают, прежде всего, своевременное и адекватное лечение заболеваний: патологий мочеполовой системы, а также инфекционно-воспалительных процессов. Развитие нефросклероза обусловлено состоянием сосудов и показателями артериального давления. Специальных профилактических мер не существует, однако, медики предлагают соблюдение самых обычных правил. Как показывает практика, здоровый образ жизни, диета, умеренная физическая активность, отсутствие перенапряжений, полноценный отдых, могут легко предотвратить появление проблем с почками.
Профилактические мероприятия
Чтобы уменьшить шансы на возникновение нефросклероза почек в первую очередь важно начать следить за своим здоровьем, образом жизни и питанием, что существенно влияет на состояние парного органа и развитие в нем патологических нарушений. Немаловажно проходить плановые, профилактические осмотры, своевременно лечить болезни и при подозрительных симптомах не заниматься самолечением, а идти на прием к врачу, выяснять причину, и приступать к ее устранению. Чем раньше заболевание почек будет диагностировано, тем больше шансов на успешное и быстрое восстановление.
Устанавливаем причины патологии
Почему у конкретного ребенка сформировалась подковообразная почка, ответить трудно. Причины дефекта точно не выяснены до сих пор. Однако взаимосвязь между перенесенными инфекциями, вредными привычками будущей мамы, неблагоприятными химическими воздействиями и рождением детей с врожденными пороками доказана. В период ожидания малыша женщина должна стремиться максимально устранить причины, которые приводят к врожденным патологиям ребенка.
Общая характеристика заболевания
Воспаление почечных лоханок, чашечек и паренхимы чаще всего образовывается в одной почке. Бывают редкие случаи двухстороннего пиелонефрита, тогда воспалительный процесс распространяется асимметрично. Провокаторами заболевания являются инфекции, которые попали в орган с помощью кровотока или через мочевыводящие пути. Недуг распространяется несмотря на пол и возраст. Пиелонефрит не является одиночным заболеванием, он возникает вследствие послеоперационных осложнений или дополняет текущие недуги, например, мочекаменную болезнь, сахарный диабет и другие. Как обострение заболевания, выделяю стадии: острый и хронический обструктивный пиелонефрит.
Польза лечебного питания
Овощной суп, ингредиенты:
- Картофель, 3 шт;
- Морковь, 1 шт;
- Капуста белокочанная, 100 грамм;
- Капуста брюссельская, 100 грамм;
- Молоко или сливки.
Почистите овощи, налейте литр воды в кастрюлю, положите туда овощи и сварите почти до полной их готовности. Выловите их, порежьте. Бульон выливать не нужно, добавьте туда порезанные или протертые овощи ( при остром или хроническом заболевании лучше протертые), добавьте немного молока или сливок, поварите до полной готовности овощей.
Овощной суп с перловой крупой, ингредиенты:
- Молоко, 1 стакан;
- Овощной бульон, 700 мл;
- Картофель, 3 шт;
- Сельдерей, 100 грамм;
- Морковь, 1 шт;
- Перловая крупа, 100 грамм.
Почистите морковку и картофель, закиньте в кастрюлю с водой, сварите почти до полной готовности овощей. Вытащите морковь и картофель, добавьте перловой крупы, когда она будет почти готова, порежьте сваренные овощи и сельдерей, закиньте их к бульону и перловке. Налейте молоко ( можно заменить нежирными сливками, если хотите) и проварите до полной готовности крупы и овощей.
При соблюдении принципов питания по Певзнеру в организме происходят положительные изменения:
- нормализуется кровоток;
- снижается нагрузка на больные почки;
- артериальное давление опускается до оптимальных показателей;
- улучшается выведение урины;
- почки активнее удаляют азотистые соединения, токсины, остатки лекарств;
- нормализуется белковый обмен;
- исчезают отёки;
- улучшается работа пищеварительного тракта;
- отмечено укрепление иммунитета на фоне достаточного потребления плодоовощных наименований.
Преимущества:
- есть основные виды продуктов из различных групп;
- оптимальная калорийность рациона;
- достаточная масса пищи за сутки, чтобы не испытывать голод;
- снижение нагрузки при почечных патологиях;
- избавление от отёчности;
- активизация выработки и выведения урины;
- снижение риска аллергических реакций.
Питание при воспалении почек разрабатывает лечащий врач уролог, при этом учитывается:
- противовоспалительный эффект, который может значительно ускорить полное выздоровление;
- очищение мочевыводящих путей улучшает отток жидкости из тканей организма;
- продукты лечебного питания не должны оказывать большую нагрузку на почки;
- следует употреблять пищу, помогающую нормализовать кровяное давление, улучшить водный баланс организма;
- соблюдение лечебной диеты может предотвратить развитие хронического процесса;
- наполнение ежедневного меню витаминами способствует повышению иммунной защиты.
При больных почках необходимо максимально уменьшить поступление белков и жиров животного происхождения, а количество углеводов увеличить. Следует ограничить в питании количество потребляемой соли не больше 5 грамм в день.
Полностью отказываться от соли в рационе не следует, так как возможно наступление почечной недостаточности. Пищу желательно сдабривать пряностями и зеленью, чтобы придать ей более аппетитный вид.
При болезни почек, диета несет цель сбалансировать поступление в организм белка, солей натрия и фосфора. Рекомендуемое количество белка — 25 г. в день, иначе возможно обострение.
При болях в почках пищу следует готовить в отварном или запеченном виде, но при этом организм не должен страдать от недостатка питательных элементов.Рекомендуется уменьшить разовые дозы продуктов, увеличив кратность приема пищи до 5-6 раз ежедневно. Ужинать необходимо не позднее, чем за два часа до ночного отдыха. Такой режим питания помогает победить пиелонефрит.
В течение дня обязательно пить не менее 1 литра чистой негазированной воды, рекомендуется кушать продукты, оказывающие мочегонный эффект: свежие огурцы, тыкву, арбуз, дыню, кабачки. Если нет отеков и заболеваний печени, количество воды следует увеличить до 2,5 литров.