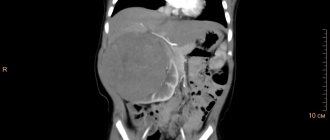
Инфекции мочевыводящих путей (ИМВП) представляют собой наиболее распространенные заболевания органов мочевыделительной системы. Данная патология возникает в следствии проникновения в организм пациента патогенных возбудителей, вызывающих воспалительные процессы.
В норме, при проведении бактериологического исследования мочи определяется до 103 колониеобразующих микроорганизмов в 1 мл. В случае, если у пациента имеется инфекция мочевыделительной системы, число патогенных бактерий в образце увеличивается до ста тысяч и более единиц на 1 мл. Вследствие анатомических особенностей строения выделительной системы, женщины более склонны к развитию воспалительных процессов, чем мужчины.
В зависимости от локализации воспалительного процесса в мочевыводящих путях, выделяют следующие формы заболеваний:
1. Инфекционные процессы в верхних мочевыводящих путях. В данную группу входит пиелонефрит, в основе которого лежит поражение чашечно-лоханочной системы почек.
2. Инфекция нижних мочевых путей. Наиболее распространенными процессами такого типа являются циститы (воспаления мочевого пузыря) и уретриты (поражение мочеиспускательного канала). У мужчин в данную группу входит также простатит – воспаление предстательной железы.
Другая классификация предполагает деление ИМВП на неосложненные и осложненные. Неосложненные патологические процессы характеризуются отсутствием препятствий оттоку мочи . При осложненных инфекциях в мочевых путях имеются препятствия, затрудняющие отток мочи и ухудшающие течение основного заболевания. Наиболее часто инфекции мочевыделительной системы возникают остро, при их манифестации пациент предъявляет жалобы на ухудшение состояния. Такие заболевания считаются клинически выраженными. Более редко воспалительные процессы протекают без каких-либо внешних проявлений, которые не причиняют ему дискомфорта. Это состояние называется бессимптомной бактериурией.
Устройство мочевыделительной системы
- Почки – парный орган, призванный выполнять 4 функции:
- фильтрацию крови с целью выведения токсинов, попадающих внутрь с продуктами питания, а также выделяющиеся в ходе метаболизма;
- поддержание водно-солевого баланса: они выводят лишнюю воду при её избытке и сохраняют водные запасы при их недостатке;
- управления запасами минералов: выводят избыток натрия, кальция, хлора, но способствуют накоплению дефицитных минералов;
- регулирования артериального давления.
- Мочеточники – тонкие трубочки, по которым спускается жидкость за счёт сократительных движений стенок.
- Мочевой пузырь, представляющий собой накопительный резервуар. После его заполнения происходит опорожнение.
- Мочеиспускательный канал, который у мужчин проходит через пенис, у женщин располагается на верхней стенке влагалища.
Анатомическая близость к половым органам – главная причина многих недугов, вызванных деятельностью паразитов, вирусной, инфекционной, грибковой микрофлорой, передающейся половым путём.
Классификация
Болезни органов выделительной системы по ряду признаков подразделяются на несколько разновидностей:
- По характеру поражённого органа различают:
- почечные болезни;
- заболевания мочеточников;
- патологии мочевого пузыря;
Мочевой пузырь подвержен различным заболеваниям - заболевания уретры.
- По характеру изменений в органах выделительной системы различают:
- воспалительные болезни;
- образование конкрементов;
- опухолевые заболевания;
- иммунные заболевания;
- анатомические отклонения;
Подковообразная почка — врождённое анатомическое отклонение - наследственные заболевания, изменяющие работу почек;
- болезни обмена веществ.
- По времени проявления симптомов различают:
- врождённые заболевания;
- приобретённые недуги.
- Болезни органов выделительной системы могут двояко влиять на ежедневный процесс выделения отходов, шлаков и токсинов:
- не нарушать выделительную способность почек;
- формировать почечную недостаточность;
- По типу течения различают недуги выделительной системы:
- острые, протекающие с яркой картиной болезни;
- хронические, превращающиеся в череду обострений и ремиссий.
Причины
Причин, приводящих к дисфункции мочеиспускательного тракта, множество. Чаще всего они провоцируются патогенными микроорганизмами, постоянно присутствующими в организме и активизирующимися при наступлении благоприятных условий вследствие ослабления иммунитета. Сюда можно отнести штаммы:
- стафилококков;
- кишечной палочки;
- синегнойной палочки;
- клебсиеллы;
- хламидии;
- стрептококков;
- пневмококков;
- грибков Кандиды.
Помимо этого, существует множество провоцирующих факторов:
- наследственная предрасположенность;
- анатомические аномалии в развитии;
- раннее перенесённые инфекционные заболевании типа ангины или скарлатины;
- переохлаждение;
- несоблюдение гигиенических правил;
- раннее начало сексуальной жизни;
- неразборчивые связи;
- механические или ожоговые травмы;
- недостаток витаминов, калорий;
- расстройство метаболизма;
- сахарный диабет;
- злоупотребление алкоголем;
- курение;
- работа с химикатами;
- застойные явлений на фоне беременности, хронических запоров, новообразований.
Инфекции мочевыводящих путей
Очень часто инфекции становятся причиной возникновения проблем с мочевыводящей системой именно у мужчин. Существует множество возбудителей, которые способны привести к появлению инфекции, а именно:
- Клебсиелла. Синегнойного типа палочка. Как правило, наблюдается у маленьких мальчиков.
- Микроплазмы и хламидии. Это организмы, поражающие уретру, а также протоки репродуктивной функции. В организм мужчины они попадают половым путем.
- Кишечная палочка. В мочевыделительную систему она может попасть в результате простого несоблюдения правил личной гигиены. Поэтому в этом случае профилактика болезней мочевыделительной системы заключается в элементарном соблюдении правил личной гигиены.
Симптомы
К общим признакам для всех патологий мочеиспускательного тракта можно отнести:
- изменение суточного количества урины;
- чувство неопустошённости после мочеиспускания;
- ложное желание к опорожнению;
- отёки конечностей, областей под глазами;
- присутствие в моче вкраплений крови, а также песка и конкрементов;
- изменение физико-химических свойств урины: потемнение, помутнение, повышенная концентрированность;
- чувство жжения во время мочеиспускания;
- боли в пояснице, почках или лобке;
- недержание.
Воспаление почек
Если при осмотре обнаруживаются отеки, можно сделать вывод о наличии амилоидоза или нефротического синдрома. Для лица в этом случае характерны бледный вид и одутловатость, веки отечны, глаза сужены. В более тяжелых случаях отечность распространяется на руки и туловище
И хронический нефрит, и амилоидоз характеризуются бледностью кожных покровов. Помимо визуального осмотра и жалоб пациента, информацию о симптомах может дать пальпация. В норме почки при пальпации не прощупываются. Такие заболевания, как опухоль почки или киста почки, приводят к увеличению размеров органа, что делает возможным прощупать почку при пальпации. Если прощупывается почка с двух сторон, это может быть следствием поликистоза.
Следует отметить, что проперкутировать почки можно лишь, если они сильно увеличены. Дать информацию о почке в случае ее относительно нормального размера может метод поколачивания. Если он применяется в зоне поясницы, и поколачивание вызывает боль, то можно подозревать пиелонефрит, паранефрит или почечнокаменную болезнь.
Виды
По причине происхождения патологии классифицируют как врождённые и приобретённые. К первой группе относятся недуги, связанные с пороками развития:
- Недоразвитость почек, проявляющаяся в метаболическом сбое, повышенном давлении и отёчности. Подобная симптоматика может спровоцировать диабет, подагру, гипертонию, привести к потере зрения и слабоумию.
- Нарушение строения мочевого пузыря или мочеточников, что делает невозможным нормальный отток жидкости.
- Врождённые анатомические недостатки при своевременном хирургическом вмешательстве легко восстанавливаются, не оставляя следа.
Содержание:
- Основные причины заболеваний мочевыделительной системы
- Симптомы болезней почек и мочевого пузыря
- Как предупредить заболевания — 10+ правил
- Особенности строения мужской и женской мочевыделительных систем
- 5+ распространенных недугов
Приобретённые патологии
Что касается приобретённых болезней, то здесь главными причинами выступают травмы и инфицирование.
Уретрит
Воспаление слизистой мочеиспускательного канала вследствие инфицирования или повреждений в ходе диагностических или лечебных манипуляций.
Уретрит бывает:
- первичным, при котором заражение осуществляется через канал;
- вторичным, произошедшим от иных источников;
- неспецифическим, вызванным кишечной палочкой, грибковой или стафилококковой флорой;
- специфическим, вызванным венерическими инфекциями: трихомонадой, хламидиями, гонококками.
К основным признакам острого уретрита относятся:
- дискомфорт при каждом походе в туалет (жжение, резь);
- проблемы с оттоком жидкости;
- боли в лобковой области;
- примесь крови и гноя в моче.
Что такое уретрит: симптомы и лечение уретрита у женщин и мужчин. Как и чем лечить уретрит
Цистит
Воспаление слизистой мочевого пузыря носит инфекционный характер и может быть острым или хроническим. В первом случае больной ощущает очень сильные боли и рези при мочеиспускании. Во втором острые фазы с быстрым проявлением симптомов сменяются периодами ремиссии с полным отсутствием признаков недуга. Фаза обострения сопровождается:
- высокой температурой;
- болями внизу живота;
- частыми позывами в туалет;
- ознобом;
- ощущением неполного опорожнения;
- помутнением урины, появлением в ней крови или гноя.
К факторам, провоцирующим цистит, относятся:
- переохлаждение;
- нарушение гормонального фона;
- несоблюдение гигиены;
- патологии венерического или гинекологического характера;
- присутствие новообразований, камней;
- застой мочи.
Пиелонефрит
Застой в мочевых путях приводят к развитию пиелонефрита, представляющего собой инфекционно-воспалительный процесс. Он бывает одно- или двухсторонним в зависимости от того, поражена одна почка или обе. Микроорганизмы-возбудители могут сразу проникать в орган (такая инфекция называется первичной) или из других поражённых тканей с кровотоком (вторичный). Пиелонефриту больше подвержены беременные женщины и мужчины после 40-летнего возраста. В первом случае создаётся компрессия за счёт растущего плода, во втором – в результате увеличивающейся с возрастом предстательной железы. В обоих случаях у человека:
- повышается температура;
- появляются боли в пояснице;
- мутнеет урина.
Простатит
Воспаление предстательной железы начинается под воздействием патогенной микрофлоры и настигает мужчин в возрасте после 50 лет. Увеличиваясь в размерах, простата пережимает мочевыводящий канал, что неизбежно приводит к нарушению оттока мочи. Самые неприятные последствия – половая дисфункция и снижение жизнеспособности сперматозоидов, что понижает возможность зачатия. Простатит бывает острым (сопровождается температурой и помутнением урины) и хроническим, проявляющимся в:
- болезненности пениса;
- частых мочеиспусканиях, сопровождающихся жжением;
- нарушении эрекции;
- нервном напряжении (тревожности, раздражительности).
Амилоидоз
Амилоида – белковое вещество. Из-за сбоев в метаболизме оно накапливается в почках, что сначала вызывает их дисфункцию, затем атрофию и острую почечную недостаточность. Амилоидоз провоцируют:
- сбои в работе ЖКТ;
- злокачественные новообразования;
- хронические формы туберкулёза, сифилиса;
- поражения опорно-двигательного аппарата.
Начальные стадии протекают бессимптомно, по мере ухудшения состояния больного в урине увеличивается количество белка, проявляются такие симптомы, как:
- сильная отёчность лица и конечностей;
- скопление жидкости в брюшной и плевральных областях;
- артериальная гипертензия;
- обезвоживание;
- дисфункция ЖКТ, селезёнки, сердечной мышцы.
Амилоидоз
Мочекаменная болезнь
Формирование твёрдых конкрементов (камней) – процесс длительный и может продолжаться много лет. Они не создают человеку каких-либо неприятных ощущений до тех пор, пока не двигаются. Камни формируются в виде кристаллов, нередко с неровными острыми краями, поэтому, когда начинается движение и они проникают в узкие места, например, мочеточники, человек испытывает приступ острейший боли. Закупорка прохода приводит к уменьшению (прекращению) оттока мочи. Пациент:
- испытывает опоясывающую боль, усиливающуюся при любом движении;
- поднимается температура;
- возможны тошнота и рвота.
Образование песка и конкрементов происходит в результате неправильного питания: злоупотребления солёной и копчёной пищей, алкогольными и минеральными напитками.
Гидронефроз
Это патологическое состояние, при котором прекращается отток жидкости и начинается разрушение почки. Причины:
- травмы;
- воспаления;
- злокачественные новообразования;
- злоупотребление медикаментозными препаратами.
На ранних стадиях гидронефроз сопровождается:
- болезненностью с поражённой стороны, отдающей в гениталии или бедро;
- нестабильностью артериального давления;
- высокой утомляемостью.
В запущенной форме гидронефроз протекает при высокой температуре с кровяными или гнойными выделениями.
Кисты и опухоли почек
Новообразования делятся на доброкачественные (кисты) и злокачественные. Природа появления первых до конца не изучена. Известно лишь, что в группе риска находятся беременные женщины и люди с избыточным весом. Кисты необходимо удалять (медикаментозно или хирургически), поскольку разрастаясь, они будут ущемлять здоровые ткани. Раковые опухоли лечат в зависимости от их генезиса. Симптомами, указывающими на присутствие образований, служат:
- схваткообразные приступы болезненности;
- затруднения оттока жидкости;
- отёчность;
- снижение работоспособности.
Гломерулонефрит
Воспаление почечных клубочков, выполняющих фильтрационную функцию. Гломерулонефрит всегда поражает обе почки, вследствие чего они не справляются со своей главной очистительной задачей. Помимо этого, нарушается мочеотток. Развивается недуг под воздействием вирусов, бактерий или искажённой иммунной реакции, при которой собственные клетки воспринимаются как враждебные. Гломерулонефрит сопровождается:
- поясничной болью;
- сильными отёками;
- перегревом организма;
- артериальной гипертензией.
- Последствия:
- интоксикация;
- гипертония;
- почечная недостаточность.
Нефропатия
Ещё один вид поражения почечных клубочков, который может годами протекать практически бессимптомно и определиться уже на хронической стадии. Выделяют нефропатию:
- дисметаболическую, нарушающую фильтрационную способность;
- диабетическую, в результате которой наступает деформация клубочков.
- В качестве провоцирующих факторов выступают:
- бесконтрольное потребление медикаментов;
- отравление тяжёлыми металлами;
- сахарный диабет;
- врождённые аномалии почек;
- радиационное поражение.
Недержание мочи
Происходит из-за ослабления мышц дна таза, в результате различных патологий:
- ожирения;
- хронического стресса;
- нарушения гормонального фона;
- травмирования мочеполовых путей.
- Корректируется посредством:
- специальных упражнений, укрепляющих мышцы;
- медикаментозно;
- операбельно.
Недержание мочи. Как лечить? Жить здорово! 10.09.2018
Нефроптоз
Смещение почек относительно анатомической нормы, вследствие:
- травмирования;
- снижения мышечного тонуса брюшины;
- резкого снижения веса;
- тяжёлых физических нагрузок, в том числе спортивных;
- мышечных растяжений во время беременности.
- Значительное опущение почек может привести к:
- формированию конкрементов;
- прерыванию беременности;
- инфарктам на фоне гипертонии и инсультам.
Какой врач лечит заболевания мочеполовой системы?
Мочеполовая система объединяет несколько органов мочевыделения, а также женские и мужские половые. Количество заболеваний в этой сфере, их причин и симптомов настолько велико и разнообразно, что не может находиться в ведении одного специалиста.
Патологии женских половых органов лечит гинеколог, мужских – уролог. Последний также занимается терапией дисфункций мочевыводящего тракта, однако с патологиями почек следует обращаться к нефрологу. Если заболевания органов мочевыделительной системы носят вирусный или инфекционных характер, то таким пациентом будут заниматься совместно уролог и винеролог.
Без специальных знаний человеку сложно при первых симптомах определить к какому специалисту обратиться, поэтому самым правильным решением будет посетить терапевта.
Заболевания мочевыделительной системы у детей
Недуги, связанные с нарушение работы мочевыводящих путей, у детей могут быть как врождёнными (аномалии в развитии), так и приобретёнными. Среди последних, наиболее распространёнными являются:
- уретрит;
- цистит;
- пиелонефрит.
- Признаки:
- частые мочеиспускания;
- небольшое выделение жидкости при каждом походе в туалет;
- недержание;
- диарея;
- болезненность в нижней части живота.
Любой из вышеперечисленных признаков требует незамедлительного обращения к урологу.
Диагностика
Включает набор стандартных приёмов:
- Лабораторное исследование крови, включающее:
- общий анализ, определяющий наличие воспаления;
- биохимию, отображающую функционирование внутренних органов;
- анализ мочи, позволяющий выявить системные болезни.
- Инструментальные исследования, включающие:
- ультразвуковое, выявляющее присутствие уплотнений, новообразований внутренней структуры;
- рентгенография, определяющая расположение органа и наличие в нём конкрементов;
- КТ, уточняющая показания УЗИ;
- биопсия (при необходимости) – исследование ткани на присутствие раковых клеток;
- цистоскопия – визуальный осмотр мочевого пузыря.
Методы исследования, используемые в урологии
При диагностике урологических заболеваний установить точный диагноз невозможно без применения инструментальных методов исследования.
- С помощью эндоскопии определяют патологию почек, мочеточников, уретры. Это высокоинформативный и малоинвазивный метод исследования с минимальным риском осложнений.
- Цистоскопия – альтернатива эндоскопии, когда без рентгенограммы сложно определить патологический процесс.
- УЗИ органов малого таза – обязательная процедура, проводимая с целью выявления воспалительного процесса, аномалий развития и новообразований.
- Мультиспиральная компьютерная томография – метод ранней диагностики онкологических заболеваний, дифференциации тканей, особенностей опухолевого роста, кровопотери.
- Магнитно-резонансная урография визуализирует скопление жидкости в полости, состояние мочевыводящих путей.
- Пункционная биопсия – диагностика опухолей, амилоидоза, определение тактики лечения.
Лабораторная диагностика состоит из:
- общего анализа крови;
- исследования крови на гормоны;
- биохимического теста (оценки кислотно-щелочного состояния крови);
- клиренса креатинина;
- общего анализа мочи;
- исследования мочи на сахар.
Лечение мочевой системы
Зависит от диагноза и стадии недуга, тяжести протекания, сопутствующих патологий. Терапия преследует такие цели, как устранение инфекции, снятие болевого синдрома, облегчение общего состояния.
Лечебные мероприятия включают:
- налаживание и строгое соблюдение режима потребления пищи и воды;
- применение лекарственных средств;
- физиопроцедуры;
- лечебную физкультуру;
- использование опыта нетрадиционной медицины.
Медикаментозная терапия
- Без применения лекарств не обойтись. Для лечения обязательно используют такие группы препаратов, как:
- Антибиотики:
- Амоксиклав;
- Азитромоцин;
- Аугментин.
- Противовоспалительные:
- Диклофенак;
- Ибупрофен.
- Диуретики:
- Фуросемид;
- Индапамид.
- Спазмолитики:
- Но-шпа;
- Спазмолгон.
- Стабилизаторы давления:
- Каптоприл.
- Иммуномодуляторы:
- Иммунал;
- Виферон.
Хирургическое вмешательство
Операция (полосная или малоинвазивная) – мера крайняя, необходимая в случаях недержания мочи или непреодолимых препятствий для её выделения камней, кист, опухолей.
Применяют такие хирургические приёмы, как:
- литотрепсия – дробление мелких конкрементов;
- цистолитотомия – удаление крупных камней открытым способом;
- трансуретральная резекция – малоинвазивный способ удаления опухолей лазером;
- эндоскопическое удаление мелких конкрементов через мочеточник;
- нефроптомия – иссечение паренхимы, поражённой опухолью или некрозом.
Народные рецепты
Рецепты народной медицины не могут заменить медикаментозные схемы, но выступают в роли дополнительного подспорья. Отлично зарекомендовали себя настой мелиссы, поднимающий иммунитет и способствующий выведению камней, и клюквенно-брусничный отвар, выводящий избыток жидкости и снимающий воспаление.
Чтобы приготовить настой мелисы, необходимо взять 2 ст. л. сухой травы, залить её 1 ст. кипятка и дать настояться сутки, добавить дольку лимона и пить натощак на протяжении двух месяцев. Курс можно повторять.
Отвар готовят так: взять 300 г брусники и 100 г клюквы, положить в кастрюлю. Залить 2 л воды и прокипятить, остудить и выпить небольшими порциями в течение суток. Процедуру проводить 1 раз в неделю на протяжении двух-трёх месяцев.
Профилактика
Правильный образ жизни – самая лучшая защита от любых недугов. Профилактика должна включать следующие меры:
1. Исключить:
- переохлаждение;
- бесконтрольное потребление алкоголя, солений, копчений, медикаментов;
- курение;
- беспорядочные интимные связи;
- купание в реках и озёрах – потенциальных источниках инфицирования.
2. Наладить питание, включив в рацион:
- рыбу и мясо;
- кисломолочные продукты;
- овощи и фрукты;
- ягодные коктейли;
- каши;
- макароны из твёрдых сортов пшеницы.
3. Строго соблюдать правила гигиены.
4. Вести активный образ жизни.
5. Не заниматься самолечением.