Что исследуется?
Различают две разновидности УЗИ почек:
- Ультрасонография – метод исследования тканей почек.
- Ультразвуковая допплерография (УЗДГ) – метод исследования сосудов. В ряде случаев используется модифицированный метод трёхмерной эхографии сосудов – ультразвуковое дуплексное сканирование (УЗДС).
Ультрасонография проводится в положениях пациента лёжа, на боку, сидя или стоя. Почки исследуются в продольных, поперечных и косых срезах. Этот метод позволяет установить число и локализацию почек, их форму и размеры, оценить чёткость контуров, структуру почечных синусов, паренхимы, а также чашечно-лоханочной системы. Подвижность почек определяется путём оценки их положения на вдохе и выдохе. Помимо почек сонографист обычно сканирует мочевой пузырь, мочеточники и надпочечники.
Эхография позволяет верифицировать эхоположительные (уролиты, опухолевые узлы) или эхонегативные образования (кисты), а также признаки воспаления.
Для оценки гемодинамики и определения параметров кровотока производится их УЗДГ (или УЗДС), при которой пациент может находиться в положениях сидя, на боку или лёжа.
Проведение УЗИ мочевого пузыря и мочеточников
Мочевой пузырь представляет собой полый орган, состоящий из гладко-мышечной мускулатуры. Он хранит мочу, пока она не будет «эвакуирована» по желанию организма.
Наиболее распространенной причиной ультразвукового исследования мочевого пузыря является проверка его опорожнения. Измеряется моча, которая остается в мочевом пузыре после мочеиспускания («пост-пустота»).
Если она долго застаивается в мочевом пузыре, то могут возникнуть проблемы, например:
- увеличение простаты (предстательной железы у мужчин);
- уретральная стриктура (сужение мочеиспускательного канала);
- дисфункция органа.
Ультразвук мочевого пузыря также может давать информацию о:
- стенках (их толщина, контуры, структура);
- дивертикулах (мешочках) мочевого пузыря;
- размере простаты;
- камнях (уролитах) в полости;
- крупных и мелких новообразованиях (опухолях).
Во время УЗИ мочевого пузыря не исследуют яичники, матку или влагалище.
Подготовка к УЗИ почек и мочевого пузыря включает голодную диету (около 10 часов) и обычное опорожнение кишечника.
Если вы не проверяете наличие остатков мочи после мочеиспускания, то необходим наполненный мочевой пузырь. Вас могут попросить выпить много воды за час до исследования.
Датчик УЗИ помещается между вашим пупком и лобковой костью. Изображение просматривается на мониторе и читается на месте. Чтобы проверить дренирование мочевого пузыря, вас попросят выйти и опорожнить его. Когда вы вернетесь, исследование возобновится.
Чтобы ваш мочевой пузырь был заполнен, вам нужно будет выпить минимум 1 литр жидкости за 1 час до назначенного времени. Избегайте молока, газированных напитков и алкоголя.
Если у вас установлен постоянный мочевой (уретральный) катетер, необходимо уточнить у специалиста предварительную подготовку перед сканированием.
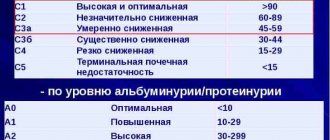
Норма
Почки располагаются в забрюшинном пространстве по обе стороны позвоночника на уровне 12 грудного – 2 поясничного позвонков. Окружены жировой тканью. Левая находится несколько выше правой по причине давления, оказываемого на нее печенью. Почки относительно подвижны, в вертикальном направлении допускается смещение до 1,5-3 см. Согласно данным статистики у 90% людей размеры левой почки превосходят размеры правой. При этом разница в размерах не должна превышать 3-х см.
По форме почки напоминают бобы. Имеют ровные чёткие контуры. Параметры следующие: длина – 11 см ±1 см, ширина – 5,5 см ±0,5 см, толщина – 4,5 см ±0,5 см. Разница в параметрах левой и правой почки в норме не превышает 1 см.
Структура ткани почек однородна. Толщина их паренхимы колеблется в пределах 1,5-2,5 см, постепенно уменьшаясь с возрастом до 1,1 см.
Диагностическое значение имеет паренхимо-лоханочный индекс (ПЛИ), который оценивает функциональные возможности почек и определяется отношением толщины передней и задней паренхимы к толщине центрального эхогенного комплекса (ЦЭК). Величина ПЛИ постепенно с возрастом уменьшается: от 1,6 – до 30 лет до 1,1 – старше 60 лет.
Во время эхосканирования почек сонографист осматривает надпочечники и мочеточники, которые в норме практически не видны, а также нижнюю полую вену, располагающуюся справа от позвоночника, имеющую форму трубки и диаметр менее 2,5 см.
Суть процедуры
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Для контрастной диагностики методом рентгенографии, компьютерной или магнитно-резонансной томографии используются препараты, содержащие йод или радиоизотопы – вещества, которые «улавливает» лучевой сканер. Сонографический метод (УЗИ) в принципе отличается тем, что для ультразвуковых волн не имеет значения химический состав или радиоактивность, а только лишь плотность тканей, их способность отражать или поглощать звуковые волны.
Наименее плотными являются газы – обычный воздух и любой газ, они не отражают волн, а поглощают их, на экране образуются черные участки, напоминающие дыры. Именно поэтому газы являются лучшим контрастом для УЗИ. Сам воздух вводить в полости, а тем более, в сосуды опасно. Поэтому и были изобретены воздушные суспензии из пузырьков газа диаметром 2 мкм (0,002 мм), которые легко проникают в капилляры, через их стенки и выводятся из организма, не вызывая воздушной эмболии (закупорки сосудов).
Особенности исследования кровотока
УЗИ почечного кровотока начинается со сканирования брюшного отдела аорты на предмет аневризм, атеросклеротических поражений и стенозов. Его исследование условно делится на внешнее и внутреннее. При внешнем сканировании сонографист изучает проксимальную, среднюю и дистальную части почечной артерии, при внутреннем – оценивает внутри почечный кровоток в аркуатных сосудах в верхнем, среднем и нижнем полюсах.
Основными показателями, на которые ориентируется врач, являются:
- индекс резистентности (ИР);
- систоло-диастолическое отношение (СДО);
- пульсационный индекс (ПИ).
С их помощью оценивается степень изменения кровотока. Повышенные цифры указывают на возможное сужение просвета артерий либо на снижение скорости тока крови.
УЗДС также позволяет установить местоположение тромбов, оценить состояние стенок сосудов и верифицировать признаки атеросклероза, «увидеть» варикозно расширенные вены. Метод оказывает существенную помощь в мониторинге регенерации артерий и вен в послеоперационном периоде.
Кому назначают?
Способов проведения рентгена несколько. Некоторые из них предполагают введение контрастного вещества Урографина или Омнипака в вену или через мочевой катетер. Необходимо рассмотреть, какие методы рентгенографии используются.
Контрастное вещество содержит йод. Препарат предназначен для введения внутрь полости и сосудов. При введении в кровоток усиливает визуализацию сосудистого русла.
Обзорная рентгенография. Данное рентгенологическое исследование почек проводится без введения контраста. Область всей мочевыделительной системы проецируется на пленку, на которой специалисту будет доступна следующая информация:
- камни в почечной лоханке и мочевыделительном канале;
- положение почек (опущение или смещение);
- развитость почек (удвоение или недоразвитость);
- состояние мочевого пузыря;
- ходы мочевыделительного канала;
- состояние стенок кишечника, о котором свидетельствует повышенное газообразование (перфорация стенок кишечника).
Обзорная рентгенография почек позволит врачу решить вопрос о необходимости хирургического вмешательства по извлечению камней из почек или лечения больного консервативным путем.
Полостная система органа
Полостная система также называется чашечно-лоханочной системой (ЧЛС), почечным синусом или центральным эхогенным комплексом, который в норме характеризуется пониженной эхогенностью. Основная функция ЧЛС – накопление и выведение вторичной урины. Наиболее распространёнными изменениями в лоханках являются:
- Гидронефроз – патология ЧЛС различного генеза, обусловленная нарушением отведения мочи. Чаще всего обструктивной (уролиты) или компрессионной (опухоли) природы.
- Уролиты, провоцирующие выраженный болевой синдром.
Как готовиться к УЗИ почек
Подготовка начинается за трое суток до даты УЗИ.
Как правильно подготовить себя к осмотру:
- из меню убираются продукты, стимулирующие образование кишечных газов: картофель, молоко (свежее), сырые фрукты и овощи, капусту, сладости, черный хлеб и пр.;
- пациенту рекомендуется начать прием энтеросорбентов (активированного угля, фенхеля и им подобных), чтобы абсорбировать имеющиеся газы и снизить образование новых;
- вечером дня перед назначенной датой исследования не следует принимать плотный ужин – допустима лишь легкая трапеза из легких в усвоении продуктов;
- прием пищи в день УЗИ зависит от типа проводимого исследования. Если делается только осмотр почки, ограничений по питанию нет, тем же больным, которым назначено исследование брюшной полости, следует воздержаться от еды;
- если проведение УЗИ почек охватывает пузырь, мочиться до диагностической процедуры не стоит. Чтобы пузырь наполнился, за час можно выпить воды, но важно также не допускать переполнения. Когда ощущаются сильные позывы в туалет, можно немного опорожнить пузырь. Иногда врач может сам сказать сделать это пациенту;
- стоит взять бутылку воды, чистое полотенце или влажные салфетки. После УЗИ ими вытирается проводящий гель, наносимый на кожу. Кроме того, не стоит одевать «парадную» одежду, поскольку даже влажными салфетками гель этот полностью вытереть довольно сложно, а отстирывается он плохо;
Желательно иметь с собой сумму денег, если обследование платное. Сколько стоит УЗИ почек – сказать сложно, стоимость УЗИ почек зависит от ценовой политики клиники.
Эхогенность паренхимы
Паренхимой называется почечная ткань, выполняющая функции фильтрации и выделения. Паренхима бывает трёх разновидностей:
- Коркового или наружного слоя, имеющего среднюю эхогенность, в котором происходит образование мочи.
- Мозгового вещества, представленого 12-18 пирамидками, которые хорошо определяются в здоровой почке и имеют пониженную эхогенность. Предназначение мозгового вещества – транспортировка мочи от коры до лоханки.
- Кортикальной ткани, располагающейся между пирамидками. Эта разновидность паренхимы называется колоннами или «столбами» Бертинни.
Почечная эмфизема и ксантулогргнулематозный пиелонефрит
Образование газа в чашечках и лоханке свидетельствует об эмфиземе почек. Она появляется в случаях:
- Инфицировании анаэробными бактериями.
- Сахарном диабете, при котором нарушенный углеводный обмен вызывает уровень выделения углекислого газа.
- Почечно-кишечной фистуле, возникшей при гнойных и воспалительных заболеваниях почек или околопочечной клетчатки.
При несвоевременной диагностике и лечении почечная эмфизема вызывает смертельный исход для больного. Во время УЗИ-исследования ее можно обнаружить по наличию:
- конкрементов, вызванных бактериями;
- кальцификации, когда на УЗИ получают дистальную акустическую тень или почки невозможно обнаружить, так как они полностью наполнены газом и напоминают петлю кишечника.
Ксантогранулематозный пиелонефрит также является редкой формой заболевания почек, как и почечная эмфизема. И точно так же является очень опасным. Воспаление появляется из-за скопления ксантомных клеток и макрофагов вокруг почечных чашечек и паренхимы, после – полностью захватывает весь орган и замещает здоровые клетки воспалительным и «вспененными».
Пиелонефрит почки
При сонографическом исследовании проявляется в:
- увеличении размеров органа;
- снижении уровня эхогенности или иметь гипоэхогенные и эхогенные очаги;
- наличии конкрементов, которые практически невозможно выявить.
Характеристика патологий
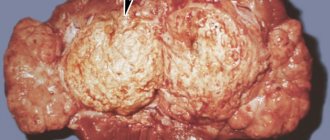
Ультразвуковое сканирование почек способно идентифицировать: новообразования злокачественной и доброкачественной природы, уролиты, очаги воспаления, абсцессы и кисты, реакцию отторжения трансплантата, скопление жидкости внутри органа или в паранефральной клетчатке, наличие воздуха в почечно-лоханочной системе, дистрофические изменения и врождённые аномалии развития. УЗДГ позволяет оценить состояние почечного кровотока и возможные сосудистые аномалии.
К наиболее частым девиациям относятся:
- Односторонняя аплазия почки, удвоение почки либо утрата парности в результате удаления одной из них. Удвоение может быть полным или частичным, при котором на эхограмме видны две лоханки, от которых отходит «Y»-образный мочеточник.
- «Подковообразная почка» – слияние (срастание) нижних полюсов почек спереди от аорты.
- Гипоплазия почки (длина здоровой почки менее 7 см). Обычно процесс односторонний.
- Нефроптоз вплоть до дистопии (атипичного расположения органов в малом тазу). Эктопия может быть простой (почки располагаются по разные стороны от позвоночника) и перекрёстной (почки располагаются с одной из сторон).
- Увеличение толщины паренхимы в результате воспаления или отёка, или её уменьшение в результате патологической или возрастной инволюции.
- Пузырно-мочеточниковый рефлюкс – неспособность мочеточников удерживать мочу от попадания обратно в мочевыводящие пути.
- Поликистоз почек врождённого или приобретённого характера.
- Появление очагов, характеризующихся анэхогенностью (объёмные образования, содержащие воздух) или гиперэхогенностью (очаги при амилоидозе, доброкачественных новообразованиях, онкологии, гломерулонефрите либо диабетической нефропатии).
- Появление гиперэхогенных включений в чашечно-лоханочной системе (уролиты диаметром до 5 мм).
- Травматические повреждения почек.
Гипертоническая болезнь может привести к сужению почечных артерий, трофическим нарушениям со стороны почечных клубочков и их последующему разрушению.
Травматические повреждения
Травмы почек обычно вызываются ударами тупыми предметами, падением с высоты, огнестрельными ранениями, а также ранениями, нанесёнными колюще-режущими предметами. Повреждения почек делятся на закрытые и открытые:
- В группу закрытых повреждений входят: ушиб, контузия и размозжение почки, подкапсульный разрыв, капсульный разрыв с повреждением ЧЛС, отрыв мочеточника, повреждение сосудистого синуса.
- К открытым повреждениям относятся: колотая или резаная рана, пулевое или осколочное ранение.
Диагноз, в первую очередь, основывается на выраженном болевом синдроме, данных анамнеза, гематоме в области поясницы, а также микро- или макрогематурии.
Особенности УЗИ почек при пиелонефрите
Пиелонефритом называется остропротекающее или хроническое воспаление почек инфекционной природы, затрагивающее почечно-лоханочную систему, систему канальцев, интерстициальную ткань и, в ряде случаев, сосуды. Возбудителями обычно являются вирусы или бактерии. Женщины и девочки болеют в 6 раз чаще, чем мальчики и мужчины в связи с особенностями строения их мочеполовой системы. Пиелонефрит сопровождается болями в области поясницы, повышением температуры, учащённой и болезненной микцией, а также лейкоцитурией. Согласно данным морфологии выделяют три варианта пиелонефрита: острый, хронический, хронический с обострениями.
В дебюте заболевания в фазе серозного воспаления УЗИ может не выявить патологических изменений. По мере прогрессирования эхографическая картина характеризуется неровностями контуров, ограничением подвижности почек из-за отёка жировой оболочки, а также воспаления и увеличения объёма самих органов. Снижение подвижности почек также может быть обусловлено расширением ЧЛС в связи с обструктивными изменениями. В пользу пиелонефрита говорят деформация чашек и лоханок, стриктура или атония мочеточников. На более поздних стадиях определяются участки повышенной эхогенности (области рубцевания), а также наблюдается уменьшение размеров почек в связи с их склерозированием.
Осложнения после проведения урографии с контрастным веществом
Осложнения после данного диагностического мероприятия, в большинстве случаев зависят от количества проведенных рентгенологических исследований в течение длительного промежутка времени.
Это важно! Особое место занимает нефротоксическое воздействие и аллергические реакции. Огромное множество современных рентген-контрастных средств в своем составе содержат атомы йода, а проведение внутривенной урография противопоказано при аллергии на йод.
В группу риска входят пациенты с бронхиальной астмой, перенесенными аллергическими реакциями на контрастные вещества и прочими тяжёлыми аллергическими реакциями.
Источник