Камни в почках и методы лечения
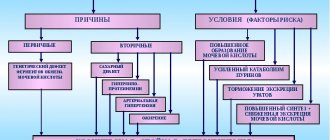
Появление камней в почках — закономерный итог употребления жесткой воды, в которой повышено содержание солей. Статистически доказано, что в местностях с мягкой водой камни в почках у людей образуются крайне редко.
Соли, поступающие извне, обязательно проходят через почки в процессе фильтрации крови. Если человек употребляет недостаточно жидкости, то соли образуют кристаллы, которые постепенно скапливаются в лоханке. Усугубляют ситуацию болезни щитовидной и паращитовидной желез, нарушения работы нервной системы, врожденные аномалии развития. Причины камней в почках многообразны, и не всегда удается их выяснить. Почки регулируют водно-солевой обмен, поэтому практически всегда страдают на фоне плохого питания, водного голодания, стресса, инфекции и т.д..
Камни в почках у мужчин образуются втрое чаще, чем у женщин. Однако камни в почках у женщин имеют коралловидную форму, а у мужчин — округлую. Коралловидные камни более опасны, т.к. заполняют собой всю почку, и избавиться от них труднее.
Благодаря совершенствованию диагностической и лечебной аппаратуры камни в мочевом пузыре, мочеточнике и почках обнаруживаются на ранних стадиях, когда они имеют еще небольшие размеры. Современные методы дробления камней в почках — дистанционная и контактная литотрипсия — превращают камни в мельчайшие частицы, которые выходят естественным образом с током мочи.
Заведующий отделением эндоурологии в «Бест Клиник» на Красносельской, доктор медицинских наук Сулейманов Сулейман Исрафилович в программе «Медицинский консилиум» подробно рассказывает обо всех аспектах диагностики и лечения мочекаменной болезни.
Строение и функции мочевыделительной системы
Мочевыделительная система человека представлена почками, мочеточниками, мочеиспускательным каналом и мочевым пузырем.
Главные функции системы:
- Выделение продуктов обмена веществ;
- Поддержание водно-солевого баланса в организме;
- Гормональная функция за счет биологически-активных веществ, синтезируемых надпочечниками.
Следует отметить, что функции выделения и поддержания гомеостаза являются жизненно — необходимыми.
Почка
Почка – это паренхиматозный орган бобовидной формы, состоящий из коркового и мозгового слоев. Почка расположена в поясничной области.
С внутренней стороны в почку, через почечные ворота входят кровеносные сосуды (нижняя полая вена и аорта). В свою очередь, в том же месте из почек выходят мочеточники.
Снаружи орган покрыт жировой и соединительно-тканной капсулами.
Структурно-функциональной единицей почки является нефрон – совокупность клубочков и выводящих канальцев.
В целом, почка это орган, играющий главную роль в процессе детоксикации организма. Остальные органы мочевыделительной системы выполняют лишь функции накопления и выведения мочи.
Мочеточник
Мочеточник – это полая трубка, имеющая длину до 32 см, а толщину просвета до 12 мм. Размеры мочеточника сугубо индивидуальны и зависят не только от роста человека, его комплекции, но и от генетических факторов. Так, при аномалиях развития, длина может резко отличаться от указанной.
Стенка мочеточника имеет несколько слоев:
- Внутренний (слизистый) – выстлан многослойным переходным эпителием;
- Средний (мышечный) – мышечные волокна ориентированы в различных направлениях;
- Внешний (адвентициальный) состоит из соединительной ткани.
- Функция мочеточника – выведение мочи из почек за счет сокращения мышечных волокон, поддержание нормальной уродинамики.
Мочевой пузырь
Это полый орган, в котором скапливается моча до момента мочеиспускания. Сигналом к мочеиспускательным позывам является объем скопившейся мочи в 200 мл. Вместимость мочевого пузыря различна, но в среднем составляет 300-400 мл.
Мочевой пузырь имеет тело, дно, верхушку и шейку. Форма его меняется в зависимости от степени наполнения.
Стенка снаружи покрыта серозной оболочкой, следом за которой идет мышечная (гладкая мышечная ткань), внутри мочевой пузырь выстлан слизистой оболочкой, состоящей из переходного эпителия. Кроме этого присутствует железистый эпителий и лимфатические фолликулы. Мышечная ткань не однородна и в целом образует детрузор, который ближе книзу имеет сужение – сфинктер мочевого пузыря.
Мочеиспускательный канал
Сразу же из мочевого пузыря моча, под действием мышечных сокращений, попадает в мочеиспускательный канал. Далее, через уретру (сфинктер), выделяется в окружающую среду.
Мочеиспускательный канал, как и мочеточник, состоит из трех слоев. Эпителий слизистой оболочки меняется в зависимости от локализации. В области простаты (у мужчин) слизистая мочеиспускательного канала покрыта переходным эпителием, далее – многорядным призматическим, и, наконец, в области головки – многослойным плоским эпителием. Снаружи канал покрыт мышечной оболочкой и соединительной тканью, состоящей из фиброзных и коллагеновых волокон.
Следует отметить, что у женщин он короче, чем у мужчин, отчего женщины более подвержены воспалительным заболеваниям урогенитального тракта.
Предлагаю вам наглядное видео «Строение мочевыделительной системы человека»
Заболевания мочевыделительной системы
Заболевания всех составляющих мочевыделительной системы могут быть инфекционными или врожденно-генетическими. При инфекционном процессе воспаляются конкретные структуры, преимущественно почки. Воспаление остальных органов, как правило, менее опасно, но приводит к неприятным ощущениям: рези и болям.
Генетические заболевания связаны с аномалиями строения того или иного органа, как правило, анатомическими. В результате таких нарушений продукция и выведение мочи затрудняется или не представляется возможным.
К генетическим заболеваниям можно отнести и аномалии развития. В этом случае у больного вместо двух почек может быть одна, две или вообще ни одной (как правило, такие больные погибают сразу после рождения). Мочеточник может отсутствовать или же открываться не в мочевой пузырь. Мочеиспускательный канал также подвергается аномалиям развития.
Женщины, чаще, чем мужчины подвергаются риску заражения инфекционными агентами, так как их мочеиспускательный канал короче. Таким образом, инфекционный агент за меньшее время может подняться к вышестоящим органам и вызвать их воспаление.
Последнее обновление 01.05.2017
nashipochki.ru
Симптомы камней в почках и мочеточнике
Симптомы камней в почках определяются размером и формой камня. Большие конкременты длительное время никак себя не проявляют, но по мере их увеличения человек все больше ощущает тупую тянущую боль в пояснице, а в моче появляется примесь крови. Такой конкремент ухудшает условия выделения мочи.
Мелкие конкременты более подвижны, они перемещаются при физической нагрузке, употреблении большого количества жидкости и тряской езде. Когда камни в почках и мочеточниках приходят в движение, моча не может выйти из-за закупорки выводящих путей. Камень, присутствующий в мочеточнике, обуславливает характерные симптомы, укладывающиеся в картину почечной колики. Это сильнейшая боль, частые позывы к мочеиспусканию, повышение артериального давления, тошнота и рвота, повышение температуры тела.
Если обнаружены камни в почках, лечение нужно начинать немедленно.
Что такое расширение мочеточника и каковы его причины?
Расширение мочеточника – заболевание, вследствие которого происходят структурные изменения в органе и серьезно нарушаются мочевыделительные функции.
Мочеточник
Патология провоцирует инфицирование и обструкцию органов мочевыводящей системы, а также серьезное поражение почек.
Мочеполовая система
Мочеточник относится к разряду парных органов. Он является связующим звеном между почечными лоханками и мочевым пузырем.
В его функции входит обеспечение нормального (природного) оттока мочи из почек. Внешне он очень похож на цилиндрические трубки, которые незначительно сплющены в диаметре.
Их длина зависит напрямую от высоты расположения почечных органов, чаще всего она находится в пределах от 24 до 35 см.
У новорожденных длина мочеточника составляет всего лишь 7 см, по мере роста ребенка увеличивается и длина органа.
В двухлетнем возрасте она уже достигает 14 см, в трехлетнем – 21 см, а к восемнадцати годам рост мочеточника прекращается и длина фиксируется окончательно.
Мочеточник состоит из трех частей:
- брюшная;
- тазовая;
- интрамуральная.
Функции органов
В трех местах наблюдаются сужения, предопределенные его физиологическим строением. Располагаются они в районе соединения с почками, мочевым пузырем и в области пересечения общих клубковых сосудов.
Слизистая, адвентационная и мышечная оболочки составляют трехслойные стенки мочеточника. Слизистая отличается от остальных тем, что образует складки по всему мочеточнику.
Мышечная также отмечается трехслойным строением, пучки мышц располагаются на каждом участке мочеточника совершенно по-разному.
В верхней части – продольное и круговое расположение, в брюшной части – спиральное, а в тазовой – закрученные формы. Внешний слой оснащен только горизонтально расположенными мышечными волокнами.
Функционирование мочеточника зависит в огромной степени от работы почек, почечных лоханок, а также мочевого пузыря.
Слаженная работа всей мочевыделительной системы обеспечивает нормальный мочеиспускательный процесс. Моча беспрепятственно продвигается по мочеточнику благодаря перистальтическим сокращениям.
Описание
Расширение (увеличение размеров) мочеточника – это в большинстве случаев врожденное заболевание, хотя существуют неединичные примеры, когда такое серьезное нарушение было приобретено человеком в течение жизни.
Камни в мочеточнике
Заболевание характеризуется аномальным расширением диаметра мочеточника или чрезмерным увеличением его длины. Это вызывает нарушения мочеиспускательного процесса вследствие возможных перегибов в различных частях.
При наличии крупных конкрементов отток мочи резко замедляется, поскольку нормальному ее продвижению препятствуют обструкции, имеющие место в самом мочеточнике.
Врожденная патология встречается достаточно редко, только у 0,7% новорожденных, при этом у мальчиков она диагностируется в четыре раза чаще, нежели у девочек.
Из всех врожденных случаев с таким расширением каждый пятый характеризуется одновременным поражением обоих мочеточников.
Такую анормальность классифицируют на первичную и вторичную. В первом случае заболевание касается только самого мочеточника, а во втором — ее появлению предшествуют какие-либо иные нарушения внутренних органов человека.
Существует в медицинской практике классификация дилатации мочеточника относительно нарушений функционирования почек.
Первой степени характерно снижение почечной деятельности до 30%, вторая уже свидетельствует о снижение работоспособности почек на 30-60%, а третья, самая серьезная степень, характеризуется резким падением работоспособности на более чем 60%.
Формы
При изучении этиологических факторов определяют три основные формы расширения мочеточника: обструктивная, рефлюксирующая, пузырно-зависимая.
Выявление патологии
Обструктивному расширению свойственны всевозможные анатомические препятствия. Чаще всего обструкции локализуются в нижней части мочеточника, где он соединяется с мочевым пузырем.
В связи с тем, что моча не может беспрепятственно поступать в мочевой орган, она воздействует на стенки мочеточника, оказывая сильнейшее давление. Именно это провоцирует его дальнейшее расширение.
Если такое отклонение не будет продиагностировано, соответственно, не будет назначено правильное лечение, то это повлечет за собой серьезные нарушения почек.
К сожалению, обструкция в большинстве случаев не подлежит консервативному лечению, поэтому врачи прибегают к оперативному вмешательству.
Рефлюксирующее расширение предопределено пузырно-мочеточниковым рефлюксом, когда моча из мочевого пузыря по мочеточнику поступает обратно в почку.
Если никаких патологических изменений в мочевыделительной системе не наблюдается, то моче не свойственно обратное движение.
Патологии органов мочеполовой системы
Пузырно-мочеточниковый рефлюкс может провоцировать не только расширение самого мочеточника, но и увеличение самого мочевого пузыря, вследствие того, что опорожнение не происходит, а моча циркулирует между этими двумя органами через пузырно-мочеточниковое соустье.
Такое отклонение относится к разряду тяжелых. Чаще диагностируется у новорожденных мальчиков. В течение первого года жизни в некоторых случаях отмечаются позитивные изменения.
Если такие обнадеживающие перспективы все-таки не наблюдаются, врачам приходится проводить хирургические операции, во время которых действия направлены на сужение диаметра мочеточника или его реимплантацию.
Если ни обструкция, ни рефлюкс не являются виновниками того, что мочеточник, вдруг оказывается, расширен, то диагностируют нерефлюксирующее необструктивное расширение, которое достаточно часто может проходить совершенно без медицинского вмешательства.
Но даже такая форма нарушения обязательно должна находиться под постоянным наблюдением врачей, чтобы исключить иные аномалии.
Рефлюксирующая и обструктивная дилатация является самой опасной формой, поскольку мочеточник чрезмерно увеличивается в размерах, что впоследствии приводит к полной его обструкции.
Причины дилатации
Дилатация мочеточника развивается вследствие нарушения оттока мочи из его нижних отделов или из самого мочевого пузыря.
Камень в мочеточнике
Самой главной и наиболее распространенной причиной расширения мочеточника является мочекаменное заболевание.
Достаточно часто обструкция вызывается именно присутствием нескольких камней или всего лишь одного, но имеющего достаточно большие размеры.
Отток мочи может быть нарушен и вследствие резкого сужения отдельных частей мочеточника. Это могут быть врожденные патологии, когда у новорожденного практически отсутствует просвет уретры.
Если правая почка занимает несвойственное природное месторасположение, а опускается немного ниже, то у мочеточника диагностируется перегиб, который и провоцирует его стриктуру.
Онкология
Различные опухолевые образования могут оказывать воздействие на мочеточник, сдавливая его со всех сторон, такое воздействие тоже провоцирует обструкцию мочеточника.
Воспалительный процесс, происходящий в самом мочеточнике или других органах мочевыделительной системы, провоцируют отечность слизистой, вследствие чего просвет резко сужается, а это способствует нарушению оттока мочевой жидкости.
Такое заболевание как уретроцеле также может стать явной причиной дилатации мочеточника, вследствие того, что в нижней части уретры формируется полость, а все вышележащие отделы мочеточника расширяются.
В стенках уретры могут наблюдаться полые образования, которые называются дивертикулами. В них может концентрироваться моча, которой свойственен застой.
С течением времени это приводит к образованию конкрементов, которые, в свою очередь, вызывают обструкцию.
Симптомы
Если мочевой пузырь и уретра не затронуты никакими патологическими изменениями, то расширение самого мочеточника практически всегда протекает в скрытой форме и никаких симптомов на первых этапах не проявлять.
Нарушения мочеиспускания
Но с течением времени, когда патология обширнее развивается, в любом случае начинают проявляться характерные признаки.
Двухфазное мочеиспускание является самым верным признаком, свидетельствующим о расширении мочеточника.
Первая порция мочевой жидкости выходит из мочевого пузыря, при этом он же мгновенно заполняется следующей порцией мочи, сконцентрированной до этого момента в расширенном мочеточнике.
Поэтому человек после опорожнения сразу же ощущает позыв к новому мочеиспусканию. Во второй раз количество мочи больше, она имеет неприятный, зловонный запах, а также мутный внешний вид.
Патология часто провоцирует сопутствующие заболевания, поэтому дилатации мочеточника свойственны также симптомы некоторых других заболеваний мочевыделительной системы, таких как хронический пиелонефрит, хроническая почечная недостаточность, уретерогидронефроз.
Симптомы патологии
Всем ним свойственны болевые ощущения в области поясницы.
В отдельных случаях при расширении мочеточника поднимается температура тела, проявляется рвотный рефлекс, также наблюдается гематурия в моче, иногда даже стойкая пиурия, особенно в тех случаях, когда идет сопутствующий воспалительный процесс.
Недержание мочи является тоже одним из симптомов такой патологии.
При двухстороннем расширении мочеточников наблюдается быстрые патологические изменения, приводящие к хронической почечной недостаточности, вследствие чего снижается аппетит, наступает стремительная потеря сил, наблюдается сильная жажда, изменения кожных покровов, диагностируется сильнейшая анемия и полиурия.
Врожденную патологию расширения мочеточника обнаруживают задолго до рождения самого малыша.
Через три недели после рождения ребенка направляют на комплексное урологическое обследование, чтобы установить точные причины и определить стадию развития патологии, после чего назначить эффективное лечение.
Урография
В остальных случаях такая патология диагностируется при обращении пациента с определенными жалобами.
В большинстве случаев подозревают инфицирование мочевыделительной системы, поскольку многие симптомы одинаковы.
Первоначально пациента направляют на ультразвуковое исследование, которое позволяет определить наличие камней в мочеточнике, воспалительных заболеваний.
Врач в ходе проведения ультразвукового исследования определяет места расположения внутренних органов, таким образом, обнаруживая возможное опущение почки и идущего вслед за ним перегиба мочеточника.
Обследование мочеточника
К вариантам перспективных инструментариев проведения урологических исследований относится также урография, предполагающая использование контрастного вещества.
В ходе урографии производятся снимки, отображающие движение этого рентгеноконтрастного компонента по мочевыделительным путям.
Такое исследование позволяет обнаружить, в каком месте имеется обструкция, где расположены конкременты, каковы их размеры. Врач может оценить размеры и патологические изменения дивертикул.
Возможные перегибы мочеточника, опущение почки также просматриваются на урографических снимках.
Проведение уретрографии позволяет тоже пронаблюдать за изменениями в организме.
Такой вид диагностического исследования также предполагает введение контрастного вещества, но только вводят его против движения мочи. Рентгеноконтрастное вещество является обязательным и при проведении цистографии.
Лабораторная диагностика
Абсолютно точная информация о соответствующих нарушениях может быть получена при проведении цистоскопии, когда в мочевой пузырь вводят небольшой датчик с установленной в нем видеокамерой, позволяя врачу наблюдать все изменения изнутри.
Точно также можно пронаблюдать и за изменениями уретры, проведя уретроскопию.
Нелишними являются лабораторные методы исследования, поскольку результаты анализа крови и мочи могут констатировать воспалительный процесс, а также мочекаменное заболевание.
При консервативном лечении проведение диагностических исследований раз в полгода считаются обязательными, чтобы иметь возможность отслеживать результативность лечения, при необходимости внести необходимые коррективы.
При обнаружении в ходе лабораторных и инструментальных диагностических исследований нарушений, связанных с расширением мочеточника, врач обязательно назначает соответствующее лечение.
К сожалению, только при наличии пузырно-зависимой формы возможно консервативное лечение, в остальных эпизодах показано только хирургическое вмешательство.
Операция сможет решить несколько задач: уменьшить диаметр мочеточника, укоротить его длину. Главной целью таких хирургических действий является восстановление пассажа мочевой жидкости.
Следует отметить, что при обнаружении расширения мочеточника у детей, принимают выжидательную тактику, в ходе которой внимательно отслеживают все изменения, происходящие в организме ребенка.
Такой тактики придерживаются в связи с тем, что в 70% патология может самостоятельно разрешиться. Чаще всего это происходит до двух лет вследствие дозревания внутренних органов, включая мочеточники и почки.
Оперативное вмешательство
Оперативное вмешательство проводят тогда, когда нет никаких признаков на самостоятельное разрешения проблемы, а патология оказывает отрицательное влияние на функционирование почек, что при длительном бездействии может вызвать почечную недостаточность.
При проведении операции врачи проводят реимплантацию мочеточника, а также антирефлюксную терапию.
В отдельных эпизодах, когда патология приняла самые тяжелые формы, проводят имплантацию мочеточника в кожу (формирование уретеростомы). Это позволяет восстановить нормальное функционирование почек.
Пластика
Также хирурги могут произвести реконструкцию мочеточника, которая предполагает поперечную резекцию для уменьшения длины или продольную для уменьшения диаметра. После резекции его ушивают.
В некоторых ситуациях имеет место даже кишечная пластика, когда из небольшой части кишечника формируют новый замещающий орган.
В ходе операции дивертикулы подлежат удалению только, когда они мешают нормальному процессу мочеиспускания.
Малоинвазивные технологии, в том числе и лапароскопические операции, к сожалению, в случае реимплантации мочеточника не проводятся. Врачи выполняют полостные операции, которые относятся к разряду сложных. Но в связи с тем, что такие операции проводятся часто, врачи выполняют их уже достаточно высокопрофессионально, благодаря чему послеоперационные осложнения возникают достаточно редко.
К сожалению, встречаются случаи, когда больной слишком поздно обращается за медицинской помощью, вследствие чего у него наблюдаются необратимые процессы в работе почек и других органов.
Таким пациентам показана только нефроуретерэктомия.
При своевременно начатом лечении и проведении оперативного вмешательства дальнейшие прогнозы положительные. А вот любое промедление может привести к неминуемой гибели почки.
Если через несколько месяцев после операции не развивается почечная недостаточность, то пациент может вернуться к прежнему способу жизни, нет ограничений даже для физической активности.
Именно поэтому врачи рекомендуют обращаться за помощью при возникновении самых первых симптомов.
promoipochki.ru
Виды камней в почках, и каких размеров достигают
Конкременты бывают 3-х видов, их подразделяют по химическому составу:
- оксалаты — образуются чаще других при закислении мочи, встречаются при употреблении большого количества мяса, копченостей, паштетов;
- ураты — формируются в кислой среде, плотные, трудно дробятся, напоминают фасолину;
- фосфаты — появляются в щелочной среде, встречаются у любителей молочного, сыра, круп, белого хлеба.
Размеры камней могут быть разными. Как уже упоминалось выше, от этого зависит течение болезни.
Кровоснабжение и иннервация
Кровоснабжение происходит от работы почечных артерий.
Верхние сегменты, такие как проксимальный отдел мочеточника, получают кровоснабжение в результате работы почечных артерий. Центральные части кровоснабжаются при помощи повздовшных артерий, мочепузырной и прямокишечной, если это мужские органы. А если это женский организм, то юкставезикальный отдел мочеточника кровоснабжается при участии маточной и вагинальной артерий. Сосуды в виде петли находятся в адвентициальной оболочке. В интрамуральный отдел мочеточника кровь поступает благодаря собственным мелким артериям. Параллельно артериальному кровоснабжению происходят венозный и лимфатический дренажи. Анастомизация артерий позволяет провести хирургические вмешательства в мочевую систему без нарушения кровоснабжения.
Иннервация
Иннервация — связь органа с ЦНС. Следуя нейроморфологии, два источника иннервации проходят по мочеточнику:
- Нервная связь почечной лоханки и чашечек. Обеспечивается ресурсами, находящимися выше, чем ветки почечного сплетения.
- Связь верхних отделов осуществляется интрамуральными нервными ганглиями. Они проходят через внутрипузырную и юкзикавезиальную части. Кровоснабжение мочеточника проходит около системы снабжения нервами.
Иннервация верхнего отдела осуществляется нервными волокнами от почечного сплетения, а также парасимпатическими ветвями, берущими свое начало от блуждающего нерва. Средние части снабжаются ветками поясничного отдела. В стенках органа есть α- и β-рецепторы, как и в других органах. Посему спазм при почечных коликах могут блокировать только препараты, которые купируют альфа-рецепторы. А препараты, которые блокируют бета-рецепторы, снимаю спазм только в 3% случаев.
Диагностика почечнокаменной болезни
Окончательный диагноз в «Бест Клиник» устанавливается в течение 2 -3-х дней, после чего врач составляет оптимальную программу лечения. На этапе обследования проводятся:
- общие клинические анализы крови и мочи;
- биохимическое исследование крови;
- бактериологический посев мочи;
- УЗИ почек для оценки морфологии образования;
- экскреторная урография — рентген-исследование с контрастом;
- КТ мочевыводящей системы — наиболее современный и точный метод, применяется когда УЗИ и урография не информативны.
Когда обнаружены камни в почках, что делать? Важно предпринять меры, которые предупредят развитие осложнений мочекаменной болезни. В рамках комплексного лечения показано удаление конкрементов.
3.Симптомы и диагностика
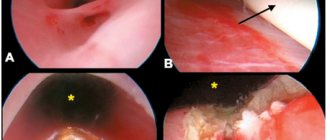
С учетом характера наиболее распространенных причин, говорить о каких-либо тонких нюансах субъективных ощущений в данном случае не приходится. Практически любые повреждения верхних мочевых путей и почек сопровождаются интенсивным болевым синдромом, а иногда и болевым шоком; в случае же политравмы или множественных проникающих ранений человек далеко не всегда находится в сознании, и счет здесь порой идет на минуты.
Наиболее информативный и закономерный объективный симптом инородного тела в почке или мочеточнике – это гематурия, т.е. присутствие той или иной концентрации крови в моче. Однако и этот признак не является патогномоничным (присущим исключительно данному состоянию и никогда не встречающимся при любых других). Как правило, все дифференциально-диагностические вопросы снимает обзорная рентген-урография, а уточняющую информацию может дать (если позволяет состояние пациента) экскреторная урография.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Методы лечения
Удаление камней из почек, из мочевого пузыря и мочеточника в «Бест Клиник» выполняется щадящими методами — контактной или дистанционной литотрипсией.
Контактная литотрипсия — это дробление камней в почках гольмиевым лазером, при этом эндоскоп через уретру вводится в мочевой пузырь, а при необходимости далее — в мочеточник и почки, т.е. имеется непосредственный контакт с конкрементом. Процедура в нашей клинике выполняется под контролем инновационного низкодозового рентгеновского аппарата С-дуга. Камень в мочевом пузыре у мужчин и женщин, как и в мочеточнике и почках, под действием лазера распадается, а частицы выходят с мочой. Манипуляция выполняется под общим ингаляционным наркозом.
Дистанционная литотрипсия — это лечение камней в мочеточнике, мочевом пузыре и почках под воздействием ультразвука, проходящего через неповрежденные ткани. Лечение камней в почках ультразвуком безболезненно. Иногда для полного удаления конкрементов требуется повторение манипуляции.
После эндоскопического удаления камней мочеточника в стационаре требуется находиться 2-4 дня. За это время происходит первичное восстановление мочевых путей.
Открытые операции по удалению камней мочеточника выполняются только в запущенных случаях, когда применение литотрипсии априори считается безрезультатным.
2.Причины
Следует сразу оговорить, что конкременты (камни), равно как и опухоли, не входят в понятие «инородное тело», хотя ни того, ни другого в мочеполовой системе желательно не заводить, а если уж они появились (изнутри, заметим) – то не запускать. Под инородным телом подразумевается предмет или субстанция, тем или иным образом внедрившаяся в организм извне. Однако почки и мочеточники, в отличие от уретры и даже мочевого пузыря, укрыты очень глубоко в висцеральном, внутреннем пространстве; они защищены несколькими слоями плотных (хотя и не твердых) тканей.
Соответственно, должно произойти что-то очень серьезное, чтобы какой-либо инородный объект очутился в почке или мочеточнике.
Действительно, основным «поставщиком» такого диагноза являются проникающие пулевые, осколочные, дробовые ранения (в зоне боевых действий, на охоте, в криминальных ситуациях), а также тяжелые аварии на производстве и транспорте. Однако с развитием малоинвазивных, щадящих медицинских технологий, прежде всего эндоскопических и лапароскопических, приходится упоминать и спорадические случаи ятрогенных, т.е. обусловленных самим медицинским вмешательством, повреждений – в том числе и внедрения инородных тел в верхние мочевыводящие пути. Такая вероятность, повторимся, чрезвычайно мала, но все же не равна нулю: никто не застрахован, например, от технического брака в виде внутренней трещины или каверны в материале эндоскопа, в креплении катетера-стента (искусственного протока) и т.п. Именно разрывы или «ускользания» катетеров в мочеточник сегодня иногда упоминаются как причина (не единственная, впрочем) вмешательств с целью удаления ятрогенных инородных тел. Некоторые авторы обращают внимание и на то, что такой стент, предназначенный для обеспечения беспрепятственного пассажа мочи, при слишком продолжительном пребывании в мочеточнике может засоряться отложениями солей, утрачивая проводимость, обрастая камнями и, таким образом, приобретая характер облитерирующего инородного тела – но не одномоментно, а постепенно.
Посетите нашу страницу Урология
Как лечат стриктуры (стенозы) мочеточника
Лечение в первую очередь направляется на восстановление оттока мочи. Способов для этого несколько, и они абсолютно разные. Выбор того или иного варианта зависит от результатов обследования, в каком состоянии органы, какой размер стриктуры.
Важно! Никакие методы народной медицины при стриктурах не действуют. Не занимайтесь самолечением, традиционная горячая грелка в данном случае противопоказана. От нее может развиться большее количество мочи, что приведет к большему болевому синдрому.
Кратно о возможных способах:
- Полная пластика – при самых тяжелых случаях. Это серьезная операция со сложным реабилитационным периодом, для нее есть обширнейший ряд противопоказаний.
- Бужирование – амбулаторная процедура, при которой сужение раздвигается с помощью бужа – гладкого металлического стержня. Процедура достаточно болезненная, дает кратковременный эффект, поэтому в современных больницах применяется крайне редко.
- Пластическое замещение – оперативное вмешательство для небольших стриктур длиной до 10-20 мм. При операции поврежденный участок иссекается и замещается тканями самого больного.
- Оптическая уретротомия – метод, при котором аномальный суженый участок рассекается с использованием цистоскопа. Годится для стриктур до 5 мм. В просвет уретера вживляется специальная пружина. При этом слизистая оболочка, постепенно регенерируясь, приобретает анатомически правильную форму.
Статья в тему: Профилактика возникновения геморроя
Опухоли почечной лоханки и мочеточника
Злокачественные опухоли почечной лоханки и мочеточника встречаются редко, составляя всего 4% злокачественных опухолей мочевых путей. Средний возраст больных 65 лет, мужчины болеют в 2—4 раза чаще, чем женщины.
Этиология и патогенез
Среди факторов риска рака почечной лоханки и мочеточника, как и рака мочевого пузыря, следует отметить курение и профессиональный контакт с некоторыми веществами (красителями, растворителями).
Кроме того, к факторам риска относят злоупотребление анальгетиками, балканскую эндемическую нефропатию и контакт с диоксидом тория — вышедшим из употребления рентгеноконтрастным средством Торотраст, применявшимся в прошлом для ретроградной пиелографии.
Рак почечной лоханки и мочеточника при злоупотреблении анальгетиками наблюдается обычно у молодых женщин и выявляется на поздних стадиях. Канцерогенами считают все компоненты комбинированных анальгетиков — парацетамол, аспирин, кофеин и фенацетин.
Патоморфология
Слизистая почечной лоханки и мочеточника похожа на слизистую мочевого пузыря и выстлана переходным эпителием. Как и при раке мочевого пузыря, большинство злокачественных опухолей верхних мочевых путей — 90% опухолей почечной лоханки и 97% опухолей мочеточника — представлено переходноклеточным раком.
Степени дифференцировки опухолей верхних мочевых путей такие же, как при раке мочевого пузыря. Примерно в 15—20% случаев опухоли верхних мочевых путей оказываются папилломами. У половины больных они одиночные, еще у половины — множественные. У большинства больных на момент постановки диагноза метастазов нет. При диссеминации обычно поражаются регионарные лимфоузлы, кости и легкие.
Примерно 10% злокачественных опухолей почечной лоханки представлены плоскоклеточным раком, в мочеточнике эта опухоль встречается гораздо реже. Плоскоклеточный рак обычно имеет вид узла на широком основании, характеризуется глубокой инвазией. В анамнезе обычно имеются указания на хронические инфекции мочевых путей или мочекаменную болезнь.
Крайне редко наблюдается аденокарцинома почечной лоханки и мочеточника. Как и для плоскоклеточного рака, для аденокарциномы характерна глубокая инвазия.
Мезенхимные опухоли почечной лоханки и мочеточника встречаются очень редко. К доброкачественным мезенхимным опухолям относятся фиброэпителиальный полип (наблюдается чаще всего), лейомиомаиге-мангиома. Фиброэпителиальные полипы выявляют, как правило, у молодых больных.
При рентгеноконтрастном исследовании полип имеет вид узкого, продолговатого дефекта наполнения. Самая частая злокачественная мезенхимная опухоль — лейомиосаркома. В почечную лоханку и мочеточник могут прорастать опухоли почки, яичников или шейки матки.
Метастазы в мочеточник наблюдаются очень редко и встречаются при раке желудка, предстательной железы, почки и молочной железы, а также при лимфомах.
Определение стадии и прогноз
Стадии рака почечной лоханки и мочеточника зависят от глубины инвазии стенки и сходны со стадиями рака мочевого пузыря.
Пятилетняя выживаемость больных зависит от стадии и степени дифференцировки опухоли: при высокодифференцированных опухолях ранних стадий она составляет 60—90%, при низкодифференцированных опухолях с глубокой инвазией или врастающих в забрюшинную клетчатку либо в почечную паренхиму — 0—33%.
Низкая выживаемость объясняется высокой частотой регионарных и отдаленных метастазов, при опухолях стадии В (Т2) они наблюдаются в 40% случаев, а при опухолях стадии D (T4) — уже в 75%.
Клиническая картина
У 70—90% больных отмечается макрогематурия, реже, у 8-50%, — боль в пояснице. Боль возникает при обструкции мочеточника сгустком крови или фрагментами опухоли, а также при обструкции верхних мочевых путей самой опухолью или сдавлении их извне метастазами в регионарные лимфоузлы. У 5—10% больных наблюдаются симптомы раздражения мочевого пузыря.
Общие симптомы — потеря аппетита, похудание и слабость – встречаются редко, как правило, при диссеминации. У 10—20% больных пальпируется объемное образование в боковых отделах живота — увеличенная вследствие гидронефроза почка или крупная опухоль. Пальпация может быть болезненной.
Изредка при диссеминации пальпируются увеличенные печень, надключичные или паховые лимфоузлы.
Лабораторные исследования
В общем анализе мочи отмечается гематурия. Она может быть преходящей, и тогда ее удается выявить только при многократных исследованиях. При вторичной инфекции мочевых путей возникают лейкоцитурия и бактериурия. У небольшой доли больных наблюдается изменение биохимических показателей функции печени.
Как и при раке мочевого пузыря, в диагностике опухолей верхних мочевых путей применяют цитологическое исследование мочевого осадка. Кроме того, можно выполнить цитологическое исследование мочи, полученной при катетеризации мочеточника, или мазка, полученного с помощью щеточки, введенной через катетер с открытым кончиком.
Чувствительность цитологического исследования зависит от степени дифференцировки опухоли: при высокодифференцированных опухолях она составляет 20—30%, при низкодифференцированных — 60%. При исследовании смывов или мазков чувствительность метода выше.
Насколько информативны при опухолях верхних мочевых путей новые исследования, например качественная проба на комплементоподобный белок, пока не известно.
Лучевая диагностика
Патологию обычно выявляет экскреторная урография. На рентгенограммах виден дефект наполнения почечной лоханки или мочеточника, гидронефроз, могут не контрастироваться верхние мочевые пути на стороне поражения.
Опухоли верхних мочевых путей следует дифференцировать с рентгенонегативными камнями, сгустками крови, отторгнувшимися почечными сосочками, а также с пиелоуретерокистозом, грибковыми инфекциями и туберкулезом. Результаты экскреторной урографии часто оказываются сомнительными. В этом случае проводят ретроградную пиелографию.
Она позволяет получить более четкое изображение верхних мочевых путей и одновременно взять материал для цитологического исследования. Рентгеноконтрастное средство вводят через мочеточниковый катетер с оливообразным кончиком. На рентгенограммах выявляют дефект наполнения в почечной лоханке или мочеточнике.
Мочеточник дистальнее опухоли часто расширен (симптом опрокинутого бокала). При рентгенонегативных камнях мочеточника его дистальный отдел, напротив, сужен. Мочеточниковый катетер может скручиваться спиралью дистально от опухоли мочеточника (симптом Бергмана). При опухолях почечной лоханки информативны УЗИ, КТ и МРТ.
Однако эти исследования обычно не позволяют диагностировать опухоли мочеточника, выявляя только гидронефроз. Преимущество УЗИ, КТ и МРТ заключается в том, что они позволяют отличить опухоль и сгусток крови от рентгенонегативного камня. Кроме того, при КТ и МРТ можно диагностировать метастазы в регионарные лимфоузлы и во внутренние органы.
Уретеропиелоскопия и нефроскопия
Для осмотра верхних мочевых путей используют жесткие или гибкие эндоскопы. Их вводят через мочеиспускательный канал (уретеропиелоскопия) или после пункции чашечно-лоханочной системы (нефроскопия). Уретеропиелоскоп похож на нефроскоп, но имеет меньший диаметр.
При подозрении на злокачественную опухоль уретеропиелоскопия предпочтительнее, поскольку при нефроскопии теоретически существует риск диссеминации опухолевых клеток по ходу пункционного канала.
Уретеропиелоскопия показана для уточнения диагноза при наличии дефекта наполнения верхних мочевых путей, при выявлении опухолевых клеток при цитологическом исследовании или односторонней макрогематурии в отсутствие дефекта наполнения. Кроме того, уретеропиелоскопию используют при наблюдении за больными после органосохраняющих операций по поводу рака почечной лоханки или мочеточника.
Уретеропиелоскопия позволяет не только увидеть опухоль, но и выполнить биопсию и разнообразные эндоскопические вмешательства, например электрорезекцию, электрокоагуляцию или лазерную коагуляцию опухоли. По чувствительности при опухолях почечной лоханки и мочеточника эндоскопические методы превосходят традиционные.
Направления дальнейших исследований
Злокачественные опухоли мочевых путей характеризуются разной частотой рецидивов и метастазов. Изучение механизмов опухолевой трансформации позволит индивидуально планировать лечение.
Возможно, при оценке прогноза будут использоваться такие показатели, как скорость пролиферации опухолевых клеток или экспрессия определенных антигенов. Совершенствование методов лучевой диагностики и иммуносцинтиграфии позволит точнее устанавливать стадию заболевания и выбирать лечение.
Какое место займут адъювантная и неоадъювантная химиотерапия в лечении опухолей мочевых путей, станет известно после завершения крупных клинических испытаний.
Необходимо создание новых противоопухолевых средств для лечения больных с диссеминированными опухолями, так как имеющиеся препараты не всегда эффективны. Изучение механизмов резистентности к противоопухолевым средствам позволит повысить эффективность лечения.
Источник: https://UrologyPro.ru/stati-po-teme/123-opukhol-rak-pochki/258-opukholi-pochechnoj-lokhanki-i-mochetochnika
Этиология и патогенез
Этиологические факторы: контакт с анилиновыми красителями, прием анальгетиков, содержащих фенацетин, балканская эндемическая нефропатия (Румыния, Болгария и бывшая Югославия), курение.
Среди факторов, способствующих возникновению опухоли верхних мочевых путей, отмечают перенесенную цистэктомию, а также БЦЖ-терапию (бацилла Кальметта–Герена), проводившуюся в связи с рецидивирующей карциномой in situ мочевого пузыря.
Метастазирование рака лоханки и мочеточника происходит не только гематогенным и лимфогенным путем, но и субэпителиально. Проявление этого пути метастазирования — возникновение метастазов в мочеточнике и мочевом пузыре. Наличие метастазов может быть обусловлено также заносом опухолевых клеток с током мочи — нисходящий путь метастазирования.
К этиологии эпителиальных новообразований почечной лоханки и мочеточника относится все то, что уже известно о причинах опухолей мочевого пузыря. Профессиональные опухоли лоханки (главным образом у рабочих анилинокрасочного производства) встречаются значительно реже, чем профессиональные опухоли мочевого пузыря.
Несомненно, что независимо от вида содержащихся в моче канцерогенных агентов важную роль в генезе и профессиональных, и так называемых спонтанных опухолей лоханки играет застой мочи.
Именно поэтому в лоханке, где срок пребывания мочи исчисляется секундами, опухоли возникают значительно реже, чем в мочевом пузыре, в котором моча находится часами, а в мочеточнике, который вообще не является резервуаром для мочи, первичные опухоли развиваются еще реже.
В Болгарии и Югославии, где опухоли лоханки и мочеточника встречаются очень часто (¾ всех случаев опухоли почки), их возникновение связывают с «балканской нефропатией», эндемические очаги которой имеются в этих странах.
Особенностями патогенеза опухолей лоханки и мочеточника являются, во-первых, тенденция папиллярной опухоли из уротелия к озлокачествлению (папиллома неуклонно превращается в рак); во-вторых, склонность к распространению по мочевому тракту, причем только в одном направлении: сверху вниз, по ходу тока мочи и сократительной деятельности мочевых путей.
Никогда эпителиальные опухоли мочевых путей не распространяются в обратном направлении: от мочевого пузыря к лоханке. Эта особенность имеет важное практическое значение при распознавании и оперативном лечении опухолей мочевого тракта.
Строение мочеточника
Мочеточник начинается от суженного участка почечной лоханки, куда стекает образованная в почке моча. Выводной его конец заканчивается в стенке мочевого пузыря. В этом месте слизистая образует складку, препятствующую обратному току мочи. Складка работает как клапан, так как благодаря содержащимся в ней мышечным волокнам может активно закрываться.
Внешне мочеточник имеет вид тонкой трубки, которая имеет наружную оболочку из соединительной ткани, средний мышечный слой, волокна которого переплетаются в разных направлениях, и внутреннюю слизистую оболочку, которая образует продольные складки по всей длине мочеточника.
Часть мочеточника расположена в брюшной полости, а часть – в полости малого таза. По всей длине его отрезки сужения чередуются с расширениями. В среднем поперечник этого органа в брюшной полости составляет от 8 до 15 мм, в малом тазу – до 6 мм. Значительная эластичность позволяет расширяться мочеточнику при затруднении оттока мочи до 8 см, например, если в мочеточнике камни. Самое узкое место – выход из почечной лоханки, и это биологически целесообразно.
Анатомия мочеточника: строение, функции и возможные болезни
Мочеточник – это парный орган мочевыделительной системы, представленный небольшими протоками длиной до 30 см. Основная функция заключается в отведении мочи из чашечно-лоханочной системы (ЧЛС) почки в мочевик. Удаление жидкости происходит за счет волнообразных сокращений мышечной прослойки мочевыделительных путей. С периодичностью в 20 секунд из почки в пузырь поступает порция урины.
Расположение мочеточников
Мочеточник – мочевыводящий проток диаметром до 7 мм и длиной не более 30 см. Предназначен для перегонки мочи из почечной лоханки в мочевой пузырь. Из этого нетрудно заключить, сколько в организме мочеточников – их два.
В каждом из мочеточников выделяют 3 отдела.
Верхний отдел располагается позади живота в забрюшинном пространстве. Он берет начало за 12-перстной кишкой и примыкает к мышцам в поясничной зоне. Второй отдел проходит рядом с ободочной кишкой.
Концевые отделы – наиболее удаленные от почек. Они находятся в толще мочевика. Их протяженность составляет не более 2 см. В зависимости от последовательности и расположения отделов, урологи различают в мочевике на три зоны – верхнюю, среднюю и нижнюю.
Условное обозначение отделов мочевыводящих протоков используется врачами при планировании и проведении диагностических манипуляций с использованием инструментов – катетеров, эндоскопа.
Строение
Анатомия мочеточника зависит от возраста и пола. Он имеет 3 физиологических сужения:
- в зоне выхода из почечной лоханки;
- в месте соединения тазовой и брюшинной части мочеточника;
- в месте соединения с пузырем.
Суженные сегменты создают давление при сжатии мышц, необходимое для проталкивания урины вниз по каналу. В зоне его соединения с мочевиком располагается устье. Оно играет роль клапана, препятствующего обратному току мочи.
Протоки имеют следующие отделы:
- брюшной;
- тазовый;
- дистальный (интрамуральный).
Интрамуральный отдел пронизывает мочевик и открывается в нем щелевидным отверстием.
Стенки мочеточника состоят из нескольких слоев:
- Соединительная оболочка – внешний слой, который не покрыт эпителием. Состоит из нервных пучков, соединительной ткани с клетками коллагена и волокнистых структур.
- Слой мышц – средняя оболочка, состоящая из мышечных волокон. Они проходят в разных направлениях направлениях, обеспечивая волнообразное сокращение протоков. Клетки мышц (миоциты) соединены множеством перемычек из соединительной ткани.
- Слизистая – внутренняя оболочка, которая представлена переходным эпителием и коллагеновыми волокнами. Имеет рельеф в виде продольных складок. Они обеспечивают быстрое растяжение трубок в момент сокращения мышц и прохождения порции урины в мочевик. Мышечные волокна прорастают в слизистую прослойку. Они закрывают просвет мочевой трубки в момент обратного тока жидкости.
Мочеточник – многослойный орган, способный к моментальному сокращению и расширению. Благодаря такой структуре он эффективно справляется с основной своей функцией – перегонкой мочи.
Функции в организме человека
Мочевые протоки выполняют функцию транспортировки урины от чашечно-лоханочной системы почек к мочевику. Парный орган обладает моторной функцией. Его средняя оболочка – гладкомышечная прослойка – стимулирует волнообразное сокращение канала. Перистальтика обеспечивается пейсмекером (водитель ритма), который находится в лоханочной зоне протока.
Частота ритма, цикличность сокращений зависят от нескольких факторов:
- объем выделенной почками урины;
- физическая активность человека;
- наличие патологий;
- расположение тела;
- корректность работы нервной системы.
Позыв к сокращению стенок возникает при накоплении в мышечной прослойке достаточного количества кальция.
Перистальтика
Мочеточники работают так же, как и кишечник. Продвижение жидкости внутри протоков обеспечивается перистальтикой. Водитель ритма заставляет мышцы сокращаться при скоплении в лоханке почки достаточного количества мочи. Все отделы органа обладают автономией и сокращаются вне зависимости от перистальтической активности других частей протока.
Механизм ритмичных сокращений:
- накопление урины в лоханке сопровождается растяжением лоханочно-мочеточниковой области, что становится импульсом к спастическому сокращению стенки;
- нервный импульс достигает всех отделов мочевого канала, что обеспечивает его волнообразное сокращение;
- циркуляторные мышцы протоков гонят жидкость к пузырю;
- в момент попадания урины в мочевик волнообразные сокращения прекращаются.
Перистальтическая волна в мочеточнике создается с периодичностью в 15-20 секунд. Своевременное опорожнение лоханок обеспечивает корректную работу почек.
Кровоснабжение
Сосудистая сеть находится во внешнем слое по всей протяженности мочеточника. Она проникает в подлежащие слои мочеточника капиллярами – артериолами и венулами. Артериальные сосуды отходят от:
- почечной артерии;
- артериальной сети из яичковой зоны у мужчин и яичниковой – у женщин.
Среднюю часть протоков питают аорта брюшины, подвздошная артерия. К дистальной части подходят сосуды подвздошной артерии – мочевой, пупочной и прямокишечной веток.
Отток крови обеспечивается одноименными венозными сосудами, которые располагаются вдоль питающих артерий. Из верхнего отдела мочеточников насыщенная углекислым газом кровь впадает в сеть яичковой/яичниковой венозной сети, а из нижнего – в подвздошную вену.
Размеры
Длина мочеточника у взрослого составляет 27-34 см. Протяженность мочевыделительных путей зависит от:
- возраста;
- пола;
- расположения почки;
- пороков мочевой системы.
В норме протяженность мочеточника у женщин меньше на 2-2.5 см. Правая почка распологается ниже левой, поэтому и протяженность канала меньше на 0.8-1 см. Ширина протоков в разных отделах мочеточника различная – 0.2-0.7 см. Самые узкие участки локализуются в:
- зоне соединения тазового и брюшного отделов;
- устье почечной лоханки;
- месте состыковки мочеточника с пузырем.
Диаметр мочеточника у женщин и мужчин равен 0.7-0.8 см. Величина внутреннего просвета в зоне брюшной стенки равна 0.8-1.5 см. В тазу канал суживается до 0.6 см.
Стенки мочевыделительных путей обладают высокой эластичностью. В момент повышения давления в ЧЛС почки он способен расшириться до 7-8 см.
Характерные особенности мочеточников
Топографическая анатомия мочевых протоков зависит от возраста и пола. В большей степени отличия связаны с особенностями строения репродуктивной системы.
У женщин
различия в анатомии мочевыделительных каналов касаются преимущественно тазового отдела. в остальном парные протоки сформированы точно так же, как и мужчин. у женщин они короче на 25 мм.
внутри малого таза мочевыводящие трубки огибают половые органы. верхняя часть располагается вдоль половых желез. недалеко от влагалища за маткой протоки впадают в мочевик. в зоне стыковки органов формируется мышечный сфинктер.
у мужчин
мочеточники у мужчин находятся в районе прямой кишки и достигают семявыводящих путей. мимо семенных пузырьков они проходят к мочевику.
он находится у мужчин в малом тазу рядом с семенными пузырьками. пузырьки отделяют мочевик от кишечника. мочеточники соединяются с мочевиком под небольшим углом.
его нижняя часть соединена с простатой, а верхняя остается свободной и соседствует с кишечной петлей.
у детей
особенности строения мочевых каналов у детей зависят от возраста. у новорожденных длина мочеточников не превышает 7 см. в возрасте 4 лет она уже вдвое больше. к пубертатному периоду длина внутрипузырной части протока составляет 1-1.3 см.
активное формирование органов мочевыделительной системы продолжается в течение 1 года жизни. из-за недоразвитости лоханки и других анатомических структур, трубки проникают в пузырь под прямым углом.
мышечная прослойка мочеточников развита плохо, поэтому у детей в первые годы жизни нередко обнаруживаются патологии мочевой системы.
патологии мочеточников
Неправильное развитие мочеточника, воспаление и травмы соседних анатомических структур ведут к нарушению пассажа мочи. Дисфункция мочевыводящих каналов негативно влияет на работу почек, мочевика.
Пороки развития
К врожденным болезням мочевых путей относятся:
- атрезия – заращение естественных отверстий, полное или частичное отсутствие сфинктеров или самих каналов;
- эктопия – аномальное сращение мочеточника со стенкой кишечника, семенными пузырьками;
- мегауретер – патологическое расширение по всей длине.
Большинство врожденных патологий выявляется в первые годы жизни. Нарушение оттока мочи ведет к снижению работоспособности почек.
Заболевания
К приобретенным болезням мочевых путей относятся:
- пузырно-мочеточниковый рефлюкс – заброс урины из мочевика обратно в мочеточник и почки;
- уретероцеле – патологическое сужение устья, сопровождающееся выпячиванием стенки внутрипузырного отдела;
- обструкция камнями – непроходимость, вызванная закупоркой почечными конкрементами.
Во всех случаях наблюдается застой мочи, который опасен дисфункцией почек и отравлением организма продуктами метаболизма.
Травмы
Травма мочеточника сопровождаются нарушением целостности стенок протоков. Закрытые повреждения встречаются нечасто. Они возникают при прохождении по каналу конкрементов. Поэтому болезнь чаще бывает у людей, страдающих нефро- или уролитиазом. Острые камни травмируют слизистую, провоцируя отеки, нарушение оттока мочи.
В 80% случаев травма мочеточника связана с огнестрельным или ножевым ранением. В зависимости от локализации, травмы бывают лево-, право- и двухсторонними. По тяжести повреждений выделяют неполный и полный разрывы мочевых путей.
Травматическое повреждение мочеточников опасно выделением урины в окружающие ткани, нагноением.
Новообразования
Опухоли мочеточника – первичные и вторичные образования в протоках. В зависимости от строения выделяют следующие виды патологий:
- нейрофиброма;
- лейомиома;
- липома;
- папиллярная аденокарцинома;
- рабдомиосаркома.
В 76% случаев опухоли состоят из уротелиального эпителия. Вероятность новообразований увеличивается при дивертикулах (мешковидные выпячивания) в мочеточнике.
Методы диагностики проблем
Для выявления болезней мочеточника используются разные лабораторные и инструментальные методы:
- цистоскопия;
- катетеризация мочеточника;
- общий анализ крови;
- уретероскопия;
- обзорная урограмма;
- КТ забрюшинной области;
- УЗИ почек и мочеточника;
- урокимография.
При подозрении опухолевых патологий проводится цитологическое исследование урины. В случае нарушения тока мочи рекомендована экскреторная урография с заполнением мочеточника рентгеноконтрастным раствором.
Симптомы и последствия нарушения функций
Нарушение транспортной функции мочеточника ведет к накоплению в организме мочи, расширению ЧЛС почек. На патологию указывают:
- боль в нижней части спины;
- примеси крови в урине;
- почечные колики;
- затрудненное мочеиспускание;
- повышение температуры тела;
- частые позывы в туалет;
- признаки интоксикации.
Наиболее грозным осложнением является вялотекущая почечная недостаточность – необратимое нарушение работы почек. Болезнь ведет к угасанию функций органов и гибели человека.
К вероятным последствиям дисфункции мочевыводящих путей относятся:
- забрюшинная флегмона;
- острая задержка мочи;
- гидронефроз;
- перитонит;
- мочеточниково-вагинальные свищи;
- хронический пиелонефрит;
- урогематома;
- уросепсис;
- камнеобразование в почках.
Своевременная диагностика и терапия болезней мочеточников предотвращает опасные осложнения. Поэтому при нарушении мочеотделения, болях в проекции почек, примесях в моче надо сразу обратиться к урологу.
Источник: https://simptom.info/urologiya/mochetochnik-eto
Кровоснабжение
Сосудистая сеть находится во внешнем слое по всей протяженности мочеточника. Она проникает в подлежащие слои мочеточника капиллярами – артериолами и венулами. Артериальные сосуды отходят от:
- почечной артерии;
- артериальной сети из яичковой зоны у мужчин и яичниковой – у женщин.
Среднюю часть протоков питают аорта брюшины, подвздошная артерия. К дистальной части подходят сосуды подвздошной артерии – мочевой, пупочной и прямокишечной веток.
Отток крови обеспечивается одноименными венозными сосудами, которые располагаются вдоль питающих артерий. Из верхнего отдела мочеточников насыщенная углекислым газом кровь впадает в сеть яичковой/яичниковой венозной сети, а из нижнего – в подвздошную вену.
Профилактика стенозов
Сужения не возникают в большинстве случаев чрезвычайно быстро. При травме явлению предшествуют обширные забрюшинные гематомы, которые следует своевременно дренировать. Благодаря профессиональным действиям врачей в данном случае стеноз не разовьется, не будет осложнений.
Обратите внимание! Основная профилактика стриктур мочеточника – в своевременном и правильном лечении всех травм в области поясницы. Квалифицированная консультация уролога при ударах в поясницу обязательна, не нужно ее пренебрегать!
Что делать спортсменам, у которых именно такие тупые травмы можно считать профессиональным явлением? Зимние виды спорта – травмоопасны. Во многих спортивных дисциплинах разработаны специальные щитки, смягчающие удары при столкновениях и ударах.
Прогноз заболевания положительный, если больной соблюдает все предписания при послеоперационной реабилитации. Пациент не должен считать, что стриктура мочеточников возникает единожды. Все зависит в большинстве случаев от самого человека, какой образ жизни у него, как он относится к собственной безопасности. Берегите себя!
Характерные особенности мочеточников
Топографическая анатомия мочевых протоков зависит от возраста и пола. В большей степени отличия связаны с особенностями строения репродуктивной системы.
У женщин
Различия в анатомии мочевыделительных каналов касаются преимущественно тазового отдела. В остальном парные протоки сформированы точно так же, как и мужчин. У женщин они короче на 25 мм.
Внутри малого таза мочевыводящие трубки огибают половые органы. Верхняя часть располагается вдоль половых желез. Недалеко от влагалища за маткой протоки впадают в мочевик. В зоне стыковки органов формируется мышечный сфинктер.
У мужчин
Мочеточники у мужчин находятся в районе прямой кишки и достигают семявыводящих путей. Мимо семенных пузырьков они проходят к мочевику. Он находится у мужчин в малом тазу рядом с семенными пузырьками. Пузырьки отделяют мочевик от кишечника. Мочеточники соединяются с мочевиком под небольшим углом. Его нижняя часть соединена с простатой, а верхняя остается свободной и соседствует с кишечной петлей.
У детей
Особенности строения мочевых каналов у детей зависят от возраста. У новорожденных длина мочеточников не превышает 7 см. В возрасте 4 лет она уже вдвое больше. К пубертатному периоду длина внутрипузырной части протока составляет 1-1.3 см.
Активное формирование органов мочевыделительной системы продолжается в течение 1 года жизни. Из-за недоразвитости лоханки и других анатомических структур, трубки проникают в пузырь под прямым углом.
Мышечная прослойка мочеточников развита плохо, поэтому у детей в первые годы жизни нередко обнаруживаются патологии мочевой системы.
Причины стриктуры мочеточника
Стеноз мочеиспускательного канала бывает:
- врожденный и приобретенный;
- одиночный и многочисленный;
- односторонний и двухсторонний;
- истинный и ложный.
Обратите внимание! Когда патологические изменения затрагивают стенку мочеточника – это и будет стриктура истинная. Под ложной же понимают сужения, которые возникают из-за компрессии извне – сдавливания стенок различными опухолями.
Аномальное сужение мочеточника
Статья в тему: Когда стоит довериться мази Постеризан?
Врожденное замещение слизистой на рубцовую ткань происходит из-за присутствующих наследственных аномалий. Приобретенные сужения имеют различные причины в зависимости от места их расположения, чаще всего это:
- Травмы внутренние – от камней, образующихся в почках. Возникает воспалительный процесс при повреждении камнем слизистой и образуется соединительная ткань.
- Травмы внешние – от тупых ударов в область поясницы. Стриктура мочеточника в данном случае возникнет из-за забрюшинной гематомы.
- Ножевые, огнестрельные ранения также могут привести к сужениям, но эти случаи крайне редкие.
- Повреждение медицинским инструментом при исследовании или оперативном вмешательстве.
- Радиационное поражение, лучевая терапия, пролежни.
- Воспаления мочеточника, туберкулез, бруцеллез.
Если ни одна из причин не подходит под объяснение развития аномалии, можно говорить о наследственных факторах в ее возникновении.
Обратите внимание! Заболеванием чаще страдают мужчины, так как они в большей мере подвержены разным видам травматизма в спорте, быту и производстве.
Гидронефроз у ребенка
Чаще всего одно- или двухстронний гдронефроз воникает у новорожденных и маленьких детей. Иногда признаки гидронефроза обнаруживаются у ребенка еще до рождения во время ультразвукового обследования матери при беременности. Хирургия, выполняемая, когда ребенок находится в матке или вскоре после рождения, может иметь хорошие результаты в улучшении функции почек.
Иногда единственным симптомом гидронефроза у детей является более высокое, чем обычно, количество инфекций мочевых путей. Важно обратить внимание на общие проблемы с мочеиспусканием у ребенка. Инфекция мочевыводящих путей у новорожденного ребенка может свидетельствовать о закупорке в почках и мочевыводящих путях. Дети более старшего возраста с частыми повторными инфекциями мочевых путей (циститы, пиелонефриты), также должен быть обследованы на гидронефроз.
Причины гидронефроза почек
Гидронефроз обычно вызван другим основным заболеванием или фактором риска.
Причины гидронефроза включают, но не ограничиваются следующими заболеваниями или факторами риска:
- почечный камень;
- врожденная блокировка (дефект мочевыводящих путей, который присутствует при рождении);
- сгусток крови, слизи, гноя;
- шрамы тканей мочевыводящих путей (от травмы или предшествующей операции);
- опухоль или рак (например таких органов, как: мочевой пузырь, шейка матки, толстая кишка или простата);
- увеличенная простата у мужчин (неопухолевая);
- беременность у женщин;
- инфекция мочевых путей (или другие заболевания, вызывающие воспаление мочевых путей).