ПИЕЛОГРАФИЯ
(греч, pyelos корыто, чан + grapho писать, изображать) — рентгенологическое исследование почки после заполнения чашечно-лоханочной системы контрастным веществом.
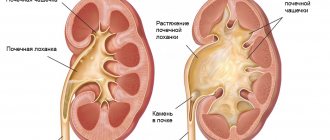
Рис. 1. Ретроградная правосторонняя пиелограмма в норме: 1 — чашечки, 2— лоханка, 3 — мочеточник.
В зависимости от пути введения контрастного вещества различают ретроградную (или восходящую) и антеградную П. В случае контрастирования только мочеточника говорят о ретроградной уретерографии. При ретроградной П. контрастное вещество вводят в лоханку или мочеточник, при антеградной П.— непосредственно в чашечно-лоханочную систему путем чрескожной пункции или по пиелонефростоме. Ретроградная П. предложена в 1906 г. Фелькером (F . Voelcker) и А. Лихтенбергом. В ряде случаев вместо жидкого контрастного вещества в чашечно — лоханочную систему вводят газ, напр, кислород или углекислый газ (пневмопиелография), используют также двойное контрастирование, основанное на одновременном применении жидких контрастных веществ и газа. Так, по методу, предложенному в 1954 г. Клами (Р. Klami), вводят смесь жидкого контрастного вещества с 3% р-ром перекиси водорода, которая, вступая в мочевых путях в соприкосновение с гнойным экссудатом, разлагается на воду и кислород. С помощью серии последовательно произведенных снимков (серийная П.) можно получить ориентировочные сведения о моторной функции мочевых путей, если противопоказана экскреторная урография (см.). П. дает представление об анатомо-морфол. особенностях собирательной системы почек, а при одновременном контрастировании почек и мочеточника (ретроградная пиелоуретерография) — о верхних мочевых путях в целом. С помощью П. определяют форму, величину, положение лоханки и чашечек, их количество, взаиморасположение (рис. 1), наличие или отсутствие патол, изменений. При этом могут быть выявлены даже незначительные деструктивные процессы в почечных сосочках и чашечках.
Цель
- Выявить причину обструкции верхних мочевых путей — стриктуру, камень, сгусток крови, опухоль.
- Подтвердить диагноз гидронефроза, поставленный на основании результатов экскреторной урографии или УЗИ, и облегчить установление нефростомического дренажа.
- Оценить функциональное состояние верхних мочевых путей после выполнения хирургических вмешательств на мочеточнике и операций по отведению мочи.
- Оценить резервные возможности почки перед предстоящим оперативным вмешательством.
Подготовка
- Пациенту объясняют, что антеградная пиелография представляет собой рентгенологическое исследование почки.
- Пациент должен воздерживаться от приема пищи и жидкости в течение 6-8 ч перед исследованием.
- Следует предупредить пациента, что до и после исследования ему, возможно, назначат антибактериальную терапию.
- Пациенту сообщают, кто и где будет выполнять исследование.
- Следует объяснить пациенту, что перед тем как пунктировать чашечно-лоханочную систему почки, ему дадут седативные препараты и выполнят местную анестезию, что мочу, откачиваемую при пункции, подвергнут исследованию, а с целью дренирования верхних мочевых путей в почке, возможно, оставят нефростомическую трубку.
- Во время введения местного анестетика и контрастного вещества пациент может испытывать незначительный дискомфорт. Кроме того, на фоне введения контрастного препарата могут отмечаться преходящее ощущение жжения или приливы крови к лицу.
- Пациента предупреждают, что в процессе исследования (при выполнении снимков) он будет слышать громкие щелкающие звуки.
- Следует выяснить, нет ли у пациента аллергии к рентгеноконтрастным веществам, йоду и продуктам с богатым содержанием йода (например, моллюски). Все случаи аллергической реакции должны быть отражены в истории болезни. Следует также выяснить, нет ли у пациента заболеваний, сопровождающихся повышенной кровоточивостью.
- Необходимо проследить за тем, чтобы пациент или его родные дали письменное согласие на исследование.
- Перед проведением манипуляции пациенту назначают седативные препараты и проверяют, все ли анализы крови (включая оценку функции почек) были выполнены.
Что это?
Пиелография – это вид рентгенологического обследования, цель которого – выяснение состояния почечных канальцев и лоханок. Суть исследования в том, что пациенту вводится рентгеноконтрастное вещество, которое постепенно заполняет почечные структуры. Это происходит довольно быстро, после чего делают один или несколько рентгеновских снимков поясничной области и малого таза.
Необходимость контрастного вещества обусловлена тем, что почки, как и большинство мягких тканей, на рентгеновском снимке видны довольно плохо. А их отдельные структуры без контраста неразличимы, поскольку обладают приблизительно одинаковой рентгеновской плотностью.
На снимке будут видны:
- Аномалии строения почечных канальцев, лоханок и мочеточников.
- Разрывы указанных структур.
- Камни и инородные тела.
- Сужения, перегибы, спайки в мочевых путях.
Процедура и последующий уход
- Пациента укладывают на рентгеновский стол на живот. Кожу в области предполагаемой пункции обрабатывают антисептическим раствором. Выполняют местную анестезию.
- Для определения анатомических ориентиров изучают ранее выполненные рентгеновские снимки или зафиксированные на пленке результаты УЗИ почки. (Это имеет значение лишь в том случае, если почка находится в обычном месте. В противном случае угол проведения иглы корригируют во время выполнения чрескожной пункции.)
- Под контролем рентгеноскопии или ультрасонографии пункционную иглу проводят ниже XII ребра на уровне поперечного отростка II поясничного позвонка. Выделение по игле мочи подтверждает ее нахождение в расширенной чашечно-лоханочной системе (у взрослых пациентов иглу приходится проводить вглубь в среднем на 7-8 см).
- Во избежание смещения иглы во время исследования к ней подсоединяют гибкую трубку. Для измерения внутрилоханочного давления трубку соединяют с манометром. При необходимости берут пробу мочи.
- Для профилактики перерастяжения чашечно-лоханочной системы из нее эвакуируют объем мочи, равный количеству контрастного вещества, которое планируется ввести.
- Контрастное вещество вводят под контролем рентгеноскопии. Выполняют снимки в заднепередней, полубоковой и переднезадней проекциях. Для определения локализации и степени обструкции мочеточника осуществляют рентгеноскопический контроль за продвижением контрастного вещества.
- При повышении внутрилоханочного давления, расширении верхних мочевых путей, а также внутрипочечном рефлюксе, когда необходимо дренирование чашечно-лоханочной системы, в почку устанавливают нефростомическую трубку. При отсутствии необходимости дренирования катетер удаляют, на место пункции накладывают стерильную повязку.
- В течение 24 ч (каждые 15 мин в течение первого часа, каждые 30 мин в течение второго часа, затем каждые 2 ч) контролируют жизненно важные показатели.
- С такой же периодичностью проверяют состояние повязки, это необходимо для своевременной диагностики кровотечения, гематомы или мочевого затека. При кровотечении накладывают давящую повязку. При формировании гематомы в месте пункции назначают согревающие компрессы. Если в течение 8 ч после проведения исследования продолжается истечение мочи из пункционного канала или отсутствует самостоятельное мочеиспускание, необходимо уведомить врача.
- В течение 24 ч контролируют прием жидкости и диурез. Каждую порцию мочи исследуют на макрогематурию. Если гематурия не прекращается после третьего мочеиспускания, уведомляют врача.
- Особое внимание необходимо обращать на появление признаков мочевого сепсиса или заброса контрастного вещества в системный кровоток (озноб, лихорадка, частый пульс, учащенное дыхание, артериальная гипотензия).
Предостережение.
Следует внимательно отнестись к признакам возможного повреждения других органов, в частности боли в животе или боку, пневмотораксу, о котором свидетельствуют внезапное появление боли в грудной клетке при дыхании, одышка, уменьшение голосового дрожания на стороне поражения и тахикардия.
- При установке нефростомической трубки необходимо следить за ее проходимостью и адекватностью дренирования верхних мочевых путей. Для промывания трубки используют 5~7 миллилитров стерильного физиологического раствора.
- После проведения исследования назначают антибактериальные препараты и обезболивающие средства.
- У больных с гидронефрозом учитывают количество выпитой жидкости и диурез, следят за динамикой отеков, артериальной гипертензии, боли в поясничной области, кислотно-щелочного равновесия и уровнем глюкозы в крови.
Виды
Существует несколько видов обследования мочевыводящих путей, которые различаются способом введения контрастного вещества. Исторически самой первой применялась ретроградная пиелография , она же является наиболее простым методом проведения процедуры.
В этом случае пациенту вводят вещество через мочевой пузырь. Чаще всего её проводят вместе с цистоскопией, поскольку обе манипуляции очень болезненны, особенно для мужчин.
Преимущества ретроградного введения контраста в чётком изображении, недостаток – большой риск повреждения слизистой мочевыводящих путей, риск перерастяжения почечной лоханки.
Внутривенная пиелография (экскреторная урография) проводится менее болезненно для пациента. Контраст вводят в вену, после чего ожидают, пока он заполнит структуры почки, и делают несколько снимков.
- Ретроградная пиелография. Ретроградная урография Показания и Противопоказания
Преимущество метода – очень подробное изображение почечных канальцев, возможность наблюдать вывод контрастного вещества в динамике и опосредовано оценить скорость фильтрации.
Недостатки – риск системных побочных эффектов из-за внутривенного введения контраста, больше, чем при других способах, доза облучения.
Антеградная пиелография выполняется тогда, когда невозможно провести процедуру ретроградно. Суть метода в том, что в почечную лоханку вводится катетер или толстая игла, через которую контраст поступает непосредственно в мочевыводящие пути. Процедура весьма рискованна, поскольку проводится в условиях нарушения оттока мочи из почек.
Отклонение от нормы
Расширение верхних мочевых путей указывает на наличие обструкции в нижележащих отделах. Антеградная пиелография позволяет определить выраженность дилатации, уровень обструкции и наличие внутрипочечных рефлюксов. При гидронефрозе отмечаются сужение лоханочно-мочеточникового сегмента и расширение чашечно-лоханочной системы. Метод позволяет также получить четкое изображение верхних мочевых путей после недавно перенесенной операции (например, визуализировать мочеточниковый стент или престенотическое расширение). Внутрилоханочное давление, превышающее 20 см вод. ст., указывает на обструкцию. Результаты бактериального или цитологического исследования пробы мочи, полученной во время антеградной пиелографии, позволяют подтвердить диагноз пиелонефрита или опухоли.
Факторы, влияющие на результат исследования
- Наличие газа и каловых масс в кишечнике или остаточное его контрастирование барием после рентгенологического исследования ЖКТ (плохое качество снимков).
- Ожирение (плохое качество снимков).
B.H. Tитoвa
«Антеградная пиелография» и другие
> Рентген (пиелография) почек, виды пиелографии
Данная информация не может использоваться при самолечении! Обязательно необходима консультация со специалистом!
Что такое пиелография, и какими способами она проводится?
Пиелография — это рентгенологическое исследование почек с предварительным заполнением мочевыводящих путей контрастным веществом. С помощью пиелографии оценивают величину, форму, расположение чашечек и лоханок почек, структуру и функцию мочеточников.
Чаще всего проводят ретроградную (восходящую) пиелографию. В этом случае контрастное вещество вводят через мочеточник при помощи катетеризационного цистоскопа. Антеградную (нисходящую) пиелографию обычно используют в случаях, когда вследствие обструкции мочеточника невозможно ввести через него контраст, или когда у пациента имеются противопоказания к цистоскопии. При нисходящем варианте исследования контраст вводят непосредственно в чашечно-лоханочную систему почки путем пункции или при помощи установки дренажа.
В качестве контраста могут использоваться жидкое вещество, газ (пневмопиелография) или одновременно и то, и другое (двойное контрастирование).
Показания к проведению пиелографии
Пиелографию назначают для подтверждения диагноза гидронефроза, пиелонефрита, мочекаменной болезни или онкологического заболевания. На снимках визуализируются опухоли, камни, сгустки крови и другие препятствия для прохождения мочи. Исследование помогает хирургам спланировать ход предстоящей операции.
Кто направляет на исследование, и где можно его пройти?
Направляют на пиелографию нефрологи, урологи, онкологи, хирурги. Желательно проходить ее в лечебном или диагностическом медицинском центре, оборудованном рентгеновским аппаратом и специализирующемся на диагностике и лечении патологии мочевыделительных органов.
Противопоказания к проведению пиелографии
Противопоказано исследование при повышенной чувствительности к контрасту и при беременности. Ретроградную методику не используют при нарушении проходимости мочеточников, недостаточной емкости мочевого пузыря, гематурии (наличии крови в моче), а антеградную — при нарушении свертываемости крови.
Подготовка к пиелографии
Методика проведения пиелографии
При проведении ретроградной пиелографии пациент лежит на специальном столе с согнутыми в коленных и тазобедренных суставах ногами, положение которых фиксируют специальными стременами. После предварительной анестезии врач вводит в мочевой пузырь цистоскоп, а через него до уровня почечной лоханки – специальный катетер. Под рентгенологическим контролем через катетер медленно вводят контрастное вещество. При достижении необходимого заполнения чашечно-лоханочной системы выполняют рентгенограммы в переднезадней проекции, а в некоторых случаях дополнительно — в полубоковой и боковой проекциях.
При проведении антеградной пиелографии пациент лежит на специальном столе спиной вверх. После предварительного проведения местной анестезии врач вводит иглу в чашечно-лоханочную систему (ниже уровня XII ребра) на глубину приблизительно 7–8 см и подсоединяет к ней гибкую трубку. Под контролем рентгеноскопии по ней вводят контрастное вещество. Затем выполняют рентгенограммы в заднепередней, переднезадней и полубоковой проекциях.
Расшифровка результатов пиелографии
В норме прохождение контрастного вещества по катетерам происходит без затруднений, чашечки и лоханки почек заполняются быстро, имеют ровные, четкие контуры и нормальные размеры. Подвижность почек (оценивается при вдохе и выдохе) не должна составлять более 2 см.
Неполное заполнение контрастом верхних мочевых путей, их расширение, а также отсроченное опорожнение после удаления катетера указывают на наличие опухоли, камня или другого препятствия. Нарушение подвижности почек может свидетельствовать о пиелонефрите, паранефрите, опухоли или абсцессе почки. При гидронефрозе чашечно-лоханочная система почек расширяется.
Результаты исследования (снимки и заключение рентгенолога) следует показать направившему на пиелографию врачу.
Визуализационные методики часто используются для обследования пациентов с нефрологической и урологической патологией.
Обзорная рентгенография без контраста
Рентгеновский снимок брюшной полости без использования рентгеноконтрастных препаратов практически бесполезен в диагностике нефрологических и урологических заболеваний. Такая рентгенография нечувствительна, способна обнаруживать лишь 50-60% почечных камней (камни из оксалата кальция и редко коралловидные камни), выявление напоминающих камни кальцификатов также неспецифично.
Рентгенография с использованием контраста
Изображения, полученные после приема водорастворимых контрастных препаратов позволяют визуализировать почки и чашечно-лоханочные системы. В настоящее время повсеместно используются неионные изоосмолярные препараты (иогексол, иопамидол); они имеют меньше побочных эффектов, чем старые гиперосмолярные препараты, но тем не менее создают риск острого повреждения почек (рентгеноконтрастной нефропатии).
При урографии снимок делается после в/в, чрескожного антеградного или ретроградного или цистоскопического ретроградного введения рентгеноконтрастного препарата. Главными противопоказаниями у всех больных является аллергия на йод и факторы риска возникновения рентгеноконтрастной нефропатии.
ВВУ (в/в урография или пиелография)
. ВВУ широко вытеснена быстрым внедрением мультиспиральной КТ и МРТ с контрастными препаратами и без них. При проведении ВВУ компрессия брюшной полости и увеличение внутрибрюшного давления может улучшить визуализацию почечной лоханки и проксимальных отделов мочеточников (при ее создании), и дистальных отделов мочеточников (после ее снятия). Дополнительные рентгеновские снимки на сроках 12 и 24 ч после приема контрастного препарата могут быть показаны для выявления постренальной обструкции или гидронефроза.
Чрескожная антеградная урография
. При проведении чрескожной антеградной урографии рентгеноконтрастный препарат вводится через имеющийся нефростомический дренаж или, реже, после чрескожной пункции лоханки под рентгеновским контролем. В некоторых случаях может использоваться уретеростомия или пункция кишечного резервуара.
Антеградную урографию используют при следующих обстоятельствах:
- Когда не удается провести ретроградную урографию (например, из-за обструкции опухолью на уровне мочевого пузыря).
- Когда должны быть визуализированы крупные камни почек, по поводу которых требуется чрескожное пособие.
- Когда подозревают наличие переходно-клеточного рака верхних мочевых путей.
- Когда больные не могут перенести общий наркоз или требуемую степень седации для ретроградной урографии.
Осложнения связаны с пункцией и установкой дренажа в мочеполовой тракт и включают кровотечение, сепсис, повреждения соседних органов, микрогематурию, боль и экстравазацию мочи.
Ретроградная урография
. При ретроградной урографии для введения рентгеноконтрастного препарата прямо в мочеточники и собирательные системы почек используется цистоскопия и катетеризация мочеточников. Требуется седация или общий наркоз. Методика используется, когда КТ или МРТ необходимы (например, для точной локализации и определения характера обструкции), но их выполнение нерезультативно.
Также она может использоваться для детального изучения анатомии чашечно-лоханочной системы, мочеточников (например, при диагностике мочеточниково-влагалищных свищей) и мочевого пузыря.Тем не менее перерастяжение и обратный ток жидкости могут искажать контуры чашечек и скрывать детальные особенности их анатомии. Риск инфекции выше, чем при других типах урографии. Острый отек слизистой мочеточника и образование ятрогенных стриктур являются редкими осложнениями.
Цистоуретрография
. При цистроуретрографии рентгеноконтрастный препарат вводится непосредственно в уретру и мочевой пузырь. Данная методика предоставляет больше детальной информации, чем другие визуализационные исследования при диагностике.
Микционная цистоуретрография проводится во время мочеиспускания и используется для диагностики задних клапанов уретры. Специальной подготовки больного не требуется. Относительным противопоказанием являются протяженные стриктуры уретры.
Ангиография
. Традиционная ангиография с использованием сосудистых катетеров повсеместно вытеснена неинвазивными методиками визуализации сосудов (например, магниторезонансной ангиографией, КТ-ангиографией, ультразвуковым исследованием, радионуклидным сканированием). Оставшиеся показания включают определение уровня ренина в крови почечных вен, и, среди пациентов со стенозом почечной артерии, ангиопластику и стентирование. Артериография редко используется для диагностики и лечения почечных кровотечений и перед органосохраняющими операциями на почке. Цифровая субтракционная ангиография больше не применяется при условии доступности быстросерийной многоразмерной или спиральной КТ.
Ультразвуковое исследование
Допплеровское ультразвуковое исследование повсеместно используется для визуализации почечных артерий, почек, мочевого пузыря и т. д. Исследование безопасно, однако не дает информации о функции почек, и изображение почек сложно получить у тучных больных. Также, нет способа улучшить различение между типами тканей, а качество изображения зависит от производящего исследование врача. При ультразвуковом исследовании можно определить объем мочи после мочеиспускания (объем остаточной мочи). Допплеровское ультразвуковое исследование у пациентов с болью в яичке помогает отличить перекрут от других причин с помощью оценки тестикулярного кровотока.
Компьютерная томография
КТ способна предоставить полную картину мочевого тракта и окружающих его структур. В большинстве случаев используются обычные или спиральные томографы с введением или без введения в/в рентгеноконтрастных препаратов. Использование контрастных препаратов при любой методике напоминает процедуру ВВУ, но способно предоставить дополнительную информацию. Нативная мультиспиральная КТ является методом выбора для визуализации мочевых камней. Также лучше избегать применения рентгеноконтрастных препаратов при КТ-диагностике повреждений почки и другой патологии, которая может включать острые кровотечения (оно может выглядеть ярко-белым и его можно перепутать с контрастным веществом) и экстравазацию мочи. КТ-ангиография является менее инвазивной альтернативой традиционной ангиографии.
Магнито-резонансная томография
МРТ более безопасна по сравнению с КТ для больных с риском рентгеноконтрастной нефропатии и не подвергает больных воздействию ионизирующего излучения. Области применения включают все нижеперечисленное:
- Дифференциальную диагностику кист почек, осложенных кровоизлиянием и инфицированием.
- Определение степени инвазии опухоли в стенку мочевого пузыря.
- Высококачественную визуализацию органов таза и половых органов с использованием тазовой или эндоректальной катушки.
Магнито-резонансная ангиография, используемая для улучшения визуализации кровеносных сосудов, практически полностью вытеснила традиционную ангиографию при диагностике стеноза почечной артерии и тромбоза почечной вены у больных с нормальной функцией почки. Тем не менее нефрогенный системный фиброз остается опасным побочным эффектом применения контрастных препаратов на основе гадолиния. МРТ плохо визуализирует внутрипочечные кальцификаты.т.к. последние содержат мало свободных протонов. МРТ с введенными внутривенно лимфотропными суперпарамагнитными нано-частицами (например, монокристаллин оксида железа) способна выявить лимфатические метастазы при раке простаты, но доступна не везде.
Радионуклидное сканирование
Кортикальные РФП, имеющие аффинитет к клеткам эпителия проксимальных канальцев (например, технеций-99m-димеркаптоянтарная кислота [ 99m Тс-ДМЯК), используют для визуализации почечной паренхимы. Экскретируемые маркеры, которые быстро фильтруются и выделяются в мочу (например, йод-125-иоталмат, технеций-99m-диэтилентриамин пентауксусная кислота (ДТПК), технеций-99m-меркаптоацетил-триглицерин-3 (МАГЗ), используются для оценки СКФ и интегрального почечного кровотока. Радиоизотопное сканирование можно использовать для оценки почечной функции, когда применение внугривеннных рентгеноконтрастных препаратов нежелательно. Радиоизотопное сканирование также предоставляет больше информации по сравнению с ВВУ или кросс-секционным сканированием о следующем:
- Эмболы в сегментарных ветвях почечных артерий.
- Рубцевание паренхимы почек вследствие пузырно-мочеточникового рефлюкса.
- Функциональная значимость стеноза почечной артерии.
- Функция почки у живого донора перед трансплантацией.
Технеций-99m-пертехнетат можно использовать для визуализации кровотока в яичках и для дифференциальной диагностики перекрута от эпидидимита у больных с острой болью в яичке, хотя допплеровское ультразвуковое исследование используется чаще, потому что оно быстрее. Для радионуклидного сканирования не требуется специальной подготовки, но пациентов следует спрашивать об известной им аллергии на радиофармпрепарат.
Внутривенная пиелограмма — Руководство по теме
Что такое внутривенная пиелограмма (IVP)?
Внутривенная пиелография относится к серии рентгеновских лучей, взятых из почек, их системы сбора или дренажа (мочеточников) и мочевого пузыря. Мочеточники представляют собой небольшие трубчатые структуры, которые соединяют почки с мочевым пузырем.
- Для выявления проблемы почек, мочеточников и мочевого пузыря может быть выполнена внутривенная пиелограмма (IVP). Чаще всего проводится IVP, чтобы обнаружить подозрение на обструкцию потока мочи через систему сбора. Наиболее распространенной причиной закупорки является почечный камень. Тест IVP также дает информацию о функционировании почек.
- В тесте IVP краситель вводится через катетер, вставленный в вену человека, обычно на руку или на предплечье. Затем рентгеновские лучи берутся за дорожкой красителя через систему.
Каковы риски внутривенной пиелограммы?
Красители (также называемые радиоконтрастными средами) имеют 2 типа: ионные и неионные. Оба типа красителя содержат йод, но отличаются двумя ключевыми способами: скоростью побочных реакций и стоимостью.
Хотя общий уровень побочных реакций относительно низок с обоими, наблюдается более высокая частота побочных реакций с менее дорогостоящим ионным красителем, чем с неионогенным.
- Незначительные реакции, которые являются нечастыми и недолговечны, включают промывку, тошноту, рвоту и зуд.
- Небольшой процент людей испытывает серьезную реакцию на краситель, например, затрудненное дыхание, говорение или глотание; опухание губ и языка; низкое кровяное давление; или потеря сознания. Люди, которые имели серьезную реакцию после получения красителя один раз, не должны подвергаться этому снова.
- Беременные женщины не должны иметь IVP из-за риска радиационного воздействия на неродившегося ребенка.
- Люди с известным заболеванием или поражением почек не должны иметь IVP, потому что краситель может ухудшить функцию почек.
- Пожилые люди и люди с диабетом, высоким кровяным давлением, сердечными заболеваниями или доказательствами обезвоживания подвергаются риску развития почечной недостаточности после введения красителя. Чтобы избежать этого осложнения, функция почек должна быть протестирована с анализом крови на креатинин, и результаты должны быть известны до проведения IVP.
- Те, у кого диабет, который принимает метформин (Glucophage), должны будут прек
Урологические манипуляции
Некоторые манипуляции используются только для диагностики, а некоторые для лечения.
Катетеризация мочевого пузыря
Катетеризацию мочевого пузыря используют для следующих целей:
- Получение образца мочи для исследования.
- Измерение объема остаточной мочи.
- Разрешения задержки мочи или недержания мочи.
- Доставки рентгеноконтрастных или лекарственных препаратов непосредственно в мочевой пузырь.
- Промывания мочевого пузыря.
Катетеризация может производиться по уретре или надлобковым доступом.
Катетеры
. Катетеры различаются калибром (толщиной), конфигурацией хвоста, числом ходов, размером баллона, типом материала и длиной.
Калибр описывают во французских (F) единицах, также известных как единицы Шарьера (Ch). Каждая единица соответствует 0,33 мм, таким образом, катетер 14Ch имеет диаметр 4,6 мм. Размеры варьируют от 14 до 24 Ch для взрослых и от 8 до 12 Ch для детей. Более мелкие катетеры обычно достаточны для обеспечения оттока мочи при отсутствии предшествующих заболеваний и подходят для использования при стриктурах уретры.
Кончики большинства катетеров имеют прямую конфигурацию (например, свисткообразный кончик катетера Робинсона) и используются для однократных катетеризаций. Катетеры Фоли имеют прямой кончик и раздуваемый баллон, при помощи которого сами удерживаются в мочевом пузыре. Другие самоудерживающиеся катетеры могут иметь расширенный кончик по типу шляпки гриба (катетер Пеццера) и четырехкрылой шляпки грибка (катетер Малекот); они используются при надлобковой катетеризации или при нефростомии. Изогнутые катетеры, у которых могут быть баллоны для самоудержания, имеют загнутый кончик для облегчения прохождения через стриктуры и обструктивные участки (например, простатический отдел уретры).
Ходы имеются у всех катетеров, используемых для длительного дренирования мочи. Многие катетеры имеют ходы для раздувания баллона, ирригации или оба хода (например, 3-ходовой катетер Фоли).
Баллоны на самоудерживающихся катетерах имеют различные объемы, от 2,5 до 5 мл в баллонах, предназначенных для использования у детей и от 10 до 30 мл в баллонах, используемых у взрослых. Большие баллоны и катетеры обычно используются для лечения кровотечения.
Стилеты представляют собой гибкие металлические проводники, вставляемые в просвет катетера для придания ему жесткости и облегчения проведения через стриктуры и обструктивные участки.
Материал катетера зависит от цели его использования. Пластиковые, латексные или поливинилхлоридовые катетеры предназначены для однократного использования. Латексно-силиконовые, гидрогелевые или полимерные (для уменьшения бактериального загрязнения) катетеры предназначены для постоянного использования.
Катетеризация уретры
. Уретральный катетер может быть введен любым врачом и иногда самим больным. Подготовки пациента не требуется; поэтому если уретральный путь катетеризации не противопоказан, мочевой пузырь катетеризируется через уретру. Относительные противопоказания включают в себя следующее:
- Стриктуры уретры.
- Текущие ИМП.
- Реконструктивные операции на уретре или операции на мочевом пузыре.
- Травмы уретры.
После тщательной обработки наружного отверстия уретры антибактериальным раствором в условиях строгой стерильности катетер смазывается стерильным гелем и аккуратно проводится по уретре в мочевой пузырь. Чтобы помочь уменьшить дискомфорт, в мужскую уретру перед проведением катетера может быть введен лидокаиновый гель.
Осложнения катетеризации мочевого пузыря включают все нижеперечисленное:
- Травма уретры или мочевого пузыря с кровотечением или микрогематурией (часто).
- Инфицирование мочевых путей
- Создание ложных ходов.
- Рубцевание и формирование стриктур.
- Перфорация мочевого пузыря. Надлобковая катетеризация.
Надлобковая катетеризация при чрескожной цистостомии выполняется урологом или другим опытным врачом. Предварительной подготовки пациента не требуется. Общие показания включают необходимость долговременного дренирования мочевого пузыря и невозможность проведения катетера по уретре или противопоказания к использованию катетера при необходимости катетеризации.
Противопоказания включают следующее:
- Невозможность определить положение мочевого пузыря клинически или ультразвуковым методом.
- Пустой мочевой пузырь.
- Подозрение на спаечный процесс.
После местной анестезии брюшной стенки в надлобковой области в мочевой пузырь проводится спинальная игла; при возможности используют ультразвуковое наведение. Затем катетер помещается через специальный троакар или по струне, проведенной через пункционную иглу. Наличие в анамнезе хирургического вмешательства в нижних отделах брюшной полости является противопоказанием к слепому проведению иглы. Осложнения включают инфицирование мочевых путей, повреждение кишечника, кровотечение.
Цистоскопия
Цистоскопия представляет собой введение ригидного или оптоволоконного инструмента в мочевой пузырь.
Показания включают нижеследующее:
- Помощь в диагностике урологической патологии.
- Лечение стриктур уретры.
- Доступ к мочевому пузырю для рентгенологической визуализации мочеточников или установки JJ-стентов.
Главным противопоказанием является активная ИМП.
Цистоскопия обычно выполняется в амбулаторном режиме с использованием местно анестезией или, при необходимости, седации или общей анестезии. Осложнения включают инфицирование мочевых путей, кровотечение, травму уретры и мочевого пузыря.
Биопсия
Проведение биопсии требует наличия квалифицированного специалиста (нефролога, уролога или интервенционного радиолога).
Биопсия почки
. Показания к диагностической биопсии включают идиопатический нефритический или нефротический синдром или острое нарушение функции почек. Биопсия в некоторых случаях используется для оценки ответа на лечение. Относительные противопоказания включают геморрагические диатезы и некомпенсированную артериальную гипертензию. Может потребоваться умеренная предоперационная седация бензодиазепинами. Осложнения редки, но могут включать почечные кровотечения, которые требуют переливания крови, радиологического или хирургического вмешательства.
Биопсия мочевого пузыря
. Биопсия мочевого пузыря показана для диагностики определенной патологии и в некоторых случаях для оценки ответа на лечение. Противопоказания включают геморрагический диатез и острый туберкулезный цистит. Предоперационная антибиотикотерапия необходима только в случае наличия активной ИМП. Биопсийный инструмент вставляется в мочевой пузырь через цистоскоп, можно использовать ригидные или гибкие инструменты. Место биопсии коагулируется для предотвращения кровотечения. Для облегчения заживления и дренирования сгустков оставляют дренажный катетер.
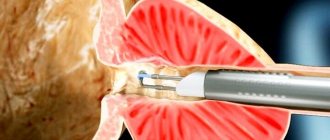
Биопсия предстательной железы
. Биопсия предстальной железы обычно выполняется для диагностики рака простаты. Противопоказания включают геморрагические диатезы, острые простатит и ИМП. Подготовка пациента включает отмену аспирина за неделю до биопсии, предоперационный прием антибиотика (обычно фторхинолона) и очистительную клизму. В положении на боку, определяют положение простаты пальпаторно, или, что более предпочтительно, ультразвуковым датчиком. Производят анестезию лежащих над простатой тканей (промежности или прямой кишки), затем заведенная пружиной биопсийная игла вставляется в ткань предстательной железы и обычно получают 12 столбиков ткани.
Осложнения включают следующее:
- Уросепсис.
- Кровотечение.
- Задержку мочи.
- Гематурию.
- Гемоспермию (часто до 3-6 мес. после биопсии).
Бужирование уретры
Бужирование уретры производится для лечения следующих состояний:
- Стриктур уретры.
- Уретрального синдрома (с императивным недержанием мочи).
- Меатостеноз.
Противопоказания включают нелеченную инфекцию, геморрагические диатезы, протяженные стриктуры и тяжелое рубцевание уретры. В случае стриктуры проводится тонкий нитевидный проводник, затем бужи последовательно возрастающего диаметра присоединяются к дистальному концу нитевидного проводника и проводятся за ним до тех пор, пока струя мочи не станет адекватной. Обычно процедура выполняется в несколько сеансов.
Facebook
Стандартная внутривенная пиелография
Стандартная внутривенная пиелография — относительно ценный метод обследования при поражении почечных сосудов, позволяющий определять размер и анатомическое строение почек, а также выявить внутри или внепочечные образования. Однако при установленном диагнозе болезни почек или почечных сосудов почти у 40% больных пиелограмма может быть не изменена. Больным с гломерулонефритом рекомендуется произвести биопсию почек.
Показаниями к проведению почечной ангиографии служат признаки поражения сосудов почек, выявленные при ВВП, увеличение активности ренина плазмы, выраженная гипертензия в анамнестические данные о катетеризации пупочной артерии. Примерно в 55% случаев у больных с патологией сосудов почек при аускультации брюшной полости можно слышать шум, однако он определяется почти у 40% детей, у которых изменения на ангиограмме отсутствуют. Во время артериографии следует определять уровень ренина в почечной вене.
Активность ренина плазмы исследуют на фоне стандартизованного потребления натрия. Наиболее достоверные данные получают при заборе крови в положении больного лежа на спине и стоя с интервалами 2-4 ч. Контрацептивы или гипотензивные средства снижают достоверность результатов. Исследование уровня альдостерона также должно быть стандартизовано по уровню натрия в моче. У большинства больных с патологией коркового слоя надпочечников или феохромоцитомой данные анамнеза и физикального обследования свидетельствуют о необходимости определения экскреции с мочой катехоламинов, 17оксистероидов и 17кетостеропдов. При диагностике феохромоцитомы следует уточнить ее локализацию. Для этого последовательно забирают кровь по ходу нижней полой вены. Делать это следует с осторожностью на фоне альфаадренергической блокады.
Диагноз эссенциальной гипертензии можно предположить на основании возраста больного, расовой принадлежности его, артериального давления, тучности и скудной симптоматики заболевания. В анамнезе могут быть указания на семейный характер гипертензии или заболевания коронарных артерий, а также на избыточное потребление соли.
Течение п прогноз зависят от природы основного заболевания. Неутешительные ранее данные об уровне смертности, особенно у больных с почечной гипертензией, в настоящее время стали несколько более утешительными из-за широкого введения в практику диализа, трансплантации почек и активного медикаментозного лечения. При соотношении активности ренина в крови, оттекающей от каждой почки, более 1,5 у больного с реноваскулярной гипертензией служит признаком благоприятного исхода операции. Новорожденные с этой патологией успешно поддаются медикаментозному лечению; у большинства из них отменить препараты можно через несколько месяцев после начала лечения. Ранняя диагностика и оперативное лечение при коарктации аорты позволило снизить уровень поздних осложнений и смертности при этом заболевании. Несмотря на то что 90% нелеченых детей с злокачественной гипертензией погибают в течение 1го года после постановки диагноза, интенсивное медикаментозное лечение может способствовать удлинению их жизни. Аналогичным образом быстрое прогрессирование гипертонической болезни может быть замедлено при проведении активного лечения.
У 30% нелеченых подростков эссенциальная гипертензия переходит в гипертоническую болезнь взрослых. Лечение взрослых при умеренной и выраженной гипертензии позволяет существенно снизить уровень осложнений и смертности. Риск развития осложнений прямо пропорционален среднему уровню АД. Высказываемые опасения относительно неблагоприятного воздействия гипотензивных средств на развитие ребенка постепенно рассеиваются на основании данных результатов наблюдений за детьми в течение 2-10 лет.
Лечение. Методом выбора при лечении многих видов вторичной гипертензии, например при одностороннем поражении почки, реноваскулярной патологии, коарктации, секретирующими и не секретирующими опухолями, служит оперативное вмешательство.
При эссенциалыюй гипертензии для нормализации АД может быть достаточным уменьшение потребления соли и массы тела больного, поэтому лечение всегда следует начинать с этих мероприятий. Результативность других немедикаментозных методов лечения, например умеренных физических тренировок, медитации и биологической обратной связи, изучена недостаточно. Однако у больных с высокой мотивацией подобные мероприятия могут привести к умеренному снижению АД. При семейном характере гипертензии и повышенном уровне липидов в сыворотке натощак суточное потребление холестерина больным не должно превышать 300 мг, насыщенных жирных кислот до 10%, а почти никогда не сопровождалось признаками интоксикации метгемоглобином. Мощным гипотензивным средством, применяемым у больных при отсутствии эффекта от интенсивной политерапии, служит миноксидил.
Каптоприл ингибирует конверсию ангиотензина I в ангиотензин II, обусловливая немедленное расширение сосудов и продолжительное снижение секреции альдостерона, несмотря на чрезвычайно высокую активность ренина плазмы. Его применяют не только при хронической гипертензии, но и при развитии острой гипертензивной энцефалопатии и быстро прогрессирующей гипертензии. В комбинации с мощными новыми сосудорасширяющими средствами каптоприл или подобные ему препараты устраняют необходимость проведения билатеральной нефрэктомии при тяжелопротекающей, не поддающейся коррекции гипертензии.
К неотложным состояниям у этих больных относятся развитие гипертензивной энцефалопатии, внутричерепные кровоизлияния, расслаивающая аневризма, острая застойная сердечнососудистая недостаточность и/или инфаркт миокарда, кризы при феохромоцитоме, прессорные кризы при катетеризации, абдоминальные кризы после операции коарктэктомии, а также эклампсия. Лечение в этих случаях проводят в блоке интенсивной терапии, где существуют условия для быстрой организации лечебных мероприятий и уменьшения их безопасности, а также для подбора дозы вводимых препаратов при постоянном мониторинге жизненно важных параметров.