Для уменьшения проявления симптомов и коррекции клинической картины необходима диета при нефропатии. Любые заболевания выделительной системы нарушают нормальное функционирование многих органов. Диетическое питание должно содержать низкопротеиновую и низкоуглеводную пищу. Благодаря грамотному рациональному питанию улучшается воздействие медпрепаратов, нормализуются метаболические процессы в организме.
Полезные продукты при нефропатии
Так как при нефропатии у больного вместе с мочой выходит большое количество белка, то диета направлена на насыщение организма белком.
В результате того, что почки плохо функционируют, в организме накапливается жидкость. Поэтому диетическое питание сосредоточено на уменьшении и полной ликвидации отечности.
Основные характеристики питания при заболевании:
- 1 увеличить количество продуктов, содержащих белок;
- 2 снизить потребление жиросодержащих продуктов (около 40% должно быть растительных жиров);
- 3 обогащение организма липотропными веществами, которые способствуют нормализации липидных обменов в организме и снижению холестерина;
Рекомендуемые продукты и блюда:
- диетические хлебные продукты, не содержащие соли;
- супы овощные, вегетарианские, молочные, крупяные, фруктовые;
- мясо нежирных сортов: нежирное мясо телятины, говядины, постную свинину, сваренную или запеченную одним куском;
- рыба – постные сорта, сваренные куском и рубленые, слегка обжаренные после отваривания или запеченные;
- все молочные продукты, но со сниженным содержанием жира;
- крупы – пудинги из овсяной и гречневой круп, каши, крупеники;
- из овощей наиболее полезными считаются картофель, морковь, кабачки, цветная капуста, тыква, свекла. Полезен зеленый горошек в запеченном, отварном, тушеном виде;
- любые фрукты и ягоды. Хорошо снимают воспаление ягоды земляники, малины, брусники;
- из напитков нужно отдать предпочтение компотам, фруктовым сокам, травяным отварам.
Народные средства лечения нефропатии
Существует множество народных средств и сборов, снимающих воспаление и нормализующих работу почек.
Сбор №1
Для сбора нужно взять траву зверобоя (30 г), мать-и-мачехи (25 г), цветки тысячелистника (25 г) и крапивы (20 г). Все измельчают и тщательно перемешивают. 40 грамм сбора залить ¼ литра кипятка и дать немного настояться. Отвар делят напополам и пьют двумя приемами. Пить нужно на протяжении 25 дней.
Сбор №2
Семена льна, окопник лекарственный, листья толокнянки, дрок красильный. Каждой травы нужно взять по две части и смешать с листьями ежевики (1 часть) и плодами можжевельника (1 часть). Все тщательно перемешать, залив ¼ литра горячей воды, проварить в течение 10-15 мин на небольшом огне. Получившийся отвар, принимать три раза в сутки.
Сбор №3
Необходимо взять по одной части василька и березовых почек, смешать с двумя частями толокнянки к ним добавить четыре части вахты трехлистной. Ложку сбора залить кипятком (250 мл) и варить примерно 10-12 минут на несильном огне. Пить отвар нужно в три приема.
Сбор №4
- Классификация диабетической нефропатии по стадиям заболевания
Очень эффективны при заболевании ягоды брусники. Ягоды перекручиваем и смешиваем с сахаром 1:1. Полученную смесь раскладываем по банкам, перевязываем бумагой и ставим в холодное место. Добавляем ягоды по вкусу в воду и пьем как компот.
Сбор №5
Хорошо снимают воспаление земляничные листья и ягоды. Необходимо взять ягоды и листья земляники 1:1, залить смесь стаканом воды и варить где-то 10 минут. Пить нужно по 20 г трижды в день.
Отвар из кожуры арбуза
Помогает снять отечность не только мякоть арбуза, но и его корочки, которые необходимо заваривать.
Опасные и вредные продукты при нефропатии
При нефропатии разрешено большое количество продуктов и диета мало чем отличается от рациона здорового человека. Но все же есть и ограничения:
- резкое ограничение количества потребления соли;
- сокращение продуктов, содержащих экстрактивные вещества (это те вещества, которые усиливают выделение пищеварительного сока);
- ограничение продуктов, содержащих простые углеводы (в основном продукты, содержащие глюкозу);
- ограничивается употребление кондитерских изделий, сладких мучных продуктов, мороженого;
- исключаются из рациона все виды консервов, пряные и острые блюда;
- нельзя употреблять соления, копчености, маринады, приправы.
Диета при нефропатии почек: что можно, а что нельзя
Список продуктов
Рекомендовано при заболевании:
- диетические хлебные изделия не содержащие соли;
- овощные, вегетарианские, молочные, фруктовые;
- молочные продукты с низким содержание жира;
- мясо нежирных сортов;
- постные сорта рыбы.
При нефропатии нельзя кушать редис.
При нефропатии исключены следующая пища:
- сдобная выпечка;
- жирный творог, сметана, молоко;
- из овощей запрещены редис бобовые;
- копченые, острые, маринованные блюда.
Питьевой режим
Необходимо количество жидкости способствует выведению солей мочевой кислоты и стабилизирует метаболические процессы. Важно соблюдать режим питья. Ежедневно обязательно обильное питье жидкости для повышения выделения мочи. Эта жидкость равномерно распределяется в течение дня. Полезно в течение дня пить чистую воду, чай, настои трав, например, из цветков ромашки, настой плодов шиповника. Из рациона исключается минеральная вода, какао, крепкие тонизирующие напитки.
Примерное меню на один день
Вода с добавлением лимонного сока, после пробуждения, хороший стимулятор для всего организма.
После пробуждения выпить 1 литр воды, с добавлением небольшого количества свежего лимонного сока. Спустя 15 минут выпить зеленый коктейль на основе воды, зеленых проростков пшеницы и лимона или съесть фрукты. Спустя час после фруктов благоприятно съесть овощной салат. Овощи использовать свежие, сезонные. В салат добавить на выбор семена тыквы, подсолнуха или льна, заправить растительным маслом. С 12:00 до 15:00 самое сильное пищеварение, поэтому хорошо, если обед приходится на это время. Обед должен быть полноценным и одновременно легким. Обязательно включать блюда из свежего салата, тушеных овощей и приготовленной крупы или бобовых. Можно употреблять цельнозерновой бездрожжевой хлеб. Запивать обед любой жидкостью запрещено. Спустя 2 часа после еды прием отвара из иммуномодулирующих трав. На ужин благоприятно употреблять приготовленные и свежие овощи.
Вернуться к оглавлению
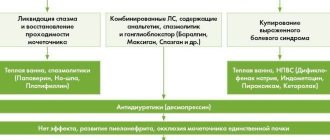
Лечение диабета ваннами с минеральной водой
В зависимости от степени болезни назначается лечение:
- прием лекарственных препаратов;
- диета для почек;
- медикаментозное очищение крови – гемодиализ.
Повышенный сахар сам по себе требует соблюдения режима питания. Невыполнение рекомендаций врача по питанию при диабетической нефропатии спровоцирует осложнения и летальный исход.
- нормализация уровня сахара в организме;
- контроль за артериальным давлением;
- восстановление жирового обмена;
- устранение или прекращение развития патологических изменений в почках.
- медикаментозное лечение;
- диетическое питание;
- рецепты народной медицины.
- увеличить в разумных пределах физическую активность;
- отказаться от вредных привык (курения, алкоголя);
- улучшить психоэмоциональный фон, избегать стрессов;
- поддерживать оптимальную массу тела.
- протеинурии;
- отеках;
- слабости;
- сонливости;
- тошноте;
- сильной одышке;
- повышенном артериальном давлении;
- болях в сердце;
- невыносимой жажде.
- стимулировать поджелудочную железу к секреции инсулина;
- снижать усвоение глюкозы в кишечнике;
- способствовать проникновению глюкозы в ткани;
- замедлять повышение уровня сахара в крови;
- повышать восприимчивость жировых тканей к инсулину и снижать количество сахара высвобождаемого из печени.
При тяжелом поражении почек проводят заместительную почечную терапию.
И если на первых стадиях лечение назначается в виде профилактических мер, запущенные случаи предусматривают более серьезный подход.
Для лечения диабетической нефропатии все методы устранения патологии назначаются врачом.
загрузка.
Одним из наиболее опасных и часто возникающих осложнений сахарного диабета являются аномальные изменения в строении и работе почек. Патологии подвержены около 75% диабетиков, в некоторых случаях не исключается летальный исход.
Вовремя выявленная нефропатия при сахарном диабете и лечение заболевания на профессиональном уровне позволяют избежать необратимых для здоровья последствий.
Первоначальные стадии заболевания никак не проявляют себя, что довольно часто приводит к несвоевременному выявлению и, как следствие, лечению заболевания.
Систематическое посещение врача и своевременная сдача необходимых анализов помогут выявить нефропатию на ранних стадиях
Данные симптомы свидетельствуют о тяжелых стадиях нефропатии, требующих срочной медицинской помощи.
Смотреть
Голосов: 210
Больным диабетом II типа наряду с диетой назначаются таблетированные препараты, призванные:
Особенности рациона
Что и сколько можно есть при диабетической нефропатии, представляющей собой узелково-диффузный гломерулосклероз, зависит от тяжести течения заболевания. Ее определяют по наличию альбумина в моче и креатинина в крови.
Для этого делают анализы:
- мочи на альбуминурию;
- мочи на соотношение альбумин–креатинин крови(САКК);
- крови на креатинин и мочевину с расчетом скорости клубочковой фильтрации (СКФ).
При назначении лечения также учитывается уровень артериального давления. Его снижение и поддержание показателей в пределах не выше 120–130 на 70–80, является даже более важной целью, чем нормализация гликемии.
Это обусловлено тем, что при показателе гликированного гемоглобина 9 и выше, риски и сосудистые осложнения не растут пропорционально, принимая форму плато. А вот чем выше артериальное давление, тем быстрее прогрессируют не только кардио-, но и все остальные осложнения, присущие сахарному диабету 2 типа.
Поэтому при диабетической болезни почек, для продления срока жизни и снижения риска смертельного исхода, необходимо жестко контролировать давление и гликемию. От давления назначается ингибитор АПФ или же препарат из группы Сартаны.
Сахар сбивают и контролируют препаратом из ренопротекторной группы Глифлозины, которые помогают улучшить или снизить СКФ. При высоких сердечно-сосудистых рисках врач рекомендует принимать кардио-аспирин.
Проверяются показатели гемоглобина и холестерина. Их результаты являются основанием для назначения соответствующих лекарственных препаратов.
И конечно же обязательны соблюдение диеты и ежедневные физические ЛФК-нагрузки. Нужно хотя-бы как минимум ходить в течение 30 минут, в быстром темпе или со скоростью выше средней.
Продукты и правила питания при микроальбуминурии
При эпизодической, а тем более при постоянной микроальбуминурии, когда происходит потеря белка с мочой от 30 до 300 мг в сутки, из ежедневного рациона надо:
- убрать быстрые углеводы;
- отказаться от красных овощей и фруктов, за исключением клюквы, вишни и слив;
- ограничить суточное потребление белка из расчета — не более 1 г белка на 1 кг массы тела (см. таблицу внизу).
Обращаем внимание на необходимость отказа от любых алкогольных напитков и категорический запрет на курение табака.
Содержание белка в основных продуктах, разрешенных при сахарном диабете 2 типа
Еще одним важным нюансом диеты при диабетической микроальбуминурии, которая почти в 100 % случаев сопровождается высоким артериальным давлением, — это ограничение потребления поваренной соли до 3–5 г в сутки + полный запрет на соления. Следует понимать, что в натуральных продуктах и так есть соединения NaCl, поэтому следует привыкнуть готовить все блюда без досаливания.
На заметку. Увы, но из меню исключается газированная минеральная вода.
Начиная с этого момента диабетику следует привыкнуть регулярно сдавать анализы для контроля в крови уровней калия, кальция фосфора, и в соответствии с результатами анализов корректировать содержание диеты (на фото таблиц внизу). При диабетической микроальбуминурии обычно происходит нарушение выработки витамина D, поэтому врач обязательно подбирает индивидуальную ежедневную дозу альфакальцидола или кальцитриола.
Питание при протеинурии
На этой стадии диабетической нефропатии диета принимает все признаки низкобелковой, и диабетику рекомендуют ограничить суточное потребление белка из расчета 0,8–0,7 г/кг массы тела. Доказано, что такая система питания уже через 130 дней значимо снижает показатели протеинурии, СКФ и холестерина.
Диабетическая болезнь почек требует коррекции меню по содержанию кальция и калия
Также следует еще больше ограничить суточное потребление NaCl до 2–2,5 г. Это значит, что необходимо не только прекратить солить блюда во время приготовления, но и перейти с обычного хлеба на специальный, который готовят без соли.
В качестве гарниров советуют использовать в основном перловую и овсяную крупу, бурый рис, брокколи, цветную и «обычную» капусту. Допустимы гречка и картофель.
Из мяса лучше всего телятина и молодая постная говядина, ягнятина, крольчатина. Сорта рыбы, которые содержат меньше соли, чем остальные, — это речной окунь, судак, белый амур, форель, карп, щука.
Диета в стадии хронической почечной недостаточности
Целью любого диетического питания при диабетической болезни почек является отдаление сроков диализа путем облегчения работы остаточным нефрона.
Если диабетическая нефропатия привела к развитию хронической почечной недостаточности, то согласно отечественным протоколам диабетику рекомендуется:
- При показателе креатинина <250 мкмоль/л — диета 7Р: потребление белка не более 0,7– 0,6 г на 1 кг массы тела и расчет суточной калорийности исходя из 35–40 калорий на 1 кг массы тела. Целесообразно заменять часть животных белков соевым. В нем содержится больше полиненасыщенных жирных кислот, витаминов и микроэлементов, меньше холестерина и фосфора, и в результате его переработки в организме образуется гораздо меньше пуриновых соединений.
- При показателе креатинина 250–500 мкмоль/л — диета 7Б. В этой системе лечебного питания предусматривается потребление белка в пределах 0,6–0,5 г на 1 кг массы тела. Фосфор ограничивается 700 мг в день, а калий 2,7 г. Чтобы ограничить потребление последнего микроэлемента следует есть поменьше гороха, фасоли, чечевицы, краснокочанной капусты, белого хлеба, риса, грибов, арахиса, орехов, цельного молока.
- При показателе креатинина >500 мкмоль/л — диета 7А:
- ограничение белка 0,4–0,3 г/кг массы тела, но не более 25 г в день;
- контроль калия — не более 1,6 г в сутки;
- мониторинг фосфора — до 400 мг в день;
- включение в дневной рацион пищевых добавок, содержащих незаменимые эссенциальные аминокислоты и кетоаналоги аминокислот, которые повышает утилизацию белка и тем самым значимо снижает риск развития отрицательного азотистого баланса.
У лечебных систем питания при диабетической нефропатии — 7Б и 7А, есть и запреты. Эти малобелковые диеты противопоказаны при нефротическом синдроме и падении СКФ ниже 5 мл/мин. От них также необходимо временно отказаться во время острых инфекционных заболеваний.
Кетоаналоги аминокислот, сертифицированные в РФ
Европейские диабетологи при хронической почечной недостаточности назначают одну из двух диет, рассчитанных основоположником лечебного питания с ограничением белка для больных с прогрессирующей нефропатией S.Giovannetti.
Вот их требования:
- При показателе креатинина в плазме крови 2–5 % — традиционная диета, ограничивающая потребление в расчете на 1 кг массы тела диабетика:
- белка — до 0,6–0,5 г;
- фосфатов — до 12–8 мг;
- калорий — до 35 ккал.
- При показателе креатинина в плазме крови выше 5 % — артифициальная диета, в которой необходимо:
- ограничить белок до 0,3 г/кг, фосфаты до 7–6 мг/кг, калорийность до 20–18 ккал/кг;
- отказаться от продуктов и блюд с большим количеством калия;
- обязательно включить в ежедневный рацион пищевые добавки с незаменимыми эссенциальными аминокислотами и кетоаналогами в пределах 16–14 г в день.
Кстати, артифициальную диету также называют шведской. Она получила широкое распространение так как пищевые добавки ЭА-кислот и кетоаналогов помогают избежать развития синдрома недостаточности питания и не снижает качество жизни в восприятии диабетика.
Следует еще раз напомнить, что при диабетической нефропатии, особенно если человек перешел на низкобелковую диету необходимо регулярно мониторить показатели альбумина, К, Са, Ph, лимфоцитов и эритроцитов, суточной экскреции мочевины. Необходимо регулярно взвешиваться для правильных расчетов суточной дозировки белка.
В заключительном видео в этой статье представлен комплекс упражнений, который можно выполнять диабетикам с диабетической нефропатией, у которых пока еще не удается взять под контроль артериальное давление. Эта гимнастика поможет избежать образования еще одного, не менее опасного для жизни осложнения сахарного диабета 2 типа, как диабетическая стопа.
Влияние питания на функциональность почек
Сбои работоспособности почек приводят к нарушению процесса выведения калия в организме, который отвечает за работоспособность парных органов, сердечной мышцы и мышечных тканей. Поэтому его избыток или недостаток может привести к необратимым последствиям в организме. Врачи рекомендуют на начальных стадиях нефропатии повысить суточное потребление калия, а на поздних — снизить.
Чрезмерное содержание фосфора в крови человека приводит к постепенному вымыванию кальция из организма, к развитию ломоты в суставах и постепенному утончению костной и хрящевой ткани. Фосфор также вызывает упрочнение тканей, в результате чего происходит стремительный рост соединительной ткани почек, сердечной мышцы, суставов и легких. Поэтому почечная патология проявляется зудящими дерматозами, нарушением сердечного ритма и чувством тяжести в легких. В остром периоде необходимо строго ограничить поступление этого элемента, что поможет ускорить процесс выздоровления.
Достаточное поступление в организм чистой питьевой воды — важное условие правильной диеты. Вода способствует очистке организма от вредных соединений, что положительно влияет на динамику выздоровления. Чтобы обеспечить хороший пассаж мочи, на время лечения необходимо отказаться от острой, жирной, соленой и консервированной пищи, которая задерживает жидкость в организме и приводит к его загрязнению и повышенной отечности.
Симптомы нефропатии
На наличие нефропатии на начальных стадиях укажет повышенное содержание белка. Внешних проявлений нет. На 3 стадии появляется симптоматика заболевания:
- снижение массы тела,
- повышение артериального давления,
- потемнение цвета мочи и наличие в ней крови (на более поздних стадиях),
- тошнота и рвота,
- боли в голове и головокружение,
- плохой аппетит,
- жажда,
- одышка, сердечные боли,
- отеки и скопление жидкости в брюшной полости,
- нарушение цикла у женщин.
Диетический стол №7
Диета при диабетической нефропатии №7 рекомендована для восстановления метаболических процессов, снижения отечности, внутрипочечного и артериального давления. Используется при диабетической и дисметаболической нефропатии, гломерулонефрите, хпн и других почечных патологиях.
- Что полезно для почек – 9 продуктов для улучшения их работы с опорой на науку
Согласно рекомендациям стола, под ограничения попадают продукты с высоким содержанием углеводов и жиров. Блюда готовятся без соли. Суточный объем потребляемой жидкости — не более 1 л. Суточная калорийность продуктов — не более 2900 ккал, среди которых углеводы — до 450 г, белки — до 80 г, жиры — до 100 г, сахар — до 90 г.
Во время диеты №7 разрешено употреблять:
- супы на овощном бульоне;
- нежирные сорта мяса и язык;
- нежирную рыбу;
- молочные продукты, кроме сыра;
- каши;
- овощи;
- фрукты;
- яйца не более 2 шт.;
- мед, варенье, желе;
- хлеб и оладьи без соли.
Запрещено употреблять:
- соленые мучные изделия;
- мясные и рыбные продукты жирных сортов и на их основе бульоны;
- грибы;
- сыр твердых и мягких сортов;
- бобовые;
- продукты с высокой долей щавелевой и аскорбиновой кислот;
- шоколад.
Разрешенные продукты
Во время диеты блюда готовятся без добавления соли или с минимальным ее количеством. Разрешены продукты:
- овощные супы,
- фрукты и овощи,
- постные мясо и рыба,
- нежирные молочные продукты, кроме твердых сортов сыра,
- рисовая и гречневая каши,
- цельнозерновой хлеб,
- яйца до 2 раз в неделю,
- растительные масла,
- компоты, сборы и травяные чаи.
Какие продукты запрещены?
Существует достаточно широкий набор продуктов питания, употреблять которые, если соблюдается диета при почечной недостаточности при сахарном диабете, не просто не рекомендуется – прямо запрещено.
В первую очередь нельзя употреблять сахар и продукты, содержащие его, либо большое количество фруктозы, в том числе мед, фруктовую патоку и т. п. Подобные продукты следует полностью исключить.
Кроме того, нельзя употреблять любую выпечку из белой муки. В этих продуктах очень много быстрых углеводов. Ограничить употребление фруктов со слишком большим содержанием фруктозы – бананов, фиников, винограда, дыни. Не стоит есть также сладкие сорта груш, яблок, арбуз.
Не следует есть жареные блюда, жирное мясо. Под запретом свинина, баранина, жирная рыба. Не рекомендуется есть также молочные продукты с высокой жирностью – жирный творог, сметану и т. п.
Кроме того, нельзя есть соленья и копчености – в них также всегда много соли, повышающей давление.
- Диета при гемодиализе почек список продуктов таблица при повышенном калии
Исключены сливочное масло и маргарин, содержащие огромное количество животных жиров. Нежелательно и употребление майонеза.
Запрещено употреблять газированные напитки, тем более подслащенные, а также фруктовые соки, даже натуральные свежевыжатые – их прием может спровоцировать повышение уровня глюкозы.
Под запретом, разумеется, любые дозы алкогольных напитков, а также острые приправы и специи. С осторожностью следует употреблять чай, а от кофе лучше совсем отказаться.
Диета может вызвать проблемы со стулом, которые решаются приемом мягких натуральных средств.
Подробнее о составляющих питания
В период заболевания парных органов нарушается их работоспособность, что проявляется в снижении выведения шлаков и токсинов из организма. Наиболее тяжелыми для почек являются азотистые соединения, которые формируются из белковых продуктов животного происхождения. Поэтому все диеты при почечных патологиях направлены на постепенное снижение суточного объема потребляемого животного белка и замена его на белок растительного происхождения.
Важно помнить, что резкий отказ от белковых продуктов травмирует ослабленный организм и может привести к ухудшению состояния. Поэтому этот процесс должен быть постепенным. Рекомендуется сначала заменить жирные продукты диетическими (курица, рыба нежирных сортов, телятина).
Большой объем соли в суточном рационе приводит к формированию отечности и повышению внутрипочечного и артериального давления. Поэтому для снижения выраженности этих признаков необходимо постепенное ограничение соли.
Рекомендуется готовить пищу без соли или при необходимости немного подсаливать перед употреблением. Для улучшения вкусовых характеристик продуктов питания соль можно заменить томатным соком без соли, соком лимона, чесноком, луком, травами.
Меню при диабетической нефропатии
Рекомендуется минимум один день в неделю делать полностью вегетарианским:
- в 8 часов на завтрак каша из овсяной крупы с семенами льна и черникой, чай ройбуш или из ягод смородины;
- в 10 часов второй завтрак из тыквенной запеканки с рисом, цикория;
- в 14 часов на обед суп овощной с зеленью и саго, тофу и салат из помидоров с базиликом;
- в 16 часов на полдник 50 г творога с абрикосовым джемом без сахара, отвар шиповника;
- в 19 часов на ужин болгарский перец, фаршированный овощами, хлебцы без соли с хумусом или фасолевым паштетом;
- перед сном выпить 100 мл кефира с чайной ложкой отрубей.
Рекомендуем прочитать статью о профилактике сахарного диабета. Из нее вы узнаете о факторах риска развития диабета, видах профилактических мероприятий и диете для предотвращения сахарного диабета. А здесь подробнее об анализе мочи при диабете.
Диета при диабетической нефропатии строится с учетом исключения простых углеводов, ограничения холестерина, белка и поваренной соли. Под запретом находятся все острые, жирные и соленые блюда. Рекомендованы овощи, крупы, вегетарианские первые блюда, фрукты и ягоды.
Молочные продукты включают в небольших количествах. Мясо или рыба допускаются не больше одного раз в день поочередно. При нарушении содержания электролитов крови необходимо внести дополнительные коррективы в меню.
Продукты для рациона
Пища больного должна быть разнообразна. Ежедневно рацион состоит из круп, мяса или рыбы, овощей, фруктов, молочной и кисломолочной продукции. Норма потребления жидкости – два литра.
Стоит знать, что запрещено для диетического питания фруктовые и ягодные соки, даже из фруктов с низким ГИ. При такой обработке они теряют клетчатку, которая выполняет функцию равномерного поступления в кровь глюкозы.
Фрукты и ягоды лучше кушать в утренний прием, не более 150 – 200 грамм. Их не следует доводить до состояния пюре, дабы не повысить ГИ. Если из данных продуктов готовится фруктовый салат, то это нужно делать непосредственно перед употреблением, чтобы сохранить как можно больше полезных витаминов и микроэлементов.
Фрукты и ягоды с низким ГИ:
- черная и красная смородина;
- крыжовник;
- яблоки любых сортов, их сладость не влияет на индекс;
- груша;
- абрикос;
- черника;
- малина;
- клубника;
- земляника.
- любые виды цитрусовых – лимон, апельсин, мандарин, помело, лайм.
Овощи являются основой диабетического питания и составляют до половины всего рациона. Они могут подаваться как на завтрак, обе, так и на полдник и ужин. Лучше выбирать сезонные овощи, в них больше полезных веществ.
Овощи при диабетической нефропатии с низким ГИ:
- патиссон;
- репчатый лук;
- чеснок;
- баклажан;
- томат;
- стручковая фасоль;
- чечевица;
- свежий и сушеный дробленый горох;
- все виды капусты – цветная, брокколи, белокочанная и краснокочанная;
- сладкий перец.
Из круп можно готовить как гарниры, так и добавлять в первые блюда. С их выбором следует быть предельно внимательным, так как некоторые имеют средний и высокий ГИ. При диабете, не отягощенном другими заболеваниями, врачи разрешают изредка есть кукурузную кашу – ГИ в высоких пределах, так как она богата на полезные вещества. Но при диабетической нефропатии ее потребление противопоказано. Так как даже минимальный скачек сахара в крови дает нагрузку на почки.
Разрешенные крупы:
- перловка;
- ячневая крупа;
- бурый рис;
- гречка.
Их молочных и кисломолочных продуктов практически все имеют низкий ГИ, исключить следует лишь такие:
- сметана;
- сливки 20% жирности;
- сладкий и фруктовый йогурт;
- сливочное масло;
- маргарин;
- твердые сыры (маленький индекс, но повышенная калорийность);
- сгущенное молоко;
- глазированный сырок;
- творожная масса (не путать с творогом).
Яйца разрешены при диабете не более одного в день, так как желток содержит вредный холестерин. При данной нефропатии лучше сократить употребление такого продукта к минимуму.
К белкам это не относится, их ГИ равен 0 ЕД, а индекс желтка составляет 50 ЕД.
Мясо и рыбу следует выбирать нежирных сортов, удаляя с них остатки шкуры и жира. Икра и молока под запретом. Мясные и рыбные блюда состоят в ежедневном рационе, желательно один раз в день.
Разрешено такое мясо и субпродукты:
- курятина;
- перепел;
- индюшка;
- крольчатина;
- телятина;
- говядина;
- говяжья печень;
- куриная печень;
- говяжий язык.
Из рыбы можно остановить свой выбор на:
- хек;
- минтай;
- щука;
- треска;
- окунь.
Формируя диабетический рацион больного из продуктов всех вышеуказанных категорий, человек получает правильную и здоровую пищу.
Она направлена на поддержание уровня сахара в крови в нормальном диапазоне.
diabetik.guru
Диета 7 б
КБЖУ рассчитывают для каждого отдельно взятого человека, беря во внимание его особенности.
При нефропатии питание должно быть калорийным и в сутки должно составлять 3500 ккал. Употребляться в пищу должны продукты с высоким содержанием растительных жиров и медленных углеводов. Уменьшение калорийности приводит к тому, что организм начинает расходовать собственные протеины, вследствие чего происходит отравление вредными веществами, образующимися в процессе этих реакций. В связи с этим нагрузка на почки возрастает.
Для правильного расчета калорий, жиров, углеводов, белков, попадающих в организм с пищей, существует индекс КБЖУ. Для каждого пациента индекс рассчитывается индивидуально, учитывая возраст и цели. Используя численные значения состава продукта, можно провести расчет калорийности. Например, в кусочке твердого сыра весом 10 г содержится 2,4 г белков, 3 г жиров и 0,2 г углеводов. Калорийность рассчитывается по следующей формуле: 2,4×4+30×9+0,2×4=37 ккал.
Диета в зависимости от стадии болезни
- На начальной стадии можно придерживаться обычного рациона, но с небольшими ограничениями в профилактических целях. Можно придерживаться диеты № 7.
- На стадии протеинурии нужно переходить на умеренно низкобелковую диету (диета 7 а). Суточное потребление белка – 0,75-08 г на каждый килограмм веса больного. То есть для мужчин это равно примерно 55 г, а для женщин – 40-45 г. Половина суточного белка должна быть животного происхождения.
- На третьей стадии нужно придерживаться следующих принципов лечебного питания:
- Ограничения суточного белка зависят от степени выраженности ХПН. Это позволит уменьшить азотемию и повышенную фильтрацию через почки белковых метаболитов.
- Энергоценность рациона нужно согласовывать согласно энергозатратам организма и повышать его нехватку за счёт жиров и углеводов. Это позволит улучшить усвоение белка из пищи и снизить распад белка из запасов организма.
- Важно регулировать количество жидкости и соли с учётом выделительной деятельности почек. При появлении отёков и артериальной гипертензии нужно резко сократить количество соли и жидкости.
Формирование диабетической нефропатии сопровождается нарушением деятельности почек. Заболевание развивается постепенно. При этом выделяется несколько стадий болезни, для каждой из которых свойственны определённые симптомы и степень поражения органа. Для лечения и профилактики заболевания на каждой стадии помимо лечения медикаментозными препаратами нужно придерживаться правильного питания. Диета при диабетической нефропатии напрямую зависит от этапа болезни. Как правило, используется один из трёх видов низкобелковой диеты – 7, 7 а, 7 б. Каждая из диет используется в комплексном лечении нефропатии диабетиков.
Что употреблять необходимо?
Основную часть рациона должны составлять овощи. Их следует употреблять в сыром виде, приготовленными на пару, тушеными, вареными – только не обжаренными.
Ограничений по овощам нет, за исключением картофеля. Его рекомендуется употреблять в печеном виде, не более 200 граммов в день.
Наиболее полезной крупой, которую необходимо обязательно ввести в питание при нефропатии диабетической, следует признать гречку. В ней практически нет простых углеводов, противопоказанных диабетикам. Другие крупы, особенно манную, стоит употреблять с осторожностью.
Очень полезно употребление зелени вообще и зеленых овощей в частности. Животные жиры лучше получать из молочных продуктов, контролируя их количество.
Из соков рекомендовано употребление томатного и смесей томатного с другими овощными соками.
Из фруктовых соков допустимо принимать небольшие количества свежего сока сливы.
В целом питание при почечной недостаточности и сахарном диабете, помимо ограничения определенных продуктов, должно отличаться также умеренностью порций. Ни в коем случае нельзя переедать – это негативно сказывается как на балансе ферментов в организме, так и на состоянии почек.
Не стоит употреблять перловую крупу – в ней слишком много углеводов.
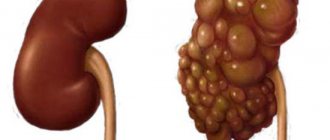
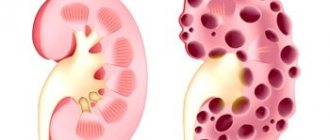
Что такое нефропатия
Сахарный диабет вызывает патологическое ухудшение сосудов почек. Это состояние называется нефропатия и вызывает почечную недостаточность. Высоки риски смертельного исхода. Нефропатия требует медикаментозного лечения с соблюдением диеты. В более запущенных случаях требуется применение гемодиализа или пересадка почки. Различают 5 стадий нефропатии:
- На 1 стадии наблюдается небольшое увеличение почечных сосудов. Клиническая картина отсутствует. Медикаментозное обследование не покажет отклонений в анализах.
- При 2 стадии изменяется структура сосудов, стенки утолщаются. Клиническая картина также отсутствует.
- На 3 стадии присутствует начальная нефропатия. Состояние пациента не ухудшается, но анализы покажут повышенное содержание белка в моче.
- При 4 стадии симптоматика становится выраженной. Медикаментозное обследование покажет сильное отклонение содержания белка в моче от нормы.
- При 5 стадии наступает почечная недостаточность. Жизнь пациенту спасут только кардинальные методы: гемодиализ или пересадка почки.
На ранних стадиях болезни почек отсутствует выраженная симптоматика. Диабетикам требуется регулярно обследоваться. Это поможет диагностировать осложнения на более ранних стадиях.
Общие рекомендации
Выбор диеты при нефропатии осуществляется лечащим врачом, исходя из данных, полученных в ходе обследования. Образ питания в острый период заболевания помогает справиться с выраженной отечностью тела, нормализовать водно-солевой баланс. Благодаря этому снижается выраженность признаков интоксикации организма и нормализуется диуретическая функция. Выбор диетического стола осуществляется с целью снижения количества вредных соединений, которые могут поступать с пищей.
В зависимости от выраженности симптомов, причины патологического процесса, а также общего состояния пациента, назначается диетический стол 7, 7а, 7б.
Все направления в питании основываются на общих принципах:
- снижение количества жирных продуктов и белка животного происхождения, которые постепенно замещаются растительными жирами;
- снижение количества потребляемой соли на килограмм веса;
- отказ от консервированной, жареной, копченой, соленой, пряной и маринованной пищи;
- обильный питьевой режим;
- дробное питание с частыми приемами пищи небольшими порциями;
- исключение легких углеводов и сахара;
- при повышенной концентрации калия в крови — снижение его поступления с пищей;
- при низком уровне калия — обеспечение достаточного поступления его с продуктами питания;
- снижение объема пищи с высоким содержанием фосфора;
- употребление продуктов питания, которые содержат в большом количестве железо;
- все продукты употребляются в отварном виде или приготовленными на паругриле;
- диетическое питание малышей аналогично варианту для взрослых.
Эффективность диеты
Лечебное меню составляется отдельно каждому пациенту. Задача режима питания – это уменьшение воздействия на почки, нормализация водного баланса организма, снижение или полный отказ от употребления вредных продуктов.
- меньше животных белков, больше растительных,
- уменьшение потребления соли,
- уменьшение порций еды, интервал между приемами пищи не больше 2-3 часов,
- нормализация потребления калия в большую или меньшую сторону,
- исключение из рациона быстрых углеводов,
- нормализация потребления воды, увеличения потребления железосодержащих продуктов,
- контроль потребления фосфорсодержащих продуктов,
- исключение жареного, соленого, копченого, фастфуда и полуфабрикатов,
- еду запекать, отваривать или готовить в пароварке.
Азотистые соединения, образующиеся при употреблении животных белков, нагружают почки.
Для уменьшения отрицательного воздействия во время заболевания животные белки заменяются растительными.
Резкий отказ от белковой пищи провоцирует стрессовое состояние для организма. Снижать количество белковой пищи нужно постепенно, заменяя жирное мясо на диабетическое. Затем перейти на растительные белки.
Диабетикам рекомендуется суточное потребление жидкости в количестве не менее 2 литров. При диабетической нефропатии вода – это дополнительная нагрузка на пораженные органы. Суточная доза жидкости снижается в 2 раза. Основной признак лишнего потребления жидкости – отечность.
Причины нефропатии
Диабет – это первопричина возникновения заболевания почек. Но есть факторы, которые повышают риск возникновения нефропатии:
- гипертония;
- резкие скачки сахара в крови;
- ожирение;
- расстройство липидного обмена;
- болезни мочеполовых органов;
- несоблюдение назначенной диеты;
- прием токсических лекарств;
- вредные привычки и алкоголь.
Используемые источники:
- https://edaplus.info/feeding-in-sickness/nephropathy.html
- https://etopochki.ru/kidney/drugoe/dieta-pri-nefropatii-pochek.html
- https://motiv-tarif.ru/dieta-diabeticheskoy-nefropatii-pochek-spisok-produktov/
- https://tvoyapochka.ru/lechenie/dieta-pri-diabeticheskoj-nefropatii
- https://hearth-health.ru/menyu-pri-nefropatii-diabeticheskoy/
- https://endokrinolog.online/dieta-pri-diabeticheskoj-nefropatii/
- https://stopzaraza.com/diety/dieta-pri-diabeticheskoj-nefropatii-pochek-spisok-produktov-dlya-diabetikov-2.html
- https://diabeto.ru/dieta/dieta-pri-nefropatii-pochek-i-saharnom-diabete/
Рацион питания – прямое влияние на прогноз нефропатии IgA
Заболевание не является редкостью и затрагивает около 1% населения мира. Поскольку клинические проявления чаще всего коварны, оценка частоты, а также прогноза усложняется. Обычно оно поражает молодых людей и в три раза чаще встречается у мужчин, чем у женщин. Причина неизвестна, доказано лишь то, что инфекция является прямым признаком заболевания почек. Что касается ответственных механизмов, было показано, что у пациентов с IgA-нефропатией небольшая часть IgA имеет аномальную структуру и откладывается в почках. Остальная часть IgA работает нормально, особенно в отношении инфекций.
Болезнь Берже характеризуется:
- наличием крови в моче;
- выявляется только в почках;
- диагностируется с помощью иммунофлуоресценции, которая выявляет отложения IgA на почечном фрагменте, взятом при биопсии;
- является окончательной (неизлечима);
- клинически трудно предсказуема и может прогрессировать до почечной недостаточности;
- в настоящее время нет специального лечения, но есть симптоматическая терапия, требующая раннего вмешательства для защиты почек;
- часто рецидивирует на пересаженной почке;
- причины неизвестны.
Сложные механизмы, ответственные за повреждения мезангиальных клеток, еще не все поняты. Вероятно, причины связаны с факторами окружающей среды и генетической предрасположенностью. Поэтому корректировка рациона питания пациентов с IgA нефропатией — пока единственный способ предупредить развитие болезни и помочь законсервировать негативные процессы. От меню напрямую зависит прогноз и качество жизни больного. Что следует употреблять пациентам с IgA-нефропатией? Диета играет очень важную роль в профилактике и лечении. Базовые знания о рационе питания помогут грамотно скорректировать меню больного человека.