Какой метод диагностики аберрантной артерии выбрать: МРТ, КТ, ангиографию
Метод выбора
- Зачастую аберрантная артерия диагностируется случайно
- В качестве метода выбора может рассматриваться КТ.
Информативна ли МСКТ сосудов шеи при аберрантной сонной артерии
- Мягкотканная структура в гипотимланической области
- Отсутствие вертикального сегмента ВСА
- Расширение барабанного канальца
- Визуализируется дефект в костной пластинке между полостью среднего уха и горизонтальным сегментом каротидного канала.
Что покажет обычная и МР-ангиография
- Эктопический сосуд сужается в месте его вхождения в основание черепа
- Данный сосуд (аберрантная ВСА) располагается латеральнее и кзади по сравнению с типичной локализацией.
Пальпация
Прощупывание и осмотр подключичной артерии (пальпация) проводится по схеме пальпации верхушечного толчка, то есть тремя или двумя пальцами рук. Сначала исследуются артерии у края кивательных мышц над ключицами. Затем делается переход в область глубины подключичных ямок под ключицами у краев ее дельтовидных мышц. Исследование проводится очень осторожно, методом накладывания пальцев и надавливания на мягкие ткани в области осматриваемого внешне участка.
У здорового человека, который находится в состоянии покоя, подключичные артерии пальпировать не будут, или их пульсация будет едва уловимой. Это объясняется их достаточной глубиной залегания. Ощутить сильную пульсацию можно у людей со слабым развитием мышечной ткани плеча и шеи, после физических нагрузок, эмоциональных потрясений, а также у пациентов астеников.
При патологии подключичной артерии ее пульсация проявляется четко. Такое явление можно наблюдать при аортальной недостаточности и гиперкинетическом типе гемодинамики. При аневризме сосудов прощупывается пульсация обычно в надключичном участке, немного ограниченная (2-3 см). Ослабление пульсации этих артерий можно точно оценить, прощупывая их одновременно, используя обе руки. Это может быть связано с нарушением их проходимости (тромбоз, сдавливание, атероматоз) или если есть аномалия — аберрантная правая подключичная артерия.
Что хотел бы знать лечащий врач?
- При планировании хирургического вмешательства данной области оперирующий хирург должен быть осведомлен о наличии в хирургическом поле эктопического сосуда.
Физиологический (а) и эктопический (b) варианты строения ВСА (цит. по : Lo et al; с изменениями).
a В норме каменистая часть ВСА состоит из вертикального и горизонтального сегментов. Нижняя барабанная артерия, отходящая от восходящей глоточной артерии, проходит через барабанный каналец и в области мыса (promontorium) образует анастомоз с сонно-барабанной артерией, которая, а свою очередь, проходит через сонно-барабанный канал.
b При аплазии шейного сегмента ВСА компенсация кровообращения осуществляется за счет увеличения интенсивности кровотока по расширенным нижней барабанной и сонно барабанной артериям. Вертикальный сегмент каротидного канала при этом отсутствует.
Все о сосудах почек
Сосуды почек, в отличие от артерий и вен других органов и тканей, испытывают двойную функциональную нагрузку.
Они переносят и отводят кровь не только для питания органа, но и для обеспечения одной из важнейших его функций – фильтрации крови от продуктов обмена веществ и токсинов.
Почки человека
Кроме того, почки способны оценивать давление жидкости, поступающей к ним по сосудам и за счет этого контролировать уровень артериального давления.
По этим причинам нарушения со стороны кровоснабжения почек так или иначе отзываются на всем организме.
Для того чтобы понять, как функционируют почки и какое значение для организма имеет их адекватное кровоснабжение, необходимо хотя бы в общих чертах представлять анатомическое строение этого органа и окружающих его сосудистых структур.
Почки являются парным органом бобовидной формы, расположенным в забрюшинном пространстве – проще говоря, их проекция на поверхность будет сзади на пояснице у края ребер.
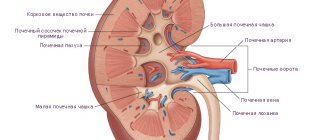
Непосредственно от аорты отходят почечные артерии, которые идут к области «ворот» почки. Уже непосредственно у «ворот» артерия разделяется на несколько ветвей.
Дальнейшее разделение ведет к образованию обширной сосудистой сети внутри органа.
Данную сеть (точнее, ее артериальный участок) можно разделить на две группы сосудов.
Одни предназначены для того, что и все артериальные капилляры в теле – для передачи кислорода и питательных веществ тканям почки. Другая часть артериол идет к функциональным единицам органа – нефронам.
В клубочке нефрона производится фильтрация крови с образованием так называемой первичной мочи.
Таким путем осуществляется основная и общеизвестная большинству обывателей функция почек – очистка крови с образованием продуктов выведения (мочи).
От тканей и клубочков нефронов отходят сосуды, переносящие кровь, не содержащую кислород, – венулы. Они постепенно сливаются между собой, формируя у ворот органа почечную вену.
Она затем впадает в нижнюю полую вену.
Нарушения и заболевания почечных сосудов
Все патологии, которые поражают систему кровоснабжения почек, можно разделить на две большие группы – врожденные и приобретенные.
Сосудистая патология почек
К первым относят заболевания, которые были вызваны неправильным формированием органов еще во время внутриутробного развития.
Плохая экология и вредные привычки будущей мамы могут пагубно сказаться на здоровье ее малыша – у него может появиться добавочная почечная артерия, множественные артерии, артериовенозные фистулы, стенозы.
Все это нередко можно обнаружить еще при плановом ультразвуковом патронаже беременной и сразу после родов провести коррекцию данного состояния.
Последствия врожденных аномалий
Аномалии развития почечных сосудов могут привести к состоянию, когда одной из добавочных ветвей артерии может частично передавливаться мочеточник. Это затрудняет отток мочи из лоханки почки, и она постепенно растягивается из-за застоя и накопления жидкости.
При этом основное вещество почек начинает сдавливаться растущей лоханкой с одной стороны и соединительнотканной капсулой – с другой.
Изменения сосудов почек
Давление ведет к гибели нефронов и нарастанию явлений почечной недостаточности – тогда это состояние врачи называют гидронефрозом.
Помимо описанного сценария, наличие врожденных аномалий сосудов почек повышает риск развития мочекаменной болезни, воспалительных поражений мочевыводящих путей.
Стеноз почечной артерии
У взрослого человека сосуды почек наиболее часто страдают от стеноза – сужения просвета по причине атеросклероза, последствий фиброзного воспаления, тромбообразования.
Патологии почек
Особенно опасным является стеноз почечной артерии – это состояние приводит к снижению поступления крови к органу.
Испытывая недостаток питательных веществ и кислорода, почка постепенно теряет нефроны, которые замещаются соединительной тканью.
Внешний вид органа изменяется – он становится меньшим по размеру, бугристым, сморщенным. Также нарастают явления его недостаточности – однако для организма на данном этапе опасно другое.
Все дело в том, что в почках расположены рецепторы, контролирующие давление крови и количество эритроцитов в ней.
При стенозе в сосудистую сеть почек попадает меньшее количество крови, что они расценивают как недостаток давления и эритроцитов. Помимо фильтрационной функции, эти органы выделяют некоторые гормоны – ренин и эритропоэтин.
Первый способствует сильному росту артериального давления, тогда как второй стимулирует образование новых эритроцитов в красном костном мозге. Их выброс происходит при падении давления и анемии соответственно.
При стенозе гибель нефронов сопровождается колоссальными выделениями этих гормонов.
В результате у человека будет повышаться артериальное давление, и снизить его рядом препаратов не представляется возможным.
Одновременно начинает повышаться количество эритроцитов и гемоглобина в крови – это делает кровь более густой (как говорят специалисты, ухудшаются реологические свойства крови), и ей все сложнее протекать по узким капиллярам.
Нарушается питание тканей, очень сильно возрастает нагрузка на сердце и сосуды, повышается риск тромбообразования и связанных с ним инфарктов и инсультов.
Диагностика нарушений почечных сосудов
Медицинские специалисты научились определять поражение сосудов почек разнообразными косвенными методами.
Например, совокупность таких проявлений, как высокое артериальное давление, эритроцитоз и сниженный диурез (суточный объем мочи) говорит о стенозе почечных артерий.
Однако косвенные признаки на то и косвенные, что не дают стопроцентной гарантии правильного результата.
По этой причине были разработаны различные методы медицинской визуализации для определения таких заболеваний.
УЗИ почек
Наиболее простым и широко распространенным методом диагностики заболеваний почки и обследования ее сосудов является ультразвуковое исследование (УЗИ).
Данная методика заключается в облучении органов звуковыми колебаниями очень высокой частоты – волны отражаются от участков с разной плотностью и регистрируются аппаратом, создавая изображение.
Для диагностики почек достаточно простого УЗИ, тогда как для исследования сосудов необходимо специальное оборудование – допплеровский сканер.
Этот аппарат не только создает «картинку» состояния внутренних органов, но и определяет направления потока жидкости (в данном случае – крови) и его скорость.
С его помощью можно в мельчайших деталях увидеть стеноз артерии или же какие-либо ее добавочные ветви; определить, с какой скоростью кровь поступает в орган, имеются ли завихрения и области с обратным током.
Единственный минус такого метода – неподвижную или очень медленно двигающуюся жидкость (как это бывает при сильных стенозах) он визуализировать не сможет.
МРТ
Другим, более хлопотным и затратным методом обследования почечных сосудов является использование контрастных веществ. Вообще-то это целая группа методов.
Например, внесением в кровь вещества на основе йода (оно не пропускает рентгеновские лучи) можно увидеть стеноз и другие сосудистые нарушения при помощи простой рентгенографии, цифровой рентгеноскопии, компьютерной томографии.
А при использовании аналогичных соединений на основе галлия и гадолиния можно проводить контрастную магниторезонансную томографию (МРТ) и увидеть структуру сосудов почек во всех подробностях и в трехмерном формате.
На данный момент это наиболее передовые и точные методики обследования почечных сосудов.
Важно помнить, что нарушения этих образований очень опасны для всего организма, поэтому стоит прислушиваться к своему организму. Особенно если у вас возникли такие симптомы, как:
- головная боль и повышение давления;
- боль в пояснице;
- изменение цвета, количества и других свойств мочи;
- отеки на лице по утрам.
Это все может быть признаком поражения почек или их сосудов.
В такой ситуации не пренебрегайте посещением специалиста – на ранних этапах многих патологий лечение может быстро и надолго улучшить состояние человека.
Источник: https://promoipochki.ru/anatomiya-pochek/vse-o-sosudax-pochek.html
Какие заболевания имеют симптомы, схожие с аберрантной внутренней сонной артерией
Дегисценция (незаращение) яремной луковицы
— Определяется протрузия яремной луковицы в полость среднего уха
— Увеличение размеров яремной ямки
— Дефект в основании гипотимпанической области
Опухоль тимпанического гломуса
— Очаговый эффект мягкотканного объемного образования в полости среднего уха
Опухоль яремного гломуса
— Расширение и эрозия яремной ямки и в редких случаях также каменистой кости
Холестериновая гранулема
— Эффект мягкотканного объемного образования с деструкцией окружающих костных структур
— При визуализации в TI-взвешенном режиме обычно отмечается повышенная интенсивность сигнала
Методика лечения
Такое заболевание как стеноз можно лечить медикаментозно, в легкой его форме, интервенционно и оперативно. Но основными методами терапии, по мнению специалистов, является шунтирование и стентирование. Эти способы лечения используются очень давно и имеют отличный процент успешности при проведении процедуры.
Шунтирование
При обнаружении стеноза на 2-м участке артерии, показано шунтирование. Если повреждена ипсилатеральная общая сонная артерия, то предпочтение отдается перекрестному шунтированию. Такой метод оперативного вмешательства не травмирует ткани и органы пациента, не требует использования общего наркоза, занимает немного времени и не вызывает серьезных послеоперационных осложнений. Перед его проведением необходимо провести УЗИ.
Если подключичная большая артерия повреждена слева или с двух сторон, то предварительно будет необходима ее реконструкция на пораженном участке. При неуспешном проведении операции, повторное вмешательство затрудняется. Контралатеральные поражения подключичных сосудов требуют предварительного устранения стил-синдрома, только потом можно приступать к шунтированию. Реконструировать поврежденный участок артерии можно только при не регрессирующей вертебробазилярной недостаточности. Все оперативные вмешательства, будь то шунтирование, стентирование и прочие, не проводятся без полного предварительного обследования пациента и постановки точного диагноза.
Стентирование
Этот метод показан пациентам, имеющим гиперстеническое телосложение и особенную топографию своих подключичных артерий. Первый отдел артерии у таких людей трудно нащупывается. Метод стентирования очень удобен и значительно преобладает над оперативным полостным вмешательством. При этом щадящем процессе не происходит изменения артерий, а ткани организма не травмируются.
При помощи стентирования врачи увеличивают просвета пораженного сосуда. Для этого используется катетер и баллонообразный стент. Все процедуры проводятся под местным наркозом. Движение стента по артерии происходит под контролем опытного специалиста, который регулирует его расположение. Достигнув участка сужения, устройство раскрывается. Если стент недостаточно открыт, проводится ангиопластика. Общее время операции не более 2-х часов.
Советы и ошибки
Вследствие схожести результатов визуализации в некоторых случаях может ошибочно диагностироваться гломусная опухоль или любая другая опухоль полости среднего уха, что сопряжено со значительными рисками в плане тактики лечения.
Аберрантная ВСА. КТ без усиления (костное окно), аксиальная проекция (а), МРА в М1Р-режиме с контрастированием (b) и ЦСА (с). Горизонтальный сегмент (наконечники стрелок) эктопической правой ВСА выступает в полость среднего уха без признаков кортикального покрытия (а). Вертикальный сегмент (раздвоенная стрелка) уже, чем на противоположной стороне (b, с), поскольку эктопический сосуд входит в каменистую кость через барабанный каналец.
Отделы и функции
Поверхностное расположение данного сосуда очень удобно для проведения пункции. В этой области шеи также часто проводится катетеризация подключичной артерии. Специалисты отдают предпочтение этому участку, поскольку он доступен, за счет его анатомических особенностей, артерия имеет более чем подходящий диаметр просвета, стабильное положение.
При катетеризации поставленный катетер не будет соприкасаться со стенками сосуда, а препарат, который через него будет вводиться, быстро достигнет цели, активно воздействуя на гемодинамику.
Основные отделы подключичной артерии представляют собой три участка:
- Межлестничный промежуток. От него отходит позвоночная и парная артерии;
- Реберно-шейный ствол;
- Разветвление поперечно-шейной артерии.
Подключичный сосуд, находящийся в 1-ом отделе, проходит в череп. Его функция заключается в снабжении кровью головного мозга, мышц шеи. Внутренняя грудная артерия обеспечивает кровью щитовидку, диафрагму и бронхи. Она делится на нависший межреберный сосуд и прочие прилегающие артерии.
Осложнения
Хоть такие операции и нельзя назвать сложными, довольно длительный период реабилитации они все же имеют. После стентирования рекомендован прием обезболивающих препаратов, так как места проколов и надрезов мягких тканей и артерий могут болеть. Послеоперационные осложнения встречаются крайне редко, поскольку перед процедурой пациент проходит полное обследование всего организма (УЗИ и прочее). Но все-таки реакция организма при определенных обстоятельствах может быть непредсказуемой (к примеру, если есть порок — аберрантная подключичная артерия).
После проведения стентирования у больного может отмечаться:
- Аллергия на препараты;
- Повышение температуры;
- Головная боль;
- Инфицирование раны;
- Воздушная эмболия;
- Миграция стента;
- Кровотечения в местах прокола;
- Тромбоз артерии;
- Неврологические осложнения.
Интервенционная терапия стеноза и прочих заболеваний подключичных артерий методом стентирования и агиопластики является современным малоинвазивным мероприятием. Такие эффективные процедуры проводятся в очень короткие сроки и не требуют длительной госпитализации. Достаточно предварительно пройти УЗИ и сдать необходимые анализы.
Сосуды
Артерия Менингеальная Средняя: Борозда
фев 06, 2020 Кох В. А.
5709
Сосуды
Грудная Внутренняя Артерия: Топография
фев 06, 2020 Кох В. А.
7718
Сосуды
Непосредственные результаты хирургического лечения пациентов с аномалиями дуги аорты
Непосредственные результаты хирургического лечения пациентов во всех группах исследования нами оценивались на основании показателей выживаемости и частоты развития различных видов послеоперационных осложнений. В 1 и 3 группах исследования непосредственные результаты лечения оценивались также на основании проведения контрольной УЗДГ артерий нижних конечностей и определения градиента артериального давления между верхними и нижними конечностями.
Анализ непосредственных результатов хирургического лечения пациентов трех групп исследования мы сочли необходимым начать с изучения ряда интраоперационных факторов, влияющих, по нашему мнению, на частоту развития послеоперационных осложнений. К вышеупомянутым факторам мы отнесли: вид выполненной операции, проведение первичной или повторной реконструкции грудной аорты и ее ветвей, время полного пережатия аорты, объем интраоперационной кровопотери, необходимость одновременного пережатия обеих подключичных артерий, необходимость применения искусственного кровообращения и время перфузии.
Помимо перечисленных интраоперационных факторов, непосредственные результаты хирургического лечения изучались с учетом ряда исходных показателей – возраста пациентов, вида врожденной аномалии дуги аорты и сопутствующей патологии грудной аорты, исходного градиента давления в области сужения аорты, наличия сопутствующих заболеваний.
В настоящей главе приведена сравнительная характеристика и статистическая обработка исходных показателей состояния пациентов, особенностей операционного процесса и непосредственных результатов лечения у пациентов всех групп исследования.
Исследуемые группы (№1 и №3) также не имели статистически значимых различий по частоте выполнения повторных хирургических вмешательств на грудном отделе аорты (р 0,05).
В основной группе исследования выявлена более высокая частота выполнения экстраанатомических аорто-аортальных шунтирований от восходящей аорты к нисходящей (6 – в основной группе и 1-в контрольной группе 3), однако по этому показателю также не получено статистически значимого различия (р 0,05).
Следует отметить, что под временем пережатия аорты подразумевалось только время полного пережатия аорты, время пристеночного пережатия аорты, например, при выполнении операции аорто-аортального шунтирования или пристеночного пережатия аорты на время имплантации подключичных артерий не учитывалось.
В основной группе (группа №1) в условиях полного пережатия аорты оперирован 31 пациент, а точное время пережатия аорты удалось установить у 21 пациента из основной группы исследования, в 7 случаях операции производились при пристеночном пережатии аорты. В группе №3 полное пережатие аорты выполнено у 39 пациентов, исключая одного пациента, которому выполнялась операция аорто-аортального шунтирования от восходящей аорты к нисходящей, точное время пережатия аорты установлено в 100% случаев.
Из приведенной выше таблицы (таб. 4.2) видно, что в группе №3 (контрольная группа) несколько чаще выполнялись операции в условиях искусственного кровообращения (10 случаев, против 6 случаев ИК в основной группе), однако по этому показателю между группами №1 и №3 не получено статистически значимого различия.
Такие интраоперационные показатели как среднее время пережатия аорты, объем интраоперационной кровопотери и время искусственного кровообращения у пациентов 1 и 3 групп статистически значимо не различались (р 0,05).
Среди исходных факторов, определяющих технические особенности проведения операции, а также прогностических факторов в аспекте развития спинальнои ишемии следует выделить такой показатель как градиент систолического давления в области сужения аорты. При сравнении среднего градиента давления в области дуги или перешейка аорты, а также количества пациентов с градиентом артериального давления меньше 40 мм рт. ст. в 1 и 3 группах нами также не было обнаружено статистически значимого различия (Р 0,05).
Следует отметить, что у некоторых пациентов, не имевших градиента давления между верхними и нижними конечностями при измерении по методу Короткова (при отхождении обеих подключичных артерий дистальнее зоны сужения аорты), был выявлен прямой градиент в зоне сужения при проведении ангиографического исследования и тонометрии.
Подводя итог вышеизложенному, можно заключить, что исследуемые нами группы пациентов с патологией грудной аорты (№1 и №3) статистически значимо не различались по большинству показателей операционного процесса, оказывающих влияние на непосредственные результаты хирургического лечения и по наиболее важным показателям исходного состояния.
В качестве особенностей хирургического лечения пациентов основной группы в сравнении с пациентами групп 2 и 3 (рис. 47) можно отметить следующее: в основной группе чаще выполнялись операции экстраанатомического аорто-аортального шунтирования от восходящей аорты к нисходящей – 15,8% в основной группе исследования и у 2,5% пациентов в группе №3.
только в основной группе пациентов возникала необходимость в одновременном пережатии обеих подключичных артерий, что потребовалось у 39,5% пациентов (п=15) 1 группы, в группах №2 и №3 одновременного пережатия обеих подключичных артерий не производилось. У 10% пациентов 3 группы (п=4) для адекватного выполнения операции потребовалось одновременное пережатие левых подключичной и общей сонной артерий.
частая необходимость в выполнении операции через правостороннюю торакотомию – 23,7% (п=9), во 2 и 3 группах через правостороннюю торакотомию операции выполнены в 20% (п=2) и 2,5% (п=1) соответственно. в основной группе исследования в 18,4% случаев возникала необходимость в различных манипуляциях на подключичных артериях, таких как протезирование (п=1), реимплантация их в новое устье (п=4) или резекция (п=2), в 3 группе исследования протезирование левой подключичной артерии выполнено в 5% случаев, а реимплантация ее в новое устье в 2,5%.
Пол пациента: женский
Возраст пациента: 25 лет
ВАРИАНТНАЯ АНАТОМИЯ ДУГИ АОРТЫ:
ARTERIALUSORIA
Черных А.В.
д.м.н., профессор, заведующий кафедрой оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России
Закурдаев Е.И.
к.м.н., ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России
Якушева Н.В.
к.м.н., доцент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России
Судаков Д.В.
к.м.н., ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России, врач-хирург БУЗ ВО ВОКБ №1(Воронежская областная клиническая больница №1).
Аннотация
При топографо-анатомическом препарировании фиксированного трупа мужчины, умершего в возрасте 62 лет, обнаружена аберрантная правая подключичная артерия. Она располагалась позади ветвей дуги аорты и органов шеи. Близкое расположение правой аберрантной подключичной артерии с многочисленными органами, кровеносными сосудами и нервными стволами может стать причиной различных осложнений при хирургических вмешательствах.
Ключевые слова:
дуга аорты, аберрантная правая подключичная артерия, сосудистые аномалии.
Актуальность
проблемы
Интерес к изучению вариантной анатомии кровеносных сосудов определяется необходимостью в минимизации риска интраоперационных осложнений. Наиболее распространенной аномалией дуги аорты является аберрантная правая подключичная артерия – arteria
lusoria
. Данная аномалия встречается в 0,4-2,0% случаев[1][3]. Обычно аберрантная правая подключичная артерия отходит от дуги аорты дистальнее устья левой подключичной артерии и располагается позади магистральных сосудов и пищевода[9]. Редко наблюдаются случаи расположения аберрантного сосуда между пищеводом и трахеей. Аберрантная правая подключичная артерия может располагаться и впереди трахеи[10].
Материалы и методы
Исследован фиксированный труп мужчины, умершего в возрасте 62 года. Проводилось топографо-анатомическое препарирование передней области шеи и средостения. Доступ к органам и сосудам шеи выполнялся двумя горизонтальными и одним вертикальным разрезами[7][8]. Верхний горизонтальный разрез соединял верхушки сосцевидных отростков височной кости и проводился вдоль нижнего края нижней челюсти. Нижний горизонтальный разрез соединял основания акромиальных отростков лопаток и проводился по верхнему краю ключиц и рукоятки грудины[2][4]. Вертикальный разрез соединял горизонтальные и соответствовал срединной линии. Для осмотра переднего средостения выполнялась срединная стернотомия[7].
Результаты исследования и их обсуждение
В исследованном случае дуга аорты отдавала четыре ветви, тогда как в типичных ситуациях наблюдается три. Первой ветвью дуги аорты, считая справа налево, была правая общая сонная артерия. Второй и третью ветвями дуги аорты были левые общая сонная и подключичная артерии. Четвертой ветвью дуги аорты являлась аберрантная правая подключичная артерия – arteria
lusoria
(рис. 1).
Рис. 1. Топография аберрантная правой подключичной артерии.
Обозначения:
1 – дуга аорты, 2 – правая общая сонная артерия, 3 – трахея, 4 – пищевод, 5 – левая общая сонная артерия, 6 – левая подключичная артерия, 7 – аберрантная правая подключичная артерия (
arterialusoria
).
Аномальный сосуд отходил от задней поверхности дуги аорты на 0,6 см дистальнее устья левой подключичной артерии[6]. В направлении слева направо аберрантная правая подключичная артерия по задней поверхности пересекала остальные ветви дуги аорты и пищевод. Начальный отрезок аберрантного кровеносного сосуда располагался в левом лестнично-позвоночном промежутке, основной ствол – в ретровисцеральном клетчаточном пространстве шеи[5][14]. Далее аберрантная артерия проникала в правый лестнично-позвоночный промежуток, где отдавала позвоночную и внутреннюю грудную артерии.
Полученные в проведенном исследовании данные несколько расходятся с литературными. Так, на изученном секционном материале диаметр поверхностной надчревной артерии на уровне паховой связки составил 1.7±0.2 мм, а вены – 2.1±0.4 мм. Из этого следует, что диаметр исследованных кровеносных сосудов соответствует требованиям пластических хирургов по выполнению микрососудистых анастомозов.
Вывод
1. Выявлен и описан достаточно редкий вариант дуги аорты – аберрантная правая подключичная артерия. В данном случае аномальный сосуд отходил от дуги аорты дистальнее места отхождения левой подключичной артерии и направлялся слева направо через ретровисцеральное клетчаточное пространство шеи.
Литература:
1. Лечение гнойных ран у больных сахарным диабетом с использованием электроактивированных водных растворов / Д.В. Судаков, Е.А. Фурсова, М.В. Фролов, О.В. Судаков // Системный анализ и управление в биомедицинских системах. 2011. Т. 10. № 2. С. 427-429.
2. Новые данные в лечении гнойных ран у больных микрохирургического профиля / / Д.В. Судаков, А.В. Черных, Е.И. Закурдаев, А.Н. Тихонов // Центральный научный вестник. 2020. Т. 2. № 1 (18). С. 9-11.
3. Оценка информативности показателей клинического обследования пациентов с сахарным диабетом 2 типа и гнойными ранами / Д.В. Судаков, Е.В. Стародубцева, О.В. Судаков, В.Н. Снопков // Системный анализ и управление в биомедицинских системах. 2013. Т. 12. № 4. С. 1163-1165.
4. Опыт аутотрансплантации икроножным нервом магистральных нервных стволов предплечья на фоне укушенных ран верхних конечностей / Д.В. Судаков, А.В. Черных, Н.В. Якушева, А.Н. Тихонов // Центральный научный вестник. 2020. Т. 2. № 1 (18). С. 12-14.
5. Построение прогноза эффективности аутотрансплантации икроножным нервом в микрохирургии верхних конечностей у больных сахарным диабетом 2 типа / Д.В. Судаков, А.В. Черных, Н.В. Якушева, Н.О. Васильев // В сборнике: Актуальные вопросы современной медицины. Сборник научных трудов по итогам III международной научно – практической конференции. 2020. С. 122-124.
6. Проблема антибиотикорезистентности в микрохирургии / Д.В. Судаков, А.В. Черных, Е.И. Закурдаев, А.Н. Тихонов // Центральный научный вестник. 2020. Т. 2. № 1 (18). С. 15-17.
7. Редкий случай гигантской скользящей пахово-мошоночной грыжи мочевого пузыря / А.В. Черных, Е.Н. Любых, Ю.В. Малеев, Е.И. Закурдаев, А.Н. Шевцов, В.В. Спицин //Журнал анатомии и гистопатологии. 2013. Т. 2. № 3 (7). С. 67-69.
8. Судаков Д.В. Анализ состава микробной флоры у больных сахарным диабетом 2 типа после аутотрансплантации икроножным нервом поврежденных магистральных нервов предплечья / Д.В. Судаков, А.В. Черных, Н.В. Якушева // В сборнике: Современная медицина: актуальные вопросы и перспективы развития. Сборник научных трудов по итогам международной научно-практической конференции. Инновационный центр развития образования и науки. 2020. С.134-138.
9. Судаков Д.В. Моделирование процесса лечения гнойных ран у пациентов с сахарным диабетом / Д.В. Судаков // Системный анализ и управление в биомедицинских системах. 2013. Т. 12. № 1. С. 327-330.
10. Судаков Д.В. Построение прогноза эффективности использования кистевого внеочагового компрессионно – дистракционного аппарата Илизарова в микрохирургии / Д.В. Судаков, А.В. Черных, Н.В. Якушева // В сборнике: Современная медицина: актуальные вопросы и перспективы развития. Сборник научных трудов по итогам международной научно-практической конференции. Инновационный центр развития образования и науки. 2020. С.138-143.
11. Черных А.В., Витчинкин В.Г., Якушева Н.В., Малеев Ю.В., Закурдаев Е.И., Болотских В.А., Спицын В.В. Высокое отхождение лучевой и локтевой артерий // Журнал анатомии и гистопатологии. – 2014. – Т. 3, № 3. – С. 63-65.
12. Черных А.В., Закурдаев Е.И., Якушева Н.В., Витчинкин В.Г., Малеев Ю.В., Закурдаева М.П., Андрианова К.А., Лазарева О.А. Прикладные аспекты вариантной анатомии нижней надчревной артерии // Журнал анатомии и гистопатологии. – 2020. – Т. 5, № 4. – С. 74-78.
13. Черных А.В. Аутотрансплантация икроножным нервом в микрохирургии верхних конечностей у пациентов с сахарным диабетом 2 типа / А.В. Черных, Д.В. Судаков, Н.В. Якушева // Прикладные информационные аспекты медицины. 2020. Т. 19. №3. С. 107-112.
14. Черных А.В. Проблемы и перспективы изучения топографической анатомии околощитовидных желез / А.В. Черных, Ю.В. Малеев, А.Н. Шевцов // Журнал анатомии и гистопатологии. 2013. Т. 2. № 2 (6). С. 15-23.
Сведения об авторах:
Черных Александр Васильевич
– доктор медицинских наук, профессор, заведующий кафедрой оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им.Н.Н. Бурденко Минздрава России.
Закурдаев Евгений Иванович
– кандидат медицинских наук, ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им.Н.Н. Бурденко Минздрава России.
Якушева Наталья Владимировна
– кандидат медицинских наук, доцент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им. Н.Н. Бурденко Минздрава России.
Судаков Дмитрий Валериевич –
кандидат медицинских наук, ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им.Н.Н. Бурденко Минздрава России, врач –хирург БУЗ ВО ВОКБ №1.
VARIANT ANATOMY OF THE AORTIC ARCH: ARTERIA LUSORIA
Chernyh A.V., Zakurdaev E.I., Yakusheva N.V., Sudakov D.V.
Summary
When topographic anatomical dissection of a fixed cadaver of a man, who died at the age of 62 years, found an aberrant right subclavian artery. It was located behind the branches of the aortic arch and organs of neck. The proximity of the aberrant right subclavian artery with multiple organs, blood vessels and nerve trunks can cause a variety of complications during surgery.
Keywords:
aortic arch, aberrant right subclavian artery, vascular abnormalities.
References:
1. Treatment of purulent wounds in patients with diabetes mellitus using electro-aqueous solutions / D.V. Sudakov, E.A. Fursova, M.V. Frolov, O.V. Sudakov // System analysis and control in biomedical systems. 2011. V. 10. № 2. P. 427-429.
2. New data in the treatment of purulent wounds in patients with microsurgical Profile / D.V. Sudakov, A.V. Chernyh, E.I. Zakurdaev, A.N. Tikhonov // Central Scientific Gazette. 2020. V. 2. № 1 (18). P. 9-11.
3. Evaluation of informative indicators of clinical examination of patients with type 2 diabetes and purulent wounds / D.V. Sudakov, E.V. Starodubceva, O.V. Sudakov, V.N. Snopkov // System analysis and control in biomedical systems. 2013. V. 12. №4. P. 1163-1165.
4. Experience sural nerve autografting main nerve trunks of the forearm against the backdrop of bite wounds upper limb / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva, A.N. Tikhonov // Central Scientific Gazette. 2020. V. 2. № 1 (18). P. 12-14.
5. Building efficiency forecast sural nerve autografting in microsurgery of the upper extremities in patients with type 2 diabetes / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva, N.O. Vasiliev // In: Actual problems of modern medicine. Collection of scientific papers on the results of the III international scientific — practical conference. 2020. P. 122-124.
6. The problem of antibiotic resistance in microsurgery / D.V. Sudakov, A.V. Chernyh, E.I. Zakurdaev, A.N. Tikhonov // Central Scientific Gazette. 2020. V. 2. № 1 (18). P. 15-17.
7. A rare case of giant sliding inguinal-scrotal hernia bladder / A.V. Chernykh, E.N. Lubih, Y.V. Maleev, E.I. Zakurdaev, A.N. Shevtsov, V.V. Spitsin // Journal of anatomy and histopathology. V. 2. № 3. 2013. 3 (7). P. 67-69.
8. Sudakov D.V. Analysis of the composition of the microbial flora in patients with type 2 diabetes after autologous transplantation sural nerve trunk damaged forearm nerves / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva // In: Modern medicine: current issues and prospects. Collection of scientific papers on the results of the international scientific-practical conference. Innovation Centre for Development of Education and Science. 2020. P.134-138.
9. Sudakov D.V. Simulation of the process of treatment of purulent wounds in patients with diabetes / D.V. Sudakov // System analysis and control in biomedical systems. 2013. V.12. №1. P. 327-330.
10. Sudakov D.V. Construction of the forecast of efficiency of use of carpal extrafocal compression – distraction apparatus Ilizarov in microsurgery / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva // In: Modern medicine: current issues and prospects. Collection of scientific papers on the results of the international scientific-practical conference. Innovation Centre for Development of Education and Science. 2020. P. 138-143.
11. Chernyh A.V., Vitchinkin V.G., Yakusheva N.V., Maleev Yu.V., Zakurdaev E.I., Bolotskikh V.A., Spitsin V.V. Case report of high origin of radial and ulnar arteries // Journal of anatomy and histopathology. 2014. V. 3. № 3. P. 63-65.
12. Chernykh A.V., Zakurdaev E.I., Yakusheva N.V., Vitchinkin V.G., Maleev Yu.V., Zakurdaeva M.P., Andrianova K.A., Lazareva O.A. // Journal of anatomy and histopathology. 2014. V. 5. № 4. P. 74-78.
13. Chernyh A.V. Autotransplantation microsurgery sural nerve in the upper limbs in patients with type 2 diabetes / A.V. Chernyh, D.V. Sudakov, N.V. Yakusheva // Applied information aspects of medicine. 2020. V. 19. № 3. P. 107-112.
14. Chernyh A.V. Problems and prospects of the study of topographic anatomy of the parathyroid glands / A.V. Chernyh, Y.V. Maleev, A.N. Shevtsov // Journal of anatomy and histopathology. 2013. V. 1. №. 2 (6). P. 15-23.
Добавочная почечная артерия: что это, виды, диагностика и лечение
По статистике около 35% населения в мире имеет заболевания мочевыделительной системы. Примерно 30% всех случаев связано с аномалиями строения и функционирования почек. Например, часто встречаются добавочные почечные артерии.
Добавочная почечная артерия
Почки выполняют жизненно важную функцию: фильтруют кровь и выводят все вредные вещества, токсины вместе с уриной. Почечная система имеет сложное строение. Каждый элемент ее выполняет определенные функции. Артерия доставляет кровь к органу. Парный кровеносный сосуд снабжает корковое и мозговое вещество.
Добавочные артерии – частый вид патологии сосудов почек. Они встречаются в 80% случаев всех почечных заболеваний. Одна вена наблюдается у 19,2%, две – у 2,1%, три – у 0,7% пациентов. Такая аномалия больше свойственна женщинам, нежели мужчинам. Обычно порок диагностируют справа.
Что это
Добавочной считается почечная артерия, которая вместе с главной снабжает орган кровью. Дополнительный сосуд устремляется к нижнему и верхнему сегменту почки. Диаметр этой вены меньше основной. Множественные артерии нарушают кровоток и уродинамику. Поэтому в определенных ситуациях от них нужно избавляться.
Виды
Добавочные артерии по количеству классифицируют на:
Эти разновидности не всегда ведут к патологии. Но нередко сочетаются с другими почечными аномалиями. Например, с поликистозом, удвоенной, подковообразной, диспластической или дистропированной почкой.
Причины появления
Отклонения от нормального развития органа закладываются еще в период эмбриогенеза. Какие именно факторы приводят к появлению данной патологии, до сих пор точно не установлены. Выявлена лишь наследственная предрасположенность к аномальному строению кровеносного русла. Также установлена связь болезни с влиянием на эмбрион разных тератогенов.
Есть предположение, что вредные привычки у беременной женщины и плохая экология могут привести к формированию у ребенка дополнительной почечной вены.
Симптоматика
Обычно патология не имеет ярко выраженных проявлений. Неприятные симптомы развиваются только, если добавочная артерия перекрещивает мочевыделительные пути. Это приводит к тому, что затрудняется отток урины из почек. Появляются следующие признаки:
- Гипертензия. Скачок давления происходит из-за того, что в организме скапливается жидкость, сужаются сосуды и ухудшается кровообращение.
- Гидронефроз. Провоцирует такое состояние нарушение оттока мочи.
- Тромбообразования, кровотечения в зоне перекрещивания.
- Инфаркт почки. Из-за длительного гидронефроза почечная паренхима начинает атрофироваться. Это в дальнейшем и вызывает инфаркт.
- Уменьшение суточного объема урины.
- Увеличение почки в размерах.
- Появление кровяных примесей в урине.
- Учащенное и болезненное мочеиспускание.
- Боль в зоне поясницы.
- Образование конгломератов в мочеполовых органах.
- Нефрит.
- Приступы почечной колики при пальпации, физических нагрузках. Иногда боль возникает и в состоянии покоя.
Диагностика
Для обнаружения дополнительной почечной артерии используют разные диагностические методы:
Последний метод считается самым точным. Допплерография дает полную картину состояния левой и правой почек, а также отслеживает ток крови (напор, направленность). Но, если поток жидкости медленный, аппарат зафиксировать ее движение не сможет. Аортография выявляет аномалии солитарной артерии.