Основные причины
Не все болезни, связанные с тем или иным поражением почек, сопровождаются зудом на коже. Чаще всего он сопровождает любые проявления почечной недостаточности (уремии). Существует несколько факторов, которые способны вызвать появление этой патологии:
- хронические проявления инфекционного поражения почек (пиелонефрит, гломерулонефрит, болезни мочевыводящих путей);
- различные раковые опухоли в почках;
- болезни, которые приводят к скоплению в почках продуктов обмена (сахарный диабет, подагра);
- заболевания сосудов почек, которые способствуют их закупориванию (гипертензия, тромбоз);
- запущенная форма туберкулеза, которая провоцирует поражение почечных тканей;
- патологии системы органов выделения;
- болезни соединительной ткани (дерматомиозит, красная волчанка и другие);
- острые и хронические инфекции (сифилис, рожа).
Вернуться к оглавлению
Почечная Недостаточность, Кожный Зуд: Что Надо Делать?
Моя тётя заболела хронической почечной недостаточностью (ХПН ) и креатинин у него повышается до 7,54 мг/дл. В последние дни сильно страдает от кожного зуда, почти по всему телу, но никаких признаков кожной сыпи нет. Что делать? Подскажите мне некоторые полезные советы! Спасибо зараннее!
Добрый день! Жаль узнать о состоянии у вашей тёти.Креатинин7,54 мг/дл очень выше нормы, и она принимает диализ или не принимает? Диализ непосредственно вызывает кожный зуд. Если она не на диализе, то советую ей принять, ведь диализ может ослабить разные симптомы и осложнения, например, сердечная недостаточность и отёк лёгких.
При ХПН разные факторы могут вызвать кожный зуд но в целом проблемы с кожой связаны с нарушением функций почек, и поэтому лечение почечной недостаточности и улучшение состояния почек — это лучший выбор. В настоящее время ХПН не вылечится польностью, но эффективное лечение может ремонтировать поврежденные клетки и ткани, восстановить функции почек, и таким оброзом, проблемы с кожой ослаблены или решены, креатинин снижен.
Наша терапия может лучше контролировать поликистоз почек и обеспечить качества жизни, продлить жизнь, облегчить страдание, даже большая надежда излечения болезни.Мы в Китае у нас много опыт.
Гемофильтрация
Сравняя с гемодиализам, гемофильтрация часто использована в отделение интенсивной терапии для острой почечной недостаточности. Она убирает не только отходы маленького размера, но и отходы среднего размера, как химические вещества, билирубин и излишний витамин. Гемофильтрация имеет преимущество удаления растворенных веществ, которые достаточно малы, чтобы пройти через ультрафильтр пропорционально их концентрации в плазме.
Скажите, пожалуйста, моча у вашей тёти есть?
Если ещё есть моча, то иммунотерапия рекомендуется. Тем более, если она на диализе, то частота диализа уменьшается.
1, Принять противозудные лекарства или мазать противозудная мазь;
2, Обратить внимания на личную гигиену и принять ванны регулярно;
- Зуд при цистите у женщин лечение
3, Научно планировать диету
Это немного советов для состояния вашей тёти и если у вас есть вопросы, вы можете отправить их по электронной почте [email protected] или позвоните 86-311-89261580 и мы ответим на ваши вопросы как можно скорее .Рады вам помочь. Всего хорошего!
Механизм развития зуда при заболеваниях почек
Инфекции, приём некоторых таблеток от болезней почек может вызывать чесание кожных покровов.
Почему возникает почечный зуд? Какой механизм его развития? Современная медицина пока не дает точных ответов на эти вопросы. В первую очередь на появление зуда жалуются пациенты, в лечении которых используют гемодиализ (искусственный метод очищения крови при острой почечной недостаточности). При такой процедуре наблюдается:
- интоксикация человеческого организма из-за участия в биохимических процессах излишков алюминия, магния;
- может возникать гиперфункциональность щитовидной железы, из-за чего появляются лишние фосфаты и кальций в крови;
- увеличение количества гистамина, который провоцирует зуд;
- ухудшается работа потовых желез, как результат сухая кожа, которая все время чешется;
- возрастает количество мочевины.
Вернуться к оглавлению
Причины, симптомы и лечение заболевания левой почки
Обычному человеку не просто распознать, как болит левая почка. Потому что боль в области левой почки можно легко перепутать с болью в кишечнике или селезенке, в органах, расположенных в левой половине тела.
Этиология болезни
Причины, по которым болит левая почка, могут быть разные. В основном боли в левой почке появляются из-за того, что в органе развивается какое-либо воспалительное заболевание. Например:
- Воспалительный процесс, формирующийся в почечных лоханках — иными словами пиелонефрит. Признаки патологии выражаются в нерезкой, давящей боли слева в боку. Часто пациенты могут жаловаться на развитие боли и с одной, и с другой стороны туловища.
- Доброкачественная и злокачественная опухоль левой почки. Это очень опасная полиэтиологическая патология. Заболевание может развиваться в результате химического, гормонального, иммунологического, лучевого, наследственного воздействия на организм человека. Эти факторы провоцируют развитие болевого синдрома в левой почке. Как уже говорилось, рак может быть злокачественной и доброкачественной этиологии. Опухоль может быть первичной, то есть той, которая развилась в самом органе, и вторичной, то есть заразившей почку, перекинувшись с других пораженных органов, располагающихся поблизости.
- Опущение левой почки или нефроптоз. При данной патологии левая почка очень подвижна. Нормой подвижности считается не более 2 см в любую сторону. Причиной нефроптоза обычно становится резкая потеря веса. Часто это происходит с молодыми женщинами, стремящимися быстро скинуть ненавистные килограммы. Именно они входят в группу риска, вес «тает», а орган не успевает «встать на место». Как только человек почувствует недомогание и обратиться к врачу, то нефроптоз диагностируется без проблем, так как пациенты имеют характерные симптомы: излишнюю бледность кожных покровов и очень сильный дефицит веса. Подтвердить диагноз поможет ультразвуковое исследование левой почки, а также урография и ТМ.
- Наличие мочекаменной болезни. Это еще одна причина, почему болит левая почка. Данный недуг может поразить организм любого человека. Мочекаменная болезнь характеризуется развитием камней в почках, мочевом пузыре, мочевыделительных органах. Происходит это из-за того, что обменные процессы проходят в неверном режиме. Кроме того, спровоцировать развитие патологии могут многие факторы: нехватка витаминов, климатические условия, патологии костной системы, травмы, дефицит ультрафиолета, заболевания почек, обезвоживание, хронические патологии ЖКТ.
- Фиброма и аденома. Не злокачественные опухоли в почках.
- Гидронефроз. Патология развивается при нарушении проходимости лоханочно-мочеточникового сегмента. Симптомы болезни заключаются в плохом выходе мочи в результате расширения почечной лоханки и в наличии болей с левой стороны тела.
Если болит левая почка, причины, как уже сказано, могут быть разными, но симптоматика практически всегда одна:
- Болевой синдром в области поясничного отдела, внизу живота или слева в боку.
- Развитие тошноты, иногда с рвотой.
- Учащенные позывы к мочеиспусканию.
- Развитие озноба и лихорадки.
При наличии вышеперечисленных симптомов надо срочно обратиться к урологу или терапевту. Только врач может точно определить причину боли и назначить эффективное лечение.
Болевой синдром
Заболела левая почка — что делать, как справиться с проблемой? Нельзя забывать, что почки — это очень важный орган человеческого организма. Исходя из этого, игнорировать даже слабое недомогание и небольшой дискомфорт в почке нельзя ни в коем случае. Как только замечены симптомы развития болей в почках, следует срочно обратиться к урологу. Если болит левая почка, что делать для грамотного лечения, подскажет только доктор. Важно понимать, что чем раньше вы посетите специалиста, тем больше вероятность избежать в дальнейшем серьезных осложнений. Первое, что надо сделать — это диагностировать заболевание, а уже потом приступать к лечению.
Важно помнить, что любое самостоятельное лечение ничем хорошим не обернется. Что делать, если болит почка, лучше спросить у врача. Он отправит пациента на анализы, на прохождение УЗИ и только потом назначит необходимые медикаменты, которые будут устранять саму причину боли в почке. Однако пока будут готовы анализы, пока идет диагностирование, медики рекомендуют соблюдение некоторых мер предосторожности:
- не нарушать режим дня;
- придерживаться диеты;
- отказаться от вредных привычек.
Врачи рекомендуют меньше перенапрягать организм, больше отдыхать. Очень важно беречься, избегать:
- переохлаждения;
- инфекций;
- простуды;
- охлаждения ног.
Если человеку необходимо посещать общественные места в период заболевания, то надо обязательно надевать марлевую повязку. Очень важно обратить внимание на количество выпиваемой за день жидкости. В период, когда появляется боль в левой почке, не следует много пить, однако и обделять организм в жидкости вредно, до обезвоживания доводить нельзя. Пить надо чистую воду в умеренных количествах. Употреблять минеральную воду не рекомендуется, так как она может спровоцировать образование камней в почках. Помимо соблюдения здорового режима дня, потребуется корректировка системы питания. Врачи рекомендуют полностью убрать из меню:
- фастфуд;
- полуфабрикаты;
- острую пищу;
- соленую еду;
- жареные продукты;
- копчености.
А включить в меню на каждый день необходимо следующие продукты питания:
Народный способ очищения почек! По этому рецепту лечились наши бабушки…
Очистить почки легко! Нужно во время еды добавить…
- сметана;
- сливки;
- яйцо куриное, перепелиное;
- мед в небольшой дозировке;
- овощную продукцию;
- рыбную продукцию;
- отварное мясо;
- черный хлеб.
Строго запрещается поднятие тяжестей, следует обойтись без пробежек и любых занятий спортом. Лучше отказаться также от поездок на общественном транспорте, а если необходимо все-таки поехать куда-то, то выбирать надо сидение, которое расположено не на колесе, так как на кочках будет трясти, а это негативно скажется на состоянии и без того больной почки.
Медикаментозная терапия
Терапия медикаментозными препаратами является необходимой почти во всех случаях воспаления почек. Для лечения обычно применяются:
- антибактериальные средства;
- уросептики;
- средства, дающие мочегонный эффект;
- медикаменты гипотензивного действия.
Если диагностирован воспалительный процесс в почках, ни в коем случае нельзя медлить с терапией при помощи медикаментов, лекарственных препаратов сильного действия. Медикаментозное лечение проходит в три этапа:
- Этиологическая терапия.
- Патогенетическая терапия.
- Симптоматическая терапия.
Антибактериальные препараты и уросептики оказывают воздействие на болезнетворные микроорганизмы, то есть устраняют саму причину развития воспалительного процесса в почках. Дозировку и схему назначает врач. Курс терапии антибиотиками не короткий, он может продолжаться до полутора месяцев. На первых этапах лечения антибиотики могут вводиться даже внутривенно, чуть позднее препарат вводят внутримышечно, а уже после курса инъекций переходят на лечение таблетками. После лечения антибактериальными препаратами наступает время уросептиков. Их применяют тоже длительно, в течение нескольких недель после того, как исчезнет симптоматика воспаления. Очень часто врачи назначают и антибиотики, и уросептики в качестве комбинированной терапии. Симптоматическое лечение включает в себя выведение из организма токсических веществ и снижение АД, если оно высокое. Для выведения токсических веществ обычно применяют:
- свежезамороженную плазму, инфузии солевых растворов;
- диуретические средства;
- энтеросорбенты;
- не сильные слабительные медикаменты.
Если воспаление очень тяжелое, может быть назначен гемодиализ или плазмаферез. Кроме вышеперечисленных средств, доктора обычно назначают препараты, повышающие иммунитет, и комплексы витаминов. Если диагностирован гломерулонефрит, то врач назначает гормональные медикаменты, иммунодепрессанты, противовоспалительные препараты.
Нефрит и фитотерапия
Фитотерапия нередко применяется в лечении воспаления почек. Но важно понимать, что она может быть использована лишь как дополнение к основному медикаментозному лечению. Для рецептов обычно выбирают лекарственные растения, обладающие противомикробным, мочегонным и противовоспалительным действием. Чаще всего для приготовления лечебных настоек и отваров используются:
- зверобой;
- череда;
- брусничные листики;
- хвощ полевой.
Хорошо помогает в лечении морс из ягод клюквы или брусники, отвар из плодов шиповника. Не менее заметный положительный эффект дают овощные соки.
Обычно врачи рекомендуют сок из свеклы или редьки. Народные рецепты хорошо помогают при воспалительных процессах в почках, но наилучший эффект они показали в лечении хронических нефритов. При желании использовать народные методы, необходимо обязательно проконсультироваться с лечащим доктором. Только он может разрешить либо запретить применение рецептов нетрадиционной медицины.
Хирургическое вмешательство
К сожалению, при развитии сильного воспалительного процесса в почках, антибиотики могут оказаться бессильными. В ряде случаев помочь избавиться от воспаления может только хирург. Оперативного вмешательства обычно требуют следующие патологии:
- аденома простаты;
- опухоль мочеточников;
- забрюшинная клетчатка почки, сдавливающая пути вывода урины и нарушающая их проходимость;
- мочекаменная болезнь;
- перекрученные мочеточники;
- какие-либо аномалии в строении мочевыделительной системы.
Если воспалительный процесс в почках развился вследствие одного из вышеперечисленных заболеваний, то без помощи хирурга не обойтись. Кроме того, операцию назначают при частых обострениях воспаления почек. Пораженная почка больше не выполняет свою функцию, но при этом, являясь инфицированным органом, может нанести вред всему организму и спровоцировать развитие второго септического заболевания. Например, могут возникнуть :
- сепсис;
- эндокардит;
- абсцесс.
Удаление почки в таком случае является единственным вариантом. Очень важно при первом недомогании, развитии какой-либо негативной симптоматики незамедлительно обратиться к врачу. Во избежание серьезных проблем, которые порой могут закончиться летальным исходом, необходим визит к специалисту. Только он может верно диагностировать патологию, назначить эффективное лечение и проследить за состоянием пациента после прохождения терапии. Важно никогда не заниматься самостоятельным подбором медикаментов и сомнительных методик лечения.
Основные симптомы
Проявляется зуд кожи при почках как по всему телу, так и в определенных его участках. Для него характерно увеличение интенсивности в весенне-летний период. Он может быть нестерпимым, когда появляется невыносимое желание почесать тот или иной участок тела. Также бывает умеренным. Часто пациенты отмечают зуд непосредственно перед процедурой гемодиализа. Опасными симптомами, которые могут свидетельствовать о наличии заболеваний почек, являются:
- высокая температура тела;
- вялость, сонливость, иногда возникают головные боли;
- человек быстро устает;
- ломит суставы;
- слабость мышц;
- кашель, болевые ощущения в области груди;
- частые инфекции;
- боли в области сердца, тахикардия, одышка;
- частое и слабое мочеиспускание (часто хочется помочиться именно ночью).
Вернуться к оглавлению
Признаки острой сыпи
Симптомы уртикарной сыпи (фото представлено ниже) острого характера тяжелые:
- повышение температуры;
- множество высыпаний на различных участках тела;
- яркий цвет сыпи, сформированные очертания пятен, отсутствие их миграции;
- лихорадка, общее ухудшение состояния человека, слабость;
- сильный зуд в области высыпаний и болевые ощущения при надавливании на них.
Острая крапивница проходит самостоятельно чрезвычайно редко, кроме того, она опасна возможностью осложнений, развивающихся стремительно. Одно из них – отек слизистой языка либо горла, вследствие чего возникают затруднения при дыхании, и требуется неотложная терапия.
Уртикарный васкулит, который похож на крапивницу, характеризуется частично симптомами острой ее формы, а помимо них могут быть:
- плотные пузырьки высыпаний, которые можно легко прощупать через кожу;
- если надавить на сыпь, то появятся ощущения жжения и боли;
- в случае воздействия васкулита на сосуды печени, ЖКТ либо почек, эти органы могут воспалиться.
Терапию уртикарного васкулита ни в коем случае не нужно откладывать, поскольку он мешает нормальной деятельности сосудов, следствием чего выступает нарушенное обеспечение тканей органов кровью. Как можно выявить уртикарную сыпь на коже (фото в этом поможет).
Почечная недостаточность и кожная сыпь
Для пациентов с почечной недостаточностью. они часто страдают от некоторых очевидных и серьезных симптомов, которые будут влиять на качество жизни людей. Среди симптомов, кожная сыпь является распространенным симптомом для пациентов с почечной недостаточностью. И кожная сыпь часто начинается с ногой, а затем распространяется на живот, руки и уши.
- Боль, жжение, резь, зуд при мочеиспускании у женщин
1. Высокий уровень фосфора
Когда функция почек серьезно повреждены, избыток фосфора не могут быть удалены с помощью почек, что вызовет высокий уровень фосфора. Затем пациенты могут испытывать кожная сыпь.
2. Накопление токсины уремией
Как мы знаем, почки имеют функцию фильтрации отходов и токсинов в крови. Тем не менее, когда почки повреждены, они не смогут хорошо работать. И токсины и отходы в крови будет накапливаться в организме. В уремические токсинов в организме может привести сыпь или зуд кожи.
3. Первичная причина
Есть некоторые основные причины кожная сыпь, которая вызвана определенными заболеваниями почек, таких как волчанка или некоторых других иммунных заболеваний. кожная сыпь часто является распространенным симптомом при этих заболеваниях.
Как лечить кожную сыпь у пациентов с почечной недостаточностью?
Сверху, мы можем найти основные причины кожной сыпи, однако, основной или главной причиной кожной сыпи является снижение функции почек и аномальные иммунной системы. Поэтому, если пациенты хотят, чтобы лечить их кожи сыпь, они должны улучшить функцию почек и регулировать иммунную систему.
Здесь мы рекомендуем иммунотерапию. которая может достигать двух целей для пациентов с почечной недостаточностью. Они используют обе китайские лекарства и западные лекарства, а через шесть шагов, это может переводить терапия симптомы и очистить отходы в крови. Есть некоторые китайские травяные лекарства функция ремонта поврежденных тканей почек и почечных клеток, и защитить функцию почек, остаточный что позволит улучшить функцию почек и регулировать иммунную систему.
Кроме того, пациенты с почечной недостаточности кожной сыпи следует также позаботиться о себе в своей повседневной жизни, таких, как не протянуть сыпь, для того, чтобы предотвратить инфекцию и избежать острой и жирной пищи. Все это будут полезно для лечения кожной сыпи.
- Зуд в мочеиспускательном канале у мужчин лечение
Если вы хотите знать больше, и у вас есть вопросы, можете связаться с нами по следующим образом. Очень рада вам помочь. Желаем вам скорейшего выздоровления!
Тел: 86-311-89261083
whatsapp: 86 13292893707
Любые проблемы с почками? Обратитесь к нашему Онлайн-врачу. Удовлетворение пациента достигает 93%.
О чем «говорят» прыщи на лице?
Хороший опытный специалист только глядя на лицо больного может уже иметь общую картину болезней. Лицо — это зеркало состояния организма. Прыщи на лице — явный признак неправильного функционирования организма. Ведь кожа берет на себя огромную работу выводить токсины и шлаки, если нарушается работа почек. И тогда появляются сыпь, мелкие прыщики, угри, иногда отечность и бледность кожи. Самостоятельно можно определить появление прыщей:
- возле глаз (проблема кроется в заболеваниях половой системы и почек);
- на лбу, в верхней части (нарушения в работе мочевого и желудочного пузыря);
- с красным оттенком на подбородке у мужчин (развитие простатита);
- покраснение, раздражение, шелушение, темные участки вокруг рта и на подбородке (нарушение работы выделительной системы);
- подкожные прыщи (гормональные нарушения, которые также влияют на работу внутренних органов).
Но правильно диагностировать болезнь и назначить лечение имеет право только специалист, так как появление прыщей несет в себе много «скрытой» информации, которую только они могут расшифровать. Самостоятельно справиться с недугами практически невозможно. Или можно на некоторое время «убрать» симптомы, а потом болезнь начнет еще больше прогрессировать.
Методы диагностики
Кожный зуд может быть симптомом многих болезней. Как же узнать, что его появление является признаком почечных заболеваний? Чтобы их диагностировать, проводят ряд исследований:
- лабораторные анализы (общий мочи, общий анализ крови, анализ крови на биохимию, то есть на наличие в ней белка, продуктов распада и обмена);
- ультразвуковое исследование органов брюшины;
- кардиография;
- с помощью УЗИ или рентгена исследуют скорость кровотока в почечных клубочках.
Вернуться к оглавлению
С какими заболеваниями может быть связано
Хроническая почечная недостаточность непременно содержит в своей основе первичное заболевание, следствием которого уже становится она. К первичным заболеваниям чаще всего относятся:
На последних стадиях развития хронической почечной недостаточности у больных развивается не только осиплость голоса, одышка, изъязвления слизистой оболочки рта, но и удушье, дыхательные аритмии, трахеиты. бронхопневмонии и сухие плевриты. Легочные заболевания характеризуются субфебрилитетом, кровохарканьем, жестким дыханием, сухими мелкопузырчатыми хрипами, шумом трения плевры. Уремический трахеит и трахеобронхит в сочетании с гипергидратацией и сердечной недостаточностью на фоне нарушенного клеточного и гуморального иммунитета приводят к развитию уремической пневмонии и отеку легких.
Помимо нарушений в дыхательной системе при нарастающей хронической почечной недостаточности часто развивается гипергидратация, анемия. электролитные нарушения, ацидоз. уремические миокардиты. что на завершающем этапе обуславливает дистрофию сердечной мышцы и хроническую сердечную недостаточность. Следствием хронической почечной недостаточности кроме всего прочего может быть сухой перикардит. сигнализирующий о себе шумами трения перикарда и рецидивирующими болями, изменениями в кардиограмме.
Нарушения функции желудочно-кишечного тракта, спровоцированные ХПН, обычно представлены хроническим колитом. расстройством стула, выделением азотистых компонентов через слизистую оболочку желудочно-кишечного тракта и слюнные железы. Возможно развитие уремического паротита. стоматита. язв желудка. на фоне нарушенного гемостаза провоцирующих профузные кровотечения.
При каких инфекциях возникает зуд кожи тела?
Симптом присутствует при вирусном повреждении, большинство «детских инфекций» сопровождается специфическими повреждениями от пятнышек до волдырей. Особенно неприятные ощущения вызывает ветряночная сыпь, при которой одновременно могут существовать элементы в разной стадии развития от пятнышка до язвочки и корочки. Чешутся коревые и краснушные высыпания, но меньше, чем ветряночные элементы. Зудит и скарлатинозная сыть, вызываемая бактериями.
Наш эксперт в этой сфере:
Вертиева Екатерина Юрьевна
Врач-онколог, дерматовенеролог, косметолог
Позвонить врачу
Основные принципы лечения недуга
Причин возникновения почечной недостаточности существует много. Его могут вызвать:
- отравления;
- лекарственные препараты;
- инфекционные заболевания;
- воспалительные процессы;
- обструкция мочевых путей;
- нарушение гемодинамики;
- урологическая патология и многое другое.
Лечение данного заболевания – это очень сложный процесс. Такую процедуру следует проводить только под наблюдением специалиста.
Специалист сначала обнаруживает причину возникновения болезни, а потом устраняет ее. Если состояние уже запущенное и обычные лекарства не помогают, то проводят гемодиализ – при помощи искусственной почки производят очищение крови.
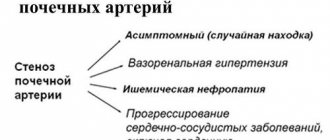
При такой процедуре может произойти закупоривание артерий почек. В данном случае делается шунтирование, протезирование и проводится дополнительная процедура – баллонная ангиопластика.
При плохой циркуляции крови следует также провести ее восстановление. Из крови удаляются обменные вещества и после этого назначаются антибактериальные препараты.
В профилактических целях больному назначают определенное питание: расписывают необходимую диету, в которой имеется ограничение на употребление белков и лишней жидкости.
Лечение
Чтобы полностью вылечить сыпь уртикарную и предотвратить возможность ее повторного образования, нужно устранить причину, которая вызвала подобную реакцию. В случае появления высыпаний из-за нарушений функционирования ЖКТ или вследствие непереносимости каких-либо продуктов, нужно перестать употреблять такую пищу. Нужно отметить, что продукты, из-за которых возникает сыпь у одного человека, совершенно безопасны для другого. Многие люди имеют определенную аллергическую реакцию на те или иные вещества. После того, как причина заболевания будет выявлена, необходимо соблюдать диету овощную либо молочную, исключив из нее вредную пищу до полного излечения от уртикарной кожной сыпи. Очень часто эффективность использования местных препаратов не очень высокая. Ощутимое воздействие может оказать протирание воспаленных участков слабым уксусным раствором. Также поможет снять зуд и жжение прохладная ванна, в которую нужно добавить пшеничные отруби в вареном виде. Если же воспаления возникли из-за неврозов и иных заболеваний, имеющих невротическое происхождение, то уменьшить проявление симптомов можно благодаря купанию в морской воде.
Методика лечения выбирается в зависимости от симптоматики заболевания, а не от внешнего вида и характера высыпаний. Есть несколько тактик терапии уртикарной сыпи (фото имеется). Представители старой медицинской школы рекомендуют при хронической форме и отсутствии симптомов воздействия на пищеварительную систему использовать Arsenic. Если же заболевание регулярно повторяется, следует назначить Quinine.
Какими препаратами лечить хроническую почечную недостаточность?
2%-й раствор натрия гидрокарбоната — в виде очистительных клизм.
4%-й раствор натрия гидрокарбоната, 20%-й раствор глюкозы, анаболики, витамины группы В и С, реополиглюкин — применяется для медикаментозной коррекции гомеостаза в условиях дневного стационара несколько раз в год.
Аденозинтрифосфорная кислота — применяется для восстановления динамической функции тромбоцитов, назначается по 1 мл внутримышечно в течение месяца.
Вазелиновое масло. крушина, ревень, сорбит — слабительные для устранения гиперкалиемии.
Лазикс. этакриновая кислота — мочегонные средства, применяющиеся в рамках инфузионной терапии в условиях больничного стационара.
Леспенефрил — связывает продукты белкового обмена, принимается внутрь по 1 чайной ложке 3 раза в день.
Магния оксид (жженая магнезия) — применяется для восстановления динамической функции тромбоцитов, назначается по 1 грамму внутрь в течение месяца.
Полифепан — энтеросорбент, принимается до еды внутрь в дозе 30-60 г/сут с небольшим количеством воды; курс лечения составляет 3-4 недели.
Протамина сульфат — применяется для коррекции уровня гепарина, что способствует уменьшению выраженности симптомов уремии.
К каким докторам обращаться, если у Вас хроническую почечную недостаточность
Диагностика хронической почечной недостаточности показана всем пациентам с жалобами по поводу урологических заболеваний. Анамнез предполагает сбор данных об урологических заболеваниях, изменениях в анализах мочи, об особенностях течения беременности и родов (для женщин).
Применяются лабораторные, радионуклидные, ультразвуковые методы. Различными тестовыми методиками, например, пробой Зимницкого изучается функциональная активность почек, а исследование клиренса креатинина, вычисление клубочковой фильтрации и канальцевой реабсорбции по пробе Реберга позволяют наиболее точно оценивать функцию нефронов.
Признанной эффективностью обладают радионуклидные методы, способные определить эффективность почечного кровотока, и ультразвуковые методы.
Лечение хронической почечной недостаточности в домашних условиях
Обострения почечной недостаточности являются поводом для госпитализации, как и пребывание заболевания на последних стадиях. В прочих случаях лечение происходит в домашних условиях с периодическим пребыванием больного в поликлиническом учреждении и под регулярным контролем лечащего врача. Чтобы снизить нагрузку на функционирующие нефроны, больному хронической почечной недостаточностью показано:
Суточное потребление белка следует ограничить до 40-60 грамм, а при стойкой азотемии можно уменьшить его количество до 20 грамм в сутки, пир том соотношение незаменимых аминокислот должно оставаться стабильным. Стойкое повышение артериального давления, как и задержка натрия, как и наличие отеков, диктует необходимость ограничить потребление поваренной соли до 2-4 грамм в сутки. Дальнейшее ограничение ее следует проводить лишь по строгим показаниям, так как рвота и диарея могут легко вызвать резкую гипонатриемию, что снова-таки не желательно. Отмечается, что бессолевая диета (даже в отсутствие диспепсических явлений) медленно, но приводит к гиповолемии и дальнейшему сокращению объема фильтрации.
Преследуя цель вывести из организма больного продукты азотистого обмена, рекомендовано усиление потоотделения, поскольку именно через потовые железы, гепатоциты, эпителий кишечника выводятся продукты метаболизма. Физиотерапевтические процедуры, направленные на это, могут быть представлены простой или инфракрасной сауной, лечебными ванными, санаторным лечением в теплом и сухом климате.
В домашних условиях может даже проводиться столь необходимая больным процедура гемодилаза — на сегодняшний день разработаны аппараты для домашнего использования. Тем не менее, практика эта не распространена и больные вынуждены регулярно посещать лечебные учреждения, что не самым позитивным образом отражается на качестве их жизни.
С меньшими сложностями и затратами в домашних условиях больные хронической почечной недостаточностью могут проводить перитонеального диализ, нацеленный на очищение организма от уремических метаболитов.
Лечение зуда, как основного проявления заболеваний почек
Зуд отдельно вылечить нельзя, потому что при почечном недуге следует системно лечить само заболевание.
Почечная недостаточность хронического характера развивается в медленных темпах, поэтому полностью ее вылечить невозможно. Используются методы, при помощи которых выводятся продукты обмена из организма и налаживается функционирование органа. При этом заболевании проводятся такие процедуры:
Вернуться к оглавлению
Здрава-Мир
Давайте для начала уточним, что мы понимаем под словом зуд. 100 лет назад один ученый придумал научное определение этому понятию, правда, выглядит оно не совсем научным, но другого пока нет: зуд — это неприятное ощущение, которое вызывает желание почесаться. Действительно, сам по себе зуд, особенно сильный, может доставлять массу неприятностей, даже серьезных. Например, не дает спать, вызывает раздражительность и нервное истощение. Зачастую человек расчесывает кожу до крови, да так, что характерные следы расчесов остаются надолго.
Механизмы возникновения зуда изучены не до конца, хотя многое уже известно: выяснена роль некоторых нервных окончаний в коже, значение выброса из клеток биологически активного вещества гистамина, определенная роль центральной нервной системы. Когда первопричина зуда непонятна, этот термин употребляют как основной диагноз. Но все-таки зуд — это не заболевание, а симптом какого-то заболевания. Поэтому врачей прежде всего интересуют причины, вызывающие зуд, ведь от этого зависит и выбор лечения. Кроме того, желательно диагноз какого-то заболевания (может, и очень серьезного) поставить вовремя. Заочно это сделать трудно, можно лишь перечислить наиболее частые причины зуда. Но для начала следует сказать, что зуд бывает локализованный – только в определенных областях тела или общий (генерализованный) — на большей части кожи. Причины, вызывающие локализованный зуд — Различные кожные заболевания (в этих случаях зуд может сочетаться с другими кожными проявлениями). К ним можно отнести чесотку, педикулез (вшивость), крапивницу, нейродермит и др. Чесотка в последние годы встречается довольно часто, причем заразиться ею можно даже в транспорте. Вызывает ее чесоточный клещ (зудень). При этом заболевании, если внимательно присмотреться, на коже можно заметить крохотные черные точечки, расположенные на беловатых или сероватых полосках. Это ходы чесоточных клещей с частицами их экскрементов и грязи. Лучше они видны там, где кожа тоньше: на боковых поверхностях пальцев рук, сгибательных поверхностях суставов. Зуд в области пальцев ног и стоп бывает при эпидермофитии – грибковом поражении стоп. Зуд кожи головы может быть следствием себореи. Есть и другие кожные заболевания, сопровождающиеся зудом. В этих случаях специалисту-дерматологу диагноз поставить нетрудно. Дело в том, что эти заболевания сопровождаются хорошо заметными и типичными изменениями кожи. Еще можно назвать красный, плоский, чешуйчатый и розовый лишаи, экзему и т.п. Понятно, что прежде всего надо лечить вызвавшее зуд заболевание — только так можно от него избавиться. Что касается крапивницы, то надо постараться выявить вызвавший ее аллерген и поменьше с ним контактировать. Зуд кожи могут вызывать химические, механические и температурные раздражающие воздействия. Если кожа сухая и высокочувствительная, то зуд может появиться от холода, тепла, сильного солнечного света, пота, ношения «колючей» шерстяной или синтетической одежды, меха, от применения некоторых косметических средств. Во всех этих случаях зуд проходит через некоторое время после прекращения контакта с вызвавшим его раздражителем. Но если зуд беспокоит месяцами, надо искать другую причину. — Некоторые внекожные заболевания (хотя, как правило, при таких заболеваниях зуд чаще бывает генерализованным). К таким заболеваниям можно отнести, например, сахарный диабет (причем не только выраженный, но и скрытый); В этом случае зуд бывает в области половых органов или заднего прохода. Поэтому, если при обычном анализе крови на сахар, его повышение не выявлено, надо сделать пробу с сахарной нагрузкой. (Правда, надо знать, что зуд в области промежности иногда беспокоит и при другом обменном нарушении — подагре.) Реже бывают другие внекожные причины локальных форм зуда: при гинекологических заболеваниях (воспалительных, опухолевых) — в области промежности. (Внимание! Зуд в области клитора иногда бывает ранним симптомом злокачественных опухолей женских половых органов.) Зуд в области заднего прохода иногда беспокоит при геморрое, при определенных видах глистов (острицах). Зуд в носу, как ни странно, тоже бывает при глистах в кишечнике. Особенно этот симптом бывает выражен у детей. Зуд кожи голеней может возникнуть при умеренных застойных явлениях в сосудах нижних конечностей, например при варикозе вен или отеках на ногах сердечного происхождения. Причины, вызывающие общий, или генерализованный зуд — Сахарный диабет (при нем встречаются и общий, и локальный зуд). После полноценного лечения диабета зуд исчезает. — Желтуха. Надо отметить, что желтуха, вызвавшая сильный зуд, может быть и скрытой, когда цвет кожи меняется очень мало (правда, при биохимических анализах крови выявляется повышение уровня билирубина). Считается, что причиной зуда при желтухах бывает накопление в организме большого количества желчных кислот (ЖК). Однако при этом далеко не всегда наблюдается значительное повышение ЖК в крови. И объясняется это тем, что у таких людей ЖК быстрее накапливаются в коже, нежели в крови. — Заболевания печени без желтухи, но с нарушениями некоторых ее функций. В этих случаях зуд может быть первым признаком цирроза печени, в том числе алкогольного. — Различные заболевания почек с нарушениями их функции. Причиной зуда здесь является задержка азотистых шлаков в организме и выделение их с потом через кожу. — Заболевания лимфатической системы — лимфогрануломатоз. Зуд здесь сочетается с увеличением большого числа лимфатических желез. В этом случае надо обратиться к гематологу. (Зуд гематологического происхождения встречается гораздо реже, чем при заболеваниях печени и почек.) — Опухоли желудочно-кишечного тракта, а также нарушения функции щитовидной железы. — Зуд может быть центрального, нервного происхождения (не задействованы нервные окончания кожи и чувствительные волокна) — при сильных психологических стрессах, при мыслях о возможности заразиться чесоткой или педикулезом. В этом случае зуд исчезает сам, когда разрешается ситуация, его вызвавшая. — Вегето-сосудистая дистония. При этом заболевании зуд чаще проявляется сезонно — весной и осенью. Он так и называется — сезонный зуд. — Старческий зуд. Точная причина этого явления не установлена. Есть мнение, что такой зуд связан с возрастным ухудшением функции печени. Кроме того, кожа в пожилом возрасте часто становится более тонкой и сухой, хуже работают сальные и потовые железы, легче возникают раздражения. — Прием некоторых лекарств, например препаратов салициловой кислоты (в частности, аспирина) или больших доз витамина РР (никотиновой кислоты). Из всего сказанного можно сделать вывод, что при наличии длительно беспокоящего зуда, особенно генерализованного, человеку надо серьезно обследоваться. Сначала — на паразитарные заболевания (у дерматолога). Если их нет — на патологию печени, почек и на эндокринологические заболевания: сахарный диабет и нарушения функции щитовидной железы. Потом последовательно рассмотреть все остальные возможные причины.
Лечение назначается в зависимости от причины, вызвавшей зуд. Однако есть и общие рекомендации, которые помогают снять или уменьшить этот беспокоящий симптом. — В рационе не должно быть раздражающей пищи: соленого, острого, пряностей. Нежелательны алкоголь, кофе и крепкий чай. — Несколько уменьшить зуд и снять бессонницу помогают успокаивающие и снотворные средства — как лекарственные препараты, так и средства народной медицины, в том числе и фитотерапевтические (валериана, пустырник). — Рекомендуются препараты кальция и антигистаминные средства. При старческом зуде — препараты йода. — Применяются теплые успокаивающие ванны, души, морские купания (если нет противопоказаний). Ванны следует принимать по вечерам по 20-25 минут с добавлением отваров череды, дубовой коры, душицы. Температура воды должна быть 37 градусов. — Кожу можно протирать спиртовым раствором календулы, смазывать кремами и мазями, содержащими антигистаминные средства, ментол. В тяжелых случаях назначают мази, содержащие кортикостероидные гормоны.
Нравится
SocButtons v1.4
| Комментарии | Добавить новый | Поиск |
| Виолетта | |2013-11-06 01:16:06 |
3.26 Copyright (C) 2008 Compojoom.com / Copyright (C) 2007 Alain Georgette / Copyright (C) 2006 Frantisek Hliva. All rights reserved.»
| Ответ |
| < Предыдущая | Следующая > |
Зуд и почки тесно связаны
Заболеваниям почек сопутствуют очень часто не только болевые ощущения, острые либо притупленные, но и неприятные ощущения на коже, сопровождающиеся желанием расчесывать ее. Зуд и почки, оказывается, тесно связаны.
Нет, при почечной колике больной не чешется, а вот при уремии (отравлении организма продуктами метаболизма белка, вызванного нарушениями в работе почек), хронических гломерулонефритах и пиелонефритах – почти 86% пациентов жалуются на зуд.
Причина возникновения зуда при больных почках
Связь, которую демонстрируют кожный зуд и почки, проявляется в основном при хронической почечной недостаточности. При наличии иных клинических симптомов этой патологии – жалобы пациента на зуд вполне могут рассматриваться как дополнительный признак.
Медицинская статистика отмечает, что зуд и почки проявляются совместно при:
- Хронических заболеваниях почек, которые привели к развитию гломерулонефрита, пиелонефрита, гидронефроза либо мочекаменной болезни.
- Злокачественных новообразований в мочевыводящей системе пациента.
Из-за скопления в почечных канальцах продуктов метаболизма, что характерно для сахарного диабета, амилоидоза, подагры, приводящих к нарушению экскреторной функции, кожный зуд и почки проявляются часто вместе. При устойчивой хронической почечной недостаточности, образующиеся соединения аммиака, остающиеся в организме – приводят к такому же виду интоксикации.
О чем говорит зуд при больных почках?
В случае установленной хронической почечной недостаточности, развивающийся зуд может свидетельствовать о:
- возрастании концентрации мочевины в крови и кожном покрове пациента;
- снижении экскреторной функции почек, сопровождающимся и явным снижением потоотделения, что и приводит к сухости коже, зуду;
- повышении функциональности щитовидной железы (гиперпаратиреоз), которое приводит к возрастанию концентрации кальция и фосфатов в крови, что и проявляется в виде кожного зуда;
- при увеличении количества тучных клеток в организме человека – возрастает и концентрация гистамина, что приводит к зуду;
- зуд кожи при почках может проявляться даже при переводе на гемодиализ, что является результатом нарушения экскреторной функции почек.
В любом случае, при появлении длительного кожного зуда, который не вызван явно известными причинами, а имеется заболевание почек – об этом следует обязательно поставить в известность врача, который скорректирует процесс лечения почечного заболевания.
Источник: https://urolog.pw/st/zud-i-pochki
Используемые источники:
- https://etopochki.ru/kidney/bol/zud-pri-zabolevaniyah-pochek.html
- https://zhurbirzha.ru/protokol/kak-izbavitsya-ot-zuda-pri-khpn/
- https://mbdou-ds49.ru/post_2371/
- https://prourinu.ru/priznaki/vazhno/zud-pri-zabolevanii-pochek.html
- https://zdravpochki.ru/cheshetsya-v-pochkax.html
Причины появления крапивницы
Причин, из-за которых возникает крапивница, очень много, и определить, какая же из них подтолкнула ее развитие, бывает довольно сложно. Перечислим возможные варианты:
- аллергическая реакция на какие-либо лекарства;
- следствие укусов насекомых;
- реакция на определенные пищевые продукты;
- симптомы какой-либо инфекции (кариес, ангина);
- результат ожога, полученного из-за воздействия ультрафиолета;
- реакция на слишком тесную одежду;
- дефекты функционирования внутренних органов (печени, ЖКТ, почек);
- влияние температурных показателей (холода или тепла);
- злокачественные образования;
- глисты;
- заболевания гинекологического характера;
- нарушения гормонального фона (например, во время менструаций либо беременности);
- результаты стресса.
Как определить уртикарную сыпь на коже? Об этом далее.