Причины
Прежде чем рассмотреть симптомы гиперкортицизма, надо вкратце рассказать о самой патологии. Причин, по которым она может возникнуть, всего две:
- Длительное лечение глюкокортикоидами.
- Повышенное выделение кортизола корой надпочечников.
Говоря более простым языком, причина всегда кроется в гормональном нарушении. Сам кортизол, синтезируемый гипофизом, жизненно необходим организму, ведь это регулятор углеводного обмена, а также непосредственный участник развития стрессовых реакций.
У некоторых людей в силу их профессии уровень этого гормона постоянно повышен. Обычно этому подвержены спортсмены. Еще кортизол активно вырабатывается в организмах женщин, вынашивающих плод. У беременных уровень этого гормона в последние месяцы срока увеличивает в разы.
Еще кортизол в большом количестве вырабатывается у алкоголиков, заядлых курильщиков и наркоманов. Также в группе риска находятся люди, страдающие какими-либо психическими расстройствами.
Какую роль выполняют гормоны надпочечников?
Продолжительное увеличение кровеносной системе гормонов, вырабатываемых надпочечниками, вызывает возникновение синдрома гиперкортицизма. Данный недуг отличается сбоем всех обменных процессов, нарушением функционирования важных систем организма. Факторами, которые привели к гормональному дисбалансу, выступают объемные образования надпочечников, гипофиза и остальных органов, а еще употребление медикаментов, в составе которых присутствуют глюкокортикоиды. Для устранения проявления недуга назначают различные лекарственные средства, а оказать воздействие на новообразование можно лучевым методом либо удаляют её из организма оперативным методом.
Кора надпочечников производит гормоны стероидного типа – минералкоркортиноиды, андрогены и глюкокортикоиды. Их синтез контролируется адренокортикотропным гормоном, например, кортикотропным либо АКТГ. Его выработку регулирует рилинг-гормон, вазопрессин гипоталамуса. Холестерин является общим источником для производства стероидов.
Симптоматика гиперкортицизма
Самым активным глюкокортикоидом является кортизол. Увеличение его количества приводит к остановке синтеза кортикотропина за счет обратной связи. Благодаря этому поддерживается гормональный баланс. Производство главного гормона минералокортикоидов, то есть альдостерона в меньшей степени зависит от АКТГ. Главным корректирующим механизмом его синтеза является ренин-антиотензиновая система, которая реагирует на изменение объема циркулирующей крови. Диагностика гиперкортицизма основа на сдаче необходимых анализов, после получения результата лечащий врач назначает соответствующее лечение.
В большом количестве производятся в железах половой системы. Глюкокортикоиды оказывают воздействие на все разновидности обменных процессов. Они повышают уровень глюкозы в кровеносной системе, способствуют расщеплению белка и перераспределения жировой ткани. Гормоны обладают противовоспалительным и успокаивающим действием, способствуют задержке натрия в организме и увеличивают давление.
Предрасполагающие факторы
Появления симптомов гиперкортицизма можно ожидать в случае одного из следующих обстоятельств:
- Наличие наследственной предрасположенности (проблемы с эндокринной системой, имевшиеся у родственников).
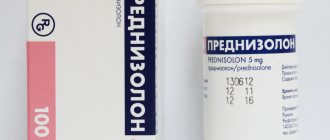
- Прохождение продолжительного терапевтического курса, подразумевавшего прием глюкокортикоидных гормонов. Особенно велик риск при употреблении дексаметазона и преднизолона.
- Наличие воспалительных процессов или опухолевых образований, протекающих в гипофизе. Важно оговориться, что этот предрасполагающий фактор больше свойственен женскому организму.
- Рак щитовидной железы или легких.
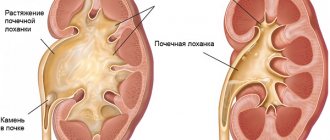
- Аденомы надпочечников (доброкачественные опухоли).
Формы синдрома
Патология может проявляться в любом возрасте у любого пола.
Синдром отличается от болезни тем, что во втором случае гиперкортицизм возникает вторично, а патология гипофиза первична.
В медицине различают три вида гиперкортицизма, которые основываются на разнице причин возникновения патологии:
- экзогенный;
- эндогенный;
- псевдо-синдром.
Во врачебной практике также встречаются случаи юношеского синдрома гиперкортицизма. Юношеский гиперкортицизм также выделен в отдельный вид и обусловлен возрастными гормональными изменениями в организме подростка.
Экзогенный
Под влиянием внешних причин, таких как применение для лечения лекарственных средств, содержащих глюкокортикоиды может развиться ятрогенный или экзогенный гиперкортицизм.
В основном он проходит после отмены провоцирующего патологию лекарства.
Эндогенный
Факторами развития эндогенного гиперкортицизма могут быть следующие причины:
- опухоли гипофиза (микроаденома гипофиза);
- опухоли бронхов;
- опухоли яичек;
- опухоли яичников;
- опухоль или гиперплазия коры надпочечников.
Провоцирующей опухолью бронхов или половых желез чаще всего бывает эктопированная кортикотропинома. Именно она вызывает повышенную секрецию кортикостероидного гормона.
Псевдо-синдром Иценко-Кушинга
Неистинный гиперкортицизм возникает по следующим причинам:
- алкоголизм;
- беременность;
- прием оральных контрацептивов;
- ожирение;
- стрессы или затяжные депрессии.
Наиболее часто причиной псевдо-синдрома становится сильное отравление организма алкоголем. При этом любые опухоли отсутствуют.
Классификация
Ей стоит уделить немного внимания, прежде чем рассказать о симптомах и диагностике гиперкортицизма. Данная патология бывает трех видов:
- Эндогенный. Заболевание возникает из-за внутренних нарушений, происходящих в организме. Примерно в 70% случаев причиной становится болезнь Иценко-Кушинга. Это не одноименный синдром. Названия похожи, но сами патологии не аналогичны. Болезнь Иценко-Кушинга характеризуется повышенной выработкой адренокортикотропного гормона гипофиза. Он, кстати, и стимулирует выброс из надпочечников кортизола.
- Экзогенный. Симптомы, характеризующиеся кушингоидным синдромом, гиперкортицизму данного типа свойственны в наибольшей мере. Это самый часто встречающийся вид патологии. Причина формирования заключается в долгом лечении стероидами. Обычно глюкокортикоидами лечат ревматоидный артрит, астму либо иммуносупрессию.
- Псевдосиндром. Иногда по определенным симптомам и проявлениям складывается впечатление, что человек страдает гиперкортицизмом. На это могут даже указывать результаты общей диагностики (именно поэтому важно провести еще и дифференцированную). Отнюдь не всегда специфические симптомы говорят о том, что у пациента истинный гиперкортицизм. А частые причины развития псевдосиндрома заключаются в ожирении, беременности, алкогольной интоксикации, депрессии и стрессе. Реже – в приеме оральных контрацептивов, содержащих в себе прогестерон и эстрогены. Даже у грудного ребенка может возникнуть псевдосиндром, поскольку в его организм вместе с материнским молоком поступают вещества, присутствующие в организме матери и обуславливающие данный недуг.
Как бы там ни было, диагностику потребуется пройти, и лечение будет назначено. А вот какое именно – это решит эндокринолог, приняв во внимание результаты обследования и специфику организма пациента.
Результаты
Соматические мутации и наследственная дупликация в кортизол-продуцирующих очагах
- Секвенирование генома было произведено в пробах 10 пациентов с односторонней кортизол-продуцирующей аденомой и манифестным синдромом Кушинга. Обнаружен низкий уровень соматических мутаций в аденоме.
- Внутри этой малой выборки генетических поражений, соматическая вариация PRKACA, кодирующая субъединицу Cα ПКА, была найдена в 8 из 10 опухолей (c.617A→C, p.Leu206Arg in 7 andc.595_596insCAC, Leu199_Cys200insTrp in 1).
- Пораженные аминокислоты были высококонсервативны у различных видов.
- В 33 из этих образцов были обнаружены полные кодирующие последовательности
- В одном случае, дефект был наследуемым: мать и сын, оба несущие одинаковую PRKACA дупликацию, страдали билатеральной крупноузелковой гиперплазией.
PRKACA мутация и регуляция каталической субъединицей регуляторной субъединицы
- Анализ структуры полноразмерного тетрамерного голоэнзима мыши RIIβ(2):Cα(2) выявил, что мутация находится в высококонсервативной основе взимодействия между регляторной и каталитической субъединицей ПКА, — данные, которые подтверждают функциональную значимость Leu206Arg варианта.
- Leu206, — это часть активного центра, отщепленная от каталитической субъединицы, ингибиторная последовательность которой крепится к регуляторной субъединице, имитируя субстрат каталитической субъединицы.
- Это взаимодействие поддерживает каталитическую субъединицу в инактивированном виде в отсутствие цАМФ.
- Обмен Leu206 с объемистой и позитивно заряженной аминокислотой Arg между боковыми цепями мутировавшего Arg206 в Cα субъединице Val115 и Tyr228 в RIIβ субъединице.
- Функциональные проявления двух выявленных вариантов (Leu206Arg и Leu199_Cys200insTrp), были обнаружены в интактных клетках посредством FRET микроскопии с использованием сенсора протеинкиназной активности (AKAR4-NES).
- Протеинкиназная активность в клетках, трансфектированных только вместе с таким же немутантным Cα или его вариантами, была высока и также не была стимулирована аналогами цАМФ, что указывает сохранение каталитической активности в мутантных клетках.
- Тем не менее, после ретрансфекции с избыточной немутнатной RIIβ, базальная активность ПКА в клетках была уменьшена в клетках, транфектированных немутантной Cα и ставших восприимчивыми к аналогам цАМФ.
- А протеинкиназная активность в клетке, трансфицированной мутантными генами, оставалась высокой и невосприимчивой к аналогам цАМФ.
- Эти данные указывают, что мутации делают каталитическую субъединицу резистентной к физиологическому подавлению регуляторной суъединицей.
- Недостаток супрессии сохраняется, когда равное количество немутантной Cα было котрансфектировано, что указывает на доминантный эффект этих мутаций.
- Сходным образом трансфекция мутантной Leu206Arg вызывает значительное увеличение протеинкиназной активности над базальными характеристиками, таким образом протеинкиназная активность была на том же уровне как и в тех клетках, которые были транфектированы немутантной Cα и стимулированы цАМФ, в отсутствии подавления котрансфекцией с RIIβ, что указывает также на дефицит супрессии мутантной каталитической субъединицы регуляторной субъединицей .
Ассоциация герминативной дупликации PRKACA с увеличенным уровнем белка и протеинкиназной активностью
- Как сравненные с образцами опухолевой ткани от пациентов, без каких либо генетических дефектов, образцы опухолевой ткани с дупликацией PRKACA имеют повышенный ПКА Cα, мессенджер РНК и уровень белка.
- Иммунногистохимические анализы подтвердили повышенную экспрессию субъединицы ПКА Cα в адренальной ткани от этих пациентов.
- Повышенная экспрессия субъединицы ПКА Cα ассоциирована с повышенной базальной и стимулированной цАМФ активностью. Клинический фенотип и статус мутации PRKACA.
- 22 из 59 пациентов с манифестным синдромом Кушинга с односторонней аденомой содержали мутацию PRKACA, однако это нарушение не присутствовало в любых аденомах ассоциированных с : субклиническим синдромом Кушинга (40 пациентов)
- в инактивированных адренальных аденомах (20)
- альдостерон-продуцирующих адренальных аденомах (20 пациентов )
- адренокортикальных карциномах (42 пациента)
- в адренальной ткани (10 пациентов) или лимфатической ДНК (35 пациентов) от пациентов с АКТГ-независимой адренальной гиперплазией (35 пациентов).
Признаки патологии
Теперь следует обратить внимание на симптомы гиперкортицизма. Самый характерный признак – это ожирение. Оно наблюдается более чем у 90% пациентов с данным диагнозом. Причем жировые отложения очень неравномерны. Они локализуются на спине, животе, груди, шее, лице. Конечности могут быть относительно худыми.
Еще один наблюдающийся у мужчин и у женщин симптом гиперкортицизма – лунообразное красно-багровое лицо, имеющее цианотичный оттенок. Это еще называется «матронизм». Кроме такого признака, еще замечается «климактерический» горб. Он возникает из-за отложения жира в области VII шейного позвонка.
Наблюдаются изменения и в строении кожи. Она истончается, становится практически прозрачной. Особенно это заметно на тыльной стороне ладоней.
Как же проявляется это заболевание
Основные симптомы, чаще всего, проявляются:
- Ожирением;
- Повышением артериального давления;
- Мышечной слабостью;
- Нарушением половой функции;
- Могут появляться пигментные пятна на коже;
- У женщин растут волосы на груди и на лице.
Ожирение у таких больных имеет своеобразный вид, то есть подкожно – жировая клетчатка в большей степени накапливается в надключичной области, плечах и шейных позвонках, а также увеличивается живот. В результате перераспределения жировой клетчатки руки и ноги становятся худыми, мышцы атрофируются. Лицо приобретает «лунообразную» форму, кожа становится сухой и шелушится, появляются язвочки которые трудно поддаются лечению, щёки имеют багрово – красный цвет. Ещё к симптомам относятся растяжки на груди, бёдрах, животе, которые имеют красный или фиолетовый цвет.
Самым опасным проявлением при гиперкортицизме является нарушение работы сердца и сосудов, из-за этого возникает синдром артериальной гипертензии. При повышении давления появляются головные боли, мелькание «мушек» перед глазами. По причине сбоя обмена веществ может развиться сахарный диабет, остеопороз, который протекает очень тяжело.
Гиперкортицизм приводит к значительному понижению иммунитета, что служит катализатором появления язв, гнойничков, пиелонефриту, грибковых поражений ногтей и кожи. Также к симптомам относится нарушение нервной системы, может быть нарушение сна, плохое настроение, психозы.
У девочек после начала менструального цикла может наступить аменорея (состояние, когда отсутствуют месячные). Случается задержка роста и полового развития, голос становится грубым.
Нарушения в мышечной системе
Продолжая изучать симптомы гиперкортицизма (синдрома Иценко-Кушинга), нужно также оговориться, что при данном недуге снижается тонус и сила мускулатуры, а также атрофируются мышцы. Все эти изменения проявляются признаками миопатии.
Еще у пациентов наблюдаются «скошенные ягодицы». Что это? Так называется синдром, при котором уменьшается объем ягодичных и бедренных мышц. Еще возникает «лягушачий живот», проявляющийся гипотрофией.
Нередко формируется грыжа белой линии живота. Предбрюшинная клетчатка и грыжевой мешок просто «выпячиваются» сквозь щелевидные пространства апоневроза. Данная патология проявляется болями в животе, метеоризмом, запорами, рвотой и тошнотой. Впрочем, о ее развитии можно узнать по наличию опухолевидного выпячивания: его видно невооруженным взглядом.
Симптомы гиперкортицизма
Список симптомов гиперкортицизма весьма обширный и выглядит следующим образом:
- Слабость, увеличивающаяся с течением времени;
- Перманентная утомляемость;
- Проблемы со сном;
- Усталость;
- Сниженное кровяное давление;
- Психическая астения;
- Тошнота и рвота;
- Плохой аппетит (либо отсутствие оного);
- Боли в животе;
- Запоры, чередующиеся с поносами;
- Потеря веса.
К наиболее ярковыраженным симптомам болезни Аддисона относятся: постоянно растущая мышечная слабость, ухудшение скелетной и гладкой мускулатуры и меланоз (чрезмерная пигментация кожи и слизистых оболочек).
Первыми местами, где проявляется меланоз, являются кожные складки и бороздки. В дальнейшем пигментация принимает диффузный характер. Пигментация возникает в условиях снижения образования альдостерона и кортизола и увеличения количества выбаратываемого меланоформного гормона гипофиза.
Недостаток глюкокортикостероидов провоцирует развитие гипотонии и гипогликемии, снижение веса, отсутствие аппетита, а также появление нарушений в детяельности сердечно-сосудистой системы. Также вполне вероятно абсолютное снижение величины сердца.
В случае возникновения стрессовых реакций на такие факторы как инфекции, травмы психического характера, беременность либо проведение операции происходит стремительное обезвоживание и значительное снижение кровяного давления – аддисонового криза.
Его клиническими проявлениями являются следующие симптомы:
- Падение уровня хлора, холестерина и натрия одновременно с ростом уровня азота и глюкозы (обнаруживается в крови);
- Рост уровня хлора и натрия (обнаруживается в моче).
Изменения кожи
Продолжая рассказ о причинах и симптомах гиперкортицизма, надо отметить, что покровы у людей, страдающих данным заболеванием, имеют характерный «мраморный» оттенок. На коже очевиден сосудистый рисунок, сама она склонна к сухости и шелушению, в некоторых местах перемежается с отдельными участками потливости.
Если обратить внимание на кожу бедер, ягодиц, живота, молочных желез и плечевого пояса, то можно заметить растяжки. Это стрии цианотичной или багровой окраски, длина которых начинается от пары миллиметров и достигает иногда 8 см. Их ширина пугает: растяжки могут достигать 2 см.
Также пациенты страдают акне, у них бывают сосудистые звездочки, подкожные кровоизлияния, а на некоторых участках возникает гиперпигментация.
Эпидемиология эктопированного АКТГ синдрома
Впервые это заболевание было описано в 1928 году у пациента с раком легких, у которого имелись симптомы гиперкортицизма. На вскрытии были обнаружены увеличенные надпочечники.
Описаны также опухоли, которые синтезировали не только АКТГ, но и другие гормоны. Например, высокий уровень пролактина, паратгормона, кальцитонина. Но наиболее часто встречается эктопированный АКТГ синдром.
Чаще всего эктопированная продукция АКТГ обнаруживается при раке легких (50 % от всех случаев), карциноиде легких (10 %), опухолях поджелудочной железы (10 %).
Также этот синдром встречается при медуллярном раке щитовидной железы, феохромоцитоме, раке яичников, яичек, простаты, пищевода, желудка, толстой кишки. Эктопированный АКТГ синдром составляет 15 % от всех случаев гиперкортицизма. Чаще всего встречается у мужчин, особенно курящих.
Что означает непонятный термин «феохромоцитома» читайте в статье «Все что нужно знать о феохромоцитоме».
Проблемы с костной тканью
Их появление также является симптомом гиперкортицизма у женщин и мужчин. При наличии данного недуга костная ткань повреждается и истончается, что приводит к развитию остеопороза. Его признаки – сильные болезненные ощущения, деформация костей (возможны и переломы), сколиоз и кифосколиоз. Особенно сильно страдает грудной и поясничный отдел.
Из-за компрессии позвонков люди словно теряют в росте, обретают сутулость. Если синдром Иценко-Кушинга диагностирован у ребенка, то он отстает в физическом развитии. Причина – замедление развития эпифизарных хрящей.
ГИПЕРКОРТИЦИЗМ (болезнь и синдром Иценко-Кушинга)
- E Эпилептический синдром
- E. Шегрен синдромында
- F50-F59 Поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами
- F59 Неуточненные поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами.
- I I. ОБЩИЕ НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ.
- I. Острые рефлекторные вертебральные синдромы
- I. Синдром вегетативной (вегетососудистой) дистонии.
- II. Алкогольді абстинентті синдром
- II. Отечный синдром.
- II. ПРОЛИФЕРАТИВНЫЕ СИНДРОМЫ ПРИ ГЕМОБЛАСТОЗАХ
Гиперкортицизм (hypercorticismus) — общее название группы синдромов, обусловленных избыточным содержанием в крови кортикостероидов.
Распространенность. Сравнительно редкое заболевание. Гиперкортицизм встречается чаще у женщин в возрасте 20-40 лет.
Этиология. Различают первичный гиперкортицизм (синдром Иценко-Кушинга) и вторичный гиперкортицизм (болезнь Иценко-Кушинга). Первичный гиперкортицизм (примерно 15% случаев) развивается при аденоме (кортикостероме) или аденокарциноме коры надпочечников. Вторичный гиперкортицизм (около 85% случаев) возникает при инфекционном и травматическом поражении гипоталамуса и аденомах гипофиза.
Патогенез. Патогенез заболевания связывают с нарушением регуляторных механизмов, которые контролируют функцию гипоталамо-гипофизарно-надпочечниковой системы. При болезни Иценко-Кушинга возникает избыточная секреция АКТГ, являющаяся основным патогенетическим фактором заболевания. Гиперпродукция АКТГ усиливает в основном функцию пучковой и сетчатой зон коры надпочечников. При болезни Иценко-Кушинга снижается чувствительность гипоталамо-гипофизарной системы к кортикостероидам, в результате чего происходит одновременное повышение секреции АКТГ, так и кортизола.
Повышенная продукция кортизола при болезнии синдроме Иценко-Кушинга ведет к артериальной гипертонии, остеопорозу, ожирению, пониженной резистентности к инфекциям, нарушению углеводного обмена вплоть до развития сахарного диабета. Усиление функции сетчатой зоны коры надпочечников приводит к гиперпродукции стероидов с андрогенными свойствами.
Патологоанатомическая картина. При морфологическом исследовании гипофиза при болезни Иценко-Кушинга можно отметить аденому из клеток, секретирующих АКТГ (хромофобную или базофильную аденому); реже встречается аденокарцинома передней доли гипофиза. У больных с синдромом Иценко-Кушинга выявляется кортикостерома, состоящая из светлых и темных клеток смешанная (аденокортикальная аденома). Отмечают также остеопороз со спонтанными переломами костей, гипертрихоз и гирсутизм. При гистологическом исследовании кожи обнаруживают растяжение и гибель эластических и коллагеновых волокон, истончение эпидермиса. Часто находят нефролитиаз и хронический пиелонефрит.
Клиническая картина. Больные предъявляют жалобы на головные боли, боли по ходу позвоночника и в пояснице, повышенную утомляемость, общую слабость, половые расстройства (у мужчин — импотенция, у женщин — снижается либидо, нарушается менструальный цикл, иногда наступает аменорея), апатию и плохую сообразительность.
При общем осмотре выявляются характерные черты — так называемый кушингоидный облик. У больных округлое лунообразное лицо с багрово-красным румянцем на щеках (матронизм), своеобразное ожирение (иногда без прироста массы тела) с увеличением размеров живота («лягушачий живот»), отложением жира в области шеи, над ключицей и в районе VII шейного позвонка («бычий загривок») при значительном исхудании рук и ног. Кожа тонкая, сухая, шелушащаяся, с багрово-мраморным рисунком. На коже живота, плеч, молочных желез, внутренней поверхности бедер и других частей тела наблюдаются широкие дистрофические полосы растяжения красновато-фиолетового цвета (стрии). На коже имеются фурункулы и угри. У женщин наблюдается оволосение по мужскому типу (гирсутизм) с выпадением волос на голове. На лице преобладает рост пушковых волос. У мужчин может наблюдаться некоторая феминизация, уменьшение роста волос на лице и выпадение их на теле.
При тяжелом течении бывают изменения со стороны костной системы — остеопоротические изменения скелета с компрессией тел грудных и поясничных позвонков, смещением позвонков и сдавлением спинного мозга и нервных корешков, переломом костей позвоночника, ключицы и ребер. Вследствие снижения реактивности организма нередко возникают бронхиты, пневмонии, туберкулез.
При исследовании сердечно-сосудистой системы наблюдается расширение границы сердца влево, акцент II тона над аортой, систолический шум на верхушке. Артериальное давление повышено.
В ряде случаев обнаруживают гастродуоденальные язвы («стероидная язва»); иногда они осложняются желудочным кровотечением. Нарушаются многие функции печени. У многих больных развивается пиелонефрит, характеризующийся хроническим, латентным течением, и мочекаменная болезнь. При длительной артериальной гипертонии развивается нефросклероз, который в далеко зашедших случаях осложняется почечной недостаточностью вплоть до развития уремии.
При исследовании периферической крови наблюдаются увеличение числа эритроцитов и лейкоцитов, лимфопения и эозинопения. В активной стадии болезни констатируют повышение уровня фибриногена и снижение фибринолитической активности крови. В крови снижено содержание альбуминов и калия и повышен уровень глобулинов, натрия и хлора. Отмечается гипофосфатемия, снижена активность щелочной фосфатазы — один из факторов развития остеопороза. Часто регистрируются пониженная толерантность к углеводам, гипергликемия, глюкозурия. При болезни Иценко-Кушинга в крови повышено содержание АКТГ и кортизола, а при синдроме Иценко-Кушинга — лишь уровень кортизола. Повышается выделение с мочой 17-ОКС, 17-КС, кортизола.
В топической диагностике поражений надпочечников может быть использовано рентгенологическое исследование с ретропневмоперитонеумом или артериографией. Применяют также сканирование надпочечников с помощью холестерина, меченного радиоактивным йодом. Опухоли гипофиза (аденомы) могут проявляться на рентгенологических снимках увеличением размеров турецкого седла или разрушением его. Применяется компьютерная томография.
Течение. Заболевание обычно развивается медленно, но неуклонно прогрессирует.
По степени тяжести гиперкортицизм может быть легкой, средней, тяжелой. При легкой степени симптомы заболевания выражены умеренно. Менструальный цикл иногда сохранен. Остеопороз может отсутствовать. Средняя степень тяжести характеризуется выраженностью всех симптомов заболевания без осложнений. При тяжелой степени — наряду с яркой картиной болезни имеются осложнения.
Осложнения: рожа, сепсис, флегмона, пневмония, кровоизлияние в мозг, почечная недостаточность, сердечно-сосудистая недостаточность, гипертония, сахарный диабет, остеопороз с последующими переломами костей.
Лечение. Диета должна включать ограниченное количество жиров, углеводов и жидкости при достаточном количестве белка. В неделю 1 раз назначаются разгрузочные дни (молочные,яблочные, овощно-фруктовые).
При гипоталамо-гипофизарных формах гиперкортицизма легкой и средней тяжести применяется рентгенотерапия. Может быть использована медикаментозная терапия, направленная на блокаду функции гипофиза (парлодел, ципрогептадин или резерпин). При неэффективности рентгенотерапии и при тяжелом течении заболевания проводят двустороннюю тотальную адреналэктомию с последующей поддерживающей терапией преднизолоном в ежедневной дозе 5-10 мг.
Основным способом лечения при опухолях надпочечника (синдроме Иценко-Кушинга) является хирургическое удаление опухоли. При неоперабельных опухолях показаны ингибиторы синтеза кортикостероидов. С этой целью назначают хлодитан, метопирон, аминоглютетимид, трилостан.
Одновременно проводится профилактика и лечение различных осложнений гиперкортицизма.
Прогноз заболевания без лечения неблагоприятный. Тяжелые формы заболевания рано приводят к инвалидности и нередко заканчиваются летально вследствие возникновения различных осложнений.
7.10. ФЕОХРОМОЦИТОМА
Феохромоцитома (phaeochromocytoma) — гормонально-активная опухоль, происходящая из зрелых клеток хромаффинной ткани мозгового вещества надпочечников, параганглиев или симпатических узлов.
Распространенность. Заболевание встречается сравнительно редко и в среднем составляет 1-3 случая на 10000 больных. Феохромоцитома может возникать в любом возрасте, но чаще всего встречается между 20 и 50 годами у лиц обоего пола.
Этиология. Причина заболевания неизвестна. Имеются данные о генетической предрасположенности к развитию феохромоцитомы. В литературе указывают на возможную роль в происхождении феохромоцитомы наршуения гормонального равновесия.
Патогенез. Патогенез феохромоцитомы обусловлен избыточной продукцией хромафинными клетками опухоли катехоламинов (адреналин, норадреналин, дофамин). В зависимости от преобладания адреналина или норадреналина проявления заболевания могут быть несколько различными в соответствии с особенностями биологического действия этих веществ. При преобладании адреналина возникает возбуждение, дрожание, расширение зрачков, тахикардия, гипергликемия. При преобладании норадреналина отмечаются потливость, брадикардия, повышение артериального давления, увеличение основного обмена. При избыточной продукции катехоламинов происходит стимуляция ренин-ангиотензиновой системы и повышенная секреция альдостерона. Вследствие избытка катехоламинов происходит раннее развитие атеросклероза венечных артерий. Концентрация натрия внутри клетки увеличивается, а калия — снижается. Вследствие этого могут возникнуть некрозы даже при неизмененных коронарных сосудах. Продолжительная катехоламинемия вызывает нарушение углеводного обмена вплоть до развития сахарного диабета.
Патологоанатомическая картина. Наиболее частая локализация феохромоцитомы — мозговое вещество одного из надпочечников. Значительно реже (в 10-15% случаев) опухоль имеет вне-надпочечниковую (экстраадреналовую) локализацию (симпатические параганглии по ходу брюшной аорты и у места ее бифуркации, реже —в средостении и других местах). Примерно в 10% случаев феохромоцитомы двусторонние или множественные. Феохромоцитомы бывают доброкачественные (90%) и злокачественные (10%).
Размеры феохромоцитомы колеблютсяот 1 до 12 см, а вес от 5 до 200 г и более. В более крупных опухолях обычно находят кисты и кровоизлияния, мелкие опухоли представляют собой сероватые тельца плотной консистенции. В ткани феохромоцитомы содержится адреналина в 20 раз, а норадреналина — в 200 раз больше, чем в надпочечниках здоровых людей.
Клиническая картина. По клиническому течению выделяют 3 формы феохромоцитомы: адреналосимпатическую, постоянную и бессимптомную.
А д р е н а л о с и м п а т и ч е с к а я (п а р о к с и з м а л ь н а я) ф о р м а — встречается у 25-30% больных и характеризуется приступами гипертонических кризов. Возникновению кризов способствуют эмоциональное напряжение, обильная пища, пальпация опухоли, что приводит к внезапному усилению выброса катехоламинов из опухоли в кровь. Приступ возникает чаще внезапно. У больных появляются чувство страха, беспокойство, дрожь, озноб, бледность кожных покровов, головная боль. При этом повышается артериальное давление, появляется боль за грудиной, в области сердца, сердцебиение. Нередко беспокоят спастические боли в животе, тошнота, рвота. Температура тела, как правило, повышена до 40°С и даже выше.
При общем осмотре можно отметить бледность кожных покровов, повышенную потливость, больной возбужден. На высоте криза возможны эпилептикоформные судороги. Наблюдается набухание шейных вен. Зрачки расширены. Отмечаются объективные симптомы одышки, акроцианоз. Тоны сердца учащены, иногда аритмичные, реже — брадикардия. Артериальное давление значительно повышено, достигающее нередко 250-300 мм рт. ст.
Продолжительность криза от нескольких минут до нескольких часов, редко — больше. В стадии обратного развития приступа спазмы сосудов прекращаются, кожа больного розовеет, становится теплой, отмечается профузный пот, иногда наблюдается выделение обильного количества светлой мочи. Криз может осложняться кровоизлиянием в сетчатку глаза, нарушением мозгового кровообращения. Во время приступа больной может умереть от коронарной недостаточности, фибриляции желудочков сердца, отека легких или шока.
Вначале болезни гипертензивные кризы возникают сравнительно редко, с интервалами в месяцы и даже годы. По мере прогрессирования заболевания кризы становятся частыми и могут повторяться по нескольку раз в день.
П о с т о я н н а я ф о р м а феохромоцитомы характеризуется стабильным повышением артериального давления без кризов. При длительном течении наступают значительные изменения в почках, дистрофия миокарда, стойкая тахикардия, раннее развитие атеросклероза с поражением коронарных сосудов и периферических артерий. Изменение глазного дна проявляется в виде отека соска зрительного нерва, сужения сосудов, экссудатов, геморрагии. Характерна ортостатическая гипотония. Отмечаются повышенная возбудимость, быстрая утомляемость, головные боли, ослабление памяти, лабильность настроения, иногда депрессия. У 10% больных развивается сахарный диабет.
Б е с с и м п т о м н а я ф о р м а протекаетбез выраженных клинических проявлений. Тем не менее нередко больных беспокоят слабость, головные боли и боли в поясничной области. У некоторых больных в стрессовой ситуации развивается шок или острая надпочечниковая недостаточность.
Лабораторные данные. Во время приступов заболевания в крови наблюдаются увеличение количества лейкоцитов, лимфоцитоз, эозинофилия. Могут быть эритроцитоз и повышенная СОЭ, гипергликемия, увеличение концентрации неэстерифицированных жирных кислот, усиление фибринолитической активности крови и ее свертываемости. В моче определяется уровень адреналина, норадреналина и их метаболитов (ванилилминдальная кислота, метанефрин, норметанефрин). При выведении с мочой за сутки более 50 мкг адреналина, 100 мкг норадреналина и 6 мг ванилилминдальной кислоты можно с уверенностью говорить о наличии у больных феохромоцитомы.
Большое значение в диагностике феохромоцитомы придается адренолитическому тесту: при введении адренолитика 5 мг реджетина внутривенно или внутримышечно быстро снижается артериальное давление.
В определении локализации опухоливажная роль принадлежит рентгенологическому (ретропневмоперитонеум или супраренография) и эхографическому исследованию надпочечников.
На электрокардиограмме выявляются тахикардия, нарушения ритма (экстрасистолии, блокады пучка Гиса, мерцания желудочков, синдром Адамса-Стокса) и преходящие ишемии миокарда.
Течение. Феохромоцитома имеет постепенно прогрессирующее течение. Приступы постепенно учащаются и делаются более тяжелыми, приводя к инвалидизации больных.
Осложнения: инсульт, инфаркт миокарда, отек легких, коллапс, обширные кровоизлияния в опухоль с последующим кровотечением или перитонитом, желудочно-кишечные кровотечения, злокачественное перерождение опухоли. Приведенные осложнения могут привести больного к смерти.
Лечение. Выздоровление больных может наступить толькопосле оперативного удаления опухоли.
Консервативное лечение адренолитиками (реджитин,тропафен)дает большой частью лишь кратковременный эффект и обычно применяется чаще для предоперационной подготовки больных. Следует помнить, что применение адренолитических препаратов иногда сопровождается ортостатическим коллапсом.
При частоте пульса 120 ударов в минуту, нередко с нарушением ритма, осторожно применяют внутривенно или внутрь бета-адреноблокаторы (обзидан, индерал).
Дата добавления: 2014-12-12 | Просмотры: 1672 | Нарушение авторских прав
| | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | 100 | 101 | 102 | 103 | 104 | 105 | 106 | 107 | 108 | 109 | 110 | 111 | 112 | 113 | 114 | 115 | 116 | 117 | 118 | 119 | 120 | 121 | 122 | 123 | 124 | 125 | 126 | 127 | 128 | 129 | 130 | 131 | 132 | 133 | 134 | 135 | 136 | 137 | 138 | 139 | 140 | 141 | 142 | 143 | 144 | 145 | 146 | 147 | 148 | 149 | 150 | 151 | 152 | 153 | 154 | 155 | 156 | 157 | 158 | 159 | 160 | 161 |
Другие изменения
Помимо перечисленных признаков, есть еще масса других симптомов гиперкортицизма, которые также являются и последствиями данного недуга.
Со стороны сердца, например, часто возникает кардиомиопатия, сопровождающаяся проявлениями недостаточности и артериальной гипертензии. Многие пациенты начинают страдать экстрасистолией и фибрилляцией предсердий.
Сильно страдает и нервная система. Это выражается в депрессивности, заторможенности, стероидных психозах. Некоторые пациенты сталкиваются с эйфорией, другие – с суицидальными попытками.
Еще у 10-20% человек, страдающих гиперкортицизмом, формируется так называемый стероидный сахарный диабет, который никак не связан с заболеванием поджелудочной железы. Недуг протекает сравнительно легко: его можно быстро компенсировать, принимая препараты, снижающие сахар, а также соблюдая индивидуальную диету.
Рассматривая симптомы гиперкортицизма у мужчин и женщин, нужно еще отметить, что часто данный недуг становится причиной развития поли- и никтурии и отеков (периферических).
Как может протекать синдром?
Патология может быть скрытой, при слабом повышении синтеза гормона, и ярко выраженной. Медики выделяют три формы проявления недуга:
- Субклинический гиперкортицизм, встречается на раннем этапе или при малых формах опухолей, проявляется повышенным АД, нарушением функции половых желез.
- Ятрогенный возникает вследствие воздействия лекарственного препарата для лечения ревматических заболеваний, крови. При трансплантологии органов выявляется в 75% случаев.
- Функциональный или эндогенный гиперкортицизм выявляется при серьезных патологиях гипофиза, при сахарном диабете. Особого наблюдения требуют пациенты с юношеским синдромом Иценко-Кушинга.
До 65% случаев приходится на ятрогенный гиперкортицизм.
Проявления недуга в зависимости от пола
Признаки данного заболевания одинаковы у всех пациентов. Однако, помимо всего перечисленного, мужчины и женщины сталкиваются с сугубо индивидуальными изменениями в своих организмах. Это логично, ведь у гормонального фона есть гендерная специфика.
У женщин при этой патологии часто возникает бесплодие, аменорея, гипертрихоз, гирсутизм и вирилизация. Также нарушается менструальный цикл.
А у мужчин возникают очевидные признаки феминизации. Могут атрофироваться яички, часто снижается либидо и потенция, возникает гинекомастия.
Диагностика
Выше было многое рассказано о том, какие бывают у мужчин и у женщин симптомы гиперкортицизма. О лечении речь пойдет далее, а сейчас немного внимания нужно уделить вопросу диагностики.
Основанием для подозрения рассматриваемой патологии являются физикальные и амнестические данные. В рамках диагностики первым делом определяют причину, по которой возник гиперкортицизм. В этих целях проводят скрининговые тесты. А именно:
- Исследование суточной мочи на наличие экскреции кортизола. Если уровень в 3-4 раза выше нормы, то диагностируется гиперкортицизм.
- Малая дексаметазоновая проба. Если человек здоров, то прием данного средства снизит уровень гормона в два раза минимум. При гиперкортицизме этого не происходит.
Также выявляется повышенное содержание 11-ОКС в моче и низкий уровень 17-КС. Наблюдается гипокалиемия, увеличенное содержание холестерина и эритроцитов.
Дабы определить, что именно стало источником патологии, проводят КТ или МРТ, а также сцинтиграфию надпочечников. Если врач считает необходимым, то он назначает биохимический анализ крови. Обычно в ходе этого исследования выявляется пресловутый стероидный сахарный диабет и нарушения электролитного характера.
Материал и методы исследования
Нами был выполнен ретроспективный анализ архивных данных историй болезней пациентов с различными формами гиперкортицизма в возрасте от 9 до 21 года из трех отделений (детское отделение, отделение эндокринной хирургии и отделение нейроэндокринологии) РСНПМЦ эндокринологии МЗ РУз за период с 1999 по 2011 г. Всего за этот период было госпитализировано 39 больных с различными формами гиперкортицизма, из них мальчиков — 19 (48,7 %), девочек — 20 (51,3 %). Средний возраст мальчиков составил 16,05 года, а девочек — 16,15 года.
Всем больным был выполнен спектр исследований, включавший изучение эндокринного статуса, общеклинические, биохимические, гормональные (АКТГ, соматотропный гормон, кортизол, ритм секреции кортизола, пролактин, малая и большая пробы с дексаметазоном, свободный кортизол мочи и др.), рентгенологические (КТ/МРТ турецкого седла и надпочечников, рентгенограмма грудной клетки) и другие исследования.
Терапия
И этому нюансу необходимо уделить немного внимания, раз речь идет о причинах и симптомах гиперкортицизма. Лечение патологии зависит от причины ее возникновения.
Если, например, диагностирована лекарственная (ятрогенная) форма недуга, то путь к исцелению лежит через отмену глюкокортикоидов, а также дальнейшую замену их на какие-либо иные иммунодепрессанты. Когда у человека наблюдается патология эндогенной природы, то ему назначают прием средств, подавляющих стероидогенез.
В некоторых случаях выявляют опухолевое поражение надпочечников, легких или гипофиза. Тогда выходом становится хирургическое вмешательство. Потому что удалить новообразования в таких случаях можно лишь при помощи операции.
Однако иногда вмешательство осуществить нереально по тем или иным причинам. Тогда пациенту назначают адреналэктомию, в рамках которой ампутируют целый надпочечник. Альтернативой является лучевая терапия гипоталамо-гипофизарной области. Хотя ее часто комбинируют с лекарственным или хирургическим лечением. Такой подход помогает усилить и закрепить эффект терапии.
Но это еще не все, что следует знать об устранении симптомов и лечении гиперкортицизма. Диагноз серьезный, а потому не обходится без медикаментозной терапии, даже если показана операция. Пациенту назначают целый ряд препаратов, среди которых:
- Антидепрессанты.
- Гипотензивные средства.
- Мочегонные препараты.
- Биостимуляторы.
- Медикаменты, понижающие сахар.
- Сердечные гликозиды.
- Иммуномодуляторы.
- Седативные средства.
- Витамины.
Если у пациента развился остеопороз, то ему будет показано симптоматическое лечение. Обязательно проводится еще компенсация углеводного, минерального и белкового обмена.
Но самое ответственное и важное – это послеоперационное лечение. Если пациент перенес адреналэктомию, то ему придется постоянно придерживаться гормональной заместительной терапии. Без этого его организм не сможет нормально функционировать.
От чего зависит эффективность лечения?
У гиперкортицизма может быть стремительное развитие, то есть все симптомы появляются в течении 6-12 месяцев и может быть постепенное развитие клинической картины в течении 3-10 лет. Лечение будет зависеть от правильной диагностики, от тяжести заболевания и от быстроты развития симптоматики. Лечение должно быть нацелено на устранение клинических проявлений и нормализацию уровня кортизола.
При средней и легкой степени тяжести применяются лекарственные препараты, которые не будут давать организму вырабатывать лишнее количество гормонов надпочечников или назначается лучевая терапия, которая снижает активность гипофиза. Если это всё не дает должного эффекта, то применяют хирургическое лечение. В процессе такого вмешательства опухоль гипофиза удаляют. Либо проводится адреналэктомия, то есть устранение одного из надпочечников, но после такой операции необходима постоянная заместительная терапия.
Прогноз
Изучая специфику столь серьезного заболевания, необходимо дать ответ на очень важный вопрос: каковы шансы выздоровления при данной патологии? Каков прогноз? Симптомы гиперкортицизма и его проявления тяжелы, в этом можно было убедиться, исходя из вышесказанного. И, к сожалению, при игнорировании патологии риск летального исхода крайне велик. Смертность достигает 40-50%.
Прогноз удовлетворительный, если причиной патологии стала доброкачественная кортикостерома. Но опять-таки, функции здорового надпочечника восстанавливаются лишь у 80% пациентов.
Если была диагностирована злокачественная кортикостерома, то прогноз 5-летней выживаемости составит примерно 20-25%. Это около 14 месяцев в среднем.
Во всех случаях прогноз определяется тем, насколько своевременно было начато лечение. А потому с диагностикой затягивать нельзя ни в коем случае. Чем более запущен случай, чем серьезнее осложнения, тем короче будет жизнь пациента. Именно поэтому настоятельно рекомендуется хотя бы раз в год проходить общее обследование, чтобы убедиться в своем крепком здоровье. А если обнаружится проблема, то ее хотя бы удастся вовремя взять под врачебный контроль.
Какие существуют виды гиперкортицизма и в чем особенность?
Надпочечниковый синдром Кушинга разделяется на такие виды:
- функциональный;
- экзогенный;
- эндогенный.
Функциональный вид болезни и его особенности
Функциональный тип заболевания может быть у диабетиков.
Такой вид гиперкортицизма развивается у людей с большой массой тела, при диагностированном сахарном диабете, депрессии и нарушении работы печени. Часто это заболевание регистрируется у детей пубертатно-юношеского периода (юношеский диспитуитаризм), при беременности и у людей, которые употребляют алкоголь в больших количествах.
Экзогенный тип болезни
Такая форма заболевания развивается вследствие длительного приема медикаментозных препаратов с содержанием кортикостероидов. Этот вид обусловлен медикаментозной терапией, поэтому его еще называют ятрогенным. А также экзогенный гиперкортицизм часто развивается после проведения трансплантации, при бронхиальной астме, системных заболеваниях и воспалениях суставов.
Эндогенный вид заболевания
Эндогенный гиперкортицизм развивается при сопутствующих нарушениях в организме. Это могут быть гиперплазия, злокачественные и доброкачественные новообразования в коре надпочечников, а также опухоли в органах, таких как:
- гипофиз;
- яичники;
- яички;
- поджелудочная и щитовидная железа;
- легкие;
- тимус;
- бронхи.