Заболевание, характеризующееся разрушением тканей почки, называется некрозом. Характерным признаком появившихся мертвых клеток в органе является его разбухание, вследствие разложения белков. Некроз почки возникает в виде осложнений после заболеваний, отравлении организма различными веществами, травмирования.
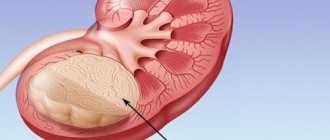
Почки выполняют огромное количество важных функций в организме, поэтому любое их повреждение сказывается на его работе. Почку окутывает жировая ткань, под ней располагается мышечная капсула, связанная с общей системой почки – паренхимой. Внешний слой почки – корковый, внутренний мозговой. Паренхима представляет собой переплетение миллиона канальцев и клубочков, её мозговой слой образовывает пирамиды (до 12 штук). На вершине пирамиды располагается сосочек, открывающийся в почечную чашечку. Совокупность чашечек образуют лоханку. А из лоханки по мочеточным каналам урина попадает в пузырь и выводится.
Лечение
Изначально в лечении некроза почек, стараются удалить первопричину появления данного процесса. В большинстве случае проводят антибактериальную терапию, назначают спазмолитики и анальгетики.
В зависимости от вида некроза проводят следующие мероприятия:
- При некрозе почечных сосочков, первыми назначаются спазмалитики. Для разблокировки мочеточника – устанавливают катетер. Применяют антибиотики, лекарства для разжижения крови и иммуностимуляторы.
- При корковом некрозе восстанавливают кровоток в мозговой ткани. Пациенту назначают процедуры на аппарате «искусственная почка». Для устранения очагов заражения используют антибиотикатерапию.
- При канальцевом некрозе проводят корректировку применяемых препаратов, назначают антибактериальные препараты, проводят процедуры по очистке кровотока и организма от токсинов.
В сильно запущенных случаях, когда не помогает лекарственная и физиотерапия, прибегают к хирургическому вмешательству. Почка удаляется целиком или устраняется лишь пораженная некрозом область.
При обнаружении тромба в сосудах почки, удаления не происходит, специалисты при помощи специального баллона убирают закупорку, и продолжается медикаментозное лечение.
Микропрепарат О/20 – абсцесс почки.
1. наличие полости в почке;
2. состав экссудата — гнойный, сливкообразная масса. Детрит тканей очага воспаления, микробы, жизнеспособные и погибшие гранулоциты, лимфоциты, макрофаги, нейтрофилы, лейкоциты;
3. пиогенная мембрана на границе с тканью почки;
4. строение пиогенной мембраны: вал грануляционной ткани. Пиогенная капсула- грануляционная ткань, отграничивающая полость абсцесса. Состоит из 2-х слоев : внутренний состоит из грануляций, наружный- образуется в результате созревания грануляционной ткани в зрелую СДТ. Наружный слой может отсутствовать ;
5. абсцесс по течению — острый в обострении хронического пиелонефрита, сопровождающийся гнойным отделением.
(Описание) Хорошо, достаточно чётко видно наличие полости абсцесса (при изготовлении препарата её немного повредили, поэтому «наружно» ничего нет). Полость абсцесса отграничена от остальной части почки воспалительным валом и пиогенной мембраной (видно розовую полоску?)
Эта пиогенная мембрана представляет собой грануляционную ткань. Обычно пиогенная мембрана состоит из 2-х слоёв: внутренний – собственно грануляционная ткань + наружный (может отсутствовать, например, как здесь) – СТ, которая образуется в результате созревания грануляций.
В полости абсцесса – гной (лежит здесь как бы кнаружи, в направлении правого нижнего угла), содержащий лейкоциты (как живые, так и мёртвые), тканевый детрит + могут быть обнаружены макрофаги.
Увеличенное фото – видна хорошо пиогенная капсула, состоящая из грануляций + содержимое полости абсцесса (внизу!)
7. Микропрепарат С/12 – «Радикулярная киста (кистогранулёма).
1)общий вид стенки кисты (в отдельных полях зрения может быть многослойный плоский эпителий во внутренней выстилке стенки кисты.) ; 2) воспалительная инфильтрация стенки кисты; 3) сетевидные отростки 4) грануляционная ткань; 5) фиброзная ткань; 6) костные трабекулы; 7) скопление кристаллов холестерина и ксантомные клетки;
8.С/14 – «Лейкоплакия слизистой оболочки полости рта».
1.общий вид: гиперплазия клеток шиповатого и базального слоёв, многослойный плоский эпителий без ороговения; 2. паракератоз и акантоз; 3. лимфоплазмоцитарные инфильтраты при большом увеличении в собственной пластинке; 4. воспалительные лимфоплазмоцитарные, лимфоидные инфильтраты слизистой оболочки.
9.О/8 – «Папиллома».
1) сосочковые разрастания плоского многослойного эпителия и стромы;
2) плоский многослойный эпителий неравномерной толщины с проникновением тяжей вглубь дермы;
3) в эпителии сохраняется дифференцировка слоев: базальный, шиповатый, блестящий, зернистый,роговой;
4) строма рыхлая, с избыточным образованием кровеносных сосудов;
5) характерен морфологический атипизм — тканевой. Неравномерное развитие стромы и эпителия с избыточным образованием кровеносных сосудов.
Препараты папилломы и кондиломы очень похожи. И первый признак, по которому мы можем их различить невооружённым глазом – форма образования на стекле.
Если кондилома – образование вытянутой, конусовидной формы, то папиллома – «округлое» образование по сравнению с кондиломой, если так можно сказать.
Теперь смотрим препарат микроскопически.
Видим сосочковые разрастания эпителия и стромы (напомню, эпителий – многослойный плоский ороговевающий.
+ тяжи эпителия уходят вглубь подлежащей дермы (не так выраженно, как при кондиломе, это очень хорошо видно).
Если присмотреться, то видно, как в строме папилломы достаточно хорошо развиты кровеносные сосуды (моя осечка, что забыл сфотографировать их хорошо).
+ если посмотреть на большем увеличении, то будет заметно, что строма – рыхлая.
Следует также сказать о том, что эпителий сохраняет свою дифференцировку.
10. О/35-плоскоклеточный рак с ороговением.
1. опухолевые клетки образуют комплексы, врастающие в фиброзную ткань кожи; 2. комплексы состоят из слоев атипических клеток с признаками стратификации( расслоения); 3. наличие экстрацеллюлярного ороговения («раковые жемчужины»); 4. гиперплазированный фолликул; 5. Степень дифференцировки опухоли: высоко-дифференцированный
Следует сразу сказать о том, что данный рак имеет высокую степень дифференцировки.
Как я понимаю, во многом на это указывают раковые жемчужины – очаги экстрацеллюлярного ороговения – концентрически расположенные клетки эпителия с очагом ороговения в центре.
Вот они, раковые жемчужины. «Круглеши», которые, как я уже сказал выше, являются концентрически расположенные клетки эпителия, а в центре – ороговение. Всё это располагается в строме кожи, в фиброзной ткани.
Смотри 3 следующих фото.
Одна раковая жемчужина.
11.Ч/125-«Фиброзная дисплазия кости».
1. общий вид клеточно-волокнистой ткани; 2. Островки остеоида; 3. разрастание фиброзной ткани; 4. скопления остеобластов.
Фиброзная дисплазия – это заболевание кости. Суть его заключается в замещении ткани кости фиброзной тканью (СТ).
Строма обрзования представлена фиброзной ткнью (СТ).
Среди неё, будто островки ярко-розово-оранжевого цвета – костная ткань (трабекулы).
Вот увеличенное изображение. Видно, что трабекулы построены достаточно примитивно.
Кое-где видны мелкие (по сравнению с трабекулами костной ткани) сосуды.
12.Микропрепарат 0/58 – «Гигантоклеточная опухоль» (остеобластокластома).
1) поля клеточно-волокнистой ткани; 2) мелкие клетки-остеобласты; 3) гигантские клетки-остеокласты; 4) скопления эритроцитов в ткани опухоли; 5) сосуды синусоидного типа; 6) очаги «тканевого кровотока» с содержанием гемосидерина; 7) разрастание волокнистой соединительной ткани.
13. О/80- грануляционная ткань
1. слой некроза, пропитанный фибрином и лейкоцитами;
2. слой многочисленных сосудов (капилляров);
3. капилляры располагаются вертикально к поверхности;
4. между сосудами — рыхлое межуточное вещество, лимфоциты, лейкоциты, преобладают фибробласты;
5. слой фибробластов и оформленная соединительная ткань;
6. заживление ран протекает по зонам репаративной регенерации, заживление вторичными натяжением.
О/80 – грануляционная ткань.
Внизу фото хорошо видна грануляционная ткань. Она расположена между некротизированной тканью (самый нижний полюс фото препарата) и «живой» тканью. Смотрим на нижних 3-х фото.
Большое увеличение. Ещё раз: сверху видна грануляционная ткань, а снизу – некроз («живая» ткань не вошла).
В некрозе – воспалительная инфильтрация.
В грануляционной ткани – формирование СТ + фибробласты (если сильно увеличить, то их можно найти). + Видим часть сосудов, которые расположены вертикально.
Ещё сосуды, расположенные вертикально.
Между ними – рыхлое межуточное вещество. Особенно хорошо это видно на самом последнем фото.
14.О/164- остроконечная кондилома.
1. конусовидные разрастания, покрытые плоским многослойным ороговевающим эпителием;
2. плоский многослойный эпителий утолщен с выраженнымакантозом (погружение тяжей плоского эпителия в дерму);
3. строма рыхлая, с большим количеством новообразованных капилляров;
4. диффузная воспалительная инфильтрация стромы; 5. воспалительный инфильтрат состоит из плазмоцитов, лимфоцитов и макрофагов.
О/164 – Кондилома.
Наверное, это один из самых простых препаратов наряду с папилломой. Сразу оговорюсь как различить их. Папиллома – маленькая, смотря на стекло глазами, не под микроскопом, а кондилома – более вытянутая, похожа на «шипик».
Вот, смотрим на фото.
Теперь разберём микроописание.
Во-первых, сразу в глаза бросаются конусовидные разрастания, которые покрыты многослойным плоским ороговевающим эпителием.
Достаточно хорошо выражен акантоз – погружение тяжей эпидермиса в глубину дермы (см. предыдущие 2 фото) + следующее, нижнее.
Это строма кондиломы. Если спускаться по конусовидным образованиям вниз, к их основаниям, дойдём до стромы.
Нужно обратить внимание на то, что сама по себе строма достаточно рыхлая, сразу же бросается в глаза большое количество сосудов, капилляров. Местами достаточно выражена диффузная воспалительная инфильтрация (особенно на 2-м фото внизу).
15.Ч/65 – милиарный туберкулез легкого.
1. множественные гранулемы;
2. в центре только отдельных гранулем казеозный некроз, потому что нужно больше времени для формирования некроза- гранулема должна образоваться до конца. Вокруг некроза располагаются активированные макрофаги- эпителиоидные клетки, образующие циркуляторный слой различной слой различной толщины. Формирование некротизированного очага- стадийный процесс, макрофаги справляются с палочкой Коха до определённого момента, далее – прогрессия инвазии;
3. клеточный состав гранулем: эпителиоидные клетки, гигантские многоядерные клетки Пирогова-Лангханса, лимфоциты;
4. в альвеолах вокруг гранулем серозный экссудат;
5. по этиологии- установленная, инфекционная; по уровню обмена- с высоким уровнем метаболизма, активная, продуктивная; по клеточному составу- эпителиоидноклеточная.
. Ч/65 – милиарный туберкулёз лёгких
Опять же, снова оговорюсь заранее. Есть препарат фиброзно-очаговый туберкулёз лёгких.
И иногда можно спутать его с милиарным туберкулёзом. По мне так главное отличие в том, что при милиарном туберкулёзе очажки гранулём в целом достаточно необширные, и, как правило, располагаются группами (дальше будет фото, можно будет посмотреть).
При фиброзно-очаговом туберкулёзе очаги крупнее, чем при милиарном, примерно как 2-2,5 гранулёмы милиарного туберкулёза.
На препарате мы видим гранулёму, в центре которой иногда можно обнаружить казеозный некроз.
Гигантские многоядерные клетки Пирогова-Лангханса также можно увидеть, на малом увеличении они выглядят как тёмно-фиолетовые крупные точки. Увеличив же, мы увидим, что их ядра располагаются по периферии клетки!
В альвеолах вокруг гранулём должен быть серозный экссудат.
Очень хорошо видны очаги гранулематозного воспаления (гранулёмы).
Вот, здесь их просто тьма.
Видно ближе к центру фиолетовую точку? Скорее всего, это и есть гигантская многоядерная клетка Пирогова-Лангханса. Нужно только увеличить и посмотреть, дабы убедиться. На предыдущих фото их тоже очень и очень много. В центре гранулёмы – несколько более тёмного цвета образование. На мой взгляд, это очаг некроза, пусть и очень малый.
Прогноз
При раннем диагностировании некроза почек прогноз благоприятный. Все отмершие области и участки убираются, в течение определенного времени они рубцуются. Пациент продолжает жить своей привычной жизнью, с некоторыми коррективами.
При позднем обнаружении, в преобладающем количестве случаев требуется трансплантация почки. А при совсем запущенных случаях есть возможность летального исхода. Поэтому так важно следить за свои здоровьем, вовремя проходить диспансерный контроль, и при подозрении на наличие любого заболевания обращаться к вашему лечащему врачу.
Некроз почки
Некрозом почек называют процесс омертвления клеток почечной ткани. В результате исследований было установлено, что для некроза почки характерно набухание клеток и белковых структур в них с последующим разрушением (лизис).
Некротические изменения в почках могут возникать вследствие тяжелой интоксикации какими-либо веществами ядовитыми, в результате развития процессов аутоиммунного характера в организме человека. Довольно часто причиной разрушения клеток почки является снижение кровотока в самом органе. При снижении степени кровоснабжения развивается ишемия и гипоксия клеточной системы почки, а затем и разрушение клеток.
Нарушение притока крови к почке может возникнуть из-за тромбоза почечных сосудов или обтурации мочевыводящих путей камнем или новообразованием.
Часто некроз почек развивается у беременных женщин и рожениц, происходит это из-за обильного кровотечения из полости матки или преждевременной отслойки нормальной или патологически размещенной плаценты.
У детей данная патология встречается на фоне вирусного или бактериального заболевания в качестве осложнения обезвоживания (при обильной рвоте или диарее).
Причины и симптомы некроза, исход и профилактика
Причины некроза
Некроз – необратимое прекращение жизненной активности клеток, тканей или органов в живом организме, вызванное влиянием болезнетворных микробов. Причиной некроза может быть разрушение ткани механическим, термическим, химическим, инфекционно-токсическим агентом. Это явление возникает вследствие аллергической реакции, нарушения иннервации и кровообращения. Степень выраженности омертвления зависит от общего состояния организма и неблагоприятных местных факторов.
Развитию некроза способствует наличие патогенных микроорганизмов, грибков, вирусов. Также негативное воздействие имеет охлаждение в той области, где имеется нарушение кровообращения, в таких условиях усиливается спазм сосудов и ещё больше нарушается циркуляция крови. Чрезмерное перегревание влияет на повышение обмена веществ и при недостатке кровообращения появляются некротические процессы.
Симптомы некроза
Онемение, отсутствие чувствительности – самый первый симптом, который должен стать поводом для посещения врача. Наблюдается бледность кожных покровов в результате неправильного кровообращения, постепенно цвет кожи становится синюшным, потом черным или темно-зеленым. Если некроз возникает в нижних конечностях, то вначале это проявляется быстрым утомлением при ходьбе, ощущением холода, судорогами. появлением хромоты, после чего образуются незаживающие трофические язвы, некротизирующиеся со временем.
Ухудшение общего состояния организма происходит от нарушений функций центральной нервной системы, кровообращения, дыхательной системы, почек, печени. При этом наблюдается снижение иммунитета из-за появления сопутствующих болезней крови и анемии. Происходит расстройство обмена веществ, истощение, гиповитаминоз и переутомление.
Виды некроза
В зависимости от того какие изменения происходят в тканях выделяют две формы некроза:
· Коагуляционный (сухой) некроз – возникает, когда тканевый белок сворачивается, уплотняется, высыхает и превращается в творожистую массу. Это результат прекращения притока крови и испарения влаги. Участки ткани при этом сухие, ломкие, темно-коричневого или серо-желтого цвета с четкой демаркационной линией. На месте отторжения мертвых тканей возникает язва, развивается гнойный процесс, формируется абсцесс. при вскрытии образуется свищ. Сухой некроз образуется в селезенке, почках, культе пуповины у новорожденных.
· Колликвационный (влажный) некроз – проявляется набуханием, размягчением и разжижением мертвых тканей, образованием массы серого цвета, появлением гнилостного запаха.
Существует несколько видов некроза:
· Инфаркт – возникает в результате внезапного прекращения кровоснабжения в очаге ткани или органа. Термин ишемический некроз означает некроз части внутреннего органа – инфаркт мозга, сердца, кишечника, легкого, почки, селезенки. При небольшом инфаркте происходит аутолитическое расплавление или рассасывание и полное восстановление ткани. Неблагоприятный исход инфаркта – нарушение жизнедеятельности ткани, осложнения или смерть.
· Секвестр – омертвевший участок костной ткани располагается в секвестральной полости, отделяется от здоровой ткани по причине гнойного процесса (остеомиелит).
· Гангрена – омертвение кожи, слизистых поверхностей, мышц. Её развитию предшествует некроз тканей.
· Пролежни – возникают у обездвиженных людей вследствие длительного сдавливания тканей или повреждения кожи. Все это приводит к образованию глубоких, гнойных язв.
Диагностика некроза
К сожалению часто пациентов отправляют на обследование, выполняемое с помощью рентгена, но данный метод не позволяет выявить патологию в самом начале её развития. Некроз на рентгеновских снимках заметен, только лишь на второй и третьей стадии болезни. Анализы крови также не дают эффективных результатов при исследовании данной проблемы. Современные аппараты магнитно-резонансной томографии или компьютерной томографии на сегодняшний день позволяют вовремя и точно определить изменения в структуре ткани.
Исход некроза
Исход некроза бывает благоприятным, в случае если наблюдается ферментативное расплавление ткани, прорастание соединительной ткани в оставшиеся омертвевшие ткани, при этом образуется рубец. Зона некроза может обрастать соединительной тканью – образуется капсула (инкапсуляция). Ещё в участке мертвой ткани может образоваться кость (оссификация).
При неблагоприятном исходе происходит гнойное расплавление, осложняющееся кровотечением. распространением очага – развивается сепсис. Смертельный исход характерен для ишемических инсультов. инфаркта миокарда. Некроз коркового слоя почек, некроз поджелудочной железы (панкреонекроз) и. т. д. – поражения жизненно важных органов приводят к летальному исходу.
Лечение некроза
Лечение любого вида некроза будет успешным, если болезнь обнаружена на ранней стадии. Существует много методик консервативного, щадящего и функционального лечения, только высококвалифицированный специалист может определить какая из них наилучшим образом подойдет для максимально эффективного результата.
Острый канальцевый (тубулярный) некроз
При канальцевом некрозе поражается эпителиальная ткань почечных канальцев. В данном случае различают 2 вида болезни, в зависимости от причин возникновения:
- Ишемический некроз провоцируют травмы, воспалительные процессы, сепсис, шок, низкое содержание в крови кислорода.
- Нефротоксический некроз возникает в результате отравления тканей и клеток токсинами, тяжелыми металлами, антибиотиками и т. д.
Острый тубулярный некроз означает механическое повреждение почечных канальцев из-за «слущивания» эпителия. Эта патология повреждает сами клетки канальцев и сопровождается острым воспалительным процессом. В результате возникает серьезное повреждение почечной ткани и изменение структуры органа, что приводит к почечной недостаточности.
Симптомы патологии зависят от степени поражения органа. Чаще наблюдаются такие признаки:
- кома;
- сонливость;
- бред (поражение нервной системы токсинами);
- отеки;
- слабое мочевыделение;
- тошнота, рвота.
Профилактика
Профилактика включает следующие мероприятия:
- Поддержание нормального ОЦК и перфузии почек у критически больных пациентов.
- По возможности избегание назначения нефротоксических препаратов.
- Тщательный контроль почечной функции при применении нефротоксичных препаратов.
- Меры по профилактике контраст-индуцированной нефропатии.
- Контроль уровня сахара крови у пациентов с СД.
Нет доказательной базы эффективности петлевых диуретиков, маннитола или допамина для предотвращения ОТН.
Диагностика
Для постановки правильного диагноза – в самом начале специалист проводит сбор анамнеза, а именно уточняет ряд беспокоящих пациента симптомов и сопутствующих патологиях, заболеваниях, в частности, страдает ли он сахарным диабетом, принимает ли определенные лекарственные препараты.
Также в обязательном порядке собирается анамнез о перенесенных оперативных вмешательствах и травмах, имеет ли место контакт с ядами и отравляющими веществами.
После сбора анамнеза – проводиться забор и исследование, как мочи, так и крови. При возникновении спорных вопросов в исследовании – специалист назначает проведение УЗИ почек и рентгенологические исследования. Также врачи могут проводить следующие исследования:
Последствия и осложнение
Последствием и негативным осложнением течения патологии есть развитие почечной недостаточности. В данном случае у пациента проявляются сильные признаки интоксикации, идет поражение иных органов и систем.
Как показывает медицинская статистика – 7-8 пациентов из 10 с данным диагнозом умирают от заражения крови и почечной недостаточности, проблем сердечно-сосудистой системой. Если своевременно не выявить патологию, не назначить курс эффективной терапии – со временем может понадобиться пересадка органа или же развивающаяся патология спровоцирует летальный исход.
Характеристика патологии
При некрозе почек фиксируется повреждение белков цитоплазмы, при котором гибнет клеточная структура органа. Болезнь диагностируется у людей разных возрастов, в том числе и у новорожденных.
К основным причинам, вызывающим заболевание, относят:
- инфекционные процессы, сепсис;
- травмы, потеря крови;
- плацентарное отхождение при беременности;
- отторжение почки после трансплантации;
- интоксикация химическими соединениями;
- обострение сердечно-сосудистых патологий.
В зависимости от локализации поражения, различают корковый, тубулярный, папиллярный виды недуга.
Корковый
Редко диагностируемый вид некроза, при котором поражается наружная почечная оболочка, а внутренняя сохраняет целостность. Причиной патологии становится закупорка мелких сосудов, которые питают корковый слой.
Заболевание почек проявляется следующими симптомами:
- сокращение либо отсутствие мочевыделения;
- кровь в моче;
- высокая температура.
Помимо этого, возможно изменение величин артериального давления, а также отек легких.
Важно! Эндотоксический шок способствует централизации кровотока, его дефициту, что вызывает омертвление тканей органа.
Корковый вид нередко обнаруживается у младенцев. Это объясняется плацентарной отслойкой, заражением крови, инфекционными процессами. У женщин в большинстве случаев недуг проявляется в послеродовом периоде из-за маточного кровотечения, инфекционных заболеваний, сдавливания артерий.
Папиллярный
Папиллярный некроз представляет собой омертвление почечного сосочка. Функциональность органа нарушается из-за разрушения мозгового участка.
Кстати! У пациентов, страдающих пиелонефритом, в 3% случаев диагностируется папиллярный некроз.
Острая форма заболевания проявляется коликами, ознобом, прекращением мочеиспускания.
Причинами патологии являются:
- дисфункция кровоснабжения мозгового отдела и почечных сосочков;
- нарушение оттока урины в лоханках;
- воспалительные явления, гнойные образования в органе;
- токсическое отравление тканевой структуры почки.
Заболевание чаще встречается у женщин.
Тубулярный
Тубулярный некроз почек (острый канальцевый) характеризуется поражением слизистой оболочки канальцев нефронов, что провоцирует почечную недостаточность.
Острый тубулярный некроз встречается в двух видах:
- Ишемический. Патологию вызывают механические повреждения, сепсис, «кислородное голодание» крови, воспалительные явления.
- Нефротоксический. Становится следствием тяжелой интоксикации организма.
Острый тубулярный некроз развивается в результате серьезных повреждений эпителия канальцев, сопровождаясь интенсивным воспалением тканей. В итоге почечная структура изменяется, инициируя недостаточность органа.
Этиология заболевания
Основная причина образования развития заболевания является кишечная палочка, которая проникает через сосочки почки по слизистой лоханки контактным способом. Почечный папиллярный некроз может быть односторонним или двусторонним. Заболевание полностью поражает работоспособность одного и более сосочков органа, придает ему бледный цвет, отделяет от прилегающей ткани. В пораженных сосочках присутствуют язвенно-некротический процесс, абсцесс, инфильтрация лейкоцитами или склероз сосочков. Дополнительному развитию заболевания способствует скачок давления в лоханке и расстройство кровообращения в пирамидах органа, которое приводит к отмиранию здоровых клеток и полному нарушению функциональности органа и всей системы в целом.
Для информации! Согласно статистике, только 3% людей, страдающих пиелонефритом, болеют некрозом почек.
Основными причинами образования патологии являются:
- нарушение кровообращения в головном мозге;
- плохое снабжение кровью почечных сосочков;
- скачки артериального давления, нарушающие выход мочи;
- наличие гнойников и очагов воспаления в мозговом отделе органа;
- интоксикация почечной ткани;
- нарушение кровообращения.
Что такое почечная аденома?
Аденома почки — доброкачественное новообразование. Диагностируется у 9% больных, чаще у мужчин, чем у женщин. Опухоль развивается медленно, но при отсутствии лечения наделена свойством увеличиваться в размерах и перерастать в злокачественную. Образование имеет небольшой размер, до 3-х сантиметров, плотную структуру и отчетливые края. В большинстве случаев, оно появляется на одной почке, значительно реже — на двух одновременно. По внешним характеристикам, опухоль похожа на злокачественную форму железисто-клеточного рака почек. Поэтому многие врачи и ученые считают, что аденома является предраковым состоянием. Хотя, официально это не доказано.
Причины возникновения у женщин и мужчин
Одной из причин возникновения аденомы почки может быть поликистоз.
Ученым до сих пор не удалось исследовать точные причины появления аденомы почки. Считается, что спровоцировать рост может неправильное питание и недостаточное количество употребляемой жидкости. В зону риска входят мужчины от 40 лет и курильщики. А также люди, которые, по тем или иным причинам, пребывают в постоянном контакте с агрессивными веществами. Например, работники на химических предприятиях.
На появление новообразований влияет и генетический фактор. У многих больных, аденома развивается на фоне воспалительных заболеваний почек. Такие патологические явления часто считаются причиной возникновения новообразований: