Причины заболевания
Мегауретер — одна из наиболее частых и тяжелых аномалий мочеточника. Единого мнения в вопросе происхождения мегауретера в настоящее время не существует. Считается, что наиболее вероятной причиной возникновения мегауретера является наличие препятствия оттоку мочи в нижних отделах мочеточника, а также недостаточность развития нервно — мышечного аппарата мочеточника (нейромышечная дисплазия). В результате чего возникает его расширение. Стенка мочеточника при этом резко истончается.
Наиболее часто мегауретер на ранних стадиях выявляют у детей от 3 до 15 лет, преимущественно в возрасте 6-10 лет. Девочки страдают этим пороком в 1,5 раза чаще. Мегауретер локализуется справа в 2 раза чаще, чем слева. Гораздо чаще встречается двухстороннее поражение.
Симптомы и протекание заболевания
Изредка имеются жалобы на боли в животе или в поясничной области стороне поражения. Но чаще всего при отсутствии патологии мочевого пузыря и мочеиспускательного канала мегауретер не проявляет себя клинически до развития пиелонефрита. Последний имеет характерную клинико-лабораторную картину, хорошо известную педиатрам. В острой фазе заболевания отмечается высокая температура, симптомы интоксикации. В моче повышается количество лейкоцитов, появляется белок. В крови также определяется повышенный уровень лейкоцитов, увеличенная СОЭ. Как правило, детей с острым пиелонефритом педиатры направляют на стационарное лечение, после которого обычно проводится обследование по урологическому профилю.
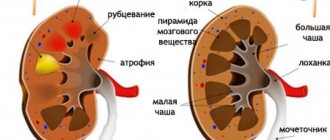
В детской практике уретерогидронефроз (Мегауретер) — одно из заболеваний, приводящих к нарушению функции почки, причем, при двухстороннем процессе вплоть до почечной недостаточности. При расширении мочеточника страдает его транспортная функция и возникает невозможность быстрого перемещения мочи в мочевой пузырь и выведения проникающей в мочевые пути микробной флоры, вызывающей хроническое воспаление почек (пиелонефрит). Другим опасным следствием застоя мочи в мочеточнике является повышение давления в почечной лоханке и чашечках, служащее причиной нарушения почечного кровообращения. Исходом хронического воспаления и нарушения почечного кровообращения является рубцевание почечной ткани (паренхимы) с потерей функции (вторичное сморщивание почки, нефросклероз).
Причины развития
Уретерогидронефроз у новорожденного может возникнуть по следующим причинам:
- недоразвитость просвета мочеточника у плода;
- расположение мочеточников перекручено;
- сосуды перетягивают мочеточник и создают непроходимость;
- мышечный спазм, который мог быть получен во время родов либо при травмировании спинного мозга;
- опухоли органов малого таза.
Кистозные образования почек могут вызвать такую патологию.
- камни в мочеточниках;
- органы, пораженные кистами, например, почки;
- механическая травма мочеточника в результате которой образовался отек, препятствующий оттоку урины;
- непроходимость возникает если в проток попадает сгусток крови;
- при травмировании спинного мозга происходит нарушения импульсов выделительной системы;
- хронические заболевания;
- деформация почек и мочеточников;
- гнойные образования в почках.
Факторы риска, которые влияют на развитие недуга:
- мочекаменная болезнь;
- рубцевание соединительной ткани в лимфоузлах;
- бесконтрольное применение обезболивающих лекарственных препаратов;
- анемия;
- сахарный диабет;
- курс радиационного облучения, при котором клетки почки начинают погибать;
- онкология.
Существует 2 принципиально разные причины уретерогидронефроза: врожденная и приобретенная. Первая проявляется у детей уже в раннем возрасте, что требует принятия незамедлительных мер. К ним относится:
- аномалии развития мочеточника (клапаны);
- отклонения в развитии самой почки (стриктура чашечек и лоханок);
- патологическое расположение мочеточника (например, за нижней полой веной);
- стриктуры и обструкция мочевыделительных путей на различных участках;
- спазм сфинктера мочеточника (вследствие гипертонуса нервной системы у детей);
- аномальный перегиб мочеточника в надлобковой его части.
К приобретенным причинам, вызывающим уретерогидронефроз относятся:
- Мочекаменная болезнь (особенно когда размер камней больше 0,5 см или их коралловидной формы).
- Травмы мочеточника.
- Опухоли, рост которых сдавливает мочеточник (рак шейки матки, простаты или прямой кишки).
- Аневризма брюшного отдела аорты и подвздошных сосудов.
- Травмы спинного мозга и вследствие этого нарушение нервной регуляции мочевыделительной системы.
- Сгустки крови.
- Хронические воспалительные явления мочеточника, чашечек и лоханки.
- Киста почки.
- Абсцесс или карбункул почки как справа, так и слева.
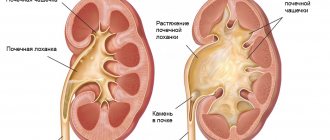
Уретерогидронефроз – расширение мочеточника, почечной лоханки и чашечек с постепенным снижением функции почки и атрофией ее паренхимы. Как следствие у больного отмечается нарушение проходимости мочеточника в тазовом отделе.
В группу риска по развитию уретерогидронефроза относятся лица:
- детского возраста, когда уретерогидронефроз оказывается следствием нарушения оттока мочи по уретре из-за
- наличия врожденного клапана в уретре;
- наличия стойкого спазма уретрального сфинктера, в частности при неврологических расстройствах;
- мочекаменная болезнь – за счет блокады мочеточника конкрементом происходит повышение внутрипочечного давления, а физиологический отток урины не представляется столь естественным, как следовало бы;
- серповидноклеточная анемия – отмечаются нарушения почечного кровотока;
- сахарный диабет – также имеет место нарушение кровотока в почках;
- аденома или злокачественная гипертрофия простаты – патология формируется на фоне повышенного давления в мочеиспускательном канале в центральной части органа;
- анальгетиками – приводит к почечной недостаточности
- антихолинергическими препаратами – затрудняет почечный кровоток;
Классификация уретерогидронефроза основывается на его происхождении:
- первичный или врожденный, уретерогидронефроз – например, при сужении отверстия мочеточника, уретероцеле и пр.;
- вторичный или приобретенный – вследствие ранее развившихся заболеваний мочеполовой системы (мочекаменная болезнь, травма и др.).
Также различаются уретерогидронефрозы по локализации:
- односторонний;
- двусторонний.
По степени обструкции мочеточника различают следующие виде уретерогидронефроза:
- рефлюксирующий – из-за пузырно-мочеточникового рефлюкса наблюдается одинаковое по всей длине расширение мочеточника;
- обструктивный – расширение мочеточника в верхнем отделе и, соответственно, нарушение оттока мочи, спровоцировано выраженным сужением мочеточника в нижнем отделе;
- сочетанный – при наличии одовременного сужения мочеточника и пузырно-мочеточникового рефлюкса.
В развитии уретерогидронефроза различают пять стадий:
- снижение тонуса и расширение тазового отдела мочеточника;
- снижение тонуса мочеточника и его способности сокращаться, нарушение экскреторной функции почки;
- снижение тонуса почечных миски и чашечек, нарушение секреторно-экскреторной функции почек;
- снижение тонуса и моторно-эвакуаторной функции верхних отделов мочевых путей, повышение интралюменального давления и резкое нарушение функции почек;
- атрофия паренхимы почек.
Наиболее красноречивой оказывается клиническая картина острого уретерогидронефроза. в то же время симптомы заболевания могут на первый взгляд сходить за симптомы гидронефроза. Итак, к числу проявлений острой формы уретерогидронефроза относят:
- почечную колику,
- выраженные изменения в анализе мочи,
- дизурические расстройства,
- хронизирующиеся инфекции мочевого тракта,
- гематурию,
- увеличение живота в нижней трети.
Диагностика
Диагностирование заболевания возможно с использованием лабораторных и аппаратных методов обследования:
Лабораторные исследования включают в себя обязательное проведение анализа крови и урины. Они показывают состояние не только почек, но и всего организма в целом. Данные исследования нельзя отнести к основополагающим показателям, однако они очень важны для контроля динамики недуга. Анализ крови при уретерогидронефрозе может иметь следующие отклонения от нормы:- признаки азотемии;
- повышенное содержание кальция и натрия.
уровень мочевины превышает норму;
В урине выявляется наличие белка, эритроцитов, лейкоцитов. Если патология спровоцирована временными факторами, например беременностью, неполным развитием внутренних органов у детей во время пребывания в утробе матери, то результаты клинических исследований могут быть в пределах нормы.
Лидером по назначаемости является ультразвуковое исследование. Его большим плюсом является полное отсутствие лучевой нагрузки.
Метод разрешен к использованию у беременных женщин и детей. УЗИ может быть информативным для определения параметров и расположения почек и мочеточников. Также можно увидеть, чем вызвано затруднения оттока урины через мочеточник. При одновременном использовании допплеровского датчика можно узнать, с какой скоростью и силой течет кровь в пораженной почке.
Исследование с применением рентгеновских лучей называется экскреторная урография. При ее проведении необходимо ввести в локтевую вену контрастирующее вещество.
В течение последующих полчаса производится ряд снимков, которые помогут визуально оценить состояние чашечно-лоханочной системы и мочевого пузыря, процесс образования и выведения урины, а также насколько достаточен почечный кровоток. Если мочевыводящие пути расширены, то на снимках будет видно замедленная выделительная функция почек и атрофия почечной паренхимы.
Диагностика с применением МРТ является отличным методом для выявления патологий в соседних тканях, позволяет измерить их плотность, исключить наличие новообразований и причины их появления. С помощью хромоцистоскопии можно провести визуализацию мочеточников, мочевого пузыря, матки. Аортография исследует ток крови в почках, а также насколько изменена паренхима пораженной почки.
Лечение болезни
Заболевание может быть двухсторонним.
Уретерогидронефроз классифицируется по расположению патологических изменений. Всего выделяют 2 вида — односторонний и двусторонний. По статистике, чаще выявляется односторонняя патология, всего 5% приходится на двустороннюю. А также уретерогидронефроз различают по степени нарушения функционирования:
- рефлексирующий — полная непроходимость по всей длине;
- обструктивный — расширение в верхней части мочеточника;
- комбинированный — одновременное сужение мочеточника и рефлюкса.
По происхождению:
- врожденный;
- приобретенный.
Чаще всего заболевания приходится лечить оперативным путем.
Уретерогидронефроз лечится двумя способами: консервативным и оперативным. Первый применим лишь на ранних этапах развития, проблема состоит в том, что сложно выявить болезнь, ведь симптоматика проявляется на более поздних стадиях. По статистике, самым часто применяемым методом лечения становится оперативное вмешательство.
Профилактика
Основными мерами профилактики рефлексирующего уретерогидронефроза у ребенка является своевременное опорожнение мочевого пузыря. Особенно это актуально у школьников и студентов. Длительное воздержание от мочеиспускания приводит к рефлюксу. Нужно соблюдать определенные предосторожности для профилактики уретерогидронефроза.
При изучении истории болезни уретерогидронефроза обращает внимание раннее начало заболевание и относительно быстрая прогрессия. Поэтому при появлении первых признаков почечного заболевания нужно незамедлительно обратиться к врачу. Своевременное лечение поможет сохранить здоровье и жизнь.
Source: moi-pochki.ru
Как лечить уретерогидронефроза?
Лечение уретерогидронефроза определяется в индивидуальном порядке после очной консультации медика и профильной диагностики. Известны случаи, когда уретерогидронефроз разрешался самостоятельно, однако это скорее исключение. Выбор метода лечения или режима наблюдения зависит от тяжести патологии, возраста пациента, наличия пиелонефрита и степени нарушения функции почки.
На основе анамнеза и с учетом причин заболевания производится нормализация работы мочеполовой системы в целом. Чаще всего достичь стабильного результата одной лишь консервативной терапией не удастся, потому методом выбора при уретерогидронефрозе становится хирургическое вмешательство:
- устранение препятствия – осуществляется уретеролиз, уретеролитотомия, удаление уретероцеле и тому подобное;
- резекция мочеточника с наложением анастомоза по типу конец в конец, конец в бок;
- применение прямой или косвенной уретероцистонеостомии.
С развитием медицинского прогресса популярность обретается малоинвазивный эндоскопический метод лечения уретерогидронефроза. Наиболее уместен он при обструктивном уретерогидронефрозе. проводится расширение суженного отдела мочеточника, так называемое бужирование с последующей установкой стента. При прогрессирующем обструктивном уретерогидронефроозе этот метод значительно уступает по эффективности хирургическому лечению, поскольку препятствия оттоку мочи сохраняются.
В случае атрофии паренхимы почки целесообразно проведение нефроуретероэктомии.
Консервативная терапия в большинстве случаев уретерогидронефроза не оказывает исчерпывающего действия, потому фармацевтические препараты используют в большей степени в до- и послеоперационный период. О конкретных наименованиях и дозировках необходимо говорить с лечащим врачом. Последний должен быть осведомлен о происхождении болезни и ее анамнезе, иметь на руках результаты анализов пациента.
Диагностические мероприятия
Общий анализ мочи выполняют для оценки воспалительного процесса. Повышенное количество лейкоцитов в моче свидетельствует об инфекции. Микрогематурия подразумевает исключение опухоли. В общем анализе крови может быть лейкоцитоз и ускоренная СОЭ.
Повышение мочевины и креатинина сыворотки крови – следствие 2-хстороннего гидронефроза и гидроуретера.
Гиперкалиемия, которая часто сопровождает почечную недостаточность, представляет опасность для жизни.
Инструментальная диагностика
Раннее выявление гидронефроза почек и обструкции мочевых путей предотвращает серьезные осложнения, связанные с утратой функциональной способности почек. Чтобы подтвердить острую или хроническую задержку мочеиспускания, выполняют катетеризацию мочевого пузыря. Увеличенное количество остаточной мочи можно диагностировать при ультразвуковом исследовании.
Рентгенологические методы диагностики используют для исключения непроходимости на уровне мочеточников и выше, что подтверждается дилатацией собирательной системы почек. Для уточнения распространенности патологического процесса, при подозрении на опухоль, забрюшинный фиброз, выполняют магнитно-резонансную томографию.
Показания к КТ/МРТ следующие:
• неоднозначность результатов УЗИ; • плохая визуализация; • невозможность установления причины обструкции мочевыводящих путей.
Сочетание МРТ, КТ для выявления рентгенконтрастных камней, УЗИ и экскреторной урографии является достаточным для диагностических целей в более чем 90% случаев. Чтобы оценить функциональную способность каждой почки, применяют радиоизотопную сцинтиграфию.
По показаниям возможны дополнительные методы инструментальной диагностики: микционная цистоуретрография проводится для выявления пороков развития нижних мочевых путей.
Магнитно-резонансная урография у детей все более широко используется в диагностике врожденных уропатий (обструкция лоханочно-мочеточникового сегмента).
К недостаткам метода относят необходимость общего наркоза или тяжелой седации у детей. Кроме того, введение гадолиния в виде контрастного вещества может быть использовано, если почечная функция сохранена.
Антеградная или ретроградная пиелография используется для введения стент-дренажа, чтобы нормализовать адекватный отток мочи.
Стадии и симптомы
Различают односторонний и двусторонний уретерогидронефроз, выделяют несколько степеней выраженности (в зависимости от того, насколько сохранна проходимость мочеточника) и основных стадий в развитии заболевания (от снижения тонуса и незначительного растяжения до масштабной атрофии паренхиматозной ткани.
Соответственно, клиническая картина у разных пациентов может существенно отличаться. Патогномоничные (исключительно присущие) симптомы уретерогидронефроза, отличающие его от иной почечной патологии (например, гидронефроза с сохранным мочеточником) на сегодняшний день не описаны. Однако к наиболее типичным проявлениям уретерогидронефроза чаще всего относят следующее:
- почечные колики (приступообразные резкие, порой нестерпимые боли в области почки);
- специфическое «вздутие» в нижней части живота;
- расстройства мочеиспускания (учащение, отсутствие чувства опорожнения пузыря, ложные и повторные позывы и мн.др.);
- наличие крови в моче;
- предрасположенность или реальное наличие инфекций мочеполовой системы, их легкая хронификация и персистирующий (упорный) характер в силу благоприятных для патогенного возбудителя застойных явлений.
Уретерогидронефроз диагностируется (и дифференцируется от других заболеваний с аналогичной клиникой), в основном, рентгенографически – назначаются специфические для урологии контрастные модификации рентген-исследования. В ряде случаев может быть показана диагностическая и/или дренирующая катетеризация, УЗИ и другие диагностические исследования. Обязательно назначаются лабораторные анализы мочи и крови.
О нашей клинике м. Чистые пруды Страница Мединтерком!
| Стадия | Симптомы |
| 1 | Снижается мышечный тонус |
| Расширяется просвет | |
| 2 | Мочеточник не способен сокращаться |
| Ухудшается отток мочи | |
| Страдают почки | |
| 3 | Снижается тонус чашек и лоханок |
| 4 | Уменьшается работоспособность верхних выделительных путей |
| Давление в почечных сосудах увеличивается, что пагубно сказывается на их работе | |
| 5 | Почечная паренхима (оболочка почек) атрофируется |
| Развивается почечная недостаточность |
В начале заболевания у человека могут быть незначительные отеки на лице.
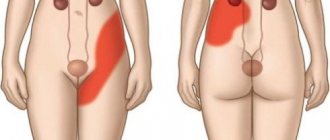
- Болевые ощущения — боль возникает внезапно, она не уходит на протяжении нескольких часов. В ночное время суток болезненность обостряется, при смене положения облегчение не наступает.
- Отек тканей — из-за того, что страдает выделительная система, отечность кожных покровов увеличивается. Сперва едва заметен отек лица, затем он распространяется на все конечности.
- Повышение артериального давления.
- Вкрапления крови в моче, свидетельствуют о нарушениях органов выделительной системы.
- Повышенная температура, головная боль, быстрая утомляемость.
Гидронефроз почек у новорожденных
Для раннего выявления патологического процесса выполняют антенатальное ультразвуковое исследование, гидронефроз у плода можно выявить уже к концу первого триместра беременности.
Большинство случаев антенатального гидронефроза у плода не являются клинически значимыми, и новорожденный ребенок не нуждаются в инструментальных обследованиях.
Физикальный осмотр
При выраженной степени гидронефроза почку можно пропальпировать в виде увеличенного болезненного образования. При 2-хстороннем гидронефрозе могут присоединиться отеки на нижних конечностях. Увеличенный мочевой пузырь, определение его над лоном характерно для обструкции нижних мочевых путей.
У новорожденных детей физикальное обследование помогает обнаружить аномалии, которые предполагают нарушение нормального функционирования мочевыделительной системы, связанные с антенатальным гидронефрозом. Обращают внимание на следующие аспекты:
• Пальпация увеличенной почки. • Пальпация наполненного мочевого пузыря у грудного мальчика, особенно, после опорожнения, что может указывать на клапаны задней уретры. • При некоторых пороках развития диагностируют неопущение яичек в мошонку.
Лечение других заболеваний на букву – у
Уретерогидронефроз может быть первичным лишь в случае врожденного диагноза. Однако в большинстве случаев, в том числе и у детей эта болезнь развивается на фоне других нарушений функционирования почек, патологий мочеполовой системы:
- мочекаменная болезнь;
- пузырно-мочеточниковый рефлюкс;
- серповидноклеточная анемия;
- сахарный диабет;
- уретероцеле;
- аденома простаты;
- злокачественная гипертрофия простаты.
Уретерогидронефроз в своем развитии и протекании непременно проходит стадию гидронефроза, а в конечном итоге рискует завершиться атрофией почечной паренхимы.
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
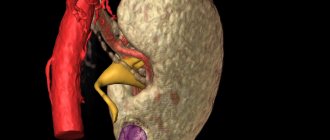
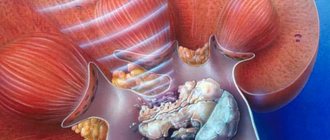
Уретерогидронефроз диагностируется в том случае, если часть мочевыделительной системы (почка и мочеточник) перестают функционировать из-за физической непроходимости участка мочеточника.
При этом мышечные волокна мочеточника растягиваются по мере наполнения его просвета скопившейся мочой, он может стать немного длиннее и извилистей. Тело почки (лоханка и чашечка) также постепенно наполняются мочой, приобретая вид большого мышечного мешка с множеством заполненных камер.
Это приводит к тому, что самая функциональная часть органа — оболочка почки (паренхима), растягиваясь, становится намного тоньше, из-за чего клетки (нефроны) не в силах больше выполнять свои функции.
Это и приводит к острой почечной недостаточности, состоянию, которое требует скорой медицинской помощи хирурга.
При тяжёлом и быстропрогрессирующем течении болезни объём почки может достигать нескольких литров. В такой ситуации любая травма почки или мочеточника может кончиться разрывом органа
В период беременности уретерогидронефроз может диагностироваться как у матери, так и у ребенка.
У женщины такая патология чаще всего возникает из-за растущей матки, которая давит на близлежащие органы, в том числе и мочеточники, перекрывая их просвет. После родов функция почки полностью восстанавливается.
Малышу такой диагноз могут поставить начиная с 14-16 недели внутриутробного развития, когда можно будет оценить физиологическое положение и размеры органов. Патология чаще встречается у мальчиков и локализуется слева.
В 95% случаев уретерогидронефроз носит односторонний характер, и только, когда патология вызвана системными нарушениями (например, при травмах спинного мозга возникает недостаточность нервного регулирования работы мышц мочеточников) наблюдается двусторонняя локализация. В остальных случаях с одинаковой частотой встречается поражение правого или левого мочеточника.
В зависимости от времени возникновения патологии различают врождённый и приобретённый уретерогидронефроз.
Врождённая форма чаще всего встречается у мальчиков и диагностируется ещё в период внутриутробного развития. Приобретенная же форма может возникнуть у любого человека, при наличии предрасполагающих факторов, несмотря на его возраст, пол или социальное положение.
Классификация по наличию дополнительных состояний предполагает разделение на:
- асептический тип болезни (когда отсутствует дополнительное инфицирование пораженных участков);
- инфекционный (при присоединении к задержке мочи ещё и воспалительного процесса, вызванного бактериальным, грибковым или другим видом патогенной микрофлоры).
В некоторых случаях патология может сопровождаться пиелонефритом
Уретерогидронефроз имеет определённые стадии развития:
- 1 степень. Состояние характеризуется неполной задержкой мочи и небольшим нарушением физиологического состояния почки и мочеточника. Немного страдает лоханка и чашечка, но функциональные нарушения в фильтрующей и выделительной способности почки не выявляются;
- 2 степень. Мочеточник и почка значительно увеличиваются в объёме, нарушается общая деятельность почки (примерно на 20-40%);
- 3 степень. Пространство почки полностью заполнено мочой, мочеточник раздут, нарушена его перистальтика. Паренхима полностью перестаёт функционировать, наблюдается некротизация участков ткани, возникает острая почечная недостаточность.
- Переход от одной стадии к другой может происходить очень быстро (в течение нескольких дней), либо занимать продолжительное время (при хронических процессах, вызывающих непроходимость мочеточника).
- В зависимости от того, когда именно возник уретерогидронефроз будут различаться и факторы, его вызвавшие.
- Так, если патология диагностирована ребёнку в период внутриутробного созревания или в первые месяцы жизни, то скорее всего, этому предшествовало:
- физиологически неправильное расположение мочеточника или центральных кровеносных сосудов почки, что вызывает пережатие какого-либо участка мочеточника;
- мышечный спазм сфинктера мочеточника из-за незрелости нервной системы или травме спинного мозга в процессе родов. В большинстве случаев состояние купируется самостоятельно;
- патологии формирования мочеточника (например, его перегиб или наличие обратного клапана);
- опухоли мочевыделительной системы или соседних органов.
Дети с таким диагнозом должны обязательно наблюдаться у нефролога и уролога
Увеличенная лоханка почки у новорожденного
- перекрытие мочеточника почечным камнем;
- опухоли или кисты почки, мочеточника, прямой кишки, матки и других органов. Новообразование в этом случае физически сдавливает просвет мочеточника;
- травма мочеточника. При этом отток мочи может быть затруднён возникшим после удара отеком и гематомой, или же клеточными изменениями на фоне травмы (когда мышечная ткань и слизистая оболочка замещаются множеством волокон соединительной ткани);
- закупорка сгустком крови. Это может произойти при наличии гломерулонефрита, а также других болезней почек или крови;
- нарушение нервного регулирования работы мочевыделительной системы. Чаще всего это является следствием травмы спинного мозга;
- хронические воспалительные процессы. В этом случае происходит замещение одного типа клеток другим в некоторых участках мочевыделительной системы (например, эластичную ткань гладкой мускулатуры стенок мочеточника может замещать соединительная или фиброзная ткань, образуя уплотнения, утолщения и кисты).
Помимо причин, напрямую воздействующих на физическую проходимость мочеточника, также существуют и общие состояния, предрасполагающие к появлению уретерогидронефроза, например, сахарный диабет, беременность, поликистоз яичников и т.д.
Уретерогидронефроз – это заболевание без специфичных симптомов.
Большинство проявлений, которые сопровождают эту патологию, присущи и многим другим заболеваниям органов мочевыделительной системы
Но по мере развития и усугубления процесса уретерогидронефроза у человека могут появляться:
- болевые ощущения в нижней трети спины с одной стороны (справа или слева). Боль чаще всего носит ноющий постоянный характер, но может быть и приступообразной с усилением, вплоть до почечной колики. Локализация также может быть различной – от поясницы до передней брюшной стенки, паха или внутренней части бедра;
- отечность тканей. Вначале болезни это проявляется лишь по утрам небольшой одутловатостью лица. Но в последующем, чем серьезнее поражение почки, тем более выраженными становятся отеки. Они наблюдаются на всех участках тела и не уменьшаются в течение дня;
- артериальная гипертензия. Состояние может иметь постоянный или приходящий характер. Такой симптом проявляется на более поздних стадиях и требует врачебного внимания;
- увеличение объема живота. Это проявление более заметно и характерно для детей (в силу физиологических особенностей). Зачастую происходит заметное увеличение не только живота, но и больной почки (она определяется при пальпации в качестве относительно большого образования);
- кровь в моче. Это признак серьезных нарушений в работе почек.
На фоне снижения почечной функции ухудшается и общее состояние — появляются симптомы интоксикации (тошнота, рвота, лихорадка, упадок сил, головокружение и т.д.).
К косвенным проявлениям клинической картины хронического уретерогидронефроза можно отнести часто возникающие на его фоне дополнительные заболевания мочевыделительной сферы (цистит, пиелонефрит, уретрит и т.д.).
Диагностика
Для точного подтверждения диагноза уретерогидронефроза и выявления причин его возникновения в основном используются аппаратные методы диагностики (УЗИ, рентгеновские методы обследования, МРТ). Лабораторные исследования мочи и крови проводят для определения общих показателей состояния организма и работы почек в частности.
Наиболее предпочтительным и популярным инструментальным методом исследования считается УЗИ
При проведении УЗИ отсутствует лучевая нагрузка и его можно использовать неограниченное число раз даже в самом младшем детском возрасте, а также у беременных. Данный вид исследования выявляет физиологическое расположение и параметры мочеточников и почек.
Также в процессе выявляется местоположение и возможная причина нарушения оттока мочи через мочеточник. Параллельное использование допплеровского датчика позволяет измерить скорость и силу почечного кровотока, что очень важно для оценки работы органа.
Более точным и информативным методом является урография и компьютерная томография с использованием контраста. После введения контраста в кровоток (через локтевую или бедренную вену) делается ряд снимков. Такой подход позволяет визуализировать процесс образования и выведения мочи, измерить временные параметры, оценить достаточность почечного кровотока.
Метод МРТ используют с целью оценки повреждения соседних тканей, выявления сопутствующих патологий и новообразований, измерения плотности тканей, выявления причин патологии.
Общие и биохимические анализы мочи и крови хоть и не являются основополагающими, но обязательно необходимы для контроля состояния в динамике
- Так, в крови при уретерогидронефрозе обнаруживается повышенное содержание мочевины и азота, а также натрия и кальция.
- В анализе мочи присутствуют эритроциты, лейкоциты, иногда белок.
- Если патологическое состояние вызвано временными причинами (беременность, недоразвитие органов во время внутриутробного развития у новорожденных первых месяцев жизни) и носит частичный характер, то клинические анализы могут быть в пределах нормы.
Лечение
Классификация недуга
Если недуг быстро прогрессирует и протекает в тяжелой форме, то почка может достигнуть очень больших размеров и содержать в своих тканях несколько литров мочи. В таком состоянии даже небольшая травма органа может привести к его разрыву.
Практически во всех случаях недуга характерна его односторонняя локализация. Уретерогидронефроз справа возникает так же часто, как и слева. Только в 5% всех случаев регистрируется двухсторонний уретерогидронефроз. Двусторонний патологический процесс может возникнуть в результате травмы спинного мозга.
В зависимости от того, когда возникли первые признаки заболевания, различается два вида уретерогидронефроза: врожденный и приобретенный. Врожденный недуг более характерен для мальчиков, и его диагностика происходит еще в утробе матери. В результате сдавливания данного сосуда давление в мочевыводящих путях повышается. Развитие приобретенного вида заболевания может произойти у любого человека, не зависимо от возрастной категории пациента, пола и его социального статуса.
Также существует разделение на асептическую форму болезни и инфекционный недуг:
- при асептическом типе уретерогидронефроза отсутствует бактериальная флора, которая могла бы привести к дополнительному инфекционному воспалительному процессу почечной паренхимы;
- инфекционная форма заболевания развивается в результате осложнения задержки мочи воспалительным процессом, спровоцированным наличием бактерий, грибов и других болезнетворных микроорганизмов. Иногда развивается осложнение в виде пиелонефрита.
Трансформация одной стадии в другую может протекать в короткий срок, вплоть до нескольких суток, но также возможен и длительный затяжной процесс.
Стадии развития уретерогидронефроза:
- Первая степень. Физиологическое состояние почки и мочеточника нарушено незначительно, задержка мочи происходит не полностью. Фильтрующая и выделительная функции органа сохранены.
- Вторая степень. Происходит прогрессирование увеличения почки и мочеточника в объеме. Работа органа нарушена приблизительно на 30%.
- Третья степень. Пораженный орган полностью заполнен мочой, происходит раздувание мочеточника, его перистальтика не происходит должным образом. Работа паренхимы остановлена, наблюдается некроз тканей, нарастает острая почечная недостаточность.
Сопутствующие патологии
Степень развития патологии:
- Первая степень. Изменения выражены незначительно, наблюдается частичная задержка урины. Основные функции естественных фильтров сохранены.
- Вторая степень. Уретерогидронефроз стремительно развивается, а органы увеличиваются в размере. Частично нарушена выделительная функция.
- Третья степень. Запущены необратимые процессы, полость наполнена мочой, мочеточник увеличен в размерах. Почки перестают функционировать, начинается некроз тканей. Развивается острая почечная недостаточность.
Нередко одновременно с таким заболеванием развивается сахарный диабет.
- серповидноклеточная анемия;
- пузырно-мочеточниковый рефлюкс;
- камни в почках;
- рак простаты;
- сахарная болезнь.
Прогнозы
Прогноз при уретерегидронефрозе целиком зависит от его вида и стадии, на которой обнаружена болезнь. Если распознать кисту или сужение мочеточника в самом начале и провести полноценную консервативную терапию, исход самый благоприятный. Самое главное потом – это регулярно делать анализы мочи и УЗИ, чтобы не пропустить возможный рецидив.
Но если уретерегидронефроз не лечить, это способно привести к опаснейшим осложнениям: острой почечной недостаточности и нарушении функции печени.
Поэтому при малейших признаках, указывающий на возможный уретерегидронефроз у вас или вашего ребенка, сразу же обращайтесь к специалисту-урологу или нефрологу и пройти все анализы.
А при наличии хронических заболеваний, способных спровоцировать сужение или обструкцию мочеточника (камни в почках, сахарный диабет и др.),нужно помнить об элементарных мерах профилактики. То есть соблюдать диету с пониженным содержанием соли, не допускать переохлаждения, вовремя лечить воспаления и отеки.
Лечение уретерогидронефроза народными методами
Применение народных средств в лечении уретерогидронефроза недопустимо, поскольку выраженным эффектом такого рода средства не обладают. В то же время в послеоперационный период пациент может обсудить со своим врачом народные средства, способствующие поддержанию и улучшению функции мочевого пузыря и почек. К чсилу таковых относят травяные отвары:
- лопуха,
- ромашки,
- березовых почек и молодых листьев,
- зерен овса,
- плодов можжевельника,
- шишек хмеля.
Санаторно-курортное лечение гидроуретера
Как правило, гидроуретер проявляется в комплексе с различными патологиями почек и других органов мочевыводящей системы. Санаторно-курортная терапия снижает риск появления и развития осложнений, приостанавливает прогрессирование болезни, помогает достичь стойкой ремиссии заболевания.
Программа санаторной терапии включает:
- Лечебную физкультуру.
- Физиотерапию.
- Ароматерапию.
- Орошение кишечника.
- Лечение микроклизмами.
- Прием минеральных вод.
Высокий положительный эффект дают повторные курсы санаторно-курортной терапии.
Санаторное лечение проводится по специальной лечебной программе в течение 21 дня