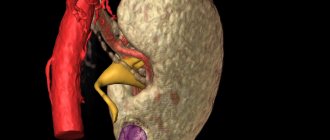
Что такое гипоплазия лобной пазухи
Существует врожденная гипоплазия, приобретенная или вторичная.
Врач может диагностировать одностороннюю форму патологии. К примеру, бывает гипоплазия лобной пазухи справа. Что это, понятно уже из названия. Конечно, это не единственный вариант развития событий. С той же частотой встречается и гипоплазия левой лобной пазухи. Что это такое, расскажет врач, если обнаружит такую аномалию.
Также есть двусторонняя гипоплазия и многокамерная (трабекулярная).
Функции фронтального синуса или лобной пазухи:
- уменьшение массы черепа, облегчение его;
- защита головного мозга от травм, своего рода амортизация;
- акустическая функция, формирование характерного тембра голоса;
- индивидуальность черт лица;
- увлажнение слизистых оболочек полости носа.
Агенезия или атрезия лобных синусов может быть и приобретенной. Такая гипоплазия по сути является вторичным склерозом. Это происходит в результате перенесенных инфекций — фронтитов, пансинуситов либо травм лицевой области. Их последствиями являются регрессия развития полости и уплотнение кости.
В результате последних клинических исследований выяснилось, что гипоплазия фронтального синуса не является причиной и вообще не влияет на возникновения воспаления слизистых оболочек околоносовых пазух или синусов, которое называется синуситом.
Это фронтит, гайморит, этмоидит или воспаление слизистых всех синусов сразу (пансинусит). Подобные заболевания являются осложнениями простудных инфекционных патологий верхних дыхательных путей, то есть горла и носоглотки, и требуют специального обследования и лечения у оториноларинголога.
Синуситы бывают острые: катаральные, гнойные, полимерные, а также хронические. Эти заболевания требуют специального лечения антибиотиками, противовирусными и, возможно, противогрибковыми препаратами. Данный воспалительный процесс грозит такими серьезными осложнениями, как менингит, арахноидит и энцефалит (это воспаления твердой паутинообразной оболочки головного мозга и вещества головного мозга).
Лобные околоносовые пазухи по своим размерам являются вторыми после верхнечелюстных. По-другому они еще называются фронтальными. Они сосредоточены в толще лобной кости в районе чуть выше переносицы. Речь идет о парном анатомическом образовании, которое разделяется на две части специальной перегородкой.
В разделе Добро пожаловать на вопрос что такое аплазия лобных пазух? заданный автором Андрей лучший ответ это Лобные пазухи (лат. sinus frontales) — придаточные пазухи носа, расположенные в лобной кости кзади от её надбровных дуг. Нижние стенки лобных пазух являются верхними стенками глазниц, задние стенки отделяют пазухи от лобных долей головного мозга.
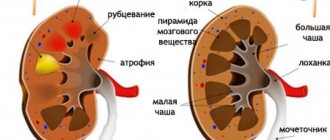
Изнутри пазухи выстланы слизистой оболочкой. При рождении лобные пазухи отсутствуют, развиваются к 7-8 годам и достигают своих максимальных размеров после полового созревания. Чаще они несимметричны, костная перегородка между ними отклонена в ту или иную сторону от срединной линии. Встречаются дополнительные перегородки.
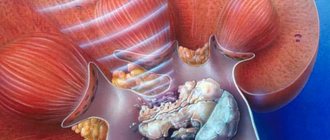
2 — лобная пазуха;
3 — решетчатой кости;
4 — клиновидная пазуха.
Аплазия или гипоплазия лобной пазухи не редкое явление, которое не таит для человека никаких отрицательных последствий.
Базилярная артерия
Сливаясь вместе, две ПА образуют на основании мозга единый сосуд, снабжающий кровью всю центральную нервную систему. Она несет кислород и важные питательные соединения к затылочным долям, мозжечку и стволу – самым значимым образованиям головного мозга. Базилярная артерия делится еще на несколько сосудов.
Подобно дереву, они пускают множество ветвей к значимым элементам ЦНС. Задние мозговые артерии питают височные и затылочные доли. Верхние и передние мозжечковые вестибулярный орган соответственно. Дополнительные парамедиальные и кольцевые сосуды обеспечивают питательными веществами глубокие тракты и ядра. Варолиев мост снабжает кровью одноименная артерия.
15% людей базилярный сосуд располагает еще одной веточкой – внутренней слуховой и лабиринтной.
Патогенез гипоплазии лобных пазух
Формирование фронтальных синусов — это генетически запрограммированный процесс. Каждый ребенок рождается без них, то есть у новорожденного малыша их вообще нет. Лобные пазухи в норме начинают развиваться примерно с 7-8 лет и к 25 годам этот процесс заканчивается. Их полость у восьмилетнего ребенка максимум 0,7 см3, а у взрослых достигает 7 миллилитров.
Функции фронтального синуса или лобной пазухи:
- уменьшение массы черепа, облегчение его;
- защита головного мозга от травм, своего рода амортизация;
- акустическая функция, формирование характерного тембра голоса;
- индивидуальность черт лица;
- увлажнение слизистых оболочек полости носа.
Агенезия или атрезия лобных синусов может быть и приобретенной. Такая гипоплазия по сути является вторичным склерозом. Это происходит в результате перенесенных инфекций — фронтитов, пансинуситов либо травм лицевой области. Их последствиями являются регрессия развития полости и уплотнение кости.
Чем опасна гипоплазия артерий головного мозга
Классификация этого недуга указывает на три главные формы гипоплазии:
В норме эти магистрали питают большую часть мозга. Их повреждение – серьезный удар по нервной системе и здоровью в целом. Нарушения в строении сосудистой стенки не позволяют мозгу получать нужные вещества в достаточном объеме. Кислород и питательные соединения не достигают своего пункта назначения. Головной мозг голодает. Дефект сосудистой стенки чреват риском возникновения аневризмы или инсульта.
Поэтому такое патологическое состояние считают крайне опасным для жизни человека. В связи с серьезностью последствий, гипоплазии артерий головного мозга уделяется особое внимание в нейрохирургической и неврологической практике. Крайним состоянием в развитии сосудов является аплазия. Это порок, при котором брахиоцефальные артерии (БЦА) отсутствуют при рождении.
Классификация пазух по типу строения
Выделяют также несколько видов околоносовых придаточных пазух по их типу:
- Пневматический тип;
- Склеротический тип.
На частоту возникновения фронтитов может повлиять тип пазухи – при наличии склеротического типа создаются более благоприятные условия для развития патологического процесса в ней.
Этот вид пазухи характеризуется:
- значительным уменьшением размера;
- наличием толстых костных структур;
- небольшой, ограниченной полостью.
Эта полость при попадании в нее патогенной микрофлоры служит довольно неплохим резервуаром, который обеспечивает размножение микроорганизмов, а из-за особенностей строения наблюдается нарушение эвакуации и выведения инородных частиц вместе со слизью.
Интересный факт, что у мужчин, в подавляющем большинстве случаев, выраженность надбровных дуг зависит от степени развития и размера именно фронтального синуса.
Различают несколько видов нарушения развития фронтальных пазух:
- полное отсутствие развития — аплазия;
- её недоразвитие – гипоплазия;
- отсутствие перегородки между пазухами;
- вторичный склероз – уменьшение размеров пазухи.
Из-за чего возникает патология
Следует отметить, что аплазия – это врожденное заболевание, возникающее вследствие воздействия прямо на плод или опосредованно через материнский организм физических, химических и биологических факторов. Они же, воздействуя на гаметы родителей или их предков, способны вызывать хромосомные патологии с отсутствием какого-то органа или ткани.
Кстати, неразвитие одного органа у зародыша практически не бывает изолированным и ведет за собой, как правило, гибель связанного с ним другого органа. Например, при отсутствии зачатка мочеточника происходит аплазия вторичной почки, и т. п.
А предельный срок, после которого описываемые пороки у зародыша уже не могут развиваться, – это первый месяц внутриутробной жизни.
Костный мозг
Аплазия мозга или аплазия кроветворения – синдром, характеризующийся недостаточным количеством костного мозга, что и приводит к подавлению функции кровообразования в организме. У пациента при этом наблюдается дефицит эритроцитов, тромбоцитов и лейкоцитов. Тяжелое течение заболевание нередко приводит к летальному исходу.
К основным причинам появления данной аплазии относят лучевую и химиотерапию. Естественно, что наличие аутоиммунных заболеваний может привести к аномалиям
Немаловажно, и какая экологическая ситуация в месте проживания больного, так как возможно влияние вредных условий труда на состояние здоровья. К примеру, постоянный контакт с пестицидами и другими вредными химическими соединениями, которые способны подавлять иммунную систему
Некоторые медикаменты также могут вызывать подавление функции кроветворения (те, которые помогают при ревматоидном артрите и некоторые группы антибиотиков). Болезни соединительных тканей и, в некоторых случаях, беременность, могут стать причиной появления аплазии. Не на последнем месте стоят и инфекционные заболевания, вирусы гепатита и грипп. Возможны и мутации в период развития плода.
Аплазия костного мозга может стать причиной анемической комы или нарушений функций отдельных органов. Пациента могут постоянно беспокоить грибковые и инфекционные заболевания, так как иммунная система при таком заболевании сильно ослаблена.
Лечение в основном состоит из двух методик:
- Использование стероидных анаболиков, которые стимулируют формирование белка.
- Переливание крови с отмытыми эритроцитами. Это крайняя мера и применяется при угрозе жизни пациента.
Кто находится в группе риска
Провоцирующими факторами патологии считаются следующие состояния:
- наследственность;
- перенесение гриппа, краснухи и других инфекционных болезней матерью в первом триместре беременности;
- длительный прием противозачаточных препаратов перед наступлением беременности;
- наличие заболеваний эндокринной системы;
- злоупотребление алкоголем;
- перенесение венерических заболеваний.
Вышеописанные факторы обязательно учитываются лечащим врачом во время ведения беременности.
Вредные привычки матери часто становятся провоцирующим фактором пороков развития плода
Физиологические особенности
В лицевых костях черепа каждого человека имеются незаполненные пространства. Это и есть пазухи носа, которые в медицине называются придаточные или околоносовые.
Через них проходит воздух, поэтому они соединены с носом. В зависимости от расположения пазухи образуют группы:
- гайморовы полости являются парными и располагаются в области верхней челюсти; в лобной кости имеется лобная полость; в основной кости черепа располагается клиновидная полость; из частей решетчатой кости сформирована решетчатая полость.
Придаточные пазухи носа выполняют такие функции:
- дыхание, ведь именно они увлажняют, согревают и очищают вдыхаемый воздух перед его поступлением в легкие. Отсюда понятно, почему нарушение носового дыхания в целом ухудшает самочувствие всего организма; защиты, поскольку именно они сдерживают грубые частицы. Так, при попадании таких частиц на слизистую, она раздражается и человек чихает, тем самым очищая носовые ходы; обоняния, специальная эпителиальная ткань способствует определению запахов; околоносовые пазухи принимают участие в формировании тембра голоса.
Лобная пазуха делится на 2 части, а ее отделы по-разному пневматизированы. Так же происходит с клиновидной пазухой, которая тоже имеет 2 части и пневматизация их разная.
Околоносовые пазухи осматриваются врачом наружно, когда видны полость носа и рта, их припухлость. При пальпации можно заметить болезненные ощущения у пациента. Однако глубокий осмотр возможно провести только с помощью риноскопии.
Более сложной методикой диагностики является зондирование, которое проводят либо через лобную, либо через клиновидную полость.
Лобной пазухой или фронтальным синусом является полость в кости, расположенная сзади от надбровной дуги, по форме напоминающая неправильную пирамиду со сглаженными углами. Ее стороны: наружная стенка лобной кости спереди, верхняя стенка глазницы внизу, задняя стенка — это внутренняя сторона лобной кости, граничащая с лобной долей мозга, внутренняя стенка — это и есть, собственно, межпазушная перегородка. Нормой является их ассиметричность, то есть перегородка всегда скошена в сторону.
Аномалией развития считаются щелеобразные сообщения пазух с окружающими тканями. Они называются дегисценции. Например:
- Сообщение решетчатого лабиринта со всеми синусами.
- Отверстия в боковой стенке синуса. Они приводят к контакту ее слизистой с менингеальной оболочкой и зрительным нервом, пещеристым синусом и внутренней сонной артерией.
- Уменьшение толщины стенки клиновидной пазухи. Эта аномалия способствует контакту с отводящим и блоковым, глазодвигательным и тройничным нервами.
Придаточные пазухи носа представлены полостями, изнутри покрытыми эпителиальной тканью. Большинство из них расположено в костях лицевого черепа или в пределах передней черепной ямки.
Другой важной функцией является увлажнение и согревание воздуха во время пребывания его в синусах. Также сами пазухи выполняют резонаторную функцию для голоса – обеспечивают его тональность, звучность и индивидуальную окраску
Таким образом, они являются довольно важными структурами человеческого организма.
Лобные пазухи расположены непосредственно в толще лобной кости кзади от надбровных дуг. Они имеют сообщение с полостью носа через средний носовой ход посредством лобно-носового канала.
Характерной особенностью лобной пазухи является то, что при рождении данная пазуха отсутствует – она развивается только к 7-8 году жизни, достигая своего максимального развития к периоду полового созревания – для мальчиков — 13-14, для девочек – 12-13 лет.
Строение позвоночной артерии
Данные сосуды являются важными участниками обеспечения питания головного мозга. Особенно активно они снабжают необходимыми веществами задние его отделы – мозжечок и затылочные доли, частично височные, гипоталамус, а также ствол. Эти артерии предоставляют мозгу около 30% всей поступающей крови.
Левый желудочек сердца дает начало аорте – самой объемной и большой артерии человеческого организма. От нее отходит плечеголовной ствол, который является прародителем подключичного сосуда. А он, в свою очередь, имеет две крупные ветви – правую и левую ПА. В диаметре такой сосуд достигает примерно 2 – 4 мм.
Шейные позвонки образуют узкий канал, который служит вместилищем для ПА и проводит ее до мозга. Позвоночная артерия идет рядом с одноименной веной. В канал эти сосуды входят на уровне 6 шейного позвонка, а выходят у 1. Большое затылочное отверстие является проводником сосуда до полости черепа. Подойдя к основанию мозга, правая и левая ПА сливаются в одну общую основную – базилярную.
Этот сосуд также разветвляется на два – задние мозговые. Базилярная и позвоночные артерии образуют единую систему – вертебробазилярную. Она имеет короткие веточки, которые проникают в полость мозга, а также длинные, огибающие его. Мозжечок питается за счет одноименных сосудов – нижнего переднего, заднего и верхнего.
Влияние аплазии на возникновения синусита
В случаях неполного выздоровления или при запущенном фронтите недуг может принять хроническую форму. Это опасно частыми возобновлениямихвори и другими серьезнымипоследствиями в виде менингита или воспаления головного мозга.
Существует врожденная гипоплазия, приобретенная или вторичная.
Врач может диагностировать одностороннюю форму патологии. К примеру, бывает гипоплазия лобной пазухи справа. Что это, понятно уже из названия. Конечно, это не единственный вариант развития событий. С той же частотой встречается и гипоплазия левой лобной пазухи. Что это такое, расскажет врач, если обнаружит такую аномалию.
Формирование фронтальных синусов — это генетически запрограммированный процесс. Каждый ребенок рождается без них, то есть у новорожденного малыша их вообще нет. Лобные пазухи в норме начинают развиваться примерно с 7-8 лет и к 25 годам этот процесс заканчивается. Их полость у восьмилетнего ребенка максимум 0,7 см3, а у взрослых достигает 7 миллилитров.
Функции фронтального синуса или лобной пазухи:
- уменьшение массы черепа, облегчение его;
- защита головного мозга от травм, своего рода амортизация;
- акустическая функция, формирование характерного тембра голоса;
- индивидуальность черт лица;
- увлажнение слизистых оболочек полости носа.
Агенезия или атрезия лобных синусов может быть и приобретенной. Такая гипоплазия по сути является вторичным склерозом. Это происходит в результате перенесенных инфекций — фронтитов, пансинуситов либо травм лицевой области. Их последствиями являются регрессия развития полости и уплотнение кости.
Это фронтит, гайморит, этмоидит или воспаление слизистых всех синусов сразу (пансинусит). Подобные заболевания являются осложнениями простудных инфекционных патологий верхних дыхательных путей, то есть горла и носоглотки, и требуют специального обследования и лечения у оториноларинголога.
Синуситы бывают острые: катаральные, гнойные, полимерные, а также хронические. Эти заболевания требуют специального лечения антибиотиками, противовирусными и, возможно, противогрибковыми препаратами. Данный воспалительный процесс грозит такими серьезными осложнениями, как менингит, арахноидит и энцефалит (это воспаления твердой паутинообразной оболочки головного мозга и вещества головного мозга).
Наука не стоит на месте, создаются новые методы терапии заболеваний, выпускаются препараты, способные быстро и легко вылечить и исправить дефекты. Но все назначения делает исключительно доктор, основываясь на результатах обследования. Предпринимать что-то самостоятельно не имеет смысла, поскольку в данном случае это может привести к нежелательным последствиям. Терапия проводится только под наблюдением лечащего врача и по его рекомендациям.
Врожденные дефекты и аномалии могут быть напрямую связаны с наследственной патологией, когда нарушается нормальный процесс формирования других черепных отделов. К примеру, неправильное развитие верхнечелюстных (гайморовых синусов) выявляется у 13 процентов детей, у которых диагностирован гайморит. Чаще всего аномалии околоносовых синусов проявляются следующим образом:
- У человека могут частично сузиться пазухи либо же полностью отсутствовать, как результат избыточного давления на них лицевой либо же носовой стенок. При этом недоразвитие будет широко варьироваться, начиная с небольшого вдавливания клыковой ямки, и заканчивая полным слиянием носовой стенки и стенки лицевой. В последнем случае пазуха просто исчезает в нижнем отделе.
- Нередко врачи диагностируют аномалии одностороннего типа. В таком случае хорошо видна лицевая асимметрия. При попытках прокола (пункции) недоразвитого синуса игла врача проходит в мягкие ткани щеки.
- Аномалии и дефекты фронтальных пазух будут отличаться друг от друга как своими размерами, так и объемом. В некоторых клинических случаях врачи диагностируют агенезию лобных синусов с объемом до 500 миллилитров. Можно выделить четыре основных вида задержки в развитии синусов. Речь идет о нарушении пневматизации или же о полном ее отсутствии, односторонней либо двухсторонней аплазии фронтальной пазухи, трабекулярной агенезии и вторичном склерозе (аномалия регрессивного типа).
- Стоит отметить, что аплазию чаще всего диагностируют именно у мужчин. Кроме того, при односторонних нарушениях самым достоверным диагнозом становится слабое развитие противоположного синуса.
Аплазия правой почки
Но такое состояние сочетается, как правило, с аплазией ткани, расположенной глубже, например, в случаях с незакрытием эмбриональных щелей (т. н. дизарфия). В медицине фиксируются случаи аплазии отдельных частей тела, нередко это происходит с конечностями человека. Если же у новорожденного отсутствуют кости черепа, то часто вместе с ними наблюдается аплазия мозга(ее называют также анэнцефалией).
Некоторые виды аплазии (отсутствие полушарий мозга, сердечной мышцы, обеих почек и т. п.) несовместимы с жизнью. АПЛАЗИЯ — (от a отрицательная приставка и греч. plasis образование) порок развития, врожденное отсутствие какой либо части тела или органа. Аплазия — * аплазія * aplasia врожденное отсутствие или недоразвитие к. л. части тела, органа.
Причинами аплазии являются внешние тератогенные факторы (физические, химические, биологические), воздействующие на эмбрион непосредственно или опосредованно через организм матери. Аплазия может наблюдаться в любом органе человека (головной мозг, спинной мозг, сердце, легкие, моче-половые органы и другом).
Аплазия кожи может сочетаться с аплазией глубже расположенной ткани, например при различных формах дизрафий (незакрытие эмбриональных щелей). Практическое значение имеет очаговая аплазия мышечного слоя желудочно-кишечного тракта. Очаговая аплазия диафрагмы ведет к ложной диафрагмальной грыже (смотри Диафрагма). Аплазия нервных клеток ауэрба-ховского сплетения может явиться причиной болезни Гиршпрунга (смотри Мегаколон).
В мировой литературе описано лишь несколько десятков случаев аплазии селезенки, которая обычно сочетается с другими тяжелыми врожденными пороками развития. Аплазия дистальных частей конечностей следует отличать от внутриутробной ампутации, вызванной чаще всего амниотическими нитями (смотри Амниотические нити, перетяжки, сращения).
Аплазия может наблюдаться не только в постоянных тканях плода, но и в последе (плацента, пуповина). Некоторые виды аплазии (анэнцефалия, амиелия, акардиус — acardius и двусторонняя аплази почек) не совместимы с жизнью. В случае аплазии почки ее функцию выполняет второй парный орган, который гипертрофируется в силу выполнения дополнительной компенсаторной работы.
Также агенезия или аплазия могут провоцировать почечнокаменную болезнь, артериальную гипертензию или пиелонефрит. При этой аномалии почти всегда наблюдают компенсационную гипертрофию контра латеральной почки. Двусторонняя аплазия почки несовместима с жизнью. Двусторонняя аномалия (полное отсутствие почек) – двусторонняя агенезия или арения. Аплазия правой почки практически неотличима от агенезии, но почка представляет собой зачаточную фиброзную ткань без почечных клубочков, мочеточника и лоханки.
Агенезия правой почки может проявиться с первых дней рождения ребенка, если левая почка не способна к компенсаторной функции. Если левая почка берет на себя функцию отсутствующей правой, то агенезия правой почки практически не проявляется симптоматически и обнаруживается случайным образом. Глазной гипертелоризм не является специфическим симптомом, который указывает на агенезию почки, однако нередко ее сопровождает так же, как и увеличение живота, деформированные нижние конечности.
Эта аномалия практически идентична агенезии правой почки, за исключением того, что в норме левая почка должна быть немного более выдвинута вперед, чем правая. Агенезия левой почки более отягощенный случай, так как ее функцию должна выполнять правая почка, которая более подвижна и менее функциональна по своей природе.
Как правило, недоразвитость одной из почек, считается относительно благоприятной аномалией по сравнению с агенезией. Аплазия правой почки имеет благоприятный прогноз, обычно люди с одной почкой живут полноценной качественной жизнью. Аплазия левой почки, так же как и аплазия правой почки, встречается довольно редко, не более, чем у 5-7% всех пациентов с аномалиями мочевыделительной системы. Аплазия часто сочетается с недоразвитием близлежащих органов, например, с аномалией мочевого пузыря.
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация педиатра |
| Консультация сосудистого хирурга |
| Консультация семейного доктора |
| Консультация доктора-УЗИ |
| Консультация уролога |
| Консультация психиатра |
| Консультация психолога |
| Консультация стоматолога |
| Консультация пластического хирурга |
| Консультация косметолога |
| Консультация генетика |
| Консультация онколога-маммолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности, 31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов, 28.01.2020
Назван легкий способ укрепить здоровье, 20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон, 15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19, 12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек, 11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек, 04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет, 27.02.2020
Гипоплазия правой позвоночной артерии
Причиной дефектного строения второй ветви ПА нередко выступают внутриутробные аномалии. Их появление могут спровоцировать следующие факторы, влияющие на беременную:
- Травмы и ушибы; Облучение; Продолжительное воздействие солнца; Алкоголь и никотин; Вирусное заражение гриппом или краснухой.
Признаки болезни обычно настигают человека в зрелом возрасте. Интенсивность набирает:
- Головная боль; Повышенное артериальное давление – гипертония; Сонливость; Эмоциональная слабость с частыми перепадами настроения, вялостью; Вестибулярные сбои; Сниженная чувствительность.
Другие заболевания из группы Болезни уха и сосцевидного отростка:
| Абсцесс мозга |
| Абсцесс мозжечка |
| Адгезивный средний отит |
| Адгезивный средний отит |
| Ангина Людвига |
| Ангина при кори |
| Ангина при скарлатине |
| Ангина язычной миндалины |
| Аномалии развития носа |
| Атрезия полости носа |
| Болезнь Меньера |
| Воспалительные заболевания среднего уха |
| Врожденная преаурикулярная фистула (околоушной свищ) |
| Врожденные аномалии развития глотки |
| Гематома и абсцесс носовой перегородки |
| Гипервитаминоз К |
| Гипертрофия лимфоидной ткани глотки |
| Гортанная ангина |
| Дифтерия глотки |
| Дифтерия полости носа |
| Зигоматицит |
| Злокачественные опухоли наружного уха |
| Злокачественные опухоли среднего уха |
| Изъязвление носовой перегородки |
| Инородные тела носа |
| Инородные тела уха |
| Искривление носовой перегородки |
| Кисты околоносовых пазух |
| Лабиринтит |
| Латентный средний отит у детей |
| Мастоидит |
| Мастоидит |
| Мирингит |
| Мукоцеле |
| Наружный отит |
| Наружный отит |
| Невринома преддверно-улиткового нерва |
| Нейросенсорная тугоухость |
| Носовое кровотечение |
| Ожоги и отморожения носа |
| Опухоли носа и околоносовых пазух |
| Орбитальные осложнения заболеваний носа и околоносовых пазух |
| Остеомиелит верхней челюсти |
| Острый гайморит |
| Острый гнойный средний отит |
| Острый первичный тонзиллит |
| Острый ринит |
| Острый синусит |
| Острый средний отит у детей |
| Острый средний серозный отит |
| Острый сфеноидит |
| Острый фарингит |
| Острый фронтит |
| Острый этмоидит |
| Отоантрит |
| Отогенный абсцесс мозга |
| Отогенный менингит |
| Отогенный сепсис |
| Отомикоз |
| Отосклероз |
| Парез лицевого нерва |
| Перихондрит наружного уха |
| Перфорация барабанной перепонки |
| Петрозит |
| Поражение полости носа при гриппе |
| Поражение полости носа при коклюше |
| Поражение полости носа при кори |
| Поражение полости носа при цереброспинальном менингите |
| Пороки развития уха |
| Профессиональные болезни уха |
| Ретроназальная ангина (острый аденоидит) |
| Рецидивирующий средний отит у детей |
| Ринит аллергический |
| Ринит атрофический |
| Ринит вазомоторный |
| Ринит простой хронический катаральный |
| Ринит хронический гипертрофический |
| Риногенный арахноидит |
| Риногенный менингит |
| Риносинусогенные внутричерепные осложнения |
| Рожа носа |
| Серная пробка |
| Серная пробка |
| Синдром Гольденара |
| Синдром Конигсмарка |
| Синдром Тричер-Коллинза (Франческетти) |
| Синехии носа |
| Синусит хронический |
| Скарлатинозное поражение полости носа |
| Субдуральный (внутриоболочечный) абсцесс |
| Субдуральный абсцесс |
| Тимпаносклероз |
| Тимпаносклероз |
| Травмы внутреннего уха |
| Травмы глотки |
| Травмы наружного уха |
| Травмы околоносовых пазух |
| Травмы среднего уха |
| Травмы уха |
| Тромбоз пещеристого синуса |
| Туберкулез уха |
| Тубоотит (евстахиит) |
| Фурункул преддверия носа |
| Холестеатома наружного уха |
| Хронические воспалительные заболевания полости носа |
| Хронический гнойный средний отит |
| Хронический гнойный средний отит |
| Экзема наружного уха |
| Экзема преддверия носа |
| Экссудативный средний отит |
| Экстрадуральный абсцесс |
| Экстрадуральный абсцесс |
| Язвенно-пленчатая ангина Симановского-Плаута-Венсана |
Патологическое развитие костной ткани
Как и в описанных выше случаях, аплазия костей в изолированном виде встречается крайне редко. Так, при подобной патологии малоберцовой кости у больного укорачивается конечность, развивается эквиноварусная деформация стопы (ее передний край при этом поднят, а наружный — опущен), искривляется большеберцовая кость, отсутствуют икроножная и перонеальная мышцы.
В медицине фиксируются случаи аплазии отдельных частей тела, нередко это происходит с конечностями человека. Это может быть как отсутствие одного или нескольких пальцев, так и всей кисти или стопы. Нередки варианты отсутствия предплечья, голени, плеча, бедра при наличии стопы или кисти.
Заболевания верхнечелюстных пазух
Частное название воспаления верхнечелюстных пазух – гайморит. Термин, обобщающий поражение околоносовых полостей – синусит. Его обычно используют до установления точного диагноза. Данная формулировка указывает на локализацию воспалительного процесса – придаточные пазухи или по-другому, синусы.
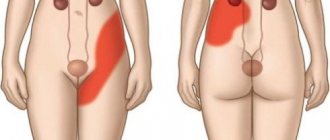
В зависимости от сосредоточения заболевания выделяют несколько разновидностей гайморита:
правосторонний, когда поражена только правая верхнечелюстная пазуха; левосторонний, если воспаление протекает в левой околоносовой полости; двусторонний. Подразумевается инфицирование обеих областей.
При определенных обстоятельствах воспаление даже видно на фото: Верхнечелюстная пазуха в случае поражения имеет выраженную припухлость. Данный симптом требует незамедлительного посещения квалифицированного врача и принятия рекомендованных специалистом мер. Хотя даже при отсутствии визуальных признаков необходимо своевременно лечить гайморит. В противном случае существует риск развития осложнений.
Причины патологии
Запустить процесс гипоплазии способно множество факторов. К ним относят следующие:
- Инфекция плода во внутриутробном развитии; Злоупотребление алкоголем, никотином, наркотиками, лекарственными препаратами женщиной во время беременности; Интоксикация организма беременной в период вынашивания; Наследственная предрасположенность к сосудистой патологии.
Образ жизни при беременности, указанный выше, недопустим. Некоторые случаи говорят о том, что для возникновения гипоплазии необязательно наличие этих факторов. Она может запуститься самостоятельно спонтанно вне зависимости от предрасполагающей причины даже у новорожденной. Провоцирующие состояния, ускоряющие появление гипоплазии, следующие:
- Подвывих шейного позвонка; Спондилолистез, ведущий к деформации позвоночного канала; Остеохондроз, при котором костные разрастания сдавливают артерии; Окостенение, которое затрагивает позвоночно-затылочную мембрану; Тромбоз внутреннего аномального сосуда; Атеросклеротические изменения.
Киста правой лобной пазухи
Распознать кисту правой пазухи можно в первую очередь по болезненности в области правой лобной доли, заложенности носа, головной боли. Лечить нужно как можно быстрее. Если своевременно не вылечить патологию, может развиться фистула, которая представляет собой отверстие, через которые изливается гной, и серозное содержимое. Излитие может происходить в соседние участки. Наиболее опасными считают излитие в головной мозг, глазницу. Зачастую кисту можно вылечить консервативными методами (только если лечение начать своевременно).
В остальных случаях показано лечение хирургическими методами.
Зачастую диагностика основана на субъективных ощущениях. Не исключен и такой вариант, когда патология обнаруживается случайно, в ходе диагностирования другого заболевания. Основным методом диагностики является рентгенограмма. В ходе лечения приходится сталкиваться с офтальмологами и неврологами. Если информации, полученной в ходе рентгенологического исследования, недостаточно, проводится КТ и МРТ. Дополнительно применяются различные процедуры по восстановлению местного иммунитета. Удаляют отек и промывают лобные пазухи. Зачастую опорожнение кистозного содержимого осуществляется самопроизвольно через нос. Необходимо учитывать, что клинического выздоровления в такой ситуации не происходит. Часто наблюдаются рецидивы, киста продолжает заполняться новым содержимым. После самопроизвольного опорожнения обязательно нужно проводить дальнейшее лечение. Целью такого лечения должно стать сокращение гипертрофированной слизистой оболочки. Это позволяет устранить многочисленные симптомы заболевания. Ранее проводилась фронтотомия. Сегодня этот метод практически не применяется, поскольку он высокотравматичен. Часто возникают кровотечения, послеоперационные осложнения. Восстановительный период длится очень длительное время. Возникают случаи послеоперационного стеноза.
[], []
Гипоплазия левой позвоночной артерии
Сосудистая патология головного мозга может распространяться как на одну, так и на другую ПА. В случае левосторонней гипоплазии, симптомы появляются не сразу. Патология сосудов головного мозга длительно компенсируется механизмами организма. Поэтому медленно наступает дисфункция артерии, которая проявляется трудностью в проходимости питательных веществ, кровяными застоями, ишемией.
Симптоматика набирает обороты вместе с возрастными изменениями в тканях и органах. Главным признаком поражения этой ветви ПА, является боль, которая распространяется по шейному отделу позвоночника. Пытаясь компенсировать сниженный кровоток, организм создает анастомозы – соустья сосудов. Это позволяет крови идти в обход основному пути, пораженному гипоплазией. Изменение состояния в худшую сторону обычно приводит к снижению функциональных возможностей соустья. Компенсация срывается.
Злокачественные опухоли верхнечелюстной пазухи
В подавляющем большинстве случаев (80-90%) эти опухоли относятся к эпителиомам; 10-12% составляют саркомы, обычно возникающие у детей и лиц молодого возраста.
Симптомы и клиническое течение
чрезвычайно разнообразны и зависят от стадии и локализации опухоли.
Латентная стадия
протекает бессимптомно и чаще всего проходит незамеченной.
Стадия опухолевого проявления
, при которой опухоль, достигнув определенных размеров, может быть обнаружена в верхнелатеральной области носа либо в гетромандибулярной области.
Стадия экстерриторизации
(рис. 1) характеризуется выходом опухоли за пределы верхнечелюстной пазухи,
стадия метастазирования
(может возникнуть в стадии опухолевого проявления).
Рис. 1.
Обширная раковая опухоль левой верхнечелюстной пазухи с прорастанием в глазницу и другие окружающие ткани
Стадия экстерриторизации
проявляется прорастанием опухоли в орбиту, проявляясь на стороне поражения диплопией, экзофтальмом, офтальмоплегией, офтальмодинией, невритом зрительного нерва, хемозом и нередко флегмоной орбиты.
Опухоли верхнечелюстной пазухи в латентном периоде практически не распознаются ввиду того, что они проходят в этом периоде под знаком вторичного воспалительного процесса, принимаемого за банальный хронический гайморит. В развитой стадии преимущественным направлением распространения опухоли является лицевая область.
Опухоль может распространяться в полость носа, вызывая ее обструкцию, и поражать обонятельные нервы. Прорастание опухоли через заднюю стенку пазухи приводит к поражению анатомических образований, находящихся в крыло-небной ямке, проявляющемуся поражением крыловидных мышц (тризм), нервных образований крылонебного узла (синдром Сладера: частое чихание, постоянная жгучая, сверлящая боль во внутреннем углу глаза, в глазном яблоке, носу, верхней челюсти, небе, одностороннее слезотечение). В запущенных случаях опухоль распространяется в ячейки решетчатой кости и области по соседству (рис. 2).
Рис. 2.
Рентгенограмма рака правой верхнечелюстной пазухи, исходящего из латеральной стенки пазухи. Опухоль проникла в передние и задние ячейки решетчатой кости, ретробульбарную область и крылонебную ямку
Осложнения
: «раковая» кахексия, менингит, геморрагия, аспирационные и метастатические бронхолегочные поражения.
Диагноз
вызывает затруднения в латентном периоде. При последующих стадиях наличие характерных онкологических и клинических признаков в сочетании с рентгенологическими (см. рис. 2) или КТ-данными затруднений не вызывает.
Дифференциальная диагностика
проводится с банальным синуситом, парадентальной кистой, доброкачественными опухолями.
Прогноз
играет важную роль в определении тактики лечения и оценки его предполагаемого результата; при распространенных опухолях и метастазах — неблагоприятный.
Лечение
злокачественных опухолей верхней челюсти проводится по тем же схемам, что и при поражении полости носа.
При опухолях, исходящих из решетчатого лабиринта, производят частичную резекцию верхней челюсти, ограничиваясь удалением ее верхней части, нижней и медиальной стенки глазницы, полностью решетчатой кости, сохраняя ситовидную пластинку, а также собственную носовую кость на стороне поражения.
При опухолях, исходящих собственно из пазухи, производят тотальную резекцию верхней челюсти. Эта операция является единственной возможностью, позволяющей полностью удалить опухоль верхней челюсти, однако лишь в том случае, если опухоль не распространилась за пределы верхней челюсти.
При опухолях, исходящих из альвеолярного отростка, применяют частичную резекцию нижней части верхней челюсти, объем оперативного вмешательства определяется распространенностью опухоли.
После операции по поводу рака верхней челюсти проводят лучевую терапию. По данным разных авторов, благоприятные результаты при таком комбинированном лечении наблюдаются в среднем в 30% случаев. В остальных случаях возникают рецидивы в области решетчатой кости, глазницы, основания черепа, крылонебной области, глубоких частях мягких тканей лица и др. Одновременно применяют химиотерапевтические противоопухолевые средства.
Болезнь правого поперечного синуса
Синусом называется венозный сток. По своей сути это коллектор, который связывает внутренние сосуды головного мозга с внешними. Правый поперечный обеспечивает обратное всасывание ликвора. Из коллектора ток крови устремляется в яремные вены, а затем перемещается во внутричерепное пространство.
Болезнь правого поперечного синуса приводит к снижению венозного просвета. Такое состояние может вызвать прямую угрозу геморрагического инфаркта мозга. При гипоплазии левого синуса часто возникают офтальмологические осложнения. Венозный сток, расположенный симметрично правому, при нарушении вызывает отек диска зрительного нерва. Пациенту свойственно жаловаться на боль в голове и головокружение, на усталость.
Особенности терапии
Для избавления от гиперпластического гайморита необходимо комплексное лечение. Оно включает в себя следующие этапы:
- Устранение причин воспаления.
- Терапия с применением антибиотиков и противовоспалительных средств.
- Вывод слизистого содержимого при помощи промывания.
- Закапывание сосудосуживающих препаратов.
- Физиопроцедуры.
- Промывание антисептиками при помощи пункции.
В случае если консервативное лечение не приносит результата, показано проведение операции, в ходе которой удаляется разросшаяся ткань. Следует помнить, что полностью излечить хронические формы гайморита просто невозможно. Сосудосуживающие препараты оказывают лишь временное действие. Излечить заболевание достаточно трудно. Необходимо полностью восстановить основные функции носа и поврежденные слизистые оболочки.
Показано посещение физиотерапевтических процедур, таких как электрофорез, УВЧ. Следует помнить, что посещение подобных сеансов часто рекомендуют после полного выздоровления для поддержания иммунитета. В качестве дополнительных методик применяют витаминотерапию и иммунотерапию
В течение курса лечения крайне важно соблюдать режим дня
Последствия гипоплазии
Исход заболевания и его осложнения в каждом случае индивидуальны. Иногда дефектный сосуд не дает о себе знать всю жизнь, при этом больные не имеют выраженной симптоматики. В других случаях гипоплазия сосудов головного мозга оборачивается серьезным испытанием для человека и может стать причиной смертельного исхода или инвалидности. К последствиям гипоплазии относится:
- Увеличение риска аневризмы и инсульта; Гипертоническая болезнь; Снижение общего самочувствия с выраженной слабостью.
Качество жизни таких больных неуклонно страдает. Нет лучшего способа помощи, чем своевременное обращение к врачу и выполнение всех его рекомендаций.
Признаки аномального развития
Отсутствие одного из органов сказывается на работе другого увеличенной нагрузкой. Из-за чего часто агенезия может быть не замечена у новорожденного, а аномалия будет выявлена только по прошествии некоторого времени при помощи диагностических мероприятий (компьютерная томография, ультразвуковое исследование или урография).
У ребенка могут наблюдаться следующие внешние признаки:
- некоторая одутловатость кожных покровов лица;
- слегка плоский нос – переносица шире обычного, совместно с плоской спинкой;
- доли лобной зоны достаточно выпуклые;
- уши, расположенные ниже нормальных показателей или с деформированными участками.
Агенезия с левой стороны обладает более яркой симптоматикой:
- объем мочи за сутки значительно увеличен;
- частые позывы к мочеиспусканию;
- чувство тошноты, возможно рвота;
- стойкая гипертензия;
- болевой синдром в паховой области.
У мужского пола агенезия встречается чаще по причине особенности строения мочеполовой системы. Специфическая симптоматика выражается по причине отсутствия протока, который отвечает за вывод семенной жидкости и обуславливается болевыми ощущениями в паховой зоне при эякуляции, крестцовой области, возможна половая дисфункция (импотенция) и бесплодие.
В большинстве случаев агенезия женского пола сопровождается с различными патологиями матки, возможна недоразвитость влагалища или гипоплазия органов.
Диагностика
Золотым сандартом диагностики агенезии почек является рентгенологическое исследование, включающее в себя экскреторную урографию, ангиографию почечных сосудов и цистоскопию. Радиоизотопное и ультразвуковое исследование является менее информативным и более затратным.
На экскреторной урографии контраст на стороне аплазии не появляется, что свидетельствует об отсутствии почечных сосудов.
При цистоскопии отсутствует устье мочеточника и обнаруживается односторонняя атрофия мочепузырного треугольника.
При ульрозвуковом исследовании и ангиографии сосудов отсутствуют признаки кровообращения и недоразвит или отсутствует мочеточник. Ножка и лоханка отсутствует либо сформирована неправильно. Контрлатеральная почка при этом гипертрофирована за счет компенсаторного механизма.
При лабораторных методах исследования, таких как, общий и биохимический анализ крови и мочи, заподозрить аплазию почки возможно только на этапе формирования хронической недостаточности органа.
При пальпации единственная почка увеличена в размерах, редко болезненна.
Классификация
По причине патологии:
- Наследственная.
- Приобретенная.
Клиническая классификация:
- Острая форма. Клиническая картина развивается быстро, на протяжении одного месяца.
- Подострая. Развитие симптомов наблюдается от месяца до полугода.
- Хроническая форма. Болезнь прогрессирует медленно, от шести месяцев и дольше.
По тяжести грануло- и тромбоцитопении различают:
- Легкая. При этой степени тромбоцитов больше 20*109/л, гранулоцитов – более 0,5*109/л.
- Тяжелая. Тромбоцитов менее 20*109/л, гранулоцитов меньше 0,5*109/л.
- Очень тяжелая степень. Первых показателей менее 20*109/л, вторых – меньше 0,2*109/л.
Лечение и профилактика
Если единственная здоровая почка функционирует в нормальном режиме, симптоматика отсутствует и наблюдается характерное увеличение органа, то врачи не будут применять каких-либо дополнительных действий с целью улучшения работы мочевыделительной системы. Нефролог назначит только динамическое наблюдение за способностью почки вырабатывать и выводить мочу, регулярный анализ мочи и ультразвуковое исследование.
Также предусмотрены профилактические действия, которые направлены на сохранение функциональности почки:
- диета, способствующая снизить нагрузку на единственный здоровый орган, назначается врачом, с учетом индивидуальных особенноcтей пациента;
- ограничение, связанные с контактными видами спорта (бокс, борьба), чтобы обезопасить здоровый орган от травм и лишних повреждений;
- стараться не поднимать тяжелые предметы;
- удерживать постоянную массу тела, избегать резкого похудения;
- отказаться от злоупотребления алкогольными напитками и от никотиновой зависимости;
- поддерживать иммунную систему витаминами и минералами;
- исключить переохлаждения, во избежание возникновения инфекционных процессов.
При отсутствии функции второй почки или при тяжелом развитии агенезии, когда здоровый орган не справляется со своей работой, происходит интоксикация продуктами распада и токсичными веществами. В данном случае назначается гемодиализ и трансплантация почки.
Устали бороться с почечными заболеваниями?
ОТЕКИ лица и ног, БОЛИ в пояснице, ПОСТОЯННАЯ слабость и быстрая утомляемость, болезненное мочеиспускание? Если у вас есть эти симптомы, то вероятность заболевания почек составляет 95%.
Если вам не наплевать на свое здоровье, то прочитайте мнение врача-уролога с 24 летним стажем работы. В своей статье он рассказывает о капсулах РЕНОН ДУО.
Это быстродействующее немецкое средство для восстановления почек, которое много лет применяется во всем мире. Уникальность препарата заключается:
- Ликвидирует причину возникновения болей и приводит почки к первоначальному состоянию. Немецкие капсулы устраняют боли уже при первом курсе применения, и помогают полностью вылечить заболевание. Отсутствуют побочные эффекты и нет аллергических реакций.