Что такое опухоль мочевого пузыря
Новообразование в тканях мочевого пузыря может быть представлено множеством видов и обладать различной активностью в части образования метастазов. Жертвами заболевания становятся лица преимущественно старше 55 лет, часто живущие в экологически неблагоприятных зонах или работающие на вредных производствах.
Отчасти, в увеличении частоты диагностирования опухоли, виноваты негативные изменения экологической обстановки, социальные факторы и курение.
Опухоль мочевого пузыря у мужчин встречается в 6 раз чаще, чем у женщин, что связано с некоторыми анатомическими и физиологическими особенностями мужского организма:
- генетическая предрасположенность, усиливающаяся после 50 лет;
- гормональные нарушения, стимулирующие развитие опухоли;
- развитие аденомы предстательной железы.
Чаще всего встречаются два вида опухолей:
- доброкачественная опухоль мочевого пузыря (высокодифференцированная), расположенная на поверхности слизистой;
- злокачественная опухоль (низкодифференцированная), поражающая мышечную ткань.
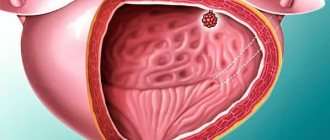
В первом случае, рост опухоли происходит в направлении полости мочевого пузыря, образовывая соединение в виде ножки со слизистой поверхностью. Как правило, опухоль, имеющая такой характер роста, называется экзофитная или папиллярная.
Для второго типа характерно интенсивное врастание в структуру тканей с быстрым образованием метастазов. Такой тип опухоли называют эндофитная или инвазивная.
Ультразвуковое обследование
Мочевой пузырь у женщин и мужчин обследуют с помощью ультразвуковой диагностики. Такой метод является безболезненным и показан для проведения новорожденным и детям старшего возраста. Перед проведением манипуляции мочевой пузырь должен быть полный, чтобы получить максимально достоверные сведения. Процедура проводится несколькими способами:
- трансабдоминальным (доступ через брюшную стенку);
- трансвагинальным (используя влагалищный датчик);
- трансректальным (вводя датчик через прямую кишку).
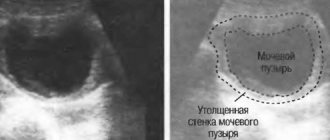
Ультразвуковое обследование на сегодняшний день является наиболее приемлемым диагностическим методом, который дает максимально точную информацию. С его помощью определяется наличие новообразований и камней в мочевом пузыре. Параллельно врачу удается выявить у женщин отклонения в работе матки и придатков.
Механизм развития (патогенез)
Все клетки организма содержат в себе генетический материал, который определяет их функциональную активность и интенсивность процесса деления (пролиферация). Определенные изменения (мутации) в геноме могут привести к тому, что такие клетки становятся чужеродными для организма, начинают интенсивно делиться с формированием новообразования, имеющего несколько отличительных злокачественных свойств:
- Быстрое увеличение в размерах – интенсивность деления генетически измененных клеток значительно выше, чем у здоровых. Возможность роста опухолевого злокачественного новообразования ограничивается только ресурсами организма, который обеспечивает его питательными соединениями и кислородом.
- Инвазивный рост с прорастанием в здоровые ткани и их разрушением.
- Метастазирование – формирование дочерних злокачественных новообразований в различных органах и тканях, которое является следствием распространения раковых клеток из первичной опухоли с током крови и лимфы.
- Измененный метаболизм (обмен веществ) опухолевых клеток, вследствие которого выделяются продукты жизнедеятельности, токсичные для организма человека.
Такие особенности раковой опухоли являются основной причиной достаточно трудного лечения (в большинстве случаев радикальная терапия рака невозможна), а также высокой частоты летальных случаев, которые чаще имеют место при несвоевременном выявлении онкологического процесса.
Одной из особенностей раковых клеток является синтез и выделение биологически активных соединений, которые стимулируют рост сосудов в опухоли. Злокачественное новообразование таким образом «обеспечивает» себя питанием.
Что изучают посредством цитологии
Цитологическое исследование мочевого пузыря — это изучение с использованием микроскопа осадка образца мочи, полученного после центрифугирования биоматериала. Такое исследование проводит специалист-гистолог в лабораторных условиях.
Цель цитологии – обнаружить измененные клетки, которые могут выделяться с мочой. Диагностика позволяет с высокой точностью выявить наличие злокачественного процесса в органах мочевой системы.
Однако при получении неудовлетворительного, атипичного или подозрительного результата следует прибегнуть к сдаче повторных и дополнительных анализов.
Причины (этиология)
Для современной медицины точные причины развития новообразований в организме, в том числе и опухолей, образовывающихся в мочевом пузыре, остаются не известными. Существует группа предрасполагающих факторов, которые согласно статистическим данным, могут способствовать появлению новообразований, к числу которых относятся:
- дисбаланс гормонов, пониженная активность защитной системы организма;
- вредные вещества в окружающей среде;
- хронические воспалительные процессы в уретре и мочевике, а также другие патологии мочеполовой системы (лейкоплакия, шеечный цистит, мочекаменная болезнь, простатит, изъязвления стенок мочевого пузыря и пр.);
- застойные процессы в мочевом пузыре в совокупности с курением (зачастую вредные химические вещества, содержащиеся в сигаретном дыме, задерживаются на стенках мочевого пузыря и провоцируют разрастание его эпителиальных клеток);
- инвазии паразитов (шистосомоз, бильгарциоз и другие);
- возраст пациента и анатомические особенности мочевого пузыря.
Классификация доброкачественных опухолей мочевого пузыря
Данные новообразования могут быть эпителиального и неэпителиального генезиса. Эпителиальные доброкачественные опухоли встречаются не часто, поскольку основная масса новообразований из эпителия имеют злокачественный характер. К доброкачественным эпителиальным новообразованиям относятся полипы и папилломы, некоторые из них могут иметь склонность к малигнизации.
Полипы бывают различных размеров и представляют собой тканевые выступы в просвет мочевого пузыря. Данный вид урологических опухолей может иметь одиночный или множественный характер.
Папилломы мочевого пузыря прорастают из покровного эпителия и являются зрелыми новообразованиями с экзофитным ростом. При микроскопическом исследовании отмечается наличие бархатистой, сосочкообразной поверхности.
Они имеют розововато-белую окраску и мягкую консистенцию. Папилломы также могут иметь множественный и одиночный характер, а иногда встречается тотальное поражение стенок мочевого пузыря в виде папилломатоза.
К числу доброкачественных новообразований неэпителиальной этиологии относятся: миомы, фибромы, гемангиомы, фибромиксомы, невриномы.
Общепризнанной гипотезы в отношении этиологии рака мочевого пузыря не существует. Однако известны отдельные факторы риска, которые в значительной степени способствуют развитию рака мочевого пузыря.
На фоне многочисленных исследований, которые особенно активно проходят в последнее время, до сих пор не было найдено точного ответа по поводу причин заболевания. Однако, за время научных исследований ученные смогли выделить различные факторы, которые сами по себе не могут вызвать опухолевый рост, но при стечении обстоятельств повышают риск заболевания.
Канцерогенные вещества, попадая в организм, проходят все стадии метаболизма и частично выделяются почками. Именно они являются первопричиной развития новообразований, поскольку оказываются в непосредственном контакте со слизистой мочевого пузыря.
Воздействие канцерогенов способно нарушать работу генетического аппарата клеток, тем самым мешая воспроизводству клеток свойственных данному органу и провоцируя рост раковых клеток.
Основные внешние причины, провоцирующие развитие рака мочевого пузыря:
- ежедневное пребывание в контакте с летучими химическими веществами, образующимися при производстве пластмассовых, каучуковых и других изделий или лакокрасочных производствах;
- курение;
- воздействие ионизирующего излучения;
- вирусные заболевания (преимущественно, заболевание вирусом папилломы человека, обладающим высокоонкогенными свойствами);
- систематическое несвоевременное или неполное опорожнение мочевого пузыря при аденоме предстательной железы;
- хронические воспалительные заболевания мочевого пузыря.
Увеличение размеров предстательной железы при простате провоцирует развитие застойных процессов в мочевом пузыре и нарушает эластичность мышечного слоя. Невозможность полного опорожнения вызывает деформацию стенок мочевого пузыря, они растягиваются, создавая «резервуар», где и происходит накопление мочи и увеличивается негативное воздействие на слизистую.
Хронические воспалительные заболевания также относятся к факторам риска, поскольку процесс регенерации тканей, происходящий при воспалительных процессах, под воздействием канцерогенов или вследствие генетических нарушений может приобрести характер метаплазии, то есть, будет происходить замещение поврежденных клеток, видоизмененными клетками или клетками, не принадлежащими данному органу.
Зачастую этот процесс характеризуется как лейкоплакия стенок мочевого пузыря и относится к предраковым состояниям.
Виды опухолей мочевого пузыря — как отличить доброкачественные новообразования от онкологии?
Указанная патология на сегодняшний день составляет около 4% от всех разновидностей онкозаболеваний. С каждым годом эта цифра увеличивается. В зоне риска пребывают, в первую очередь, мужчины пожилого возраста. У женщин это заболевание диагностируется в 4 раза реже, а у детей – в 60 раз реже, чем у мужчин.
Симптоматика данной болезни зависит от типа новообразования, места его локализации, стадии развития.
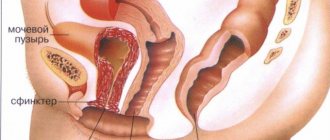
Представляют собой дефектное разрастание клеток соединительной ткани, которые крепятся к слизистой оболочке мочевого пузыря при помощи тонкой ножки.
Внешне по своей форме они напоминают гриб, ножка которого направлена в полость пузыря. Они имеют гладкую поверхность, мягкие по своей структуре и достаточно хрупкие.
Техника проведения процедуры
Цистоскопию делают с использованием специального инструмента – цистоскопа. По своей структуре это один из видов эндоскопа с миникамерой и осветительной лампой на одном конце и ручной системой управления на другом.
Существует несколько видов цистоскопа: гибкий и жесткий.
Гибкий цистоскоп
Жесткий цистоскоп
Последний используется крайне редко, только когда такой выбор обусловлен конкретной целью исследования.
Длительность цистоскопии варьируется от 25-40 минут для диагностики до 1,5-2 часов для лечебных манипуляций.
Виды образований
Степени образований. Увеличить.
Среди образований мочевого пузыря классификация по морфологическим критериям подразделяет их на следующие:
- Злокачественные;
- Доброкачественные.
При этом, они могут быть следующего происхождения:
- Эпителиального;
- Неэпителиального.
Большая часть новообразований подобного типа являются эпителиальными (95%). При этом 90% из этого числа составляет именно рак.
Те виды опухоли, которые относятся к доброкачественным – это кисты, полипы, а также папилломы. Однако назвать такие эпителиальные новообразования доброкачественными можно очень условно.
Причиной тому то, что опухоли подобного вида имеют большое количество переходных форм, поэтому часто малигнизируются (перерождаются). Наиболее частными типами являются инфильтрирующий и папиллярный рак.
Кисты в мочевом пузыре – доброкачественные образования, заполненные железистым содержимым.
Полипы в этом органе – это папиллярные образования, находящиеся на тонком (иногда широком) фиброваскулярном основании (шейка), которые покрыты неизменным уротелием.
Папилломы, образующиеся в мочевом пузыре – это зрелые опухоли, которые имеют экзофитный рост. При этом они развиваются из верхнего слоя эпителия. Такие образования имеют сосочковую поверхность, и мягкую консистенцию. Иногда может быть выявлены множественные папилломы, более редко – диффузный папилломатоз.
Стоит знать! К доброкачественным образованиям неэпителиального типа относятся миомы, фибромами, невриномами. Если же говорить о злокачественных образованиях мочевого пузыря, то такими являются саркомы. Они имеют очень быстрый рост, а также ранее образование метастаз. Встречается также миофибробластическая опухоль, но очень редко и представлена она веретеновидными миофибробластами.
В зависимости от тканевого строения опухоли раковое новообразование мочевого пузыря разделяется на несколько гистологических типов, к которым относятся:
- Переходно-клеточная папиллома.
- Плоскоклеточная папиллома.
- Переходно-клеточный рак (опухоль, которая диагностируется наиболее часто).
По мере прогрессирования онкологического процесса выделяется 4 стадии развития рака мочевого пузыря:
- 1 стадия – размер опухоли является минимальным, при этом она не разрушает ткани, а также не дает метастазов.
- 2 стадия – новообразование увеличивается, прорастает базальную мембрану, дает единичные метастазы в близлежащие лимфоузлы.
- 3 стадия – размеры опухоли значительные, при экзофитном росте она может приводить к нарушению функциональной активности мочевого пузыря, также на фоне множественных метастазов в регионарных лимфатических узлах выявляются единичные дочерние опухоли в отдаленных органах.
- 4 стадия – терминальная стадия течения онкологического процесса со множественными отдаленными метастазами, а также развитием выраженной раковой интоксикации.
Классификация рака мочевого пузыря дает возможность врачу онкологу подобрать наиболее оптимальное лечение.
В современной онкологии применяется классификация TNM, в основе которой лежит размер опухоли, поражение регионарных лимфатических узлов, а также наличие отдаленных метастазов.
Опухоли мочевого пузыря — представляют собой патологический процесс, обусловленный появлением в слизистом слое или в любом другом слое мочевого пузыря злокачественных атипических клеток.
Онкология мочевого пузыря
Патологии
Опухоли мочевого пузыря, как разнообразие нозоологических единиц, подвергшихся классификации, являются довольно нередким заболеванием: его частота встречаемости составляет примерно 6% от всех случаев.
Этот недуг занимает 12-ю ступень в структуре диагнозов.
Встречаемость данной патологии ориентировочно 13 случаев на 100 000 человек за годовой промежуток.
Этому недугу подвержены жители развитых регионов, жители Европы и США, представители белой расы.
Опухолевые процессы, объединенные понятием «рак мочевого пузыря», различаются по гистологическому типу, степени дифференцировки клеток, характеру роста, склонности к метастазированию. Учет этих характеристик чрезвычайно важен при планировании лечебной тактики.
По морфологическим признакам в онкоурологии наиболее часто встречаются переходно-клеточный (80-90%), плоскоклеточный рак мочевого пузыря (3%), аденокарцинома (3%), папиллома (1%), саркома (3%).
По степени анаплазии клеточных элементов различают низко-, умеренно- и высокодифференцированный рак мочевого пузыря.
Практическое значение имеет степень вовлеченности в раковый процесс различных слоев мочевого пузыря, в связи с чем говорят о поверхностном раке мочевого пузыря низкой стадии или высокостадийном инвазивном раке. Опухоль может иметь папиллярный, инфильтративный, плоский, узелковый, внутриэпителиальный, смешанный характер роста.
Согласно международной системе ТNМ различают следующие стадии рака мочевого пузыря.
- Т1 – опухолевая инвазия затрагивает подслизистый слой
- Т2 – опухолевая инвазия распространяется на поверхностный мышечный слой
- Т3 – опухолевая инвазия распространяется на глубокий мышечный слой стенки мочевого пузыря
- Т4 – опухолевая инвазия затрагивает тазовую клетчатку и/или прилежащие органы (влагалище, предстательную железу, брюшную стенку)
- N1-3 – выявляется метастазирование в регионарные или смежные лимфоузлы
- М1 — выявляется метастазирование в отдаленные органы
В первую очередь, вне зависимости от локализации, новообразования можно разделить на доброкачественные (относительно безопасные) и злокачественные (опасные).
Признаки доброкачественности:
- рост с «раздвиганием» тканей или в полость органа;
- растут относительно медленно, иногда, «замирают» на года;
- клеточный состав такой опухоли имеет высокую степень дифференциации (можно отличить принадлежность к какому-то виду тканей);
- не способны к распространению (метастазов отсутствуют);
Признаки злокачественности:
- прорастают вглубь ткани, повреждая ее;
- рост быстрый, стремительный;
- часто изъязвляются, легко травмируются, кровоточат;
- низкая степень дифференциации (не определяется принадлежность к типу ткани);
- способны к распространению (дают метастазы).
А) Новообразования из эпителиальной ткани (на них приходится 95 случаев из 100):
- папиллома переходноклеточная, плоскоклеточная;
- рак (железистого, плоскоклеточного или смешанного типа);
- аденокарцинома;
- рак с полным отсутствием дифференциации клеточного состава.
Б) Изменения в эпителиальном слое неопухолевого характера:
- папилломатозная гиперплазия – на фоне воспаления, чаще при паразитарном поражении, отмечается небольшое, разбросанное разрастание эпителиальной ткани. Очень напоминает папилломы, но по сути ними не является;
- цистит кистозный – образование микрокист, покрытых несколькими слоями эпителиальной ткани;
- гнезда фон Брунна – это опухолевидное заболевание, характеризующееся разростанием эпителиальных клеток в виде изолированных образований, придающих полости пузыря шероховатый вид;
- цистит железистый – по сути является дальнейшим развитием кистозного цистита, в этом случае полость микрокист укрывается цилиндрическими клетками и клетками, продуцирующими слизь;
- метаплазия нефрогенная;
- перерождение плоскоклеточного типа (лейкоплакия).
В) Опухолевидные образования:
- пузырный аденомиоз – заболевание, характерное только для женщин. Характеризуется разрастанием клеток маточного эндометрия за пределами своих нормальных анатомических структур;
- цистит фолликулярный – одно из осложнений цистита, который протекает хронически. Характеризуется значительным разрастанием лимфоидных фолликулов в подслизистой оболочке, что придает оболочке пузыря неровность;
- полипоидный цистит – заболевание, характеризующееся разрастанием соединительной ткани в толще стенки пузыря, лежащий сверху эпителий не изменяется. Данное заболевание часто называют псевдополипом;
- пузырные кисты – полости, заполненные жидкостью. Могут образовываться из гнезд фон Брунна. В зависимости от локализации и размера они могут часто перекрывать отток мочи, из-за них изменяется объем полости мочевого пузыря;
- тератомы пузыря – разновидность опухолевидного образования, характеризующегося микстом, то есть содержанием в своем составе различных тканевых структур;
- малакоплакия – заболевание, которое можно встретить редко в стенках пузыря. Малакоплакия встречается в 4 раза чаще у женщин, чем у мужчин. С виду она напоминает небольшие, серые либо коричневатые бляшки, которые в центральной части могут содержать изъязвление. Предшествующим фоном является хронический воспалительный процесс;
- пузырный амилоидоз – данное заболевание настолько редкое, что скорее может считаться казуистикой. Проявляется только в тяжелых случаях, его можно обнаружит в подслизистом слое.
Симптомы и клиническое течение:
- особенностью опухолевидного процесса является полное отсутствие клинической картины на ранних этапах заболевания, от чего затруднена своевременная диагностика и лечение;
- доброкачественные новообразования могут долгое время не выявляться, быть обнаружены случайно, или вовсе обнаруживаются после смерти, не являясь ее непосредственной причиной;
- симптомы доброкачественной опухоли: нарушение оттока мочи, острая задержка мочеиспускания, быстрая наполняемость пузыря;
- симптомы злокачественной опухоли: появление в моче крови, вначале кратковременное явление, затем становится постоянным. Симптомы дизурии проявляются учащенным, болезненным отхождением мочи. Боль третий характерный признак. Общие симптомы: исхудание, истощение, недомогание, слабость, отвращение к мясной пище.
Практически все патологические новообразования мочевого пузыря являются следствием развития переходноклеточного рака. Однако существует вероятность развития и других форм:
- плоскоклеточный рак;
- железистый рак (аденокарцинома);
- недифференцированная опухоль;
- лимфома.
Новообразования эпителия:
- некоторые виды папиллом (переходно-клеточная и плоскоклеточная);
- переходно-клеточный рак;
- сочетание переходно-клеточного рака с тканевой метаплазией;
- железистый рак;
- недифференцированный рак;
- плоскоклеточный рак.
Новообразования неэпителиального характера:
- высокодифференцированные новообразования (доброкачественная опухоль мочевого пузыря);
- низкодифференцированные новообразования (рабдомиосаркома).
Новообразования, имеющие метастатическое распространение:
- железистая метаплазия;
- полипоидный цистит;
- плоскоклеточная метаплазия.
Обширные опухолевые распространения:
- множественные кистозные образования;
- фолликулярный цистит;
- малокоплакия (обширные новообразования в виде множественных бляшек).
Важно: Новообразования неэпителиального характера, особенно злокачественные, встречаются достаточно редко и преимущественно у молодых людей. Их отличает быстрый рост и обширное распространение метастазов.
Расшифровка
После лабораторного исследования урины специалист составляет заключение. Для обычного человека оно не понятно, так как состоит из непривычных терминов и цифр. Расшифровка во многом зависит от используемого оборудования для лабораторной диагностики. Заниматься этим должен только квалифицированный специалист.
После изучения результатов диагностики медик может поставить пациенту максимально точный диагноз. Некоторые общепринятые обозначения можно обнаружить в любой расшифровке, и трактуются они одинаково.
- Если указано, что результат диагностики неудовлетворительный, значит количества обнаруженных атипичных клеток недостаточно для постановки точного диагноза. Пациенту рекомендуется сдать урину на исследование повторно.
- Результат атипичный. В моче пациента обнаружились деформированные клетки, но это не означает, что у человека однозначно рак. Рекомендуется пройти дополнительное исследование.
- Положительные показатели цитологии указывают на наличие измененных клеток, которые могут быть как доброкачественными, так и злокачественными.
- Отрицательные показатели подтверждают отсутствие атипичных клеток в организме пациента.
Если у пациента после цитологии положительный результат, можно утверждать, что в его организме присутствуют онкологические клетки. Точное расположение новообразования определяется при помощи УЗИ. К дополнительным методам диагностики онкологии МП относят различные лабораторные и инструментальные методики.
Только после постановки точного диагноза можно подобрать максимально эффективное лечение. Цитология мочевого пузыря позволяет выявить злокачественное образование на ранней стадии. Исследование довольно быстрое, занимает совсем не много времени.
Симптомы
Первый признак рака мочевого пузыря – это наличие крови в моче. Если кровь видна на глаз – значит опухоль довольно разрослась с повреждением большого количества кровеносных сосудов. На начальных стадиях, эритроциты в моче можно обнаружить только под микроскопом.
Агрегированная кровь внутри мочевого пузыря часто закупоривает мочеиспускательный канал, что ведет к трудностям мочеиспускания, болезненным ощущениям. Сама опухоль, а также застоявшаяся моча внутри пузыря, растягивает и раздражает стенки, что вызывает частые позывы мочеиспускания.
На возможное развитие онкологического процесса в мочевом пузыре указывает триада характерных симптомов, к которым относятся:
- Дизурические проявления, характеризующиеся появлением жжения и боли при мочеиспускании и непосредственно после него.
- Гематурия – появление крови в моче, которое может быть спровоцировано приемом алкоголя. На более поздних стадиях развития онкологического процесса кровь в моче может появляться спонтанно.
- Боль – признак указывающий на значительное увеличение опухоли в размерах, а также формирование метастазов различной локализации.
На поздних стадиях развития рака мочевого пузыря болевые ощущения становятся интенсивными, для их купирования необходимо использование наркотических обезболивающих средств. Также развивается раковая интоксикация, проявляющаяся повышением температуры тела, слабостью, ломотой и значительным истощением организма.
Достаточно часто клиническая картина данной патологии является скрытой. В большинстве случаев симптомами доброкачественных опухолей мочевого пузыря являются дизурические расстройства, а также гематурия.
Ранним проявлением рака мочевого пузыря служит выделение крови с мочой – микрогематурия или макрогематурия. Незначительная гематурия приводит к окрашиванию мочи в розоватый цвет, может быть эпизодической и не повторяться длительное время.
В других случаях сразу же развивается тотальная гематурия: при этом моча становится кровавого цвета, могут выделяться сгустки крови. Длительная или массивная гематурия иногда вызывает развитие тампонады мочевого пузыря и острой задержки мочи.
На фоне гематурии происходит прогрессирующее снижение гемоглобина и анемизация пациента.
Особенности методики у различных групп пациентов
Процедура внутреннего осмотра мочевого пузыря является малоприятной. Но ее назначение помогает выявить причины многих заболеваний этого органа.
Отзывы женщин об ощущениях во время исследования расходятся и зависят в первую очередь от вида обезболивания и общего физического состояния
Наталья, 34 годаВпервые делала цистоскопию, боялась ужасно! Процедура проходила в государственной больнице. На мой вопрос об анестезии врач лишь улыбнулся, что лишь усугубило мой страх. Но как ни странно, обследование оказалось не таким уж и болезненным, как пишут многие. Почувствовала лишь резкую боль в самом начале, а потом просто небольшой дискомфорт.
Альбина, 28 летА мне пришлось пройти через цистоскопию аж 4 раза. При этом каждый раз болевые ощущения были разные. Без обезболивания, конечно, больно, особенно вначале процедуры. А вот даже местная анестезия здорово снимает все неприятные ощущения. Но самой безболезненной оказалась процедура, проведенная японским цистоскопом – ощущался лишь легкий дискомфорт.
Людмила, 39 летМне делали обследование и жестким и гибким цистоскопом. Так вот, жестким намного больнее, чем гибким особенно в те моменты, когда врач начинает его поворачивать. И после процедуры приходится еще около часа лежать в кресле. Первое время мочеиспускание очень болезненное независимо от вида цистоскопа. Но врач сразу об этом предупреждает, поэтому нужно просто это перетерпеть.
Цистоскопия у женщин проходит менее болезненно, чем у мужчин. А некоторый дискомфорт после ее проведения оправдан высокими результатами, получаемыми в процессе исследования.
Диагностика
Рак мочевого пузыря. Диагностика
Как правило, нужно время от времени проходить скрининг на наличие признаков опухолей, потому что, как уже было отмечено, наличие симптом уже свидетельствует о тяжелой стадии. Обнаружение онкомаркеров на начальном этапе – залог успешного лечения. Тем не менее, с появлением выше описанных признаков, следует немедленно обратиться к врачу.
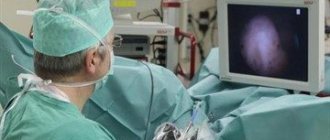
Цистоскоп (тонкий, ламповый инструмент с освещением и объективом для просмотра) вставляется через мочеиспускательный канал в мочевой пузырь. Жидкость используется для заполнения мочевого пузыря. Врач смотрит на изображение внутренней стенки мочевого пузыря на мониторе компьютера.
Для того, чтобы выявить наличие новообразований проводятся УЗИ, эндоскопическая биопсия, цистография, а также КТ. Так, УЗИ является неинвазивным способом диагностики опухоли, позволяющим выяснить их наличие, место и размеры. Чтобы уточнить параметры процесса необходимо получение данных компьютерной и магнитно-резонансной томографии.
Цистоскопия — это процедура необходима чтобы заглянуть внутрь мочевого пузыря и уретры, проверить наличие аномальных участков. Цистоскоп вводится через уретру в мочевой пузырь. Цистоскоп представляет собой тонкий, ламповый инструмент с освещением и специальными линзами для обзора. Также он имеет инструмент для взятия образцов ткани, которые проверяются под микроскопом на наличие признаков рака.
Наиболее важным визуальным исследованием, выявляющим новообразование, является цистоскопия, что представляет собой эндоскопический осмотр внутренней части мочевого пузыря. Это дает возможность выявить место нахождение новообразования, его размеры и уровень распространения.
К тому же одновременно выполняется трансуретральная биопсия. В случае отсутствия возможности взять биоптат, осуществляют цитологическое исследование мочи.
Самое большое диагностическое значение для исследования опухоли имеет экстренная урография. Она позволяет также понять, в каком состоянии находятся верхние мочевыводящие пути.
На основании результатов исследования врач онколог ставит окончательный диагноз в соответствии с классификацией, а также назначает соответствующее лечение.
Диагностика данной группы патологий осуществляется на основании анамнеза, осмотра пациента, а также результатов инструментальных и лабораторных исследований.
В процессе сбора анамнеза особое внимание уделяется наличию факторов, которые могут определить пациента в группу риска развития новообразований, в частности его генетическая предрасположенность, вредные условия труда, курение и пр.
Диагностические мероприятия включают:
- осмотр врачом: общий осмотр, вагинальное исследование у женщин, ректальное у мужчин (параллельно исследование предстательной железы);
- лабораторные методы исследования:
- общий анализ мочи (наличие эритроцитов, наличие атипичных клеток);
- ВТА тест – хроматографический метод обнаружение антигенов опухолей;
- Исследование неспецифических маркерных веществ (в-5, факторы роста опухолей).
- исследование инструментальное:
- визуальное исследование (цистоскопия) с биопсией;
- флуоресцентное исследование аминолевулоновой кислотой;
- УЗИ органов малого таза, у женщин возможно трансвагинальное исследование;
- Рентгенологические методы (КТ, МРТ);
Оптимальное лечение зависит от вида опухолевого процесса, его распространенности и клинических проявлений.
Хирургическое лечение:
- показано в подавляющем большинстве доброкачественных опухолей и в некоторых случаях злокачественных;
- методы: электрокоагуляция, резекция опухоли, удаление всего мочевого пузыря;
- паллиативная хирургия производится при невозможности полного удаления, а направлена на улучшение качества жизни.
Консервативное лечение:
- лекарственная терапия (гормональная, химиотерапия, иммунотерапия, симптоматическая и поддерживающая);
- лучевая терапия.
Диагностика опухоли является вторым этапом стандартной схемы, состоящей из выявления симптомов, диагностики и лечения. Целью диагностики является:
- подтверждение наличия новообразования;
- определение локализации опухоли;
- определение гистологических характеристик опухоли;
- определение степени распространения и наличие метастазов;
- оценка состояния почек;
- оценка степени рисков при оперативном вмешательстве.
На первых этапах диагностики проводится тщательный анализ имеющихся симптомов:
- выясняют их длительность;
- интенсивность;
- наличие сопутствующих симптомов (потеря аппетита, снижение веса, слабость).
Если имеет место хотя бы один признак, вызывающий подозрения на наличие новообразования, необходимо провести комплекс специальных исследований, которые включают в себя:
- бимануальная пальпация;
- лабораторное исследование мочи;
- магниторезонансная томография (МРТ);
- экскреторная урография;
- ультразвуковое исследование (УЗИ);
- цистоскопия.
После процедуры
В течение нескольких суток после проведения цистоскопии в моче может присутствовать малое количество крови, а процесс мочеиспускания доставлять дискомфорт. Это связано с тем, что непосредственный контакт слизистой оболочки уретры и трубки цистоскопа вызывают местное раздражение и возможную травматизацию. Но все негативные симптомы исчезают спустя 2 — 3 дня.
При более длительном проявлении неприятных последствий процедуры необходима консультация уролога
В качестве профилактики возможного инфицирования или воспаления уретры и мочевого пузыря врачи рекомендуют краткий курс приема антибиотиков и увеличение объема потребляемой жидкости.
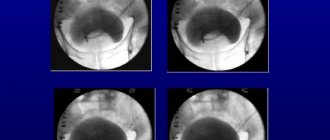
В организм больного вводится от 0,15 до 0,2 л контрастного вещества непосредственно в мочевой пузырь через катетер. Пациент при этом должен находиться лежа на спине, его бёдра отводятся в сторону и немного сгибаются в области коленей. Рентгеновский луч должен быть направлен отвесно, с соблюдением угла в 70 градусов к горизонтали. Это необходимо для устранения теней от лобковой кости на поверхность мочевого пузыря.
Цистографию нужно проводить в правом, аксиальном и косом левом направлениях, чтобы получить общую картину расположения в области мочеполовой системы всех органов. При использовании аксиального направления пациенту необходимо сесть на стол с прибором под углом 135 градусов горизонтали. Направление луча сохраняется отвесным, непосредственно над лобковой костью.
Проведение цистографии будет успешным, а результаты – точными и ясными, если контраст заполнит весь мочевой пузырь. Если наполняемости не хватает, тени на итоговой цистограмме будут нечеткими или смазанными, что приведет к неверной постановке диагноза.
Полученные контуры органа различны в зависимости от возраста и половой принадлежности пациента. Мужской мочевой пузырь характеризуется круглой формой на цистограмме, женский мочевой пузырь на снимке овальный, а у ребенка на цистограмме он имеет форму груши, обращённой узкой своей частью к лобковой кости.
ПОДРОБНОСТИ: Анализ мочи — норма у женщин и мужчин
Лечение
Лечение рака мочевого пузыря
Как диагностика, так и первоначальная мера по удалению поверхностных опухолей – это ТУР. После процедуры проводится курс химиотерапии, наружная или внутритканевая радиотерапия. Все в комплексе позволяет достичь пятилетней выживаемости в 68% и десятилетней – 30%.
Для лечения начальной стадии опухоли и предотвращения возвращения болезни, прибегают к иммунологической терапии – курсам внутрипузырного введения через катетер вакцины БЦЖ, чья изначальная классификация – антитуберкулезное средство. Согласно статистике, периодические инстилляции – раз в 90 дней на протяжении 36 месяцев, снижают риск рецидивов на 60%.
Хирургическое вмешательство не должно быть «крайней мерой» после ряда неэффективных консервативных методов. Метод «проб и ошибок» не оправдан в случае столь серьезного заболевания, иначе даже радикальная мера может стать запоздалой. Принимать решение о хирургическом лечении рака мочевого пузыря нужно с момента установления диагноза. Оно остается основным выходом при инвазивных формах опухолей.
Классификация, локализация, уровень прорастания и степени злокачественности опухоли, определяет возможность излечения с сохранением мочевого пузыря и восстановлением функционирования органа. Щадящий подход, или частичное удаление мочевого пузыря, сопровождается с большим риском рецидива и довольно низкой пятилетней выживаемостью.
Нужна предельно точная диагностика, с исключением овсяноклеточного рака.
После проведения диагностики — лечение должно быть назначено только если выявлена эпителиальное новообразование. Прежде всего лечение заключается в различных формах оперативного вмешательства, лучевой, а также лекарственной терапии.
При этом врачи стараются выбрать самый оптимальный вариант, который лучше всего способствует выздоровлению пациента. Причина в том, что в случае прорастания образования в мышечный слой лечение осуществляется принципиально иначе, чем в случае отсутствия такового.
Благоприятный прогноз рака мочевого пузыря возможен только на 1 или частично на 2 стадии. При этом проведение хирургического вмешательство значительно повышает шансы пациента на пятилетнюю выживаемость.
У пациентов с локализованным, поверхностно растущим раком возможно выполнение трансуретральной резекции (ТУР) мочевого пузыря. ТУР может являться радикальным вмешательством при Т1-Т2 стадиях рака мочевого пузыря; при распространенном процессе (Т3) проводится с паллиативной целью.
В ходе трансуретральной резекции мочевого пузыря опухоль удаляется с помощью резектоскопа через мочеиспускательный канал. В дальнейшем ТУР мочевого пузыря может дополняться местной химиотерапией.
К открытой частичной цистэктомии мочевого пузыря в последние годы прибегают все реже ввиду высокого процента рецидивов, осложнений и низкой выживаемости.
В большинстве случаев при инвазивном раке мочевого пузыря показана радикальная цистэктомия. При радикальной цистэктомии мочевой пузырь удаляют единым блоком с предстательной железой и семенными пузырьками у мужчин; придатками и маткой у женщин. Одновременно производится удаление части или всей уретры, тазовых лимфоузлов.
Методики, применяемые при лечении опухоли мочевого пузыря, зависят от характера новообразования (злокачественная, доброкачественная формы) и расположения (инвазивный или папиллярный тип). Практически во всех случаях имеет место хирургическое вмешательство, которое можно подразделить на следующие виды:
- ТУР опухоли мочевого пузыря.
- Открытая операция по удалению фрагмента пораженной ткани.
- Электрокоагуляция неинвазивной опухоли.
- Радикальная цистэктомия.
- Химио-и лучевая терапия.
Трансуретральная резекция проводится в случае диагностирования доброкачественной опухоли мочевого пузыря. Новообразование удаляют вместе с прилежащими тканями до визуально здоровых границ. Одновременно проводится забор тканей на гистологическую экспертизу.
Важно: При проведении ТУР мочевого пузыря вероятность рецидива заболевания составляет более 45%.
В случае диагностирования низкодифференцированной инвазивной формы опухоли показано удаление мочевого пузыря с наружным отведением мочи или созданием емкости для аккумулирования жидкости из фрагмента прямой кишки. В связи с тем, что лечить опухоль достаточно сложно, пластическую операцию, как правило, откладывают, отдавая предпочтение созданию чрескожных путей отведения мочи.
Если на снимках опухоль проросла в близлежащие ткани, они также подлежат удалению с последующим проведением курса химиотерапии. Так, лечение опухоли в мочевом пузыре мужчин, часто сопровождается удалением предстательной железы, а у женщин уретры и матки.
Курс химио- и лучевой терапии может проводиться перед, после и вместо оперативного вмешательства, при помощи внутрипузырного или внутривенного введения препаратов.
Биопсия пузыря
При биопсии берут ткань внутреннего органа, чтобы провести микроскопическое обследование. Биопсия мочевого пузыря у женщин и мужчин проводится двумя основными методами:
- Применение холодной биопсии предполагает трансуретральную диагностику, при которой используют щипцы с двухлопастными ложечками. Затем через цистоскоп врач проникает в мочевой пузырь и производит осмотр.
- ТУР биопсия мочевого пузыря проводится хирургом и, таким образом, можно точно оценить насколько глубоко проникло и распространилось злокачественное образование. Такая процедура является одновременно диагностикой и методом лечения.
Прогноз и профилактика рака мочевого пузыря
Опухоль мочевого пузыря «находит почву» при вредных привычках: курение, алкоголь, а также постоянном контакте человека с канцерогенными веществами, которые входят в состав красителей и лакокрасочных изделий. Поэтому, следует избегать эти пагубные факторы.
Периодически, минимум раз в год, нужно проходить общую диспансеризацию и онкоскрининг.
При неинвазивном раке мочевого пузыря показатель 5-летней выживаемости составляет около 85%. Гораздо менее благоприятен прогноз для инвазивно растущих и рецидивирующих опухолей, а также рака мочевого пузыря, дающего отдаленные метастазы.
Снизить вероятность развития рака мочевого пузыря поможет отказ от курения, исключение профессиональных вредностей, употребление очищенной питьевой воды, ликвидация уростаза. Необходимо проведение профилактического УЗИ, исследования мочи, своевременного обследования и лечения у уролога (нефролога) при симптомах дисфункции мочевых путей.
Сбор анамнеза и осмотр
Уролог опрашивает и осматривает больного, у которого есть подозрения на болезнь мочевого пузыря, назначая требуемые анализы.
При первом посещении врач проведет опрос пациента. Помимо детально описания симптомов недуга, больному важно вспомнить, когда он почувствовал первое недомогание и, какого характера боли испытывал. Важно также упомянуть о приеме фармпрепаратов накануне появления отклонения. Особо нуждаются в обследовании люди, которые подверглись охлаждению и, часто испытывающие стрессовые ситуации.
После получения всех необходимых сведений и опроса пациента врач выписывает ряд направлений, позволяющих точно определить локализацию воспалительного процесса.
Прогнозирование исходов заболевания
Прогноз заболевания полностью определяет классификация, степени дифференцировки опухолевых клеток и стадия. Шанс рецидива увеличивается с течением времени после трансуретральной резекции. К 60% пациентов, болезнь возвращается в первые 5 лет после терапии и достижения ремиссии.
При выявлении метастазов – прогноз неблагоприятный для ¾ больных в течении 20 месяцев. Локальное распространение и наличие метастаз только в лимфоузлах, дает надежду на пятилетнюю выживаемость в 25%.
После цистэктомии и должного курса лечения, прогноз относительно благоприятный: 5-летняя выживаемость – около 80%.
- доброкачественные опухоли имеют практические 100% благоприятный прогноз;
- злокачественные опухоли имеют более сложный прогноз пятилетней выживаемости:
- начальные стадии 95%;
- 1 стадия около 70%;
- 2 стадия 64-65%;
- 3а стадия около 50%;
- 3б стадия около 30%;
- 4 стадия менее 28%.