Особенности хронического воспаления почек
Почки — парные органы, предназначенные природой для выведения различных токсинов и продуктов обмена веществ: вся кровь проходит через них в течение нескольких минут. Токсины вместе с мочой попадают в чашечки и лоханки, затем в мочеточники и мочевой пузырь.
Хронический пиелонефрит — воспаление чашечек и лоханок почки
Чаще всего причиной хронического пиелонефрита является острое воспаление тканей чашечек и лоханок почки. Патологический процесс запускается при попадании в них различных бактерий. Чаще всего их первичным местом обитания является мочевой пузырь или мочеиспускательный канал. Реже микроорганизмы попадают в почки из других мест — миндалин, придаточных пазух носа, лёгких, кишечника и других.
Кишечная палочка — самый частый возбудитель хронического пиелонефрита
Иммунная система активно сопротивляется проникновению возбудителя. Основной способ борьбы — миграция в место воспаления белых клеток крови — лейкоцитов, способных поглощать бактерии. Кроме того, иммунные клетки вырабатывают защитные белки — антитела.
Гибель возбудителя неизбежно сопровождается разрушением и выведением с мочой лейкоцитов.
Хронический пиелонефрит сопровождается чередой двух процессов. Первый заключается в размножении бактерий и появлении в крови большого количества вредных продуктов их жизнедеятельности — токсинов. Под действием защитных механизмов иммунитета эти процессы ликвидируются, наступает фаза ремиссии.
Фагоцитоз представляет собой процесс поглощения и переваривания бактерий белыми клетками крови
Воспалительное заболевание почек — видео
Лабораторные анализы
Доктор при подозрении на воспалительный процесс в почках обязательно прибегнет к назначению специальных анализов. При этом врач с их помощью постарается решить следующие задачи:
- выявить воспалительный процесс в почках;
- определить вовлечение в патологический процесс чашечек и лоханок;
- установить степень воспаления;
- определить способность почек фильтровать кровь и выводить токсины;
- установить бактериальную природу воспаления;
- выяснить конкретный вид возбудителя.
Самыми доступными материалами для исследования являются кровь и моча. Информация, которую специалист может получить, анализируя результаты, является чрезвычайно важной для постановки диагноза и назначения лечения. Однако в стадии ремиссии отклонений в лабораторных показателях может не отмечаться. Наиболее показательной в этом плане будет фаза обострения воспалительного процесса.
Анализы крови и мочи могут указать на наличие воспалительного процесса в почках
Анализы крови
Кровь — сложная биологическая жидкость. На её составе сказываются все изменения, происходящие в человеческом организме. Воспаление, протекающее в почках, притягивает в очаг патологического процесса большое количество лейкоцитов, в том числе молодых форм (при этом происходит сдвиг лейкоцитарный формулы влево). Кроме того, при хроническом пиелонефрите меняется не только состав крови, но и её текучесть. О ней можно косвенно судить по скорости оседания на дно пробирки красных клеток — эритроцитов (СОЭ), которых в крови находится на несколько порядков больше. Степень увеличения этих показателей в общем анализе крови напрямую говорит об активности воспалительного процесса в почках.
Скорость оседания эритроцитов — важнейший показатель наличия в организме воспаления, измеряемый специальным лабораторным прибором
Показатели общего анализа крови в норме и при хроническом пиелонефрите — таблица
| Показатель | Норма | Хронический воспалительный процесс в почках |
| Общее количество лейкоцитов |
|
|
| Количество молодых форм лейкоцитов | 2- 6% от всех белых клеток | Более 6% от всех белых клеток крови |
| Скорость оседания эритроцитов (СОЭ) |
|
|
Важным в плане определения способности почек к выведению токсинов является биохимический анализ крови.
Фильтрация крови в почках — основной способ выведения из организма токсинов
В качестве показателей для исследования выбрано два основных — уровень мочевины и креатинина в крови. При хорошей функциональной способности почек количество этих веществ низкое. Их повышение говорит о вовлечении в патологический процесс большого объёма ткани органа. Кроме того, при нарушении функции почек увеличивается количество ионов калия, избыток которых также выводится с мочой.
Показатели биохимического анализа крови в норме и при хроническом пиелонефрите — таблица
| Показатель | Норма | Нарушение функции почек при хроническом пиелонефрите |
| Уровень креатинина |
|
|
| Уровень мочевины | 2,5–8,3 ммоль/л | Более 8,3 ммоль/л |
| Уровень калия | 3,35–5,35 ммоль/л | Более 5,35 ммоль/л |
Среди анализов крови важное место занимает исследование на содержание антител к определённому виду возбудителя. Защитные белки вырабатываются белыми клетками крови в ответ на присутствие в ткани почек бактерий. К каждому их виду лейкоциты продуцируют отдельные антитела.
Антитела — специфические защитные белки, вырабатываемые белыми клетками крови
Защитные белки относятся к двум классам: иммуноглобулинов М и G. В плане диагностики хронического пиелонефрита основную роль играют вторые. Они длительное время циркулируют в кровотоке и относительно малы по размерам. При активации воспалительного процесса их уровень в крови может существенно возрастать.
Показатели уровня иммуноглобулинов G в норме и при хроническом пиелонефрите — таблица
| Показатель | Норма | Нарушение функции почек при хроническом воспалительном процессе |
| Уровень иммуноглобулинов G у лиц женского пола |
|
|
| Уровень иммуноглобулинов G у лиц мужского пола |
|
|
Помимо антител, о присутствии инфекции в организме говорит наличие генов возбудителя в крови. Их поиск проводится с помощью специального метода — полимеразной цепной реакции (ПЦР). Суть его заключается в создании множества копий генов возбудителя в пробирке.
Полимеразная цепная реакция выявляет в крови молекулы ДНК возбудителя
Основное правило сдачи анализов крови при хроническом пиелонефрите — проходить исследование натощак. В противном случае показатели могут изменяться, что не даст врачу возможность правильно трактовать результаты.
Анализы мочи
Исследование состава мочи — основа диагностики хронического пиелонефрита. Эта жидкость является прямым отражением многих процессов жизнедеятельности организма, в том числе и наличия воспалительного очага. Поскольку при пиелонефрите в почках находится много лейкоцитов, определение их количества в моче различными способами — основная цель исследования. Кроме того, при заболевании увеличивается количество белка и цилиндров (белковых слепков канальцев почек), которые также могут привести к её помутнению и увеличению удельного веса.
Цилиндры представляют собой белковые слепки канальцев почек
Общий анализ мочи обязателен для диагностики хронического пиелонефрита. Для этого исследования используется утренняя порция, которая собирается после тщательного проведения гигиенических процедур.
Показатели общего анализа мочи в норме и при хроническом пиелонефрите — таблица
| Показатель | Норма | Хронический пиелонефрит |
| Общее количество лейкоцитов | Не более 1–2 в поле зрения | Более 2 в поле зрения |
| Удельный вес | 1012–1025 ед. | Более 1025 ед. |
| Прозрачность | Прозрачная | Мутная |
| Бактерии | Отсутствуют | Присутствуют |
| Цилиндры | Отсутствуют | Присутствуют |
Для более точного подсчёта лейкоцитов в моче используются специальные пробы. Исследованиям по методу Нечипоренко и Амбурже подлежит средняя часть утренней порции мочи, а по Аддис-Каковскому — осуществляется сбор в течение суток.
Существует несколько лабораторных проб мочи, способных выявить наличие воспалительного процесса в почках, а также определить стадию и степень патологии
Количественные показатели общего анализа мочи — таблица
| Показатель | Норма | Хронический воспалительный процесс в почках |
| Количество лейкоцитов и цилиндров в 1 мл мочи (по Нечипоренко) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 минуту (по Амбурже) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 сутки (по Аддис-Каковскому) |
|
|
Исследование мочи для определения способности почек к выведению токсинов — важная часть диагностики хронического пиелонефрита. Косвенный метод — проба Зимницкого — основан на измерении колебаний удельного веса. С этой целью за сутки собирается моча в разные ёмкости, каждая из которых рассчитана на 3 часа. После этого в полученных восьми пробах определяется удельный вес. Главным отклонением будет является снижение плотности мочи менее 1012 единиц или одинаковый удельный вес. Преобладание этих изменений в четырёх ночных пробах говорит о серьёзном нарушении работы почек.
Проба Зимницкого основана на измерении удельного веса восьми проб мочи, собранных в течение суток
Моча также используется для определения вида возбудителя. Для этой цели осуществляется её посев на специальную питательную среду в чашке Петри. При наличии бактерий в моче отмечается рост колоний, каждая из которых является потомством одной клетки. После выделения таким образом возбудителя проводится ряд мероприятий, направленных на его идентификацию: осмотр под микроскопом, посев на другие питательные среды определённого состава.
Посев мочи на питательные среды позволяет выделить и идентифицировать возбудителя
Причины и симптомы гломерулонефрита
Гломерулонефритом называется иммуновоспалительный процесс, происходящий в клубочковом аппарате почек.
Заболевание возникает чаще всего после перенесенной стрептококковой инфекции. Это связано со схожестью антигенов стрептококка и почечной ткани.
Вырабатываемые иммунной системой антитела направлены на борьбу не только с микроорганизмом. Комплекс антиген-антитело откладывается на базальной мембране почечных клубочков, что приводит к нарушению микроциркуляции и функции органа.
Спровоцировать развитие гломерулонефрита также могут:
- вирусы;
- инвазии паразитов;
- грибки;
- аллергены (пищевые, бытовые);
- лекарственные препараты (антибактериальные, сульфаниламиды);
- сыворотки и вакцины.
Клиническая картина развивается спустя две-четыре недели после стрептококкового тонзиллита или другого провоцирующего фактора. Такой временной промежуток связан с образованием и накоплением иммунных комплексов.
Заболевание может протекать скрыто, и случайно обнаружиться во время прохождения профилактических осмотров, либо имеет бурное начало.
К симптомам гломерулонефрита относятся:
- боль в поясничной области;
- изменение окраски мочи (приобретает цвет ржавый цвет);
- отеки, наиболее выраженные в утреннее время преимущественно на лице;
- повышение артериального давления;
- малое количество выделяемой мочи.
Виды и классификация
Выделяют острый, подострый (экстракапиллярный, быстропрогрессирующий, злокачественный) и хронический (длительностью свыше одного года) гломерулонефрит.
- Белые хлопья в моче у женщин: причины их появления и лечение заболеваний
По объему поражения почки заболевание подразделяется на очаговое и диффузное.
Последнее является неблагоприятным диагностическим признакам, так как приводит к злокачественной форме течения и патологии и способствует быстрому развитию почечной недостаточности.
Характер течения может быть циклический, проявляющийся бурной клинической картиной с развитием почечных отеков, артериальной гипертензией, изменением окраски мочи или латентный.
При латентном течении изменения наблюдаются только в общем анализе мочи, поэтому пациенты не обращаются за медицинской помощью, и острый гломерулонефрит переходит в хронический.
Инструментальные методы
В основном при помощи инструментальных методов определяется структура почек — размеры, плотность и другие показатели. Чаще всего хроническому пиелонефриту сопутствуют различные анатомические аномалии органа.
Ультразвуковое исследование
Ультразвук — информативный и безопасный метод исследования почек и мочевыводящих путей. Его принцип действия основан на использовании звуковых колебаний определённого диапазона. Излучаемые ультразвуковые волны в разной степени отражаются от структур, имеющих различную плотность. Принимающее устройство фиксирует сигнал, который впоследствии переводится в картину на мониторе.
Показатели размеров почек различны для пола и возраста. По изменению плотности ткани органа можно судить о наличии воспалительного процесса.
Увеличение размеров чашечек и лоханок почки также говорит о хроническом пиелонефрите. На поздних стадиях процесса отмечается уменьшение размеров органа (сморщивание почек).
Ультразвук — обязательный метод обследования при подозрении на хронический пиелонефрит
Размеры почек в норме при ультразвуковом исследовании у взрослых — таблица
| Рост пациента, см | Длина, мм | Ширина, мм | Толщина, мм | |||
| Левая | Правая | Левая | Правая | Левая | Правая | |
| 150 | 85 | 82 | 33 | 29 | 13 | 13 |
| 160 | 92 | 90 | 35 | 33 | 14 | 13 |
| 180 | 105 | 100 | 38 | 37 | 17 | 15 |
| 200 | 110 | 105 | 43 | 41 | 18 | 17 |
Размеры почек в норме при ультразвуковом исследовании у детей — таблица
| Возраст | Правая | Левая | ||||
| толщина, мм | длина, мм | ширина, мм | толщина, мм | длина, мм | ширина, мм | |
| 1–2 месяца | 18,0–29,5 | 39,0–68,9 | 15,9–31,5 | 13,6–30,2 | 40,0–71,0 | 15,9–31,0 |
| 3–6 месяцев | 19,1–30,3 | 45,6–70,0 | 18,2–31,8 | 19,0–30,6 | 47,0–72,0 | 17,2–31,0 |
| 1–3 года | 20,4–31,6 | 54,7–82,3 | 20,9–35,3 | 21,2–34,0 | 55,6–84,8 | 19,2–36,4 |
| 3–7 лет | 23,7–38,5 | 66,3–95,5 | 26,2–41,0 | 21,4–42,6 | 67,0–99,4 | 23,5–40,7 |
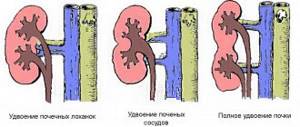
При ультразвуковом исследовании могут быть выявлены следующие анатомические аномалии строения почек, сопутствующие хроническому пиелонефриту:
- удвоение почек;
- удвоение чашечек и лоханок;
- сморщивание почек;
- наличие различных образований: кист, опухолей;
- опущение почек (нефроптоз).
Аномалии анатомического строения почек нередко встречаются при хроническом пиелонефрите
Подготовка к ультразвуковому исследованию почек требует исключения из рациона на двое суток продуктов, способствующих повышенному газообразованию в кишечнике: капусты, бобовых, чёрного хлеба.
УЗИ почек — видео
Рентгенологическое исследование почек
Рентгенологическое исследование почек проводится с целью выявления как анатомических аномалий, так и нарушений в работе этих органов.
Экскреторная урография
Для экскреторной урографии в кровяное русло с помощью обычной инъекции вводится специальный рентгенконтрастный препарат. Вещество фильтруется почками и заполняет вначале чашечно-лоханочную систему, затем мочеточники и мочевой пузырь. С целью анализа движения препарата выполняется серия рентгеновских снимков.
Экскреторная урография выявляет аномалии строения почек и нарушение их работы
Радиоизотопная ренография
Метод радиоизотопной ренографии позволяет оценить работу почек по способности захватывать из кровотока и накапливать в тканях специфический радиоактивный препарат. Он вводится перед началом исследования в вену. Затем пациента помещают в специальную гамма-камеру, которая проводит подсчёт накопленного в разных участках почек препарата. Результат исследования представляет собой график из нескольких кривых. По изменению их формы врач трактует результаты.
Результат радиоизотопной ренографии обычно представлен в виде графиков
Томографическое исследование почек
С большой точностью позволяет оценить анатомическое строение почек магнитно-резонансная (МРТ) или компьютерная (КТ) томография. Первый метод основан на отражении магнитного поля атомами водорода, находящимися в составе различных тканей. Второй — использует множество рентгеновских снимков, обработанных компьютерной программой с целью построения объёмного изображения.
При использовании контрастного вещества оба метода помогают оценить работу почек. Принцип исследования в этом случае аналогичен таковому при экскреторной урографии, однако вместо рентгеновских снимков проводится компьютерное или магнитно-резонансное сканирование.
Компьютерная томография позволяет точно оценить анатомическую структуру почек
Подготовка к рентгенологическому исследованию почек аналогична действиям перед ультразвуковой диагностикой.
Хромоцистоскопия
Хромоцистоскопия относится к инвазивным методам исследования. Основным прибором в этом случае выступает цистоскоп — трубка с закреплёнными на конце источником света и миниатюрной видеокамерой.
Перед началом исследования с помощью обычной инъекции в кровоток пациента вводится специальное красящее вещество — индигокармин. Оно проходит почечный фильтр и по мочеточникам попадает в мочевой пузырь, куда в этот момент через мочеиспускательный канал введён цистоскоп. Врач, проводящий исследование, отмечает скорость выделения из мочеточников окрашенной мочи. Удлинение этого времени говорит о снижении способности почек фильтровать кровь.
Хромоцистоскопия относится к инвазивным процедурам, требующим от специалиста особых навыков и знаний
Дифференциальная диагностика хронического пиелонефрита
Дифференциальная диагностика хронического пиелонефрита проводится со следующими заболеваниями:
- острым и хроническим воспалением клубочков почки (гломерулонефритом);
- туберкулёзом почек;
- врождённым недоразвитием почки (гипоплазией);
- воспалением мочевого пузыря (циститом);
- поражением почек в результате гипертонической болезни;
- поражением почек в результате сахарного диабета.
Нередко симптомы цистита схожи с признаками воспаления почек
Болезнь не возникает на ровном месте
Слово «хронический» говорит о том, что заболевание присутствует в жизни человека продолжительный период. Но переход в хроническую форму начинается с острой, когда проводилась неправильная антибактериальная терапия или лечение было коротким и не довелось до логического завершения. Причиной ухудшения состояния здоровья может быть поздняя диагностика и лечение хронического пиелонефрита.
Болезнь не возникает на ровном месте, часто есть сопутствующие факторы: камни в почках, простатит или аденома простаты, сужение мочевых путей или опущение почки. Бактерии, несущие заболевание, могут становиться более устойчивыми к внешним воздействиям после того, как лечение было прервано. Больному кажется, что наступило облегчение, но через некоторое время болезнь возвращается.
Ряд факторов располагает к развитию болезни. Беременность и роды, врожденные аномалии развития почек или особенности строения мочеполовой системы, из-за которых меняется нормальная уродинамика, могут послужить стартом для начала болезни. С началом половой жизни тоже возникают риски.